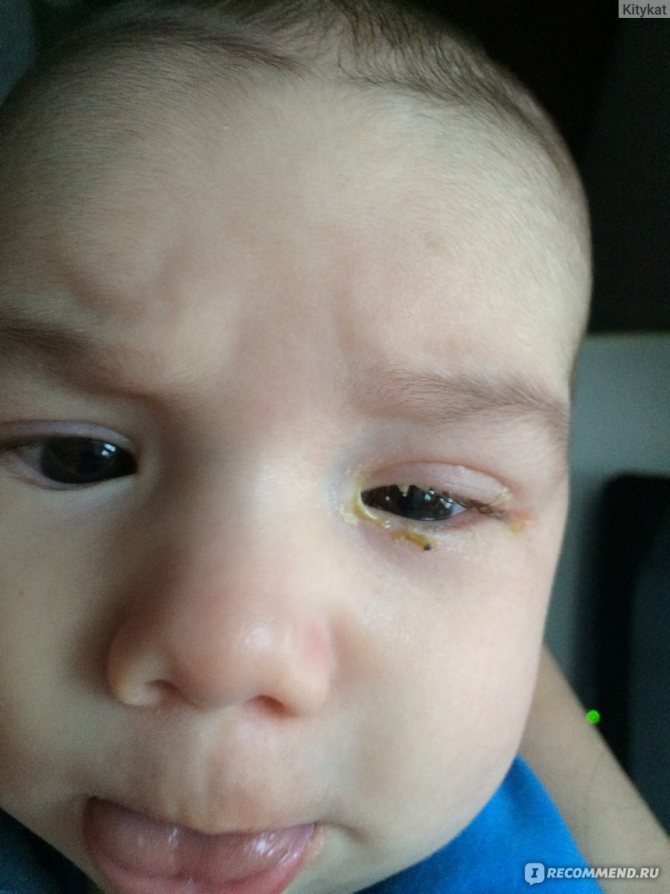
Современные методы лечения блефарита
Основная схема лечения воспаления краев век сводится к комбинированию медикаментозной и немедикаментозной терапии. Важный момент — препараты назначаются строго индивидуально, поскольку каждый пациент нуждается как в точной дозировке, так и в четко установленном врачом курсе лечения.
Медикаментозная терапия
На сегодняшний день самым используемым методом лечения блефаритов являются глазные капли. Они являются универсальным способом борьбы с патологией, в связи с чем имеют наибольшую распространенность. Глазные капли, применяемые при воспалении век, подбираются в зависимости от степени поражения и разновидности болезни.
При аллергическом блефарите назначают глазные капли, обладающие слезозаменяющим действием. К ним относят: «Хило-Комод», «Хилабак», «Офтолик БК».
Помимо этого, используются антигистаминные препараты, способные снизить аллергическую реакцию. Большинство из них в качестве действующего вещества содержит олопатадин: это «Опатанол», «Визаллергол», «Олопаталлерг», «Олофтадин ЭКО».
В случае мейбомиевого блефарита кроме слезозаменителей и антигистаминных препаратов, также применяют антисептики на основе пиклоксидина («Витабакт», «Окомистин», «БАКТАВИТ»), а также антибиотики с левофлоксацином («Азидроп», «Сигницеф»).
Капли с антибиотиком назначаются врачом только после получения результатов бактериального анализа.
Если блефарит был вызван себореей, то вместе с антибиотиками («Азидроп», «Сигницеф»), антисептиками («Витабакт», «Окомистин»), антигистаминными препаратами («Опатанол») и слезозаменителями («Хило-Комод», «Хилабак», «Офтолик БК») для его лечения используют нестероидные противовоспалительные средства («Броксинак», «НАКВАН»). В особенно сложных случаях — упорное течение себорейного блефарита с признаками аллергизации — применяют стероидные гормоны. При вовлечении в воспалительный процесс роговицы рассматривается вариант применения репаративной терапии.
При развитии язвенной формы заболевания уклон в лечении делают на препараты с антибиотиком. Наиболее общим спектром действия обладают «Азидроп» и «Сигницеф» (чаще всего назначается в сочетании с тетрациклиновой мазью)
При этом не упускаются из вида антигистаминные капли («Опатанол»), антисептики («Витабакт», «Окомистин»), НПВС («Броксинак»), а также необходимые для увлажнения слезозаменители («Хило-Комод», «Хилабак», «Офтолик БК» ).
Если патология была вызвана паразитарным носительством, то есть клещами демодекоза, наряду с вышеперечисленными лекарственными средствами офтальмолог выписывает противомикробные препараты на основе метронидазола («Метронидазол»), применяемые на протяжении нескольких недель.
Важно помнить, что все эти лекарственные средства назначаются лечащим врачом. Только практикующий офтальмолог может составить грамотную схему лечения блефарита, включающую глазные капли в сочетании с мазями и немедикаментозной терапией.
Немедикаментозные способы лечения
Вместе с применением капель обычно рекомендуется проведение таких методик, как общий уход и гигиена век, массаж и физиотерапия. Это могут быть теплые компрессы с самомассажем век или курс физиотерапевтических процедур, например, при стафилококковом блефарите врач может назначить фонофорез с антибактериальным препаратом.
Эти виды лечения позволяют противостоять развивающейся закупорке мейбомиевых желез, скоплению отделяемого на краях век и, соответственно, образованию на них болезненных чешуек. Пациенту необходимо понимать, что блефарит — это хроническое заболевание, рецидивы которого возможны на протяжении всей его жизни. Именно поэтому гигиена век должна стать неотъемлемой составляющей его повседневности. Результаты последних офтальмологических исследований указывают на то, что только при неукоснительном соблюдении всех правил проведения гигиенических процедур на глазах можно добиться максимальной эффективности в лечении блефарита век.
Симптомы хронического ринита
- Катаральный. Похож по своим признакам на острый ринит, но протекает с менее ярко выраженной симптоматикой. Характеризуется постоянными выделениями слизи, поочередной заложенностью пазух носа, частым кашлем.
- Вазомоторный. Имеет специфические симптомы: насморк появляется приступообразно, с периодическим облегчением состояния, также проявляется чихание, слезливость глаз, головные боли. В период приступа насморка отмечаются повышенная потливость, покраснение лица, нервное напряжение, повышение температуры, ощущение онемения или покалывания кожи.
- Гипертрофический. Проявляется затруднением свободного дыхания через нос, болью в голове и пазухах, снижением обоняния и слуха, изменением голоса, высокой утомляемостью, что приводит к проблемам со школьной успеваемостью.
- Атрофический. Это не самая распространенная форма у детей. Проявляется в виде озены («зловонного насморка») – выделения в виде вязкой слизи, сухость в носу, появление корочек с неприятным запахом, носовые кровотечения, затруднение носового дыхания.
- Аллергический. Возникает в ответ на присутствие аллергена и сопровождается систематическим многократным чиханием (в виде приступов), жидкими выделениями, зудом в носовой полости, уменьшением обоняния, заложенностью, обостряющейся ночью.
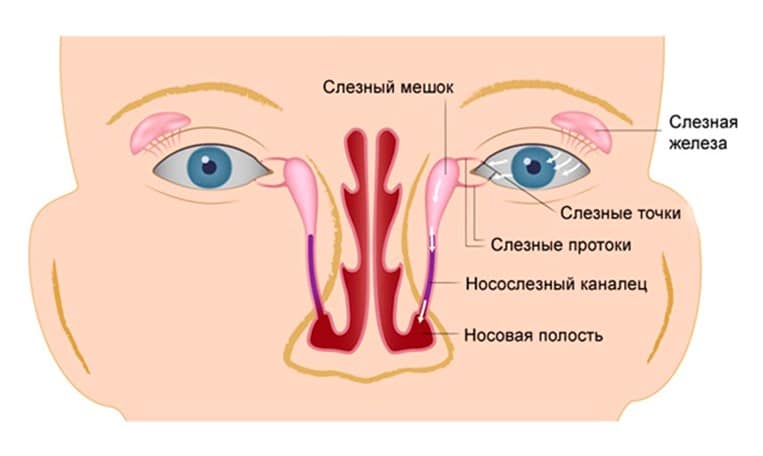
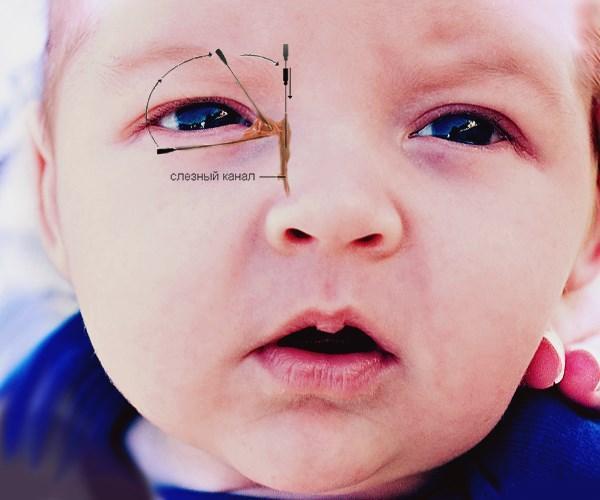
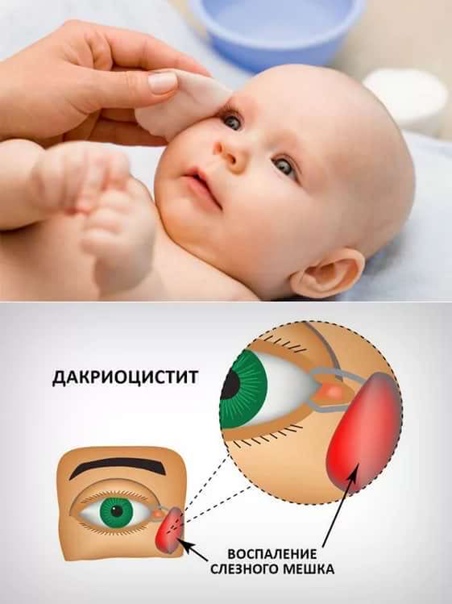
Диагностика дакриоцистита
Установить корректный диагноз и начать лечение, которое принесет облегчение и предотвратит осложнения, можно только обратившись к врачу-офтальмологу. Диагностика дакриоцистита выполняется путем визуального осмотра, а также с использованием специальных лабораторных и инструментальных методов.
Визуальный осмотр
Помогает выявить наличие припухлости и повышенной слезоточивости. Проводится пальпация, при которой отмечается возникновение болезненности и наличие выделений гнойного характера.
Цветовая проба Веста (Уэста)
Для проведения пробы в глаз капают специальный раствор. Через 5 минут пациенту предлагают высморкаться во влажную салфетку. Иногда вместо этого в нос вводят зонд, обернутый ватой или марлей. О развитии заболевания судят по времени, которое требуется для окрашивания салфетки:
- 3–5 минут — отсутствие воспалительных проявлений в слезном канале;
- 5–20 минут — наличие небольшой закупорки;
- 15-20 минут — признак серьезного воспаления.
Инстилляционная флюоресцеиновая проба
При выполнении пробы используется флуоресцеин, который капельно вводят в глаз. Затем глаз осматривают с применением щелевой лампы с синим фильтром. Здоровые участки глаза окрашиваются красителем. По их количеству и расположению врач делает заключение о болезни.
Рентгенография
Перед выполнением рентгена слезный канал заполняют контрастным красящим веществом. Метод дает исчерпывающую информацию о состоянии носа и слезных каналов.
Зондирование
Наиболее часто используется зонд Боумена с применением местного обезболивания. Зонд обрабатывают мазью с дезинфицирующим эффектом.
Этот метод проводят только опытные специалисты. И только в том случае, когда другие диагностические методы не были достаточно информативными.
Биомикроскопия глаза
Выполняется с применением щелевой лампы, которую используют для осмотра глазного яблока. Проводится и при полностью открытой диафрагме, и при открытой в виде щели. Метод достаточно эффективен и безопасен. С его помощью можно выявить на ранней стадии не только дакриоцистит, но и другие заболевания.
Пассивная носослезная проба
На роговицу глаза добавляют специальный раствор, который без промедления удаляют и промывают глаз антисептиком. Врач проводит осмотр глаза с помощью специальных приборов, отмечает дефектные участки, окрашенные желтым цветом.
Этот метод можно применять не только для диагностики дакриоцистита, но и для контроля во время лечения.
Методы лечения ринита у детей
Лечение ринита у детей всегда комплексное и может включать в себя:
- Воздействие непосредственно на возбудителя – назначение антибактериальных и противовирусных средств.
- Противоаллергическая терапия – применяется, если ринит имеет аллергическую природу или в случае инфекционно-аллергического воспаления.
- Лечение симптомов: жаропонижающие, противовоспалительные, противокашлевые препараты, ингаляции, сосудосуживающие спреи или капли. Нельзя применять местные сосудосуживающие препараты дольше недели, иначе они вызывают привыкание и способствуют развитию медикаментозного ринита. Сосудосуживающие препараты временно улучшают носовое дыхание, но не лечат саму болезнь. Если ребенок еще не умеет сам пользоваться назальными спреями, то врач научит родителей правильно применять их.
- Физиотерапия: УВЧ, ультрафонофорез, магнитотерапия, парафинолечение, УФО (тубус-кварц), лечение лазером, эндоназальный электрофорез.
- Оперативные процедуры: резекция искривленной перегородки, удаление аденоидов, полипов, криодеструкция слизистой и т.д.
- Гомеопатические средства.
- Массаж биоактивных точек головы.
Обычно лечение ринита у детей проводят амбулаторно. Госпитализация проводится:
- при высокой температуре;
- при геморрагическом синдроме;
- при начале осложнений;
- при серьезной дыхательной недостаточности;
- при заболевании новорожденного.
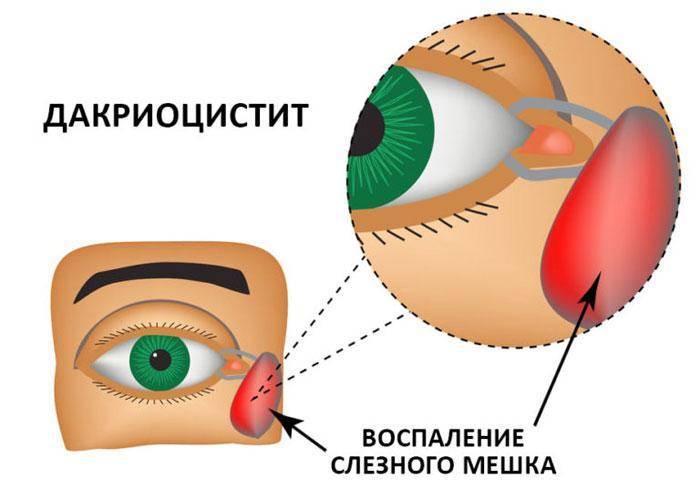
Дакриоцистит у взрослых
У взрослых дакриоцистит обычно имеет хронический характер и развивается на фоне различной глазной патологии. Данное заболевание достаточно широко распространено и чаще им страдают женщины, нежели мужчины. В зависимости от клинических проявлений дакриоцистит взрослых подразделяется на стенозирующий и простой катаральный дакриоцистит, флегмону и эмпиему слезного мешка.
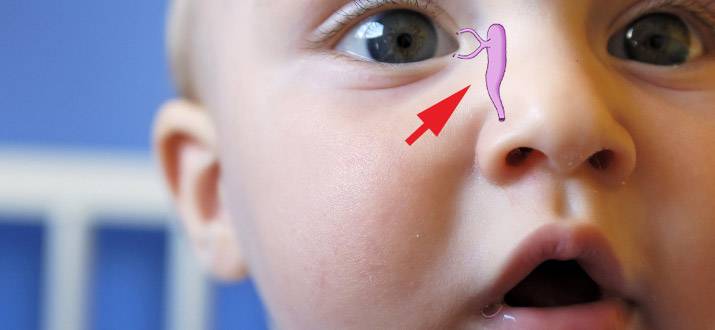
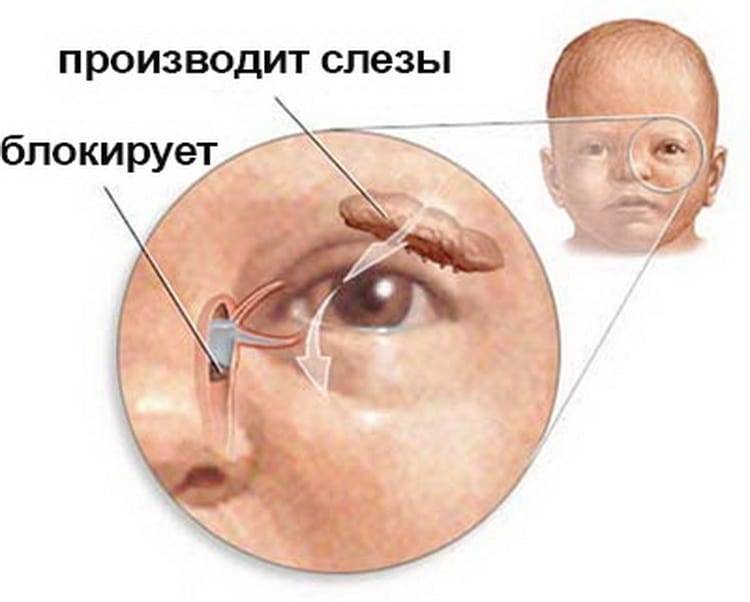
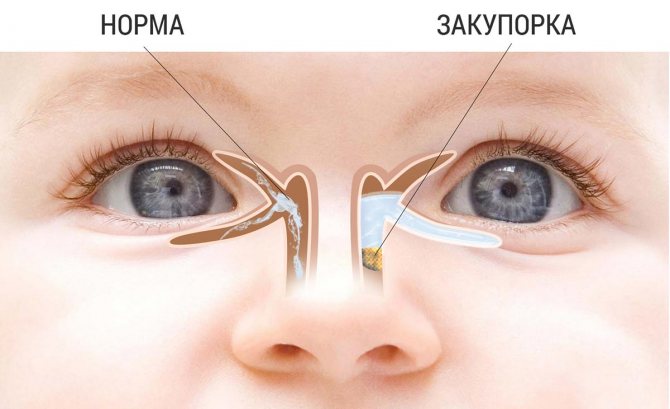
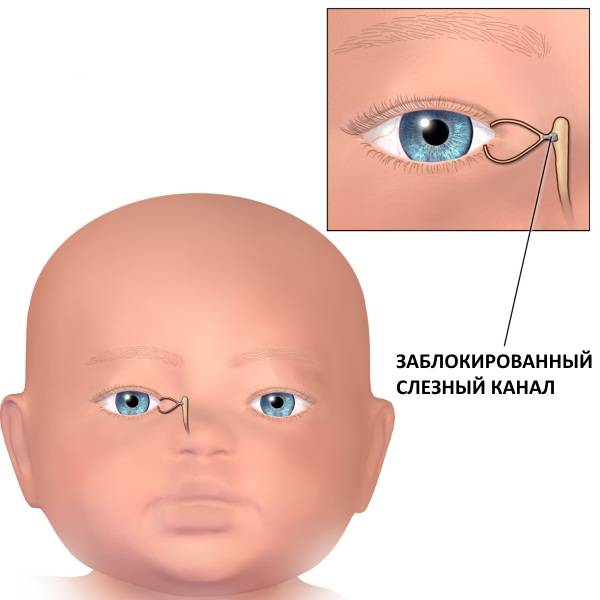
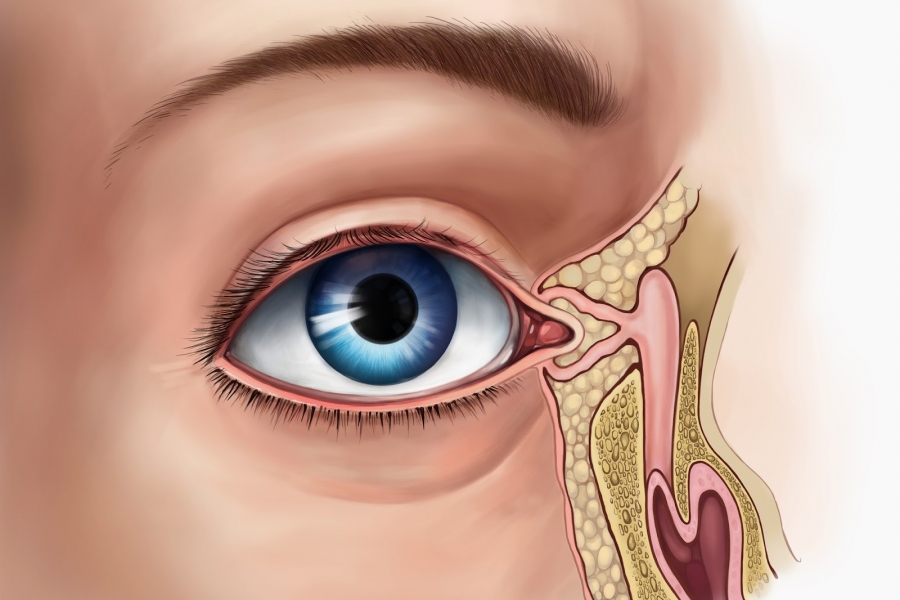
В результате воспалительного процесса слизистая оболочка носослезного канала начинает утолщаться, что в свою очередь приводит к уменьшению его просвета вплоть до полной непроходимости. В результате отток слезной жидкости в полость носа прекращается. Она начинает застаиваться в слезном мешке, а это создает оптимальные условия для развития в нем патогенной микрофлоры.
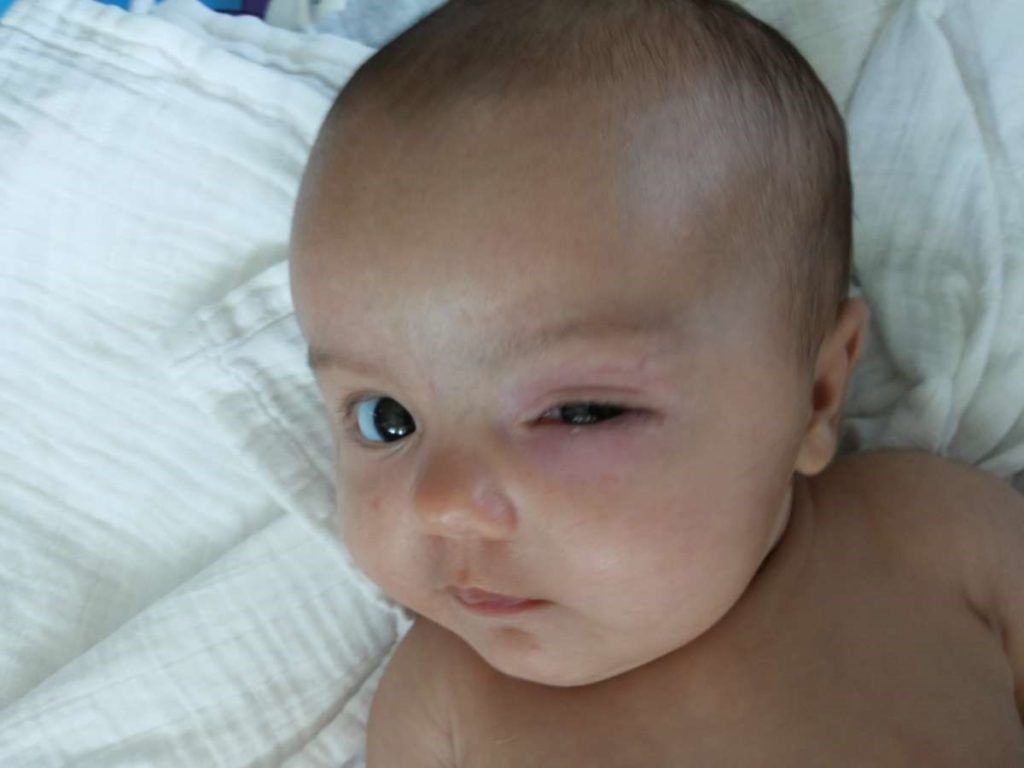
На начальных этапах своего развития дакриоцистит у взрослых обычно себя клинически ничем не проявляет. Затем у пациентов появляется небольшая припухлость над слезным мешком и ощущение его распирания. Спустя некоторое время к этим симптомам присоединяются жалобы постоянное чувство дискомфорта, легкую болезненность, непрерывное слезотечение. При надавливании на слезный мешок из него выделяется мутная жидкость слизистого или гнойного характера. В поздней стадии заболевания кожа вокруг внутреннего угла глаза из-за постоянного слезотечения становится раздраженной и покрасневшей.
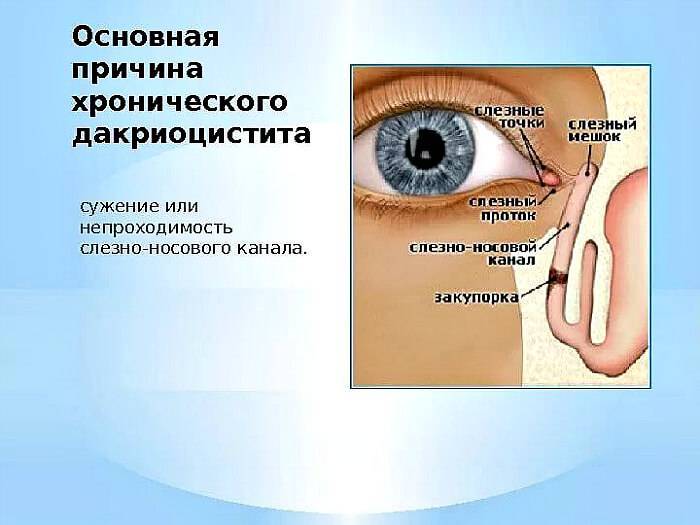
Виды дакриоцистита, причины его появления и развития
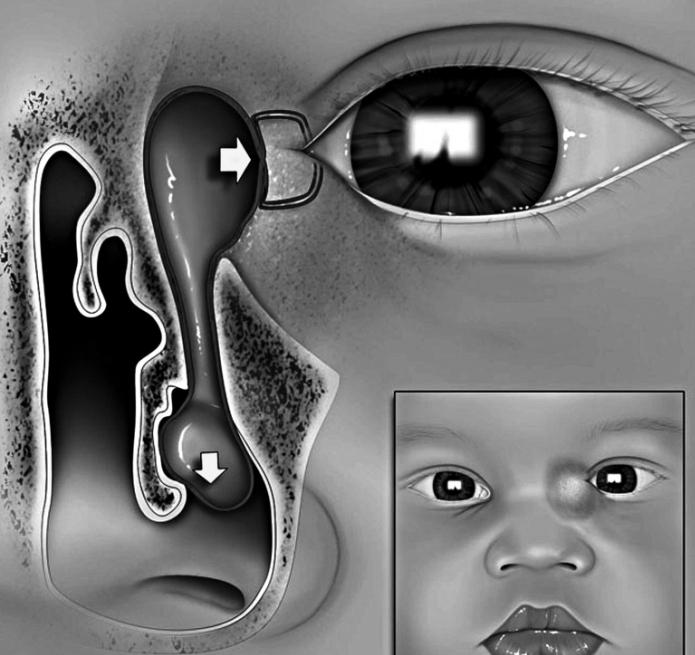
Воспаление слезного мешка развивается, когда появляется преграда на пути прохождения слез в слезно-носовом протоке. Здесь слезные пути очень узки, поэтому даже незначительное препятствие может вызвать их перекрытие. При блокировке канала содержимое скапливается в мешке и является благоприятной питательной средой для развития бактерий, что становится причиной инфекционного воспаления.
Дакриоцистит составляет 6–8 % из числа всех офтальмологических заболеваний. Чаще всего патология диагностируется у пациентов в возрасте 30–60 лет. Причем среди женщин больных в 7–8 раз больше, чем среди мужчин. Причина этого дисбаланса — более узкие слезные каналы, а также использование косметики для глаз. Вероятность заболеть дакриоциститом также возрастает у людей, которые:
- имеют сниженный иммунитет;
- страдают сахарным диабетом или аллергией;
- болеют дакриоциститом — хроническим воспалением слизистой слезных путей;
- работают на вредных производствах, где используются едкие и летучие вещества.
Различают несколько видов дакриоцистита:
Лечение Дакриоцистита у детей:
Острый дакриоцистит у детей лечат в стационаре. Пока не наблюдаются симптомы флюктуации, можно применять УВЧ-терапию и сухое тепло. Необходим прием поливитаминов.
Когда появляется флюктуация, флегмону необходимо вскрыть. После этого проводят дренажи с 10% раствором хлорида натрия. На протяжении от 3 до 7 суток рану нужно промывать растворами антисептиков (к примеру, раствором диоксидина). Рана будет постепенно очищаться, эту область нужно на протяжении 5-7 дней три-четыре раза в сутки смазывать средствами, что улучшают процесс заживления, к примеру, 5-10% метилурациловой мазью. Параллельно с описанными процедурами применяется магнитотерапия.
На протяжении от 1 недели до 10 суток закапывают в конъюнктивальный мешок растворы противомикробных препаратов:
– раствор сульфацил-натрия 10-20%,
– раствор мирамистина 0,01%,
– раствор гентамицина 0,3%,
– раствор левомицетина 0,25%,
– Колбиоцин,
– Ципромед,
– Ориприм-П или Триметоприм.
Таким же курсом (7-10 суток) в конъюнктивальный мешок перед сном нужно закладывать антибактериальные мази, к примеру, эритромициновую, тетрациклиновую и др.
Внутрь или парентеральными путями курсом от 7 до 10 суток принимают антибиотики широкого спектра действия или сульфаниламидные препараты. Максимальный эффект оказывают бактериостатические (сульфаниламидные) и бактерицидные препараты в сочетании.
Антибиотики для лечения дакриоцистита у детей:
1. Пенициллины курсом от 5 до 14 суток – оказывают бактерицидное действие. Внутрь принимают ампициллин, оксациллин. Внутримышечно вводят ампициллин, оксациллин, бензилпенициллина натриевую соль (её также вводят внутривенно).
2. Аминогликозиды курсом от 5 до 10 суток – оказывают бактерицидное действие, как и пенициллины. Их вводят внутривенно или внутримышечными инъекциями. Используют гентамицин два раза в сутки.
3. Цефалоспорины курсом от 5 до 14 суток – оказывают бактерицидное действие. Их вводят внутривенно или внутримышечными инъекциями. Эффект оказывают цефтриаксон и цефотаксим.
4. Сульфаниламидные препараты курсом от 5 до 14 суток – оказывают бактериостатическое действие. Внутрь принимают сульфадимидин, ко-тримоксазол.
Если симптомы интоксикации ярко выражены, врач может назначить внутривенное капельное введение на протяжении от 1 до 3 дней раствора гемодеза по 200—400 мл, раствора глюкозы 5% по 200—400 мл с аскорбиновой кислотой 2 г.
На протяжении от 5 до 10 дней следует чередовать внутривенное введение раствора хлорида кальция 10% по 10 мл и раствора гексаметилентетрамина (Уротропин) по 10 мл.
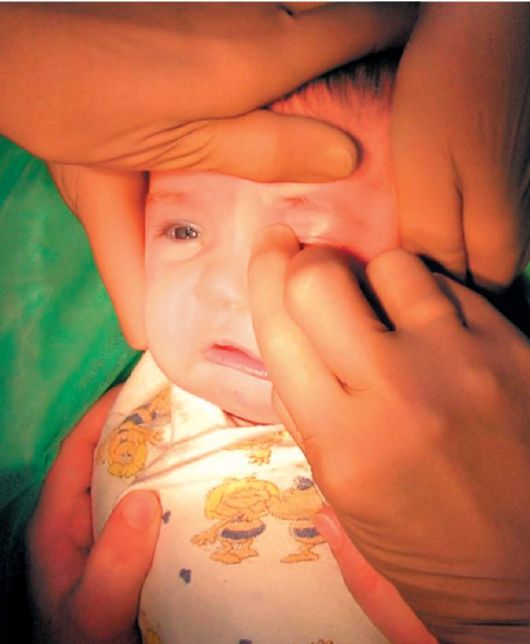
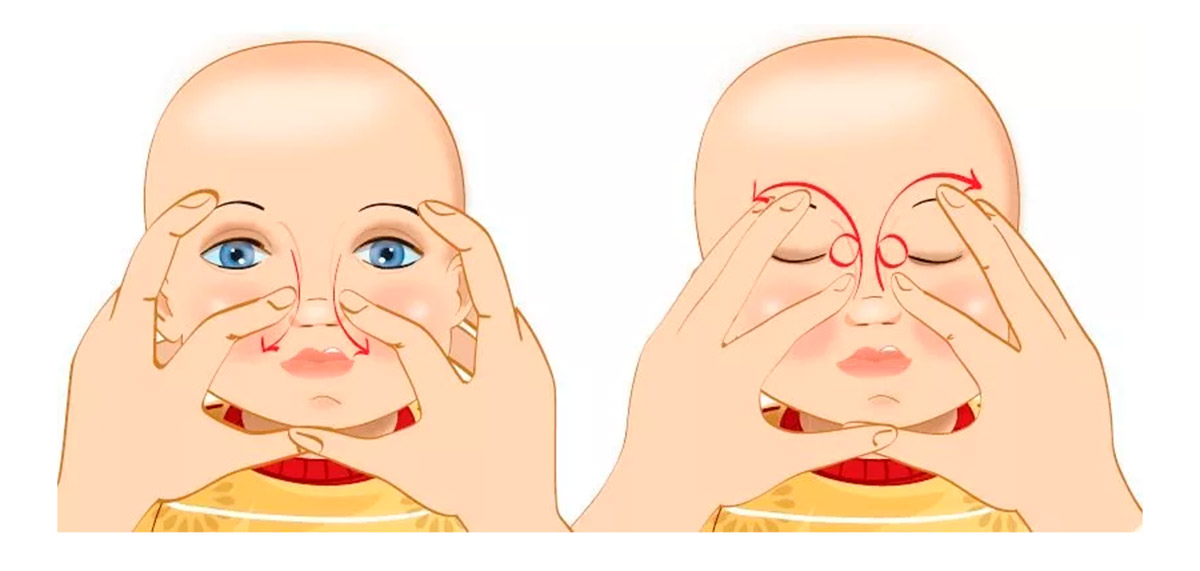
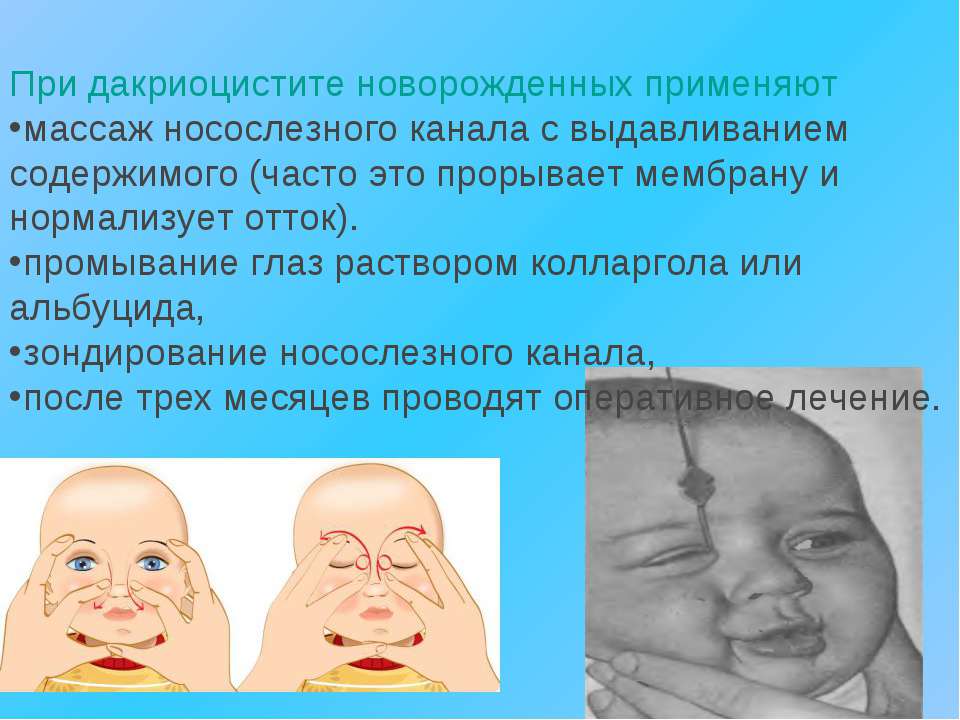
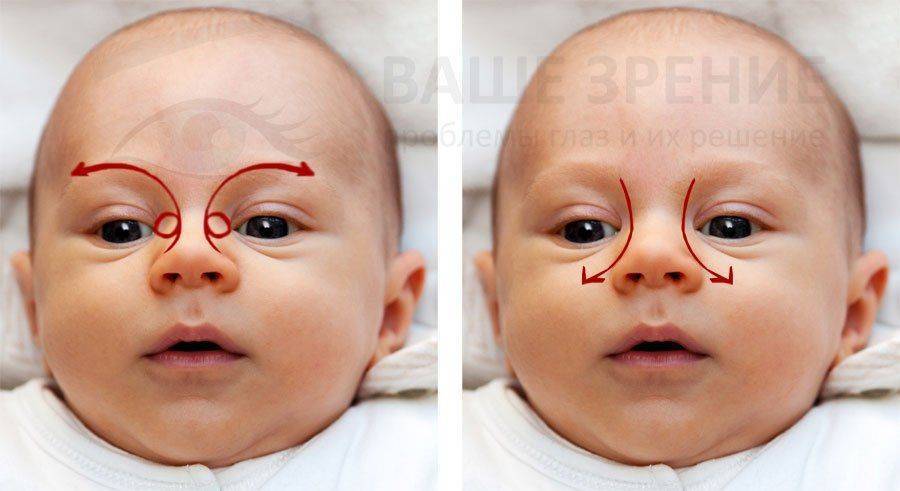
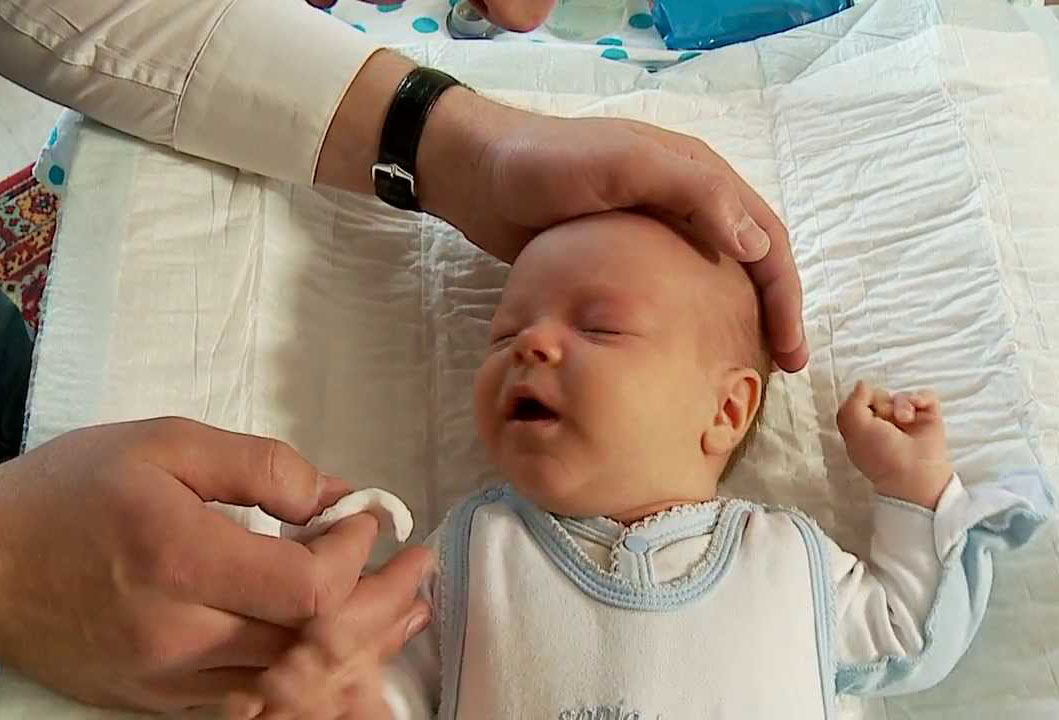
Лечение дакриоцистита у новорожденных проводится, начиная с толчкообразного массажа сверху вниз области слезного мешка. Его нужно проводить от 3 до 4 раз в сутки курсом 10-15 суток.
После проведения массажа закапывают растворы антисептиков в конъюнктивальный мешок младенца:
1. раствор мирамистина 0,01%
2. раствор пиклоксидина 0,05%
3. раствор фурацилина 1:5000.
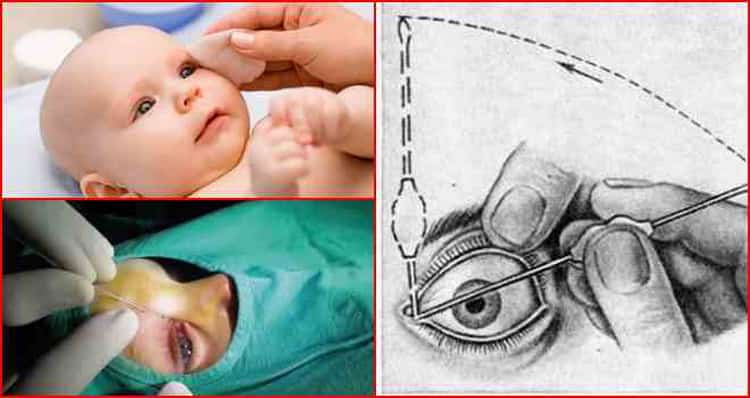
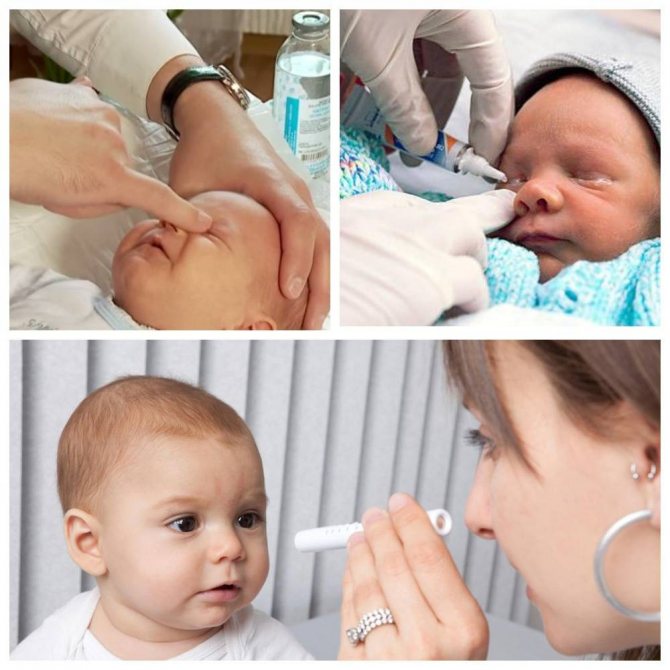
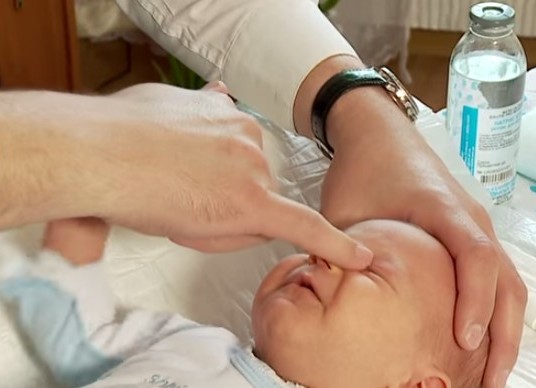
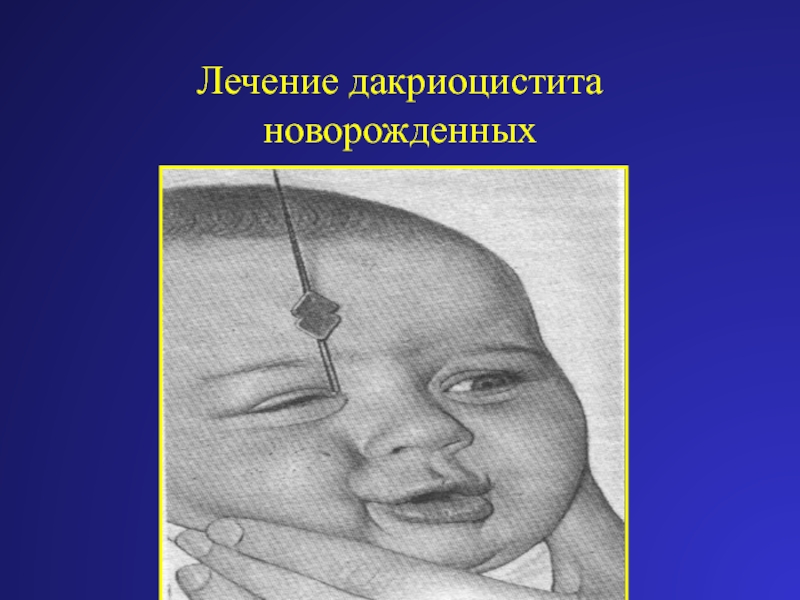
Если положительный эффект не наступил за 1-2 недели, следует провести пассивное промывание слезных путей раствором фурацилина 1:5000. Если после массажа и промывания выздоровление не наступило, врачи назначают зондирование с помощью боуменовского зонда.
Оценка эффективности лечения
После того, как симптомы острого дакриоцистита «сошли на нет», длительный срок еще может длиться слезоточение. Необходимо своевременное хирургическое лечение, которое поможет восстановить отток слезы.
Online-консультации врачей
| Консультация гомеопата |
| Консультация дерматолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация общих вопросов |
| Консультация оториноларинголога |
| Консультация доктора-УЗИ |
| Консультация специалиста по лечению за рубежом |
| Консультация андролога-уролога |
| Консультация аллерголога |
| Консультация кардиолога |
| Консультация пластического хирурга |
| Консультация онколога |
| Консультация онколога-маммолога |
| Консультация генетика |
| Консультация иммунолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
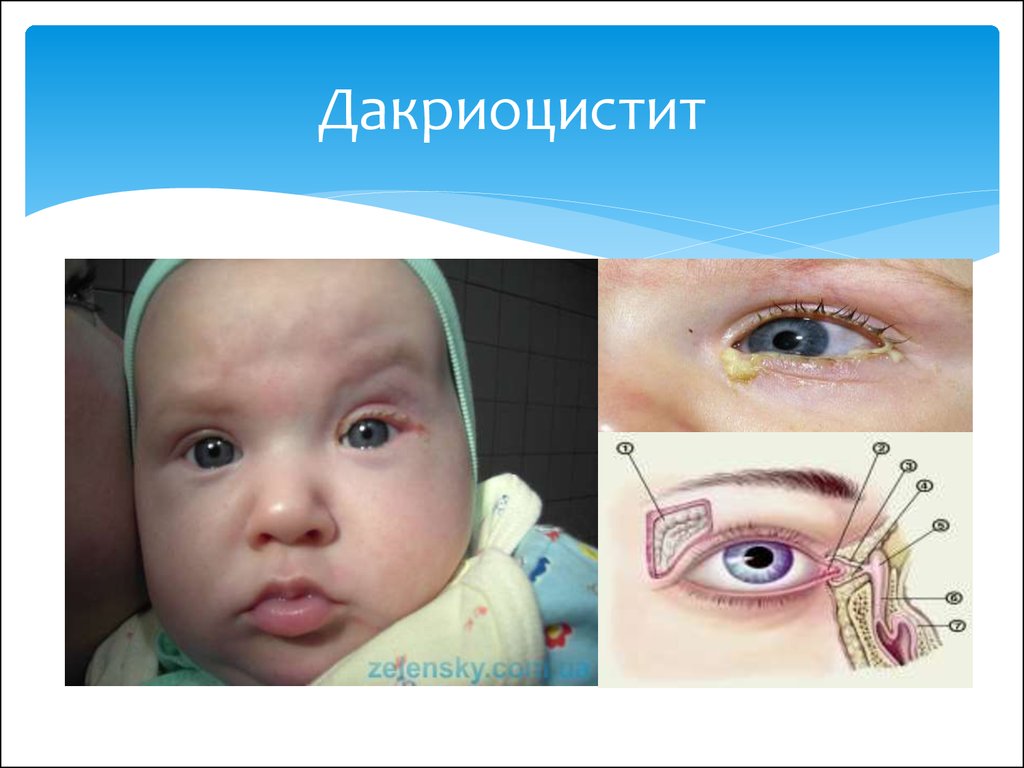
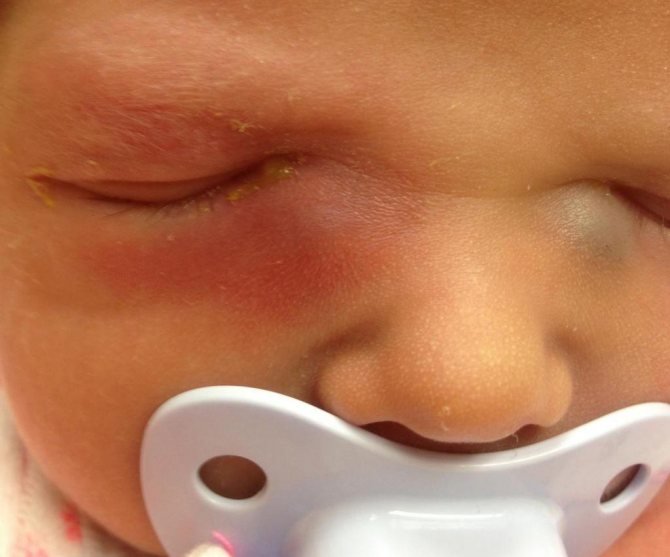
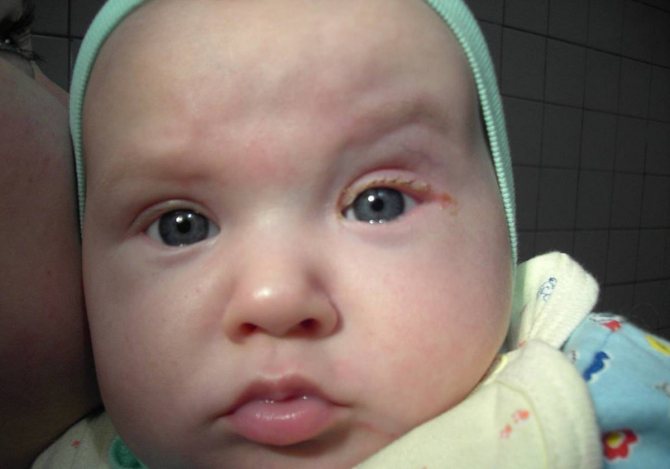
Симптомы и признаки острого и хронического вида дакриоцистита
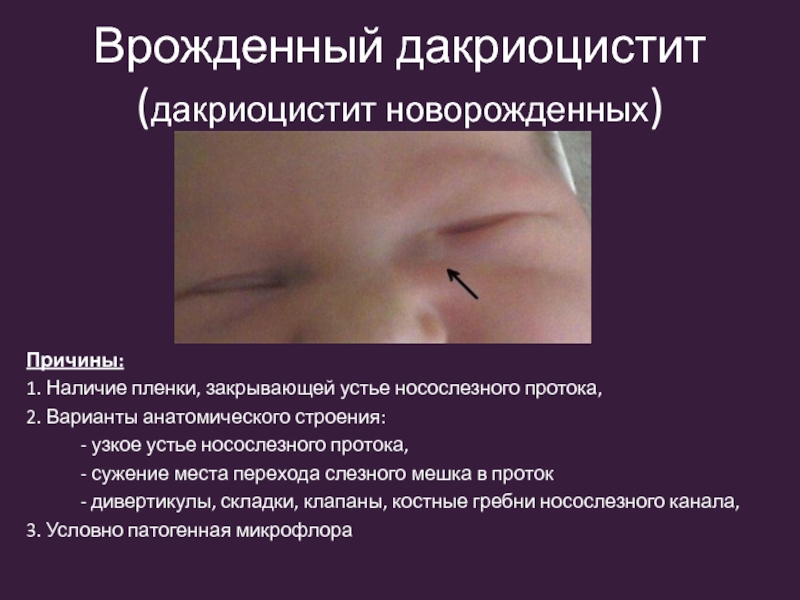
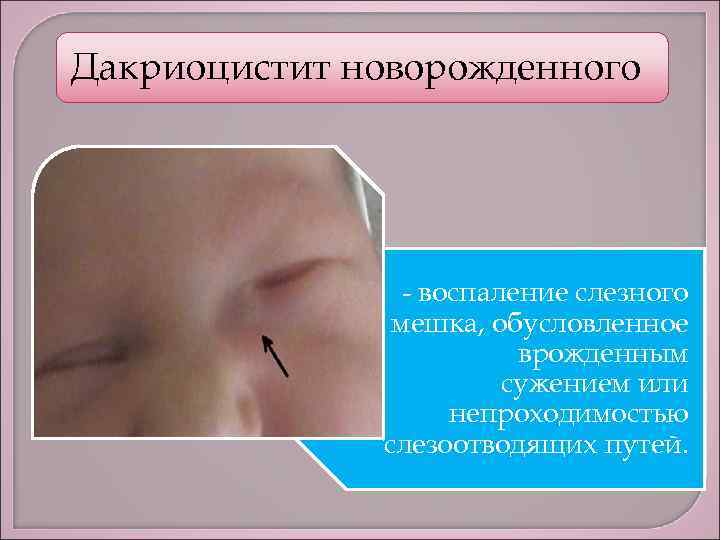
Острый и хронический дакриоцистит называют приобретенным, а воспаление слезного мешка у новорожденных — врожденным.
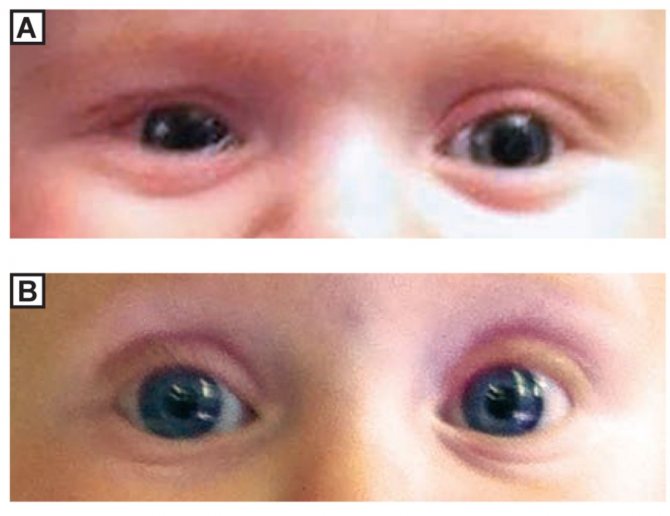
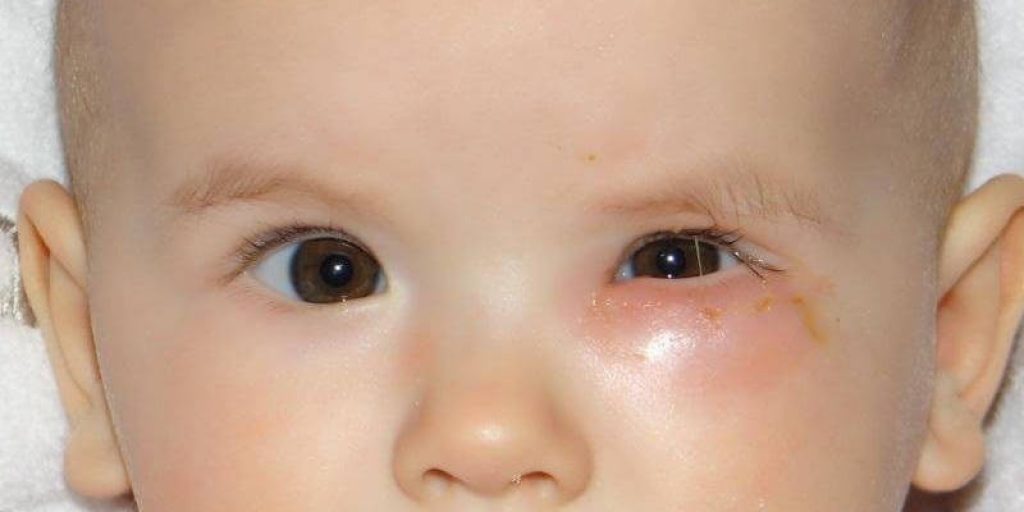
Острая форма заболевания проявляется внезапно. При данной форме основные признаки дакриоцистита: боль, отек и покраснение кожи у внутреннего угла глаза. Отмечаются также и такие симптомы дакриоцистита острой формы:
- появление фистулы (свища), закрывающейся при применении дренажа;
- конъюнктивальная инъекция (покраснение на слизистой глазного яблока).
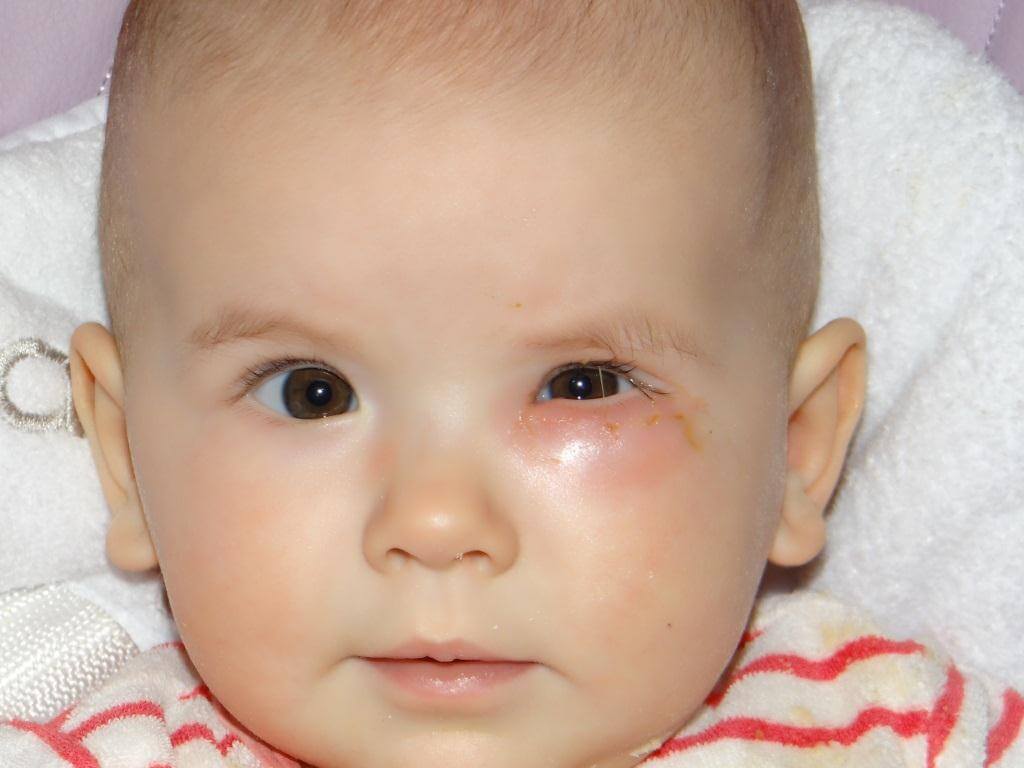
Симптомы дакриоцистита при хронической форме схожи с симптомами заболевания в острой форме, но развиваются медленнее и менее выражены.
Например, острый дакриоцистит начинается с появления с одной стороны покраснения и болезненной плотной припухлости. Веки отекают, глаз полузакрыт, а иногда и закрыт полностью, наблюдается слезотечение. По прошествии нескольких дней припухлость немного смягчается, кожные покровы приобретают желтоватый оттенок, идет формирование абсцесса, склонного к самовскрытию. Воспаление постепенно спадает.
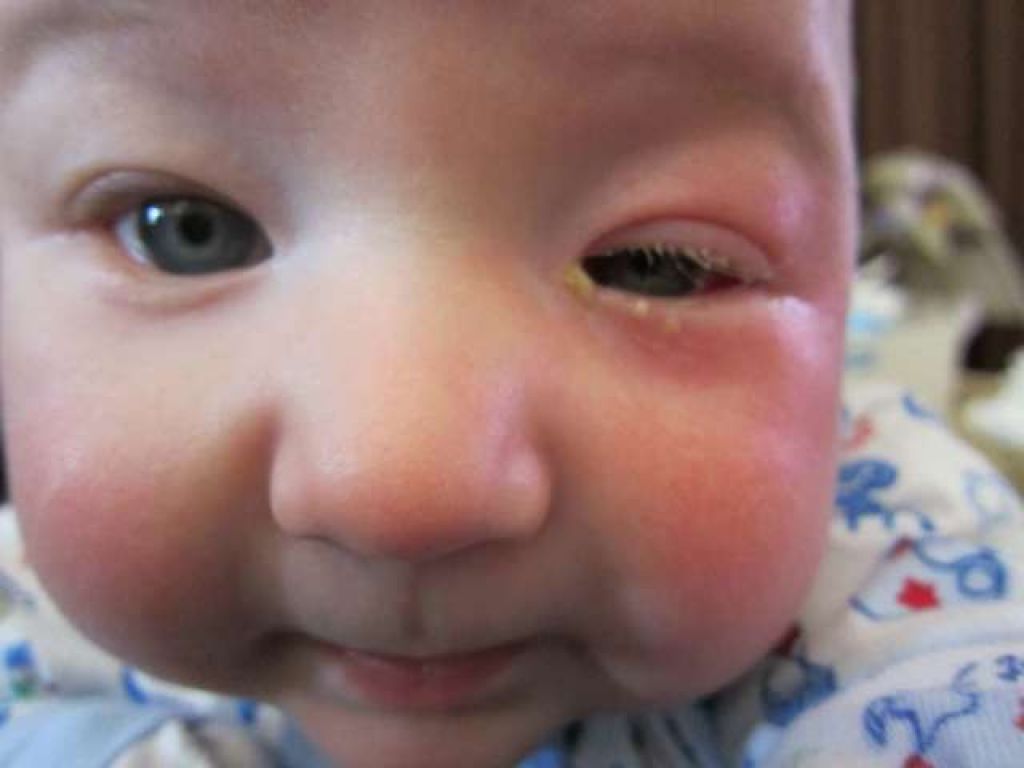
При хроническом дакриоцистите наблюдается постоянное слезотечение, появляется припухлость. При надавливании из слезных путей выделяется жидкость, напоминающая гной или творожистые выделения. Без своевременного лечения через некоторое время наблюдается эктазия слезного мешка: его сильное растяжение. Кожа над ним истончается и сквозь нее просматривается синеватый слезный мешок.
У людей с пониженным иммунитетом и преклонного возраста, а также у тех, кто пренебрегает лечением, могут развиваться осложнения. Инфекция в таком случае затрагивает ткани и органы, расположенные рядом. Результатом может стать целлюлит кожи, воспалительные процессы в глазу. Самые пугающие и неприятные последствия дакриоцистита — инфекционное поражение мозга или заражение крови (сепсис).
Лечение
Дакриоцистит новорожденных лечится консервативными или хирургическими методами. Чем раньше будет поставлен правильный диагноз и начнется лечение заболевания, тем лучше будет и прогноз. Однако, к сожалению, многие родители путают симптомы дакриоцистита с конъюнктивитом и пытаются лечить его самостоятельно, упуская тем самым время.
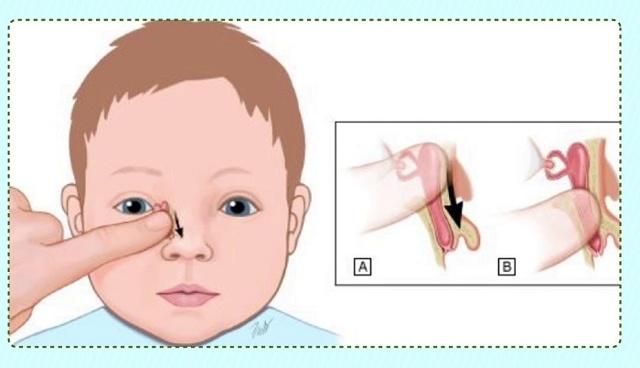
Лечение дакриоцистита у новорожденных начинается с назначения антибактериальной терапии и промывания слезных путей. Помимо этого врач выполняет толчкообразный массаж (толчкообразные движения идут сверху вниз) слезного мешка, что позволяет во многих случаях прорвать мембранную перегородку, закрывающую слезный канал. Если проводимое лечение не приводит к полному выздоровлению ребенка, то ему назначают бужирование (зондирование) носослезного канала. Чем раньше начато консервативное лечение, тем выше вероятность того, что малышу не придется выполнять процедуру бужирования.
У взрослых лечение дакриоцистита также начинают с применения консервативных методов. Они заключаются в проведении промывания слезного мешка растворами лекарственных препаратов с противовоспалительным, антибактериальным и сосудосуживающим действием. Помимо этого показан массаж слезного мешка. Если вы носите контактные линзы, то на период лечения дакриоцистита от них следует отказаться и использовать для коррекции остроты зрения традиционные очки.
При отсутствии эффекта от проводимой консервативной терапии или при обращении пациента к врачу в запущенных стадиях заболевания показано хирургическое лечение. У взрослых при дакриоцистите применяют следующие методики оперативного вмешательства:
Бужирование (зондирование) и промывание
В ходе этой процедуры врач осторожно вставляет в носослезный канал тонкий зонд и продвигает его по нему, восстанавливая тем самым проходимость канала. Дакриоцисториностомия
Основной целью данной операции является создание нового сообщения между слезным мешком и носовой полостью, благодаря которому слезная жидкость сможет оттекать, минуя закупоренный естественный слезно-носовой канал.
Коллектив врачей Очков.Нет
Симптомы острого ринита у детей старшего возраста
У детей более старшего возраста острый насморк развивается скоротечно. Сначала заметно чувство неприятного жжения, щекотания, зуда в носовой полости. Потом начинаются частые слизистые выделения, чихание, заложенность, боли в голове, слезливость, снижение восприятия запахов, чувство сдавливания в зоне переносицы, раздражение на коже под носом.
Острый ринит имеет быструю фазу течения – уменьшение общих симптомов, стабилизация состояния наступает уже примерно через неделю. Однако это не значит, что в этот период нужно ждать самостоятельного выздоровления и не обращаться к педиатру. Недолеченный или неэффективно вылеченный острый ринит может перейти в хроническую форму или дать осложнения.
Профилактика
Полностью предупредить развитие дакриоцистита новорожденных невозможно. Его необходимо своевременно выявить с помощью диагностических тестов. Если устранить состояние на начальных этапах, это предотвратит развитие абсцесса и флегмоны.
Чтобы избежать закупорки носослезного канала у младенца после рождения, родителям необходимо полностью соблюдать правила гигиены. Если осуществляется прикосновение к глазам, перед этим требуется тщательно вымыть руки с антибактериальным мылом. В остальном методы профилактики сводятся к тому, чтобы выявить состояние на ранних этапах.
Терапевтическое лечение и операции при дакриоцистите
Лечение дакриоцистита обычно осуществляют в стационаре и используют:
- медикаментозную терапию;
- хирургические вмешательства;
- физиотерапию.
Добиться возобновления проходимости слезных путей и уничтожить очаг нагноения при лечении дакриоцистита можно при помощи антибактериальных и противовоспалительных препаратов.
Острую форму заболевания лечат общими и местными противовоспалительными препаратами в комбинации с антибактериальными средствами. Для местного лечения используют капли и различные мази. Чтобы избежать осложнения, терапия должна проходить под строгим врачебным надзором.
При хронической форме используют хирургическое лечение дакриоцистита. Его цель — восстановить проходимость слезного канала.
Для этого разработаны два метода:
- бужирование;
- дакриоцисториностомия.
Бужирование выполняют специальным зондом — бужем
Его осторожно вводят в носослезный канал. Он раздвигает стенки канала и пробивает пробку
Процедуру проводят с использованием внутривенной анестезии. Данный метод сочетают с лекарственной терапией.
Дакриоцисториностомия — это более сложное вмешательство. Его используют тогда, когда иные методы лечения, включая бужирование, не дали достаточного результата. Цель этого метода — формирование нового канала между носом и слезным мешком взамен существующего. Эта операция дает возможность не допустить тяжелых осложнений и возникновения гнойников.
Используется общий наркоз и эндоскопическая техника. Хирург создает во время операции новый канал. Методы современной медицины позволяют избежать появления шрамов и рубцов на лице. В послеоперационный период больные на протяжении 7 дней придерживаются щадящего режима и используют для закапывания в нос масляные препараты. После операции больной 4–6 дней проводит в стационаре. В это время пациенту проводят обезболивание и промывание слезных каналов, чтобы предотвратить образование спаек.
Физиотерапию применяют как вспомогательный метод при лекарственной терапии. Если у пациента нет гнойного воспаления, ему показаны терапия с применением УВЧ, а также прогревание сухим теплом слезной железы.
Вопрос-Ответ
Можно ли делать прививки при дакриоцистите?
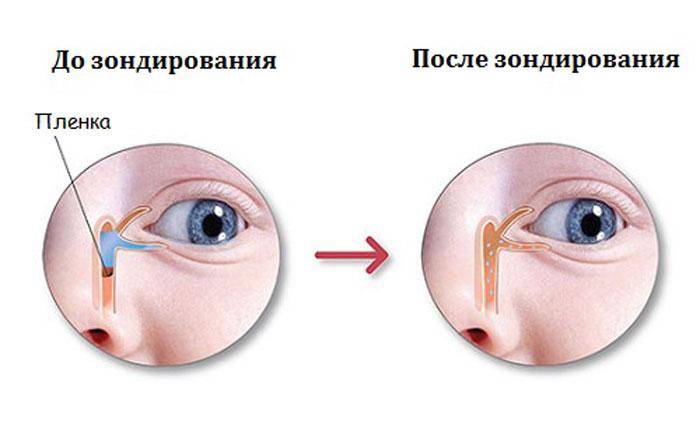
Дакриоцистит новорожденных возникает еще в утробе матери. У плода слезно-носовой канал перекрыт перегородкой. Сразу после рождения она самостоятельно разрывается, либо это делает неонатолог. Если эту пленку не убрать, происходит закупорка канала и развивается дакриоцистит. Часто при дакриоцистите у детей родители боятся делать прививки, но это ошибочно. Лечение должно проводиться под наблюдением педиатра. В случае назначения зондирования канала вакцинацию необходимо отложить на месяц.
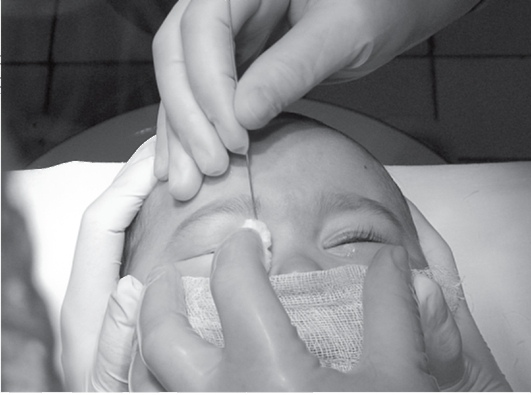
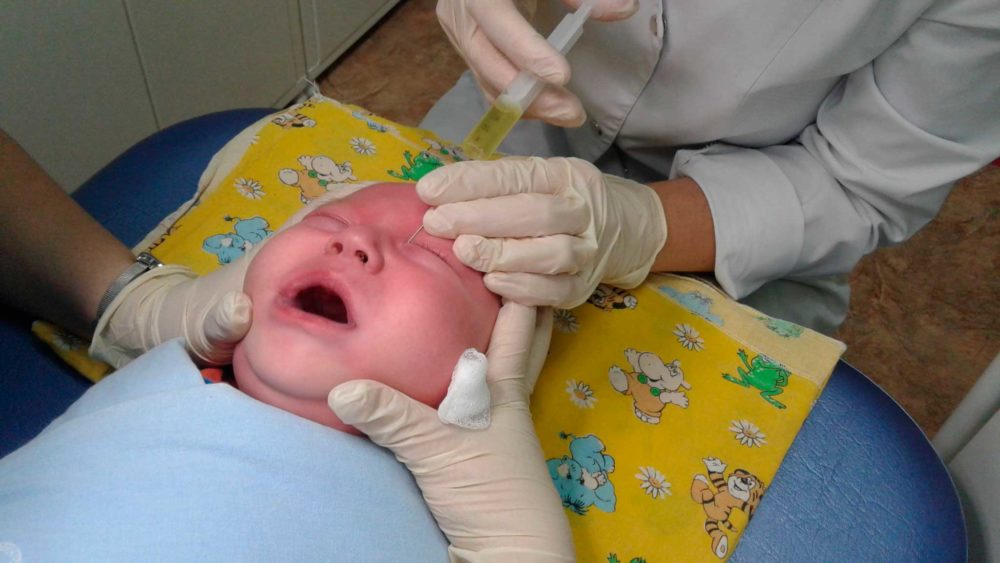
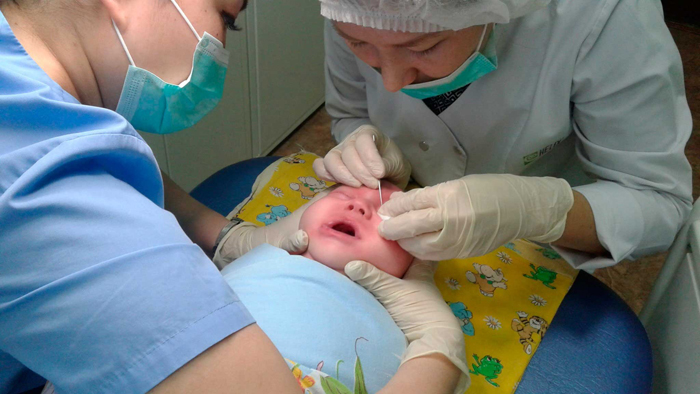
Как делают зондирование при дакриоцистите?
Зондирование слезного канала новорожденных — это промывание слезного канала, которое назначают при остром дакриоцистите. Зондирование проводит врач-офтальмолог в клинике детям до года. Противопоказанием к процедуре является искривление носовой перегородки. Перед зондированием следует сдать обязательные анализы. Пациент получает местную анестезию в виде обезболивающих глазных капель. Расширение слезных протоков производится с помощью зонда Зихеля. Разорвать мешающую пленку помогает зонд Боумена. Потом врач промывает и дезинфицирует канал. Длится процедура 5–10 минут.