Содержание статьи
Пеленочный дерматит новорожденных – распространенная проблема, с которой сталкивается большинство новоиспеченных мам и пап. Раздражение в районе паха, высыпания и опрелости на ягодицах и вокруг анального отверстия – все это доставляет массу неприятностей крохе, делая его плаксивым и раздраженным, нарушая сон и ухудшая общее самочувствие ребенка. В большинстве случаев покраснение под подгузником легко проходит. Чтобы избавиться от него, необходимо соблюдать правила гигиены, пользоваться качественными подгузниками (или, как их называют в народе – памперсами), присыпками и кремами, а также соблюдать несложные рекомендации для профилактики возникновения этой проблемы в будущем.
Содержание статьи
Пеленочный дерматит новорожденных – распространенная проблема, с которой сталкивается большинство новоиспеченных мам и пап. Раздражение в районе паха, высыпания и опрелости на ягодицах и вокруг анального отверстия – все это доставляет массу неприятностей крохе, делая его плаксивым и раздраженным, нарушая сон и ухудшая общее самочувствие ребенка. В большинстве случаев покраснение под подгузником легко проходит. Чтобы избавиться от него, необходимо соблюдать правила гигиены, пользоваться качественными подгузниками (или, как их называют в народе – памперсами), присыпками и кремами, а также соблюдать несложные рекомендации для профилактики возникновения этой проблемы в будущем.
Лечение обычного раздражения от подгузников
Пеленочный дерматит, вызванный постоянным контактом кожи с токсинами и не пропускающим воздух материалом, лечат специальными мазями и кремами для восстановления эпидермиса. Это кремы, содержащие в составе пантенол, витамины, масла и другие полезные и безопасные для кожи компоненты, устраняющие зуд и покраснение.
Также врачи рекомендуют как можно чаще менять памперсы, чтобы не допускать длительного контакта кожи с аммиаком и мочевой кислотой. Кроме того, нужно ежедневно по несколько раз устраивать ребенку воздушные ванны. Когда дома тепло, малыш должен чаще находиться без одежды. Во время таких процедур кроватку можно застилать впитывающей пеленкой и накрывать ее хлопковой тканью.
Родители часто спрашивают педиатров, от каких подгузников нет раздражения. Ответить на этот вопрос нельзя однозначно, так как дети могут по-разному реагировать на используемые в памперсах компоненты. Аллергию может вызвать любой компонент: чаще всего такие проблемы возникают от памперсов с отдушками или ромашкой.
Если кожа ребенка склонна к раздражениям, нужно покупать высококачественные памперсы с хорошим впитывающие слоем. Однако ребенку может не подойти конкретная марка подгузников. Тогда попробуйте разные варианты и найдите оптимальный.
У ребенка с атрезией анального отверстия встречаются различные варианты строения или анатомии.
- Анальное отверстие может быть слишком узким и располагаться не на своем обычном месте, что приводит к болезненному опорожнению прямой кишки и упорным запорам.
- Анальное отверстие может отсутствовать снаружи, а внутри прямая кишка имеет отверстие соединяющее ее с другим органом в области таза – уретрой, влагалищем или мочевым пузырем. В подобных случаях развиваются инфекции или кишечная непроходимость. Сообщение между прямой кишкой и другими органами носит название свища или фистулы.
- Анальное отверстие может отсутствовать, а прямая кишка, соединяется с органами мочевой и репродуктивной систем, образуя единый канал или полость, называемый персистирующей клоакой., через которые выделяется и стул и моча. Клоака – самый сложный порок развития нарушает работу всех соединяющихся органов и приводит к инфекционным осложнениям.
Лечение аллергической сыпи у ребенка
Терапевтические действия против аллергических высыпаний – это стандартная схема лечения аллергии, в том числе пищевой, контактной или медикаментозной.
Немедленная элиминация предполагаемого провоцирующего фактора. Пищевыми либераторами (провокаторами) гистамина могут быть молочные продукты, яйца, фрукты или овощи, а также пища, содержащая вазоактивные амины – сосиски и другие колбасные изделия, печень (свиная), сельдь, томаты, твердый сыр, копчености и квашеные блюда. Антигистаминные препараты для лечения сыпи должен рекомендовать, назначать педиатр. Как правило, назначаются Н1-блокаторы в дозировке и форме, соответствующей возрасту ребенка. Если симптоматика развивается быстро и становится угрожающей (отек Квинке), врач может применить глюкокортикостероиды. В качестве средства скорой помощи малышу, не требующей рецепта, подойдет Фенистил гель (применяется с 2-х месяцев), Бепантен, который смягчит кожу и снимет зуд, или простой детский крем. Настои и отвары лечебных трав нужно применять только по совету педиатра, так как многие фитосредства являются аллергенами. Обязательным этапом в лечении аллергической сыпи является диета, исключающая продукты-провокаторы. Гипоаллергенная диета должна соблюдаться в течение3-х месяцев даже при стихании симптомов
Далее продукты из группы риска включаются в меню с максимальной осторожностью в микродозах, чтобы не спровоцировать рецидив аллергической сыпи
В комнате, где находится ребенок, должен соблюдаться определенный санитарно-гигиенический режим:
- многократная влажная уборка,
- проветривание,
- ежедневная смена белья, одежды,
- необходимо исключить все провоцирующие средства из категории бытовой химии.
Лечение аллергической сыпи у ребенка предполагает длительное наблюдение со стороны лечащего врача или аллерголога. Диспансерный учет не нужен, однако мониторинг состояния малыша проводится в течение полугода после купирования первых аллергических проявлений.
Лечение опрелости у новорожденных
Лишь незначительное покраснение можно убрать свежим воздухом и гигиеной, в других случаях необходимо комплексное лечение опрелости у новорожденных. Естественно, на ранних стадиях можно прибегнуть к помощи отваров ромашки и слабого раствора марганцовки.
После каждого подмывания и подсушки рекомендуется использовать крем Деситин. Это очень хорошее средство, правда обладает весьма неприятным запахом. Все за счет того что в состав входит жир печени трески. Несмотря на это, мазь прекрасно защищает кожные покровы малыша во время сна.
Рассмотрим еще и крем Бепантен. Он также способствует быстрому заживлению ранок. Можно воспользоваться тальком или крахмалом. Только вот в этом случае возникает побочный эффект. Средства способны комкаться в области воспаления и тем самым натирать их еще больше. Поэтому лучше всего воспользоваться специальными мазями.
Главное не начинать лечение самостоятельно. Стоит проконсультироваться с врачом
Важно вовремя начать процесс заживления. В этом вопросе прекрасно поможет комплексное использование ванночек, отваров и линиментов
Чем лечить опрелости у новорожденного?
В данном случае все зависит от стадии развития воспаления. Так, на первых этапах лучшим способом избавиться от воспаления является свежий воздух.
По возможности необходимо всегда держать ребеночка «полуголым». То бишь не надевать так часто памперс, особенно если ребенок находится дома. Сухая кожа, которая обдувается воздухом, быстрее выздоровеет.
Когда ребенок спит, нужно попробовать снять с него подгузник. Лучше подкладывать пеленку или же клеенку. Если же малыш привык к памперсам, да и родителям так удобнее, стоит менять его как можно чаще. В том числе и ночью! Обязательно надо пробовать подгузники разных производителей. Ведь иногда кожные покровы по-разному на них реагируют.
Следует использовать защитные крема, которые создают так называемый барьер. Цинковая мазь способна произвести водонепроницаемый слой на коже. Что позволит уберечь малыша от повышенной влаги.
Постоянно надо подмывать ребенка теплой водой и насухо его вытирать. Если нет такой возможности, то следует обтирать ребеночка влажной тряпочкой. Использовать одноразовые салфетки или другие средства не стоит, они могут ухудшить ситуацию.
Наиболее распространенные причины зуда анального отверстия у детей
Для каждого возраста характерны соответствующие ему заболевания, поэтому педиатр или детский проктолог, если потребуется его консультация, проверяют в первую очередь наиболее вероятные причины зуда в анальном отверстии у ребенка. К ним относятся:
Паразитарные заболевания. Именно кишечные паразиты в большинстве случаев и становятся причиной зуда в анальном отверстии у детей. О ребенка сложно требовать неукоснительного соблюдения правил гигиены, они много времени проводят в коллективах, не всегда едят продукты, прошедшую надлежащую обработку, не каждый раз моют руки. Все это создает хорошие условия для передачи яиц гельминтов. Поэтому именно комплекс исследований, направленных на поиск различных паразитов проводят в первую очередь.
Аллергические заболевания. У детей иммунная система работает ещё недостаточно хорошо, возможны «сбои», которые и проявляют себя аллергическими реакциям. Раздражение могут вызвать средства гигиены, некоторые местные препараты или принимаемые оральным путем.
Бактериальные инфекции. Кишечная флора достаточно агрессивна и может содержать различные стрептококки, стафилококки, синегнойную палочку и множество других потенциально болезнетворных микроорганизмов. Если на коже в перианальной области будут повреждения, даже микроскопические (потертости, царапины), то это может привести к их проникновению и началу дерматита, микробной экземы и других воспалительных заболеваний.
Нарушения правил гигиены. Если правила гигиены нарушаются регулярно, не совершается ежедневный туалет половых органов, то частицы кала могут раздражать слизистую оболочку перианальной области и вызывать сильный зуд и другие неприятные ощущения.
Грибковые поражения. При сниженном уровне иммунитета и регулярном нарушении правил гигиены возможно начало грибковых заболеваний, и складки перианальной области – подходящая область.
Перечисленные факторы приводят чаще всего к появлению зуда в анальном отверстии у детей. В то же время, возможны и другие заболевания, к примеру, псориаз или проявление диабет. Но подобные причины достаточно редки, чаще всего причины более банальны и обнаруживаются уже на ранних стадиях заболевания. Это позволяет начать лечение заболевания сразу же после обращения, а значит – избавить ребенка от этого неприятного ощущения.
Покраснение от памперсов у взрослых
Несмотря на то, что эта проблема считается преимущественно детской, с ней сталкиваются и взрослые. В основном памперсы используются для лежачих больных, пожилых, а также для людей, деятельность которых подразумевает невозможность своевременного посещения туалета – например, для космонавтов, альпинистов и пр. Чтобы избежать покраснения и воспаления, взрослым также рекомендуется использовать смягчающие наружные средства, предотвращающие возникновение опрелостей и раздражения.
- Н.М. Шарова, Подходы к лечению и профилактике пеленочного дерматита, журнал Медицинский совет, 2018
cyberleninka.ru/article/v/podhody-k-lecheniyu-i-profilaktike-pelenochnogo-dermatita - Марушко Ю.В., Профилактика и лечение пеленочного дерматита у детей, журнал Clinical Lectures
cyberleninka.ru/article/v/profilakticheskie-i-lechebnye-meropriyatiya-pri-pelenochnom-dermatite-u-detey - Е.Н. Саверская, Пеленочный дерматит: ответы на вопросы педиатров и родителей в свете современных мировых тенденций, журнал Медицинский совет, 2019
cyberleninka.ru/article/v/pelenochnyy-dermatit-otvety-na-voprosy-pediatrov-i-roditeley-v-svete-sovremennyh-mirovyh-tendentsiy
Патогенез
Объясняется патогенез пеленочного дерматита у грудных детей очень просто: в этом возрасте кожа ребенка еще не может противостоять внешнему агрессивному воздействию вследствие слабости защитных функций эпидермиса.
В первые месяцы жизни детская кожа и ее роговой слой очень тонкие и имеют повышенную гидрофильность; плотность эпидермиса недостаточна из-за отсутствия прочной связи с дермой. Продолжается процесс формирования базальной мембраны эпидермиса над рыхлой подкожной клетчаткой, в которой много влаги, но почти нет волокон коллагена и эластина. А сальные железы кожи – несмотря на их достаточное количество и развитие – пока не обеспечивают жировой защитный барьер (гидролипидную мантию) кожных покровов тела.
Кроме того, отсутствует и кислотная мантия кожи, так как вместо рН кожи на уровне 5,5 кожа грудного ребенка в течение первых двух месяцев после появления на свет колеблется в пределах 6,2-6,8. Все это и обусловливает уязвимость кожных покровов у детей до года к различным раздражающим факторам.
Лечение аллергии у грудничков
Аллергия у новорожденных лечится комплексно. Терапия всегда начинается с установления аллергена. Для этого из рациона малыша и мамы на 14 дней убирают все потенциально опасные продукты, а затем вводят их поочередно, наблюдая за реакцией организма ребенка. Если малыш находится на искусственном вскармливании, надо поменять его смесь на гипоаллергенную. Такой способ относится и к другим типам аллергии. Родителям следует полностью исключить из окружения малыша все, что может вызывать негативные последствия для здоровья.
Питание и уход
Аллергия новорожденных лечится с помощью диеты и соблюдения правил ухода за малышом. Ребенку-искусственнику необходимо заменить смесь на гипоаллергенную только по назначению врача. Если малыш находится на грудном вскармливании, то из рациона кормящей мамы следует исключить:
- цельное коровье молоко, если аллергия на белок;
- рыбу, яйца, какао, мед;
- жирные, копченые, острые продукты;
- яркие овощи, цитрусовые, экзотические фрукты;
- субпродукты;
- консервы.
Существует категория продуктов, употребление которых необходимо ограничить как маме, так и малышу. К таким продуктам относятся:
- цельное молоко – только в каши;
- сметана;
- сахар;
- соль;
- сладости, кондитерские изделия;
- манная крупа;
- черная смородина, вишня, дыня, слива, абрикосы, персики;
- хлебобулочные и макаронные изделия из муки высшего сорта.
Рацион кормящей мамы должен быть сбалансированным. К разрешенным продуктам следует отнести:
- кисломолочные продукты с низким процентом жирности;
- индейку, постную свинину;
- овощи (кабачки, капуста, патиссоны);
- фрукты (желтые сливы, яблоки, груши);
- крупы (кукурузную, овсяную, гречневую);
- овощные супы;
- хлеб ржаной, пшеничный из муки 2-го сорта;
- чаи, морсы, компоты;
- нежирные сорта рыбы.
Для избавления от аллергии важным является соблюдение правил ухода за грудничком. К ним относятся:
- Соблюдение питьевого режима для вымывания токсинов из организма.
- Купание с добавлением ромашки, череды, с использованием гипоаллергенных средств.
- Поддержание температурного режима 18-20 градусов, уровня влажности – 50-70%.
- Белье ребенка должно быть из натуральных материалов (хлопок).
- Стиральный порошок для детских вещей необходимо покупать низкоаллергенный.
- Регулярная влажная уборка, отсутствие в комнате ковров, мягкой мебели.
Медикаментозная терапия
Если аллергия у новорожденных не проходит, назначается медикаментозное лечение. Используются следующие группы препаратов:
- Сорбенты – очищают организм от токсинов, разрешены с рождения (Энтеросгель, Активированный уголь).
- Антигистаминные – устраняют зуд, отеки, разрешены с 1 месяца (Зиртек, Фенистил).
- Негормональные – снимают воспаление, устраняют сухость кожи (Бепантен).
- Гормональные мази – подавляют воспаление (Акридерм). Средства используют с 4 месяцев при тяжелых формах аллергии.
- Пробиотики — для восстановления микрофлоры кишечника с первого дня жизни (Бифиформ).
Для эффективного лечения назначают препараты системного действия. К известным относятся:
- Хлористый кальций – применяется по назначению врача, оказывает мочегонное действие. Принимать 0,5 мл в сутки перорально 3 дня.
- Циндол – используется с рождения, чтобы снять отечность, зуд. Применять мазь следует 2 р/д.
- Супрастин – разрешен с 1 месяца жизни. Принимают по 1 капле 2 р/д на протяжении 10 дней.
- Адвантан – гормональная мазь со множеством побочных эффектов, рекомендована с 4 месяцев. Она снимает отек, воспаление. Наносить надо 1 р/д в течение 2 недель.
Народные средства
Течение аллергии помогут облегчить средства народной медицины. Они применяются с рождения:
- Ванночки с чередой. 1 ст. л. травы надо залить 250 мл кипятка, настоять 30 минут. Настой добавить в воду и купать ребенка 10 минут. Процедуру проводить ежедневно 1–2 недели.
- Протирания морковным соком проводятся 2–3 раза в день. Овощ надо натереть на мелкой терке, отжать сок. Лечение проводится 7–10 дней.
- Компресс из капусты. Листья овоща следует проварить до мягкости, затем остудить и приложить к поврежденной коже на 3–5 минут. Компресс делается в течение 5 дней по 1 разу за сутки.
Симптомы раздражения под подгузником
Характерные опрелости появляются в тех местах, где кожа контактирует с памперсами. Чаще всего это ягодицы, область гениталий и внутренняя сторона бедер. Как выглядит раздражение от памперсов, можно посмотреть на фото.
К главным симптомам раздражения на попе от подгузника относят следующие:
- кожа покраснела;
- в местах опрелостей началось шелушение;
- в области покраснения заметен незначительный отек, припухлость;
- на покрасневшей коже появились маленькие волдыри и сыпь;
- при отсутствии лечения кожа может покрыться язвочками и ранками и присоединиться инфекция.
При таких проблемах с кожей малыши часто становятся плаксивыми, капризными и вялыми. В некоторых случаях даже может подняться температура.
Обратите внимание, что если раздражение распространилось за пределами области, контактирующей с подгузниками, то это уже не пеленочный дерматит, а серьезная аллергия или другое заболевание. В любом случае, обратиться к педиатру следует как можно быстрее
Что делать и как лечить покраснения на попе у ребенка до года?

Прежде всего, не стоит паниковать. Появление красноты вокруг ануса у деток первого года жизни – довольно распространенное явление и при своевременном обнаружении данного проявления можно быстро избавиться от него. Помогут следующие советы:
- Так как главной причиной покраснений в области ануса является неправильный уход за малюткой, обеспечьте ребенку регулярные гигиенические процедуры (ежедневное подмывание).
- Откажитесь от подгузников с наполнителем на некоторое время, надевайте их только в ночное время и перед прогулками.
- Одежда у крохи должна быть из натуральных тканей (никакой синтетики!), чистая, и выглаженная горячим утюгом с обеих сторон.
- Покрасневшие участки следует ежедневно смазывать специальными детскими кремами (например, Бепантен) или цинковой мазью. Приобрести эти средства можно в любой аптеке. Наносить мазь следует обязательно на чистую сухую кожу, тонким слоем, не прикрывая сверху ватными тампонами или марлевой салфеткой.
- При наличии эрозированной мокнущей поверхности следует обрабатывать участки поражения растворами нитрата серебра, хлоргексидином, мирамистином. Лучше всего проконсультироваться с врачом, так как самолечение может только навредить малютке и усугубить ситуацию.
- Ни в коем случае не смазывайте покраснения спиртом или перекисью водорода! Это может привести к ожогам на коже, что доставит множество неприятных болезненных ощущений крохе.
Если покраснения на попе у новорожденного не проходят, появляются элементы сыпи, нарушается общее состояние малыша, то обязательно обратитесь в больницу. Педиатр осмотрит ребеночка, назначит необходимые анализы и лечение.
Источник
Покраснение от памперсов у новорожденных мальчиков и девочек: опасно ли это?
Кожа младенца существенно отличается от кожи взрослого человека. Она намного более нежная, а потому способна легко травмироваться под воздействием внешних раздражителей. Помимо этого, в первые месяцы жизни ребенка роговой слой его эпидермиса имеет низкую плотность, из-за чего кожа является достаточно рыхлой. В это время кожные покровы малыша богаты липидами, одной из функций которых является защита кожи от испражнений. Под воздействием липидов происходит расщепление вредных для ребенка жирорастворимых элементов, входящих в составмочи и фекалий. Однако именно эта защитная реакция детского организма зачастую приводит к появлению на коже раздражений.
Само по себе покраснение от подгузников не опасно. Если вовремя менять пеленки и памперсы, подмывать малыша и устраивать ему «воздушные ванны», раздражение быстро проходит. Если же взрослые не уделяют должного внимания поддержанию в нормальном состоянии области паха ребенка, его ягодиц и внутренней поверхности бедер, проблема может принять более серьезную форму. Это обусловлено тем, что в первые месяцы жизни организм малыша особенно уязвим перед различными патогенными микроорганизмами. В результате развития запущенной формы пеленочного дерматита на коже появляются язвочки и трещинки, в которые легко может попасть инфекция. В случае инфицирования и начала воспалительного процесса возможно возникновения отечности и гнойных элементов, сопровождающихся болезненностью и повышением местной температуры.
Отдельного внимания заслуживает защита кожи от раздражения у детей с ослабленным иммунитетом, а также у недоношенных малышей. Защитные функции их кожи действуют в недостаточной мере. Вследствие этого при наличии сильных покраснений от памперсов, сопровождающихся опрелостями и появлением мокнущих эрозий, возникает опасность начала серьезного воспалительного процесса.
Симптомы красной кожи у новорожденного
Нужно помнить, что физиологическое покраснение кожи у новорожденного ребенка не приносит ему никаких неприятных ощущений. Поэтому если есть простое покраснение кожи без повышения температуры тела, без нарушений сна и аппетита, то это нормальное явление. Дифференциальная диагностика патологических и физиологических состояний, связанных с красной кожей, проводится именно по этим критериям.
Симптомы красной кожи у новорожденного при токсической эритеме имеют некоторые особенности. Первые признаки такой эритемы обычно появляются в течение двух-трех дней после рождения. Как правило, сыпь появляется на лице или конечностях и первоначально проявляется, как красная кожа. Затем элементы сыпи превращаются в пустулу с «пятнистым» внешним видом. Такие пузырьки красные на коже у новорожденных характерны именно для токсической эритемы, и при доброкачественности характера такая эритема не имеет нарушения общего состояния. Если есть лихорадка, связанная с сыпью, необходима дальнейшая оценка.
Часто можно заметить, что у новорожденного красная кожа на попе. Это классическое проявление пеленочного дерматита. Область подгузников всегда теплая и влажная, а кожу в этой области нежная. Чувствительная кожа на попе ребенка может раздражаться от тесного контакта с мочой и стулом в подгузниках. При этом на коже появляются плоские красные пятна в области подгузников. Такое покраснение на попе имеет тенденцию возникать, когда вы добавляете новые продукты в свой рацион при кормлении грудью, что изменяет состав его стула.
Красное пятно на коже у новорожденного чаще всего является признаком родимого пятна или гемангиомы. Многие дети рождаются с родимыми пятнами, некоторые из них могут беспокоить родителей. Некоторые родимые пятна исчезают с течением времени, в то время как другие остаются с ребенком на всю жизнь. Большинство родимых пятен безвредны.
Существует много видов родимых пятен; только врач может сказать, является ли знак, который вас беспокоит, родимым пятном, и если да, то это тот вид, который исчезнет сам по себе или нет.
Гемангиома — это розовая, красная или фиолетовая родинка. Они могут не появляться при рождении, но часто развиваются в первые два месяца. Такие гемангиомы вызваны концентрацией расширенных крошечных кровеносных сосудов, называемых капиллярами. Они обычно встречаются на голове или шее. Они могут быть небольшими, или они могут покрывать большие участки тела. Такие красные пятна не меняют цвет при мягком нажатии и не исчезают со временем. Они могут стать темнее и могут кровоточить, когда ребенок становится взрослым. Кавернозные гемангиомы чаще встречаются у недоношенных детей и у девочек. Эти родимые пятна часто растут в размерах в течение нескольких месяцев, а затем постепенно начинают исчезать.
Есть еще похожие на гемангиому пятна, которые вызваны расширением сосудов, которые быстро проходят сами по себе.
Факторы риска
Факторы риска появления опрелости в пахово-ягодичной области и развития пеленочного дерматита состоят в несвоевременной смене мокрых подгузников и нарушении элементарных правил гигиены при уходе за кожей ребенка после мочеиспускания и опорожнения кишечника. Расстройство кишечника с диареей также повышает риск раздражения кожи данной локализации.
Кроме того, у детей, которых выкармливают смесями-заменителями грудного молока, развитие пеленочного дерматита бывает чаще из-за более высокого содержания ферментов в кале. Хотя, как известно, кислотность стула при грудном вскармливании заметно выше, чем при искусственном, а его частота в период новорожденности вдвое превышает число опорожнений у грудничков-искусственников.
Пеленочный дерматит у взрослых – контактный мочевой дерматит – бывает у лежачих больных (особенно пожилых) при утрате контроля мочеиспускания и дефекации.
Чем смазывать опрелости у новорожденных?
Не многие знают, чем смазывать пораженную кожу ребенка, чтобы добиться хорошего эффекта. Так, на помощь приходят специальные крема и линименты
Важно чтобы они были не жирными
Дело в том, что жирные мази могут оставлять сверху участков мокнутия пленку. Это ухудшает процесс заживления. Поэтому использовать какие-либо средства самостоятельно не стоит. Всегда есть риск ухудшить ситуацию.
Так, хорошими мазями считаются циндол, бепантен и деситин. Все они предназначены для борьбы с различными воспалениями кожных покровов. Благодаря своему щадящему составу, их вполне можно использовать и деткам.
Хорошим методом избавления от данной патологии является использование подсолнечного масла, которое будет разогрето на водяной бане. Это неплохой народный рецепт. Но все равно он требует одобрения лечащего врача.
Масла
Какое масло необходимо использовать, чтобы добиться хорошего эффекта?
Одним из самых лучших средством в этом деле, является облепиховое масло. Приобрести его можно в любой аптеке. Чтобы избавиться от покраснения кожи и убрать патологический процесс необходимо наносить масло после каждой смены подгузника. Если же пораженная зона оказалась на ручках, ножках или шее, то стоит прикладывать к этому место обильно смоченную масле салфетку. Покраснение и раздражение начнут постепенно уходить уже на следующий день.
Прекрасно помогает справиться с данной патологией и обычное подсолнечное масло. Только вот перед использованием его желательно прокипятить на водяной бане. Способов нанесения аналогичный. Каждый раз после смены подгузника кожные покровы надо протирать маслом. Если воспаление разместилось в других местах, то в зону поражения прикладывается смоченная в масле салфетка.
Аналогичными действиями обладает также вазелиновое и оливковое масло
Важно постоянно повторять процедуру, но не переусердствовать
Оказать положительное действие способны и специализированные линименты. На сегодняшний день мазей по борьбе с воспалениями кожи довольно много. Это позволяет выбрать действительно качественный и эффективный препарат.
Так, неплохой является цинковая мазь
Важно знать, как правильно ее применять. Средство наносится на очищенную и сухую кожу малыша тонким слоем
Такая процедура должна повторяться каждый раз во время пеленания или же смене подгузника. Применяется цинковая мазь и в качестве профилактики развития участков мокнутия. Ее нужно использовать точно также, но не более 3-5 раз в сутки. Лекарство поможет убрать неприятные ощущения, в виде зуда и жжения.
Хороший эффект оказывает и мазь циндол. Но ее надо применять по-особенному. Так сначала малыша рекомендуется выкупать в слабом растворе марганцовки. После чего обсушить ребенка и обработать воспаленные места линиментом
Важно перед использованием ее взболтать и после нанесения оставить малыша голеньким, чтобы она полностью впиталась в кожные покровы. В течение дня процедура проводится по необходимости
Так, если малыш вспотел или пеленки оказались мокрыми, все повторяется.
На сегодняшний день существует огромное количество различных мазей. Но использовать их все можно только лишь после одобрения лечащего врача.
Крема
Хорошо зарекомендовали себя и крема в лечении данного патологического состояния. Так, одним из лучших в своей области является деситин. Это замечательное средство в борьбе с данной патологией.
Этот крем вполне можно назвать универсальным. Потому как он способен оказать положительное действие, как взрослому, так и малышу. Пораженное место необходимо тщательно промыть теплой водой и оставить его на некоторое время открытым. Нужно дать коже самостоятельно высохнуть. После чего тонким слоем наносится сам крем и снова оставляется на воздухе. Только лишь после того, как линимент впитается можно одевать ребенка.
Неплохим является крем Нежная природа малыша. Он был разработан специально для ухода за кожей новорожденных. В его составе находятся исключительно натуральные компоненты, которые не травмируют кожные покровы и способствуют их быстрому заживлению. Наносить крем надо при каждой смене подгузника и даже в ночное время.
Лечение
Обнаружив аллергическую мелкую сыпь на попе у ребёнка, каждая мать задумается над тем, чем лечить болячку. Начинать нужно с выяснения причины и её устранения.
Аллергическая сыпь может быть вызвана употреблением в пищу аллергенных продуктов питания. Их следует исключить и составить новый гипоаллергенный рацион:
| Можно | Можно в ограниченном количестве | Нельзя | |
|---|---|---|---|
| Крупы (не быстрого приготовления без добавок) | Рисовая, кукурузная, гречневая, овсяная и др. | Хлебобулочные и макаронные изделия | Рыба и морепродукты |
| Овощи и фрукты белого и зелёного цвета | Капуста, яблоки, сельдерей, огурцы и др. | Кондитерские изделия | Грибы |
| Кисломолочные продукты | Цельное молоко | Шоколад, какао, кофе | |
| Натуральные йогурты | Манная крупа | Ягоды, фрукты и овощи красного и оранжевого цвета | |
| Нежирные супы | Продукты с большим содержанием сахара или соли | Мёд, орехи, яйца, маринады, бульоны |
Если причиной аллергической реакции является пыльца, то от цветущих растений необходимо избавиться. От пыли спасёт регулярная влажная уборка и проветривание комнат.
Для мытья полов лучше использовать мыло, а не агрессивные химические средства. Обычный порошок для стирки нужно заменить гипоаллергенным и полоскать детское бельё и пелёнки несколько раз.
Устранение причины появления аллергической сыпи на попе – половина решения проблемы. Вторая половина заключается в лечении заболевания. Оно осуществляется с помощью медикаментов или народной медицины.
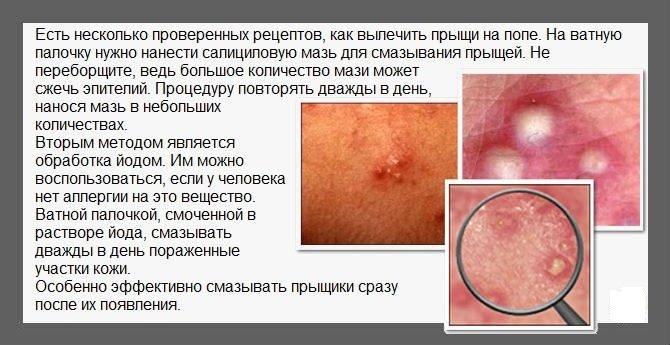 Как лечить прыщи на попе у ребенка
Как лечить прыщи на попе у ребенка
Лекарственные средства
Обычно это приём антигистаминных препаратов, разработанных специально для детского возраста. Они направлены на борьбу с гистамином – возбудителем воспаления на попе.
Статья в тему: Анализ крови на аллергены, как сдавать взрослым и детям?
Помогут также мази с подсушивающим и ранозаживляющим действием, которые облегчают зуд, снимают покраснение.
Вредные вещества, образовавшиеся в организме ребёнка, выводят энтеросорбенты.
В некоторых случаях врач назначает против аллергической сыпи гормоносодержащие мази, применять которые следует с осторожностью
| Антигистаминные | Заживляющие мази | Энтеросорбенты | Гормоносодержащие мази |
|---|---|---|---|
|
|
|
|
Использование лекарственных средств оправдано, когда состояние малыша тяжёлое. Но иногда с аллергической сыпью может справиться народная медицина.
Фитотерапия
Среди проверенных народных средств при аллергической сыпи эффективнее всего помогают отвары трав:
- Малина. В кастрюлю налить пол-литра воды, добавить 50 грамм корней малины и варить 30-40 минут. Охлаждённый отвар небольшими порциями давать ребёнку утром и вечером.
- Шиповник. Ягоды и листья заваривать вместо чая и поить грудничка перед приёмом пищи два раза в сутки.
- Шалфей, череда, ромашка, календула. Устраивать ребёнку купания в ванне с отварами из этих трав, промывать ими поражённые сыпью места на попе.
Усилит действие отваров их одновременное применение с медикаментами. После прохождения курса лечения нужно заняться профилактикой, чтобы аллергическая сыпь на попе у ребёнка больше не появлялась.
 Продукты вызывающие аллергию
Продукты вызывающие аллергию
Классификация
По течению выделяют острый парапроктит и его хроническую форму (свищи прямой кишки). В зависимости от расположения гнойного очага бывает подкожный и подслизистый вид заболевания — самые частые варианты у детей, реже встречается ишиоректальный и пельвиоректальный варианты. Большое практическое значение в детской хирургии имеет классификация парапроктита по этиопатогенезу, согласно которой выделяют 3 разновидности воспаления:
- Банальный (простой) парапроктит. Воспаление спровоцировано неспецифическими микроорганизмами, живущими в просвете толстого кишечника. Основной вариант патологии у детей.
- Специфический парапроктит. Он вызван клостридиями, актиномицетами или туберкулезной палочкой. В педиатрической практике встречается редко, составляет не более 1% от всех случаев болезни.
- Посттравматический парапроктит. Развивается при механическом повреждении перианальной зоны либо как осложнение инвазивных медицинских манипуляций и хирургических операций. Чаще диагностируется у детей старшего возраста.
Источник







