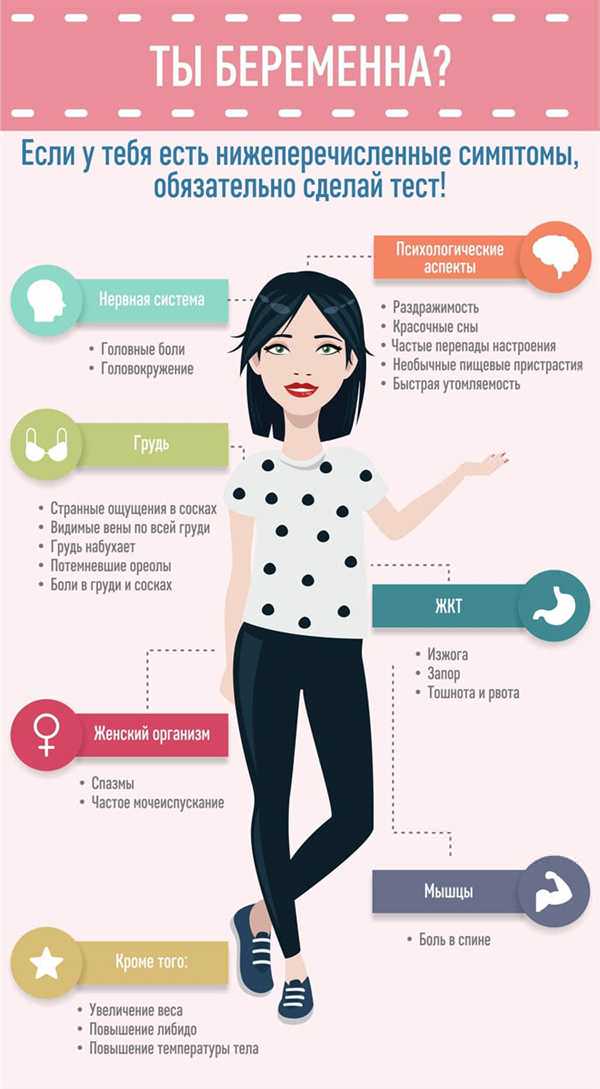
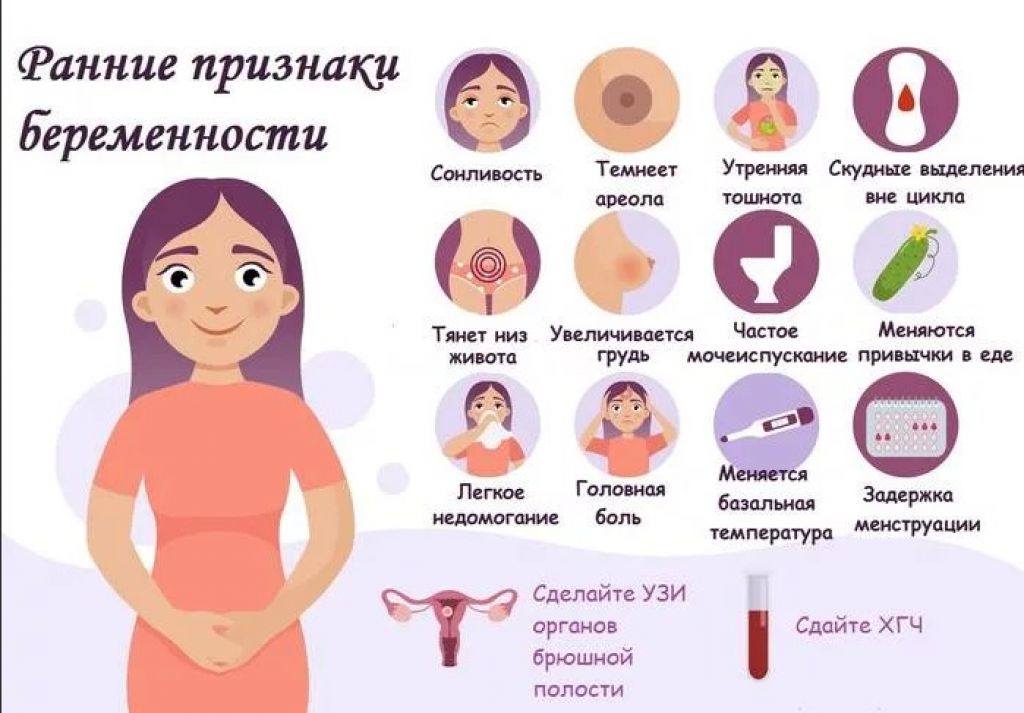
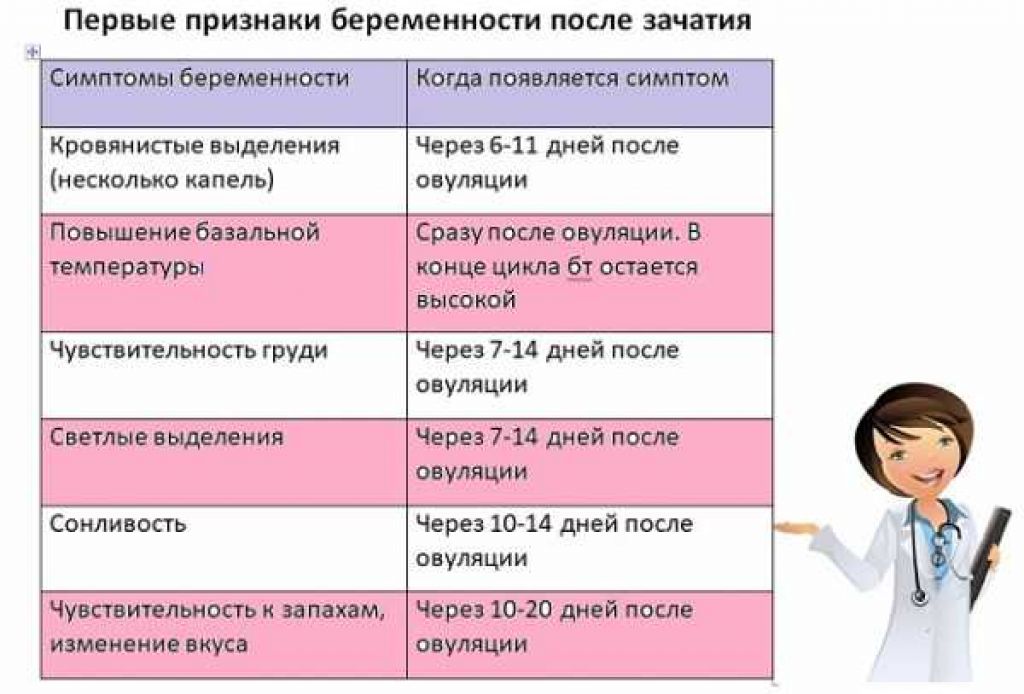
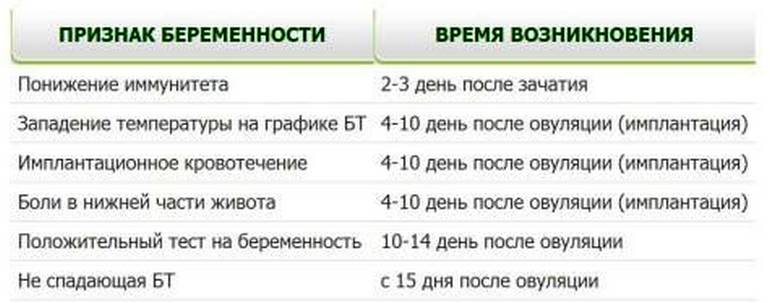
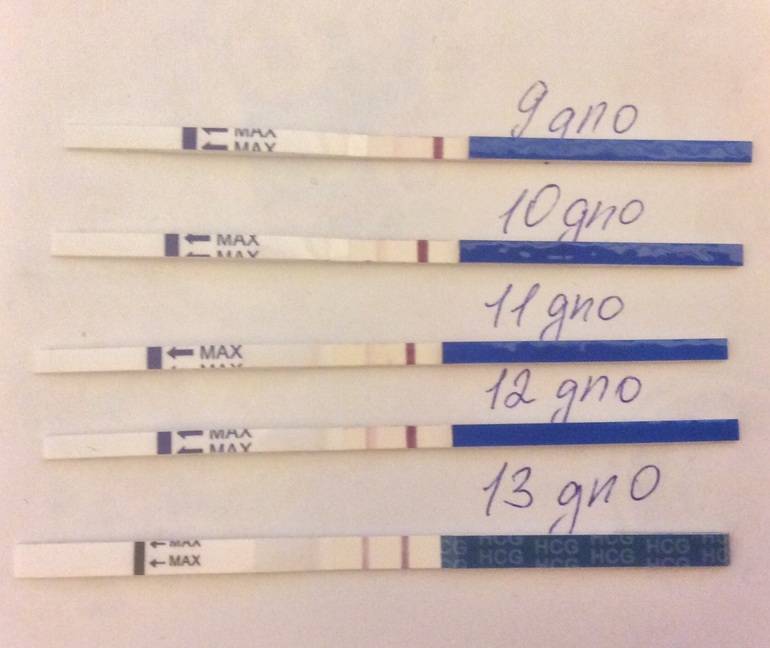Диагностика
Как обнаружить заболевание? Сложность диагностики эндометриоза заключается в том, что его признаки во многом схожи с симптомами других болезней – в частности, с воспалением яичников и матки. Из-за неверно поставленного диагноза и неправильно подобранного лечения может наблюдаться длительное и малозаметное прогрессирование заболевания. Эндометриоз в некоторых случаях может быть правильно диагностирован лишь спустя 7-10 лет после появления его первых признаков.
Итак, как диагностировать эндометриоз? Клинические рекомендации:
- Сбор анамнеза с проведением опроса по визуальной аналоговой шкале (ВАШ) и болевому опроснику Мак-Гилла. Благодаря проведению указанных опросов врач может получить представление относительно характера боли при эндометриозе.
- Гинекологический осмотр позволяет выявить наличие образований наружного эндометриоза и заподозрить внутренний эндометриоз.
- УЗИ органов малого таза и брюшиной полости. Ультразвуковое исследование помогает выявить присутствие очагов поражения при эндометриозе и определить их размеры.
- Кольпоскопия позволяет получить увеличенное изображение очагов эндометриоза, локализующихся на шейке матки и стенках влагалища.
- Ректороманоскопия и колоноскопия дают возможность диагностировать очаги поражения на стенках.
- Забор венозной крови производится для определения уровня гормонов.
- В некоторых случаях оправдано проведение спиральной компьютерной томографии и магнитно-резонансной томографии. КТ позволяет получить четкое изображение пораженных органов и определить границы очага эндометриоза. Однако если есть возможность, лучше провести не КТ, а МРТ. Этот метод исследования обеспечивает более качественную и детальную визуализацию мягких тканей и позволяет выявить очаги поражения с точностью до 96%.
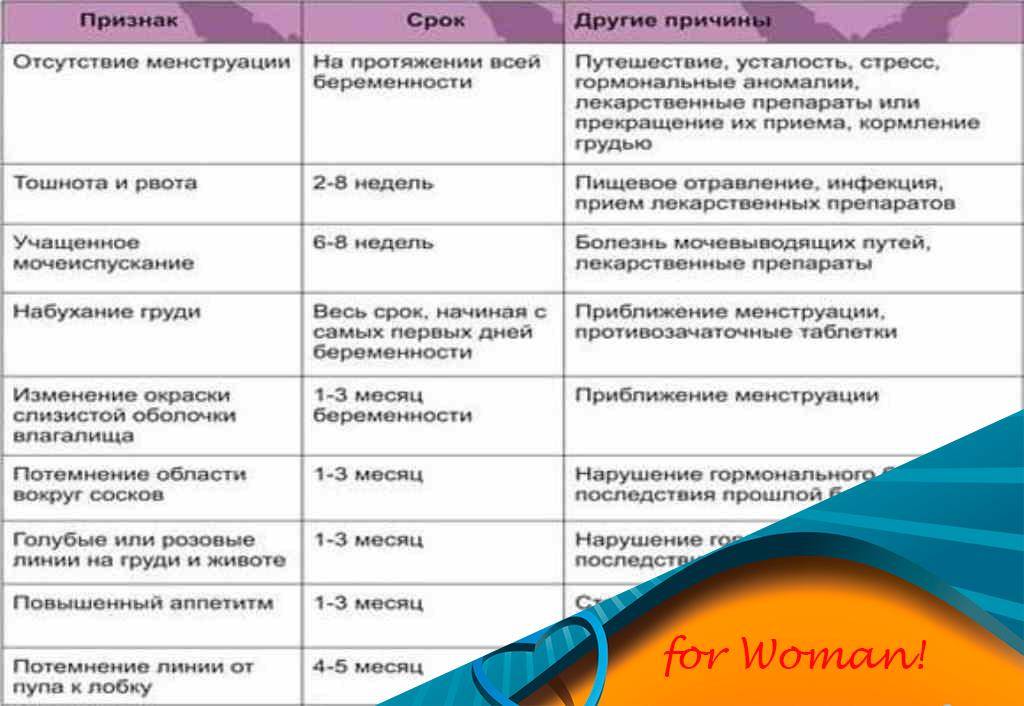
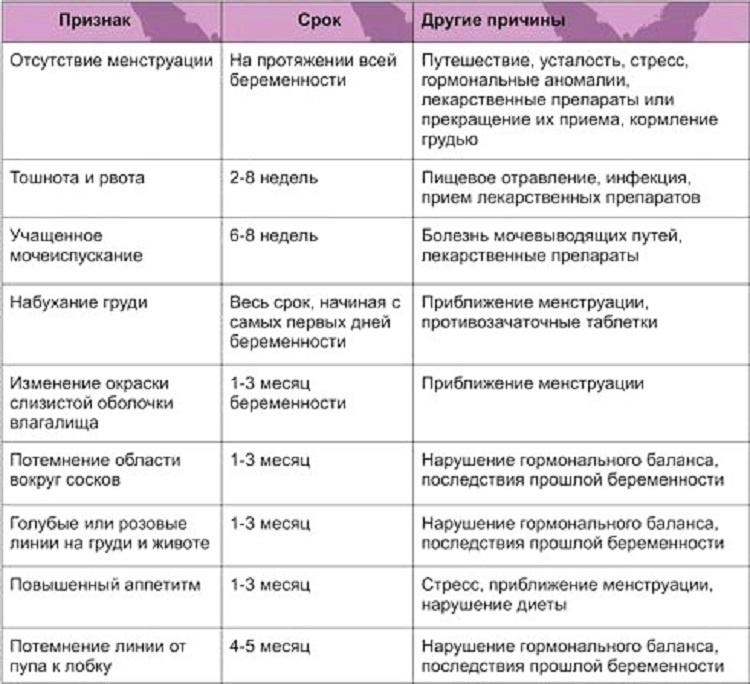
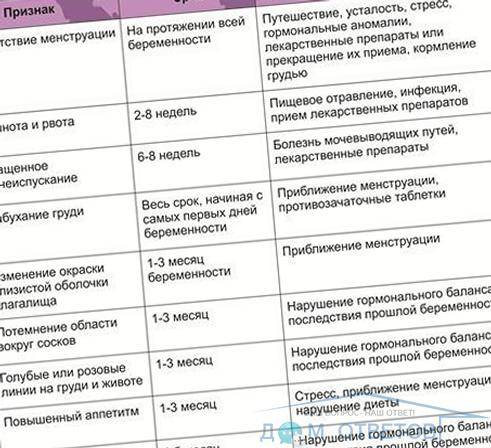
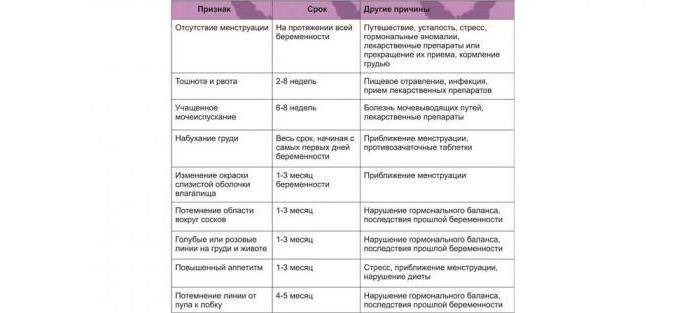
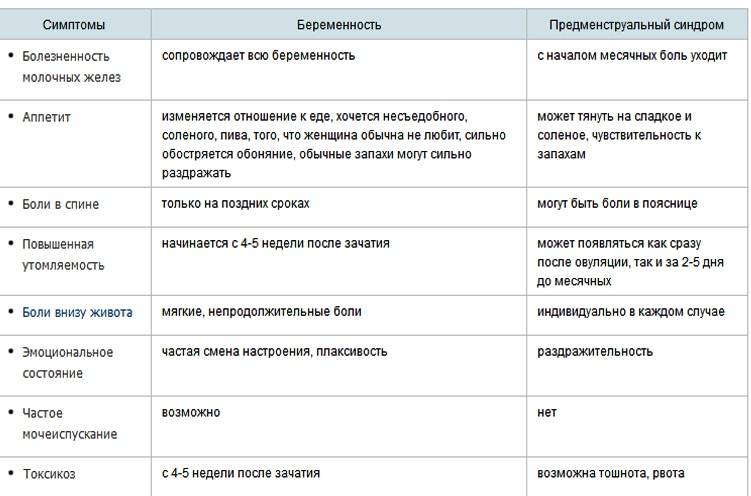
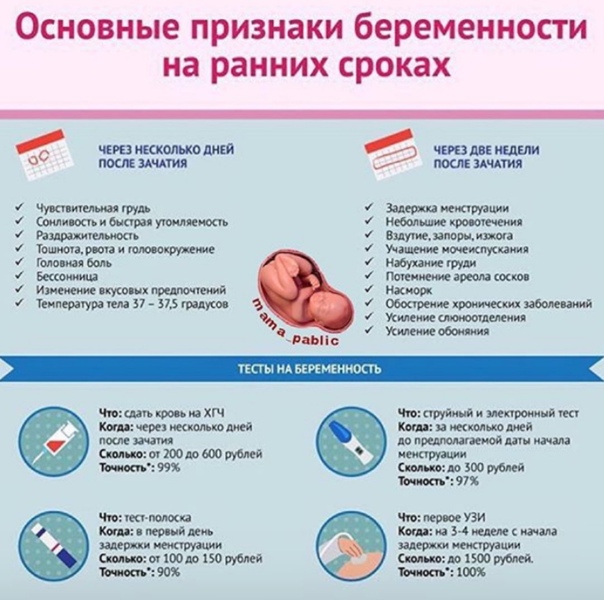
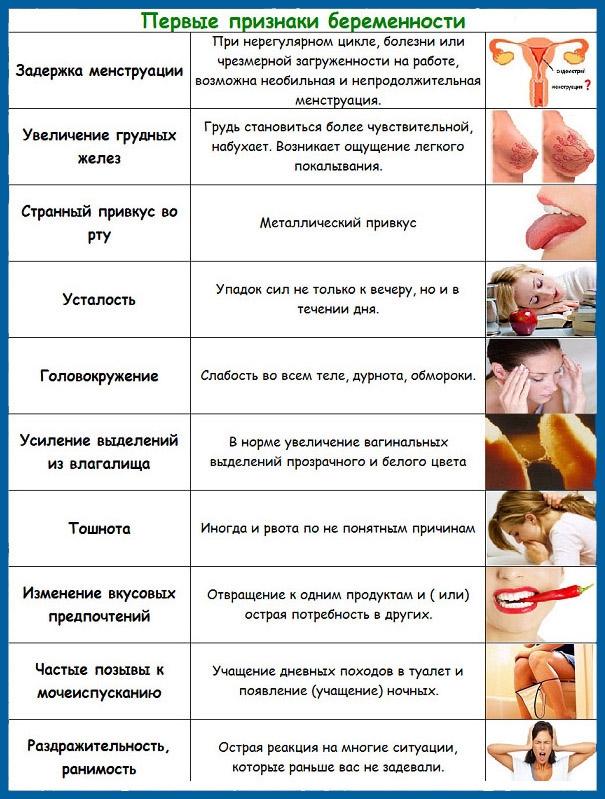
Могут ли быть месячные при беременности
Это явление довольно распространено, особенно волнует этот пункт молодых девушек, которые впервые готовятся стать мамами. Что же является причиной такого процесса, как месячные при беременности?
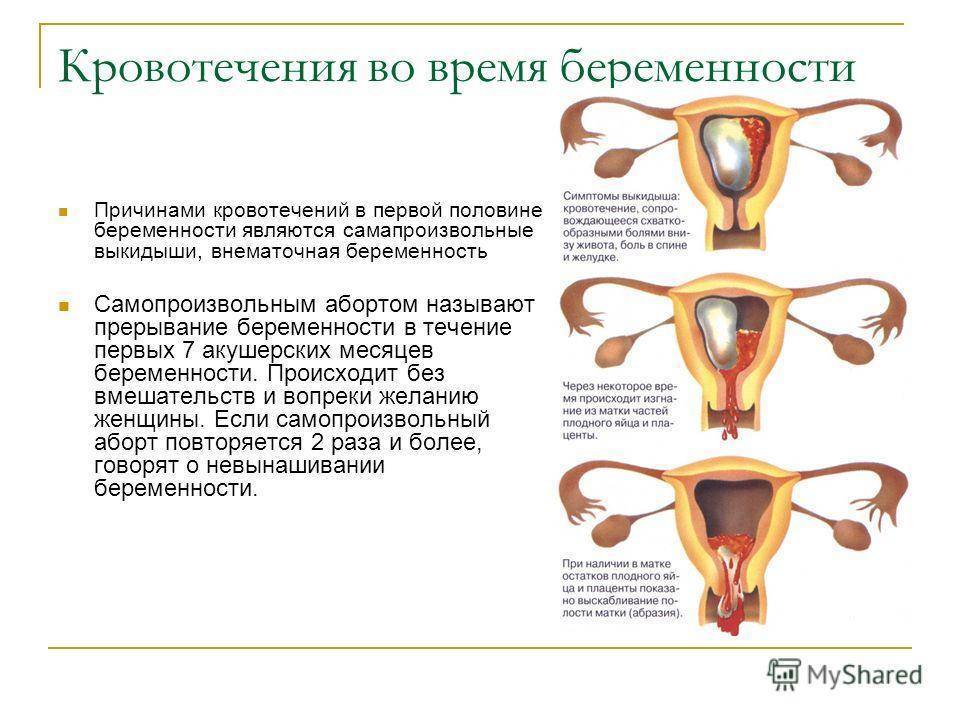
Желтое тело выделяет недостаточное количество прогестерона (женского гормона) в крови. Развитию и вынашиванию ребенка ничего не угрожает, если по мере увеличения срока этот показатель увеличивается. Если прогестерона мало, велика вероятность прерывания вынашивания на ранних сроках (самопроизвольный выкидыш).
Организм женщины во время беременности, порой, ведет себя непредсказуемо
Отторжение может произойти и при отслойке эмбриона от слизистой оболочки матки – ярко выраженная клиническая картина по той же причине.
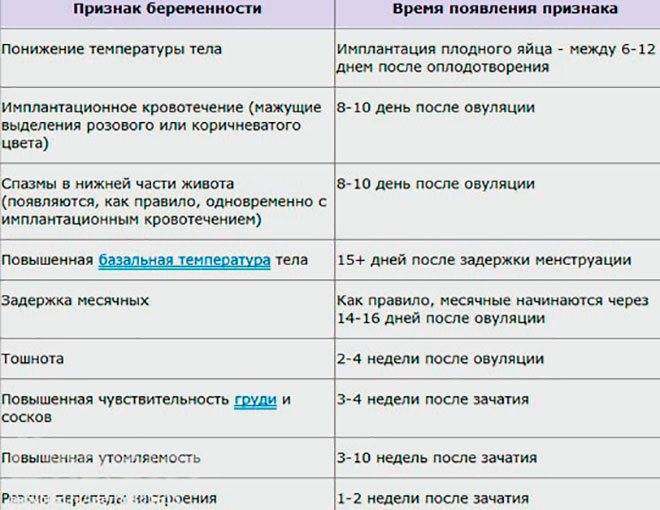
Какова же норма месячных после зачатия? Ранние сроки могут характеризоваться небольшими скудными выделениями, обладающими нетипичным цветом (бледно – коричневые, розоватые).
Если в организме нет проблем и сбоев, выделения должны прекратиться через несколько дней и идти не целый день, как в привычной ситуации. Если же критические дни наступили на более поздних сроках вынашивания – это первый звоночек о развивающейся патологии. Игнорировать эти признаки нельзя, это не «прихоть» организма, а серьезная проблема.
Вживление эмбриона
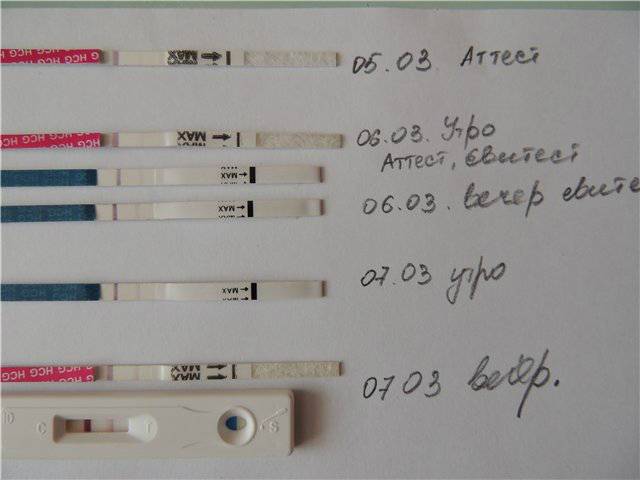
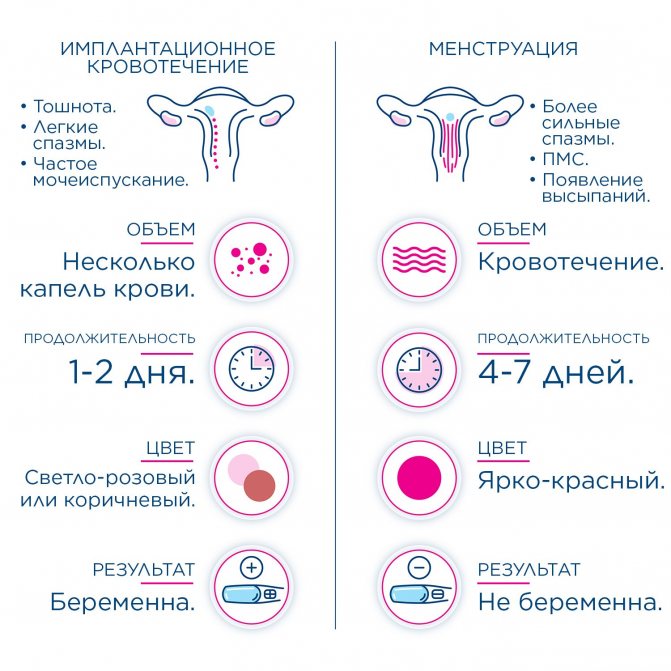
Научно и на практике доказанный факт: спустя неделю после произошедшего зачатия может возникнуть небольшое кровотечение, буквально несколько капель. Это естественный процесс, который характеризуется как норма: оплодотворенная яйцеклетка продвигается по фаллопиевой трубе вниз, для того, чтобы прикрепится к слизистой оболочке матки.
Через неделю после зачатия может наблюдаться так называемое овуляторное кровотечение
Внутреннее покрытие стенок имеет огромное количество кровеносных сосудов, и плодное яйцо, ввинчивания в него, разрушает капилляры и создает небольшое кровотечение. Оно ничем не опасно для здоровья женщины, процесс имеет продолжительность в среднем, около 2 дней.
Возникший дискомфорт можно отнести к невероятной чувствительности тканей. Часто девушки путают это явление с появлением критических дней, поэтому не сразу реагируют на наступившую беременность.
Гормональный сбой
Гормональный сбой – это и означает недостаточная выработка прогестерона, из – за которого нормальное протекание беременности может быть под вопросом. Кровянистые выделения и характерная слизь выходит именно в тот период, в который, согласно календарю, должна была начаться менструация.
Физическое состояние немного ухудшается, появляются недомогания, головные боли и дискомфорт в области живота – все признаки, присущие наступлению критических дней.
Не стоит паниковать: гормональный фон можно нормализовать с помощью препаратов, однако самолечением заниматься нельзя – лекарственные средства должен прописывать врач – гинеколог.
Повреждение влагалища
Еще одной распространенной причиной, из – за которой могут появиться боли и скудные кровотечения, является механическое повреждение сосудов и капилляров, находящихся внутри матки.
Это может быть спровоцировано половым актом: во время активной перестройки организма женщины на беременность, значительно увеличивается кровоснабжение половых органов, что влечет за собой легкое повреждение стенок. Выделяться при этом могут скудные мазки вперемешку со слизью.
Всегда нужно рассказывать своему доктору об изменениях организма, особенно во время беременности
Если подобное явление появляется в те дни, когда должна быть менструация, может создастся впечатление, что это она и есть. Иногда, данное явление может возникнуть после планового осмотра у гинеколога.
Внезапная менструация во время беременности может быть спровоцирована двумя яйцеклетками, вместо одной, которые выдал организм женщины. Чаще всего это происходит после применения препарата, стимулирующего овуляцию.
В одном цикле две яйцеклетки
Но не исключено, что это просто задумка природы – дать женщине возможность выносить нескольких детей за одну беременность. На этот фактор нередко влияет генетика.
Но даже при таком развитии событий, не всегда удается оплодотворить и выносить два плода – вторая яйцеклетка обрывается, провоцируя кровянистые выделения, со всеми характерными симптомами.
Кровотечение на поздних сроках может быть признаком отслойки плаценты
Что такое лохии после родов, сколько длятся послеродовые выделения и какова причина их появления?
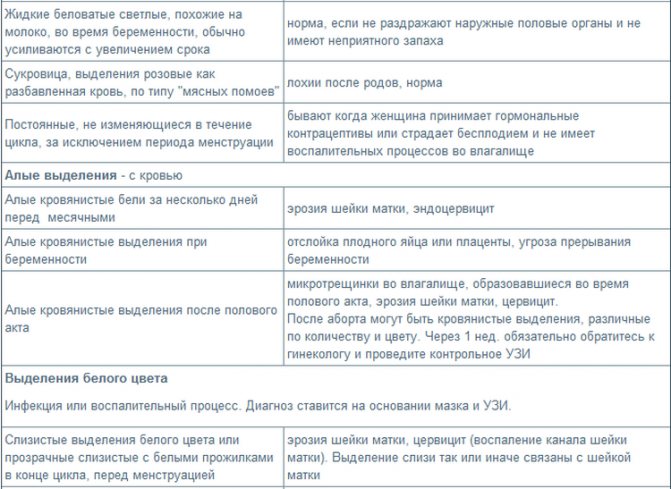
После рождения ребенка и выделения последа у женщины начинаются ярко-алые кровянистые выделения из влагалища. Причина их появления заключается в том, что внутренний слой матки (в частности – место прикрепления плаценты) после родоразрешения представляет собой раневую поверхность. Лохиями называют выделения, в составе которых присутствуют частицы детского места, плодных оболочек, цервикальной слизи, крови, клеток эндометрия (Endometrium). Их алый цвет обусловлен наличием значительного количества эритроцитов.
Появление таких выделений говорит о нормальной инволюции (обратном развитии) матки, ее возвращении в дородовое состояние, очищении и подготовке к новой беременности.
По мере восстановления матки объем, консистенция и цвет лохий после родов изменяются:
- С момента рождения малыша и до 2-3 дня имеют место кровянистые ярко-красные выделения. На протяжении нескольких часов с окончания родовой деятельности их объем может достигать 400 мл с незначительными отклонениями в меньшую или большую сторону. Сразу после родоразрешения они имеют ярко-алый цвет и содержат отдельные сгустки крови. Если же объем выделений существенно превышает 400 мл или, напротив, оказывается намного меньше, это может свидетельствовать о маточном кровотечении или скоплении лохий в полости матки – лохиометре. Чтобы вовремя обнаружить возможные отклонения, в течение первых нескольких часов после рождения малыша женщина должна находиться под контролем медицинских сотрудников.
- Как выглядят лохии после родов? Через неделю характер выделений и их цвет постепенно изменяется: консистенция становится более вязкой, преобладают небольшие сгустки крови, а цвет становится красновато-бурым. Это обусловлено постепенным восстановлением внутреннего слоя матки, а также заживлением поврежденных сосудов.
- Примерно со второй до третьей недели объем лохий уменьшается, их цвет приближается к коричневому, консистенция становится кремообразной, появляется прелый запах.
- Скудные прозрачные или желтые лохии после родов являются показателем того, что матка почти полностью восстановилась. Обычно они наблюдаются приблизительно с третьей недели после окончания родовой деятельности. Со временем выделения становятся практически незаметными и постепенно прекращаются к 42 дню после родов.
Сколько идут лохии после родов? На их продолжительность влияют несколько факторов:
- индивидуальные особенности организма матери, наличие инфекционных, воспалительных или хронических заболеваний;
- свертываемость ее крови;
- размер и вес плода (инволюция матки после вынашивания крупных детей или двойни происходит дольше);
- способ родоразрешения – естественный или хирургический;
- кормление малыша (если кормить грудью, маточные сокращения усиливаются и ее поверхность быстрее очищается).
Обычно лохии продолжаются 4-6 недель (до 42 дня). За это время матка исторгает в среднем 500-1500 мл лохий.
На длительность выделений влияет также количество родов. Например, лохии после вторых и третьих родов проходят быстрее, чем у первородящих рожениц, так как матка быстрее восстанавливается.
Мнение эксперта
Некоторые роженицы ошибочно полагают, что после кесарева сечения выделений быть не должно. Однако каким бы путем не происходило родоразрешение, матке в любом случае требуется время на восстановление; следовательно, лохии должны присутствовать обязательно.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Менструальный цикл
В КАКОМ ВОЗРАСТЕ НАЧИНАЮТСЯ МЕСЯЧНЫЕ?
Уже с 9-ти лет начинается преобразование в теле девочки, за счет гормонов округляется фигура, начинают расти лобковые волосы. Перед первой менструацией организм перестраивается, может появиться угревая сыпь на лице, спине и груди, становится активнее работа сальных желез, увеличиваются выделения из влагалища. Кровотечения, как правило, появляются через 1,5 – 2 года после первых гормональных изменений, в возрасте 10-15 лет. Исследования показывают, что большое влияние на время наступления критических дней оказывает и генетика: когда должна начаться менструация у подростка, во многом определяется тем, какой и в каком возрасте менструация была у матери.

ЧТО ТАКОЕ МЕНСТРУАЦИОННЫЙ ЦИКЛ?
Менструальный цикл — это регулярные изменения в организме женщины, находящейся в детородном возрасте, связаны эти изменения с возможностью зачатия и дальнейшего вынашивания плода.
Нормальный цикл менструации длится от 21 до 35 дней. Отсчет начинается с первого дня наступления месячных, о чем говорит обновление слизистой оболочки матки, которое вызывается отторжением яйцеклетки и желтого тела и показывает, что беременность не наступила. Прекращаются месячные к 50 годам, когда детородная функция угасает и наступает климакс.

Климакс – это глубокие изменения в гормональном фоне, вызывающие снижение регулярности месячных, постепенное их исчезновение, которое называют менопаузой.
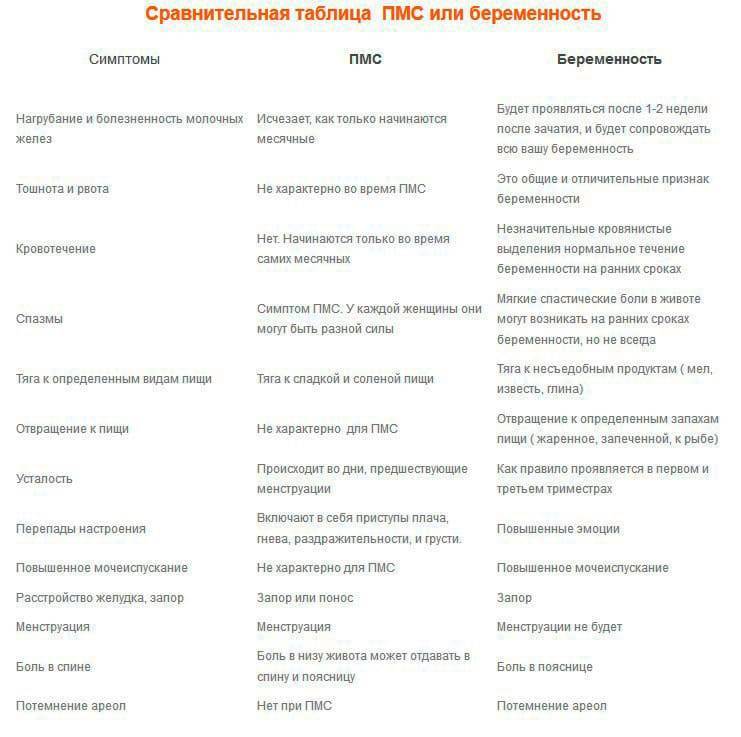
КАК ОПРЕДЕЛИТЬ, ЧТО ПРИБЛИЖАЮТСЯ МЕСЯЧНЫЕ?
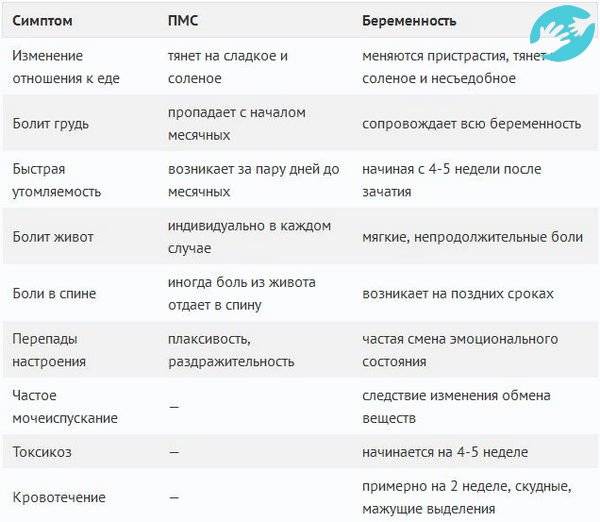
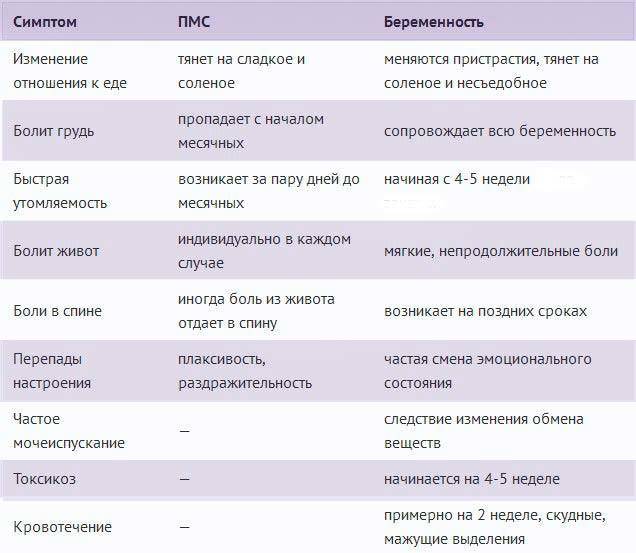
Предвестником критических дней является предменструальный синдром (ПМС), начинающийся за 2-10 дней до начала менструальных кровотечений.

Симптомы приближающейся менструации:
- Подавленность, плохое настроение;
- Тревожность, неоправданная агрессивность;
- Раздражительность;
- Тошнота;
- Проблемы с кожей лица;
- Высокая утомляемость, возможны головные боли;
- Повышение аппетита;
- Сонливость, зависимость от погодных условий;
- Отечность ног;
- Набухание и чувствительность груди;
- Боли в области живота;
- Увеличение массы тела на 1-2 кг.
Чаще всего проявляется лишь часть симптомов, вызывающих дискомфорт. Степень их выраженности зависит от индивидуальных особенностей организма женщины, ее образа жизни, рациона, физической активности, генетики.
ФАЗЫ МЕНСТРУАЛЬНОГО ЦИКЛА
Чтобы знать, как правильно считать цикл месячных, нужно иметь понятие обо всех фазах, через которые проходит организм на всем его протяжении.
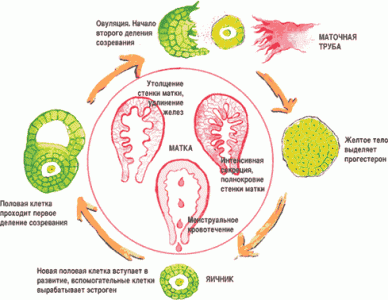
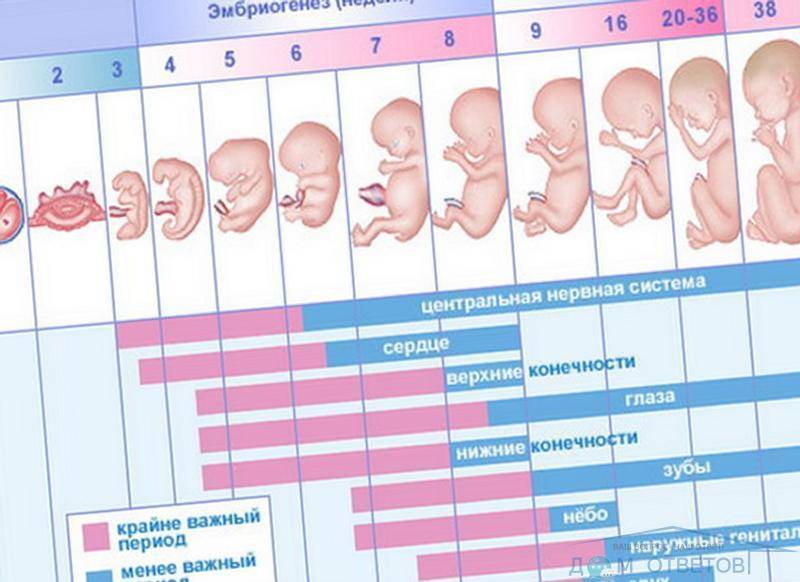
Фолликулярная. Первый день менструального цикла – это первый день месячных. Во время этой фазы фолликустимулирующий гормон (ФСГ) запускает процесс роста фолликулов. Фолликулы – это пузырьки с жидкостью, где содержится несозревшая яйцеклетка. Первый из 5-7 фолликулов, достигнув 14 мм в диаметре, продолжает созревание, остальные же рассасываются.
Период менструации может колебаться от 2 до 7 дней, что определяется возрастными, физиологическими и генетическими особенностями женщины. В первые дни чаще всего бывают болевые ощущения в области живота. За этот период объем кровянистых выделений не должен составлять более 80 мл.
Овуляторная. В этот период лютеинизирующий гормон способствует выработке веществ, ослабляющих оболочку фолликулы. Происходит созревание яйцеклетки, которая прорывает стенки и передвигается в маточные трубы. Овуляторная фаза является наиболее подходящей для зачатия. Яйцеклетка в это время либо оплодотворяется, либо гибнет и растворяется. Длительность фазы от 2 до 5 дней.
Лютеиновая. Фолликул, который покинула яйцеклетка, становится желтым телом, которое вырабатывает прогестерон, подготавливающий матку к зачатию. Базальная температура достигает 37 градусов. Если яйцеклетка не оплодотворена, то желтое тело растворяется, через 10-12 дней после овуляции. В этот период у женщины набухает грудь, увеличивается количество выделений из влагалища. Фаза длится от 10 до 16 дней.
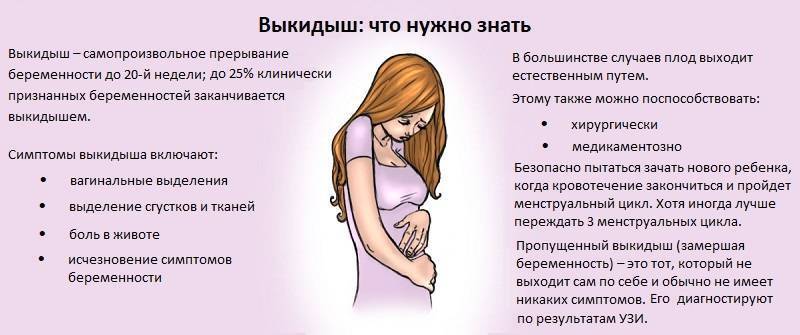
Как избежать выкидыша
Основной задачей лечения является снятие напряжения в области матки
Не менее важно будет остановить кровотечение и продлить беременность, но лишь при том условии, что зародыш является жизнеспособным. Чем быстрее будет оказана врачебная помощь, тем выше вероятность сохранения плода, без необходимости определять предполагаемые сроки выкидышей
Помогут в этом наши специалисты. Только у нас наиболее квалифицированные и опытные врачи, которые точно знают, как осуществлять лечение даже в самых сложных случаях. Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Медикаментозное лечение
Применяют гормональные препараты. Они на раннем сроке обуславливают нормальное течение беременности. Эффективными являются медикаменты на основе гормона прогестерона.
- Применение кровоостанавливающих препаратов. В случае с беременными женщинами используют капельницы с такими средствами, как Дицинон или Транексам. Они необходимы для остановки кровотечения.
- Спазмолитики. Специалисты рекомендуют инъекции Дротаверина с последующим переходом на такие обезболивающие таблетки, как Но-шпа. Также применяют суппозитории Папаверин, капельницы с добавлением магнезии. Все они необходимы в целях снятия ряда признаков патологического состояния, а именно повышенного тонуса матки и ярко выраженных болей.
- Использование Токоферола. Витамин Е – незаменимый компонент для женщин, в том числе беременных. Он обеспечивает нормальную и полноценную работу яичников. Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
- Седативные препараты. Применяют пустырник или настойку валерианы. Представленная мера рекомендована при повышенной раздражимости или нервозности беременной.
Чтобы исключить выкидыш на раннем сроке, специалисты нашей клиники рекомендуют глюкокортикостероиды. Применяют Дексаметазон или Метипред. Их назначают пациентам с диагностированными иммунными нарушениями, которые могут привести к прерыванию беременности на раннем сроке.
Дополнительно может быть установлено специальное разгрузочное кольцо. Представленная процедура осуществляется во втором триместре, а точнее после 20 недели вынашивания плода.
Снимают такое устройство не ранее 38 недели. Оно необходимо женщине, чтобы сохранить правильное положение матки. Также разгрузочное кольцо позволяет предупредить преждевременные роды.
Дополнительные меры
Чтобы выкидыш на раннем сроке не наступил, рекомендуется отказаться от физических нагрузок. Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Еще одной мерой профилактики станет исключение резких движений. На любых сроках беременности они могут спровоцировать отслоение эмбриона или привести к серьезным осложнениям в его развитии.
Исключить ранний выкидыш позволит:
- эмоциональное спокойствие и отсутствие стрессов;
- отказ от принятия горячей ванны или посещения бани, сауны – это связано с тем, что высокие температуры провоцируют усиление кровотечения, а также отслоение плода;
- ограничение половых контактов – если есть угроза, что произойдет ранний выкидыш, от занятий сексом отказываются;
- исключение алкоголя, никотиновой зависимости.
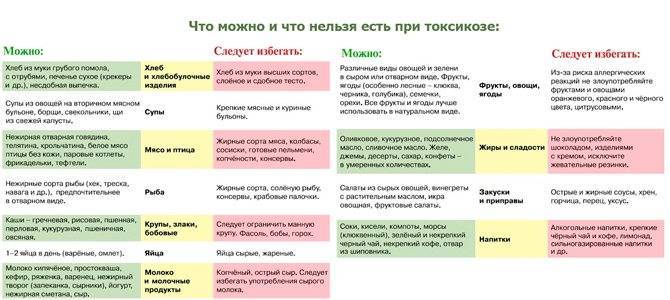
Также важно отказаться от употребления ряда продуктов. Запрет касается шоколада, кофе и любых других напитков с содержанием кофеина
Ни в коем случае не стоит заниматься самолечением. Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Исключить такую проблему, как ранний выкидыш, действительно можно. Необходимо соблюдать все меры безопасности, полноценно и своевременно лечиться. Именно в таком случае беременность завершится рождением здорового ребенка.
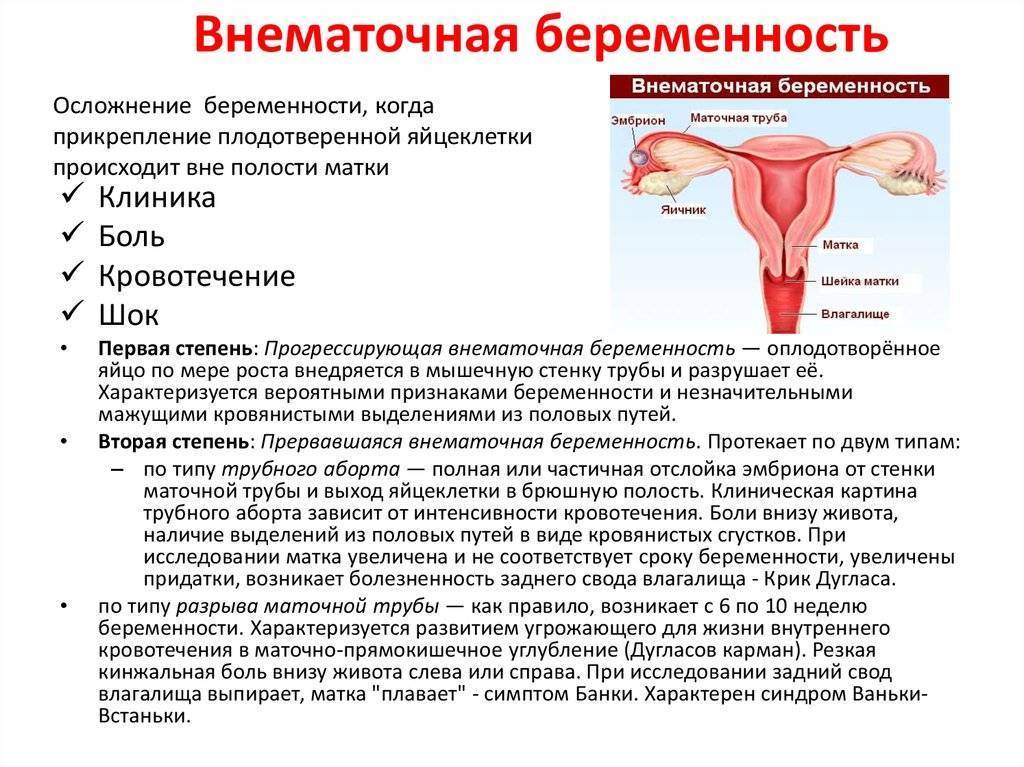
Эндометриоз и беременность
Женщин репродуктивного возраста, которым поставили такой диагноз, интересует, можно ли забеременеть при эндометриозе. Несмотря на то, что примерно в половине случаев при наличии этой патологии развивается бесплодие, беременность при заболевании все же возможна.
Все зависит от количества очагов поражения, их степени и общего состояния здоровья пациентки.
Почему же считается, что данное патологическое состояние является серьезным препятствием к нормальному зачатию, имплантации оплодотворенной яйцеклетки. Среди предпосылок, негативно влияющих на беременность при эндометриозе, стоит выделить следующее:
- Так как эндометриоз сопровождается изменением гормонального фона, может иметь место снижение уровня лютеиносодержащего гормона, а также повышение эстрадиола, приводящее к сбоям в механизме овуляции и нарушению функции желтого тела.
- Во время обследования пациентки с эндометриозом, в ее перитонеальной жидкости (веществе, заполняющем брюшину и отвечающем за уменьшение трения внутренних органов) может быть обнаружено активное образование антиспермальных антител. Антиспермальные антитела (АСАТ) представляют собой белковые вещества, снижающие подвижность сперматозидов и способные вызывать их гибель. Наличие в перитонеальной жидкости антиспермальных тел объясняется возможными аутоиммунными нарушениями в организме женщины с диагнозом «эндометриоз»: например, системной красной волчанкой (Lupus erythematosus), ревматоидным артритом (Arthritis rheumatoid) и пр. Также у пациенток с эндометриозом могут иметь место аутоиммунные дисфункции щитовидной железы (аутоиммунный тиреоидит, болезнь Хашимото (Мorbus Hasimoti), влияющие на синтез половых гормонов и снижающие фертильность женщины. В частности, при эндометриозе, в сочетании с аутоиммунными патологиями щитовидной железы, возможно нарушение процесса нормальной имплантации оплодотворенной яйцеклетки.
- Развитие спаечных процессов. В области очагов поражения могут образовываться спайки – тонкие или толстые пленочные сращения, тяжи и перегородки, возникающие на стенках органов малого таза. Если эндометриоз локализуется в яичниках или маточных трубах, спайки могут мешать прохождению по ним яйцеклетки – это приводит к проблемам с зачатием. Спаечный процесс может стать причиной не только бесплодия, но и внематочной беременности. Вследствие протекания спаечных процессов при эндометриозе могут иметь место такие нарушения, как деформация фимбрий, образование эндометриоидных кист на яичниках, уплотнение маточных труб. Фимбрии – это мелкие ворсинки, расположенные в маточных трубах и направляющие яйцеклетку в полость матки. Если в результате эндометриоза происходит их деформация, яйцеклетка не может достичь матки. Уплотнение маточных труб, вызванное спаечными процессами, также не дает яйцеклетке достичь полости матки. Что касается эндометриоидных кист яичника, то они мешают забеременеть в 30% случаев, однако при своевременном обнаружении хорошо поддаются лечению. Образование таких кист является распространенным симптомом. Они возникают в структуре яичника и характеризуются присутствием в полости их капсул густого коричневого содержимого.
Иногда именно беременность выступает в роли фактора, положительно влияющего на состояние женщины и способствующего ее избавлению от заболевания.
Во время вынашивания малыша происходит изменение гормонального фона: наблюдается снижение выработки эстрогенов и активный синтез прогестерона. В течение беременности и кормления грудью отсутствуют менструации, за счет чего не происходит цикличное обновление эндометрия
При этом неважно, каким образом наступила беременность – естественным или с помощью экстракорпорального оплодотворения (ЭКО). Кстати, при эндометриозе достаточно часто прибегают к помощи соединения мужских и женских половых клеток invitro (в пробирке), так как этот метод способствует нормальному закреплению оплодотворенной яйцеклетки в полости матки
Миома матки
Это самая распространенная доброкачественная опухоль, которая встречается у женщин репродуктивного возраста.
Она развивается из стволовой клетки в гладкой мышечной ткани матки (миометрии). Одиночная клетка делится повторно, окончательно создавая твердую массу, отличную от соседней ткани.
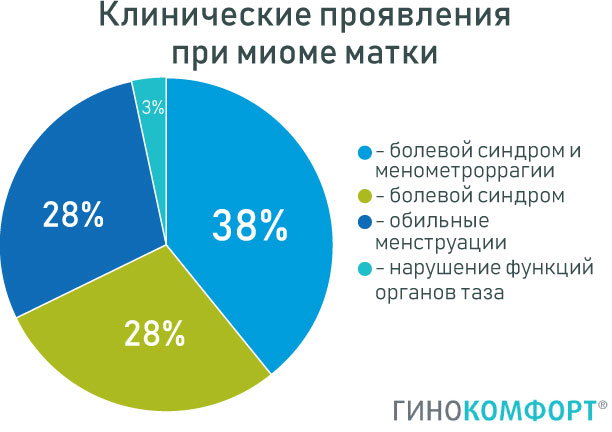 Клинические проявления при заболевании
Клинические проявления при заболевании
Она очень редко переходит в злокачественную форму. Раковая фиброма (которая называется лейомиосаркомой) встречается менее чем в 1 000 случаев.Миома представляет собой белые, круглые образования, которые имеют текстуру твердых резиновых шариков.Может расти на внутренней (под слизистой оболочки матки) или внешней поверхности матки (под серозной мембраной матки), в мускулатуре стенки матки (интрамуральная миома) или на стеблеподобных разрастаниях на внешней стороне матки (плодоножка).Некоторые из них могут быть с горошину, другие могут вырасти до 9-месячной беременности.
Часто протекают без выраженной клинической картины. Женщина долгое время остается в неведении о возникшей проблеме и узнает о ней лишь во время профилактического или планового осмотра гинекологом.
Мнение эксперта
В зависимости от размера и расположения, опухоль может оказывать давление на органы малого таза, что может привести к кровотечению и выраженному болевому синдрому. А также может быть причиной бесплодия, частых непроизвольных выкидышей и осложнять течение беременности.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Поэтому не удивительно, что женщина может беспокоиться о том, можно ли рожать с опухолью в матке, как она влияет на беременность. Возможна ли беременность после ее удаления?
Беременность при миоме
Беременность
Женщины с этой проблемой обычно имеют нормальную беременность и физиологичные роды. Она не представляет непосредственной опасности для женщины и для ребенка во время беременности и не влияет на течение самих родов.
В редких случаях миома может вызывать осложнения. Все зависит от того, насколько миоматозные узлы велики и где находятся. Рост миомы более активен в первом триместре, когда количество эстрогена и других гормонов резко увеличиваются, чтобы помочь поддержать беременность. Она может увеличиться в размере в 10 раз (или больше).
Большая миома может потенциально создать серьезные проблемы для женщины и для плода. Многие миомы, обнаруженные во время беременности, уменьшаются или исчезают после родов, так как гормональный фон нормализуется, и матка возвращается к своему нормальному размеру. В этом случае можно говорить, что произошло излечение заболевания беременностью.
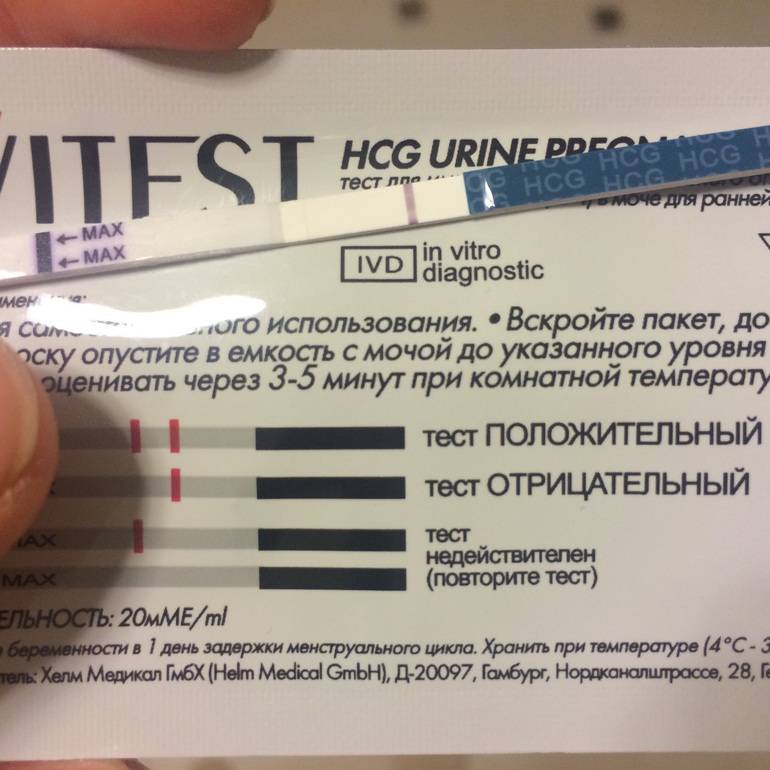
Миома матки может давать ложноположительный тест на беременность при отсутствии беременности. Это связано с нарушением гормонального фона при данной патологии.
Влияет ли миома матки на зачатие ребенка?
Жалобы при болезни во время беременности
- Боль в области таза, спины или живота. Локализация боли зависит от того, где находится миома. Болевой синдром может быть ведущим симптомом с миомой матки во время беременности.
- Частое мочеиспускание или боль во время мочеиспускания может быть вызвано миомой, сдавливающей мочевой пузырь.
- Ощущение вздутия живота, запоры могут быть результатом того, что опухоль оказывает давление на толстую кишку.
- Боль во время полового акта, которая может быть связана с миомой матки.