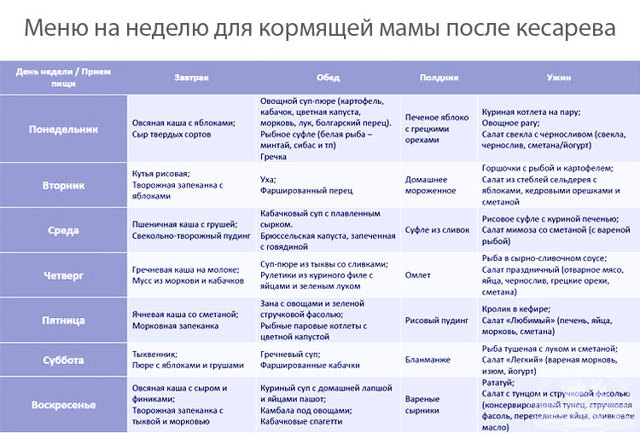
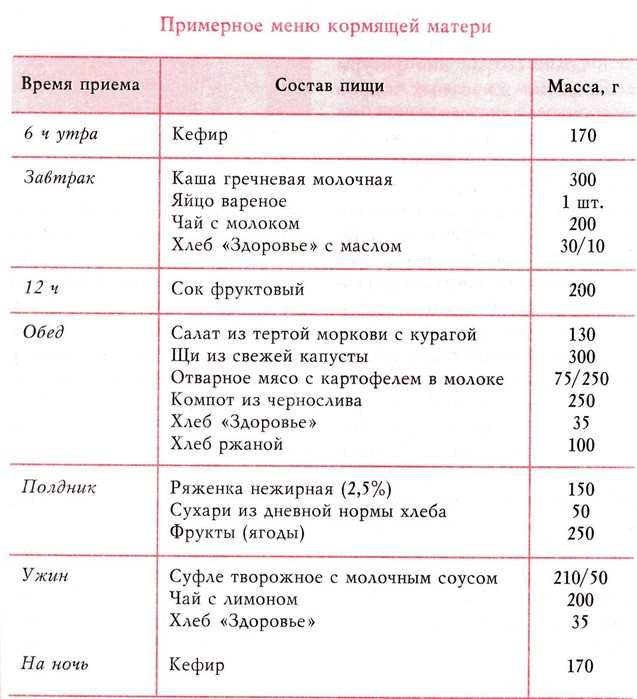
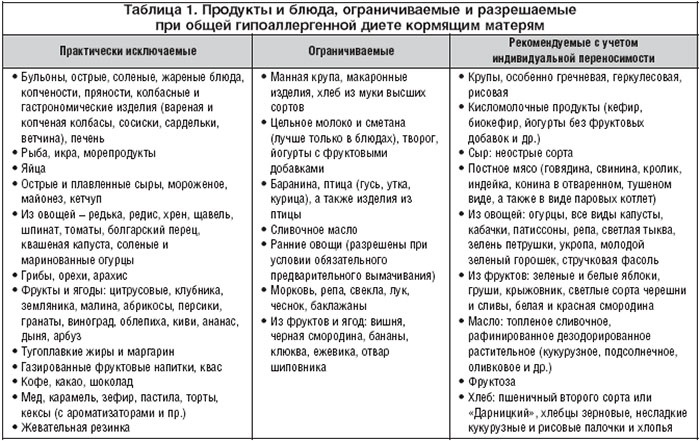
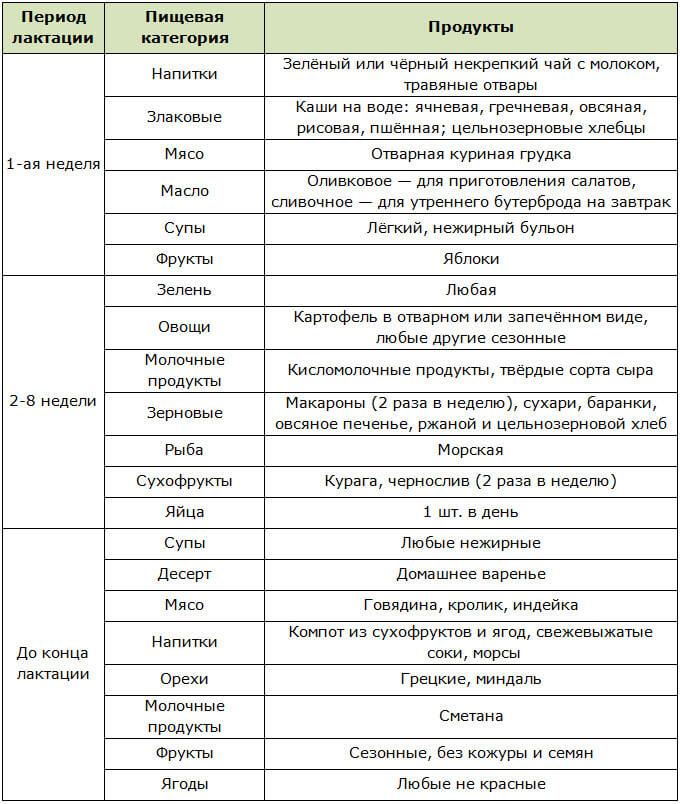
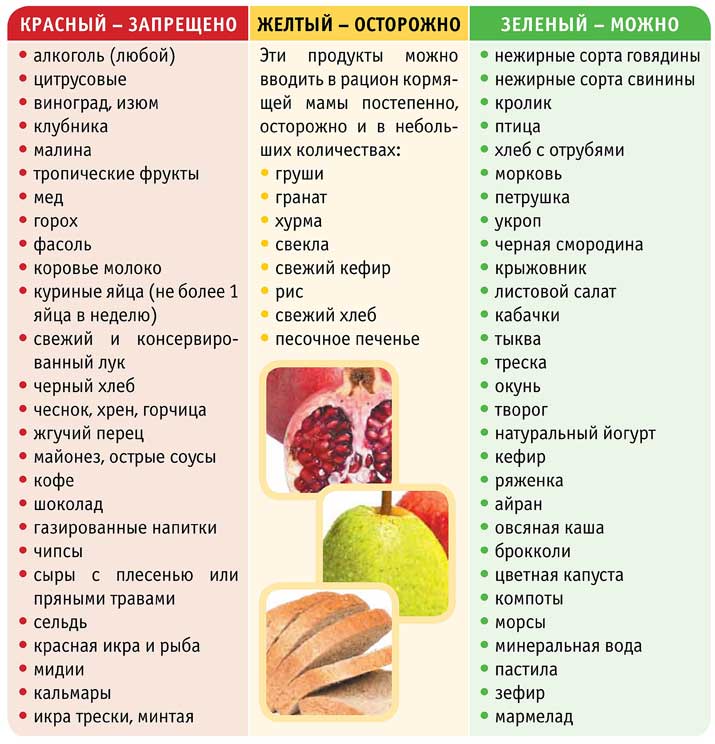
Можно ли есть арбуз при грудном вскармливании
Специалисты утверждают, что есть арбуз при лактации полезно как для женщины, так и ребенка по причине того, что сладкий плод насыщает организм витаминами, полезными для правильного роста и развития ребенка, а также для улучшения работы организма женщины. Но некоторые мамочки едят продукт без вреда для здоровья, в то время как у других сразу после его употребления возникает множество побочных эффектов.
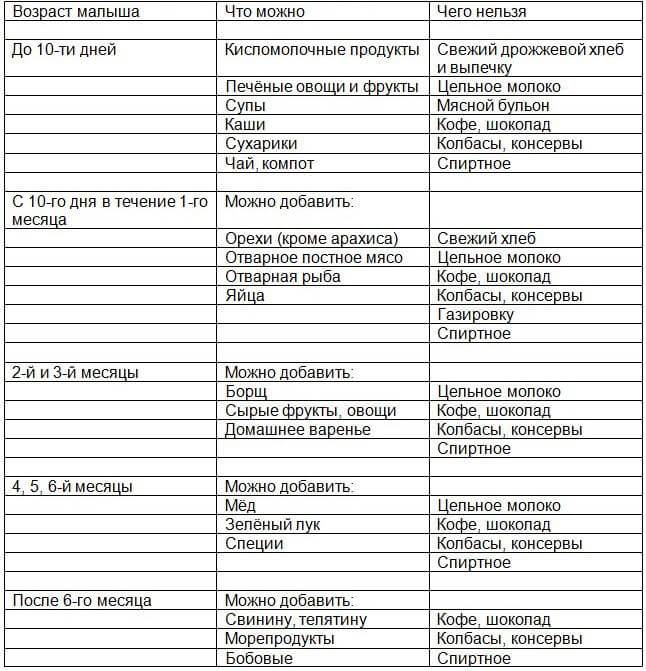
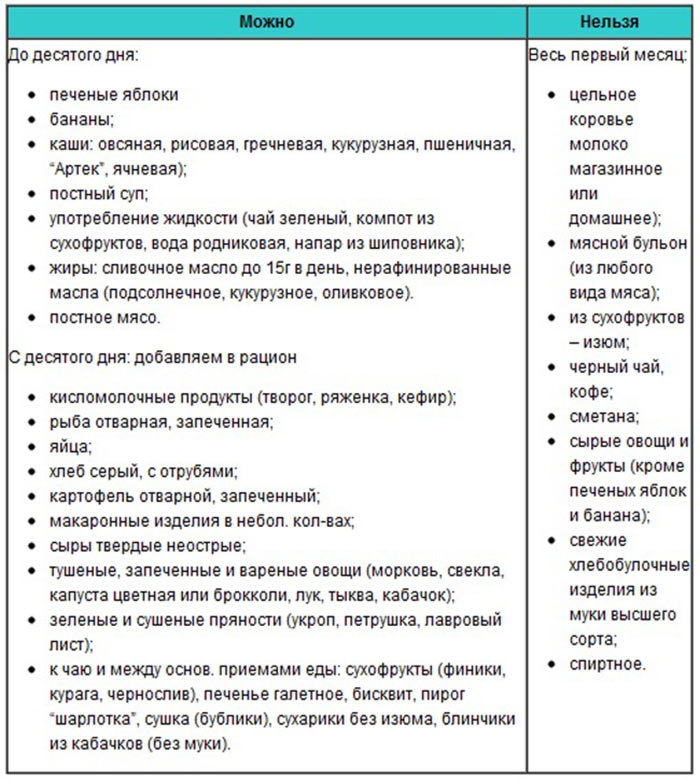
В первый месяц
В течение первого месяца после родов кормящая женщина должна придерживаться строгой диеты, в которую арбуз не входит. Это обусловлено тем, что организм новорожденного еще не имеет нужного количества ферментов, которые способны переварить такую сложную пищу.
Если же женщина в это время съест арбуз, то последствиями будут сильное вздутие живота и сильное отравление у ребенка, которое приведет к госпитализации.
В 1 месяц после родов кормящей женщине следует воздержаться от употребления фруктов и ягод красного цвета. Красные яблоки также нужно убрать из рациона. Среди побочных эффектов, которые проявляются у ребенка, мать которого не соблюдает правильного питания, наблюдается сыпь, крапивница и сильный зуд.
Во второй месяц
Если у крохи нет проблем со здоровьем, его не тревожат колики, запоры или диарея, то к концу 2 месяца его жизни кормящая мамочка может разнообразить свой рацион небольшой арбузной долькой. Постоянно есть ароматный плод нельзя, но насладиться несколькими кусочками можно.
Если после употребления арбуза здоровье и поведение малыша не изменились, можно немного увеличить количество долек. При проявлении негативных признаков в виде сыпи, покраснения, вздутия живота у малыша от продукта следует отказаться.
В 3 месяца
В возрасте 2,5-3 месяцев пищеварительная система крохи начинает работать в нужном режиме. В то же время включение в рацион кормящей женщины арбуза несет в себе определенную опасность.
Если потребность в употреблении арбуза высока и плоды выращены в экологически чистых районах, то можно попробовать съесть 2-3 дольки в неделю, когда возраст малыша достигнет 3 месяцев. После употребления плода следует проследить реакцию малыша. Если возникли негативные проявления, продукт находится под запретом.
В 4 месяца
Пищеварительная система ребенка, чей возраст составляет 4 месяца, способна выдерживать практически любую пищу, которую употребляет мама. Именно с этого периода кормящая женщина может без опасений наслаждаться арбузом.
Если женщина не ела арбуз до этого периода, то увеличивать количество арбузных долек нужно постепенно. Для начала в день можно есть до 2 долек ароматного плода, затем до 3, со временем достигая оптимального количества для насыщения.
Есть арбуз нужно даже тогда, когда кормящей мамочке не нравится его вкус, по причине присутствия в плоде большого количества полезных элементов и витаминов, необходимых для женского здоровья и развития малыша.
Диета в первый месяц (2-4 недели после операции)
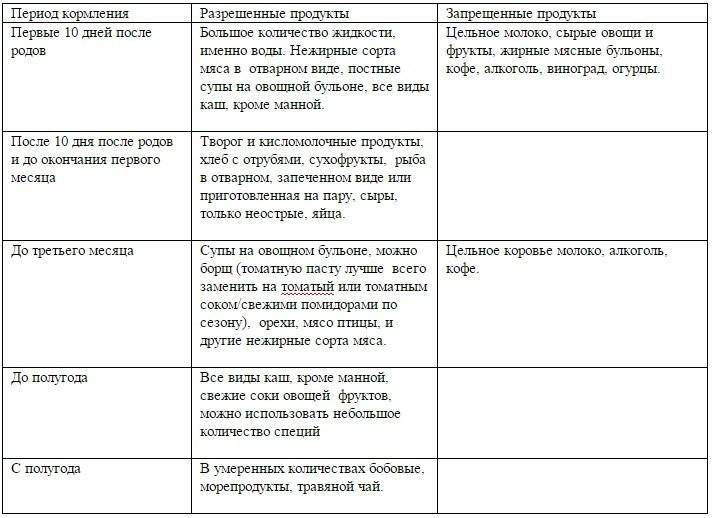
Первый месяц после операции особо важен для восстановления нормальной работы пищеварительного тракта пациента и улучшения общего самочувствия. Именно этот отрезок времени является ключевым для нормализации пищеварительных функций организма. Поэтому на его протяжении необходимо тщательно соблюдать рекомендации, предписанные врачом. Таковые включают не только требования к организации питания, но и комплекс мер по обеспечению надлежащей физической нагрузки, медикаментозной терапии и уходу за ранами.
После проведения лапароскопической холецистэктомии соблюдение диеты обычно необходимо на протяжении 1 месяца. Затем по согласованию с гастроэнтерологом могут быть сделаны послабления в диете, расширен спектр употребляемых продуктов, сняты ограничения в питании.При открытой полостной холецистэктомии период жестких ограничений в питании продолжительнее, чем при холецистэктомии. Независимо от типа проведенной операции на протяжении первого месяца рекомендуется исключить из питания:
- жареную пищу
- жирные продукты
- острую и пряную пищу
- копчености
- алкоголь.
Также в этот период рекомендовано полностью отказаться от табакокурения, так как оно замедляет послеоперационное восстановление организма. Блюда должны быть немного теплыми, необходимо избегать холодной или горячей пищи. Требуется регулярное питание 4–6 раз в день, еду желательно принимать примерно в одно и то же время. Введение новых продуктов в рацион необходимо осуществлять постепенно, внимательно прислушиваться к реакции организма и при необходимости консультироваться у гастроэнтеролога.
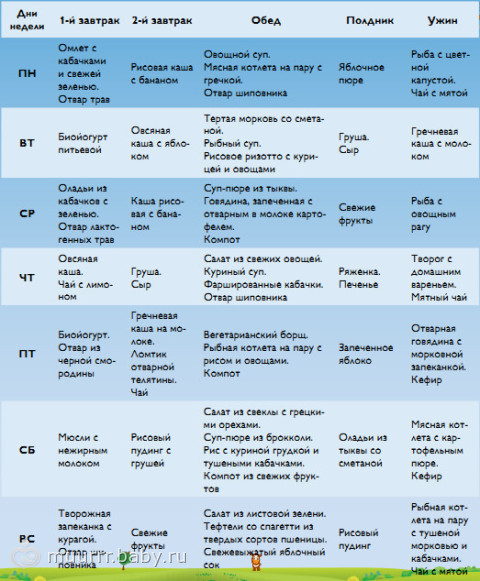
Со второй недели при отсутствии осложнений применяют диету 5а. Это разновидность диеты 5, характеризующаяся пониженным химическим и механическим воздействием на пищеварительный тракт, это делает ее предпочтительной после холецистэктомии. Это диета является весьма щадящей — все продукты варят или готовят на пару. Меню диеты 5а основано на отварных рыбе и мясе, котлетах на пару, белковых омлетах, овощных супах, паровых пудингах с творогом, пюре из картошки, киселе из фруктов, измельченных кашах на молоке, тушеных овощах.
В случае плохого перенесения диеты 5а (вздутие живота, поносы, боли в подреберье) может быть назначена диета 5щ, характеризующаяся еще большей деликатностью в отношении пищеварительной системы.
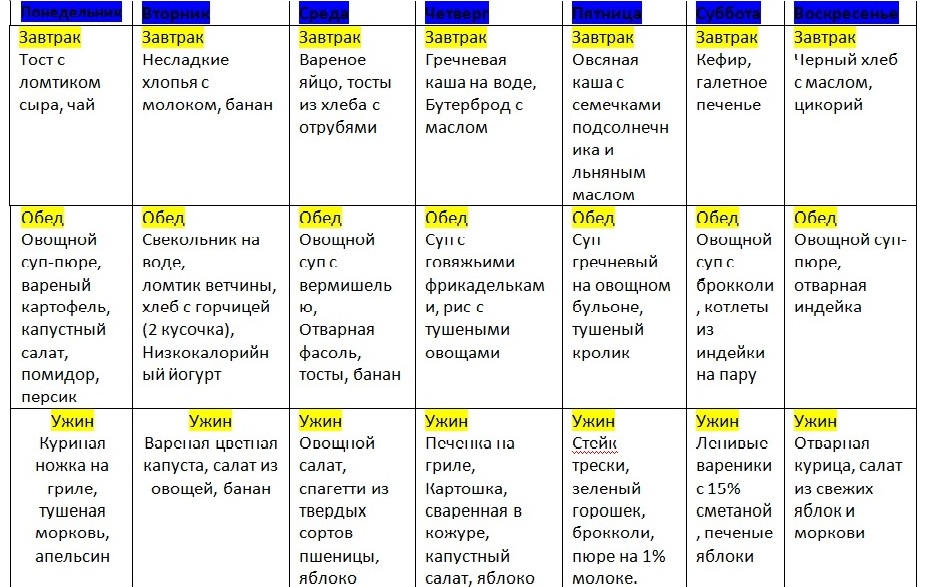
Пример меню:
- Первый завтрак: полпорции манной каши на молоке, чай, 110 г парового омлета из белков яиц.
- Второй завтрак: шиповниковый отвар, 100 г свежего пресного творога.
- Обед: 100 г парового суфле из отварного мяса, полпорции протертого супа с овощами и овсянкой, 100 г желе из фруктов, 100 г пюре из моркови.
- Полдник: 100 г запеченых яблок.
- Ужин: полпорции пюре из картофеля, вареная рыба, чай.
- Завершающая еда: кисель или кефир.
- Общая суточная доза: 200 г белого хлеба, 30 г сахара.
Диета через один месяц после операции
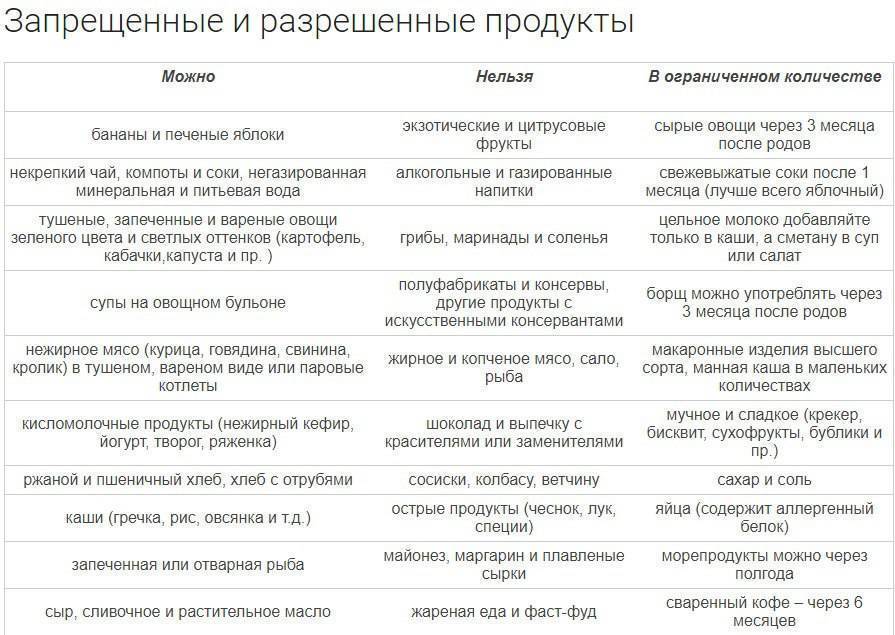
Людям, прошедшим через холецистэктомию, рекомендовано придерживаться основного варианта диеты 5 в течение 1-1,5 лет после операции. После этого возможно послабление, например переход на диету номер 15, однако требуется индивидуальный подход и консультация гастроэнтеролога. Под особым контролем необходимо держать употребление сладостей, животных жиров, яиц, молока.
В случае возникновения сбоев в работе пищеварительной системы требуется пересмотр рациона с помощью лечащего врача. В отдельных случаях возможен возврат на диету 5, 5а или 5щ. Для улучшения процессов пищеварения лечащий врач может порекомендовать использование ферментных препаратов, например мезим-форте или фестала.
Существует ряд правил, которых следует придерживаться на протяжении всей жизни людям, перенесшим холецистэктомию:
- Необходимо есть 4-5 раз в день, избегать больших перерывов между приемами пищи. Желательно приучить себя употреблять пищу примерно в одно время.
- Порции должны быть небольшими, чтобы разбавленная желчь могла справиться с поступающей едой.
- Следует полностью исключить тугоплавкие животные жиры: свиной, говяжий и бараний.
- Основными способами приготовления пищи должны быть варка, тушение и готовка на пару.
- Показано обильное питье 1,5–2 л в день.
- Для избегания дисбактериоза в двенадцатиперстной кишке, обусловленного отсутствием желчного пузыря, желательно регулярное употребление кисломолочных пробиотиков. Исключение сладостей также позволяет бороться с дисбактериозом.
- При усилении диареи помогает исключения кофе, чая и других кофеиносодержащих напитков.
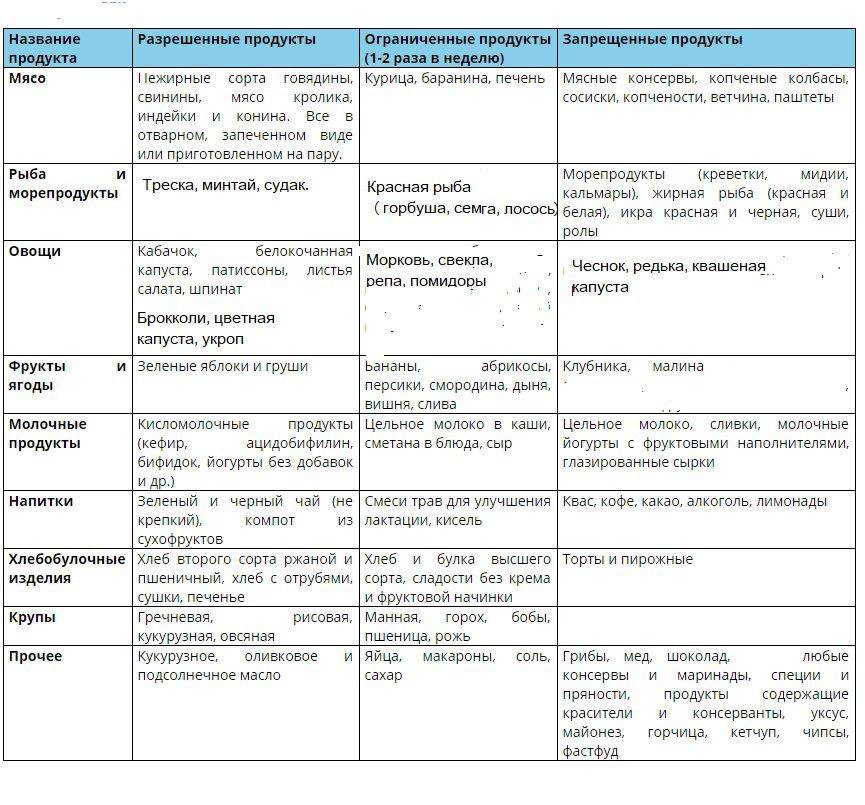
Ниже приведены списки продуктов, разрешенных и запрещенных к употреблению после холецистэктомии.
Список разрешенных продуктов:
- тушеные овощи и овощные пюре
- котлеты и фрикадельки на пару
- отварное постное мясо (курица, индейка, кролик, нежирная говядина)
- вареная колбаса
- рыба
- супы из овощей
- нежирные щи
- салаты из овощей и фруктов
- винегрет
- цельное молоко
- кисломолочные продукты
- соки
- растительные жиры
- немного сливочного масла.
Температура у кормящей матери.
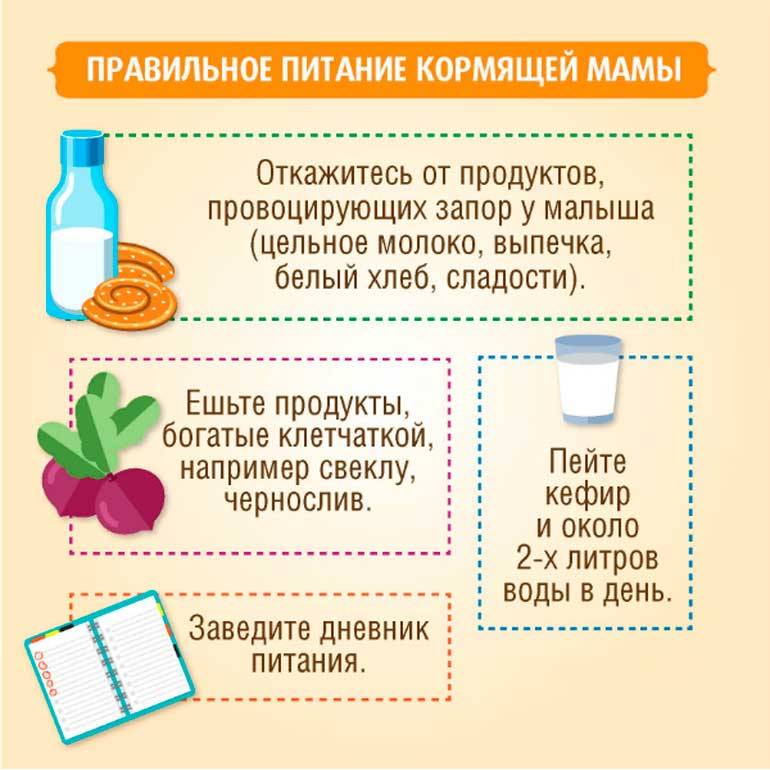
Как правило, женщины, кормящие грудью своего малыша, очень ответственно подходят к вопросам своего здоровья, опасаясь навредить ребёнку. Наиболее распространённой проблемой, вызывающей беспокойство, является повышение температуры у кормящей матери. Причин для того немало.
Высокая температура при ГВ у мамы в первые недели после рождения ребёнка, чаще всего связана с воспалением молочной железы и послеродовыми осложнениями.
К концу беременности, а также во время родов женский организм часто истощается, снижается уровень гемоглобина, что служит причиной для ослабления иммунитета. Внутрибольничная инфекция, с которой неизбежно сталкиваются мама и малыш, может стать причиной воспалительной реакции в молочной железе. Инфицирование происходит во время кормления малыша грудью, особенно, при неправильном захвате и появлении трещин сосков. Причина подъёма температуры в такой ситуации не вызывает сомнения, так как нарастает боль в груди, покраснение и гриппоподобный синдром.
 Другой повод повышения температуры при лактации – послеродовые осложнения. Они не всегда очевидны для женщин, поэтому, если температура поднялась в течение 30 суток после родов, особенно без явной причины, необходимо показаться врачу в своем роддоме.
Другой повод повышения температуры при лактации – послеродовые осложнения. Они не всегда очевидны для женщин, поэтому, если температура поднялась в течение 30 суток после родов, особенно без явной причины, необходимо показаться врачу в своем роддоме.
Кроме характерных проблем для послеродового периода, повышение температуры при грудном вскармливании может быть не связано с лактацией и вызвано инфекционными, острыми респираторными заболеваниями, обострениями хронических заболеваний с повышением температуры.
Обзор
Мастит — это инфекционное воспаление молочных желез, которое чаще всего развивается у женщин после родов и связано с грудным вскармливанием.
Лактационный (связанный с грудным вскармливанием) мастит составляет 95% всех воспалительных заболеваний молочной железы у женщин. Мастит не связанный с кормлением грудью встречается значительно реже и может возникать даже у мужчин и новорожденных детей.
Чаще всего лактационный мастит развивается на 2–3 неделе после родов на фоне застоя молока в молочной железе — лактостаза. Патологический лактостаз часто рассматривают как начальную стадию мастита. Застой молока способствует развитию инфекции, которая попадает в железу через микроповреждения, а также через молочные протоки соска от новорожденного во время кормления. Если молоко долго застаивается в груди, бактерии начинают активно размножаться в нем, что приводит к развитию воспаления.
Обычно мастит развивается на 3–4 день лактостаза. При своевременном устранении застоя молока, как правило, удается предотвратить мастит.
Развитие симптомов мастита происходит быстро, в течение нескольких часов. Без лечения состояние постепенно ухудшается, симптомы усугубляются, температура становится выше.
С начальными стадиями лактационного мастита обычно удается справиться с помощью простых мер: массажа, изменения техники кормления и сцеживания, физиопроцедур. Поздние стадии болезни протекают очень тяжело, требуют приема антибиотиков, отлучения ребенка от груди и оперативного вмешательства. После хирургической операции нередко остаются грубые рубцы, которые портят внешний вид молочной железы и заставляют женщину обращаться к пластическим хирургам.
Полезна ли квашеная капуста для диабетиков?
Квашеная капуста при диабете является полезным продуктом. В результате брожения она обогащается полезными веществами, помогающими нормализовать состояние здоровья диабетика. Квашеную капусту необходимо есть регулярно для профилактики осложнений патологии. Рассмотрим, можно ли ее есть всем диабетикам или в некоторых случаях потребление стоит ограничить, стоит ли пить рассол.
Можно ли есть диабетикам продукт
Квашеная капуста — это 100% диабетический продукт. Вообще этот овощ можно не только квасить, но и солить, и есть в сыром виде. Для диабетиков он полезен в любом виде, а все из-за богатого состава.
Овощ содержит витамины, макро- и микроэлементы. В результате брожения он обогащается полезными веществами, в том числе — и аскорбиновой кислотой. За счет этого повышает иммунитет и помогает бороться с различными вирусными и инфекционными заболеваниями.
В продукте содержатся:
- витамины группы B и C;
- А, PP, E, H;
- редкие витамины U и K;
- клетчатка;
- аминокислоты;
- микро- и макроэлементы (железо, цинк, кальций, фосфор, марганец, медь, молибден, йод и другие).
Действие квашеной капусты на организм человека при диабете огромно. Это мощное средство для профилактики осложнений и укрепления организма в целом.
Поэтому квашеный овощ не только можно, но и нужно есть всем диабетикам независимо от типа диабета.
Это эффективное средство для профилактики атеросклероза, инфаркта и инсульта.
Рассмотрим все полезные свойства продукта для диабетиков.
Польза при патологии
Овощ полезен при всех типах диабета. В нем содержится минимальное количество крахмала и сахарозы, за счет чего его могут смело употреблять больные с лишним весом.
Среди полезных свойств капусты для диабетиков выделяют следующее:
очищает сосуды от холестериновых бляшек;
укрепляет стенки сосудов;
предотвращает нейропатию и нефропатию;
улучшает процесс пищеварения, нормализует работу поджелудочной железы, что важно для нормальной выработки инсулина;
снижает глюкозу в крови.
За счет отсутствия вредных веществ в составе овоща он разрешен всем диабетикам для ежедневного употребления.
Капуста защищает организм диабетика от осложнений и позволяет контролировать сахар в крови.
При диабете можно есть не только квашеный овощ, но и рассол из него.
Он нормализует работу поджелудочной железы, кишечника и восстанавливает его микрофлору
Это очень важно для диабетика, ведь в большинстве случаев у больных с диабетом диагностируют болезни поджелудочной железы
Квашеный овощ хорошо снижает сахар в крови.
Механизм воздействия таков:
- В капусте после брожения повышается содержание щелочных солей, которые очищают кровь от вредных веществ.
- Глюкоза преображается во фруктозу, которая усваивается без инсулина.
- Сахара не повышается.
А также продукт останавливает развитие опухолей.
Как заквасить овощ?
Рецепты
Существует огромное количество рецептов закваски капусты. Но лучше всего процесс брожения происходит в дубовых бочках. При отсутствии такой емкости используют эмалированные кастрюли, ведра и стеклянные банки.
Процесс закваски таков:
- Капусту моют.
- Ошпаривают кипятком.
- Выкладывают овощ в бочки. Кладут капусту слоями совместно с морковью в соотношении 5:1.
- Наливают немного воды.
Иногда вместе с морковью закладывают свеклу, красный перец, хрен или гранат.
Заквасить капусту возможно и другим способом. Для этого потребуется капуста, лук и чеснок.
Капусту мелко шинкуют, чеснок режут пополам, а лук нарезают полукольцами.
Выкладывают все ингредиенты в емкость для закваски в таком порядке:
- слой капусты (до 3 см);
- тонкий слой лука;
- тонкий слой чеснока.
После выкладывания каждого слоя содержимое утрамбуют. Закладывают продукты за 10 см до верха емкости. Все заливают холодной водой, а поверх кладут целые капустные листы, доска и груз.
Для брожения емкость с капустой хранят неделю в темном месте.
Диабет боится этого средства, как огня!
Сахар снижается мгновенно! Диабет «боится» этого. 5 мин в день — и сахар нормализуется!
Готовую квашеную капусту употребляют в пищу в виде салата. В него добавляют вареный картофель и свеклу. Их нарезают кубиками и добавляют к капусте. Если квашеная капуста получилась слишком кислой, ее промывают в холодной воде и хорошо отжимают. Заправляют салат подсолнечным маслом.
Квашеная капуста и при диабете полезна, и здоровым людям. Благодаря огромному содержанию полезных веществ капусту диабетикам нужно есть ежедневно. Спустя короткое время можно заметить улучшение самочувствия.