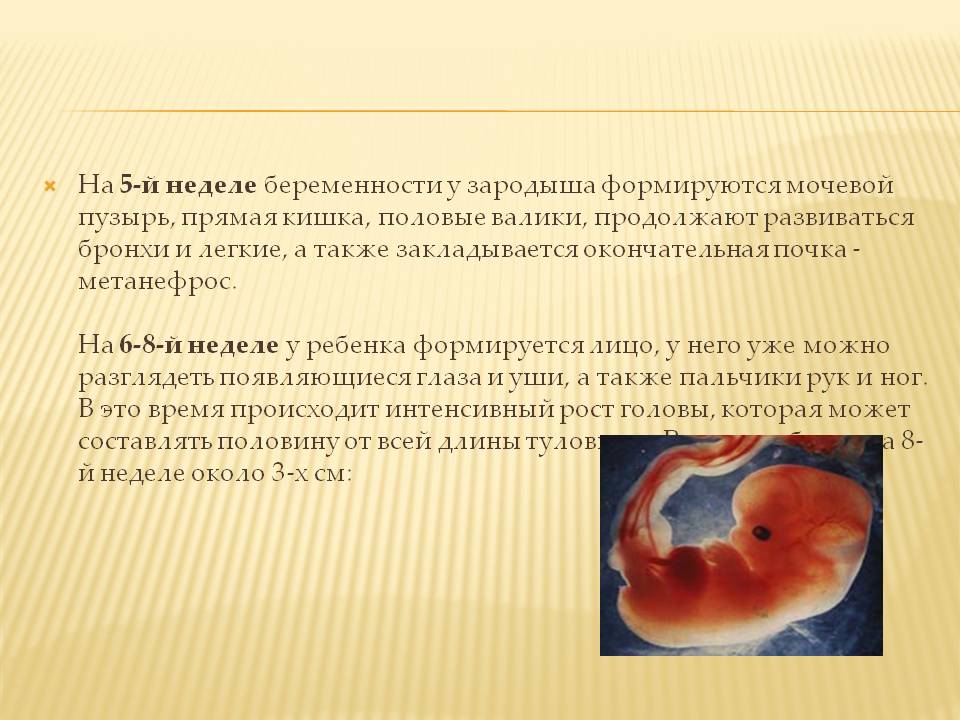
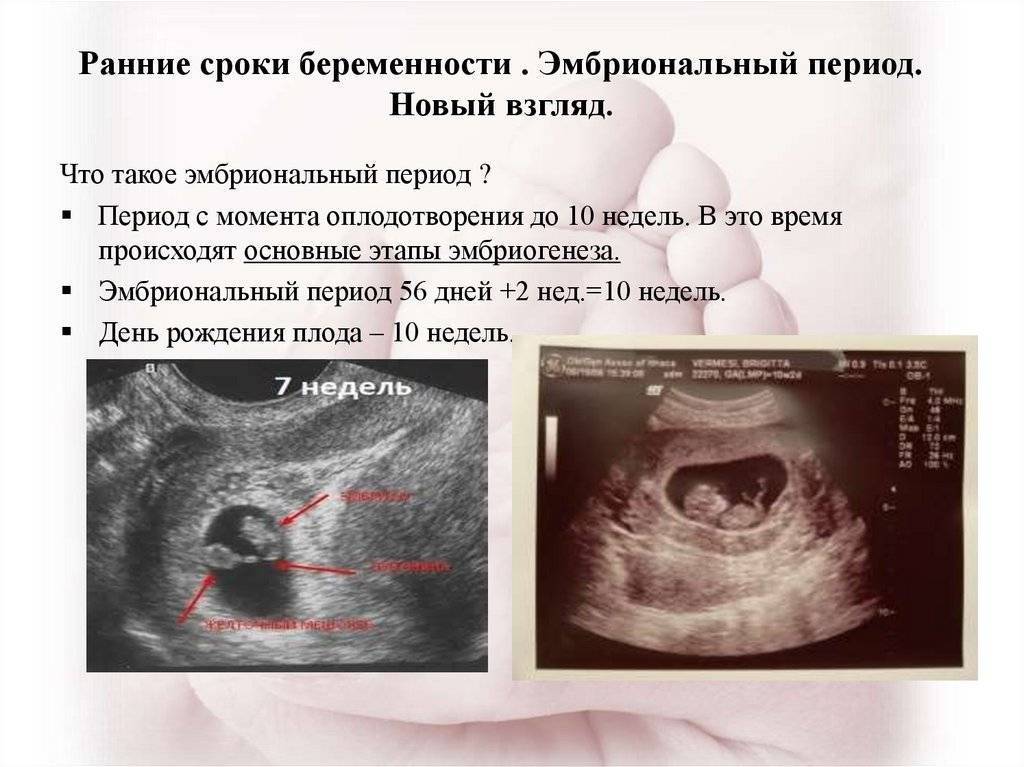
Как определить замершую беременность?
Плод замер, и беременность далее не развивается. Однако на ранних сроках (в первый и даже во второй триместр беременности) признаки замершей беременности не всегда можно распознать. В домашних условиях никакой тест не покажет замершую беременность.
У разных женщин симптомы могут различаться, или замершая беременность вообще никак себя не проявляет на протяжении нескольких недель. Поэтому не стоит искать в Интернете про признаки замершей беременности; форум в данном случае будет не лучшим советчиком.
Симптомы также не зависят от того, первая беременность замершая, или у женщины было уже 2 замершие беременности или 3 замерших беременности.
Приведенный ниже список не является однозначным показателем замершей беременности. Однако при возникновении симптомов, могущих указывать на замершую беременность (на ранних сроках) самым правильным решением будет обратиться к гинекологу:
- внезапное прекращение токсикоза;
- схваткообразные боли;
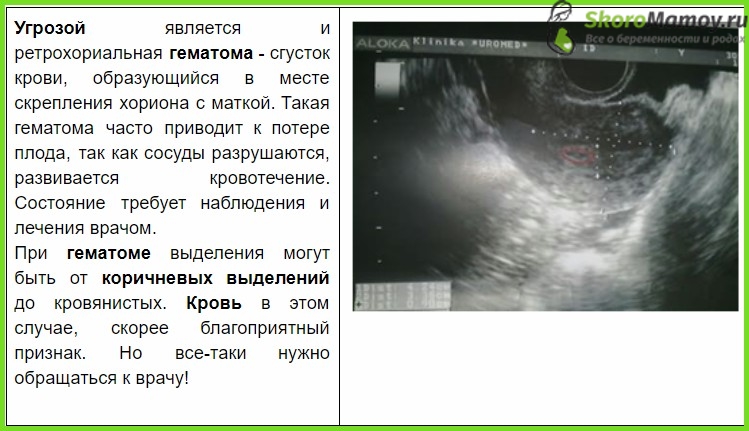
- мажущиеся кровянистые выделения;
- прекращение набухания молочных желез;
- базальная температура при замершей беременности снижается;
- общая температура при замершей беременности может быть повышенной.
Замершая беременность во втором триместре и замершая беременность на поздних сроках определяется по прекращению шевелений плода.
Симптомы
При замершей беременности у роженицы пропадают признаки беременности в первые три месяца вынашивания. Ее не тошнит, соответственно, нет рвоты. Женщина нормально переносит запахи. Грудь становится мягкой, напряженность, которая была до замирания развития плода, пропадает. Но эта симптоматика не во всех случаях указывает на замершую беременность. Раннего токсикоза может и не быть, грудь может не меняться.
Замершая беременность иногда никак не дает о себе знать. Если делать тест на беременность, он может быть положительным на протяжении 2-4 недель после замирания. Это объясняется тем, что ХГЧ выводится из организма несостоявшейся матери очень медленно, и его уровень довольно высок, что отражается на результатах теста.
Базальная температура будет 37˚ С и меньше. Если зародыш, который перестал развиваться, будет находиться в животе матери 3-4 недели и больше, то он начинает разлагаться, появляется интоксикационный синдром:
- недомогание
- слабость
- повышение температуры
Токсины вследствие разложения мертвого эмбриона будут попадать в кровь женщины, вызывая выше перечисленные и прочие симптомы. Если беременность замерла на 4, 5 или 6 месяце, то мать должна почувствовать, что плод прекратил шевелиться. Если он будет в матке еще 2-6 недель, то начнется симптоматика самопроизвольного аборта:
- ноющие боли в нижних отделах живота
- боли, отдающие в поясницу
- мажущие выделения темных оттенков
- отставание матки в росте от примерного срока беременности, что выявляется на осмотре у гинеколога
Чтобы вовремя обнаружить несостоявшийся аборт, нужно, чтобы специалист провел бимануальную пальпацию матки в первые 3 месяца беременности. Эта процедура нужна при каждом посещении гинеколога.
Последствия замирания беременности
Как правило, серьёзных последствий после замершей беременности не возникает. Угрозу представляет плод, который начал разлагаться и выделять токсины.
При многоплодной беременности гибель одного эмбриона не опасна, так как он мумифицируется естественным путём и удаляется во время родов.
Случается, что при обследовании на УЗИ допущена ошибка, и замершая беременность после медикаментозного или мини-аборта не подтверждается. Такой прецедент сложно перенести самостоятельно – потребуется помощь профессионального психолога и участие близких людей.
Как бы ни сложилась ситуация, шанс повторно забеременеть и выносить долгожданного ребёнка есть у каждой женщины.
Чтобы записаться на прием или получить консультацию, звоните по круглосуточному номеру
+7 (495) 150-36-41
или заполните форму
Запись на прием
Причины замершей беременности на раннем сроке
Аутоиммунная реакция
Среди главных причин замирания плода врачи называют проблемы свёртывания крови: например, при АФС-синдроме после формирования эмбриона в крови появляются антитела к фосфолипидам оболочки клетки, провоцирующие образование тромбов. Из-за тромбоза плод недополучает кислород и питательные вещества, поэтому погибает.
Хромосомные патологии
Эмбрион перестаёт развиваться из-за «ошибок» в генетическом коде ребёнка: лишней хромосоме в ДНК-цепочке, оплодотворении яйцеклетки двумя сперматозоидами. Сбой возникает спонтанно и при следующей беременности может не проявиться.
Бактериальные и вирусные инфекции
Более 50% случаев неразвивающийся плод обнаруживают у женщин, переболевших инфекционными заболеваниями или инфицированных уже после зачатия. Агенты токсоплазмоза, краснухи, цитомегаловируса способны проникать через плаценту и влиять на развитие плода.
Гормональный дисбаланс
Если у женщины возникали проблемы с зачатием в связи с гормональными нарушениями, то угроза замирания плода рассматривается с первых недель беременности.
Риски мертворождения необходимо определить ещё на этапе планирования беременности. Во время вынашивания регулярная оценка гемостаза, гормонального статуса поможет выявить начальные признаки патологии.
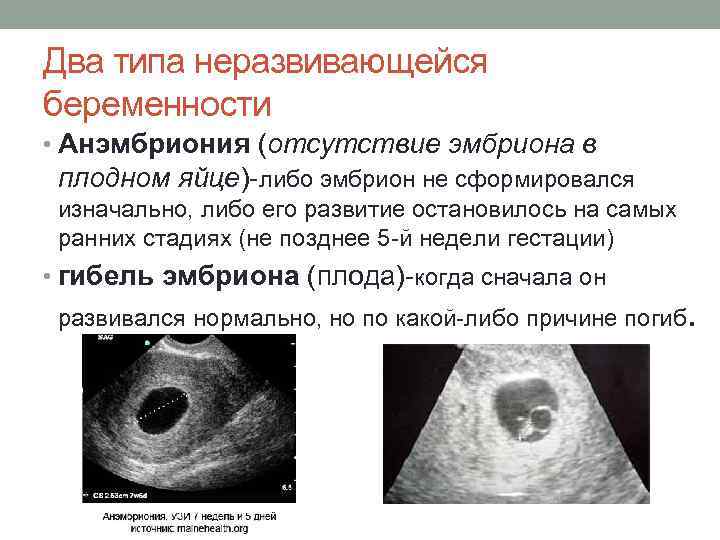
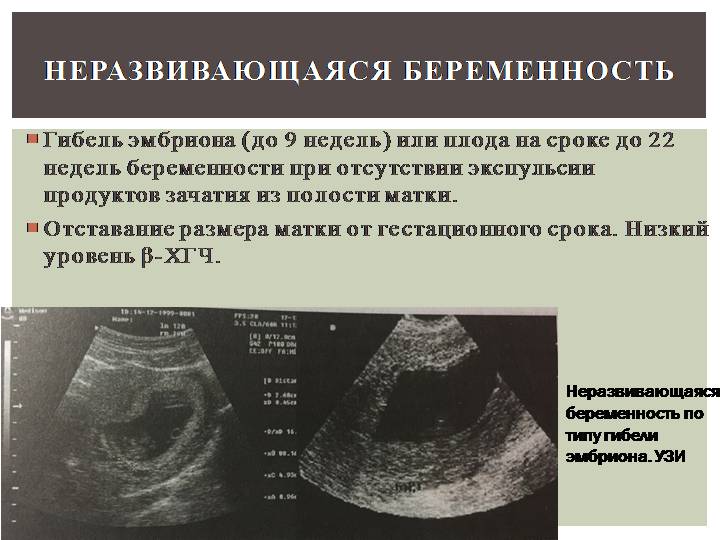
Что такое замершая беременность?
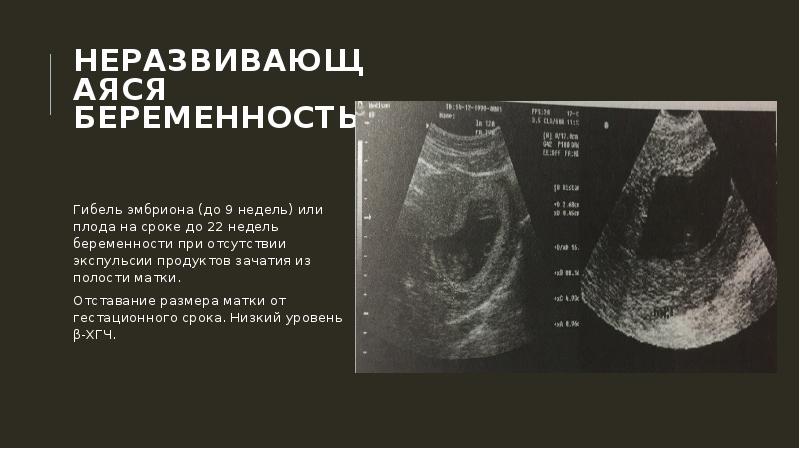
Замершая беременность (неразвивающаяся) — та, при которой наблюдается внезапное прекращение развития плода и его смерть. Выкидыша как такового нет. Будущая мама до поры до времени вообще может не подозревать, что она уже не выносит ребенка. Проявлений самопроизвольного аборта нет до определенного времени. Потому замершая беременность называется у некоторых врачей несостоявшимся выкидышем.
Беременность может замереть на любой неделе, но в большинстве случаев эта патология случается в первые 3 месяца гестации. Самыми опасными сроками являются такие недели:
- 3 и 4
- 8, 9 и 10
- с 16 по 18
Замирание беременности — один из вариантов невынашивания. Но обычно о невынашивании врачи говорят, если было 2 и больше выкидыша у женщины.
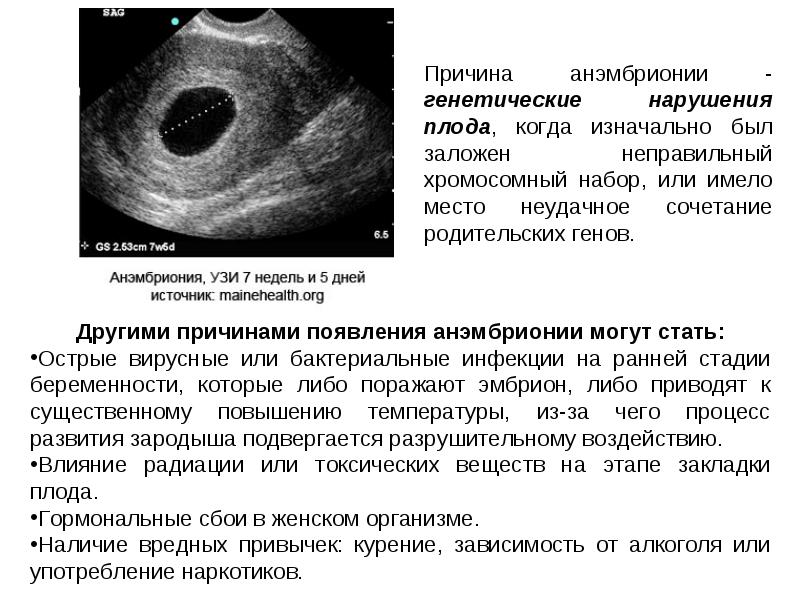
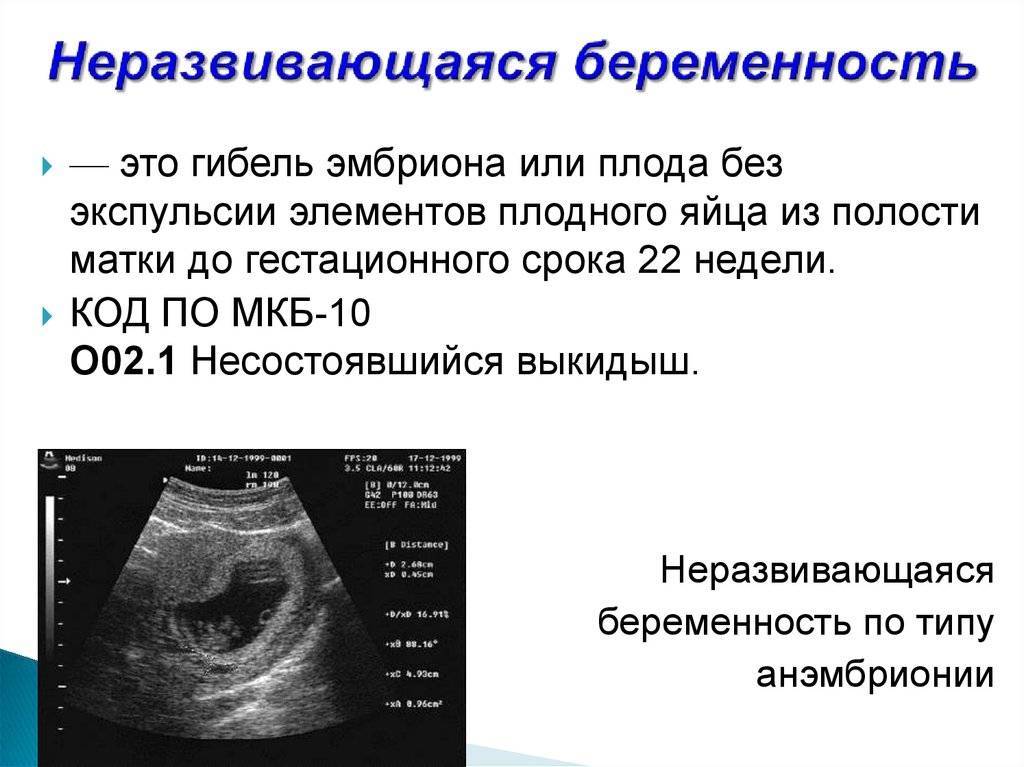
Яйцеклетка оплодотворяется сперматозоидом, попадает в матку, где происходит процесс ее имплантации. Там начинается развитие эмбриона, а потом резко прекращается. К замершей беременности относится и анэмбриония. В таких случаях происходит развития оболочек плода, вырабатывается гонадотропин хорионом (женщина, если делает тест на беременность, видит две полоски). Но самого эмбриона внутри матки нет. Причиной могут быть хромосомные отклонения.
Замершая беременность — не приговор
«Если у женщины в анамнезе уже была замершая беременность, что нужно сделать, чтобы это не повторилось?». Этот вопрос часто волнует пациентов, — рассказывает врач. — Сразу хочу успокоить будущих мам: замершая беременность — это не приговор, а серьезное основание пройти полное обследование, которое поможет выявить причину потери ребенка, по возможности устранить ее или скорректировать лекарственными препаратами. Это позволит максимально безопасно запланировать будущую беременность». Шанс выносить и родить здорового ребенка есть даже после двух и более замерших беременностей. В медицинской практике много счастливых примеров, когда женщины уже отчаивались стать мамами, но им судьба дарила такую возможность.
Опубликовано на портале parents.ru
Инфекции, вызывающие гибель плода на разных сроках
- Инфекционные заболевания. Наступление беременности — это всегда снижение иммунитета женщины, поэтому её организм открыт для бактерий и инфекций. Будущий ребёнок тоже может заразиться. Существует ряд очень опасных для плода инфекций — их называют комплекс TORCH. Сюда входят краснуха, токсоплазмоз, цитомегаловирус. При краснухе возможна не только замершая беременность: если плод выживет, его ждут тяжёлые аномалии. И даже обычный грипп, ветрянка или ОРВИ несут в себе огромную опасность и для женщины, и для плода. Эти заболевания влияют на кровообращение будущей матери. От этого возникает недостаток кислорода и питательных веществ у ребёнка и плод погибает. ПРедотвратить замершую беременность, возникшую вследствии TORCH инфекций несложно — нужно до беременности сдать анализы на TORCH комплекс. Если до беременности это сделать не удалось, нужно пройти диагностику на раннем сроке.
- Половые инфекции (ИППП, ЗППП). Микоплазмоз, хламидиоз, уреаплазмоз, сифилис, гонорея и другие ИППП несут огромную опасность для беременности. Также, как и в случае с торч, женщине, не вылечившейся от инфекции, грозят выкидыш, замирание беременности или ранние роды. А малышу, если он родится живым, придется расплачиваться за беспечность родителей инвалидностью. Инфекции ЗППП также легко выявляются на приеме у гинеколога — достаточно сдать мазок и дождаться результатов анализов.
Симптомы, которые нельзя игнорировать
О том, что беременность находится под угрозой выкидыша, говорит начавшееся вагинальное кровотечение. Какой бы не была его интенсивность, продолжительность и насыщенность цвета, это сигнал того, что следует немедленно обратиться за помощью к специалисту.
Не менее тревожным признаком служит появившаяся в нижней части живота тянущая боль. Отдающие в область крестца или паховой области болезненные ощущения свидетельствуют о наличии гипертонуса матки и о попытке организма избавиться от развивающегося плода.
Возможно, причины кровотечения и возникновения неприятных ощущений менее серьезны, однако оставлять подобные симптомы без внимания точно не следует. В случае если будущей маме поставлен неутешительный диагноз, задача врачей сделать все возможное, чтобы сохранить беременность до безопасного срока.
Диагноз “замершая беременность” поставлен. Что дальше?
Опасность данной патологии заключается в том, что женщина может не соблюдать плановый график посещения врача, и замершая беременность вовремя не обнаружится. Самым благополучным исходом в такой ситуации станет самопроизвольное отторжение организмом умершего плода, то есть выкидышем. В худшем случае умерший плод, находясь продолжительное время в матке, начнет отравлять организм женщины токсинами, что вызовет у нее высокую температуру, резкие боли и общую слабость.
Еще одним осложнением нераспознанной замершей беременности может стать синдром ДВС, который очень опасен для жизни женщины. Кровь потеряет способность к свертыванию и при возникновении кровотечения это может привести к летальному исходу.
Если диагноз поставлен в медицинском учреждении специалистом, то есть несколько вариантов дальнейших действий:
- на ранних сроках беременности возможно применение выжидательной позиции, когда врач будет под контролем ожидать самопроизвольный выкидыш;
- на раннем сроке беременности, а именно до восьми недель, врач может назначить медикаменты, которые приведут к выкидышу или провести мини-аборт с помощью вакуум-аспирации;
- в большинстве других случаев, замершую беременность «удаляют» выскабливанием полости матки.
Не отчаивайтесь, если ваша первая беременность или одна из последующих закончились замиранием плода. Медицинская статистика показывает, что показатель удачных последующих беременностей у женщин достаточно высок, и в 90% случаев последующее зачатие ребенка благополучно разрешается рождением здорового малыша.
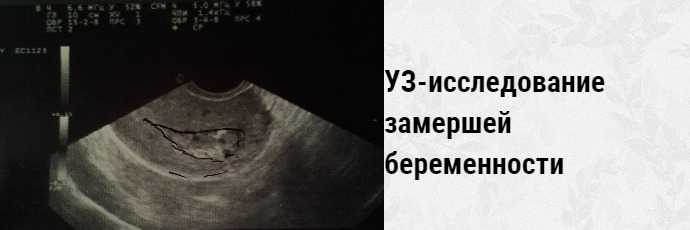
Диагностика замершей беременности
Диагностика неразвивающейся беременности заключается в проведении гинекологического осмотра. При этом выявляют, что размеры матки не соответствуют предполагаемому сроку, это достаточно легко определяется до 12 недель гестации. Если плод погиб 3-4 недели назад, отмечается уменьшение цианоза слизистой шейки матки.
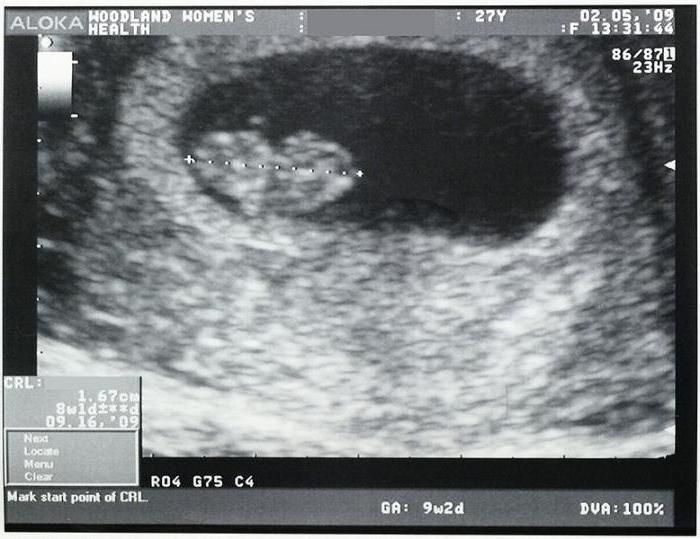
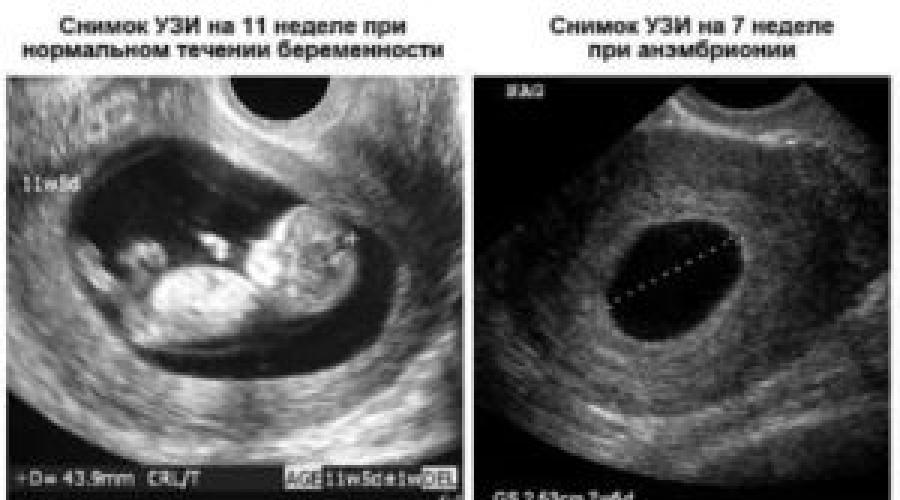
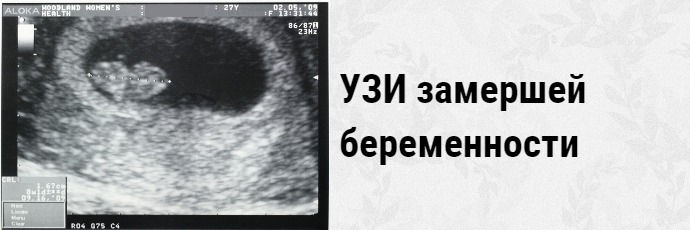
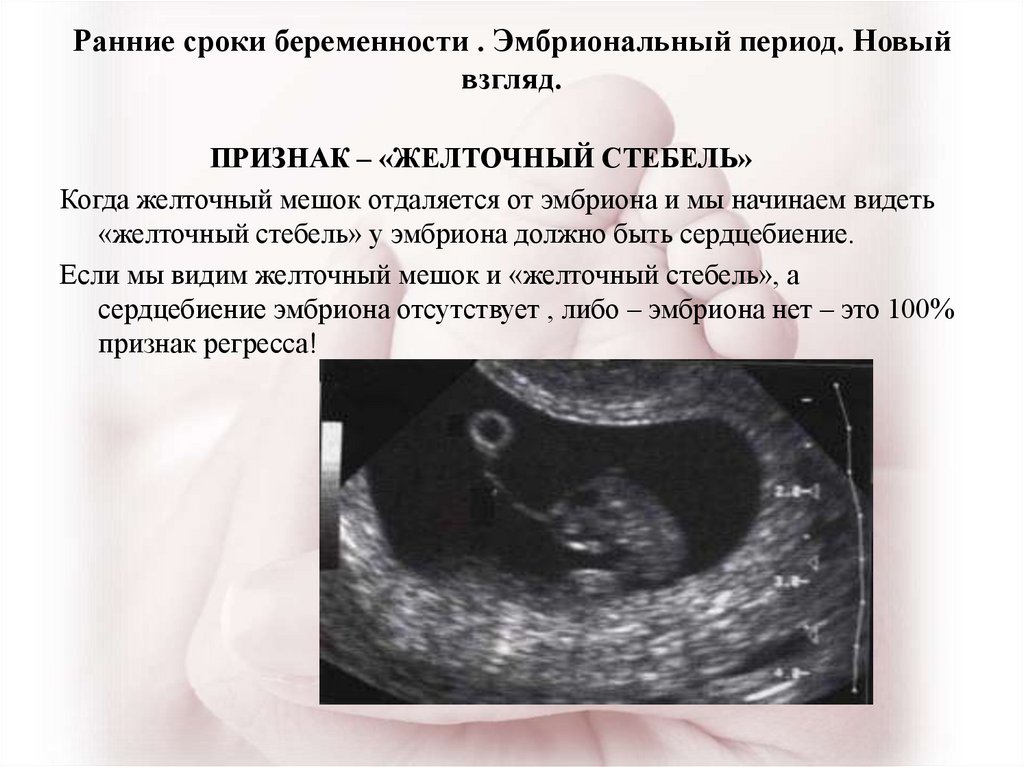
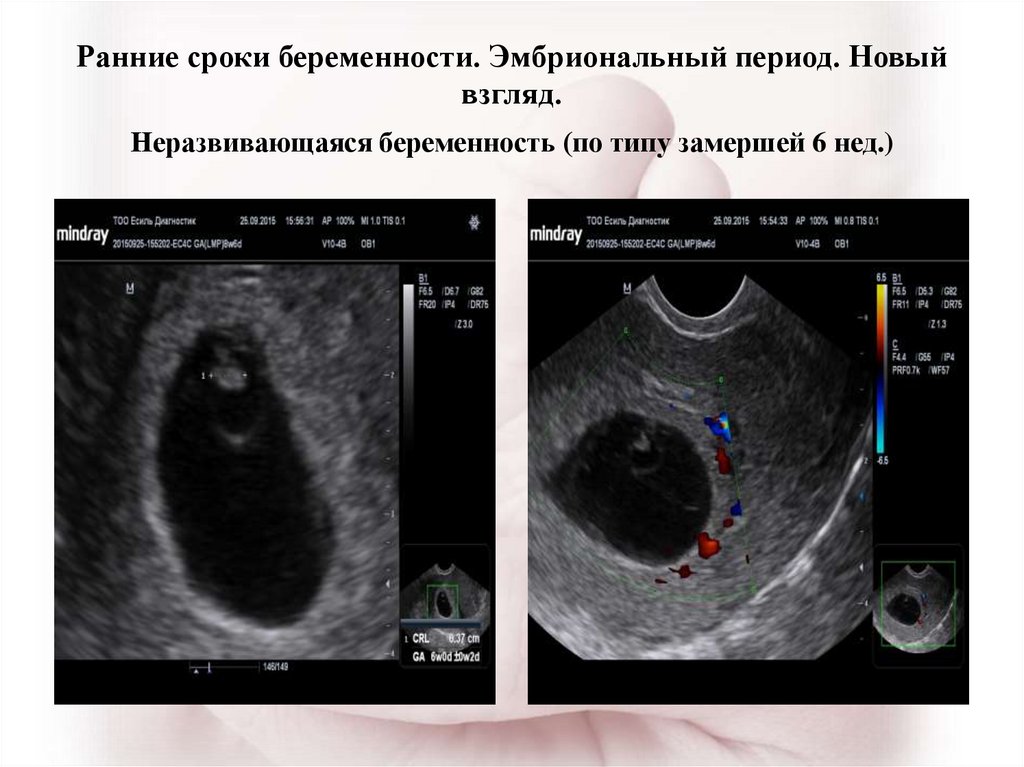
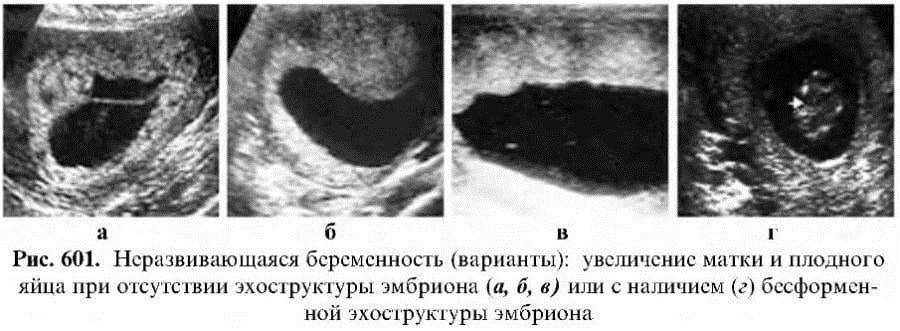
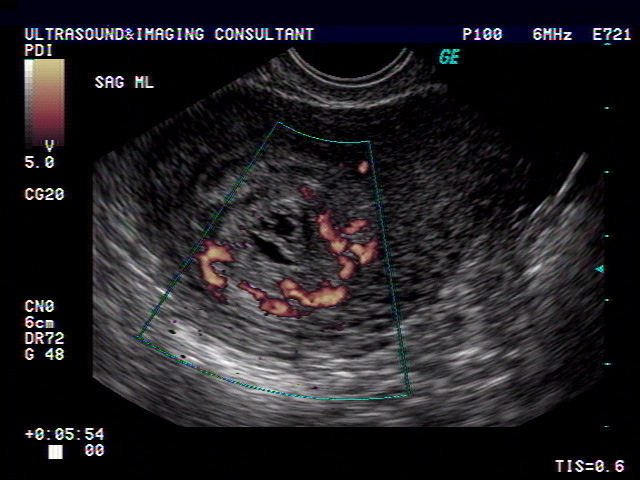
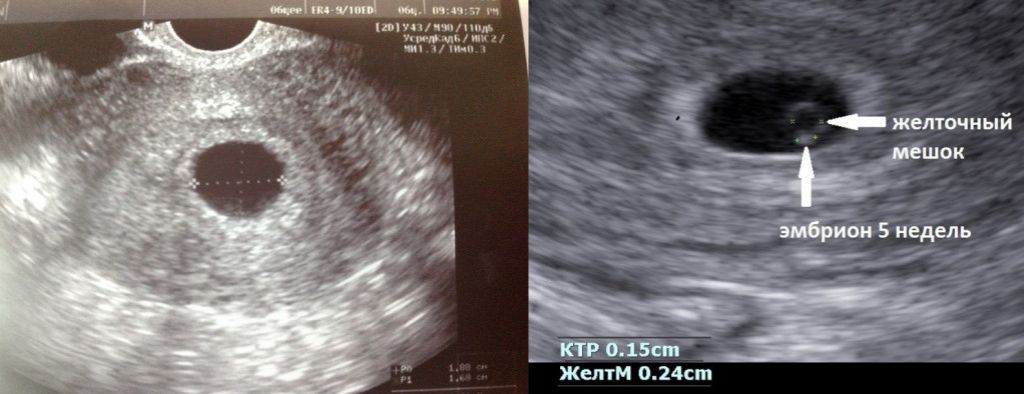
Из инструментальных методов используют УЗИ матки, при проведении которого определяется либо анэмбриония (пустое плодное яйцо), либо эмбрион, но без признаков жизнедеятельности (нет сердцебиения).
К лабораторным методам обследования относятся:
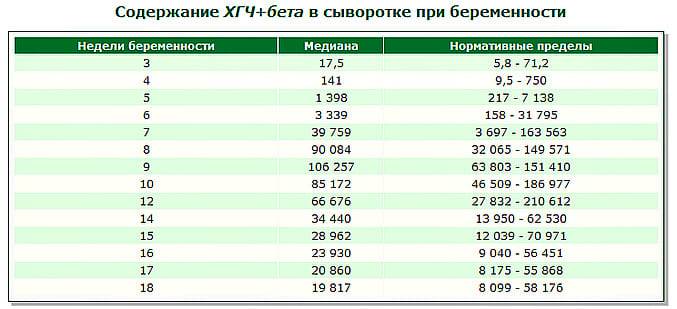
- определение ХГЧ в крови (уровень гормона снижается в 8 раз);
- определение трофобластического b-1-гликопротеина (снижается в 4-8 раз);
- определение плацентоспецифического a-1-микроглобулина (возрастает в 1,5 раза).
Проводят дифференциальную диагностику замершей беременности, чтобы отличить ее от:
- начавшегося самопроизвольного аборта (появление кровянистых выделений и болей, матка соответствует сроку беременности, ХГЧ в норме или незначительно снижен);
- трофобластической болезни (кровянистые выделения обычно обильные, матка больше предполагаемого срока, ХГЧ значительно повышен).
Подготовка к удалению замершей беременности
Перед эвакуацией плодного яйца из матки женщине назначают обследование:
- общий анализ крови (при длительно существующей замершей беременности возможно повышение СОЭ, увеличение лейкоцитов и лимфоцитов, снижение моноцитов);
- общий анализ мочи (для исключения инфекции мочевой системы);
- мазки на микрофлору и степень чистоты влагалища (возможно выявление в большом количестве грамотрицательных и грамположительных микроорганизмов);
- кровь из вены на ВИЧ-инфекцию, сифилис, гепатиты;
- анализ крови для определения группы и резус-фактора;
- гемастизиограмма для выявления ДВС-синдрома (тромбоциты, протромбиновый индекс, время свертываемости и время кровотечения, время ретракции сгустка, фибриноген и прочие).
При 3-4 степени чистоты влагалищного мазка назначаются интравагинально свечи и таблетки (бетадин, полижинакс, клион-Д и другие).
Симптомы
К сожалению, замершая беременность на раннем сроке может никак не давать о себе знать. Позднее же, симптомами замершей беременности на раннем сроке у женщины могут стать схваткообразные боли и мажущие кровянистые выделения. Это обычно происходит при начале отслойки плодного яйца, то есть начинающемся выкидыше.
К субъективным симптомам замершей беременности на раннем сроке также можно отнести резкое прекращение токсикоза (если он был). Также может пройти болезненность молочных желез и снизиться базальная температура. Обычно эти симптомы замершей беременности не остаются без внимания женщины.
Замершая беременность на поздних срокаххарактеризуется отсутствием шевелений ребенка.
Также в разделе
| Рак шейки матки: причины, симптомы, лечение В начале 90-х годов рак шейки матки был ведущей причиной смертности женщин от злокачественных новообразований. Начиная с 1950-1960 гг., широкое распространение… | |
| Эндоцервицит Эндоцервицит – воспаление слизистой оболочки цервикального канала, возникает в результате травмы шейки матки при родах, абортах, диагностических… | |
| Антибиотики при воспалении придатков Антибиотики при воспалении придатков нужно давать пациенту сразу после того, как установлен точный диагноз. В это время могут проводиться исследования на… | |
| Естественные методы контрацепции Использование естевственных методов контрацепции основано на возможности наступления беременности в дни, близкие к овуляции. Для предохранения от… | |
| Гормональные контрацептивы Гормональные контрацептивы — высокоэффективные и распространенные методы контрацепции, которые используют более 150 млн женщин во всем мире…. | |
| Рак вульвы (наружных половых органов) Рак вульвы (наружных половых органов) является самой редкой локализацией злокачественных опухолей женских половых органов. Частота заболевания составляет… | |
| Истмико-цервикальная недостаточность Истмико-цервикальная недостаточность (ИЦН) — патологическое состояние, при котором наблюдается безболезненное сглаживание и раскрытие шейки матки, чаще во… | |
| Фолликулярная киста Фолликулярная киста — доброкачественное новообразование в яичнике, которое формируется из фолликула, из которого не вышла зрелая яйцеклетка. Киста такого… | |
| Осложнения при родах В процессе родов могут возникать осложнения. Особенно если медики не предупредили их задолго до дня родов. В наше время трудные роды — явление достаточно… | |
| Антенатальная диагностика плода Антенатальная диагностика состояния плода заключается в оценке его состояния в полости матки до начала родов. Целью антенатальной диагностики является… |
Что делать при угрозе выкидыша – готовимся к новому зачатию
Если у вас были два выкидыша на ранних сроках, но вы стремитесь к рождению здорового малыша, важно тщательно планировать беременность, не допускать стресса, перегрузок, переохлаждений и прочих негативных факторов. Не нужно оставаться со своей бедой наедине, важно найти специалиста, которому вы будете доверять, который знает, что делать при угрозе выкидыша и как снизить риски при планировании нового зачатия
Одним из важных моментов – найти первопричину происходящего
Важно вспомнить симптомы угрозы выкидыша, когда они происходили, не предшествовали ли им какие-то события, которые могли сыграть решающую роль. По рекомендации врача пройдите специальные обследования:
- Анализы крови – расшифровка результатов в лабораторных условиях поможет найти проблемы гормонального плана или выявить негативные особенности иммунной системы;
- Хромосомные тесты – для выявления признаков угрозы выкидыша на ранних сроках партнерам достаточно сдать кровь, в которой могут обнаружиться хромосомные аномалии. В идеале сдать на анализ эмбриональную ткань, которая также будет скрупулезно проверена.
Чтобы узнать, как предотвратить угрозу выкидыша на ранних сроках, проистекающую из патологии матки, нужно пройти:
- УЗИ – благодаря действию высокочастотных звуковых волн формируется изображение на мониторе компьютера, где точно отражаются особенности исследуемых участков, тканей, органов. Специалист проводит осмотр внешним сканированием и исследованием через влагалище. Благодаря ультразвуковому методу можно выявить миомы и другие аномалии;
- Гистероскопия – введение гистероскопа через шейку матки во внутреннюю полость органа. Благодаря специальной подсветке врач хорошо видит структурные преобразования в тканях, что позволяет ему диагностировать проблему и назначить эффективное лечение для предотвращения выкидыша на ранних сроках;
- Гистеросальпингография и соногистерография – через катетер в матку вводится контрастное вещество. Что позволяет сделать видимыми строение органа и фаллопиевы трубы на рентгенологическом снимке и посредством УЗИ. С помощью этого метода исследуется маточный контур и выявляется наличие препятствующих образований в маточных трубах.
В случае, если причина самопроизвольного прерывания беременности не обнаружена, предпринимаются все усилия для нового зачатия. Зная симптомы угрозы выкидыша, женщина относится к своему здоровью особенно бережно, наблюдает за сменой состояний
Важно в период планирования беременности больше отдыхать, правильно питаться, принимать витаминно-минеральные комплексы, прописанные врачом
Необходимо избавиться от вредных привычек, высыпаться, не подвергать себя стрессам. Старайтесь не появляться в общественных местах без надобности, чтобы не стать жертвой воздушно-капельной инфекции, способной неблагополучно отразиться на беременности. Если на работе присутствуют вредные для здоровья факторы, лучше исключить их влияние.
Основные причины замершей беременности
Замершая беременность в основном происходит от внутриматочного поврждения эмбриона, которое вызвано как правило хромосомными аномалиями со стороны матери или отца. Хромосомные аномалии становятся причиной замершей беременности в 50% случаев, особенно на ранних сроках. Анэуплоидия состоавляет около 80 % всех случаев хромосомных аномалий, которые ведут к потере беременности на сроке до 10 недель. Анэуплоидия это хромосомная аномалия, которая образуется во время мейоз-редукционного деления клеток. При помощи мейоза делятся половые клетки мужчин и женщин. Поэтому нарушение в их делении может вызвать появление добавочной хромосомы или наоборот отсутствую хромосомы в сперматозоиде или яйцеклетке. В тех случаях, когда беременность замирает в промежутке от 10 до 20 недели часть хромосомных аномалий составляет 15%. Таким образом замершую беременность на ранних сроках можно объяснить своеобразным защитным природным механизмом, который призван не допускать развитие плода с хромосомными дефектами.
Другие причины замершей беременности могут быть связаны с недостаточностью лютеиновой фазы у женщины. Такие случаи ведут к ранней замершей беременности (до 6 недель). Также причиной невынашиваемости беременности могут стать эндокринные нарушения, такие как поликистоз яичников, гипертиреоидизм, гипотиреоидизм, неконтролируемый сахарный диабет.
Аутоиммунная группа причин. Аутоиммунными называются болезни, в основе которых лежит агрессивное поведение иммунной системы человека к тканям собственного организма. В норме организм человека способен распознать свои и чужие ткани. Если процесс распознавания нарушен, происходит выработка факторов иммунитета – аутоантител и иммунных клеток к совбственным тканям. У беременных с высокими уровнями волчаночного антикоагулянта, антител к бета 2 гликопротеину I и антител к кардиолипину высок риск замершей беременности.
Факторы свертывания крови также влияют на способность к вынашиванию. У тех женщин, у которых в крови обнаруживаются такие факторы как повышение уровня резистенстности активированного протеина С, фактор V мутации Leiden, мутация гена протромбина G20210A, повышение уровня гомоцистеина, дефицит антитромбина и протеина Z, C, и S, вероятность замирания беременности высока.
Факторы, нарушающие стркутурно-функциональные параметры матки (миома, полипы, врожденные деформации) могут приводить к выкидышу, но не вызывают внутриутробной гибели плода.
Берменность после замершей беременности расценивается как фактор риска, так как если предыдущая неудача была вызвана каким–либо нераспознанным фактором, то вполне вероятно продолжение его воздействия и на последующие беременности.
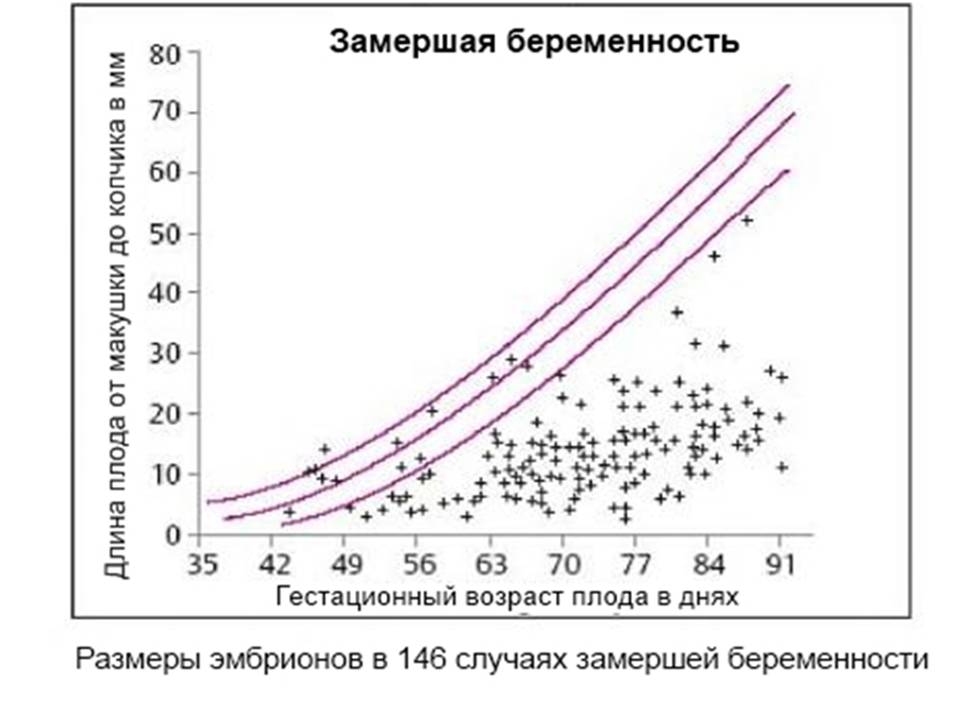
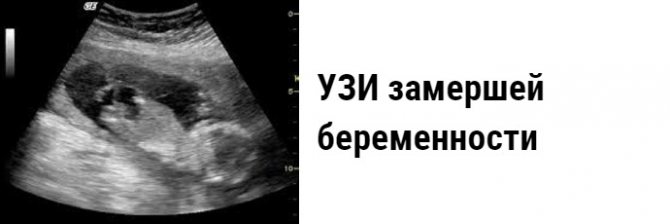
Замершая беременность на результатах УЗИ
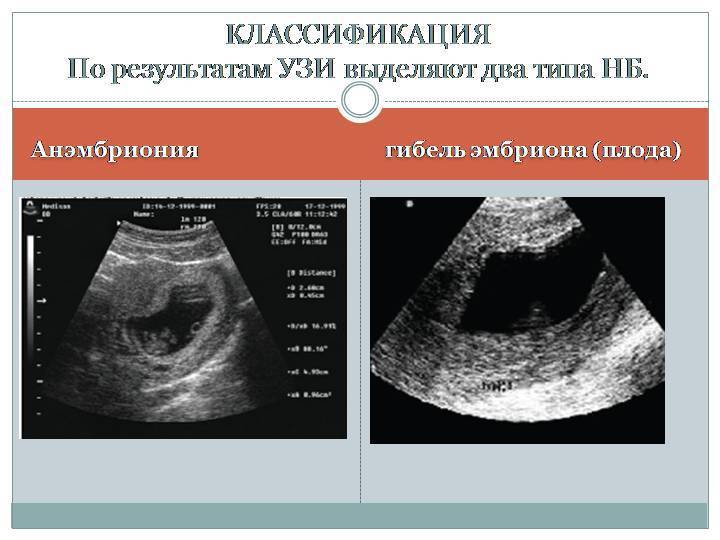
Сегодня под термином «замершая беременность» специалисты могут подразумевать два состояния:
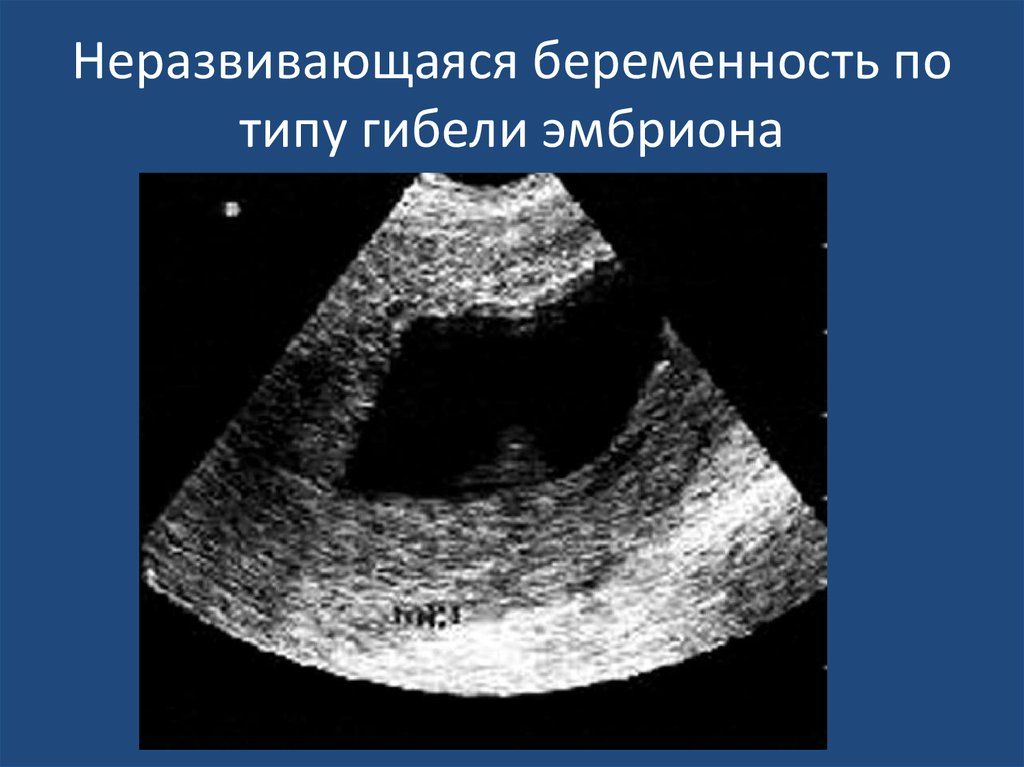
- Гибель эмбриона (плода) – зародившийся эмбрион, начавший своё развитие, по различным причинам его прекращает, то есть гибнет.
- Анэмбриония – в матке есть закрепившееся плодное яйцо, но в нём нет эмбриона (изначально он не зародился). Также под данный термин подходит замирание роста эмбриона в плодном яйце через максимум 5 недель после его зарождения.
Возможна ли ошибка УЗИ?
Услышав диагноз «замершая беременность», женщина может подумать, что это ошибка УЗИ. Действительно, такое может случиться. Правильность диагноза всегда зависит и от функциональных возможностей УЗ-аппарата, и от квалификации врача-диагноста. Чаще всего в таких случаях женщины проходят повторное УЗИ у другого специалиста, чтобы убедиться в печальном диагнозе.
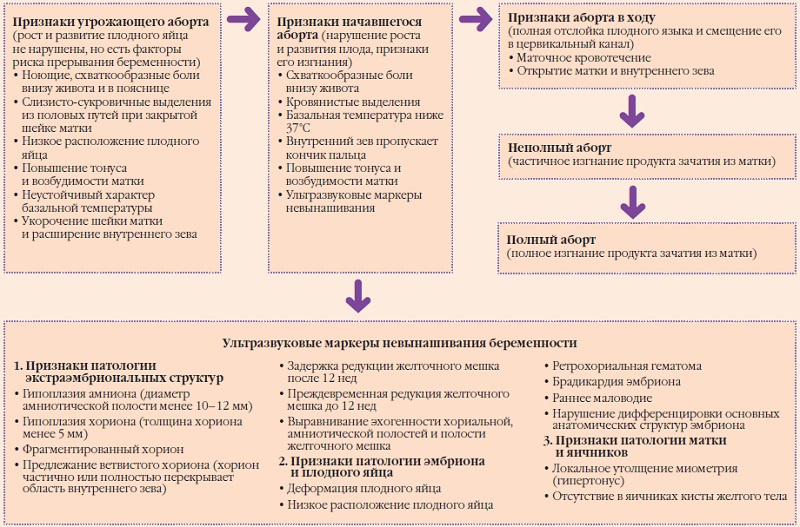
Симптомы замершей беременности
Ранние сроки (I триместр)
В ранних сроках насторожить женщину о замершей беременности могут следующие признаки:
- Ранний токсикоз. Внезапное исчезновение всех признаков раннего токсикоза (тошнота, непереносимость запахов, рвота, сонливость) в сроке до 10 недель свидетельствует о замершей беременности
- Грудь. Перестала болеть грудь, нет ощущения нагрубания молочных желез.
- Базальная температура. Снижение базальной температуры до 37 градусов и ниже говорит как об угрозе прерывания, так и о гибели эмбриона.
- Тест на беременность. Тест на беременность стал показывать слабоположительный или отрицательный результат (снижение ХГЧ).
- Боли. Ноющие или тянущие постоянные боли внизу живота и/или пояснице.
- Незначительные кровянистые выделения из половых путей, как правило, темные.
Поздние сроки (II-III триместр)
- Отсутствие шевелений плода (главный признак);
- Боли внизу живота тянущего характера;
- Кровянистые выделения от незначительных до умеренных.
Как определить замершую беременность – диагностика
Как уже было сказано выше, если женщина находит у себя признаки замершей беременности – форум в Интернете, советы подруг и попытки самостоятельной постановки диагноза будут не лучшим выходом из ситуации. Даже если понижена базальная температура (при замершей беременности это один из симптомов), если у женщины первая беременность – замершая эта беременность, или нет, может определить только врач-специалист.
Какими же методами ставится диагноз «замершая беременность» (во втором триместре или на ранних сроках и «замершая беременность на поздних сроках»)?
1.Анализ на ХГЧ.
Уровень этого гормона при замершей беременности ниже, чем должен быть при нормальной беременности на таком сроке (первый или второй триместр) – таким образом, покажет тест замершую беременность. Однако необходимо иметь в виду, что высокий уровень ХГЧ может сохраняться и в течение нескольких недель после того, как наступила первая или вторая замершая беременность. Плод замер – но гормональный фон не изменился.2. УЗИ.
Если при ультразвуковом исследовании диагностирована замершая беременность, видео «показывает» отсутствие сердцебиения у плода.3. Гинекологический осмотр.
Пониженная базальная температура при замершей беременности, соответствие размера матки сроку беременности – все это определяет врач.
Также именно специалист-гинеколог назначает необходимое лечение после замершей беременности, назначает анализы после замершей беременности, определяет планирование беременности после замершей беременности.
Если женщине поставлен диагноз «замершая беременность», форум в Интернете вряд ли поможет в лечении; все назначения должен делать врач.
Клинический пример №2
Пациентка Н., 27 лет обратилась с жалобами на невынашивание беременности.
Из анамнеза: пациентка госпитализирована в род.дом с урежением шевелений плода в течении дня. В род.доме при поступлении – у плода установлена брадикардия, в связи с чем пациентка родоразрешена путем операции кесарево сечение в экстренном порядке. Ребенок умер внутриутробно. Смерть морфологически здорового плода наступила от асфиксии. Тромбоз сосудов пуповины.
Семейный анамнез – у бабушки инсульт в 65 лет.
Соматический анамнез не отягощен
Данная беременность первая, наступила в естественном цикле
Результаты обследования:
Генетическая тромбофилия:
Протромбин G20210A гетерозиготная форма
PAI 4G/5G гомозиготная форма
«163G/Т» в гене A-субъединицы фактора XIII-гетерозиготная форма
Дальнейшая тактика- составлен алгоритм лечения, который включил предгравидарную подготовку и беременность.
Через 6 месяцев у пациентки наступила беременность завершившаяся счастьем – рождением ребенка.
Обсуждение:
-Исследование на скрытые дефекты гемостаза у данной пациентки выявило мультигенную форму тромбофилии (мутация в гене протромбина в сочетании эндогеннымгипофибринолизом), как причину потери плода при доношенной беременности у здоровой первобеременной 27 лет.
Исход 2-й беременности-рождение здорового ребенка на фонепатогенетической терапии- является основанием для следующих тезисов:
-скрытые дефекты являются фактором высокого риска потери плода даже у не отягощенных соматически первобеременных женщин;
–
всем беременным с профилактической целью важно провести скрининг-исследование-гемостазиограмма с Д-димером 1 раз в триместр (3 раза за беременность);
-это позволит назначить профилактическую, сохраняющую беременность терапию;
– доклиническая терапия, у пациенток с тромбофилией является наиболее эффективной.
АВТОРЫ:
БАЙМУРАДОВА С.М.
Д.М.Н., ВРАЧ АКУШЕР-ГИНЕКОЛОГ ВЫСШЕЙ КАТЕГОРИИ, ГЕМОСТАЗИОЛОГ, ЧЛЕН МЕЖДУНАРОДНОГО СООБЩЕСТВА ПО ТРОМБОЗУ И ГЕМОСТАЗУ ISTH
ДЕМИДОВА Е.В.
К.М.Н., ВРАЧ АКУШЕР-ГИНЕКОЛОГ, ГЕМОСТАЗИОЛОГ, ЧЛЕН МЕЖДУНАРОДНОГО СООБЩЕСТВА ПО ТРОМБОЗУ И ГЕМОСТАЗУISTH
Как диагностировать замершую беременность?
- гинекологический осмотр: врач может заметить проблемы с размером матки и установить пониженную ректальную температуру;
- УЗИ: покажет прекращение сердцебиения плода. Не паникуйте раньше времени, если врач не услышал сердцебиение плода через стетоскоп — такое возможно при переднем расположении плаценты или наличии жировой прослойки на брюшной стенке;
- анализ крови на ХГЧ (хорионический гонадотропин). При остановке развития плода уровень гормона ХГЧ будет понижен (при повторном замирании уровень гормона будет оставаться высоким в течение нескольких недель после умирания эмбриона).
Методы лечения после замершей беременности
Длительное нахождение мёртвого плода в утробе представляет угрозу для здоровья и жизни матери: разложившиеся ткани могут вызвать сепсис. После окончательного диагноза ставится вопрос о дальнейшем лечении:
- Если с момента гестации прошло 1,5–2 месяца, под общим наркозом проводится вакуум-аспирация. Это наиболее щадящий способ извлечения плодного яйца.
- На раннем сроке возможно проведение медикаментозного аборта. Процедура обычно не вызывает осложнений.
- Если время для мини-аборта упущено, проводят выскабливание полости матки.
- В отдельных случаях, если несостоявшийся выкидыш случился в начале первого триместра, применяется выжидательная тактика, так как организм может сам отторгнуть погибший плод. Чистку назначают только при признаках воспаления.
Повторное зачатие можно планировать не ранее, чем через 3 месяца, а в случае тяжёлых последствий – воспалительного процесса, кровотечения – только после полного выздоровления.