Симптомы ротавирусной инфекции
Заболевание ротавирусом развивается остро, то есть симптомы появляются внезапно и быстро нарастают. От момента заражения до появления первых признаков кишечного гриппа обычно проходит от 14 часов до 4 дней. В 90% случаев все проявления болезни достигают своего пика в течение суток. Значительно реже ротавирусная инфекция протекает вяло, с постепенным нарастанием симптомов в течение 2-3 дней. Средняя продолжительность болезни 5-7 суток.
Симптомы типичной формы ротавирусного гастроэнтерита:
- повышение температуры обычно до 37-38оС;
- признаки интоксикации: слабость, общее недомогание, потеря аппетита, головные боли;
- рвота от 2-4 раз в сутки до 10-20 раз в тяжелых случаях, обычно появляется раньше поноса;
- понос (диарея) характеризуется появлением водянистого пенистого стула желтого цвета, частота опорожнения кишечника зависит от тяжести болезни;
- боли в верхней части живота умеренной интенсивности, иногда схваткообразные;
- урчание в кишечнике;
- появление признаков простуды — боль при глотании, насморк, кашель, покраснение горла — непостоянный признак, чаще встречается у детей.
Выраженность симптомов ротавирусной инфекции зависит от многих факторов: общего состояния организма, наличия сопутствующих болезней, напряженности иммунитета к ротавирусу.
Некоторые дети, а особенно взрослые, болеют кишечным гриппом в легкой форме, иногда болезнь проходит практически незаметно и не требует обращения к врачу. Реже люди становятся носителями вируса: сами не болеют, но постоянно выделяют вирус с испражнениями и могут быть источником заражения для окружающих.
Тяжелые формы болезни наблюдаются обычно у детей до 3 лет с иммунодефицитом или недостаточной массой тела, а также у пожилых людей с серьезными хроническими заболеваниями. По данным ВОЗ ротавирус ежегодно уносит жизни 1-3 млн детей.
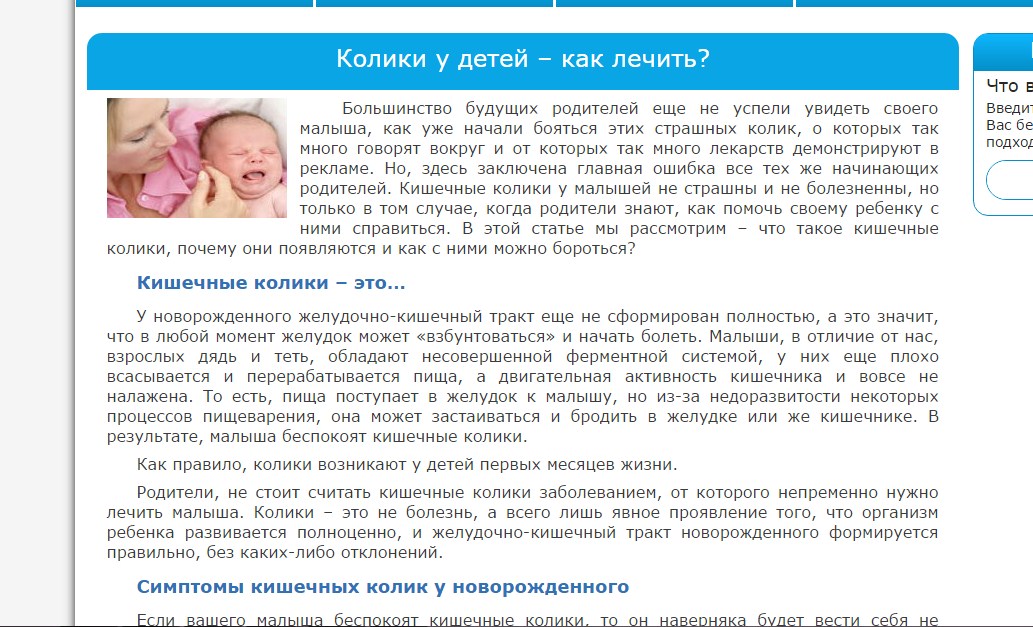
Причины колик у ребенка
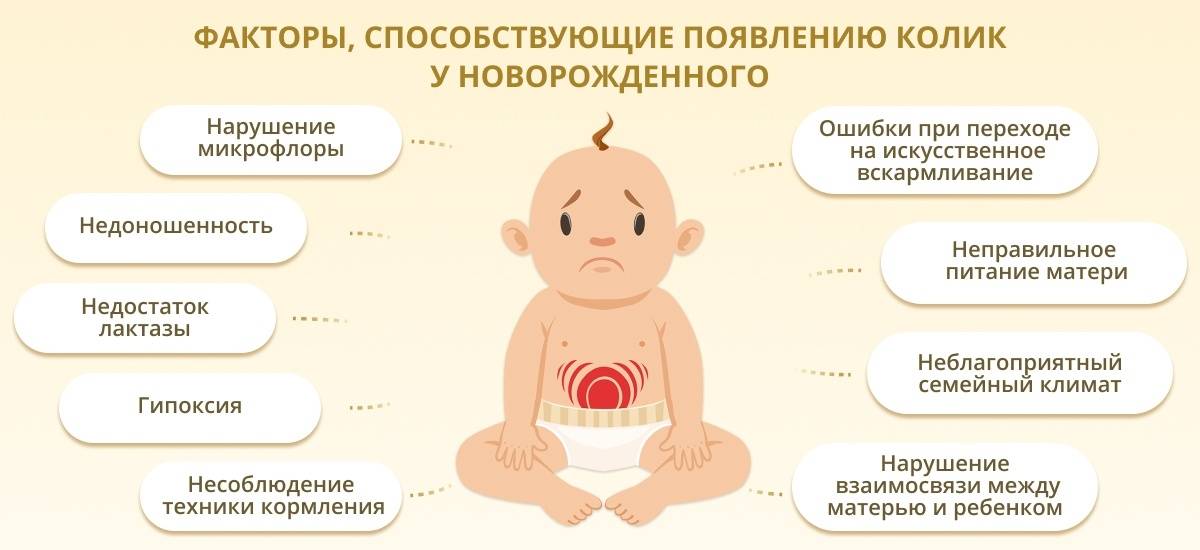
Точная причина появления колик неизвестна. С точки зрения родителей, потенциальные причины беспокойства могут вовсе отсутствовать. Согласно современным медицинским данным, спровоцировать колики могут некоторые внутренние и внешние факторы. Рассмотрим их подробнее.
Недостаточное развитие пищеварительной системы
Пищеварительная система новорожденных детей не всегда способна быстро и безболезненно подстроиться под новый способ приема пищи сразу после рождения. Еще недавно ребенок питался через пуповину, и вот теперь он должен есть молоко. Не удивительно, что в первые месяцы мышечные волокна ЖКТ вынуждены адаптироваться к питанию через рот, а их спазмы (избыточно сильные сокращения) тем временем могут вызывать колики. Эта теория также подтверждается большей склонностью к развитию колик у недоношенных детей.
Также в раннем возрасте может возникать слабость сфинктера, находящегося в месте перехода пищевода в желудок. Из-за этого в положении лежа и сразу после кормления происходит рефлюкс – обратный ток желудочного содержимого в пищевод. Это провоцирует дискомфорт и изжогу, что проявляется беспокойством малыша.
Дисбактериоз
Важной составляющей нормального пищеварения является кишечная микрофлора. Сразу после рождения кишечник ребенка стерилен, то есть не заселен какими-либо бактериями
Вместе с первыми контактами с внешним миром и кормлением ЖКТ ребенка постепенно заполняется необходимыми микроорганизмами.
Первые месяцы жизни ребенка состав бактерий кишечника сильно меняется, что может провоцировать расстройства пищеварения и развитие колик.
Чувствительность к внешнему воздействию
В младенческом возрасте любое внешнее воздействие может влиять на состояние грудного ребенка. Поэтому такие факторы, как холодный или горячий воздух, мокрый подгузник, громкий звук или слишком яркий свет способны спровоцировать слишком активную ответную реакцию нервной системы, в том числе колики.
Непереносимость материнского и коровьего молока
Сравнительно редко у детей встречается лактазная недостаточность – дефицит фермента лактазы, необходимого для расщепления и переваривания материнского молока. Также вероятной причиной может быть аллергия на казеин, белок коровьего молока.
В обоих наблюдениях процесс пищеварения становиться дискомфортным и болезненным, что сопровождается появлением колик у ребенка.
Важно! У кормящих матерей, которые испытывают постоянной стресс или эмоциональные нагрузки, под воздействием гормональных колебаний может меняться состав грудного молока. Это считается одной из потенциальных причин колик
Младенческая мигрень
Вероятной причиной колик считается младенческая мигрень. Этот вариант мигрени обуславливается адаптацией центральной нервной системы к незнакомому внешнему миру – звукам, изображениям и предметам. Также он может быть обусловлен повышенным внутричерепным давлением, например, после перенесенных родовых травм или при различных энцефалопатиях.
Часто задаваемые вопросы
Как правильно оказать помощь при приступе до приезда врачей?
Оказывать первую доврачебную помощь можно лишь в том случае, когда приступы повторяются при МЧБ. Тогда рекомендуется принять тёплую ванную или приложить тёплую грелку к пояснице. Такие действия позволяют устранить спазмы и обеспечить конкрементам прохождение по мочеточнику. Можно, также, использовать медицинские препараты для снятия болевого приступа: «Баралгин», «Но-шпа», «Нитроглицерин». Они окажут расслабляющее воздействие на мышц и устранять спазмы. В случае, если Вы не знаете точной причины или развившиеся симптомы являются нетипичными, лучше не предпринимать никаких действий, поскольку они могут лишь усугубить ситуацию.
Нужно ли соблюдать диету при почечной колике?
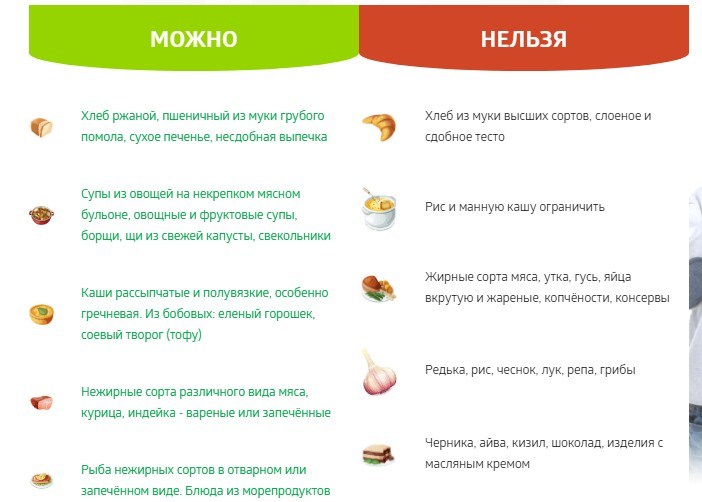
Соблюдение диеты — важная часть этапа лечения почечной колики. В первую очередь, под запрет попадают животные белки, поваренная соль, острые и копченые продукты, а также спиртные напитки и кофе. Вместо этого рацион следует наполнить продуктами с высоким содержанием клетчатки и пищевых волокон (овощи, отрубной хлеб, фрукты, бобовые).
Для ускорения продвижения камня или слизи по мочеточнику рекомендуется употребление теплой воды в большом количестве (2-3 литра жидкости в сутки). Однако, если у пациента наблюдается сердечная недостаточность или повышенное артериальное давление, приём жидкости ограничивается 1-1,5 литрами в день. Эти вопросы необходимо согласовать с лечащим врачом.
Какие продукты и в каком количестве нужно есть, чтобы в теле вырабатывалось больше пробиотиков
Большинству здоровых людей пробиотики не причинят вреда. Поэтому можно смело есть любимые йогурты, сыры и сметану. Эти продукты не обязательно помогут с пищеварением, но хуже они точно не сделают.
Но специально потреблять кисломолочку больше, чем рекомендовано, нет смысла. Международные гайды по питанию говорят, что белковые продукты, к которым относят в том числе молочные продукты, должны составлять четверть дневного рациона. Нужно помнить, что в эти 25% еще входят мясо, рыба, бобовые, орехи и яйца.
Специальные лекарства с пробиотиками и препараты с приставкой «бифи-» не нужны для здорового пищеварения. В развитых европейских странах и США пробиотики считаются пищевыми добавками.
Главное — питаться сбалансировано и здорово. Тогда пробиотики будут сами размножаться в теле и их не нужно будет поставлять извне. Ешьте больше овощей и фруктов — в них содержится клетчатка, а она хорошо стимулирует рост пробиотиков в теле.
Всемирная организация гастроэнтерологов не может распределить продукты с пробиотиками по уровню их эффективности. Различные типы пробиотиков могут по-разному влиять на организм, и пока мало что известно о том, какие из них лучше всего помогают наладить пищеварение.
К тому же нет четких критериев, при каких состояниях сколько пробиотиков нужно принимать и каким пациентам они будут более полезны. Наука всё еще развивается в этом направлении.
При каких состояниях и болезнях кисломолочные продукты могут быть полезны
Больше всего пробиотиков вырабатывает сам организм. В основном эти бактерии живут в кишечнике и следят в нашем теле за порядком и чистотой. Если естественный баланс бактерий в кишечнике нарушен, считается, что его можно восстановить молочными продуктами.
Пробиотики из кисломолочки могут быть полезны при таких проблемах желудочно-кишечного тракта:
Диарея из-за приема антибиотиков
Если вы пьете антибиотики и на их фоне у вас появилась диарея, возможно, молочные продукты с пробиотиками вам помогут — они уменьшают число случаев диареи. Простого кефира, скорее всего, будет достаточно, но пить его нужно каждый день в течение как минимум четырех недель, чтобы увидеть положительный эффект.
Синдром раздраженного кишечника
Молочнокислые бактерии — лактобациллы, бифидобактерии, энтерококки, стрептококки и бациллы — могут уменьшить боль, дискомфорт и вздутие живота. Правда, не у всех.
В 2013 году 83 взрослых корейца с синдромом раздраженного кишечника пили пробиотический и обычный йогурт в течение шести недель. У тех, кто пил йогурт с пробиотиками, действительно были некоторые улучшения, но не намного большие, чем у тех, кто пил простой йогурт.
А вот исследование на 179 англичан, которые мучались синдромом раздраженного кишечника с запором, завершилось немного по-другому. Результаты у тех, кто пил пробиотический и обычный йогурт, оказались сходными. Всем стало одинаково хорошо: дискомфорт в животе уменьшился, а стул наладился.
Запоры
Употребление продуктов с пробиотиками сокращает время, за которое кал проходит через кишечник. Сильнее эффект заметен у пожилых людей и тех, кто хронически страдает запорами. Некоторые виды пробиотиков, например, бифидобактерии лактис, показали себя лучше остальных.
Воспалительное заболевание кишечника
Пробиотики могут помочь пациентам с язвенным колитом, но доказательства также ограничены: нужны более тщательные исследования. К тому же эффект от пробиотиков в этом случае различается: всё зависит от подтипа заболевания и вида пробиотика.
Хеликобактериоз (инфицирование бактерией хеликобактер пилори, которая вызывает язву желудка и гастрит)
В 2009 году ученые обнаружили, что кисломолочка с пробиотиками снижает частоту инфицирования хеликобактер пилори на 5–15%.
Небольшое исследование 2012 года выявило, что детям с хеликобактериозом может помочь пробиотический йогурт, если пить его регулярно. Но в исследовании участвовало всего 38 детей — это слишком мало, чтобы говорить об эффективности йогурта.
Непереносимость лактозы
У ученых недостаточно данных, чтобы утверждать, что йогурт с пробиотиками облегчает симптомы непереносимости лактозы. Однако многие люди, которым трудно переваривать молоко, говорят, что они спокойно могут есть йогурт. Это связано с тем, что полезные бактерии в йогурте помогают в переваривании лактозы.
Теоретически пробиотики могут быть полезны и при некоторых других состояниях: коликах у младенцев, диарее путешественников (когда стул нарушается из-за смены местности), дивертикулярной болезни (выпячивании стенок кишечника) и раке желудка. Но данные об их пользе и безопасности пока ограничены: какие-то исследования есть, но в рекомендации по лечению болезней пробиотики пока не спешат включать.
Риск при приеме пробиотиков есть у людей с тяжелыми заболеваниями или ослабленной иммунной системой — например, пробиотический йогурт не стоит пить тем, кто проходил курс химиотерапии. У них пробиотики могут спровоцировать развитие инфекции и устойчивость к антибиотикам. Но этот риск маловероятен.
В кисломолочных продуктах много пробиотиков
Самые распространенные пробиотики — это молочнокислые бактерии, такие как лактобактерии и бифидобактерии. Они есть в квашеной капусте, соленых огурцах, хлебе на закваске, соевом соусе и другой еде. Но больше всего их в кисломолочных продуктах — например, в кефире, йогурте, сметане и сыре.
Не все кисломолочные продукты содержат полезные бактерии. Это должно быть прямо указано на этикетке в составе: какие пробиотики и сколько их. Кроме того, в разных кисломолочных продуктах свой бактериальный состав. Он зависит от состава молока, технологии производства и хранения. В кефире, например, содержится более 300 различных видов пробиотиков: от 65 до 80% лактобацилл и лактококков, остальное — дрожжи. Это больше, чем во многих других кисломолочных продуктах.
Диагностика почечной колики
Перед тем, как начать лечение почечной колики, наши специалисты проводят комплексную диагностику, которая позволяет правильно поставить диагноз и дифференцировать данный синдром от ряда других состояний:
- Межрёберная невралгия;
- Острый аппендицит;
- Перекрут яичка;
- Внематочная беременность;
- Воспаление желчного пузыря;
- Воспаление поджелудочной железы в острой форме;
- Воспаление яичка и его придатка;
- Расслаивающая аневризма аорты.
Ярко выраженная болевая симптоматика является причиной для обращения за медицинской помощью. По сути, оказать первую помощь в данном случае может врач любой специальности — однако, поскольку синдром нужно отличить от ряда других, лучше всего обращаться к . Врачи этой специальности наиболее компетентны в диагностике и лечении почечной колики. Сама по себе диагностика включает следующее:
- Физикальный осмотр;
- Опрос и сбор анамнеза;
- УЗИ;
- Экскреторная урография;
- Рентгенография;
- Общий анализ мочи;
- .
Мнение эксперта
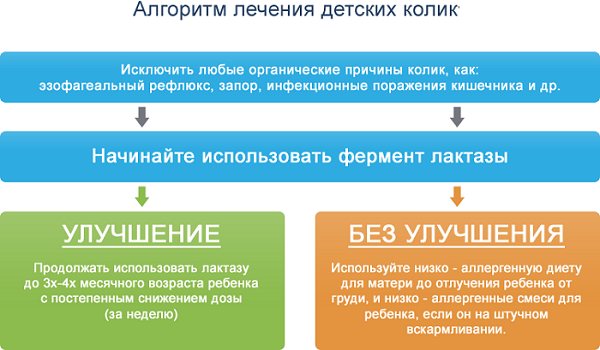
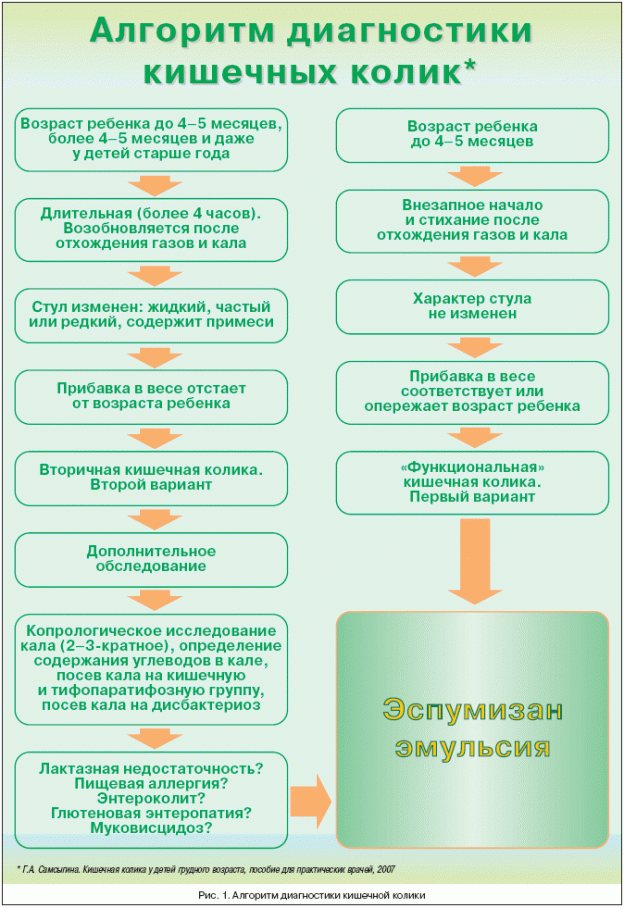
Профессор Кешишян Е. С. говорит о том, что «в той или иной степени кишечные дисфункции возникают практически у всех детей раннего возраста и являются функциональным, в какой-то мере условно-физиологическим состоянием периода адаптации и созревания желудочно-кишечного тракта грудного ребенка. Кишечные колики обусловлены морфофункциональной незрелостью нервно-мышечного аппарата кишечника ребенка на фоне незрелости ферментной системы и становления микробиоценоза кишечника»**. Тем не менее колики до сих пор остаются самым малоизученным состоянием среди симптомов пищеварительного дискомфорта, поэтому для лечения их проявлений применяют самые разные виды смесей
В лечении симптомов минимальных пищеварительных дисфункций, таких как колики, запоры, срыгивания, важно все: родился ребенок доношенным или нет, естественным путем или кесаревым сечением (для детей, рожденных через кесарево сечение, характерно более длительное формирование кишечной микрофлоры), на грудном он или на искусственном, смешанном вскармливании и многое другое.
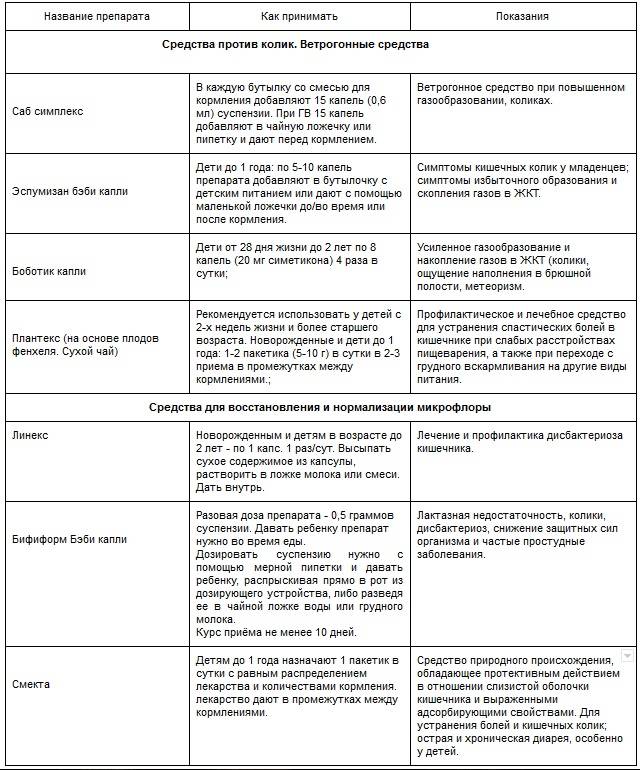
Лечение колик у младенцев
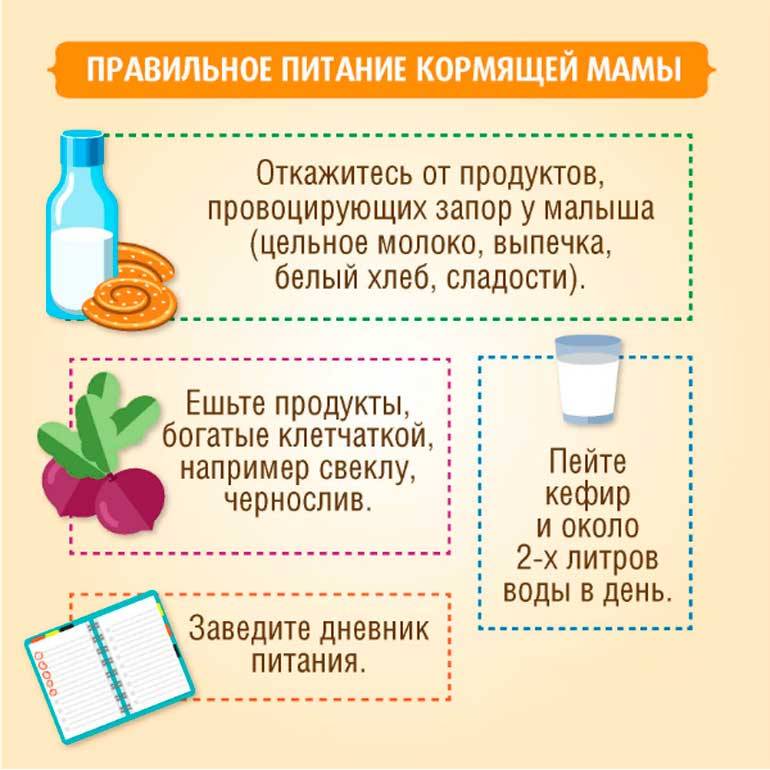
В первую очередь важно психоэмоциональное состояние матери. Психологический климат в семье – одна из важнейших предпосылок для правильного развития ребенка
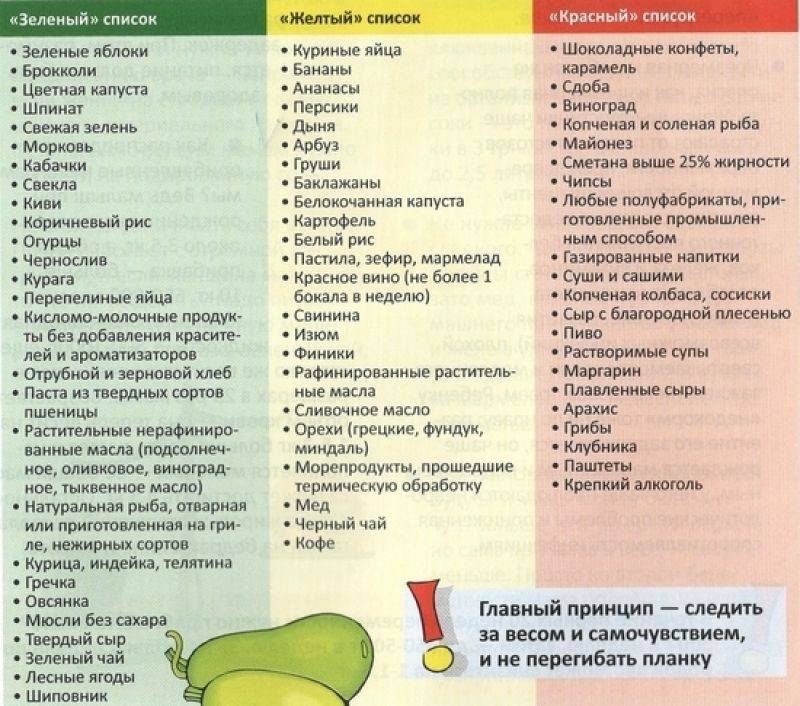
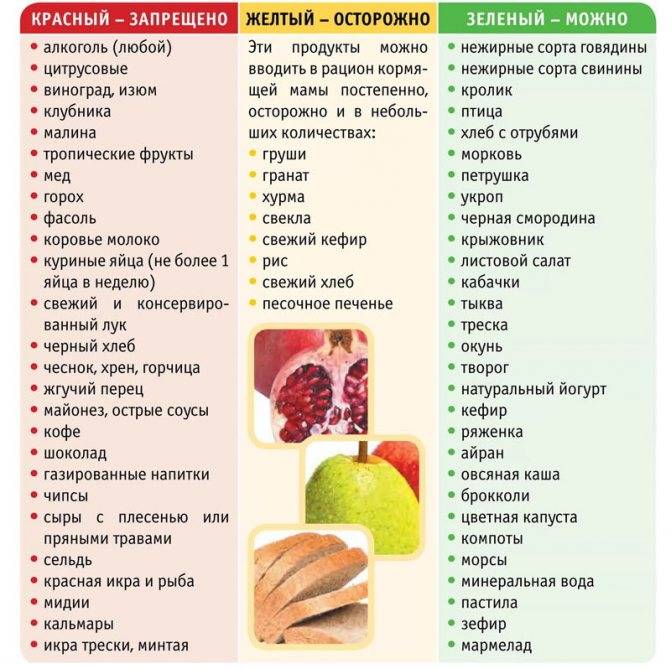
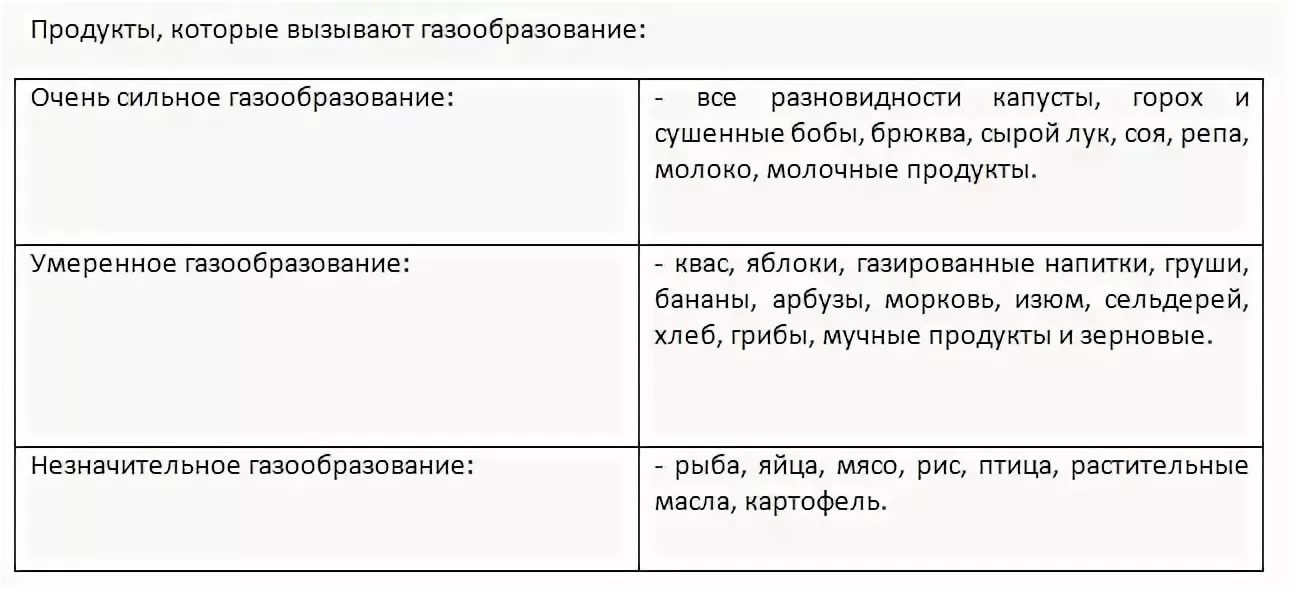
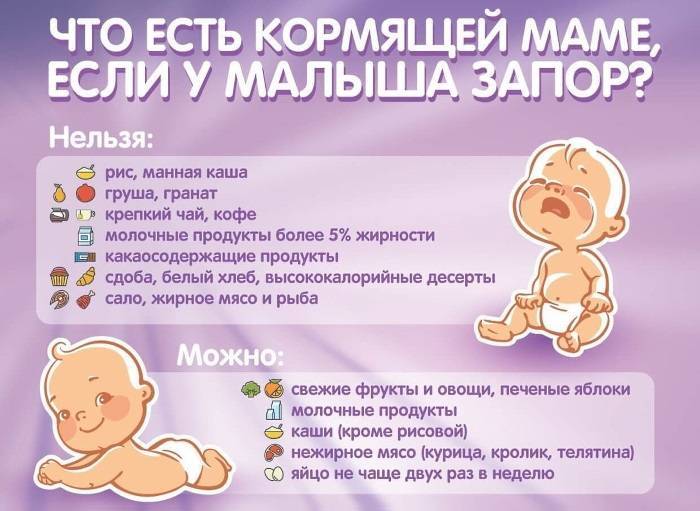
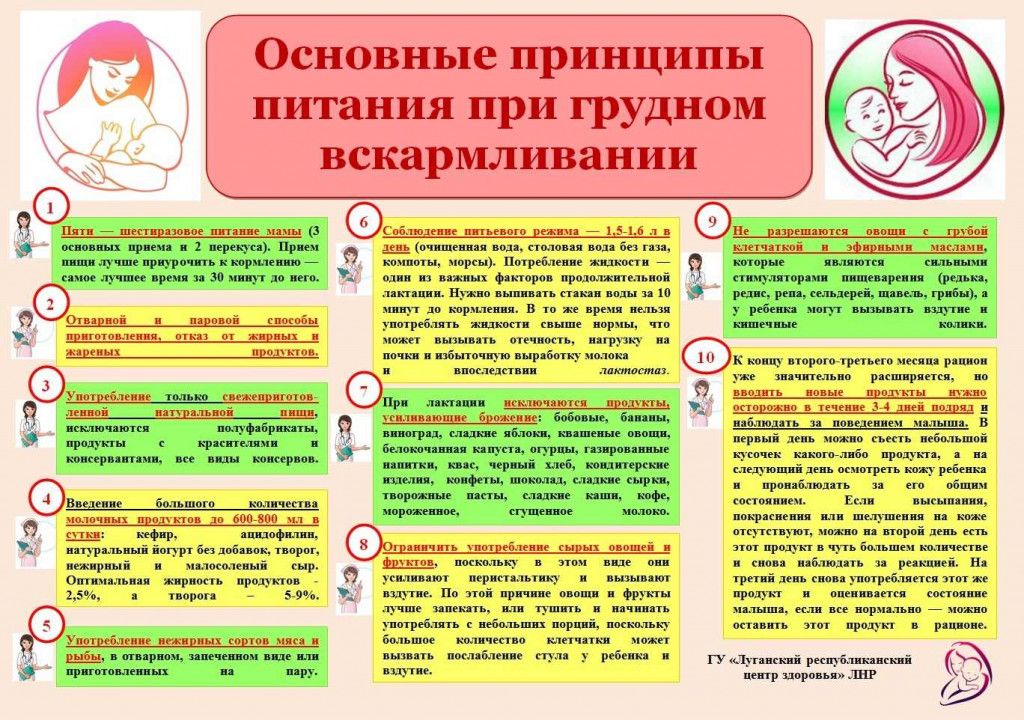
Cледует нормализовать рацион питания матери. Исключить цельное коровье молоко. При этом кисломолочные продукты обязательно должны входить в рацион кормящей женщины. Ограничить употребление продуктов, вызывающих избыточное газообразование (огурцы, капуста, виноград, бобовые, кукуруза, свежий дрожжевой хлеб, квас и т.д.) При искусственном вскармливании рекомендуются смеси, содержащие в качестве жирового компонента короткоцепочечные триглицериды, при выраженных коликах возможно применение смеси с частично гидролизованным белком.
Необходимо внести коррективы в режим кормления ребенка: сократить интервалы между кормлениями и, соответственно, уменьшить объем разового кормления (особенно при искусственном вскармливании).
После кормления необходимо подержать ребенка в наклонном положении под углом 45°, животиком вниз в течение 10–15 минут, для отхождения воздуха, заглоченного во время кормления. Между кормлениями и во время приступа колик малыша выкладывают на живот. Рекомендуется тактильный контакт кожи живота ребенка и живота матери.
Необходимо соблюдение правильной техники грудного кормления. Живот младенца должен быть прижат к животу матери, его шея и туловище – находиться на одной линии. Для профилактики аэрофагии важен правильный захват соска матери. Необходимо, чтобы ребенок сосал грудь не менее 20 минут, так как прикладывание к груди менее 15 минут приводит к получению ребенком в основном «переднего молока», чрезмерно насыщенного углеводами, которые могут способствовать увеличению газообразования. Не перекармливать ребенка!
Целесообразно проведение курса общего массажа, массажа живота
• легкое поглаживание животика ребенка по часовой стрелке (около 10 оборотов);
• поочередное сгибание–разгибание его ножек, прижимая их к животу (по 6–8 повторений);
• выкладывание малыша на животик и проведение поглаживающих движений по спинке, по направлению от живота к пояснице;
• для достижения лучших результатов необходимо проведение массажа после 5–минутной грелки.
Обычно колики у детей исчезают при оптимизации режима вскармливания или при подборе адекватной молочной смеси. При неэффективности данных мероприятий можно использовать фитопрепараты ветрогонного и мягкого спазмолитического действия, содержащих различные травы (экстракт фенхеля, ромашки, вербены, лакричника, мяты перечной). Одним из таких препаратов является Плантекс, содержащий экстракт плодов и эфирное масло фенхеля, а также лактозу. Плоды и эфирное масло фенхеля стимулируют пищеварение, усиливая секрецию желудочного сока и улучшая перистальтику кишечника, поэтому пища быстрее расщепляется и всасывается. Активные вещества препарата предупреждают скопление газов и способствует их лучшему отхождению. В Плантексе содержится лактоза, которая является основным углеводным компонентом грудного молока, обладающим бифидогенным действием, а также источником глюкозы и галактозы. Лактоза необходима для поддержания кислой среды фекалий, угнетающей рост патогенных микроорганизмов.
Плантекс состоит из натуральных компонентов и поэтому безопасен для детей грудного возраста, в том числе и для длительного применения. Препарат дают ребенку в несколько приемов: как после еды, так и в перерывах между приемами пищи. Детям до 2–месячного возраста рекомендуется 1 пакетик, от 3 месяцев до 1 года – по 1–2 пакетика (5–10 граммов в сутки). Для приготовления раствора необходимо высыпать содержимое пакетика с Плантексом в бутылочку или чашку, добавить 100 мл теплой кипяченой воды и размешивать до полного растворения гранул.
Применение газоотводных трубочек, очистительной клизмы (эти мероприятия способствуют отхождению газов и купированию боли).
Спазмолитические препараты (дротаверин внутрь, свечи с папаверином).
Коррекция нарушений кишечного микробиоценоза. Оправдано применение пробиотиков, не содержащих лактозы и белка коровьего молока (Нормофлорин L, Нормофлорин–B, Примадофилюс, Бифиформ беби, Бифиформ малыш и др.). Применение пробиотиков у детей грудного возраста c функциональными нарушениями ЖКТ способствует купированию кишечных колик, срыгиваний, нормализации стула, начиная со второй недели коррекции, а также нормализации уровня лакто– и бифидобактерий, снижению содержания условно–патогенных микроорганизмов.
Этиология почечной колики
Самой распространённой причиной почечной колики является уролитиаз (МЧБ), который характеризуется формированием и мочевом пузыре. Исходя из статистических сведений, чаще всего (98%) приступы развиваются в момент, когда камень проходит через мочеточник, несколько реже (50%) — когда он находится в почке. Развитие приступов связано с резким нарушением отвода урины из почки вследствие обструкции или компрессии верхних мочевыводящих путей: мочеточника, чашечки почки и лоханки.
Этиология обструкции
- Конкременты при МЧБ (почти 58%);
- Крупные сгустки крови при воспалении каналов почки;
- Крупные скопления слизи при воспалении каналов почки;
- Скопления гноя;
- Кристаллические конгломераты мочевых солей;
- Некротизированные ткани;
- Перегиб мочеточника при опущении или дистопии почки;
- Сужение мочеточника.
Этиология компрессии ВМП
- Новообразования почек добро- и злокачественной природы;
- Новообразования мочеточника добро- и злокачественной природы;
- Новообразования простаты добро- и злокачественной природы;
- Гематомы, появившиеся после травм и неправильно проведённых медицинских процедур.
Помимо этого, помощь при почечной колике может потребоваться пациентам, которые страдают от воспалительных и сосудистых патологий мочевыводящих путей, а также ряда врождённых аномалий.
| Воспаления мочевыводящих путей | Поражения сосудов мочевыводящих путей | Врождённые аномалии |
|---|---|---|
|
|
|
Показаниями к госпитализации пациента являются:
- Введение медицинских препаратов не дало желаемого результата и приступ продолжается;
- Двухсторонняя колика;
- Пациент преклонного возраста;
- Приступ развился при одной почке;
- У пациента наблюдаются симптомы осложнений: высокая температура и невозможность опорожнения мочевого пузыря.
Для выведения камня и слизи врачи назначают препараты, исходя из деталей анамнеза. Продвигая инородное тело к мочевому пузырю, снимая спазм мочевыводящих путей, лекарства способствуют скорейшему завершению болевого приступа. Помимо медикаментов выведению камня иногда способствует употребление большого количества жидкости, а также физическая активность (но только при отсутствии противопоказаний, которые выявляет врач при осмотре). Для купирования боли при почечной колике применяются спазмолитики, анальгетики, противовоспалительные препараты.
Для радикального избавления от данного синдрома при мочекаменной болезни используются инструментальные методы лечения — , контактная литотрипсия ( и уретеролитотрипсия), а также хирургические вмешательства — лапароскопическая или открытая литотомия. !
Своевременное обращение в нашу клинику — залог того, что Вы сможете избежать развития осложнений, а также выясните причину развития синдрома. У нас работают ведущие отечественные специалисты, которые исключат риск рецидива и проведут все необходимые исследования. Живите без боли, обращайтесь в ЦЭЛТ!
- Ускоренное семяизвержение
- Одышка
Клиническая картина почечной колики
Классический симптом почечной колики — резкая, яркая боль, которая возникла внезапно. Нередко она имеет схваткообразный характер и проявляется в зоне поясницы и рёберно-позвоночном углу. Продолжительность приступа: от нескольких минут до нескольких суток, а в случае если он вызван конкрементом — до недели. Он может развиться в любое время дня и ночи, независимо от того, чем занимается пациент, а боль от него настолько интенсивная, что он не находит себе места.
Боль от почечной колики у мужчин может отдавать в пенис и мошонку, у женщин — в область промежности. Она, также, может распространяться на пупочную область и вбок, в проекции поражённой почки или в наружную поверхность бёдер. Место болевой симптоматики и ряд сопроводительных проявлений зависит от степени закупорки:
| Локализация | Симптоматика |
|---|---|
| Конкремент находится в почечной лоханке | Болевая симптоматика поражает ребёрно-позвоночный угол и иррадиирует в прямую кишку, сопровождаясь болезненными спазмами с позывами к дефекации. |
| Закупорка мочеточника | Болевой синдром поражает поясничную область или бок в проекции поражённой почки и иррадиирует в пах, уретру и половые органы. Может сопровождаться тошнотой и рвотой. |
| Обструкция нижних отделов мочеточника | Болевая симптоматика сопровождается частыми позывами к опорожнению мочевого пузыря. |
Существует и ряд других симптомов, независящих от локализации проблемы. Они заключаются в следующем:
- Микро- или макроскопическая гематурия;
- Повышение артериального давления;
- Сильный озноб.