Почему возникает токсическая эритема
Причины возникновения высыпаний неизвестны. Но врачи сходятся во мнении, что токсическая эритема появляется вследствие выделения в организме ребенка большого количества «медиаторов аллергии». Это естественный физиологический процесс, происходящий в организме младенца в первые дни и недели его жизни.
А вот внешних факторов, которые вызывают у младенца такую порой сильную реакцию, не похожую на «обычную» аллергию, может быть довольно много. Среди них:
- активация иммунной системы новорожденного;
- адаптация младенца к температуре внешней среды;
- воспалительный ответ кожи на «колонизацию» на ней нормальной бактериальной флоры из окружающей среды;
- реакция кожных покровов, вызванная лимфоцитами, переданными матерью до или во время родов.
Также причины появления токсической эритемы связывают с наследственностью, приемом мамой ряда лекарственных препаратов и сильным токсикозом у нее, развившейся гипоксией плода и внутриутробным инфицированием, поздним началом грудного вскармливания.
У ученых нет точного ответа, у кого чаще появляется токсическая эритема — у мальчиков или у девочек. Как говорят специалисты, причина появления высыпаний никак не связана с полом. Но по наблюдениям ученых, аллергическая реакция чаще появляется именно у доношенных детей весом более 2500 кг.
С чем можно спутать токсическую эритему
Красная сыпь на коже младенца — неважно даже, по какой причине она возникла, — пугает. Вряд ли родители, не имея дипломов врачей, смогут отличить токсическую эритему, которая, в целом, совершенно безобидна, от прочих дерматологических заболеваний
Нужна консультация специалиста, чтобы исключить более опасные кожные заболевания.
Токсическая эритема визуально может походить на крапивницу, пищевую аллергию или так называемые милии — маленькие белые прыщики на лице, появление которых связано с «переносом» материнских гормонов ребенку. Лучше оставить в стороне «бабушкины рецепты» лечения покраснений у детей. Возможно, от травяных ванночек хуже не будет — они снимут зуд, успокоив кожу новорожденного. Но если прыщики на лице и теле вызваны пищевой аллергией, нужен совершенно другой подход — пересмотр плана питания мамы и ребенка. Ванночки и примочки проблему не решат.
Если сыпь не проходит, консультация врача обязательна.
Инфекционная эритема
Инфекционная эритема также известна как псевдокраснуха, болезнь нашлепанных щек, 5-ая болезнь (одно из истинных экзантематозных заболеваний). Этиология до конца не выяснена, возбудителем инфекционной эритемы у детей является парвовирус B19 (энтеровирус). Наиболее часто встречается у детей в возрасте 5-15 лет. Характерная симптоматика: макулопапулезная сыпь, папулы плотные, могут быть розового, синюшно-бордового или темно-красного цвета. Пигментированное пятно имеет четко очерченные края, слегка возвышается над кожей, становится позже кружевным, может сопровождаться зудом. Папулы похожи на аллергические высыпания и краснуху.
Начальная стадия развития болезни может протекать бессимптомно или сопровождаться простудоподобными симптомами: насморк, боли в горле, головные боли, повышение температуры, общее недомогание. Также ребенок может жаловаться на боль в животе или мышцах. Через 1-2 недели на щеках и теле появляются высыпания, которые проходят через 5-10 дней. Болезнь передается воздушно-капельным и бытовым путем. Специфического лечения инфекционной эритемы не существует, показано симптоматическая терапия для снятия зуда. Если ребенок расчесал язву, необходимо обработать ее антисептиком.
Клинические проявления
Высыпания при токсической эритеме имеют вид красных пятен от 0,1 до 2 см в диаметре, которые могут сливаться между собой, и сопровождаться при этом небольшим отеком. В центре пятна может располагаться папула плотной консистенции желтоватого цвета. Иногда вместо папул образуются пустулы с белым содержимым. Часто, благодаря внешней схожести, высыпания сравнивают с сыпью при крапивнице или при укусе комара.
Сыпь может быть в виде единичных элементов, но может и обильно распространяться по всему телу. Не бывает ее на ладошках и стопах. Чаще начинается на лице и туловище, затем появляется на конечностях. Отдельные элементы могут возникать и исчезать в течении нескольких часов. В среднем продолжительность высыпания составляет 3-5 дней. Но иногда токсическая эритема затягивается до 10-14 дней.
Как правило, общее состояние малыша при возникновении токсической эритемы не нарушено. Иногда при обильном высыпании возможно появление зуда и как следствие – возникновение общего беспокойства ребенка.
Как врачи ставят диагноз
Обычно врач ставит диагноз на основании визуального осмотра красных пятен на коже младенца. Каких-то сложностей в установлении причин появления сыпи, поскольку она появляется в первые дни жизни ребенка, нет. Сдача анализов не потребуется.
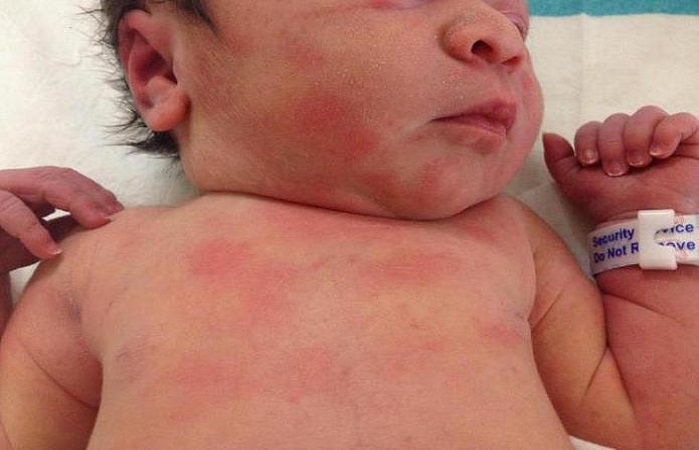
- Локализованная. Единичные мелкие красные пятна — как правило, только на лице, груди или вокруг суставов. Новорожденный практически не ощущает дискомфорт, ведет себя спокойно.
- Распространенная. Красные пятна увеличиваются в размерах, распространяясь по всему телу и конечностям. Сыпь может чесаться и шелушится, отчего новорожденный начинает вести себя беспокойно или, наоборот, вяло.
- Генерализованная. Прыщики будто сливаются в одно красное пятно, их края плохо различимы. Образуются гнойники. Новорожденный становится раздражительным, поскольку его беспокоит сильный зуд. В очень редких случаях возможно повышение температуры.
А по своему течению токсическая эритема бывает:
- Острая. Сыпь появляется на первые-вторые сутки после рождения и исчезает через 5-7 дней. Как правило, в этом случае покраснения носят локализованный характер.
- Затяжная. Прыщи появляются на 1-4-й день рождения, а исчезают только спустя 2-3 недели. Тут возможно распространение сыпи по всему телу. Обычно затяжное течение эритемы наблюдается, если новорожденный не доношен.
Когда красные пятна не проходят в течение 3-4 недель, педиатр обязательно порекомендует осмотр у дерматолога. А специалист уже назначит гистологическое исследование образцов, взятых из плоских пятен, папул и пустул. Возможно, сильным покраснением проявляет себя именно аллергия.
Многоформная экссудативная эритема
Болезнь имеет острое течение, может рецидивировать. Поражаются кожные покровы и слизистая оболочка. Этиология может иметь вирусную или аллергическую природу, но всегда есть связь с нарушением механизма адаптивного иммунного ответа.
Папулезная сыпь у детей локализуется на лице, туловище, в области подошв, на стопах и тыльной поверхности кистей, на слизистых оболочках. Сыпь может иметь вид пятен, пузырьков, пустул с розовым или фиолетовым оттенком. Лечение: купирование рецидива, витаминотерапия и повышение иммунитета.
| Детские болезни и методы их лечения | |
|---|---|
| Аллергология | Аллергический ринит • Крапивница • Непереносимость молочного белка • Отек Квинке • Поллиноз • Экссудативный диатез |
| Гастроэнтерология | Болезнь Крона • Диарея • Запор • Копрограмма • Римские Критерии III • Энкопрез • Язвенный колит |
| Дерматология | Атопический дерматит • Витилиго • Дерматит • Дисгидроз • Крапивница • Нейродермит • Пеленочный дерматит • Псориаз • Розовый лишай • Себорейный детский дерматит • Экзема • Эритема |
| Детские инфекции | Аутогенные инфекции • Ветряная оспа • Дифтерия • Иммунизация • Коклюш • Контагиозный моллюск • Корь • Краснуха • Паротит • Полиомиелит • Скарлатина |
| Детская хирургия | Вывих бедра • Грыжа • Столбняк |
| Неврология | Аутизм • Внутричерепная гипертензия • ДЦП • Энурез • ЭЭГ |
| Ортопедия | Косолапость • Кривошея |
| Оториноларингология | Аденоидит • Болезнь Меньера • Вазомоторный ринит • Гайморит • Лабиринтит • Ларингит • Ларингоскопия • Отит • Отоскопия • Мастоидит • Ринит • Риносинусит • Риноскопия • Снижение слуха у детей • Тонзиллит • Тонзиллор • Фарингит • Фарингоскопия |
| Офтальмология | Амблиопия • Конъюнктивит • Кератит • Косоглазие • Склерит • Увеит • Эписклерит |
| Педиатрия | Бактериологическое исследование кала • Бронхиальная астма • Глистная инвазия • Лактозная недостаточность • Недостаток витамина Д • Потница • Рахит • Синдром двигательных нарушений |
| Физиотерапия | Биоптрон • Дарсонвализация • Детский массаж • Камертон • Лазер Милта • Магнитная терапия • Парафинотерапия • УФО • Электрофорез |
Лечить или оставить как есть?
Как говорят врачи, в большинстве случае физиологическая эритема исчезает сама без дополнительного лечения. Ребенок, в целом, чувствует себя хорошо. Сыпь не нанесет ему вреда, не заразит других членов семьи и потом не передастся по наследству. Всего неделя, и кожа малыша станет чистой.
Несмотря на то, что какое-то специфическое лечение при токсической эритеме не нужно, врачи настаивают на важности соблюдения гигиены кожи младенца. Это поможет исключить риски осложнений аллергической реакции в виде сильного зуда и раздражения, занесения инфекции в воспаленные прыщи
Правила следующие:
- Сильно не растирать полотенцем участки с покраснениями после ванны.
- Не допускать перегрева и переохлаждения грудничка.
- Одевать новорожденного в одежду из мягких натуральных тканей.
- Избегать тугого пеленания.
- Чаще устраивать ребенку воздушные ванны.
- Своевременно менять загрязненную одежду.
- Временно не использовать специальную детскую косметику, даже если она полностью натуральная.
- Не «обмазывать» ребенка ни мазями из аптеки, ни маслом, если этого не порекомендовал врач.
Кожа грудничка очень нежная
И важно, чтобы она была чистой, пока не прошли физиологические покраснения. Кармен Ли Вонг, детский дерматолог из Детской больницы Восточного Онтарио в Оттаве, рекомендует ежедневно купать ребенка
Но недолго — 2-4 минуты будет достаточно. По словам специалиста, это поспособствует более быстрому заживлению сыпи и поможет избежать ее разрастания по коже. Вода смоет слюну и патогенную микрофлору, которые часто приводят к появлению гнойников. При принятии ванн не надо использовать косметику, одной только теплой воды будет достаточно.
Генерализованная токсическая эритема протекает более сложно. По причине того, что физиологическая сыпь сопровождается еще и сильным зудом, который ребенок может переносить достаточно сложно, врач обычно дает следующие назначения:
- обильное питье;
- антигистаминные препараты для приема внутрь;
- противоаллергические мази.
Патологическая анатомия
Патологоанатомические изменения при внутриутробной смерти плода при сроке беременности V—VII мес. (ранняя фетопатия) скудные. Изучение их затрудняется из-за аутолиза и мацерации.
Рис. 21. Эритробластоз печени. Обилие эритробластов и нормобластов (темные клетки) в синусоидах печени при отечной форме гемолитической болезни новорожденных (окраска гематоксилин-эозином; х 400).
Рис. 22. Накопление гемосидерина (синего цвета) в макрофагах красной пульпы селезенки при желтушной форме гемолитической болезни новорожденных (окраска по Перльсу; х 400).
Рис. 23. Острое набухание, ишемические изменения нейронов (указано стрелками) в аммоновом роге головного мозга при желтушной форме гемолитической болезни новорожденных (окраска по Нисслю; х 400).
Отечная форма Г. б. н. характеризуется общими значительными отеками, кожа плода бледная, полупрозрачная, блестящая, частично мацерированная, с петехиальными кровоизлияниями. В полостях тела — транссудат, количество к-рого достигает 30% веса тела плода (800 мл). Сердце, печень и селезенка значительно увеличены. Почки плотны и полнокровны, сохраняют выраженную эмбриональную дольчатость. Мягкая мозговая оболочка и ткань мозга отечны и полнокровны. Вил очковая железа атрофична. Имеются признаки недоношенности: задержка формирования ядер окостенения и др. При микроскопическом исследовании определяется значительный эритробластоз в печени (цветн. рис. 21), селезенке, лимф, узлах, почках. В костном мозге — преобладание ядросодержащих клеток эритроцитарного ряда. Отмечается умеренный гемосидероз органов. В сердце находят гиперплазию мышечных волокон. В печени, надпочечниках, головном мозге отмечаются кровоизлияния, дистрофические и некробиотические изменения, плазматическое пропитывание и фибриноидные изменения мелких сосудов. Изменения головного мозга характерны для состояния хронической гипоксии. Даже у доношенных плодов имеются признаки тканевой незрелости. Плацента отечна, с признаками преждевременной инволюции.
При анемической форме Г. б. н. выражены общая бледность покровов и малокровие внутренних органов. В печени и селезенке находят умеренный эритробластоз. Дистрофические и некробиотические изменения в органах незначительные. Изменения головного мозга выражены менее резко, чем при отечной форме. Смерть может наступить в период новорожденности от интеркуррентного заболевания.
Жeлтушная форма Г. б. н. характеризуется желтушностью покровов. В желтый цвет прокра-щены также подкожный жировой слой и интима крупных сосудов. Количество непрямого билирубина в сыворотке крови может достигать 20—40 мг% . В брюшной и плевральной полостях, в полости перикарда— небольшое количество прозрачной жидкости желтого цвета. Ядра головного мозга — гиппокамп, область дна ромбовидной ямки, нижние оливы, ядро подбугорья, бледное ядро, зубчатое ядро мозжечка — интенсивно прокрашиваются билирубином в охряно-желтый цвет (так наз. ядерная желтуха). Печень и селезенка увеличены. Последняя плотная, коричнево-красная на разрезе. В почках развиваются билирубиновые инфаркты (см.). В миокарде выявляются дистрофия и вакуолизация мышечных волокон. При микроскопическом исследовании обнаруживают дистрофические и некротические изменения (острое набухание, ишемические изменения) ганглиозных клеток головного мозга (цветн. рис. 23). Тяжесть поражения мозга усугубляется гипоксией из-за повреждений мелких сосудов. В печени и селезенке резко выражен гемосидероз (цветн. рис. 22), но эритробластоз менее значительный, чем при отечной форме. В печени, кроме того, обнаруживают желчные стазы, тромбы, иногда с образованием желчных камней.
Диагноз
Предположение о возможности развития Гемолитической болезни новорождённых должно возникнуть при обследовании беременной в женской консультации. Резус-отрицательная кровь у матери и резус-положительная у отца, указания в анамнезе матери на переливание крови без учета резус-фактора должны вызвать предположение о возможности Г. б. н. у ожидаемого ребенка. Наличие отягощенного акушерского анамнеза (мертворождения, самопроизвольные выкидыши, рождение детей с Г. б. н., отставание в психическом развитии старших детей) заставляет подумать о возможности более тяжелого течения Г. б. н. у ожидаемого ребенка, т. к. последующие беременности ведут к усилению сенсибилизации у изоиммунизированных женщин.
В таких случаях можно до рождения ребенка исследовать на антитела околоплодные воды, полученные с помощью амниоцентеза (см.). Наличие неполных антител в околоплодных водах говорит о конфликте средней тяжести или тяжелом, но отрицательный результат анализа не исключает возможности развития Г. б. н.
Ранний диагноз Г. б. н. и оценка тяжести заболевания должны быть проведены сразу после рождения ребенка. Наличие резус-отрицательной крови у матери и резус-положительной крови у новорожденного (при групповой несовместимости — наличие 0(I) группы у матери и А(II) или B(III) — у ребенка) и наличие резус-антител в сыворотке крови матери указывают на возможность развития Г. б. н. Для выяснения тяжести заболевания необходимо определить титр резус-антител (при высоком титре — начиная с 1 : 16 и выше — чаще имеют место тяжелые формы заболевания ребенка). При групповой несовместимости следует учитывать наличие высокого титра иммунных а- и (3-агглютининов (см. Группы крови). Как правило, в случае тяжелого течения диагноз не вызывает затруднений даже при отсутствии анамнестических данных: околоплодные воды и родовая смазка окрашены в желтый или зеленый цвет, ребенок отечный, желтушный или бледный, увеличены печень и селезенка. В неясных случаях имеет значение клин, анализ крови новорожденного, особенно пуповинной, т. к. изменения со стороны крови при Г. б. н. выявляются значительно раньше, чем другие клин, признаки заболевания. Диагностическое значение имеет снижение гемоглобина ниже 16,6 г%, наличие в крови нормобластов и эритробластов (больше чем 10 на 100 лейкоцитов), содержание билирубина в пуповинной крови выше 3 мг% по Ван-ден-Бергу, положительная проба Кумбса (см. Кумбса реакция) при резус-конфликте (при конфликте по системе AB0 — проба Кумбса отрицательная).
Рис. 2. Таблица Полачека для определения показаний к обменному переливанию крови в соответствии с динамикой билирубина у детей в первые дни жизни при гемолитической болезни новорожденных. При содержании билирубина выше верхней кривой показано обменное переливание крови, нише нижней кривой — обменное переливание крови не показано. При содержании билирубина, соответствующем промежутку между верхней и нижней кривыми, обменное переливание крови производится в зависимости от клинических данных.
Трудно бывает поставить диагноз, если Г. б. н. вызвана другими антигенами. В таких случаях проводят исследования сыворотки крови на наличие антител и определение их титра. Ранняя диагностика Г. б. н. имеет значение для срочного проведения заменного переливания крови. Если же сразу при рождении сложно решить вопрос о тяжести Г. б. н., то можно провести оценку по таблице Полачека (К. Polacek) (рис. 2) или вычислить почасовой прирост билирубина по формуле В. А. Таболина:
Bt = (Bn2 – Bn1) / (n2-n1) мг%,
где: Bt — почасовой прирост билирубина; Bn1 — уровень билирубина при первом определении; Bn2 — уровень билирубина при втором определении; n1 — возраст ребенка в часах при первом определении билирубина; n2 — возраст ребенка в часах при втором определении билирубина.
Дифференциальный диагноз: надо исключить затянувшуюся физиологическую желтуху новорожденных (см. Желтуха, у детей), транзиторную негемолитическую гипербилирубинемию (см.), наследственные гемолитические анемии — сфероцитарную Минковского — Шоффара и несфероцитарную (см. Гемолитическая анемия, Энзимопеническая анемия), желтухи вследствие дефицита глюкуронилтрансферазы или семейную негемолитическую гипербилирубинемию с ядерной желтухой — так наз. синдром Криглера — Найярра (см. Гепатозы), желтуху и анемию при сепсисе (см.), цитомегалии (см.), токсоплазмозе (см.), врожденном сифилисе (см.) и других инфекционных заболеваниях, анемии при кровотечениях и кровоизлияниях и др.
Лечение
Лечение должно быть направлено на быстрейшее удаление из организма новорожденного токсических продуктов гемолиза (гл. обр. непрямого билирубина), а также антител, способствующих гемолизу, на повышение функциональной способности печени. Наиболее эффективным методом борьбы с гипербилирубинемией при тяжелых и средней тяжести формах Г. б. н. является раннее обменное переливание резус-отрицательной крови одноименной группы. Допустимо переливание и резус-положительной крови. Почасовое нарастание билирубина более 0,25— 0,3 мг% является прямым показанием к немедленному проведению обменного переливания крови. При конфликте по системе AB0: при анти-А-эритробластозе — переливание крови группы А(II) или группы 0(I) с отсутствием или низким содержанием анти-А-антител, а при анти-В- эритробластозе — соответственно группы В(III) или 0 с низким содержанием анти-B-антител. Наиболее целесообразным и легко выполнимым технически является «пуповинный» метод Даймонда: через катетер, введенный в пупочную вену, у ребенка выпускают 20 мл крови, затем ему вводят такое же количество крови донора, повторяя такую процедуру много раз в течение 2—3 час.; в конце трансфузии вводят на 50—60 мл крови больше, чем выпущено. После вливания каждых 100 мл крови необходимо вводить ребенку 1 мл 10% хлорида кальция и 10 мл 20% р-ра глюкозы. Желательно заменить не менее 75% крови ребенка.
Если переливание крови делают через несколько дней после рождения ребенка, когда пупочная вена непроходима, наиболее эффективно ввести кровь в подключичную вену.
Одновременно назначают сердечные средства, витамины К, С, B1, B6, B12, глутаминовую к-ту, гемодез и симптоматическое лечение по показаниям (фенобарбитал и светолечение). В очень легких случаях можно ограничиться повторными трансфузиями небольших количеств R h-отрицательной крови (30—50 мл).
Необходимо обратить особое внимание на тщательный уход и на правильное и достаточное питание ребенка донорским молоком. Молоко матери может содержать антитела, вызывающие гемолиз у ребенка, поэтому начать кормление материнским молоком можно только после того, как они исчезают из молока матери (через 2,5—3 нед
после родов).
При развитии у ребенка анемии проводят антианемическое лечение: назначают витамин В12 внутримышечно по 50 мкг через день, 7— 10 инъекций. При снижении гемоглобина ниже 8,3 г% показано дробное переливание крови — 2—3 раза по 25—30 мл. Детям с остаточными явлениями поражения ц. н. с. назначают витамин B12 по 50 мкг через день, на курс 20 инъекций. В течение года проводят три курса лечения церебролизином и глутаминовой к-той (3 мес. дают ежедневно глутаминовую к-ту по 0,1 г на 1 мес. жизни ребенка, затем в течение 1 мес. внутримышечно по 0,5—1 мл церебролизина ежедневно). После этого курс глутаминовой к-ты повторяется в возрастающих дозах. Показаны массаж и гимнастика.
Будут ли осложнения после токсической эритемы
Токсическая эритема — не заболевание. Какова бы ни была причина появления сыпи, этот физиологический процесс врачи называют «пограничным» состоянием — это даже не «полноценная» аллергия. Вреда здоровью ребенка он не наносит и никаких последствий не вызывает. Когда пятна исчезают, на коже не остается ни малейшего следа, как например, после ветрянки. Даже в случае с генерализованной токсической эритемой с гнойниками на кожных покровах потом не образуется неровностей.
Поскольку причина появления сыпи у новорожденных пока так и остаются «загадкой природы», какие-либо профилактические меры будут бесполезны. В целом, от токсической эритемы не «застрахован» ни один ребенок.







