+ Первая помощь
+ Оказание первой медицинской помощи при термических ожогах
Немедленно устранить источник ожога: погасить горящую одежду любыми возможными способами (облить человека водой, завернуть его в одеяло, пальто и уложить его на спину, чтобы пламя не распространялось к голове), удалить пострадавшего из зоны высокой температуры, снять или срезать тлеющую одежду (однако не пытайтесь удалить материю, прилипшую к коже). Затем как можно скорее следует наложить на ожоговую поверхность сухую стерильную повязку.
При обширных ожогах лучше всего завернуть пострадавшего в чистую простыню, тепло укрыть, можно дать пить много жидкости (горячий крепкий чай, кофе). Если пострадавший без сознания, придайте ему положение для реанимации, после чего вызовите скорую помощь.
Запомните: до наложения повязки обожжённую кожу нужно обильно полить холодной водой. Срезание или прокалывание образовавшихся на коже пузырей категорически запрещается!
Следует учитывать, что ожоги у детей протекают тяжелее, чем у взрослых, хотя температура действующего фактора, например жидкости, может быть не очень высокой.
+ Первая помощь при небольших ожогах и ошпариваниях
Небольшие ожоги, носящие поверхностный характер, часто бывают особенно болезненны. Держите пораженную область под медленно текущей струёй холодной воды или погрузите её в холодную воду, по меньшей мере, на 10 минут
Осторожно снимите с пострадавшего кольца и другие ювелирные изделия. Прикройте место ожога чистой гладкой тканью или наложите стерильную повязку
+ Первая помощь при ожогах кислотами и щелочами
Химические ожоги вызываются преимущественно кислотами и щелочами.
При ожогах концентрированной кислотой её смывают струёй проточной холодной воды (не менее 30 минут), мыльной водой или 1-2% раствором соды.
Наиболее сильные повреждения бывают при воздействии щелочей. Их смывают также водой, либо слабым раствором уксусной или лимонной кислоты.
На обожжённую поверхность накладывают сухую чистую повязку.
Внимание:
- При ожоге негашеной известью воду применять нельзя, а следует обмывать её каким-нибудь маслом.
- При ожогах и органическими соединениями алюминия также противопоказан контакт с водой, так как возможно воспламенение.
Ниже приводится список средств, применяемых при оказании первой помощи в случаях химического ожога различными веществами.
| Вещество, вызвавшее ожог | Нейтрализующее средство |
| Кислоты | Вода, гидрокарбонат натрия |
| Щелочи | Вода, растворы 1% уксусной кислоты, 3% борной или лимонной кислоты |
| Фенол | Вода, 40—70% этиловый спирт |
| Соединения хрома | 1% раствор тиосульфата натрия |
| Известь негашеная | Примочки с 20% раствором сахара |
| Алюминия органические соединения | Бензин, керосин |
Запомните:
Чем раньше и чем тщательнее удален с кожи химический агент, тем поверхностнее будет ожог.
+ Ожоги полости рта и глотки и первая помощь
Ожоги полости рта и глотки происходят обычно в результате несчастного случая в быту. У взрослых тяжелые ожоги часто возникают при проглатывании в состоянии опьянения кислот (серная, уксусная, хлористоводородная, азотная), щелочей (едкий натр), нашатырного спирта. Тяжелые ожоги бывают у детей при проглатывании ими едких жидкостей. Сразу после ожога возникает сильная боль при глотании, слюна скапливается во рту. У детей может возникнуть затрудненное дыхание.
Для оказания первой помощи пострадавшему дают пить нейтрализующие жидкости: при ожогах кислотами для полоскания полости рта и глотки применяют известковую воду, мыльную воду, а при ожогах щелочами — воду, подкисленную лимонным соком. Можно использовать молоко, а также яичные белки, разведенные холодной водой. Дают также глотать небольшие кусочки льда. Непременно нужно вызвать «скорую помощь» для проведения дальнейших мероприятий.
Помните, что ожоги и ошпаривания полости рта и глотки особенно опасны, так как могут вызвать отёк, препятствующий дыханию.
——
- Читайте по теме: Препараты для лечения ожогов
- В рубрику Первая помощь
Оказание первой помощи при ожогах термических, кислотами и щелочами, ожоги глотки и гортани, ошпаривания.
Виды ожогов и их особенности
Существует несколько видов классификации ожогов. По ситуации, при которой они возникли, выделяют военные, бытовые, производственные и прочие ожоги. По механизму появления – термические, электрические, химические, лучевые и так далее. Ознакомимся с ними подробнее.
Термический ожог
Встречается чаще всего. Возникает при контакте участка тела с открытым огнем, раскалёнными поверхностями, паром, кипятком, и т.д. При термических ожогах могут быть повреждены кожа или слизистые, в тяжелых случаях – поражается мышечная ткань. Тяжесть травмы зависит от продолжительности контакта пострадавшего с огнем, теплопроводности горячего вещества и других факторов.
Выделяют 4 степени термического ожога
| Степень | Описание |
| I | Незначительное поражение, наличие покраснения кожного покрова. |
| II | На коже образуются пузырьки, наполненные жидкостью. Отек и покраснение в зоне поражения. |
| III-А | Кожа поражена серьезно, на большую глубину. Волосяные луковицы не повреждены, сальные и потовые железы функционируют. |
| III-Б | Разрушение всех слоев кожного покрова. |
| IV | Полностью поражена кожа и находящиеся под ней ткани. Развивается некроз. |
(Инфографика и плакат первая помощь при ожогах на стенды, доступна по кнопке скачать)
Ожоги, тяжестью до степени III-А включительно, можно лечить в домашних условиях консервативными методами. Более серьезные повреждения восстанавливаются только с помощью операции.
Другая разновидность термического ожога – отморожение. Возникает при воздействии низких температур, например, при контакте с газами. Характеризуется сильным покраснением кожи, появлением пузырьков и пятен. При глубоком отморожении (при контакте с жидким азотом) кожа может почернеть, появятся симптомы сильной интоксикации.
Химические ожоги
Возникают при воздействии некоторых веществ на кожу или слизистые оболочки. Наибольшую опасность в этом случае представляют:
- Кислоты;
- щелочи;
- фосфор и т.д.
Многие средства, применяемые в быту, также могут вызывать ожоги.
Химические ожоги, вызванные кислотами, характеризуются формированием сухого и плотного струпа. При воздействии серной кислотой корочка приобретает черный цвет, если ожог получен азотной кислотой – струп желтоватый. Отек и покраснения кожи умеренные.
При ожогах щелочами струп мягкий имеет белый цвет, при глубоком ожоге – светло-зеленого цвета. Отек и покраснение кожи значительны. Имеются признаки интоксикации организма – тошнота, рвота, повышение температуры.
Дополнительный материал: Первая помощь при химических ожогах.
Прочие ожоги
Лучевые ожоги – возникают при воздействии радиации или солнечных лучей. Почти всегда сопровождаются тошнотой, рвотой, угнетенным состоянием. Лучевые ожоги вызывают покраснение кожи, в области волосяных луковиц, а также возле сальных и потовых желез образуются отеки, нарушается кровообращение в капиллярах.
Электрические ожоги – образуются при прохождении электрического тока через тело пострадавшего. Такая травма может возникнуть при контакте с электрической сетью или ударе молнией. В большинстве случаев повреждение, характерное для ожога, видно лишь на месте входа и выхода тока, однако подобные изменения происходят и в тканях на пути следования электричества.
Также ожоги могут быть комбинированными – вызываться сочетанием нескольких факторов.
Читайте статью: Ожоговая травма и первая помощь при ее получении.
Применение аппарата Дермапен или мезороллера –
Дермапен отлично работает там, где есть «минус-ткань», т.е. при атрофических рубцах. Это фракционный аппарат, который при помощи механических движений насадки с иглами – наносит коже микроповреждения. А на повреждения кожа естественно реагирует регенерацией, т.е. происходит стимуляция синтеза коллагена. В зависимости от количества, глубины и вида атрофических рубцов – курс лечения может потребовать проведения от 3 до 6-8 процедур.
Первые результаты можно будет увидеть через 6-8 недель с момента 1 процедуры, а окончательный результат можно будет оценить только спустя 3 месяца после последней процедуры. Тоже самое касается и любых других методов (например, лазерной шлифовки). Это связано с тем, что стимуляция выработки коллагена в ответ на повреждение кожи – отсрочена по времени и нарастает постепенно.
Дермапен: фото до и после
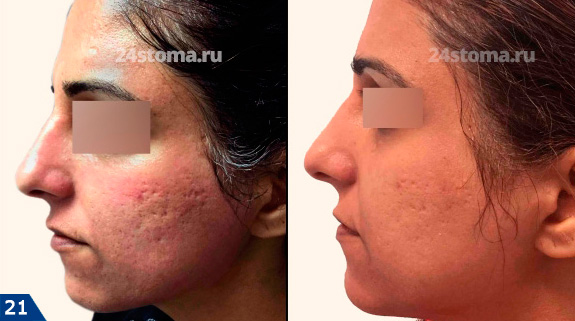
Мезороллер является более дешевой альтернативой аппарату Дермапен. Он работает по тому же принципу – оставляет в коже микроповреждения, однако повреждения наносятся уже не строго вертикально, а под изменяющимся углом (т.к. барабан мезороллера с иглами вращается). Это не слишком хорошо и может привести к огрубению кожи из-за выработки патологического рубцового коллагена. Ниже вы можете увидеть фото до и после 3 процедур, проведенных с интервалом 4 недели.
Мезороллер: фото до и после

Как увеличить эффективность этих методов –
Эффективность применения дермапена или мезороллера может быть увеличена, если вы проведете специальную подготовку. Клинические исследования показали, что если пациент в течение не менее 1 месяца (оптимально 2-3 месяца) – использовал топические ретиноиды, то эффективность метода значительно возрастала. В качестве ретиноидов можно использовать: средства с чистым ретинолом (не менее 0,3-0,4% и вплоть до 1%), а также третиноин 0,025%.
Также могут применяться и средства с L-формой аскорбиновой кислоты с концентрацией 15% (вместо ретиноидов), т.к. они тоже стимулируют выработку коллагена в коже. Еще один вариант подготовки – инъекционная мезотерапия в кабинете у косметолога. В этом случае сначала проводится несколько процедур с использованием нуклеотидов (комплексов ДНК-РНК) – отличный итальянский препарат для этого «Plinest». После этого несколько инъекционных процедур с комплексами, содержащими пептиды-матрикины (они стимулируют выработку коллагена).
После такой инъекционной подготовки из 4-6 процедур – мы переходим собственно к дермапену или мезороллеру. Надеемся, что наша статья: Как избавиться от пятен после прыщей, шрамов от прыщей и ветрянки – оказалась Вам полезной!
1. Учебник по дерматологии «Fitzpatrick’s Dermatology» (8-ое издание),2. American Academy of Dermatology (США), 3. National Library of Medicine (USA), 4. «Косметическая дерматология» (Бауман Л.). 5. Клинические исследования, опубликованные на https://www.ncbi.nlm.nih.gov/.
Глубокая лазерная шлифовка
Это точечная лазерная терапия, использующая крошечные лучи света, которые глубоко проникают в кожу. В результате внутри шрама обрадуются десятки или даже сотни микроскопических отверстий, благодаря которым ткань может растягиваться.

Глубокая лазерная шлифовка до процедуры
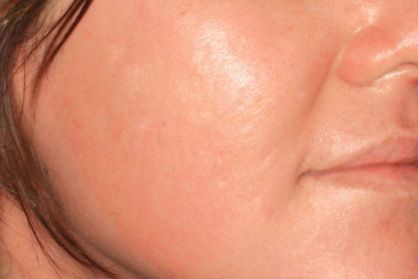
Глубокая лазерная шлифовка после процедуры
После этого начинается новое восстановление кожи, во время которого рубцовая ткань заменяется здоровой. Стянутая кожа расправляется, а сам дефект исчезает или становится незаметен. Глубокая шлифовка помогает даже при крупных, выпуклых и явно выделяющихся шрамах и рубцах.
После такой процедуры больные ощущают незначительную боль и покраснение в области воздействия, вызванное проколами кожи. Через несколько дней все эти явления исчезают. Глубокая лазерная шлифовка проводится курсом, в течение которого следы на коже пропадают.
Виды шрамов (рубцов) –
Рубцы на коже принято разделять на несколько категорий. Выделяют нормотрофические, гипертрофические, келлоидные и атрофические шрамы/ рубцы.
Нормотрофические шрамы (рис.1) – это плоские бледные шрамы, которые и являются примером нормального рубцевания (у большинства пациентов возникают именно они). Они отличаются тем, что находятся вровень с поверхностью кожи, либо совсем незначительно выступают над ней. Вначале они будут иметь красный или тёмно-красный цвет, но с течением времени они все больше бледнеют и становятся все более плоскими.
Гипертрофические шрамы (рис.2-3) – они отличаются тем, что будут заметно возвышаться над уровнем кожи, плюс они почти всегда имеют интенсивно красный или багровый цвет – вследствие наличия большого количества капилляров. Они начинают формироваться через 2-3 недели после полной эпителизации раны, и в течение 3-4 месяцев отмечается их рост (после чего уже возможна дальнейшая коррекция в сторону уменьшения). Примерно к 1-1,5 годам их размеры становятся стабильными и далее не изменяются.Гипертрофический шрам от кесарева –
Гипертрофические рубцы является примером патологического варианта рубцевания тканей и, как правило, они образуются после проведения разрезов кожи во время хирургических операций. Гипертрофия рубцовой ткани может быть следствием инфицирования раны, или когда хирург ушил рану с чрезмерным натяжением окружающих тканей, либо если рана расположена на участке кожи с высоким естественным натяжением (шея, плечи, вблизи суставов), и т.д.
Келоидные шрамы/ рубцы (рис.5) – образуются в результате избыточного формирования коллагена на месте раны. Особенность этих шрамов состоит в том, что рубцовая ткань продолжает расти далеко за пределы самой раны – даже после того как рана уже зажила. Причем, если гипертрофические шрамы еще способны к уменьшению и могут сгладиться в течение нескольких лет, то размер келоидных рубцов со временем не меняется.
Классическая фракционная лазерная шлифовка
Для такого лечения дерматологи используют мощный лазер, удаляющий рубцы в верхнем слое кожи (эпидермисе) и среднем (дерме).
Лазерная шлифовка проводится амбулаторно в кабинете врача и обычно занимает от одного до двух часов. Для защиты глаз применяются специальные очки, защищающие от яркого свечения лазера. При болезненности проводится местная анестезия.
Для шлифовки чаще всего применяется CO2 лазер, который отличается высокой мощностью, позволяющей глубоко проникать в кожу, удаляя даже толстые и глубокие шрамы. Для этого дерматолог использует лазерный инструмент, напоминающий палочку, которым водят по шраму, удаляя поврежденные клетки кожи. С каждым проходом рубцовая ткань удаляется, а кожа разглаживается.
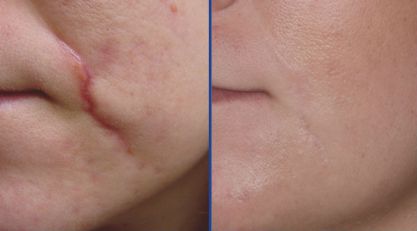
Фото 1. Фракционная лазерная шлифовка до и после

Фото 2. Фракционная лазерная шлифовка до и после
Под воздействием лазера плотные волокна, образующие шрам, разрушаются и впоследствии заменяются более здоровыми. Процедура проводится курсами, которые при глубоких, сильно выраженных шрамах, приходится повторять.
Как избавиться от шрамов дома –
Другой вариант – комбинация силиконового геля/ пластыря и препарата Контрактубекс. Чтобы избавиться от шрамов дома – вам придется запастись терпением. Безусловно, что более быстрых результатов вам удастся добиться, комбинируя силиконовый пластырь или гель – с методикой фонофореза/ электрофореза препарата Ферменкол. В этом случае результат вы сможете увидеть уже после 1-2 курсов (1 курс электрофореза или фонофореза состоит из 10-15 процедур ежедневно, интервал между курсами – 7-10 дней). Если же вы будете использовать только гели или силиконовый пластырь – первые результаты могут быть заметны только спустя несколько месяцев.
Дополнительные рекомендации, чтобы улучшить вид шрамов –
Избегайте попадания солнечных лучей на шрам, т.к. это замедляет процесс заживления и делает шрамы более заметными по цвету. Если шрам находится на открытом для солнца участке кожи, то каждый раз перед выходом на солнце используйте средство защиты от солнца (SPF 30-50).
Каждый день массажируйте участок со шрамом (не менее 2 раз в день по 3-5 минут), чтобы избежать избыточного формирования грубо-волокнистой фиброзной ткани, из которой состоят шрамы. Можно делать массаж как без всего, так и с использованием масел, либо геля с силиконом (марки см.выше).
Постоянно отшелушивайте поверхностный слой кожи, состоящий из омертвевших клеток эпидермиса, при помощи средств для поверхностного химического пилинга. Это также снижает риск формирования грубых шрамов.
Что нельзя делать
Педиатр Детской клиники Фэнтези, к. м. н. Светлана Мухортова не рекомендует:
- смазывать ожог растительным маслом, кремом, сметаной и прочими кисломолочными продуктами. На коже образуется пленка, воздух перестает поступать к ране — она перегревается, и глубина поражения увеличивается. Молочные кислоты и продукты брожения могут привести к попаданию микробов в рану
- обрабатывать обожженную кожу зеленкой, йодом, косметическими лосьонами — спирт высушивает кожу и вызывает жжение и боль
- прикладывать к ране повязки с мочой. Эффективность уринотерапии не доказана
- прокалывать волдыри — микробы с жидкостью могут попасть в рану. Пузыри вскроются самостоятельно — как правило, это происходит, когда кожа уже обновилась и рана «затянулась»
- удалять прилипшую одежду самостоятельно, чтобы не травмировать место ожога
- прикладывать снег и лед дольше: обожженная кожа не чувствует перепадов температуры — можно получить обморожение
- посыпать ожог содой, мукой, горчичным порошком, крахмалом или детской присыпкой — пленка препятствует охлаждению, а мелкие частички могут нагноиться
- накладывать тугие повязки и заклеивать рану лейкопластырем — снижается доступ воздуха
- промывать проточной водой, если вскрылись пузыри — это больно и может привести к проникновению микробов глубже.
Каким должен быть уход за кожей, если есть постакне и рубцы?
В первую очередь должно быть правильное очищение. Если человек пользуется декоративной косметикой, ее обязательно нужно снять мицеллярной водой или гидрофильным маслом. А если есть воспалительные элементы, лучше вообще не краситься, потому что косметика может спровоцировать новые воспаления.
После снятия макияжа должно быть специальное лечебное очищающее средство, например гель, пенка или крем-гель для проблемной кожи. Если это средство с физиологическим pH, после него можно не использовать тоник.
Следующий этап в уходе — нанесение лекарственных средств, которые рекомендовал доктор. И уже после обязательное увлажнение кремом или лосьоном. Пересушивать кожу нельзя — в таком состоянии она более уязвима к грязи, пыли и бактериям.
Прессотерапия и массаж в лечении рубцов –
Прессотерапия подразумевает использование компрессионных повязок. Дело в том, что механическое давление, оказываемое на рубец, приводит к сдавливанию капилляров в рубцовой ткани и ускорению созреванию рубца. Компрессионные повязки уже много лет используются как стандарт лечения и профилактики возникновения тяжелых ожоговых рубцов. К сожалению, компрессионное белье может быть неудобным и некрасивым, что затрудняет соблюдение пациентом режима лечения.
Прессотерапию следует начинать использовать уже на ранней стадии периода созревания рубца, причем давление на рубец должно оказываться не менее 23 часов в день (в течение не менее 6 месяцев) – пока длится период созревания рубца. Однако, такое лечение может быть начато не ранее, чем рана будет полностью эпителизирована. Компрессионная «одежда» может иметь форму – бинтов, эластичных рукавов, перчаток, чулок и костюмов.
Массаж рубцов и шрамов – может быть эффективным особенно на послеоперационных рубцах, и будет хорошим дополнением к наружным средствам на основе силикона и/или экстракта лука. Считается, что массаж вызывает ускорение созревания коллагена, способствует перестройке рубцовой ткани, а также приводит к увеличению эластичности рубца. Начинать массаж можно только после полной эпителизации раны (когда отпадут последние корочки). Но имейте в виду, что массаж не должен быть жестким, т.к. прочность рубцовой ткани уступает прочности неповрежденной кожи.
Фракционный RF-лифтинг –
В начале статьи мы уже говорили, что такие устройства эффективны от красных пятен после прыщей. Но одновременно они очень эффективны и от атрофических шрамов после прыщей или ветрянки. Мы рекомендуем для этого 2 аппарата. Во-первых – устройство «Venus Viva» (производство Канада/ Израиль), которое должно быть обязательно укомплектовано наконечником «NanoFractional RF». Во-вторых – устройства eTwo и Elos Plus от компании «Syneron», которые должны быть укомплектованы фракционным наконечником «Sublative RF».
К фракционным наконечникам этих устройств поставляются одноразовые аппликаторы с микроиглами (электродами размером до 1 мм), при помощи которых производятся термические повреждения в эпидермисе и дерме. Повреждения носят фракционный характер, т.е. они окружены неповрежденными тканями для скорейшей реэпителизации повреждений. Повреждения эпидермиса носят микроскопический характер и не заметны, основной эффект реализуется именно в дерме.
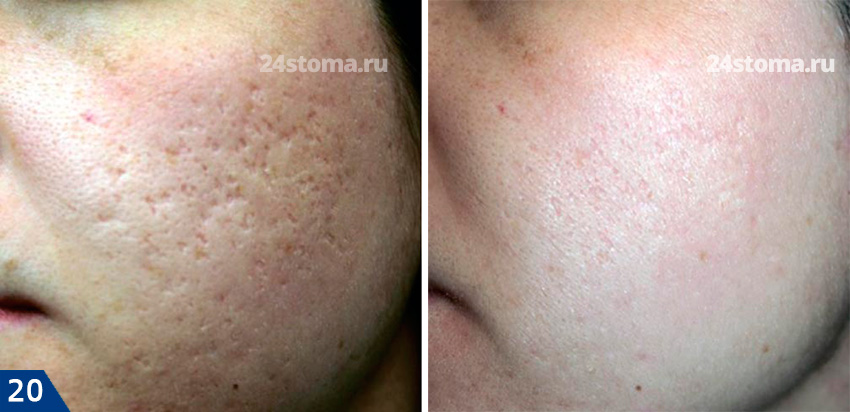
Таким образом, это абляционная методика (с повреждением рогового слоя эпидермиса), но в отличие от процедур лазерной шлифовки – фракционный радиочастотный лифтинг обладает очень коротким периодом реабилитации и отсутствием побочных эффектов. Метод эффективен не только при атрофических рубцах, но и для терапии пост-воспалительной эритемы и гиперпигментации. Ниже вы можете увидеть – фото до и после курса из 3 процедур фракционного RF-лифтинга.
Стадии формирования рубцов
В своем формировании рубец проходит 4 последовательно сменяющие друг друга стадии:
I – стадия воспаления и эпителизации
Протекает от 7 до 10 суток с момента возникновения травмы. Характеризуется постепенным уменьшением отека и воспаления кожи. Формируется грануляционная ткань, сближающая края раны, рубец пока отсутствует. Если не происходит инфицирования или расхождения раневой поверхности, то рана заживает первичным натяжением с формированием едва заметного тонкого рубца. С целью профилактики осложнений на данном этапе накладываются атравматичные швы, щадящие ткани, проводятся ежедневные перевязки с местными антисептиками. Ограничивается физическая активность, чтобы избежать расхождения раневых краев.
II – стадия образования «молодого» рубца
Охватывает период с 10-х по 30-е сутки с момента травмы. Характеризуется формированием в грануляционной ткани коллаген-эластиновых волокон. Рубец незрелый, рыхлый, легко растяжимый, ярко-розового цвета (из-за усиленного кровоснабжения раны). На этой стадии следует избегать вторичной травмы раны и усиленных физических нагрузок.
III – стадия образования «зрелого» рубца
Длится с 30-х по 90-е сутки со дня травмы. Волокна эластина и коллагена разрастаются в пучки и выстраиваются в определенном направлении. Уменьшается кровоснабжение рубца, из-за чего он уплотняется и бледнеет. На этом этапе нет ограничений по физической активности, но повторная травма раны может вызвать формирование гипертрофического или келоидного рубца.
IV – стадия окончательной трансформации рубца
Начиная с 4 месяца после травмы и до года, происходит окончательное созревание рубца: отмирание сосудов, натяжение волокон коллагена. Рубец уплотняется и бледнеет.
Гистологическая классификация физиологического рубцевания включает три стадии и дает доктору дополнительную информацию о состоянии рубцевой ткани на различных сроках:
- 1-я стадия – фибробластическая – продолжается до 30 суток, она характеризуется появлением юных фибробластов, обилием сосудов.
- 2-я стадия – волокнистая – формируется к 33-м суткам с момента нанесения травмы; характеризуется присутствием зрелых фибробластов и накоплением в рубцовой ткани волокнистых конструкций, в первую очередь – коллагеновых волокон.
- 3-я стадия – гиалиновая – формируется к 42-м суткам; характеризуется уменьшением количества клеток и сосудов.
Изучив стадии рубцевания, можно провести тщательную диагностику и разработать эффективный план лечения.
Первая степень
Главная задача при лечении ожогов первой степени состоит в скорейшем заживлении и регенерации кожных покровов. Чаще всего речь идёт о незначительном поражении кожи, но пациенты испытывают неприятные и тянущие ощущения, иногда боль малой или средней интенсивности. Один из лучших препаратов в данном случае — спрей декспантенол. Оказываясь на поверхности кожи, он становится пантотеновой кислотой. В свою очередь, она представляет собой часть одного из кофакторов, обеспечивающих продуцирование энергии. Такая форма обеспечивает активное участие декспантенола:
- в регенеративных процессах кожи и слизистых оболочек;
- в нормализации клеточного обмена;
- в ускорении клеточного деления;
- в повышении прочности волокон коллагена.
Декспантенол является основой для подавляющего большинства противоожоговых спреев, каждый из которых имеет свою специфику.
Из них особенно популярным является немецкий препарат «Пантенол спрей». Кроме основного действующего компонента декспантенола, в его составе есть жидкий воск, минеральное масло и несколько пропеллентов в виде бутана, изобутана и пропана. Состав оптимально сбалансирован, благодаря чему каждый компонент несёт свою полезную лечебную функцию, устраняя все негативные симптомы и жалобы, предъявляемый пациентами с ожогами первой степени.
В целом, «Пантенол спрей» и другие лекарственные формы на основе декспантенола обладают следующими действиями:
- защищают клеточные мембраны от разрушения;
- снимают боли и воспаление;
- обладают антиоксидантным эффектом.
Что касается болевого синдрома, его устраняют пропелленты, охлаждая и успокаивая воспалённую и отёчную кожу.
Жидкий воск, входящий в состав «Пантенола спрей» и других подобных препаратов, способствует сохранению влаги в повреждённых участках кожи, а минеральное масло, сохраняя её эластичность, ускоряет процессы заживления. Кожа становится гладкой, а неприятное ощущение стянутости проходит. При регулярном применении спрея после заживления на месте ожога не остаётся шрамов и следов.
Перед распылением спрея нужно держать ёмкость в вертикальном положении – так, чтобы клапан был расположен кверху. Для получения пышной пены ёмкость надо энергично встряхнуть перед применением, после чего равномерно распылить лекарство по всем поражённым кожным участкам. Частота нанесения — от одного до нескольких раз ежесуточно.
Как происходит образование рубцов –
Образование шрамов – это естественный процесс заживления кожи после ее повреждения (рис.7). Вначале раневая поверхность покрывается корочками, а сам травматический дефект под ними начинает заполняться мягкой грануляционной тканью. Постепенно грануляционная ткань замещается плотной фиброзной соединительной тканью (коллагеном), которую вырабатывают клетки, называемые фибробластами.
Фибробласты активно продуцируют коллаген в месте повреждения кожи на протяжении 3-4 месяцев, что обычно приводит к постепенному возвышению шрама над уровнем кожи и формированию у него бугристой поверхности. Параллельно с этим активно растут кровеносные капилляры – в результате чего шрам становится красным. С течением времени избыточно образованный коллаген начинает постепенно разрушаться, а количество капилляров уменьшается (шрам уменьшается в размерах, становится гладким, менее твердым и более эластичным, менее красным).
Период созревания рубца – выше мы уже говорили, что наружные крем или мазь от рубцов и шрамов – могут дать эффект, только если они будут использоваться в период созревания рубца, во время которого рубец претерпевает активную трансформацию. Например, если в начале этого периода рубец лишь увеличивается в размерах и становится более красным, то со временем начинает происходить обратная его трансформация. Постепенно рубец уменьшается в размерах (за счет деградации излишков коллагена), а также в среднем через 7 месяцев он начинает бледнеть – за счет уменьшения количества капилляров.
Период созревания рубца начинается с момента полной эпителизации раневой поверхности (когда уже не будет корочек), и будет продолжаться в среднем до 1 года. Но у некоторых пациентов этот период может занять только 4-6 месяцев, а у редких пациентов – до 2 лет, и такая разница в сроках зависит от нескольких факторов. Например, от размера исходной раны/ размера рубца, есть ли натяжение кожи в области рубца, а также от возраста (у пациентов младше 30 лет наблюдается более медленная скорость созревания рубцов, чем у пациентов старше 55 лет).
Важно: клинические исследования показывают, что чем медленней протекает скорость созревания рубца, тем будет хуже его окончательный внешний вид
Как избавиться от шрамов –
То, как избавиться от шрамов – будет зависеть от вида шрама, а также от его срока. Существует несколько методов лечения, которые могут помочь сделать их менее заметными и улучшить их внешний вид. Имейте в виду – именно улучшить, но полностью избавиться от шрамов бесследно – к сожалению вряд ли возможно.
В этом разделе статьи мы остановимся на –
- крем от шрамов и рубцов (Дерматикс, Кело-Коут),
- силиконовые повязки (пластыри),
- массаж рубца и давящие повязки,
- удаление шрамов лазером,
- иссечение шрамов хирургическим путем.
Также для лечения шрамов используются –
- средний или глубокий химический пилинг,
- методика дермабразии (шлифовка кожи),
- косметический камуфляж (make-up или тату на шрамах).
При серьезных порезах и ранах
Если у пострадавшего сильное кровотечение, поднимите пораженное место выше уровня груди и плотно прижмите края раны стерильной марлевой салфеткой или свертком из чистой ткани. Если нужно – держите салфетку в течение 10–15 минут, пока кровотечение не прекратится.
Обработайте края раны противомикробными, антисептическими средствами.
Положите на рану стерильную марлевую салфетку и зафиксируйте ее бинтом (платком или другой чистой тканью). Повязка не должна быть слишком тугой. Если кровь просочилась через первую повязку, наложите вторую – давящую повязку.
Не снимайте предыдущую повязку, так как можете повредить уже образовавшийся кровяной сгусток, и кровотечение возобновится.
При ожогах
Если ожог термический, охладите поврежденную область струей холодной воды, замороженным мясом из холодильника или кусочком льда, обернув лед или мясо тонким полотенцем. Охлаждение должно длиться не менее 15 минут.
Чтобы предотвратить проникновение инфекции, на обожженное место нужно наложить сухую, неплотную, стерильную повязку. При этом ни в коем случае нельзя использовать присыпки и мази (особенно на жировой основе). Под ними температура обожженных тканей будет снижаться гораздо медленнее. Очень опасно смазывать ожог спиртом или одеколоном – вызовете болевой шок.
При химическом ожоге пораженное место надо промыть большим количеством воды. Смывая химическое вещество, она уменьшает его концентрацию
Если кислота или щелочь (например, каустическая сода, негашеная известь) попали на кожу через одежду, то сначала надо их смыть, а потом осторожно разрезать и снять с пострадавшего мокрую одежду.
При ожоге щелочью стерильный кусок бинта или марли смачивают раствором борной кислоты (чайная ложка на стакан воды) или слабым (чуть кислым) раствором уксуса и накладывают на место ожога.
В том случае когда ожог вызван кислотами, марлю пропитывают раствором пищевой соды (чайная ложка на стакан воды).
ВАЖНО
Обширные и глубокие ожоги иногда ведут к возникновению ожоговой болезни. При этом наблюдается ослабление деятельности сердца, нарушение функций почек, печени, всех видов обмена веществ в организме. У пострадавшего учащается пульс, повышается температура тела, пропадает аппетит, иногда бывает рвота. Тяжелые, обширные ожоги опасны тем, что могут вызвать шок – резкое угнетение жизненно важных функций организма, приводящие иногда к трагическому исходу.
Такому больному требуется максимальный покой и скорейшая медицинская помощь. Все что вы можете сделать в этом случае – это дать ему 15–20 капель настойки валерианы, завернуть его в чистую простыню и ждать приезда скорой помощи.
SOS!
Обязательно нужно обращаться за медицинской помощью, если:
При порезе наблюдается сильное кровотечение, сопровождающееся большой потерей крови.
Дополнительно наложенная давящая повязка быстро пропитывается кровью.







