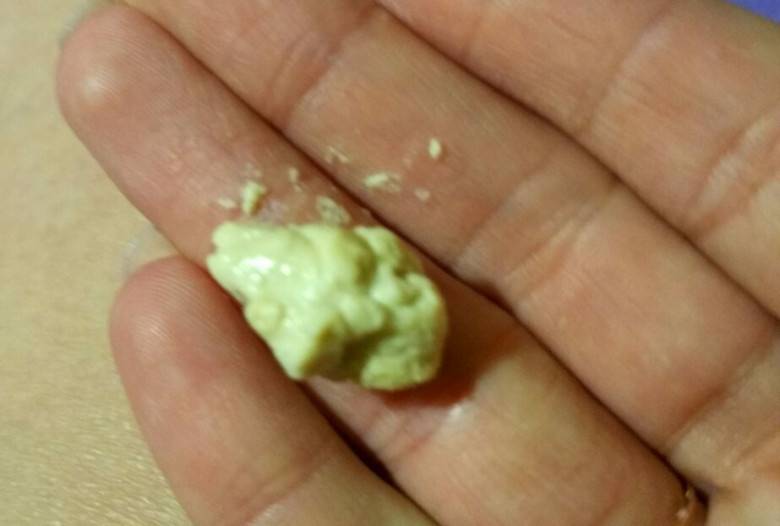
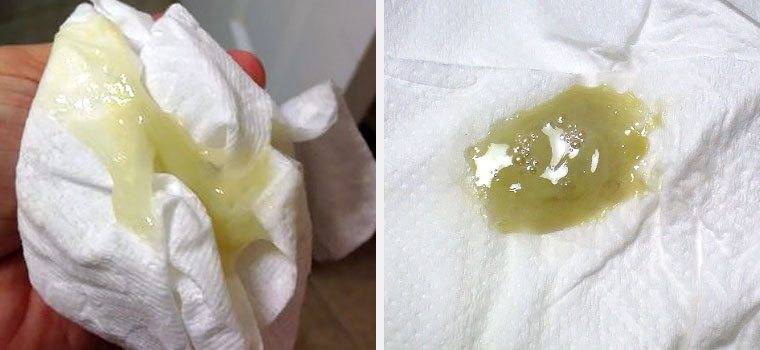
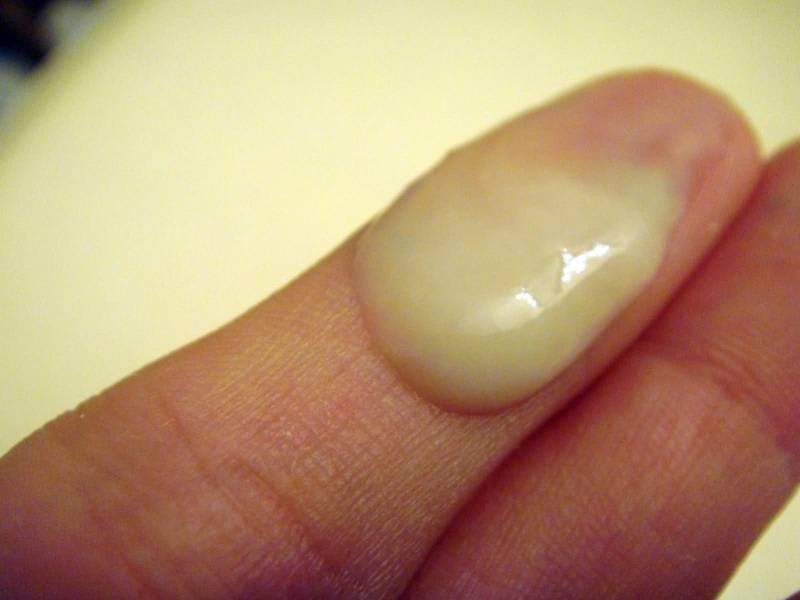
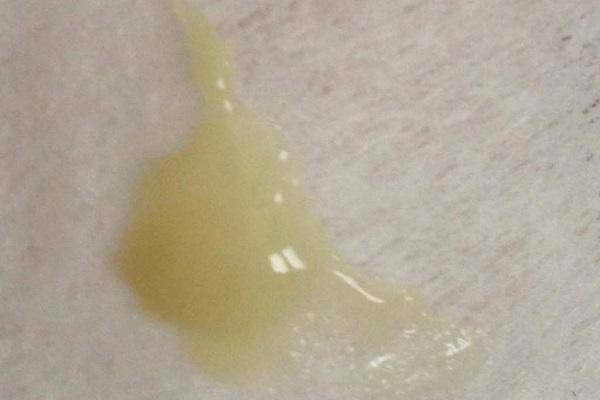
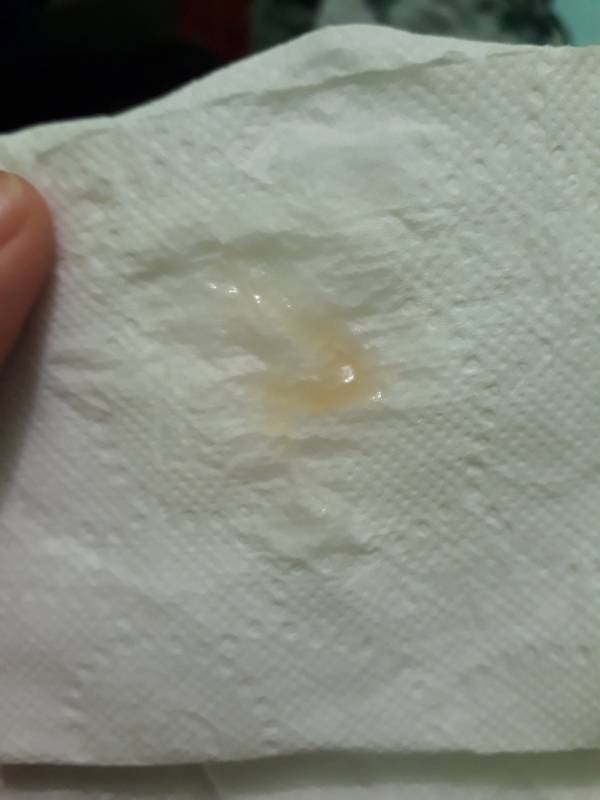
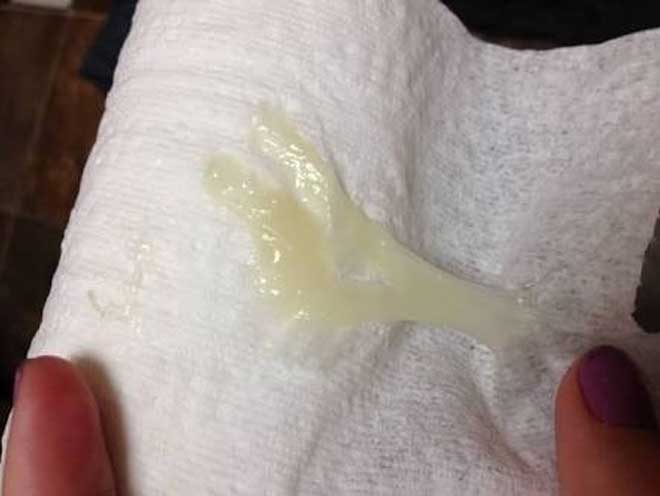
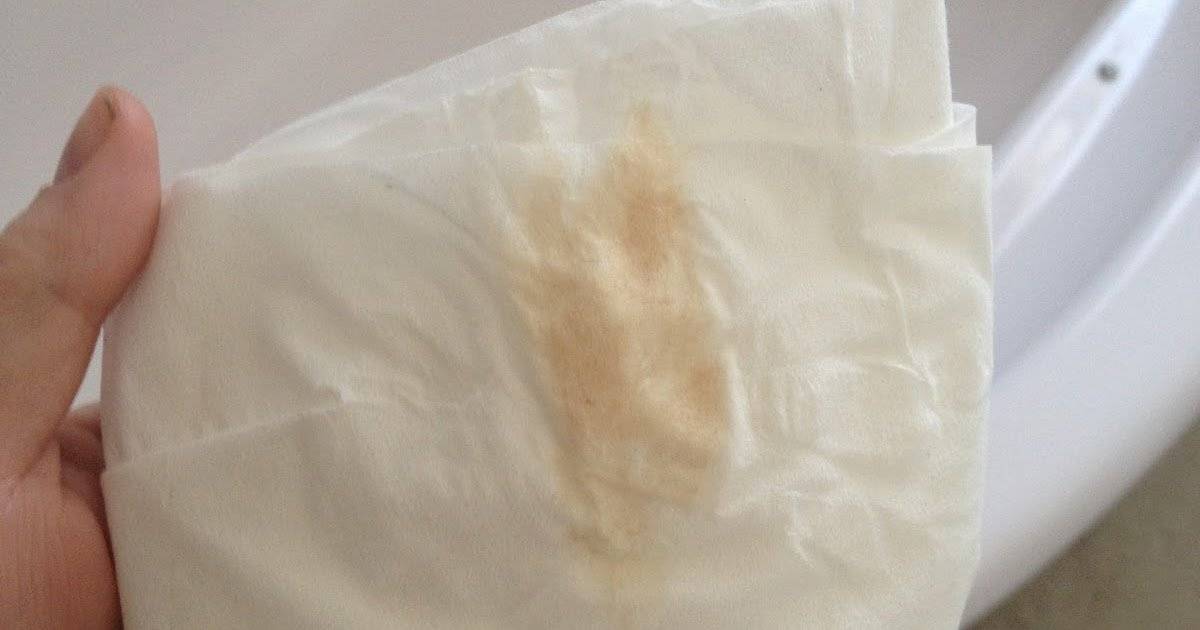
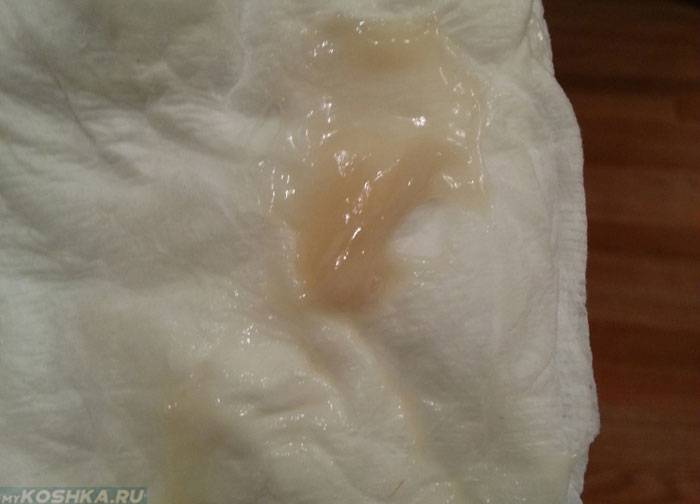
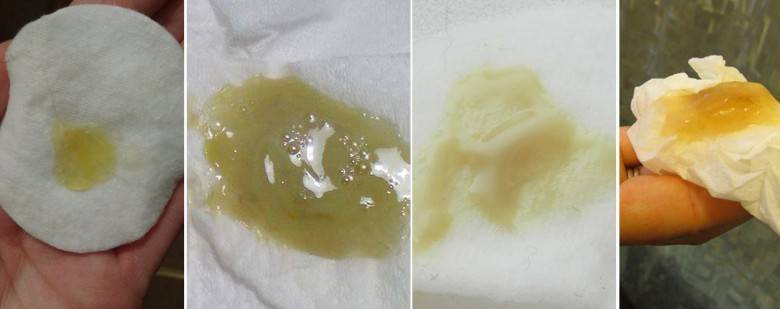
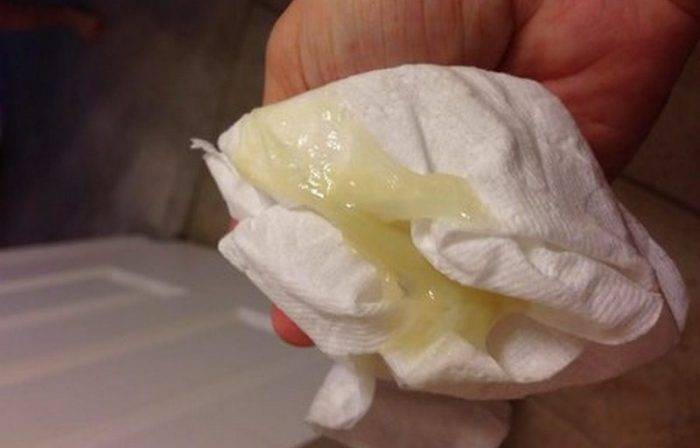
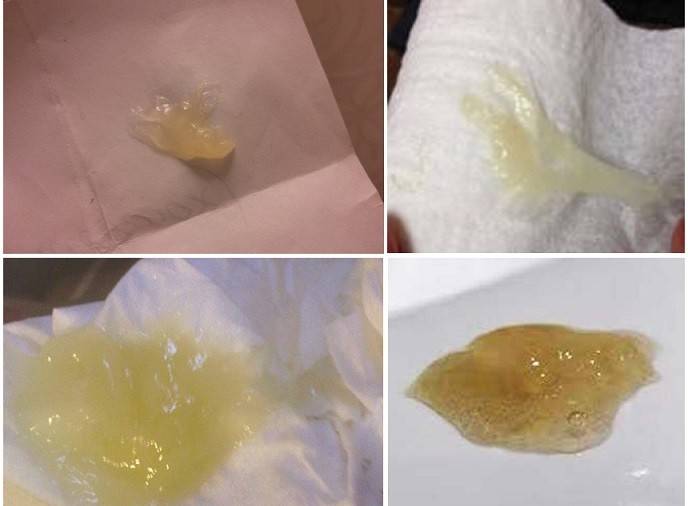
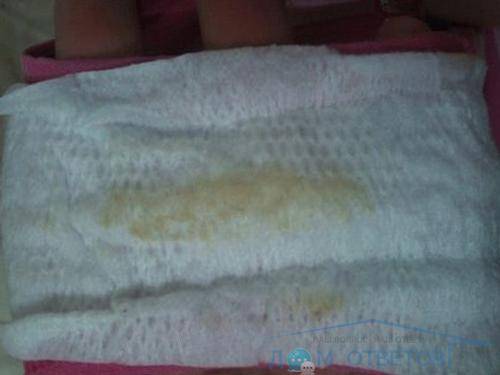
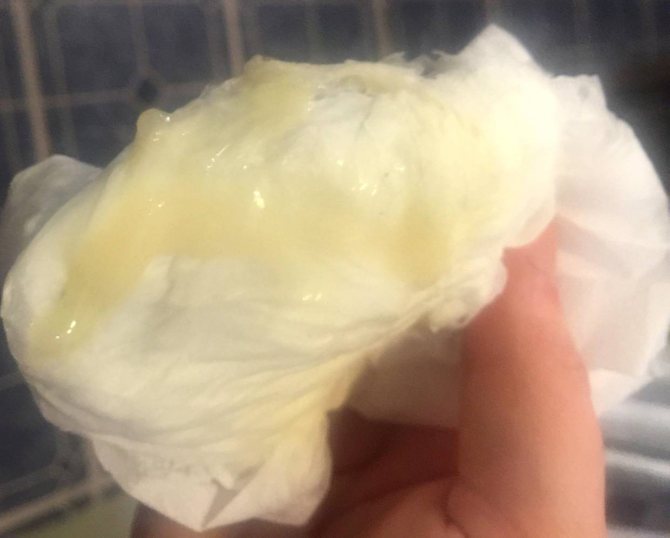
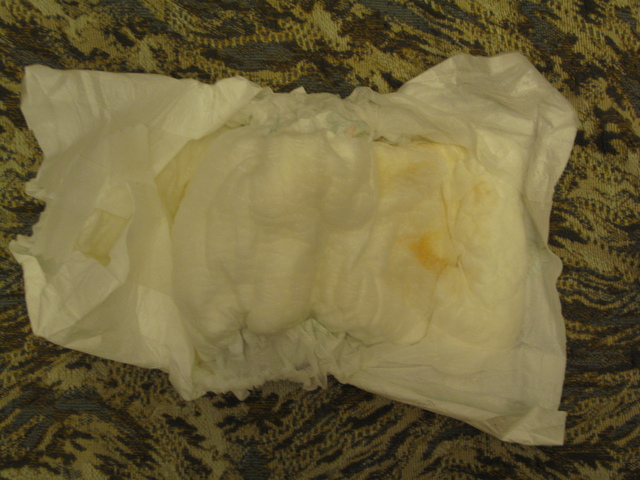
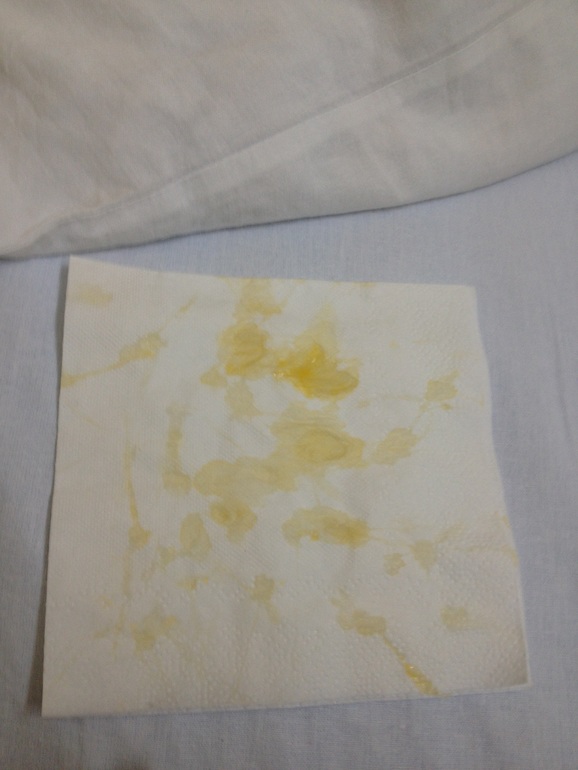
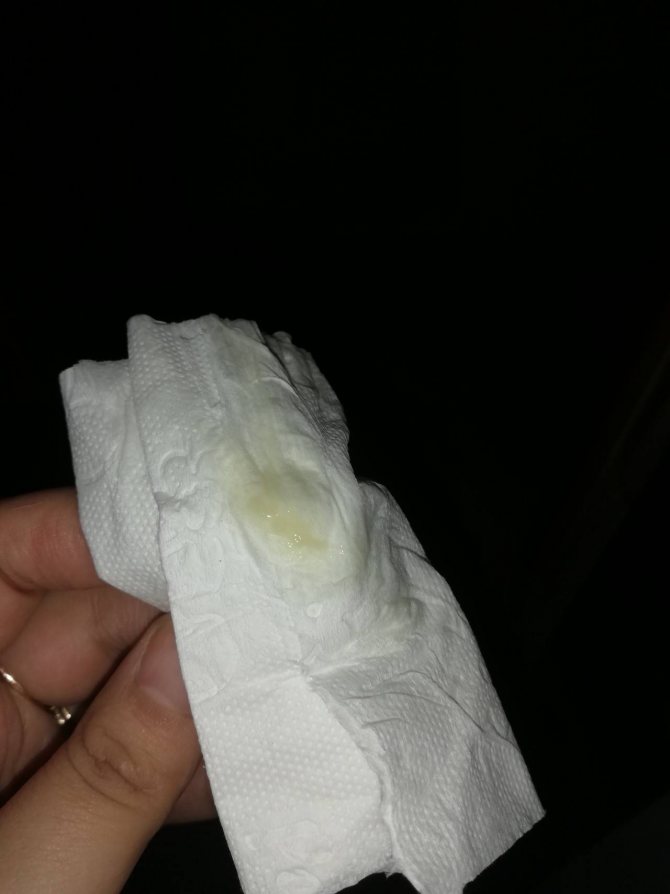
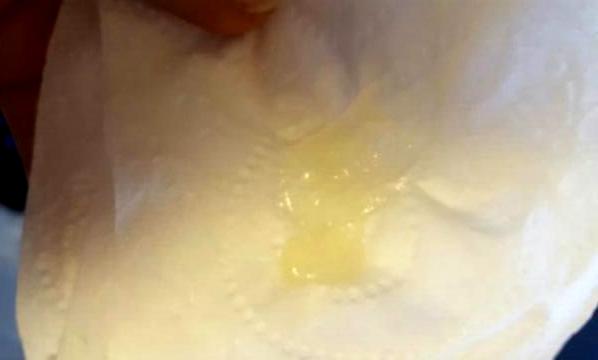
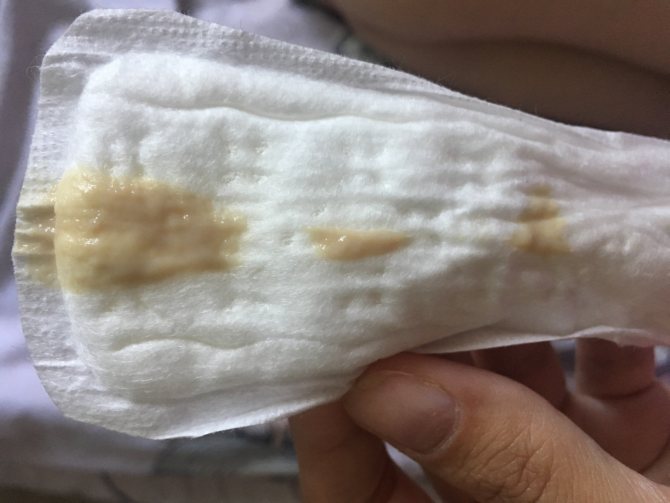
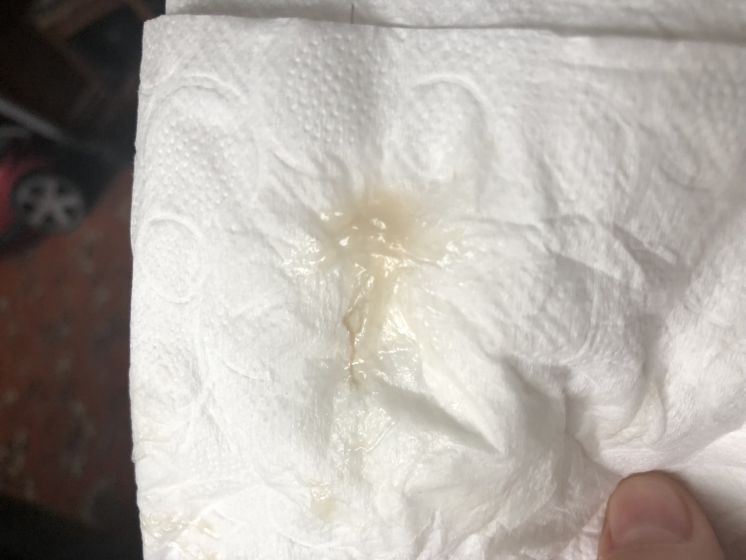
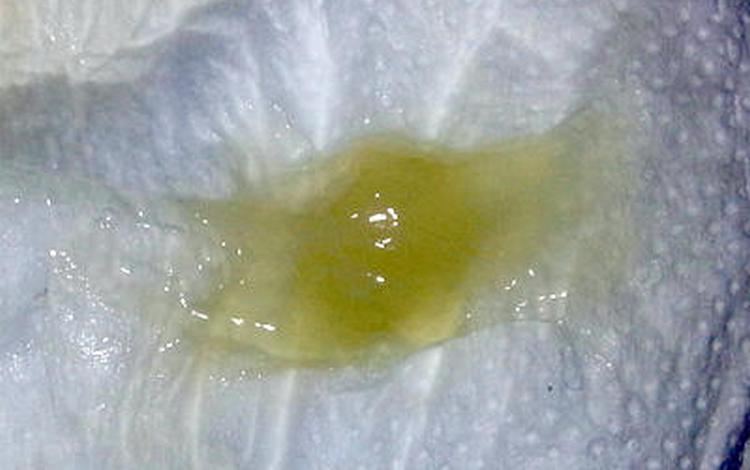
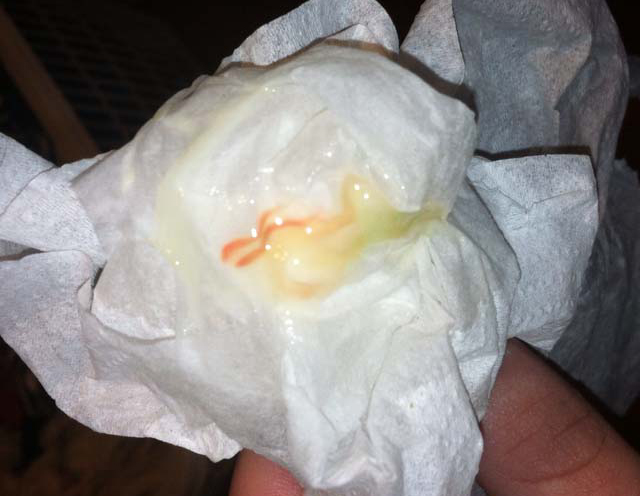
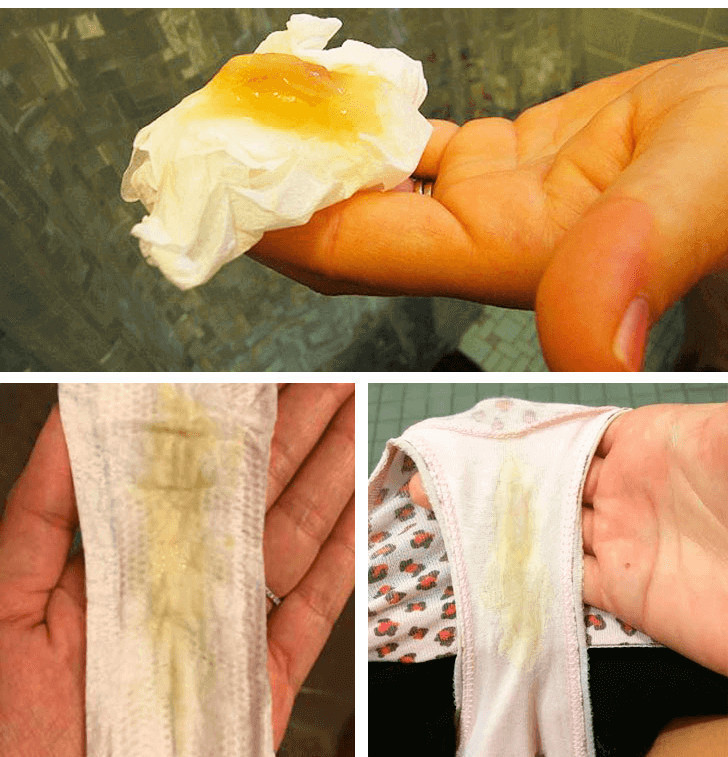
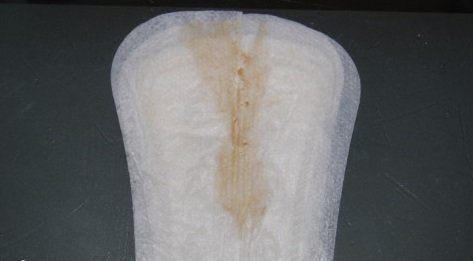
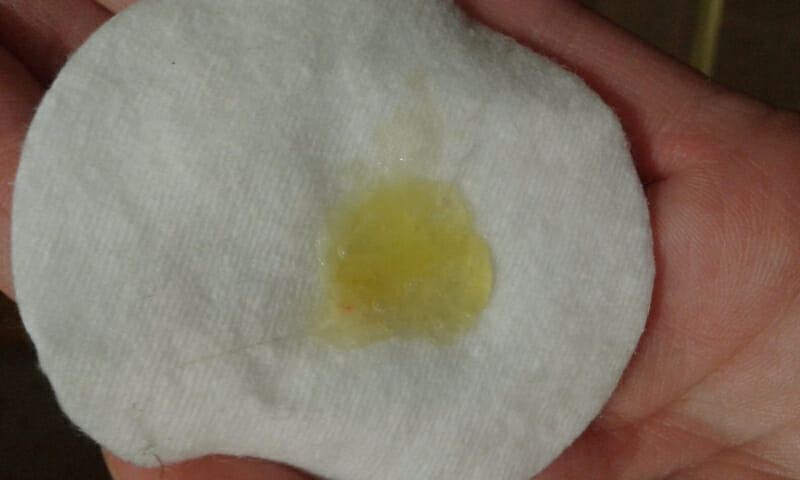
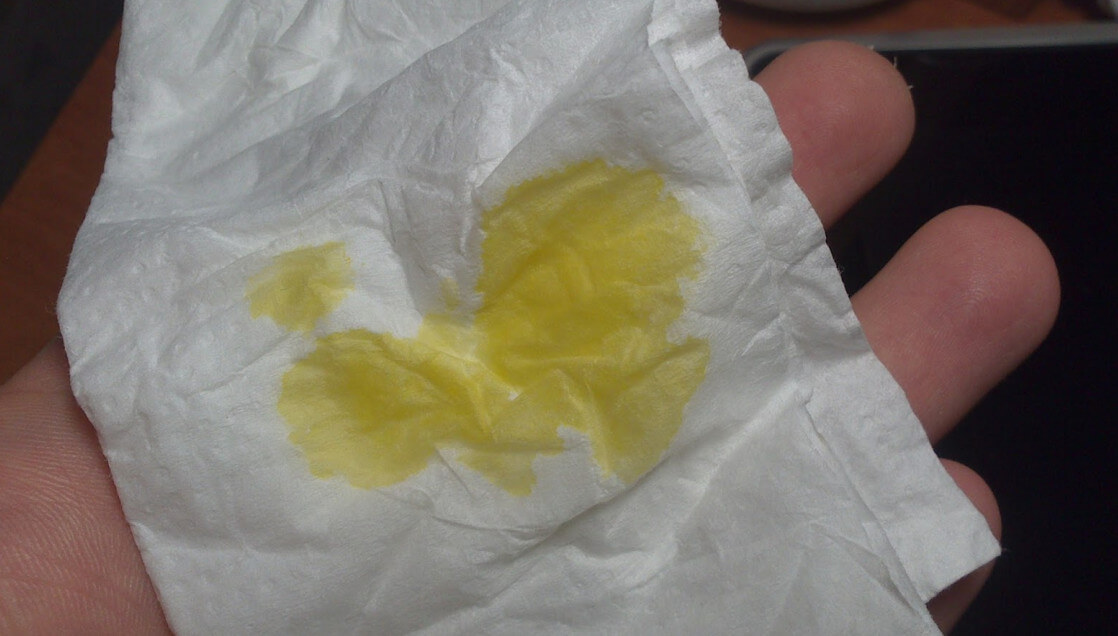
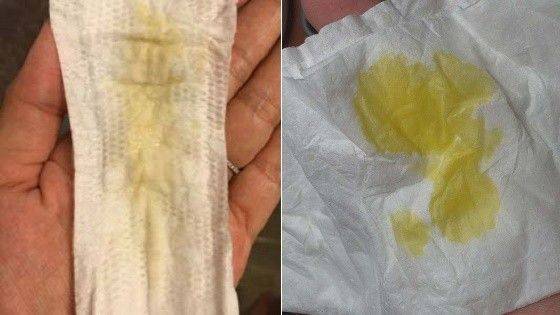
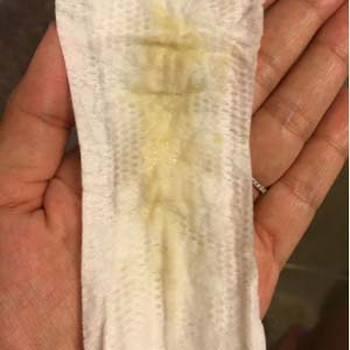
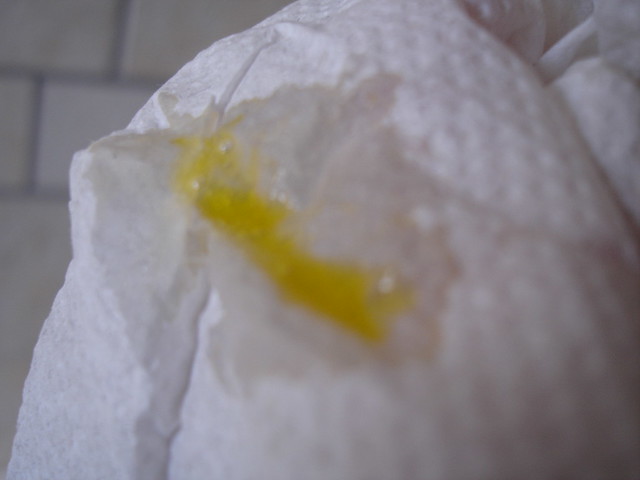
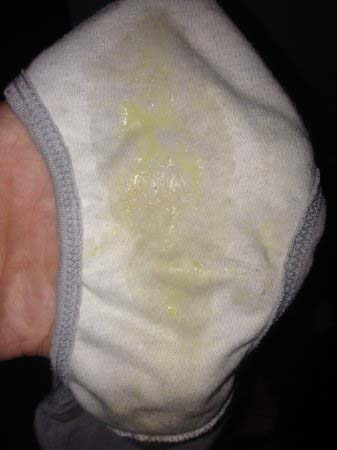
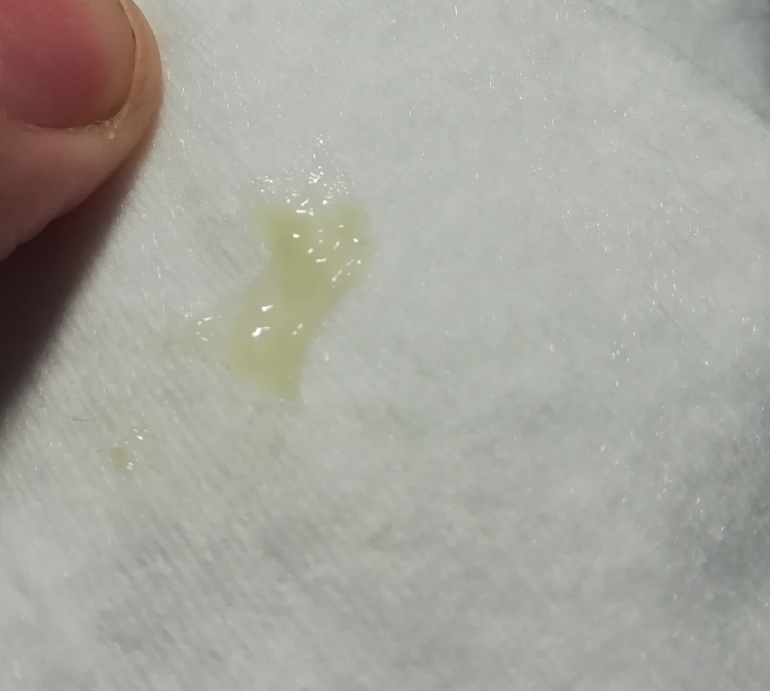
Причины появления зеленых выделений
Самая распространенная причина – бактериальная инфекция, которая может вызвать следующие заболевания:
- бактериальный вагиноз;
- кольпит (вагинит);
- цервицит;
- аднексит;
- эндометрит;
- гонорея;
- бактериальный вагиноз.
- хламидиоз;
- воспалительные болезни тазовых органов.
Зеленый цвет выделений может также говорить о сахарном диабете, опущении влагалищных стенок, опухолях половых органов. Иногда зеленоватые выделения появляются при смене полового партнера. Рассмотрим подробнее самые распространенные заболевания, признаком которых становятся зеленые выделения из влагалища.
Бактериальный вагиноз
Бактериальным вагинозом называют дисбактериоз влагалища, который широко распространен среди женщин всех возрастных групп. Причиной развития бактериального вагиноза становятся нарушения в составе микрофлоры влагалища, когда здоровые бактерии вытесняются патогенными. При вагинозе выделения могут быть не только зелеными, но и белыми или серыми, водянистыми с неприятным рыбным запахом.
Кольпит
В той или иной форме воспаление влагалища переносили 60% женщин. В гинекологии это заболевание называют кольпитом или вагинитом. Воспаление слизистой оболочки влагалища крайне редко вызывается инфекциями. Гораздо чаще воспалительный процесс начинает развиваться из-за уменьшения полезной микрофлоры. Провоцируется это наличием следующих факторов:
нарушения гормонального фона;
дефицит витаминов и микроэлементов;
ухудшение кровообращения в органах малого таза;
травмы влагалища (при половом акте, родах, неосторожном введении гинекологических инструментов);
обильные кровотечения.
Болезнь проявляется зеленоватыми выделениями без других характерных симптомов. Повышения температуры и болезненных ощущений при этом нет.
Хламидиоз
Одна из самых распространенных половых инфекций – хламидиоз. Подвержены заболеванию и женщины, и мужчины. Патология сопровождается болезненным мочеиспусканием, дискомфортными ощущениями внизу живота, выделениями после полового акта. Хламидиоз, как и некоторые другие заболевания, передающиеся половым путем, провоцирует вялотекущий воспалительный процесс половых органов, что в запущенной форме может проявляться зелеными выделениями из влагалища.
Воспаления тазовых органов
Воспаления матки, фаллопиевых труб или яичников – серьезная проблема, провоцирующая развитие тяжелых осложнений и повреждение женской репродуктивной системы. Симптомы патологии очень яркие. Помимо желтых и зеленых выделений, пациентки отмечают боли внизу живота и при мочеиспускании, повышения температуры тела, слабость и т.д. Такое состояние требует стационарного наблюдения.
Кровянистые выделения на поздних сроках беременности
Кровянистые выделения при беременности могут быть двух видов:
- Скудные мажущие выделения (в разговорной речи – мазня) могут быть признаком подготовки организма к родам или проблем с плацентой. Скудные кровянистые выделения не должны стать поводом для паники, но стоит посетить врача при первой возможности.
- Интенсивные выделения – кровотечение, когда выделения полностью состоят из яркой или темной крови, всегда повод вызвать скорую.
Норма
- Отхождение слизистой пробки, закрывающей вход в канал шейки матки, происходит при размягчении шейки во время подготовки к родам. Начало родовой деятельности может сопровождаться незначительным выделением крови.
- Разрыв сосуда. Прожилки крови в выделениях после гинекологического осмотра и взятия мазка, скорее всего, результат повреждения стенки сосуда.
Патология
Эрозия шейки матки. Поверхность эрозии легко повреждается. Незначительное выделение яркой крови (мазня) может возникнуть после подъема тяжести или другой физической нагрузки, секса, гинекологического осмотра. Полип шейки матки. Если полип находится в шейке матки, то женщина замечает скудные кровянистые ярко-красные выделения после врачебного осмотра или полового акта. Полипы эндометрия на внутренней поверхности матки могут вызывать мажущее кровотечение независимо от физической активности. Отслойка плаценты. Отделение плаценты от места ее прикрепления проявляется примесью крови, иногда со сгустками, гипертонусом матки, болью в животе, слабостью, нарушением сердечного ритма плода. Предлежание плаценты. Перекрытие плацентой маточного зева является самой распространенной причиной кровотечения на поздних сроках. Угроза ранних родов или выкидыша на поздних сроках. На данное состояние указывают: кровянистые выделения (скудные или обильные), учащенное мочеиспускание, активное движение ребенка в матке, тянущее чувство в нижней части живота. На ранних стадиях преждевременные роды можно остановить и женщина продолжить вынашивать беременность
Поэтому важно в кратчайшие сроки обратиться за помощью
Что делать при обнаружении выделений из груди
В этом случае нужно обратиться к врачу- маммологу, который проведет осмотр и назначит диагностические исследования:
- УЗИ молочных желёз, на котором видны образования, абсцессы и другие патологические очаги.
- УЗИ органов половой сферы, проводимое для исключения воспалительных процессов в матке и яичниках.
- Осмотр гинеколога со взятием анализов на инфекции и цитологию (предрак).
- Анализы крови и мочи на гормоны.
- УЗИ щитовидной железы и надпочечников, во время которого обнаруживаются опухоли и воспалительные процессы, влияющие на выработку гормонов.
- Цитологическое исследование соскоба, отделяемого из сосков, и гистологический анализ тканей, взятых с помощью проколов с подозрительных участков. Полученные образцы отправляют в лабораторию для диагностики опухолей. Исследование показывает не только наличие новообразования, но и его злокачественность.
- Кровь на онкомаркеры – вещества, образующиеся при злокачественных новообразованиях молочных желез – СА-50, СА 15-3, СА-549, ТРА, МРА.
Как отличить нормальные выделения от патологических?
Существует ряд критериев, который отличают нормальные выделения от патологических:
- Цвет.
В норме выделения из влагалища должны быть прозрачными, но вариацией нормы могут быть беловатые или желтоватые. Любые другие цвета – признак заболевания. - Консистенция.
Выделения должны быть однородными, слизистыми или кремообразными, без включений, комков, крупинок и так далее. - Запах. Влагалищные выделения каждой женщины имеют индивидуальный запах, он может быть слегка кисловатым, но не явно неприятным, резким, сильным.
- Количество.
В норме с день должно выделяться не более 2-3 миллилитров слизи. Это значит, что на белье или не должно быть влажного пятна совсем или его размер не должен превышать 1-2 сантиметра. Усиление влагалищных выделений может наблюдаться на фоне полового возбуждения, после полового акта, а также в середине цикла на фоне овуляции. - Раздражение. Нормальные выделения из влагалища не должны вызывать раздражения слизистой оболочки или кожи, сопровождаться зудом, жжением или другим дискомфортом, вызывать боли при мочеиспускании и так далее.
Если соблюдаются эти условия, выделения можно считать нормальными. В противном случае лучше пройти профилактическое обследование у гинеколога.
Бежевые выделения на поздних сроках беременности
Бежевые выделения из половых путей могут быть результатом окрашивания белей лекарственными препаратами или клетками крови.
Норма
- При приеме утрожестана (в таблетках или после внутривагинального введения) повышение уровня прогестерона может спровоцировать появление выделений бежевого оттенка.
- При использовании влагалищных форм препаратов, имеющих бежевый оттенок.
Патология
- Присутствие «старой» крови. Бежево-розовый цвет может быть связан с незначительным выделением крови при травмировании слизистой влагалища. Также бежевые бели с прожилками крови могут указывать на опасность преждевременных родов или наличии проблем с плацентой.
- Молочница. Грибковое поражение слизистой вызывает появление мелких кровоточащих эрозий. На этой стадии выделения при молочнице приобретают бежевый цвет.
- Кольпит (вагинит) – воспаление слизистой оболочки влагалища. Размножение условно-патогенных или болезнетворных (стрептококк, трихомонада, микоплазма) бактерий вызывает обильные желто-бежевые (реже серые) бели с неприятным запахом. Часто состояние усугубляется дискомфортом, жжением и зудом.
Гнойные выделения из сосков требуют срочного лечения
Появление желто-зеленой жидкости, особенно с неприятным запахом, говорит о гнойном процессе, требующим срочного лечения. Такое состояние вызывают следующие заболевания:
Мастит, который может быть:
- Лактационным, возникшим в период вскармливания.
- Нелактационным, развивающимся у некормящих женщин.
Причины мастита – попадание гноеродных микробов внутрь тканей через протоки, трещинки или с током крови. Иногда болезнетворные микроорганизмы проникают при травме или операции. Поражение может быть одно- и двухсторонним.
Абсцесс – образование в железистой ткани гнойника, который прорывается с вытеканием гноя. Возникает как осложнение мастита, травм и гнойничковых поражений, при которых гноеродные микробы могут заноситься с током крови в грудную ткань. Причиной абсцесса может стать нагноившаяся киста. Абсцесс часто возникает на фоне пониженного иммунитета, сахарного диабета, застоя молока – лактостаза.
Вначале развивается плотное болезненное уплотнение, которое затем становится мягким. После этого гнойник прорывается, и гной вытекает через сосок.
Мастит и абсцесс опасны попаданием гнойного содержимого в кровеносные сосуды и возникновением заражения крови.
О чем «говорят» кровянистые выделения в начале беременности?
Чем могут быть опасны в начале беременности содержащие кровь выделения? Наибольший риск в этом случае – угроза выкидыша. Причины появления влагалищных выделений весьма различные.
Угроза прерывания беременности
Ваш лечащий врач первым делом должен будет исключить именно эту опасность. При таком риске кровянистые выделения ярко алого цвета, поскольку являются свежей отслойкой плодного яйца. Пациентка чувствует тянущую, ноющую боль в области матки, крестца, поясницы. Если вовремя не начать сохраняющее лечение, самопроизвольный аборт становится абортом в ходу, а это процесс, который остановить уже нельзя. На этой стадии боль имеет характер схваток, поскольку сильно сокращается матка. Количество выделений в разы увеличивается, не исключено возникновение опасного для жизни профузного кровотечения.
Псевдоэрозия шейки матки
Это также весьма распространенная причина подобного рода выделений, которые носят контактный характер и возникают после завершения полового сношения, спринцевания (которое не рекомендуется делать беременным), осмотра гинекологом.
Пузырный занос
Более редкий случай кровянистых выделений – пузырный занос, являющийся следствием того, что ворсинки хориона переродились в кисту, а это приводит к замиранию плодного яйца. Врач при этом должен немедленно выскоблить полость матки для удаления патологии, которая несет угрозу кровотечения и грозит переродиться в злокачественное новообразование – хорионэпителиому.
Кроме того, влагалищные выделения с кровью в первые четыре недели беременности могут являться следствием:
- миоматозных узлов,
- полипов цервикального канала,
- травм в области живота,
- проблем со свертываемостью крови.
Светло-желтые выделения при беременности
Желто-белые выделения при беременности на ранних сроках обычно считаются вариантом нормы. Также они могут возникнуть, если:
- женщина постоянно носит некачественное нижнее белье, пошитое из синтетических материалов;
- пошла аллергия на используемые средства интимной гигиены;
- у будущей мамы сильно понижен иммунитет.
Светлые желтые выделения при беременности с кислым запахом — это признак кандидоза. При этом беременная может не испытывать зуда и жжения во влагалище (стертая форма молочницы). Ее будут беспокоить исключительно обильные влагалищные выделения творожистого характера.
Как лечить выделения на поздних сроках беременности
Женщина может уменьшить количество выделений в том случае, если их появление связано с раздражением слизистой половых органов или отклонением в составе микрофлоры. Беременным рекомендовано:
- Носить белье из натуральных материалов соответствующего размера;
- Пользоваться прокладками без ароматизаторов, не пользоваться тампонами;
- Исключить продукты, содержащие много специй, сахара, пищевых добавок, ароматизаторов, красителей;
- Не допускать попадание кишечной палочки во влагалище. Для этого после опорожнения кишечника следует обмывать половые органы проточной водой (беременным не рекомендуется подмываться в тазу). Если нет такой возможности, можно воспользоваться влажными салфетками для интимной гигиены или предназначенными для новорожденных;
- Использовать мягкое средство для интимной гигиены с уровнем рН 5,5. Мыло должно содержать минимальное количество отдушек и других добавок. Не желательно экспериментировать с новыми средствами, поскольку высок риск появления раздражения.
- Отказаться от интимного дезодоранта, антибактериального мыла, а также не применять без назначения врача лекарственных средств, которые вводятся во влагалище, поскольку это создает риск навредить ребенку.
Что делать при появлении желтых выделений из влагалища?
Если выделения из влагалища вызывают какие-то подозрения или опасения, единственно правильный вариант – это обращение к гинекологу. Он проведет первичное обследование, возьмет пробу влагалищного отделимого для микроскопии. Это позволит установить состав микрофлоры влагалища, а значит – с уверенностью сказать: есть какое-то заболевание или нет.
Такое обследование могут провести в разных клиниках, но в таких ситуациях важна оперативность. Обследование нужно пройти как можно быстрее, и записаться на ближайшее время поможет сервис «Ваш Доктор».
Полезная информация по теме:
- Белые выделения из влагалища
- Выделения из влагалища с запахом
- Выделения из влагалища у беременных
- Гнойные выделения из влагалища
- Желтые выделения из влагалища как норма
- Выделения из влагалища
- Лечение выделений из влагалища
- Причины выделений из влагалища
- Прозрачные выделения из влагалища
Общие сведения
Факторов, которые могут спровоцировать выделения, много. Условно их все можно подразделить на несколько групп – патологические, то есть те, которые имеют инфекционную или воспалительную природу происхождения, и физиологические. Говоря о последних, нужно отметить, что слизь наблюдается практически у 90% беременных на начальных стадиях развития гестации.

Обуславливается это тем, что после зачатия в организме происходит резкое повышение уровня прогестерона, который необходим для нормального развития эмбриона и формирования детского места (плаценты). Его активная выработка приводит к тому, что железы, находящиеся на поверхности цервикса и слизистых матки, начинают продуцировать намного больше секрета, чем обычно.
Все это способствует полному очищению матки и влагалища не только от омертвевших частичек эпителия, но и болезнетворных микробов. На фоне этого влагалищный секрет немного изменяет свой оттенок, из-за чего у большинства женщин усиленно идет из вагины желтоватая слизь при беременности.
Женщинам также нужно знать, что бело-желтый секрет из влагалища может выделяться не только на начальных стадиях гестации. Во втором триместре тоже может наблюдаться такой оттенок выделений, что обуславливается окончанием формирования детского места и повышением синтеза эстрогена. Этот гормон способствует активизации процесса отшелушивания эпителия, что и становится причиной того, что у женщин влагалищная слизь при беременности приобретает подобный оттенок.
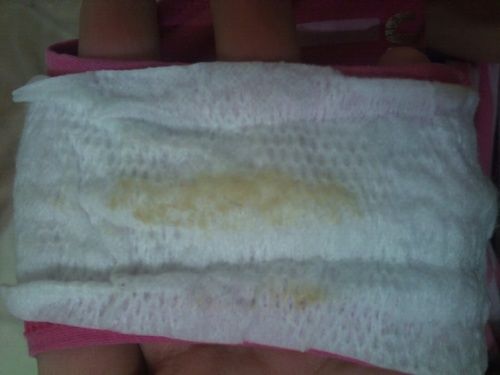
По окончании второго триместра синтез эстрогена снова замедляется и на его смену приходит прогестерон, который подготавливает родовые пути к родам. А, как говорилось ранее, его повышенный уровень тоже может усилить количество секрета.
Как утверждают врачи, у 80% пациенток обильные выделения возникают из-за естественных процессов, происходящих в организме. Однако бывают случаи, когда их появление наблюдается на фоне определенных заболеваний
А потому, важно обращать внимание на симптомы, которыми они дополняются. И в этом вам поможет сравнительная таблица, которую мы подготовили
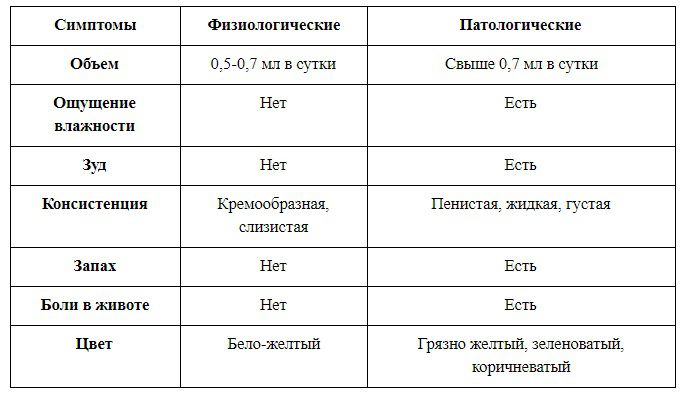
Как лечить выделения на ранних сроках беременности
Прозрачные или однородные молочно-белые выделения нуждаются в лечении. В качестве профилактики наружное обмывание половых органов теплой водой с мылом или отварами трав (цветки ромашки, акации, шалфея).
Если характер выделений говорит о наличии заболевания, то нельзя лечиться самостоятельно. Беременным нельзя спринцеваться и проводить любые другие манипуляции внутри влагалища без назначения врача.
В дополнение к лечению, назначенному гинекологом, необходимо соблюдать следующие рекомендации:
- Соблюдать правила личной гигиены. Утром и вечером рекомендовано обмывание половых органов теплой водой с использованием мягкого интим геля, в состав которого входит молочная кислота. Для профилактики занесения во влагалище кишечной палочки, после каждого опорожнения кишечника необходимо обмывать половые органы, направляя поток теплой воды от лобка к анусу.
- Носить белье из натуральных материалов. Тесное синтетическое нижнее белье также может стать причиной усиления выделений и размножения бактерий.
- Не стоит пользоваться ароматизированными прокладками. Они могут вызвать раздражение и усиление выделений. Используйте гигиенические средства без запаха и меняйте их каждые 2-3 часа, иначе они могут стать местом размножения инфекции.
- Ограничить сладкую пищу и острые блюда, содержащие много уксуса и специй. Эти продукты влияют на состояние половых органов и могут спровоцировать развитие молочницы. Из меню беременных желательно исключить кетчуп, майонез, горчицу, соевый соус, копчености выпечку из пшеничной муки, сладости.
Выделения из половых путей на ранних сроках беременности могут быть вариантом нормы, но об их появлении стоит сообщить своему гинекологу. Беременным не стоит самостоятельно диагностировать или проводить лечение – это может быть опасным для плода.
Классификация эндометриоза
Комплексное лечение эндометриоза рационально при многоочаговой патологии. Специфика заболевания ― распространение за пределы генитального тракта. Узконаправленная диагностика позволяет точно определить участки атипичной структуры, выбрать механизм воздействия. Зависимо зоны имплантации, эндометриоз делится на местный и миграционный.
Генитальный
Внутренний – тело матки, соединенный с ней перешеек, интерстициальная зона труб.
Наружный – преддверие, полость влагалища, ретроцервикальная часть шейки. Яичники, брюшина, покрывающая малый таз.
По глубине внедрения.
Различается 3 степени эндометриоза.
― незначительное прорастание миометрия мукозным слоем.
― замещение половины стенки матки.
― полное вовлечение миометрия.
Начинается эндометриоз с локальных очагов на половых органах, возможно ограниченное повреждение прилегающей серозной оболочки. Уже на 2–м этапе фиксируются осложнения: кисты, спайки, уплотнения. Потом эндометриоз вовлекает клетчатку, смещаясь к соседней мочеполовой системе, прямой кишке. Последняя стадия ― это диссеминация (перемещение) кровью, лимфой к отдаленным органам.
Не откладывайте визит к гинекологу при подозрительных симптомах. В «Клинике ABC» врачи проводят эффективное лечение эндометриоза и обследование, определяющее тип патологии на ранней стадии. Вы получите исчерпывающую информацию о состоянии здоровья и сопровождение до результата.
- Медикаментозное (гармональные припараты группы даназола и декапептила) и хирургическое (лапароскопия- проведение операции через проколы размером всего лишь 2 мм) лечение эндометриоза.
- 1 873 пациентки сделали процедуру лечения эндометриоза в нашей клинике. 189 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим данную процедуру по методике, разработанной в нашей клинике.
- Врачи клиники АВС не просто проводят лечение, но и единственная в России клиника со своей авторской программой.
Причины появления белей – норма и патологические состояния
Физиологические бели, то есть не связанные с заболеваниями, обычно связаны со стимуляцией эстрогенами. Это не обязательно ненормальное состояние или состояние, требующее активного лечения.
Например, Leucorrhoea gravidarum – увеличение выработки слизи, типичное для беременности и стимулируемое увеличением синтеза эстрогенов, это не проявление болезни. Это полезный механизм для защиты и очистки влагалищного канала, для защиты матки. Или лейкорея у новорожденных девочек, происходящая в течение короткого времени после рождения.
Однако бели могут возникать и при наличии различных патологических состояний, таких как:
- полипы или миомы матки;
- цервицит;
- воспалительные заболевания органов малого таза;
- эктропион;
- вульвовагинит;
- гинекологические опухоли;
- принимаемые лекарства, попадание инородных тел или различных химических веществ.
Частой причиной лейкореи является наличие в шейке матки полипа, выделяющего слизь. Это доброкачественная гормональная опухоль, которую гинеколог легко диагностирует во время осмотра. Полипы матки чаще образуются у зрелых женщин (от 40 лет и старше).
Цервицит – воспаление шейки матки, острое или хроническое, возникает из – за различных причин, таких как:
- бактериальные, грибковые или вирусные инфекции;
- наличие внутриматочных спиралей в противозачаточных целях;
- аллергия на презервативы;
- воздействие раздражающих химических веществ, таких как спермициды, или частое спринцевание.
В этих случаях во время гинекологического осмотра шейка матки выглядит красной с небольшими и многочисленными локализованными красными точками, называемыми петехиями (отсюда и название клубничная).
Воспалительные заболевания органов таза вызванные бактериальной инфекцией: матки, маточных труб, яичников. Пациентки могут жаловаться на различные сопровождающие симптомы, такие как:
- выделения из влагалища;
- боль в животе;
- жжение при мочеиспускании;
- болезненный половой акт;
- нерегулярный менструальный цикл;
- лихорадка.
 Нерегулярный менструальный цикл
Нерегулярный менструальный цикл
Эктропион является изменением части шейки матки вблизи влагалищного канала. Ткань цервикального канала расширяется по направлению к влагалищному каналу. Патология может быть врожденной или развиться в результате рваных ран во время родов или инфекции.
Trichomonas vaginalis – простейшее, вызывающее частые инфекции влагалища, шейки матки, уретры и иногда мочевыводящих путей. Передача происходит при половом контакте или (реже) при использовании зараженной одежды или предметов.
Другими патогенами, которые могут вызвать вульвовагинит, являются инфекции:
- Candida Albicans;
- Gardnerella vaginalis;
- Простой герпес;
- Гонорея;
- Chlamydia trachomatis.
Гинекологические опухоли развиваются довольно часто у женщин после рака молочной железы и рака толстой и прямой кишки. Наиболее частый симптом – посткоитальная, межменструальная или постменопаузальная кровопотеря.
Другие симптомы: боль внизу живота, повышенная вагинальная секреция.
На баланс влагалища женщины, могут влиять и другие факторы, раздражающие влагалище и вызывающие аномальные выделения:
- смена продуктов, используемых для интимной гигиены;
- моющие и смягчающие средства для стирки белья;
- интимные спреи, кремы;
- частые спринцевания;
- противозачаточные гели или пены;
- лекарства, например антибиотики;
- тампоны;
- полное бритье лобка.
В каких случаях нужно начинать беспокоиться?
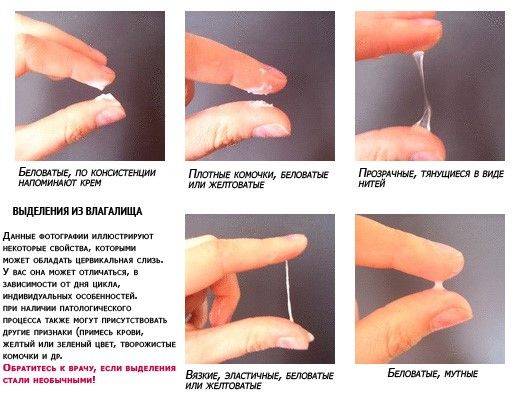
Беловатые выделения могут также предупреждать и о заболеваниях половых органов или возникновении инфекций.
Так, если они становятся выражено белыми, с кисловатым ароматом, а по консистенции похожи на творог или простоквашу, скорее всего, причина кроется в кандидозе или, как мы чаще привыкли говорить, молочнице. Ее можно встретить на любом сроке, поскольку ослабленный иммунитет не способен полноценно противостоять размножению и развитию грибков. Могут сопутствовать жжение и зуд, обостряющиеся после принятия душа или секса. Больше о ней узнайте из видео:
Зеленоватый или желтый оттенки свидетельствуют о бактериальных инфекция в половых органах. Кровяные вкрапления – об эрозии шейки матки или воспалении ее канала. По запаху тухлой рыбы можно распознать гарднереллез – нарушение микрофлоры влагалища.
На фото можно увидеть, как выглядят их разновидности.
В любом случае, следует немедленно обращаться к гинекологу для правильной диагностики и лечения. Игнорирование нанесет вред здоровью не только вашему и вашего супруга, но и малыша.
Основные причины развития воспаления наружных половых органов и влагалища у детей
Воспаление может возникнуть по многим причинам, наиболее часто причиной вульвовагинита становится:
Аллергическая реакция. Причиной патологии становится злоупотребление некоторыми пищевыми продуктами (сильными аллергенами являются шоколад, цитрусовые, продукты с большим содержанием красителей, мед). Аллергию также могут вызвать лекарственные средства, бытовая химия, синтетическое белье.
Длительное лечение антибиотиками. Не секрет, что антибиотики уничтожают не только болезнетворную бактерии, но и полезную микрофлору, которая в больших количествах «заселяет» влагалище
В этом случае важно наряду с антибиотиками принимать препараты для восстановления микрофлоры.
Посещение общественных или частных бань, саун, бассейнов, купание в загрязненных водоемах. Это наиболее распространенная причина инфицирования маленьких детей
Кроме того, у ребенка может возникнуть аллергия на хлор, который используют для дезинфекции воды в бассейне.
Инородное тело во влагалище. В познании своего тела малыши нередко пытаются совать небольшие предметы в естественные отверстия – нос, уши, рот и, иногда, во влагалище.
Вирусные и инфекционные заболевания. Вульвовагинит может появиться на фоне ОРВИ, гриппа, кори, краснухи, ветряной оспы и других заболеваний. В этом случае специфическое лечение не требуется, проводится терапия заболевания, вызвавшего патологию.
Глистная инвазия.
Общее снижение иммунитета и эндокринные нарушения.
Немаловажную роль играет особенности анатомо-морфологического строения влагалища у девочек в допубертатном периоде – нейтральная среда влагалища, тонкость слизистой оболочки, близость расположения ануса к входу во влагалище, что также способствует развитию воспаления.