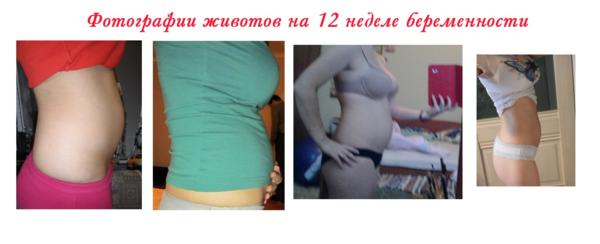
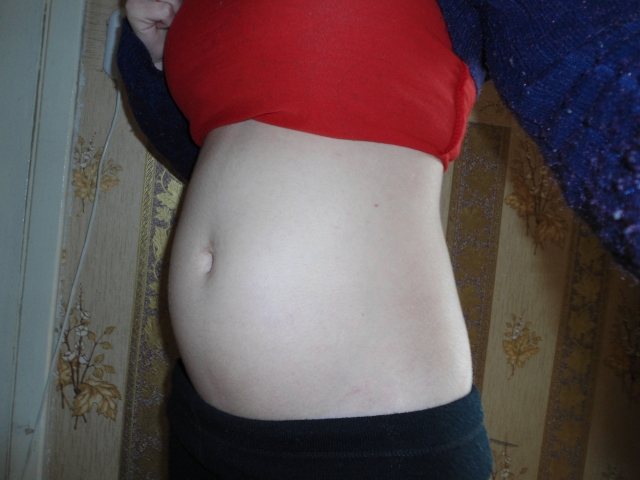
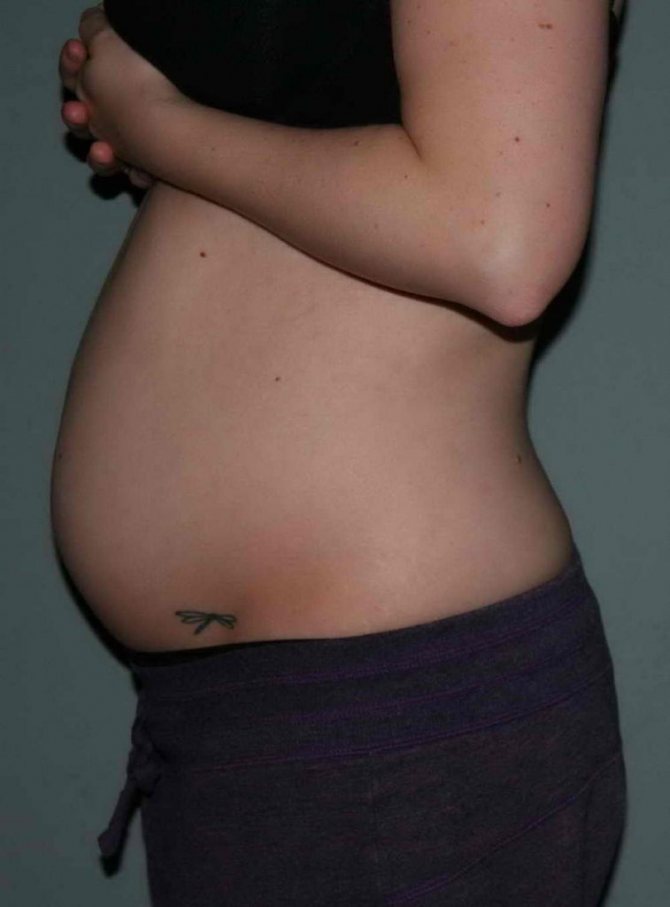
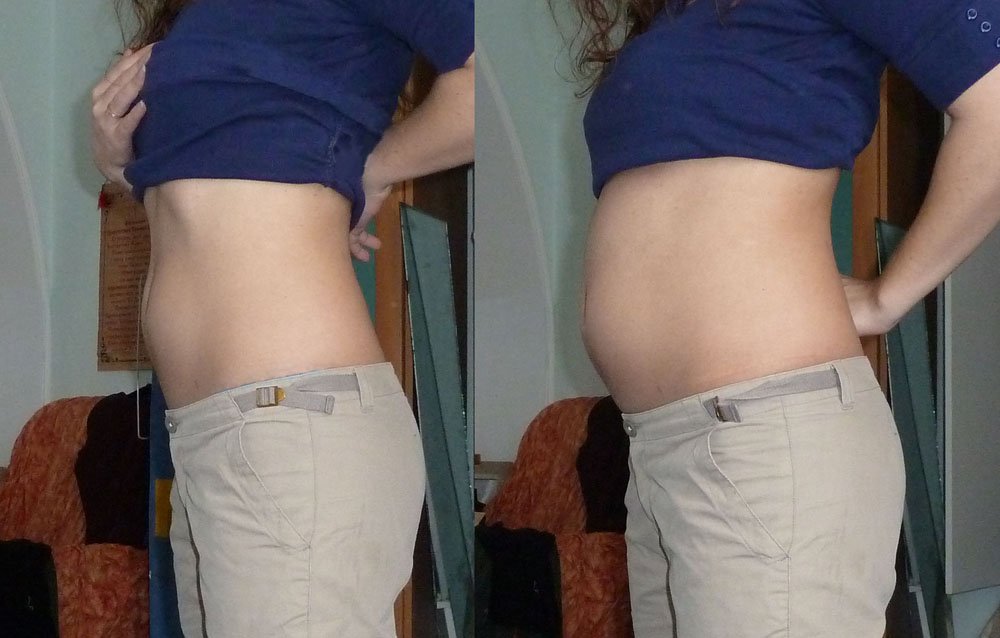
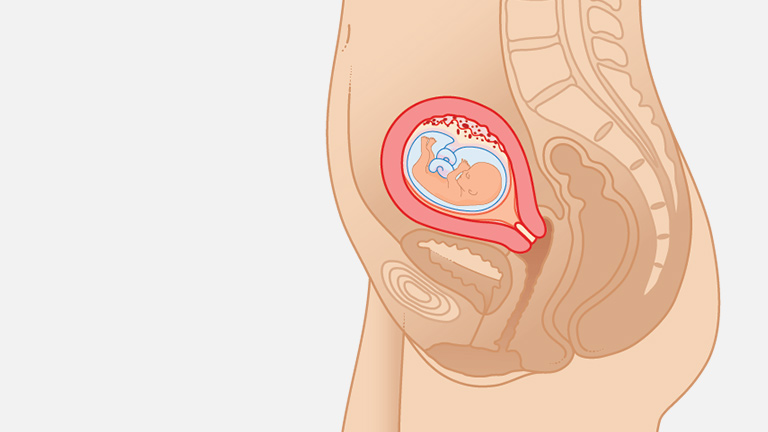
Почему расходятся кости таза при беременности?
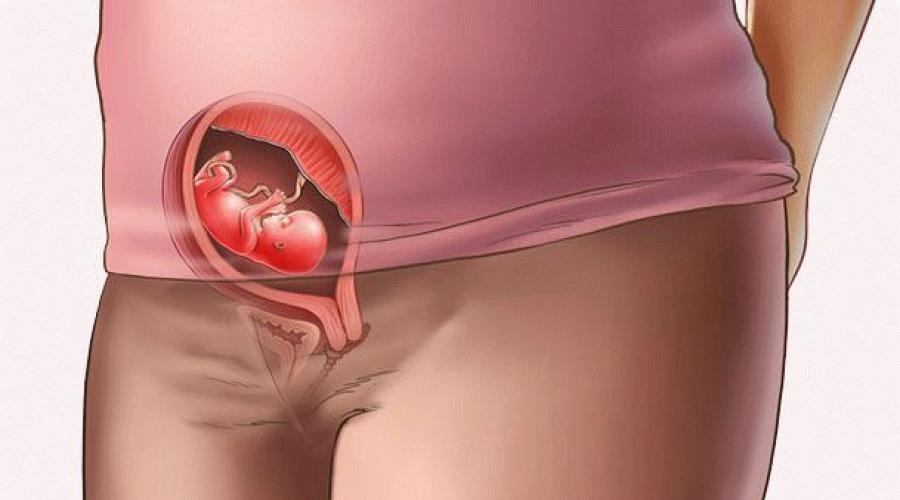
Чтобы ответить на этот вопрос, необходимо понимать строение женского скелета и сам механизм деторождения. Лобковая кость, в которой и возникают дискомфортные ощущения, состоит из верхних ветвей двух лонных костей, подвижно соединенных между собой хрящевой связкой (симфизом). Образуемое лонными костями кольцо “обхватывает” родовые пути, поддерживая органы малого таза в нормальном положении и предотвращая их опускание (пролапс) под собственным весом. Именно через это отверстие проходит плод во время рождения.
Если у Вас есть вопросы к нашим специалистам, оставьте заявку на бесплатную консультацию через форму:
Из-за эволюционных особенностей человеческого организма (а именно прямохождения) свободное прохождение ребенка естественным путем у женщин затруднено по сравнению с родами у животных. Мудрая природа нашла компромисс – при беременности кости таза расходятся, увеличивая размер родового канала на 5-6 мм. Одновременно и у ребенка во время родов подвижно соединенные кости черепа сдвигаются, делая его головку более узкой и способствуя его прохождению через родовые пути.
Расхождению тазовых костей способствует размягчение связки-симфиза под воздействием вещества релаксина и женских половых гормонов. При этом хрящевая ткань становится более рыхлой и эластичной (при сохранении прежней прочности), в ней появляются полости, заполненные жидкостью, увеличивается местная капиллярная сеть.
Ввиду того, что этот процесс предназначен для облегчения родов, в норме он наблюдается после 20 недели или ближе к концу беременности. Точное время может разниться в зависимости от индивидуальных характеристик женщины.
Таким образом, расхождение тазовых костей при беременности является естественным процессом, облегчающим роды. Оно избавляет женщину от еще большей боли, а малыша защищает от застревания в родовых путях и черепно-мозговых травм.
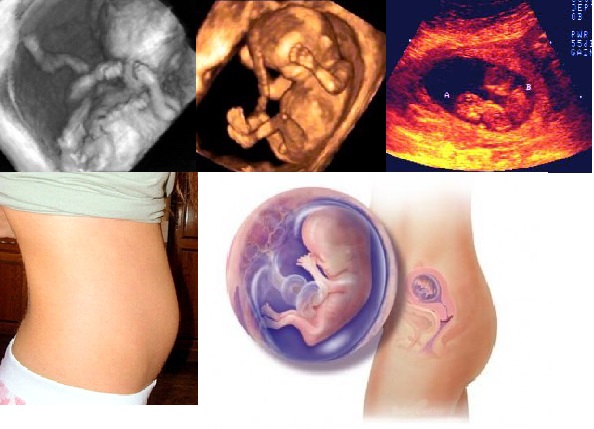
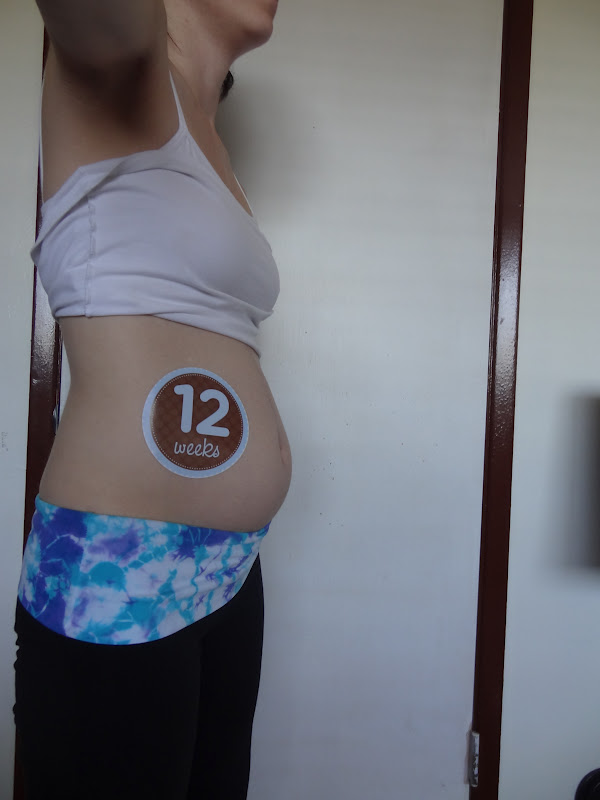
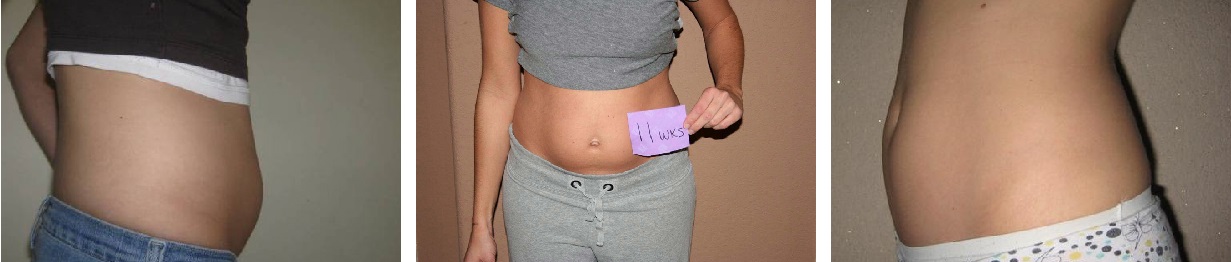
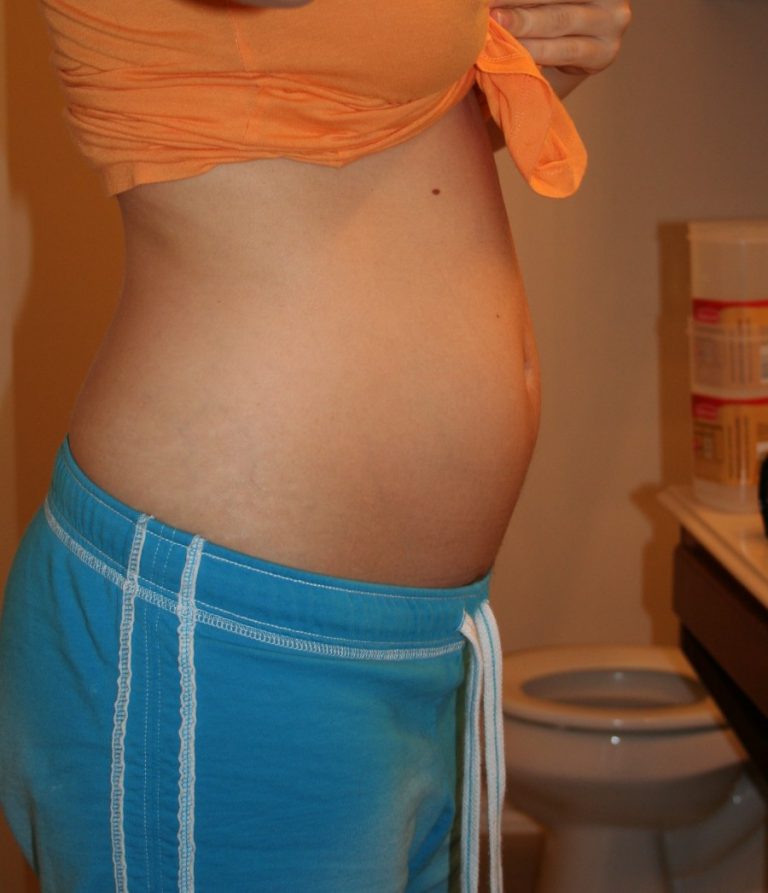
Плод на 12 неделе беременности: пол, вес и размеры
На месте бровей, ресниц, на подбородке и на верхней губе зарождаются пушковые волосики. Пальчики ручек и ножек уже отделились и покрываются ноготками, на подушечках формируется кожный рисунок – уникальный «отпечаток пальца».
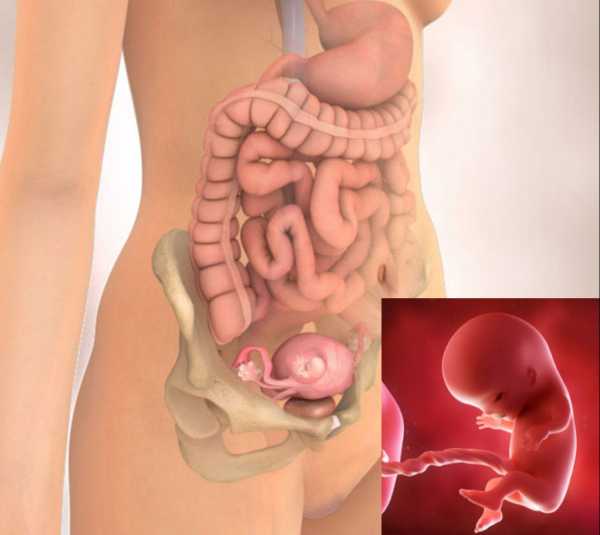
И хотя все органы к этому времени уже сформированы, они продолжают свое развитие. Кишечник «встал» на свое место и периодически сокращается. Гипофиз и щитовидная железа продуцируют гормоны и йод, печень вырабатывает желчь, в крови кроме эритроцитов появляются лейкоциты, работают почки, нервная система, укрепляются мышцы, продолжает созревать костная ткань.
Малыш быстро растет, и теперь его длина является более важным показателем, чем вес. Увеличивается количество околоплодных вод – на 12 неделе оно достигает 50 мл. С большими темпами растет матка. До беременности матка располагается в области таза и имеет скромные параметры: весит 70 г и вмещает не более 10 мл. Но по мере того, как в ней развивается и растет плод, она выходит за рамки своего прежнего расположения и заполняет брюшную полость. На 12 неделе беременности вы можете уже почувствовать и прощупать это. Интересно, что к концу беременности объем матки возрастает до 5-10 л, а вес после родов составляет более 1 кг!
Плод уже очень похож на ребеночка, он весит около 14 г и имеет длину от копчика до темени 6-9 см. Кроха постоянно двигается, хотя мама этого еще не ощущает: кувыркается, двигает ручками и ножками, ртом, и даже сосет пальчик! На специальном аппарате – допплере – уже можно прослушать сердцебиение детки.
Будущая мама
С 12 недели беременности вы начнете прибавлять в весе до 500 г каждую неделю. До этого времени ваша прибавка, если беременность развивается нормально, должна была составить 1,8-3,6 кг. Если вас мучил токсикоз, возможно, вы даже немного потеряли в весе. Но со второго триместра будущей маме должно заметно полегчать – желтое тело отживает свое, в работу активно включилась плацента. Впрочем, если беременность многоплодная, то «штормить» может еще и дальше.
Самое время начать контролировать себя в пище: не переедайте, забудьте о вредных перекусах, помните о потребности вашего и детского организма в кальции и йоде, а также о риске развития запоров. Пейте компоты, ешьте сухофрукты, овощи, делайте зарядку.
Причины коричневых выделений во время беременности
Период прорастания хориона в ткани эндометрия может протекать с выделениями коричневого цвета из влагалища. 1-2 неделя с момента оплодотворения характеризуется прикреплением плода к стенкам матки, в результате микротравм капилляров эндометрия выделившееся малое количество крои выходит из полости матки и попадает во влагалище.
Кровомазание в первые несколько недель, совпадающее по срокам с возможной менструацией, обусловлено незавершившейся перестройкой гормональной системы. Именно этот период является одним из критических моментов, от которых зависит существование беременности, рост и развитие плода.
Тревожным признаком следует считать подтвержденный факт беременности аптечными тестами, если на фоне коричневых выделений возникает выраженная боль в малом тазу.
Разобраться в причинах болей и кровомазания должен гинеколог, проведя ручное обследование и УЗИ для исключения грозной патологии – внематочной беременности.
Появление коричневых выделений во 2 триместре беременности может характеризовать отслоение части плаценты. Коричневого оттенка выделения сопровождаются спастическими болями. Кровомазание постепенно перерастает в обильное выделение крови и может нести угрозу жизни матери и сохранению плода.
Патологическое расположение части плаценты в области шеечного канала – частая причина коричневых выделений во время беременности. Выделение крови происходит из сосудов плаценты, не имеющих возможность прикрепиться к полноценному эндометрию.
Воспаления слизистой шейки матки: истинные или ложные эрозии могут вызывать выделения коричневого оттенка после полового соития.
Беременность не исключает заражение ИППП, поэтому кровомазание требует проведения комплексной диагностики.
Полезная информация по теме:
- Анализы на половые инфекции
- Прием гинеколога в клинике
- Диагностика гинекологических заболеваний
- Анализы в клинике и выезд на дом
- Диагностика кожных заболеваний
- Лечение выделений
- Диагностика при выделениях из уретры
- Хламидиоз
- УЗИ малого таза
- УЗИ на дому
- УЗИ простаты
- Причины выделений у женщин
- Причины выделений у мужчин
- Диагностика половых инфекций
Факторы, способствующие проявлению симфизиопатии
Основным фактором, провоцирующим данную патологию, является недостаток кальция и витамина D, участвующих в формировании хрящевой и костной ткани. Другими причинами аномального расширения тазовых костей являются:
- Чрезмерные физические нагрузки во время беременности – поднятие тяжестей, резкие движения, быстрый бег и т. д.;
- Инфекционные заболевания мочевыводящих и половых органов (цистит, уретриты и т. д.);
- Аутоиммунные патологии, сопровождающиеся повреждением суставов и связок;
- Нарушение гормонального фона, сопровождающееся нарушением снабжения хрящевой ткани микро- и макроэлементами.
Эти причины могут привести к появлению симфизиопатии как по отдельности, так и в комплексе
Важной задачей лечащего врача является выявление факторов риска и своевременное их устранение или уменьшение влияния на организм
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Признаки и симптомы 12 недель беременности
Один из самых распространенных симптомов, который беспокоит многих будущих мам в первом триместре беременности – утренняя тошнота – наконец-то начинает отступать. Но на смену ему могут прийти другие расстройства, например, головные боли и головокружения. Если на предыдущих неделях беременности вас ничего не беспокоило – вы относитесь к счастливому меньшинству будущих мам. В большинстве же случаев возникают те или иные симптомы: · Головокружения. Зачастую они начинают беспокоить именно на двенадцатой неделе беременности. Причиной их является расширение просвета кровеносных сосудов под действием гормонов и снижение артериального давления. Уменьшить симптом помогут частые перекусы, потребление достаточного количества жидкости. Если у вас кружится голова, нужно прилечь или сесть и опустить голову.
· Головные боли. Как и головокружения, часто впервые возникают на 12 неделе. Причины их многообразны: частые стрессы и переживания, плохой сон, гормональные эффекты, обезвоживание организма, падение уровня глюкозы в крови. · Выделение небольшого количества крови из влагалища. Во время беременности изменяется слизистая оболочка шейки матки: она становится более чувствительной, ранимой. После секса она может начать кровоточить, и вы заметите следы крови на белье. В этом нет ничего страшного. Но если вам кажется, что вагинальное кровотечение слишком сильное, нужно обратиться к врачу. · Обильные выделения из влагалища. Если они прозрачные и не имеют запаха, все в порядке. Таким образом ваш организм пытается защитить будущего ребенка от инфекции. · Изжога. Возникает неприятное чувство жжения в груди, которое распространяется вверх. Это происходит из-за того, что гормон прогестерон расслабляет сфинктер – мышечный жом на границе между пищеводом и желудком. Он смыкается неплотно, в результате кислый желудочный сок забрасывается в пищевод, особенно когда вы находитесь в горизонтальном положении. · Частые мочеиспускания. А этот симптом у многих женщин идет на спад. Матка увеличивается в размерах, но в то же время несколько смещается вверх и перестает давить на мочевой пузырь. · Усиленное обоняние. Некоторые запахи неприятны, и от них тошнит. · Большое количество слюны. Этот симптом, скорее всего, исчезнет во втором триместре беременности. · Вздутие живота и повышенное газообразование. У многих будущих мам гормон прогестерон на 12 неделе продолжает расслаблять стенку кишечника. Пища задерживается в нем дольше, и организм успевает получить из нее максимум ценных веществ. Для растущего плода это хорошо, а вам придется потерпеть. · Повышенная утомляемость, слабость. Если вы все еще испытываете эти симптомы, то это продлится недолго: в начале второго триместра вы почувствуете, что у вас все больше энергии.
· Спазмы. Многие будущие мамы на 12-й неделе беременности жалуются на острые боли в паху. Чаще всего не происходит ничего страшного: просто матка растет и поднимается вверх, ее связки растягиваются. Но если боль сильная, лучше обратиться к врачу. · Пигментация кожи. Темнеют соски и окружающие их участки кожи (ареолы), появляются пигментные пятна на лице («маска беременности»), темная линия, которая спускается вертикально от пупка. Возможно, вам кажется, что все это выглядит не очень красиво. Но поводов для паники нет: после родов все эти пятна и полоски пропадут.
Эмоциональное состояние будущей мамы на 12 неделе беременности
Вероятно, на предыдущих неделях вашим постоянным спутником были частые перепады настроения. Теперь оно начинает выравниваться. Вы реже переживаете и впадаете в депрессию, становитесь все более спокойны. Все чаще возникают поводы для радости. Поводов для переживаний и в самом деле нет: вы почти перешагнули во второй триместр, а это значит, что вероятность прерывания беременности, которая была относительно высока на предыдущих неделях, теперь очень низкая. Тем не менее, некоторые вещи все еще могут выбивать вас из спокойного состояния и вызывать слезы. Старайтесь избегать таких ситуаций. Не смотрите фильмы и телевизионные программы, которые вызывают у вас нежелательные эмоции.
7 дней после зачатия – признаки беременности
Первые признаки беременности проявляются в течение 10-14 суток после успешного внедрения диплоидной клетки в эндометрий. Имплантации эмбриона предшествует хетчинг, во время которого бластоциста выходит из белковой оболочки и погружается в стенку матки. Этот процесс может сопровождаться эвакуацией слизистых выделений из влагалища и незначительного количества крови.
Признаки беременности:
- тянущая боль в животе;
- отсутствие аппетита;
- частое мочеиспускание;
- вздутие живота;
- эмоциональная лабильность.
На седьмой день после процедуры ЭКО прижившийся эмбрион начинает активно развиваться. Об этом свидетельствует избыточная продукция хорионического гонадотропина человека (ХГЧ). Изменение гормонального фона может влиять на общее самочувствие женщины.
7 ДПП – тест
Первый существенный выброс ХГЧ определяется на седьмой день после ЭКО, но его концентрации еще слишком мала, чтобы можно было судить об успешности процедуры. В 90% случаев специалисты направляют пациенток на анализ ХГЧ на 14-й день после переноса эмбриона.
В случае успешной трансплантации эмбриона специалист определяет концентрацию гормона в организме матери. Это позволяет с точностью рассчитать оптимальный курс ведения беременности с учетом применения гормональных препаратов. На 25-й день женщина отправляется на УЗИ, с помощью которого определяется местоположение плода и его состояние.
Что можно увидеть на первичных УЗИ
В течение первого триместра ультразвуковое исследование проводят дважды. Первый раз при первичном обращении в консультацию, второе – планово на 10 – 12 неделях. Если есть особые показания сроки могут быть смещены.
Если уже существует задержка месячных на три дня, врач может обнаружить в полости матки присутствие плодного яйца. Спустя пять недель после последних месячных возможно точно установить, произошло ли оплодотворение, является ли эмбрион жизнеспособным, скорректировать сроки наступления беременности и предполагаемых родов, а так же выявить патологии протекания беременности и первые аномалии в развитии будущего ребенка.
Начиная с 5-6 недели возможно определить сердцебиение ребенка, зарегистрировать его двигательную активность, и, таким образом, установить его жизнеспособность.
Двенадцатая неделя является концом первого триместра беременности, и в этот период крайне необходимо пройти первое плановое УЗИ, так как именно на этом сроке развития можно выявить возможные врожденные пороки у эмбриона и отклонения в его развитии
Важно уделить внимание анатомическим особенностям плода. На этом сроке выявляются такие серьезные аномалии, как анэнцефалия – полное отсутствие головного мозга, различные аномалии скелета, грыжи позвоночного столба и многие другие
При обследовании УЗИ врач сможет точно определить срок беременности, а так же возможно выявить пол малыша. Если обследование проводится на современном аппарате, то рассмотреть можно даже мелкие детали организма плода, врач сделает первое фото и видео ребенка.
Полезные рекомендации
Конец первого триместра – это время, когда женщина может продолжать работать и заниматься домашним хозяйством без больших усилий. Однако уже на этом сроке будущим мамам нужно пересмотреть распорядок дня и физические нагрузки. Появившийся животик является сигналом того, что женщине также необходимо задуматься об уходе за кожей, чтобы избежать сильных растяжек.
Особенности питания
Несмотря на то, что проявления токсикоза к концу первого триместра проходят, нужно следить за питанием. Уже на этом сроке необходимо учиться кушать часто и маленькими порциями, чтобы избежать тяжести в животе в последующие периоды. Питание должно быть сбалансированным.

Особое внимание нужно уделить профилактике дефицита железа. Для снижения риска анемии в меню вводят гречневую кашу, телятину, печень, осетровую рыбу, яичные желтки, орехи, мед
Питание нужно обогащать разнообразными фруктами и овощами. Необходимо избегать жареной и острой пищи.
Будущей маме нужно отказаться от крепкого кофе и чая. Из напитков нужно отдавать предпочтение натуральным сокам и компотам. Для исключения набора избыточного веса следует снизить употребление сладкого и мучного.
Физическая активность будущей мамы
Несмотря на хорошее самочувствие, женщине нельзя подвергать себя излишней физической нагрузке. Однако и отказываться полностью от физических упражнений не рекомендуется. Можно посещать бассейн, заняться йогой или специальной гимнастикой для беременных. Комплекс упражнений поможет подобрать врач. На видео ниже представлена гимнастика для беременных в 1 триместре.
Необходимо ежедневно гулять на свежем воздухе. Неспешные прогулки помогут поддерживать форму и держать организм в тонусе. Спать следует ложиться в одно и то же время, сон не должен быть менее 8 часов в сутки.
Интимные отношения
Интимная жизнь в этот период имеет свои особенности. Можно продолжать сексуальные отношения с партнером, если нет противопоказаний. У женщины в это время могут проявиться более яркие ощущения. Однако во время занятия сексом нужно избегать давления на живот. Противопоказаны половые отношения в следующих ситуациях:
- ожидается рождение нескольких малышей;
- существует риск прерывания беременности;
- у одного из партнеров обнаружены половые инфекции;
- плацента расположена низко;
- низкий или высокий уровень содержания околоплодных вод.
Иногда после секса женщина может заметить небольшие кровянистые выделения. Они могут появиться вследствие эрозии или из-за травмирования нежной слизистой. Кровянистые вкрапления зачастую появляются однократно. Однако в том случае, если после интимных отношений у женщины появились боли в животе и коричневые или красные выделения, нужно срочно ехать в больницу.
Применение лекарств и медицинских процедур

Повышенная опасность для плода от применения лекарств сохраняется вплоть до начала 2 триместра беременности. Решение о возможности использования препаратов для лечения женщины на 12 неделе принимает врач после оценки возможных рисков для ребенка.
Опасно применение также многих медицинских процедур. Приемлемым для лечения простуды является полоскание горла и промывание носа солевыми растворами. При высокой температуре тела допускается однократный прием Парацетамола. На протяжении всей беременности нельзя использовать согревающие ванны для ног и рук.
Уход за кожей (лицо, грудь, живот, бедра)
К 12 неделе женщина может заметить первые растяжки на животе, груди и бедрах. Для борьбы с неприятными проявлениями можно пользоваться оливковым маслом или специальными кремами из натуральных компонентов. Снизить натяжение кожи груди можно с помощью специального поддерживающего бюстгальтера.
У некоторых женщин вследствие гормональной перестройки могут появиться угри и прыщи на лице. Очистить кожу можно натуральными скрабами. Для приготовления скраба можно использовать мед и молотый кофе. Если высыпания на лице имеют интенсивный характер, будущей маме необходимо на некоторое время отказаться от использования пудры и маскирующих кремов.

Очищать кожу лица можно травяными отварами. Травы помогают снизить воспаление кожи в местах образования сыпи и придать лицу свежий вид. Наиболее полезными свойствами для кожи обладает ромашка.
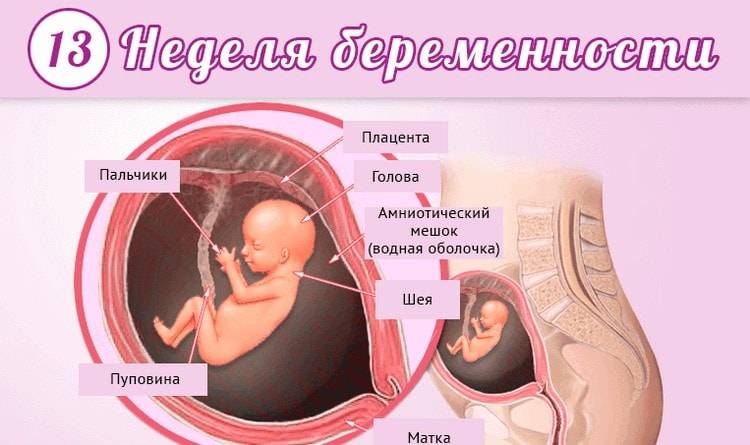
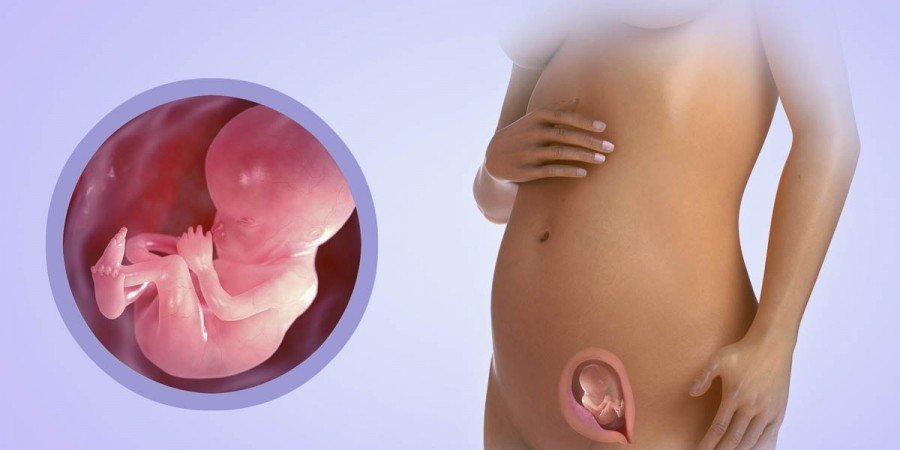
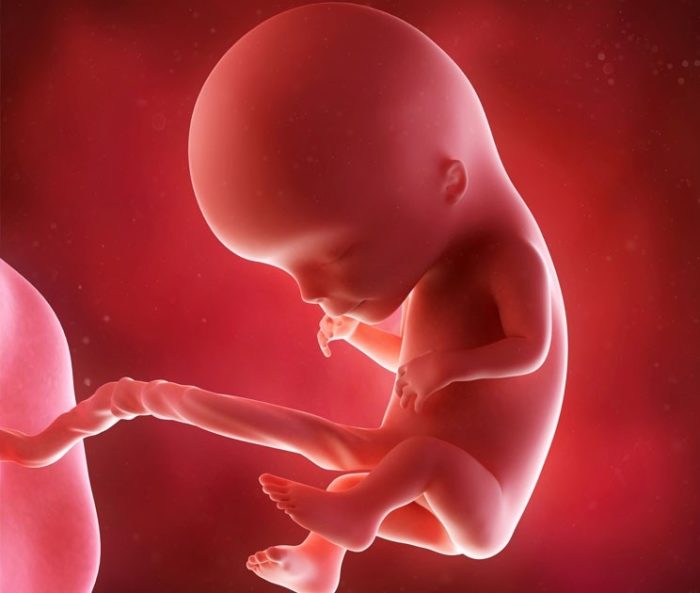
Развитие плода на 12 неделе беременности
Вес вашего малыша на 12 неделе внутриутробного развития составляет примерно 13 – 14 граммов, а общая длина – 9 см! В большинстве костей появляются центры оссификации – места основного развития костной ткани, можно различать пальцы рук от пальцев ног, видны ногти.
Развиваются мышцы, поэтому плод больше двигается. Он может сгибать большие пальцы и сжимать кулачок. Работают мышцы рта: ребенок морщит губы, открывает и закрывает рот. Он может всасывать и глотать жидкость, которая его окружает. В коже закладываются зачатки волос, желез и ногтей.
Уже сформирована щитовидная железа и способна синтезировать йодтирозин. Гормоны щитовидной железы регулируют обмен веществ и обеспечивают рост, развитие и дифференциацию тканей, в том числе и центральной нервной системы (ЦНС), поэтому при недостаточной работе щитовидной железы наблюдается задержка роста из-за угнетения обмена веществ.

Плод уже больше похож на человека, хотя головка все еще непропорционально велика по сравнению с телом, а сформировавшиеся конечности слишком малы. Т.к. внутренние органы сформировались и многие уже функционируют, плод меньше подвержен инфекциям и воздействию медикаментов. Функционирует система кровообращения и мочевыводящая, поэтому плод может мочиться (это не страшно – моча у плода не имеет практически ничего общего с таковой у взрослых). Печень вырабатывает желчь. Половые органы уже развиты, но пол определить трудно. Оформились веки, теперь они закрывают глаза. Появились мочки ушей.

На 12-ой неделе беременности обычно делают УЗИ, во время которого уже можно узнать пол будущего малыша.
Правила питания на 12 неделе
Основу питания женщины на 12 неделе должны составлять продукты, насыщенные полезными микроэлементами и необходимыми для ее жизнедеятельности и развития плода витаминами. В рацион обязательно стоит включить свежие овощи и фрукты. Насчет употребления фруктов следует проконсультироваться со специалистом, поскольку многие из них (к примеру, апельсины) являются мощными аллергенами.
При наличии проблем с пищеварением рекомендуется включить в рацион как можно больше продуктов с клетчаткой, каш на воде и молоке, жидких нежирных супов. Полезным будет ежедневное употребление кисломолочных продуктов невысокой жирности:
- творога;
- кефира;
- йогурта.
Не стоит злоупотреблять и «вредной пищей», а лучше совсем от нее отказаться
Важно не переедать, чтобы не набрать лишний вес, не приносящий здоровья ни ребенку, ни самой матери
Что происходит с малышом
Плод стремительно развивается: наращивает массу, растет в длину, совершенствует органы, заложенные в первые два месяца. На УЗИ четко видны крохотные ручки, ножки и даже пальчики. Если присмотреться, в конце 12 недели на них уже будут заметны ногти — они начинают расти именно в этот период.
Полноценно работает сердце. Пока оно сокращается с головокружительной скоростью — 100-160 раз в минуту, но для малыша это нормально.
Опорно-двигательный аппарат плода на 12 неделе — скелет, состоящий из мягких хрящей, и полностью развитая мускульная система. На этом сроке у малыша уже широкий диапазон движений: шевеления руками и ногами, первые опыты сокращения мимических мышц, сжатие кулачка, повороты головы. Движения неосознанные, нескоординированные. Участок головного мозга, контролирующий мышечные сокращения, еще недостаточно развит. Но все впереди!
Железы внутренней секреции начинают синтезировать гормоны роста и полового развития. Именно сейчас плод с мужской X-хромосомой обзаведется зачатками первичных мужских половых органов.
Оформляется лицо. На хорошем УЗИ-сканере будут видны глазницы и веки, ушные раковины, подбородок. Детально рассмотреть черты лица не получится, так как на этой стадии внутриутробного развития голова плода прижата к груди.
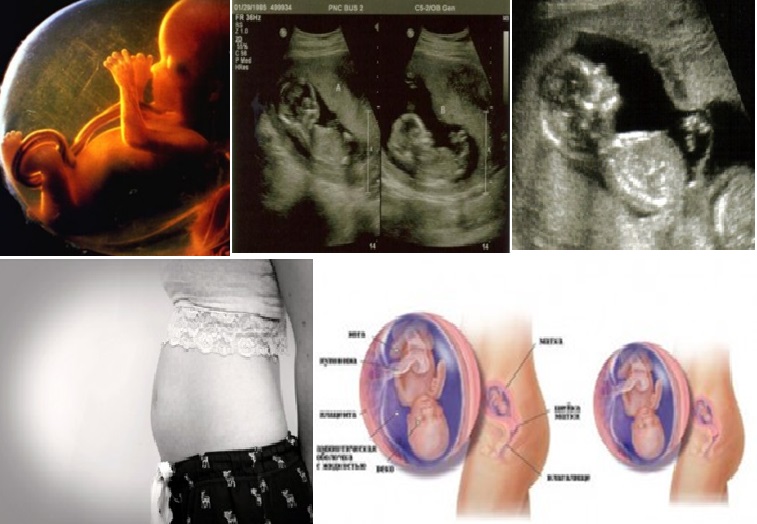
Фото УЗИ ребенка на 12 неделе беременности
Это очень важный период, поскольку гинеколог направляет женщину на первый скрининг. Он включает УЗИ и биохимический анализ венозной крови на гормоны. Ультразвуковое исследование в это время очень информативно и позволяет определить ряд врожденных патологий.
Визуально на фото видны такие особенности плода:
- хорошо просматриваются глаза (они обычно закрыты), нос малыша и другие черты лица;
- ребенок может открывать рот и глотать околоплодные воды;
- размеры плода все еще непропорциональны, но все части тела сформированы;
- в области половых органов происходит гипотрофия мошонки у мальчиков или гипертрофия половых губ у девочек (по этим признакам можно определить пол);
- движения плода хаотичные.
Скрининг на 12 неделе позволяет определить ряд патологий внутриутробного развития. Для этого аппарат УЗИ проводит ряд автоматизированных замеров. На основе этих измерений производят оценку формирования плода.
В этот период обязательно определяют такие параметры:
- длина плода;
- длина бедра;
- окружность живота;
- обхват головы;
- копчико-теменной размер (КТР) – длина от темечка до копчика;
- бипариетальный размер (БПР) – размер от одного виска до другого;
- толщина воротникового пространства;
- объем грудной клетки;
- вес плода (рассчитывается исходя из замеров).
Сопоставить эти данные и выявить патологию может только врач. Если специалист подозревает врожденное заболевание, назначают дополнительный хромосомный анализ.