Лечение
Астматический бронхит у детей и взрослых относится к классическим расстройствам Слизь и Слизь-Ветер. Врачи нашей клиники имеют большой опыт успешного лечения таких заболеваний.
1-й этап. Диагностика.
На первом этапе врач подробно исследует дисбаланс, который произошел в организме. Он детально расспрашивает об истории болезни, характере питания, образе жизни, фиксируя проявления дисбаланса Ветра и Слизи по внешним признакам, психоэмоциональным проявлениям, обязательно выслушивает дыхание.
2-й этап. Лечебный курс.
Курс лечения состоит из комплексных сеансов, которые включают несколько процедур, на фоне приема фитопрепаратов, коррекции питания.
1. Моксотерапия.
Это основной метод лечения хронического бронхита, кашля, астматического бронхита и бронхиальной астмы. Прогревание биоактивных точек выполняется полынными иглами или горячими, тлеющими конусами (полынными, угольными).
Схема рефлексотерапии определяется индивидуально на основе наработанных, хорошо показавших себя методик.
Благодаря этой процедуре:
- проходит воспаление в бронхах и других органах дыхания,
- нормализуются выработка слизи и ее свойства,
- прекращаются приступы кашля, реакция на аллергены или иные провоцирующие факторы,
- повышается местный и общий иммунитет,
- просвет дыхательных путей восстанавливается, проходит одышка,
- дыхание становится свободным, глубоким и чистым.
2. Иглоукалывание.
Эта процедура устраняет нервный фактор развития астматического бронхита, улучшает психоэмоциональный баланс, восстанавливает свободное движение энергии по меридианам тела, улучшая энергетику тела. Благодаря этой процедуре исчезают спазмы дыхательных путей, становится свободным дыхание.3. Фитопрепараты
Тибетские и китайские фитопрепараты устраняют воспаление, повышают местный иммунитет и восстанавливают баланс иммунной системы в целом, помогает прекращению приступов кашля, аллергических реакций, улучшают психоэмоциональное состояние.
Дополнительно могут использоваться коррекция питания, вакуум-терапия, стоунтерапия, массаж и другие методы для достижения максимального общего лечебного эффекта.
Лечение обструктивного бронхита у детей
Лечение бронхиолита, острого или повторного эпизода рецидивирующего обструктивного бронхита — одна из серьёзных неотложных ситуаций. Поэтому прежде всего доктор должен решить, где будет лечиться ребёнок: в стационаре или в амбулаторных условиях, т. е. на дому.
Показаниями для госпитализации являются:
- возраст малыша до года;
- тяжёлая степень обструкции;
- наличие тяжёлой сопутствующей патологии;
- отягощённый преморбидный фон (рахит, недоношенность, перинатальная энцефалопатия и др.);
- асоциальная семья.
Во всех остальных случаях ребёнок может лечиться амбулаторно.
Основные принципы терапии :
- Этиотропное лечение — направлено на борьбу с причиной развития болезни. Может включать противовирусные и при необходимости иммунотропные препараты. Использовать их в рутинной практике Союз педиатров России не рекомендует, но при наличии признаков гриппа их применение оправдано . Антибактериальные средства могут назначать только при развитии бактериальных осложнений или активации внутренней микрофлоры.
- Патогенетическая терапия — подавляет механизмы, ведущие к обструкции бронхов. Показаны ингаляции с селективными бронхолитиками или ингаляционными глюкокортикостероидами через специальное устройство — компрессорный небулайзер.

- Симптоматическая терапия — приём жаропонижающих препаратов.
- Улучшение дренажной функции бронхов и уменьшение вязкости мокроты. Для разжижения секрета и ускорения его выхода из бронхов показаны муколитики, мукокинетики, употребление достаточного количества жидкости. Отхождению мокроты также способствует перкуссионный массаж грудной клетки, вибромассаж и постуральный дренаж — принятие специального положения, особенно после ингаляции.
Показан полупостельный режи, обильное питье (отвары, морсы, травяные чаи) и гипоаллергенная диета (в основном молочная и растительная пища). Комнату больного нужно регулярно проветривать, ежедневно проводить в ней влажную уборку и увлажнять воздух, чтобы облегчить дыхание и отхождение мокроты.
Если уровень кислорода в крови меньше 90 %, требуется кислородотерапия. Кислород подаётся через носовые катетеры или в кислородной палатке.
Отсасывание слизи из бронхов показано при густой, вязкой мокроте, слабом откашливании и утомлении грудных мышц. Проводится в условиях стационара с помощью электроотсосов и откашливателей.
Среди возможных осложнений, связанных с лечением, наиболее частыми являются:
- индивидуальная непереносимость того или иного препарата;
- побочные действия назначенного средства;
- передозировка препарата при несоблюдении правил его приёма .
Бронхит у детей: лечение
Бронхит у детей: лечение должно проводится как можно раньше, комплексными методами, которые включают назначение лекарственных средств, постурального дренажа и методов физиотерапии.
Основными методами лечения являются назначенные лекарства, которые имеют свои возрастные ограничения, спектр противопоказаний и наличие побочных реакция, а так же совершенно безвредная физиотерапия.
Методы физиолечения применимы уже очень давно, нашли широкое распространение в лечении заболеваний любой системы организма человека, являются безопасными (при соблюдении мер предосторожности в использовании аппаратов), а так же применимы у маленьких детей.
Бронхит у детей: лечение основано на удалении возбудителя или провоцирующего агента, устранение основных симптомов заболевания, а так же способствует регенеративным процессам в тканях бронхиального дерева.
Бронхит у детей: лечение методами физиотерапии показано так же с целью реабилитации после перенесенных воспалительных заболеваний дыхательных путей.
Данные применяемые физические факторы способствуют улучшению кровоснабжения, питания и нервной регуляции в области бронхиального дерева.
Классификация и стадии развития обструктивного бронхита у детей
В отечественной литературе выделяют три формы обструктивного бронхита :
- бронхиолит;
- острый обструктивный бронхит;
- рецидивирующий обструктивный бронхит (при бронхолёгочной дисплазии, обструктивном бронхиолите и др.) .
Все они отличаются и симптомами, и патогенетическими изменениями. Однако в зарубежной литературе обструктивный бронхит и бронхиолит часто описывают вместе, так как обе формы заболевания протекают с обструкцией бронхов .
Бронхиолит в основном возникает у детей до 2 лет в ответ на респираторно-синцитиальную инфекцию, реже — на риновирусы. Развивается постепенно на фоне поначалу нетяжёлой ОРВИ, но в дальнейшем переходит в более тяжёлую форму, приводя к дыхательной и сердечной недостаточности .
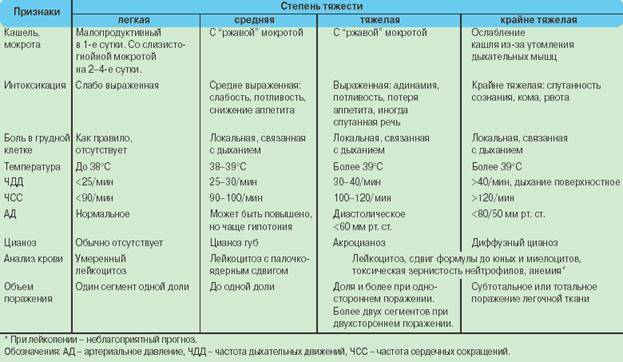
Для бронхиолита характерно обилие влажных мелкопузырчатых и трескучих хрипов как на вдохе, так и на выдохе, т. е. ярко выражена картина «влажного лёгкого». При нарастании выраженной одышки (увеличении числа дыхательных движений до 70-80 раз в минуту) дыхание становится поверхностным, влажных мелкопузырчатых и трескучих хрипов становится меньше. Слышен усиленный вдох, заметно раздуваются крылья носа, нарастают симптомы острой сердечной недостаточности: кашель, тахикардия , побледнение кожи, увеличение печени.
Острый обструктивный бронхит чаще возникает у детей 3-5 лет, хотя может встречаться и в более старшем возрасте. Его развитие связывают с вирусами парагриппа 3-го типа, аденовирусами, вирусами гриппа и атипичными возбудителями. Развивается как постепенно, так и более остро: с повышения температуры тела до 38-39 °С, насморка, заложенности носа и кашля. Постепенно нарастает дыхательная недостаточность с увеличением частотой дыхания до 40-60 раз в минуту. Ребёнку становится тяжелее дышать, поэтому организм подключает к этому процессу мышцы шеи и плеч. Появляются свистящие хрипы на выдохе.
Выдох затруднён и удлинён. При простукивании в проекции лёгких возникает звук, похожий на шум при поколачивании по пустой коробке. На выдохе чаще выслушиваются рассеянные сухие свистящие хрипы, на вдохе — влажные мелкопузырчатые, т. е. эффект «влажного лёгкого» при остром обструктивном бронхите можно не услышать.
Рецидивирующий обструктивный бронхит может возникать с первого года жизни и затем в любом возрасте. Развивается чаще в ответ на длительное нахождение в организме цитомегаловируса, вируса Эпштейна — Барр, вируса герпеса 6-го типа и микоплазмы. Реже он может быть связан с обычными респираторными вирусами. Нередко встречается сразу несколько причинных вирусов, особенно у часто и длительно болеющих детей.
Обструкция бронхов обычно развивается постепенно: на фоне нормальной или субфебрильной температуры (до 38 °С) с небольшой заложенностью носа, насморком и редким покашливанием. Одышка выражена незначительно, частота дыхания редко превышает 40 движений в минуту. Общее состояние ребёнка практически не страдает.
При простукивании отмечается лёгочный звук с лёгким коробочным оттенком. При выслушивании характерны рассеянные сухие свистящие хрипы на фоне подчёркнутого выдоха, влажные хрипы на вдохе необильные или вовсе отсутствуют.
По течению бронхообструктивного синдрома выделяют:
- острый бронхит — синдром присутствует до 10 дней;
- затяжной бронхит — синдром сохраняется от 10 дней и более;
- рецидивирующий бронхит — синдром повторяется 3-6 раз в год;
- непрерывно рецидивирующий бронхит — частота и тяжесть синдрома повторяются более 6 раз в год .
Симптомы астмы у детей
Что же такое астма у детей?
Признаки заболевания складываются из особенностей детского возраста и изменений стенок бронхов, которые возникают в результате аллергического воспаления.
Приступ бронхиальной астмы всегда начинается с выраженного сухого кашля, который приводит к чувству нехватки воздуха (одышка).
Далее развивается сильное стеснение в грудной клетке и удушье.
Перед приступом может возникать заложенность носа, зуд на коже и другие проявления аллергических реакций.
Очень редко в раннем возрасте выставляется диагноз бронхиальная астма. Симптомы у ребенка могут проходить через определенный промежуток времени.
Осложнения обструктивного бронхита у детей
Острый обструктивный бронхит может переходить в рецидивирующий и непрерывно рецидивирующий бронхит (не путать с хроническим бронхитом — это совсем другая форма болезни), особенно на фоне постепенно формирующейся вторичной гиперреактивности бронхов. Её развитие нередко связывают с повторным или длительным воздействием различных факторов: пассивным курением, недолеченными инфекциями, переохлаждением или перегреванием, частых контактов с больными ОРВИ и др.
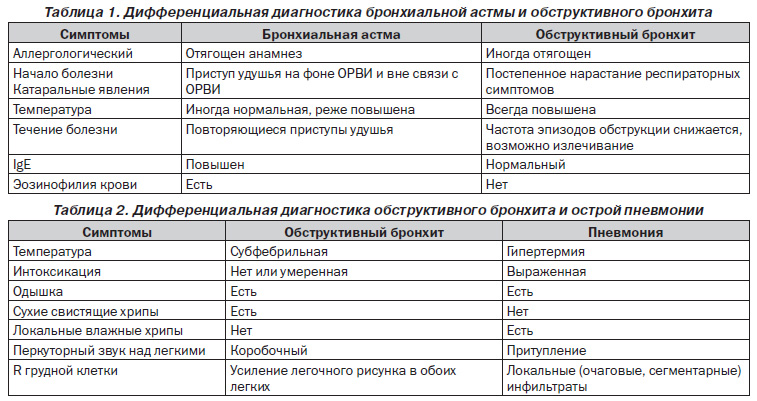
У детей до трёх лет острый обструктивный бронхит или бронхиолит могут осложняться развитием пневмонии . Это связано с особенностями анатомии и иммунитета, гиподинамии, и обилия густой мокроты и значительного снижения скорости её выведения из лёгких. Она, как пробка, закрывает просвет бронха, нарушается вентиляция поражённого сегмента. К этой картине присоединятся патогенная бактериальная флора. В итоге развивается воспаление лёгких.
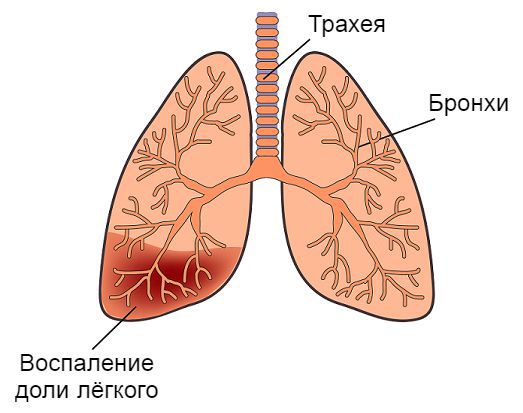
Пневмония при обструктивном бронхите у детей встречается редко. Ей подвержены недоношенные, незрелые, травмированные и ослабленные повторными ОРВИ дети . При её развитии должны настораживать симптомы интоксикации: нарастающая вялость, сонливость, снижение аппетита, повышение температуры тела до 38-39 °C. При простукивании в проекции поражённого сегмента лёгких наблюдается укороченный лёгочный звук, выслушиваются трескучие влажные хрипы.
Кто такой аллерголог-иммунолог?
Аллерголог иммунолог – врач, занимающийся диагностикой, лечением и профилактикой аллергических реакций у детей в возрасте от рождения до 18 лет. Узкопрофильный специалист изучает причины и механизм развития патологии, в зависимости от степени выраженности и тяжести течения заболевания подбирает индивидуальный план терапии, который при необходимости корректирует.
Согласно статистическим данным, в детском возрасте чаще всего диагностируются такие виды аллергий:
- В возрасте от рождения до 3-х лет. Малыши в основном страдают атопическим дерматитом, крапивницей, отеком Квинке. Как правило, такие аллергические проявления развиваются на фоне пищевых аллергий.
- В возрасте от 3-х лет. По мере развития иммунной защиты пищевая аллергия понемногу отступает, однако вместо нее ребенок сталкивается с бытовой и пыльцевой формами, которые сопровождаются респираторными реакциями: аллергическим ринитом, бронхообструктивными синдромами. При отсутствии адекватной терапии и профилактики на фоне заболевания развивается бронхиальная астма.
В многопрофильной клинике «Президент-Мед» вашим ребенком будут заниматься настоящие профессионалы. Наши специалисты, работающие в области педиатрии, регулярно проходят обучения, посещают медицинские формы, участвуют в конференциях, что позволяет им постоянно развиваться в профессиональном плане и проводить лечение маленьких пациентов по современным протоколам с применением новейших технологий и методик.
Симптомы обструктивного бронхита у детей
Клинические проявления обструкции нередко начинаются с повышения температуры до 37-39 °С и катаральных явлений, таких как насморк, заложенность носа, редкое покашливание. У ребёнка 1-3 лет могут появиться признаки нарушения пищеварения: отрыжка, урчание в животе, понос и др. Все эти симптомы беспокоят пациента на протяжении 1-3 дней.
Начало заболевания может быть острым. При этом симптомы чаще возникают вечером или ночью: ребёнок просыпается от приступа грубого кашля, шумного дыхания и затруднённого выдоха. В случае постепенного развития болезни вышеописанные симптомы обструкции появляются плавно, через 2-3 дня, на фоне нормальной температуры тела, но иногда могут развиться в первые сутки.
Далее присоединяется одышка с участием мышц шеи, плеч и диафрагмы. Ребёнок может быть возбуждённым, беспокойным. Его кожа бледнеет, появляется мраморный рисунок, носогубный треугольник синеет.
Внимательная мама нередко может самостоятельно заподозрить развитие обструктивного бронхита у ребёнка по следующим симптомам:
- кашель со скудной, плохо отходящей мокротой (иногда кашель бывает мучительным и приступообразным);
- свистящие хрипы на выдохе и шумное дыхание, которые усиливаются при кашле, плаче или общем беспокойстве ребёнка;
- участие мышц шеи, плеч и диафрагмы во время дыхания, втягивание межрёберных промежутков и других уступчивых мест грудной клетки;
- раздувание крыльев носа;
- нарастание бледности кожи, появление мраморного окраса;
- учащение дыхания и пульса;
- увеличение шейных лимфоузлов (не всегда).
Стихает бронхообструкция через 5-7 дней по мере уменьшения воспаления в бронхах.
Жалобы
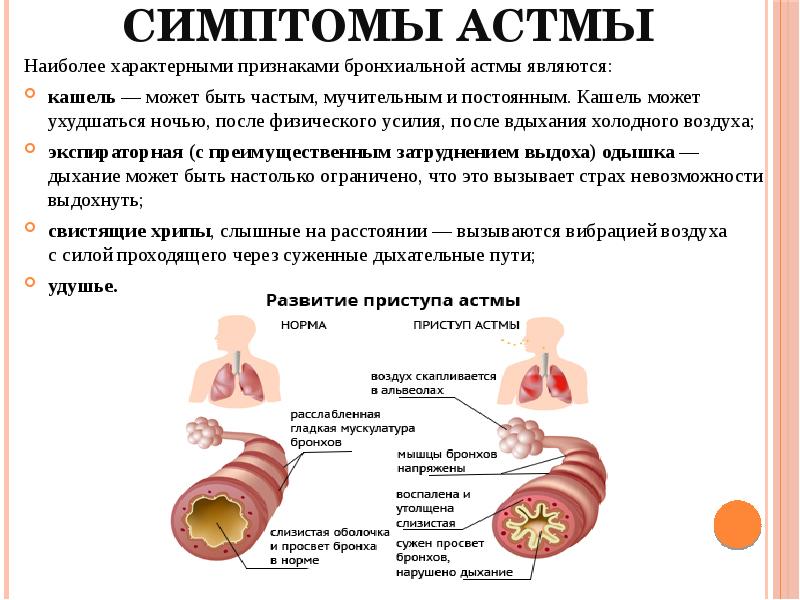
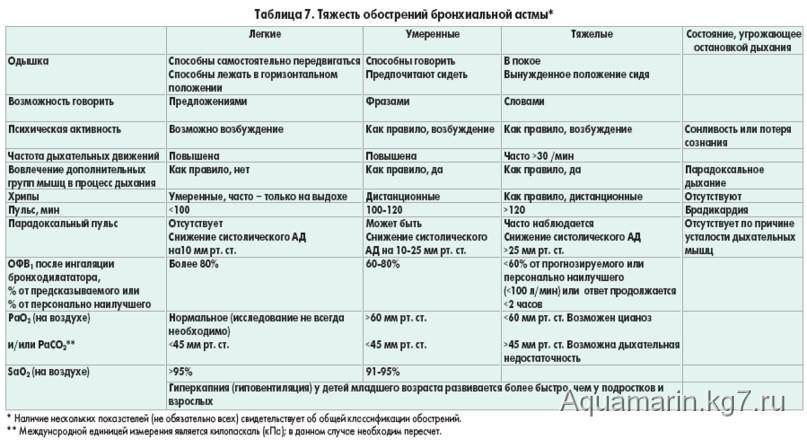
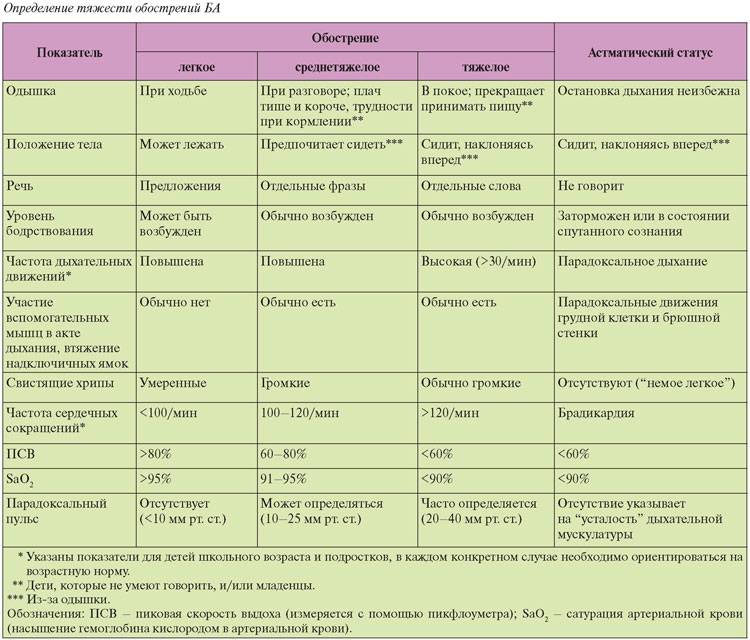
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Чем лечит аллерголог-иммунолог?
Детский аллерголог занимается лечением таких распространенных аллергических заболеваний:
- Атопический дерматит. Детская экзема – хроническое воспалительное дерматологическое заболевание, главным симптомом которого является зуд, высыпания на коже, отек. У большинства детей патология развивается в возрасте до 5 лет. Наиболее распространенные экзогенные факторы, способствующие развитию экземы: пищевые продукты, воздушные аллергены, химические продукты, некачественная ткань.
- Аллергический контактный дерматит. Представляет собой воспалительную кожную аллергическую реакцию, вызванную факторами внешней среды. При этом контактный дерматит проявляется не сразу, а по истечение времени после контакта с аллергеном. Если своевременно не устранить предрасполагающий фактор (растения, бытовая химия, лекарства, косметика, синтетические ткани), болезнь приобретает хроническое течение.
- Пищевая аллергия. Состояние повышенной чувствительности организма к определенным видам пищи. При этом симптомы патологии могут проявиться даже после употребления небольшого количества пищи. Самое опасное осложнение пищевой аллергии – анафилактический шок.
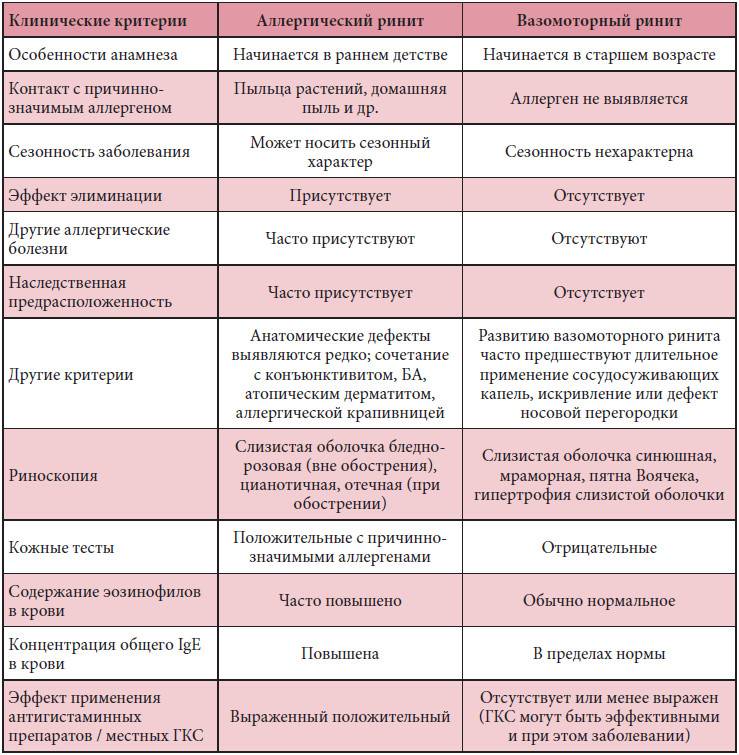
- Аллергический ринит. Распространенная патология в детском возрасте, которая развивается у ребенка при контакте с пыльцой или другими аллергенами в определенное время года или круглый год. Характерные признаки – зуд в носу, чихание, ринорея, заложенность носа, отек слизистой.
- Аллергический конъюнктивит. Острое или хроническое воспаление конъюнктивы, вызванное воздействием аллергенами. Симптомы развиваются непосредственно после контакта с раздражителем. Характерная клиническая картина: зуд, повышенное слезоотделение, мутные выделения из глаз, отек слизистой.
- Поллиноз. Сезонное хроническое заболевание, провоцируемое пыльцой цветущих растений, опыляемых ветром. Поражает преимущественно слизистую верхних дыхательных путей, глаз.
- Атопическая бронхиальная астма. Разновидность бронхиальной астмы, развивающаяся как осложнение на фоне предрасположенности к аллергическим реакциям. Симптомы патологии: затрудненное дыхание, хрипы, приступы мучительного кашля, выделение мокроты. Все перечисленные симптомы развиваются после того, как ребенок проконтактирует с аллергеном.
- Крапивница. Аллергическая реакция в виде кожных высыпаний, развивающаяся в результате гиперчувствительности организма к определенному фактору. В тяжелых случаях крапивница осложняется отеком Квинке.
- Отек Квинке. Опасное аллергическое проявление, требующее неотложной медицинской помощи. Развивается практически сразу после контакта с раздражителем. Симптомы патологии: отек лица или других частей тела, жжение кожи, удушье, кашель, проблемы с дыханием.
Приступ бронхиальной астмы
Приступ бронхиальной астмы развивается с предвестников заболевание, зачастую после контакта с аллергенами.
Приступ может длиться от нескольких мин до нескольких часов.
Приступ бронхиальной астмы чаще возникает в ночное время.
Во время приступа разворачиваются симптомы астмы у детей, т.е. одышка, удушье, свистящее дыхание и конечно сухой мучительный кашель. В этот период требуется оказания экстренной помощи ребенку.
Для постановки диагноза «астма» у детей проводят ряд диагностических тестов. Исследование функции внешнего дыхания (спирометрия), максимальной скорости выдоха (пикфлуометрия), компьютерная томография, рентгенография легких, общего анализа крови и т.д.
Симптомы аллергии у детей:
Проявления аллергии у детей очень разнообразны, однако существует ряд признаков, появление которых должно насторожить родителей:
- дыхательные пути: частый насморк и чихание, кашель, покраснение горла, слезоточивость, отечность носа
- кожные покровы: покраснение, опухание разных частей тела, крапивница, зудящая кожа, сухость и шершавость, трещины, в том числе и на языке, отечность век
- желудочно-кишечный тракт: вздутие живота, понос с выделением слизи, покраснение ануса, недостаточная прибавка веса, боли в животе
Любое из этих проявлений является поводом для обращения к детскому аллергологу – только специалист может дифференцировать заболевание и назначить правильное лечение.
Симптомы бронхиальной астмы у детей
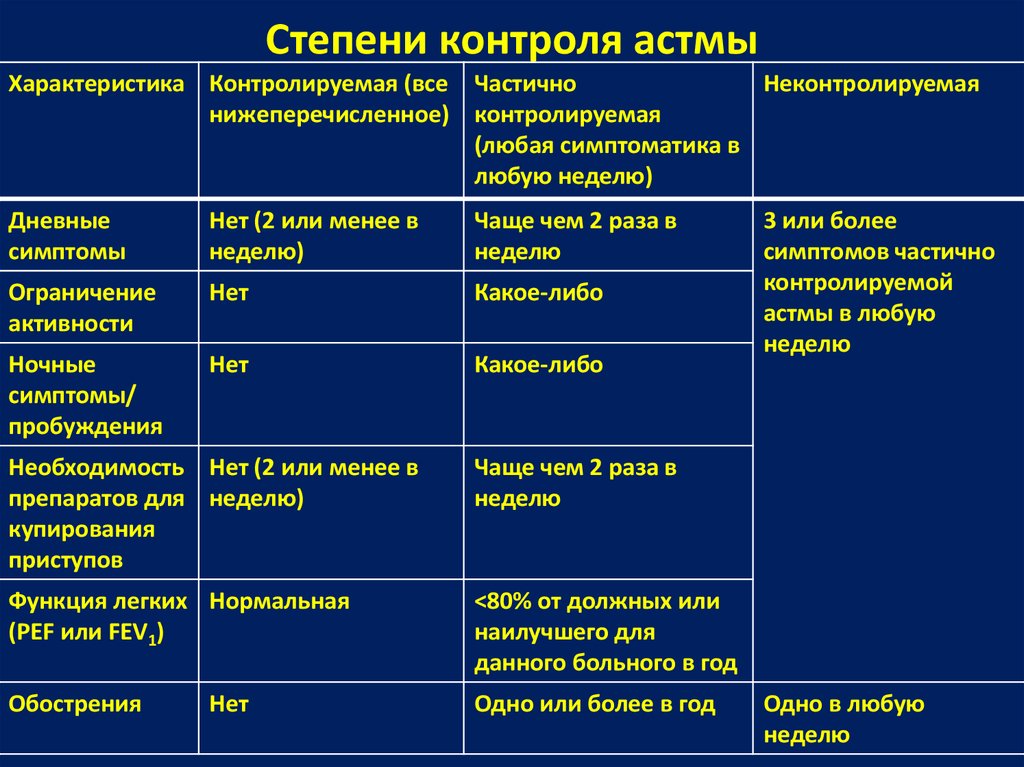
Симптомы бронхиальной астмы могут проявляться как в слабой, так и в сильной форме. Во время приступа бронхиальной астмы выраженность симптомов значительно усиливается.
К типичным симптомам бронхиальной астмы относятся:
- ощущение нехватки воздуха (иногда «хватание ртом» для вдоха);
- стеснение в груди, как будто ее стягивает пояс;
- хрип (могут быть свистящие звуки, сопровождающие дыхание ребенка);
- кашель, особенно ночью и ранним утром;
- обострения, спровоцированные физическими упражнениями, контактом с аллергенами или другими раздражителями.
У разных детей бронхиальная астма имеет различные проявления. У ребенка может проявляться один или несколько указанных выше симптомов. Если ночью или во время физической нагрузки выраженность симптомов усиливается, это может означать, что бронхиальная астма у вашего ребенка недостаточно контролируется. В этом случае необходимо показать ребенка врачу.
Приступ бронхиальной астмы у ребенка
Тяжелый приступ астмы обычно развивается медленно и переходит в серьезную фазу в течение 6-48 часов. Однако у некоторых детей обострение происходит быстрее. Необходимо тщательно следить за признаками ухудшения состояния ребенка:
- дыхание у ребенка становится более хриплым и затрудненным, усиливается стеснение в груди;
- ингалятор неотложной помощи (как правило, во флаконе с голубой маркировкой) не помогает так хорошо, как обычно;
- уменьшается пиковая скорость выдоха (подробнее — в разделе ).
Если состояние ребенка ухудшается, нельзя ни в коем случае бездействовать. Необходимо обратиться к лечащему врачу или в клинику, либо следовать указаниям индивидуального плана лечения бронхиальной астмы, который ранее составил доктор.
Признаки тяжелого приступа астмы:
- ингалятор неотложной помощи не снимает симптомы вообще;
- чрезвычайно сильно выраженные и длительные симптомы (хрипы, кашель, стеснение грудной клетки);
- дыхание очень частое, и ребенку не хватает воздуха,
чтобы закончить фразу на одном дыхании или чтобы говорить или есть вообще;
- частый пульс;
- ощущение волнения или беспокойства;
- посинение губ или ногтей.
Причины появления аллергии у детей:
У детей наиболее распространена пищевая аллергия. В большинстве случаев аллергическая реакция связана с неправильным питанием матери во время беременности, а также во время кормления грудью. Провоцирующим фактором могут стать частые простуды. При простудных заболеваниях повреждаются слизистые оболочки носоглотки, что облегчает проникновение аллергенов в организм. В результате развивается так называемая бытовая или эпидермальная аллергия.
В весенний период организм атакует пыльца цветущих растений, что может привести к развитию поллиноза – пыльцовой аллергии. Родителям следует знать о том, что раннее обращение к детскому аллергологу позволяет предотвратить развитие столь серьезного заболевания, как бронхиальная астма.
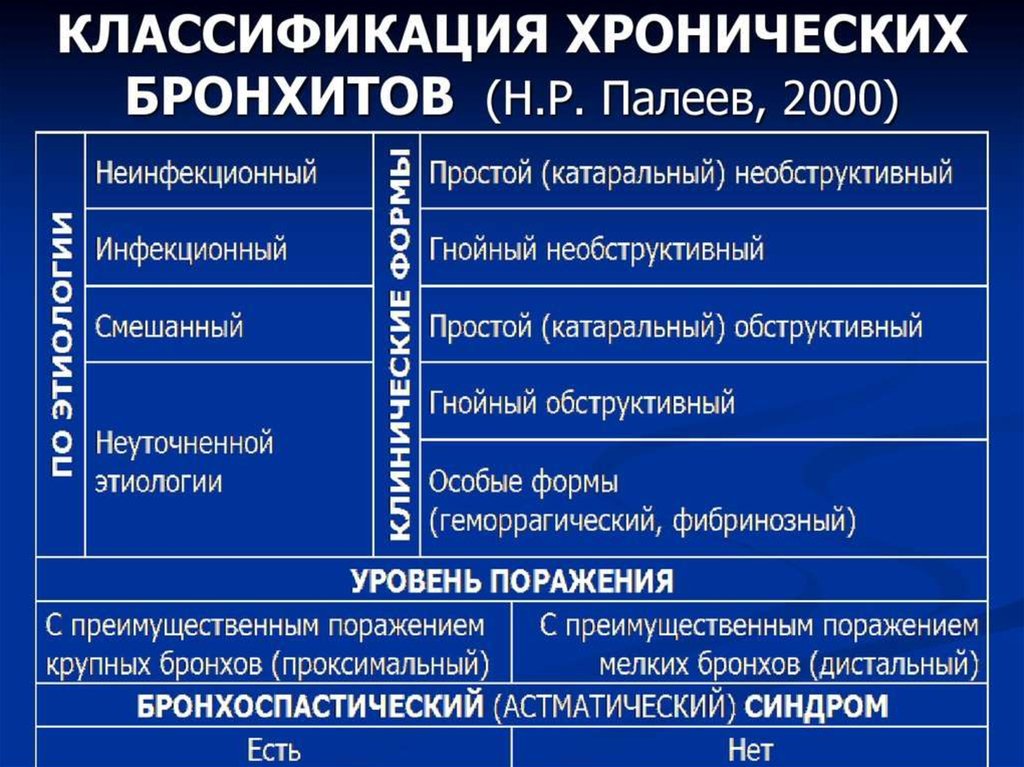
Причины возникновения бронхита
Бронхит это заболевание, связанное с воспалением ткани бронха, вызываемое бактериями, вирусами, бактериально – вирусными ассоциациями или же атипичной флорой.
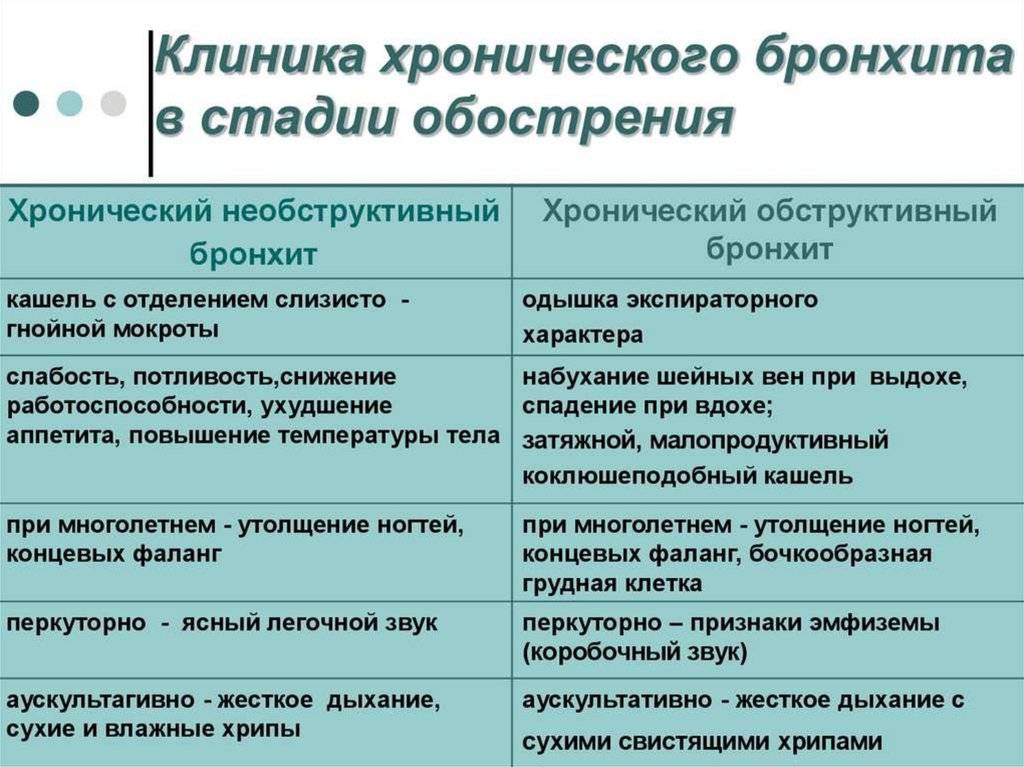
Бронхит у детей часто носит острый характер, но может иметь и хроническое течение.
Острый бронхит у детей продолжается примерно 10 – 21 день, хронический более 3 месяцев, иногда возникает рецидивирующий бронхит, который повторяется трижды в год.

Инфекционные агенты, которые могут быть бактериальными, вирусными, вирусно-бактериальными, атипичными (грибки, простейшие, внутриклеточные микроорганизмы). Основная часть таких организмов приникает в результате попадания инородных предметов в дыхательные пути малыша.
Анатомо-физиологические особенности строения дыхательных путей ребенка младшего возраста: узость голосовой щели, избыточное кровообращение, слабость связочного аппарата, наличие рахлой ткани в области дыхательных путей, узость бронхов, повышенная реактивность слизистой оболочки в ответ на раздражающее влияние;
Основными вирусами, вызывающими острый бронхит у детей, являются: вирусы гриппа, парагриппа, адено- и риновирусы. При попадании таких агентов, наличии провоцирующих заболевание факторов происходит развитие заболевания, при этом микроорганизмы вызывают гибель клеток бронхиального дерева, что формирует благоприятные условия для присоединения другой патогенной микрофлоры.
Вначале формируется очаг воспаления, который усугубляется нарушением кровоснабжения в данной области, нарушение нервной регуляции и питания тканей, что формирует распространения воспалительного процесса.
Бронхит опасное заболевание, поскольку может привести к развитию обструкции или закупорки дыхательных путей, что полностью затрудняет дыхание у малыша.