Что делать, если не помогает?
фитонциды, вырабатываемые хвойными деревьями, а также содержащиеся в чесноке.
Если бронхит не улучшается с помощью антибиотиков, следует исключить следующие обстоятельства и состояния:
Назначенный препарат не действует на микроорганизмы. Это происходит при приеме неправильного антибиотика, неполной диагностике и недостаточном анализе симптомов. В результате нанесенное антибактериальное средство не подавляет рост и размножение бактерий. В таких случаях рекомендуется провести подробное общее исследование крови для определения степени воспаления и сдвига лейкоцитарной структуры. Также выполните бактериальный посев мокроты на бактериальную флору и чувствительность к антибиотикам. Чаще приходится назначать антибиотик другой группы.
Устойчивость микроорганизмов к применяемому антибиотику. Это происходит, когда бактерии обладают естественной устойчивостью к препарату, а также когда заранее прописаны противомикробные препараты. Если антибиотик принимался слишком часто в последние месяцы из-за других заболеваний или рецидивирующего бронхита, эффективность антибиотика снижается.
Если его принимают нерационально, не соблюдая предписанный режим. Антибактериальные средства следует принимать в дозе, которая соответствует весу пациента, степени тяжести течения бронхита. Пить или давать лекарства через равные промежутки времени в течение дня, а не дня. Лечение не следует прекращать или прекращать преждевременно.В этих условиях при лечении бронхита антибиотики не помогают, у бактерий вырабатывается иммунитет, и болезнь становится труднее лечить.
Антибактериальный препарат назначают нерационально. Поэтому при вирусном, аллергическом, обструктивном, астматическом бронхите эти препараты не помогут. В таких случаях необходимо провести специальные исследования для подтверждения другой этиологии бронхита: тест на иммуноглобулин Е, спирогограмму, тесты на аллергию
Важно собрать повторные аллергологические анамнезы, чтобы исключить воздействие профессиональных вредностей, курение, наследственную предрасположенность.
Осложнения бронхита развились и требуют пересмотра лечения, рентгенологической диагностики. Например, постоянный жар и кашель могут быть признаком бронхита и пневмонии.
При наличии кашля и сохранении температуры более 3 недель в первую очередь следует исключить туберкулез, а также ВИЧ и новообразования, инородное тело.
Противовоспалительные
Длительный прием антибиотиков, а в некоторых случаях с первых дней терапии, приводит к развитию дисбактериоза (расстройства пищеварения, вызванные поражением микрофлоры кишечника). Это нарушение может привести к тяжелым последствиям, особенно у детей. Поэтому такие заболевания следует предотвращать, употребляя продукты, богатые полезными бактериями (чаще всего молочные продукты с приставкой «био») или лекарственные препараты (пре- и пробиотики).
Препараты этой серии относятся к патогенетической терапии. Они разрушают звенья патологических процессов, что приводит к снижению интенсивности воспалительных явлений.
Классификация
По группам
1) бета-лактамы.
1.1 Пенициллины.
- Первое поколение. Природные или природные антибиотики: традиционные бензилпенициллин, феноксиметилпенициллин и бициллины — препараты длительного действия.
- Второе поколение. Пенициллиназы (бактериальные ферменты) резистентные агенты: оксациллин, метициллин. Эффективен против золотистого стафилококка MSSA.
- 3-е поколение: ампициллин и амоксициллин.
- Четвертое: карбоксипенициллины (антисезерогены).
- Пятый: уреидопенициллины — эффективны против Pseudomonas и другой грамотрицательной флоры.
- Шестое: антибиотики второго поколения с ингибиторами бета-лактамаз (Флемоксин солютаб, Аугментин, Амоксиклав).
1.2 Цефалоспорины.
- 1 поколение: активен в отношении стафилококков и стрептококков (цефазолин, цефалексин).
- Второе поколение: цефокситин (Анаэроцеф), цефаклор, цефуроксимаксетил (Зиннат)) — против стафилококков, стрептококков, грамотрицательных палочек.
- Третье: цефтриаксон (Биотраксон, Медаксон), цефотаксим (Цефабол, Цефотекс), цефтибутен (Цедакс), цефиксим (Иксим люпин). Повышенная активность в отношении грамотрицательной флоры.
- В-четвертых: значительная антисинегноидная активность цефтазидима, цефоперазона.
- Пятое: цефтобипрол.
1.3: Монобактамы.
- Монобактамы (азтреонам). Высокоэффективен против Pseudomonas aeruginosa и другой грамотрицательной флоры.
- Карбапенемы (меропенем, имипенем). Новое поколение бета-лактамов, активных против большинства устойчивых растений, включая метициллин-устойчивый золотистый стафилококк (MRSA).
2. Макролиды и азалиды.
- Первое поколение (эритромицин).
- Второе поколение, средней продолжительности действия: джозамицин (Вильпрафен), рокситромицин (Рулид), кларитромицин (Клацид, Фромилид) и спирамицин, мидекамицин.
- В-третьих, азитромицин пролонгированного действия (Сумамед), хемомицин (Хемомицин).
Три: аминогликозиды (амикацин, гентамицин).
Амфеникол (тиамфеникол, лефомицетин).
5. Линкозамиды (клиндамицин, линкомицин).
6. Анзамицин (рифампицин).
7. Полипептиды, гликопептиды (полимиксин, ванкомицин).
8. Фторхинолоны.
- Первое поколение — против инфекций мочевыводящих путей.
- Второе поколение — инфекции дыхательных путей: левофлоксацин (Таваник, Леволет Р), ципрофлоксацин (Ципролет, Цифран).
- Тетрациклины. Доксициклин — резервный антибиотик длительного действия при бронхите (Юнидокс солютаб, Кседоцин (Xedocine)).
- Сульфаниламиды: сульфаметоксазол, триметоприм (бисептол). Активен против всех бактерий, кроме Pseudomonas aeruginosa.
По спектру
1. широкий спектр. Препараты активны в отношении большинства грамположительных и грамотрицательных бактерий. К ним относятся пенициллины 3-6 поколений, цефалоспорины 2-3 поколения, карбапенемы и тетрациклины, макролиды 2 и 3 поколения, 2 фторхинолона.поколение, сульфаниламиды.
2. Узкий спектр действия: пенициллины 1 и 2 поколения, цефалоспорины 1 и 4 поколения, линкозамиды — против стафилококков и стрептококков, монобактамы 5 поколения и цефалоспорины — против грамотрицательных бактерий.
По характеру действия на бактерии
1. Бактерицидный, губительный для клетки. В эту группу входят пенициллины, цефалоспорины, фторхинолоны, аминогликозиды и полипептиды, сульфаниламиды.
2. Бактериостатические, подавляют рост и размножение микроорганизмов: макролиды, тетрациклины.
По механизму действия на клетку
1. Препараты, инактивирующие выработку компонентов стенки: бета-лактамные антибиотики (пенициллины, цефалоспорины, монобактамы, карбапенемы, гликопептиды).
2. антибактериальные средства, подавляющие функции важнейшей внутриклеточной структуры — цитоплазматической сети (полиенов и полипептидов).
3. Препараты, подавляющие биосинтез белков в бактериальной клетке (тетрациклины, макролиды, аминогликозиды, линкозамиды).
4) антибиотики, подавляющие выработку определенных нуклеиновых кислот, необходимых для синтеза белка (рифампицин).
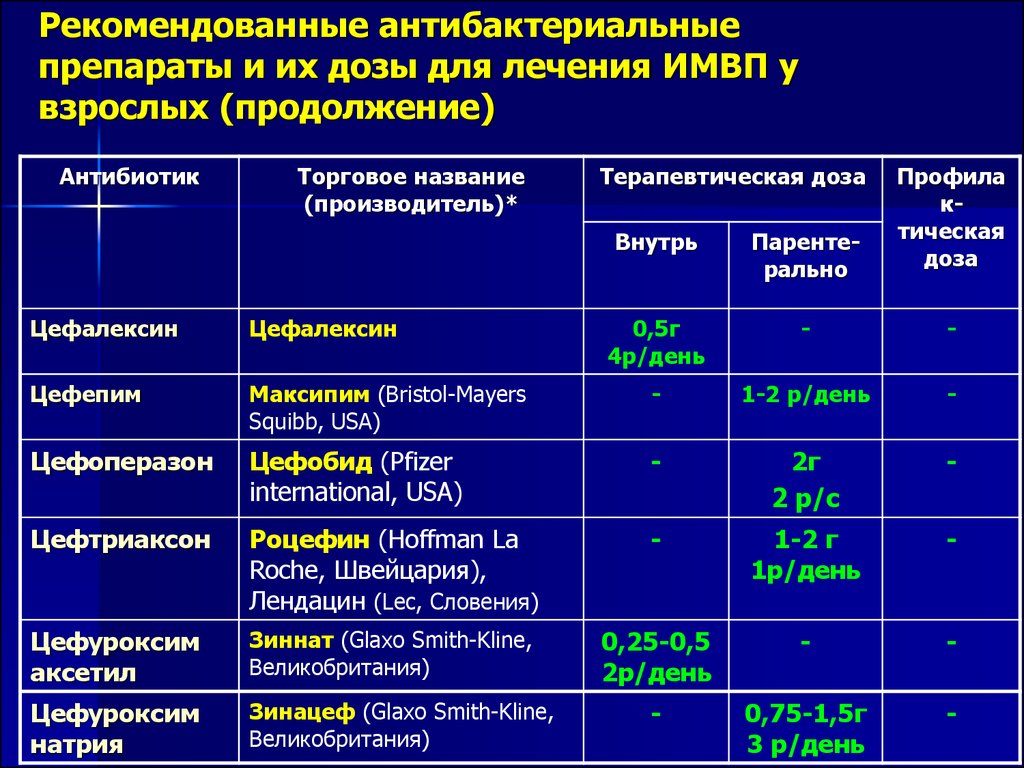
Названия таблеток, наиболее часто применяемых при бронхите, — Аугментин, Флемоклав, Амоксиклав, Зиннат, Азитромицин, Кларитромицин, Рокситромицин, Ципрофлоксацин, Левофлоксацин.
Список популярных инъекционных антибиотиков при бронхите: цефокситин, цефтриаксон, цефотаксим, кроме того, в инъекциях можно использовать фторхинолоны, азитромицин, амоксициллин.
Стоимость лечения аллергического бронхита
Стоимость лечения аллергического бронхита для каждого пациента рассчитывается индивидуально, с учетом таких факторов, как:
- степень запущенности патологии;
- наличие сопутствующих осложнений
- длительность терапии и пр.
С нами дешевле
- Выгодные программы годового прикрепления, ведения беременности, диспансеризации и «check-up» со скидкам от цен прайс-листа до 25%
- Скидки инвалидам, ветеранам, пенсионерам 10%
- Скидка по депозитной программе до 25%
- Скидки по акциям и сезонным предложениям до 50%
Возможности оплаты услуг
Наличная оплата
Безналичный перевод
Оплата картой
Оплата в кредит
Обзор
Бронхит — это воспаление бронхов — дыхательных путей, по которым воздух поступает в легкие.
Бронхи — это главные дыхательные пути легких. Трахея человека (дыхательное горло) в нижней своей части разделяется на два бронха. Они в свою очередь делятся на мельчайшие разветвления внутри легких (бронхиолы).
Стенки бронхов выделяют слизь, которая улавливает пыль и прочие частицы, чтобы предотвратить раздражение. В большинстве случаев бронхит возникает из-за инфекции, вызывающей воспаление и раздражение бронхов, в результате чего они вырабатывают больше слизи, чем требуется. В этом случае ваш организм пытается вывести излишки слизи с помощью кашля.
Чаще всего бронхит проходит в течение 2–3 недель. Этот тип бронхита называется острым. Основной симптом острого бронхита — кашель, иногда с мокротой (слизью) желто-серого цвета. Также может возникать боль в горле, свистящее дыхание и заложенность носа, так как болезнь часто развивается на фоне простуды или гриппа.
В большинстве случаев бронхит легко лечится в домашних условиях, под контролем врача. На время лечения выдается больничный лист сроком 10–14 дней. Госпитализация в больницу не требуется. При появлении симптомов болезни желательно обратиться к врачу-терапевту. При необходимости терапевт отправит вас на консультацию к врачам узких специальностей: пульмонологу, фтизиатру, инфекционисту и прочим.
Без лечения выздоровление может затянуться на несколько недель, кашель, особенно в ночное время, изматывает силы больного, что приводит к ухудшению общего самочувствия и снижению работоспособности. Кроме того, без врачебного наблюдения острый бронхит часто переходит в пневмонию или хронический бронхит форму, который с годами приводит к необратимому снижению функции легких.
Особенно тревожным является появление крови в мокроте. Этот симптом требует обязательного обращения к врачу, так как может быть признаком опасных заболеваний: туберкулеза и рака легких.
В некоторых случаях симптомы бронхита могут быть затяжными. Если симптомы длятся, по крайней мере, 3 месяца, это называется «хронический бронхит». Наиболее распространенная причина хронического бронхита — курение. С течением времени табак наносит непоправимый урон бронхам, из-за чего они воспаляются. От хронического бронхита полностью вылечиться нельзя, но есть ряд лекарств, которые помогают облегчить его симптомы.
Хроническая обструктивная болезнь легких
У больных хроническим бронхитом может развиться другое заболевание, связанное с курением, — эмфизема, при которой воздушные мешочки в легких (альвеолы) повреждаются, и это вызывает одышку.
Если у вас одновременно развивается два заболевания — хронический бронхит и эмфизема, то в таком случае говорят, что у вас «хроническая обструктивная болезнь легких» (ХОБЛ).
Острый бронхит — одно из наиболее распространенных инфекционных заболеваний легких и одна из самых распространенных причин обращения к врачу-терапевту. Острый бронхит возникает у людей всех возрастных групп, но чаще всего он встречается у людей старше 40–50 лет. Пик заболеваемости приходится на зимнее время года. Бронхит часто сопровождает или является осложнением простуды или гриппа.
Осложнения при бронхите
Самым частым осложнением бронхита является развитие воспаления легких — пневмонии.
Примерно у 1 заболевшего бронхитом из 20 возникает вторичная инфекция в одном или обоих легких. Эта инфекция поражает крошечные мешочки, заполненные воздухом (альвеолы). Такой тип инфекции называется пневмония.
Группы людей, более подверженных риску пневмонии:
- пожилые люди;
- курильщики;
- люди с хроническими заболеваниями (например, болезнь сердца, печени или почек);
- люди с ослабленным иммунитетом.
Симптомы пневмонии включают в себя:
- затрудненное дыхание — вдохи частые и неглубокие, возможна одышка даже во время отдыха;
- учащенное сердцебиение;
- повышение температуры тела;
- общее плохое самочувствие;
- потливость и озноб;
- отсутствие аппетита.
Противовирусные
Вирусы — самая частая причина бронхита у детей. В настоящее время не хватает эффективных противовирусных препаратов, за исключением противовирусных препаратов от гриппа. Поэтому этиотропная терапия вирусных инфекций проводится очень редко. Случаи, при которых показана этиотропная терапия:
- Известно, что возбудителем заболевания является вирус гриппа;
- тяжелый курс;
- средней степени тяжести при тяжелой интоксикации;
- раннее детство;
- выраженный иммунодефицит.
Врач решает назначить эти препараты с учетом состояния ребенка и характера течения болезни.
В зависимости от возраста ребенка и других особенностей врач может назначить препараты в виде таблеток, суспензий, сиропов, инъекций и других средств.
Противовирусные препараты могут включать в себя следующие группы препаратов:
Группа
Название препарата
Эффекты
внимание
2) рибавирин (Рибавирин), осельтамивир (Осельтамивир),
3) Занамивир,
4) Реленца,
2) Кипферон,
2) кагоцел (Кагоцел),
3) Цитовир,
4) амиксин (Amixin),
5) бронхо-бронхиальный,
Противовирусная терапия может быть эффективной, но только при ее разумном использовании. Неправильное употребление этих групп препаратов может принести больше вреда, чем пользы.
Симптомы бронхита
Главный симптом бронхита — частое сухое покашливание. Возможно при кашле будет отходить густая желто-серая мокрота, хотя это происходит не всегда.
Кашель может продолжаться ещё несколько недель после исчезновения других симптомов, и вы можете обратить внимание, что стали чувствовать боль в мышцах груди и брюшного пресса при кашле. Другие симптомы при бронхите включают:
Другие симптомы при бронхите включают:
- чувство стеснения в груди;
- нарушение частоты и глубины дыхания, сопровождающееся
чувством нехватки воздуха (одышка);
- хрипы;
- боли в грудной клетке при кашле.
Так как в большинстве случаев острый бронхит развивается на фоне простуды или гриппа, дополнительными симптомами могут быть:
- боль в горле;
- легкая лихорадка и озноб;
- головные боли;
- заложенность носа и придаточных пазух носа (воздухоносных полостей в костях черепа, сообщающихся с полостью носа).
Следует помнить, что вышеперечисленные признаки могут быть проявлениями не только бронхита, но и более тяжелых заболеваний, например, пневмонии (воспаления легких), поэтому важно своевременно обратиться к врачу и не переносить болезнь «на ногах». Как можно быстрее обратитесь к терапевту (а с ребенком — к педиатру), при следующих симптомах:
Как можно быстрее обратитесь к терапевту (а с ребенком — к педиатру), при следующих симптомах:
- кашель очень сильный или не проходит более 3 недель;
- высокая температура не проходит более 3 дней;
- при кашле выделяется мокрота с кровью;
- появляется учащенное дыхание (более 30 вдохов в минуту) или боли в груди;
- вы чувствуете сонливость, у вас «голова как в тумане»;
- у вас уже повторный бронхит;
- у вас хроническое заболевание сердца или легких, например, бронхиальная астма, эмфизема (повышенная воздушность легких), застойная сердечная недостаточность (ослабление сократительной способности сердца, вызывающее застой жидкости в легких) или хроническая обструктивная болезнь легких (заболевание, со временем приводящее к необратимым изменениям в легких).
Недорогие таблетки
При лечении бронхита антибиотиками их часто комбинируют с другими лекарствами, чтобы усилить их действие. В частности, антимикробное средство метронидазол (трихопол-трихопол) проявляет синергизм с антибактериальными средствами в присутствии смешанных культур различных бактерий.
Отечественные препараты, выпускаемые местными фармацевтическими компаниями, а также дженерики позволяют недорого лечить бронхит. Наши российские антибиотики и импортные аналоги лекарств также эффективны в борьбе с патогенной микробной флорой по сравнению с дорогими импортными препаратами. Следует выбирать препараты, выпускаемые крупными фармацевтическими компаниями, которые давно присутствуют на лекарственном рынке.
Например, Экоклав дешевле, чем Аугментин, Цефурус, чем Циннат, Зитролид или Зи-фактор, чем Сумамед, и Лефлобакт, чем Таваник.
- Природные антибиотики, используемые в сочетании с базовым лечением, могут помочь укрепить собственные силы организма и остановить рост бактерий:
- Эритрин содержится в красных кровяных тельцах и может потребляться вместе с гематогеном;
- экмолин, который получают из тканей рыб;
- лизоцим, содержащийся в сыром яичном белке;
Антибиотики
Бронхит и ОРЗ, на фоне которых он развивается, не являются показанием для назначения антибактериальных средств. Это связано с тем, что бактериальная инфекция у детей в большинстве случаев является вторичной по отношению к бронхиту. Поэтому антибиотики применяют только при наличии строгих показаний.
Всемирная организация здравоохранения (ВОЗ) указывает следующие критерии антибактериальной терапии респираторных инфекций у детей:
- кашель;
- сужение межреберных промежутков;
- отказ от еды;
- тахипноэ (учащение дыхания) у детей в возрасте до 1 года более 50 ударов в минуту и у детей старше 40 лет.
Помимо рекомендаций ВОЗ, есть дополнительные постсоветские показания:
- глубокая недоношенность;
- родовая травма;
- гипотрофия;
- госпитализация;
- Высокая температура (39 o C и выше);
- лабораторное подтверждение бактериальной инфекции;
- симптомы сильного воспаления в анализах крови (лейкоцитоз, ускоренный индекс седиментации);
- Расширениеи медленное прогрессирование болезни.
Перечисленные показания не являются исчерпывающими. В любом случае решение о назначении антибиотиков принимает врач, учитывая все особенности пациента и его заболевания.
Список лучших и самых эффективных названий антибиотиков в педиатрии:
Группа
Название препарата
Эффект
внимание
1) ампициллин (Ампициллин),
2) Амоксициллин.
1) Амоксиклав (Амоксиклав),
2) Аугментин,
2) Цефуроксим аксетил,
3) Цефаклор,
2) эритромицин (Erythromycin),
3) кларитромицин (Clarithromycin),
4) Мидекамицин,
5) хемомицин (Hemomycin),
2) левофлоксацин (Levofloxacin),
3) Офлоксацин,
4) моксифлоксацин (Moxifloxacin),
Ваш врач решит, какой антибиотик лучше всего подходит для вашего ребенка
Важно добросовестно соблюдать график, время и дозировку
Несоблюдение правил приема антибиотиков может привести к развитию лекарственной устойчивости у бактерий, что в будущем может привести к тому, что процесс станет хроническим и потребуется больше «тяжелых» антибиотиков.
Требуется полный курс антибактериальной терапии даже после клинического улучшения (без симптомов).
Общая информация
Перечень препаратов, которые назначают для лечения бронхита у детей, устанавливается исходя из клинических симптомов и причин заболевания.
Отхаркивающие средства и муколитики с учетом аллергического состояния ребенка назначают при любом типе бронхита для улучшения очищения бронхов.
Детям с аллергией, наличием бронхоспазма назначают бронходилататоры и гормональные противовоспалительные препараты для снятия одышки.
Бронхит в период простуды в подавляющем большинстве случаев носит вирусный характер. Кашель, повышение температуры тела до 5 дней, отсутствие одышки и выраженные воспалительные изменения в общем анализе крови являются симптоматическими и патогенетическими. Используются иммуномодулирующие препараты, противовирусные препараты, витамины, негормональные противовоспалительные препараты и препараты, улучшающие отхождение мокроты.
Если повышенная температура держится более 5 дней, мокрота становится гнойной, в анализе крови обнаруживается лейкоцитоз — без антибиотиков при бронхите не обойтись. Появление одышки, хрипов, свидетельствующих о непроходимости, на фоне вышеперечисленных симптомов является поводом для срочного назначения антибиотиков.
Обструкция и кашель без температуры при бронхите, тяжелом аллергическом анамнезе, требуют применения бронходилататоров, глюкокортикоидов. Астматический бронхит лечится без антибиотиков.
Общая информация
Антибиотики «трансформировали» инфекционные заболевания с середины прошлого века. С открытием этих лекарств бактериальные инфекции постепенно отошли на второй план, дав вирусам преимущество. Поэтому врачи настоятельно рекомендуют исключить регулярное назначение антибиотиков при распространенном остром бронхите, поскольку воспаление почти всегда изначально вирусное.
Антибиотики для лечения бронхита и пневмонии в настоящее время используются только последних поколений:
- Бета-лактамы с ингибиторами лактамаз — бактериальных ферментов, расщепляющих антибактериальные вещества (пенициллины и цефалоспорины). Ингибиторы включают клавуланат, сульбактам, тазобактам;
- Макролиды 2-го и 3-го поколения;
- Цефалоспорины 2-4 поколения;
- респираторные фторхинолоны.
Один из антибиотиков последнего поколения — тейксобактин (Teixobactin), разработанный в 2015 году. Этот препарат позволяет уничтожать грамположительную флору, в основном стафилококки и пневмококки, устойчивые к применяемым до сих пор антибиотикам. Он действует на клеточную стенку бактерий, по действию аналогичен антибиотику ванкомицину (группа гликопептидов).
Цефтобипрол также является представителем антибиотиков нового поколения, а именно цефалоспоринов пятого поколения. Сильный препарат позволяет уничтожить устойчивую к традиционному лечению флору. Перечисленные меры применимы только к тяжелым инфекциям.
- перорально — таблетки, суспензии;
- парентерально — внутримышечные и внутривенные инъекции;
- ингаляция.
Для усиления внутренней антибактериальной терапии также используются ингаляции через небулайзер.
Одним из популярных препаратов от бронхита является Флуимуцил-антибиотик (Fluimucil-antibiotic IT). Антибактериальный активный ингредиент тиамфеникол (группа амфеникола) имеет широкий спектр действия и уничтожает большинство возбудителей бактериального бронхита.
Вдыхание антибиотиков может помочь при обострениях хронического бронхита, рецидивирующих, а также сложных формах воспаления нижних дыхательных путей. В настоящее время ингаляционные растворы и порошки бывают следующими:
- Колистиметат (полипептид натрия колистиметата);
- тобрамицин (Тобрамицин-гобби, аминогликозид);
- азтреонам-лизин (Aztreonam Lysine, бета-лактам).
Среди новейших форм ингаляционных антибиотиков: левофлоксацин, ципрофлоксацин, фосфомицин и амикацин.
Стандартная схема лечения
Антибиотики при бронхите назначают в следующих случаях:
- мокрота гнойного характера (зеленый цвет, интенсивный желтый цвет, коричневый оттенок, появление неприятного запаха);
- Поддержание высокой температуры тела более 5 дней;
- одышка;
- ярко выраженные симптомы интоксикации;
- пожилым людям при наличии сопутствующей патологии.
Рекомендуется принимать пробиотики одновременно с антибиотиками для поддержания микрофлоры кишечника.
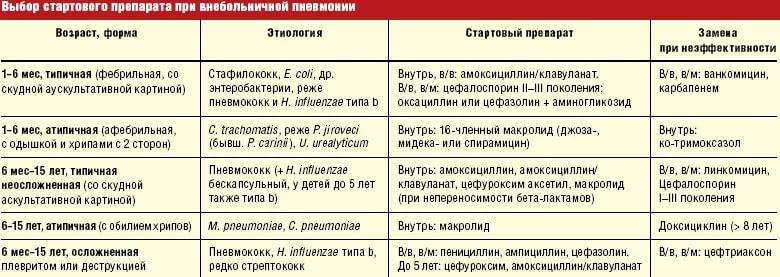
Рецепт антибактериального лечения основан на преобладающем причинном факторе и типе бронхита, который также определяет, сколько дней вам следует принимать антибиотик:
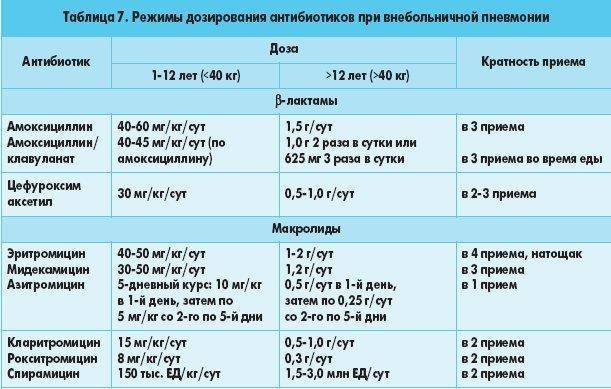
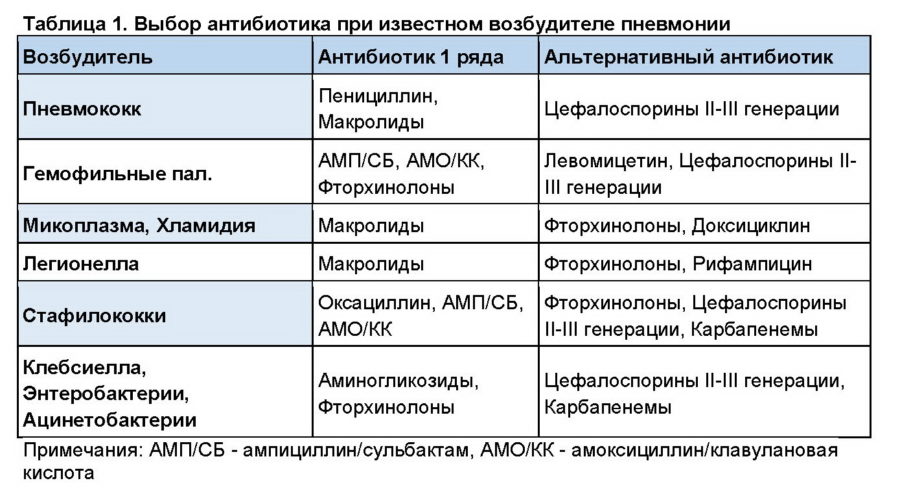
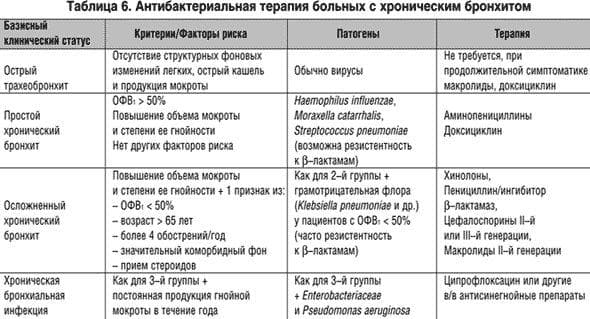
- Ассортимент антибактериальных препаратов Penicillin подходит для лечения пневмококков и других типов стрептококков, стафилококков, Haemophilus influenzae, Klebsiella и Moraxella. При бронхите назначают только защищенные пенициллины в сочетании с клавулановой кислотой или другим ингибитором (6 поколение). Амоксициллины могут применяться при остром гнойном бронхите, для профилактики бактериальных осложнений при вирусных воспалениях. Продолжительность лечения 7 дней. Рецидивирующие формы и обострения хронического бронхита чаще поддаются лечению этой группы.
- При хламидии и микоплазмебронхит, непроходимость, нужен хороший антибиотик, подавляющий размножение внутриклеточных микроорганизмов. К ним относятся макролиды 2-го и 3-го поколения, тетрациклины и фторхинолоны 2-го поколения. Эти разновидности заболевания подозревают при длительном течении, продолжительном сухом кашле, субфебрилитете. Продолжительность лечения 14 дней.
- Простой гнойный бронхит, а также микоплазма и хламидиоз поддаются лечению сульфаниламидами. Продолжительность лечения 5-14 дней.
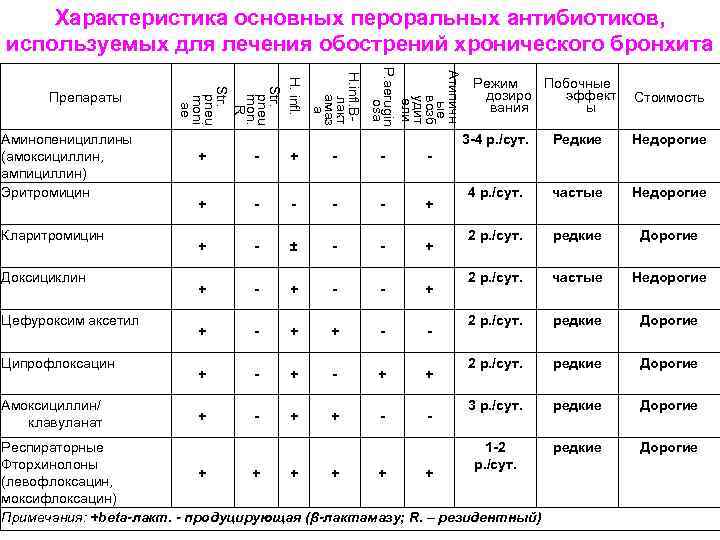
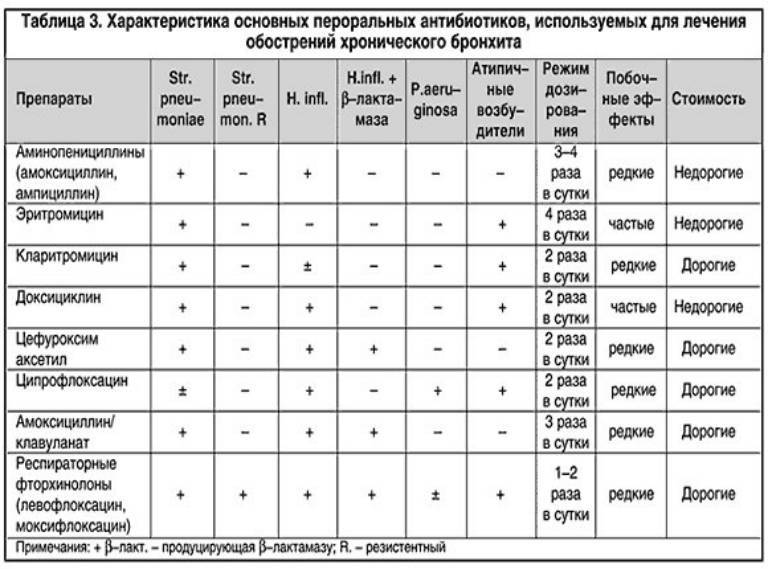
- Цефалоспорины второго и третьего поколения используются при лечении острых обострений хронической, инфекционной непроходимости, а также рецидивирующих бронхитов. Они более устойчивы к бета-лактамазам, чем пенициллины. Высокоэффективен против грамположительной и грамотрицательной флоры. Препараты второго поколения активны против Haemophilus influenzae, стафилококков, стрептококков, а третье поколение — против синегнойной палочки. Продолжительность лечения составляет 5-7-10 дней в зависимости от типа бронхита и реакции на лечение.
- Инфекция дыхательных путей, вызванная Pseudomonas, требует применения антибиотиков из группы аминогликозидов, фторхинолонов, а также линкозамидов, гликопептидов и монобактамов. Курс лечения индивидуален.
Цефалоспорины (с осторожностью), макролиды, тетрациклины и фторхинолоны показаны, если у вас аллергия на пенициллины
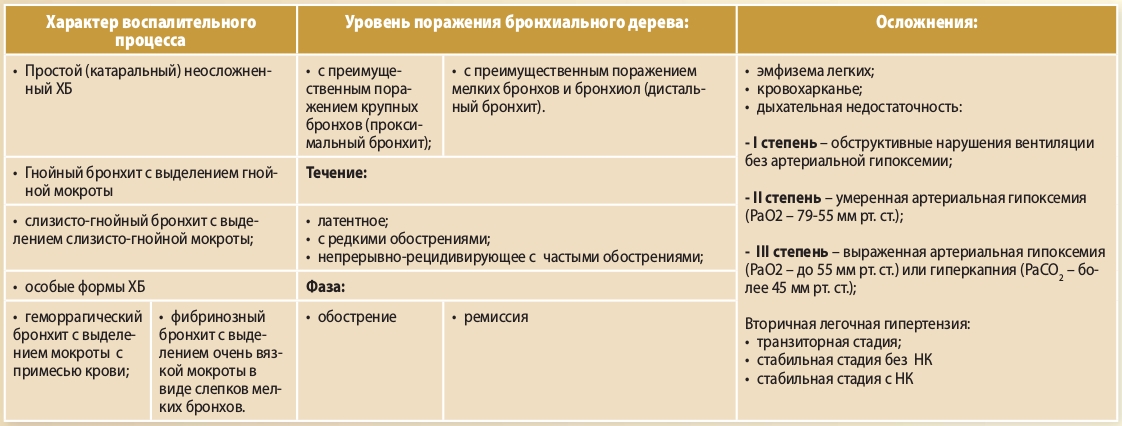
Диагностика Хронического бронхита у детей:
Лабораторными методами определяют небольшой лейкоцитоз с палочко-ядерным сдвигом (в некоторых случаях). Обострение гнойных бронхитов характеризуется изменением биохимических показателей: сиаловых кислот, С-реактивного белка, фибриногена, серомукоида.
Проводят исследование мокроты: цитологическое, макроскопическое, биохимическое. Если выражено обострение процесса, то обнаруживается гнойная мокрота, в основном нейтрофильные лейкоциты, повышение содержания кислых мукополисахаридов и волокон ДНК, которые усиливают вязкость мокроты. Содержание лизоцима снижено.
При помощи такого метода как бронхоскопия можно оценить эндобронхиальные проявления воспалительного процесса: гнойный, катаральный, гипертрофический, атрофический, геморрагический. Также бронхоскопия показывает выраженность воспаления до уровня субсегментарных бронхов.
При диагностике хронический бронхит у детей отличают от бронхиальной астмы, хронической пневмонии, туберкулеза. От хронической пневмонии хронический бронхит отличается тем, что его течение постепенное, распространяется бронхиальная обструкция, часто бывают эмфиземы, дыхательная недостаточность и легочная гипертензия.
Изменения, которые показывает рентгенограмма, имеют диффузный характер: повышение прозрачности легочных полей в связи с эмфиземой, перибронхиальный склероз, расширение ветвей легочной артерии.
При бронхиальной астме есть приступы удушья, которых нет при хроническом бронхите у ребенка. С туберкулезом заболевание отличается наличием или отсутствием признаков туберкулезной интоксикации, данными рентгенологического и бронхоскопического исследования, наличием или отсутствием микобактерий туберкулеза в мокроте, данными туберкулиновых проб.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.