Маточное бесплодие
Если же на пути сперматозоида и яйцеклетки не встретилось препятствий, то происходит оплодотворение, т.е. слияние двух половых клеток, содержащих генетический материал мужчины и женщины. Для упрощения мы называем этот процесс слиянием, однако на самом деле это сложный механизм, в результате которого образуется клетка, содержащая материнские и отцовские гены, однако ее генетический профиль совсем иной – он уникален. Эта клетка носит название зигота. После чего благодаря работе ресничек эпителия маточной трубы происходит ее медленное продвижение по маточной трубе, параллельно происходит процесс дробления клетки и превращения ее в многоклеточную.

Овуляция, оплодотворение и имплантация зародыша, происходящие с 14 по 20 дни менструального цикла
В среднем эмбрион достигает места имплантации за 5-6 дней, т.е. к 19-20 дню менструального цикла (если овуляция произошла на 14 день цикла+5-6 дней). Это время необходимо для того, чтобы:
- образовавшаяся зигота претерпела несколько дроблений и достигла стадии бластоцисты, когда клетки организованы таким образом, что часть их может обеспечить инвазию «врастание» в эндометрий матки,
- под действием лютеинизирующего гормона (ЛГ), вырабатываемого гипофизом головного мозга в ответ на овуляцию, ложе вышедшей яйцеклетки (гранулезные клетки) превратилось в желтое тело,
- произошла секреторная трансформация эндометрия, ткани выстилающей полость матки, под действием достаточного количества прогестерона (ПГ). Прогестерон вырабатывается желтым телом.
Здесь необходимо отметить, что сроки овуляции и имплантации, приведенные в нашей статье являются средними. У женщины цикл может длиться более 28 дней; овуляция происходить не на 14 сутки, а быть раньше или позже этого срока.
В норме после имплантации эмбриона происходит плотное его прикрепление – врастание ворсин хориона в эндометрий матки под продолжающимся действием прогестерона. И беременность развивается, на что указывает отсутствие менструальных выделений в срок очередной менструации
Хочется обратить ваше внимание на то, что отсутствие менструации не говорит о том, что эмбрион развивается в полости матки. А свидетельствует лишь о том, что гормональный фон не изменился – продолжается действие прогестерона, т.е
где-то развивается беременность.
В случае если у Вас проходимость по трубам была затруднена или одна из труб уже удалена по поводу внематочной беременности, вам следует выполнить УЗИ органов малого таза и убедиться, что эмбрион находится именно в полости матки! Мы рассмотрели благоприятную ситуацию, когда происходит имплантация эмбриона и развитие беременности. Однако если существуют какие-либо факторы, изменяющие состояние полости матки, которые мешают имплантации, речь идет о маточном бесплодии. К этим факторам могут относиться как врожденная патология – аномалии развития матки, так и приобретенные состояния:
- Полипы и гиперплазия эндометрия,
- Миома матки (растущая в полости или любой локализации, деформирующая полость),
- Внутриматочные синехии – соединительно-тканные перегородки, возникшие в результате агрессивных внутриматочных вмешательств, абортов, перенесенного острого воспалительного процесса и др.
- Инородные тела в полости матки,
- Эндометриоз,
- Хронический эндометрит.
Вышеописанные заболевания могут быть диагностированы как при целенаправленном поиске, так и быть находкой во время выполнения других диагностических исследований по поводу бесплодия таких, как:
- УЗИ органов малого таза,
- Цифровая гистеросальпингоскопия (ЦГСС),
- МРТ органов малого таза,
- Гистероскопия,
- Лапароскопия,
- Пайпель-биопия и др.
Преодолеть данную форму бесплодия возможно с помощью хирургического и/или медикаментозного лечения выявленных заболеваний. Нередко имеет сочетание нескольких патологий, требующее длительного комплексного лечения.
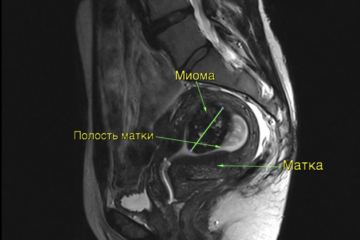
| МРТ органов малого таза В полости матки виден субмукозный (растущий в полость) узел миомы. |
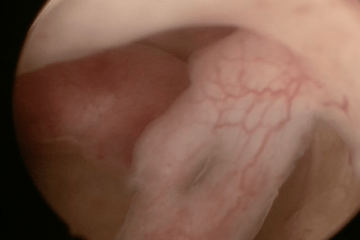
| Гистероскопия – осмотр полости матки В полости матки два полипа эндометрия. |
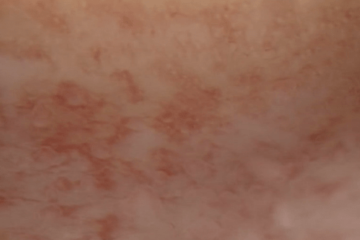
| Гистероскопия Обнаружены признаки хронического эндометрита: микрополипы эндометрия, «инъецированность» сосудами |
Возможные нарушения месячных после лапароскопии
Отсутствие менструаций не всегда связывают с проведением лапароскопии. Регулярный менструальный цикл зависит от ряда факторов, к которым относятся:
- гормональное состояние организма;
- состояние здоровья женщины;
- возраст.
После проведения лапароскопического оперативного вмешательства врачи не советуют возобновлять сексуальные отношения раньше, чем через месяц.
Многие пациентки интересуются вопросом о начале месячных после лапароскопии кисты яичника. Однозначно дать ответ на поставленный женщиной вопрос невозможно, так как все зависит от индивидуальных особенностей организма и от ряда других причин (от компетентности врача, который выполнял лапароскопическое вмешательство, возраста, сопутствующей соматической патологии и др.). Опыт врачей гинекологов показывает, что месячные после лапароскопии появляются согласно циклу женщины и, как правило, не наблюдается его нарушений. Редкие изменения в менструальном цикле могут характеризоваться возникновением раньше необходимой даты или с задержкой, что может вызваться стрессовыми переживаниями из-за операции или ослаблением иммунной защиты. В таких случаях не стоит лишний раз волноваться, а лучшим решением будет визит к специалисту для получения консультации
Женщине следует обратить внимание на характер выделений, цвет, запах и обильность. При нарушении менструального цикла больной будет назначен курс общеукрепляющих препаратов, средств для повышения иммунитета и витаминотерапии
По характерным выделениям из влагалища после лапароскопии можно сделать оценку репаративных процессов организма. Обильные месячные могут свидетельствовать о внутреннем кровотечении. Ни в коем случае в данной ситуации нельзя откладывать прием специалиста. Если же после лапароскопии наблюдаются коричневые выделения с неприятным запахом, то, скорее всего, идет развитие воспалительного процесса. Тревожным симптомом также является появление большого количества кровяных сгустков при менструации после лапароскопии. Такая симптоматика грозит летальным исходом и требует немедленного осмотра специалиста.
Отсутствие месячных после лапароскопии легко устраняется приемом гормональной терапии, в практике существуют случаи, когда менструации отсутствовали в течение полгода после операции, что не навредило здоровью женщины.
Бесплатный прием репродуктолога
по 31 мая 2021Осталось дней: 20
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) – наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
Причины внематочной беременности
Ответить на вопрос, почему возникла внематочная беременность не всегда удается. Считается, что чаще всего причиной становится нарушение функции маточных (фаллопиевых труб). Под действием ряда факторов оплодотворенная яйцеклетка может не добраться до матки и прикрепиляется в трубе. Длина маточной трубы — около 10 см, изнутри она покрыта миллионами клеток с движущимися ворсинками — ресничками. При повреждении маточной трубы (ее непроходимости или сужении) реснички не могут доставить яйцеклетку в матку, и беременность развивается в маточной трубе.
Ниже описаны наиболее распространенные факторы риска внематочной беременности.
Воспалительное заболевание органов малого таза. Это бактериальная инфекция органов женской репродуктивной системы. Обычно воспаление начинается с влагалища или шейки матки и распространяется на выше расположенные половые органы.
Причина воспалительных заболеваний — бактерии, чаще хламидии, которыми можно заразиться во время незащищенного полового акта. Зачастую хламидиоз не имеет симптомов, и женщина не знает о болезни, однако бактерии могут вызывать воспаление маточных труб (сальпингит), повышающее риск внематочной беременности в четыре раза. Прочитайте подробнее о признаках и диагностике хламидиоза.
Перенесенная внематочная беременность. Если в прошлом у вас была внематочная беременность, риск повторного заболевания повышается и составляет от 10% до 25%, в зависимости от ее первоначальных причин.
Проконсультируйтесь с гинекологом, когда можно будет планировать следующую беременность после внематочной беременности. Как правило, этот вопрос решается индивидуально. Чаще всего рекомендуется подождать 2 полных менструальных цикла, чтобы маточные трубы могли полностью восстановиться. После лечения метотрексатом этот срок обычно увеличивают до 3 месяцев. Но даже по прошествии этого времени не все женщины психологически готовы к новой попытке.
Шансы на успешную беременность зависят от состояния маточных труб. В среднем 65% женщин могут забеременеть через полтора года. Если зачатие обычным способом невозможно, предлагается лечение бесплодия, например, — оплодотворение яйцеклетки в пробирке и ее последующая хирургическая пересадка в матку.
Перенесенная операция. Риск внематочной беременности повышают перенесенные операции на маточных трубах, особенно:
- женская стерилизация (легирование, или перевязка, маточных труб) — примерно в 0,5% случаев операция оказывается неэффективной, женщина может забеременеть, и зигота прикрепляется вне матки;
- операция по устранению внематочной беременности в прошлом.
Лечение бесплодия. Препараты, стимулирующие овуляцию (выход яйцеклетки из яичника), повышают риск внематочной беременности приблизительно в 4 раза. Экстракорпоральное оплодотворение (ЭКО) не всегда эффективно и также может привести к неправильному расположению эмбриона (зародыша). По статистике, это происходит примерно в 1 случае из 22.
Контрацепция. Внутриматочная спираль очень эффективна (99–100%) в профилактике беременности, однако если при ее использовании беременность все же наступает, скорее всего, она будет внематочной. Такой же результат возможен при использовании экстренной пероральной контрацепции в случае ее неэффективности.
Прочие факторы риска:
- аборты;
- опухоли и аномалии развития половых органов, в том числе маточных труб;
- курение — риск внематочной беременности у курящих женщин в два раза выше, чем у некурящих;
- возраст старше 35лет.
Лечение непроходимости маточных труб народными методами
Нетрадиционная медицина как монотерапия не оправдана и может привести к осложнениям. Хороший эффект от лечения трубной непроходимости наблюдается в виде дополнения к основной терапии под контролем лечащего врача.
Лечение народными средствами включает прием настоев, отваров, настоек из трав, а также средства местного действия (спринцевание, специальные свечи и тампоны).
- Акушерство. Клинические лекции, учебное пособие. Макаров О.В. – 2007.
- Внематочная беременность. Дамиров М.М., издательство Бином. – 2019
- Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. Практическое руководство. Кулаков В.И., Прилепская В.Н., Радзинский В.Е.– 2007.
- Диагностика гинекологических заболеваний с курсом патологической анатомии. Серов В.Н. – 2003.
Методы лечения внематочной беременности
Единственным способом лечения внематочной беременности является удаление плодного яйца, чаще всего вместе с органом, где оно было локализовано – маточной трубой. На сегодняшний день существуют два метода проведения оперативного вмешательства: чревосечение и лапароскопия.
Разрез брюшной стенки, чревосечение, долгие годы был единственным хирургическим методом для удаления плодного яйца. Этот метод достаточно результативен, однако его недостатками можно считать высокий травматизм и длительный послеоперационный период.
Современная медицина на сегодняшний день располагает менее травматичным способом, при котором через небольшие проколы в брюшной стенке вводятся видеокамера, так называемый лапароскоп, расширяющий возможности хирурга, и необходимые для проведения операции хирургические инструменты: троакары, являющиеся каналами, сквозь которые в полость вводятся ножницы, зажимы, коагуляторы и другой медицинский инструментарий.
Симптомы и причины
Главный признак маточного кровотечения — различные кровянистые выделения из этого органа, попадающие во влагалище, а затем наружу. Выраженность ДМК зависит от продолжительности кровотечения и объемов потерь крови. Во время ювенильного периода кровопотери обычно более протяженные, однако они не столь обильны, как при ДМК климактерического и репродуктивного периодов.
Встречаемость дисфункционального маточного кровотечения составляет около 16% от всех случаев гинекологических заболеваний. При этом преобладает ановуляторная форма ДМК.
ДМК вызвана комплексным воздействием разнообразных факторов, неблагоприятно влияющих на половую систему во время разных этапов ее развития.
Причины, способствующие развитию этой патологии, включают:
- физическое и психологическое переутомление
- стресс
- недостаток витаминов
- травмы черепа и мозга
- искусственное прерывание беременности
- нерациональное питание
- эндокринные заболевания
- воспалительные болезни репродуктивной системы
- употребление нейролептиков
- болезни нейроэндокринного характера
- работа на вредном производстве
- воздействие токсических веществ
- плохая экологическая обстановка
- нарушения развития во время перинатального периода
Ювенильная форма ДМК обусловлена незрелостью гипоталамуса в период полового созревания. Во время репродуктивного периода дисфункциональные маточные кровотечения обычно наблюдаются при ановуляции (нарушении созревания яйцеклеток). ДМК у женщин климактерического возраста вызвано сбоями в работе гипоталамуса, гипофиза и яичников, нарушениями синтеза половых гормонов и созревания яйцеклеток.
В «Гинеко» для диагностики гинекологических заболеваний применяется проверенные тысячами женщин методики исследований и точное диагностическое оборудование. В ходе диагностирования ювенильного ДМК необходимо исключить новообразования внутренних половых органов, болезни крови, выкидыш. При ДМК у женщин репродуктивного возраста необходимо провести дифференциальную диагностику с внематочной беременностью, полипами эндометрия, новообразованиями внутренних половых органов и некорректной установкой внутриматочных контрацептивов. При дисфункциональном кровотечении во время климактерического периода необходимо исключить новообразования матки и яичников, аденомиоз и полипы эндометрия.
Яичниковое бесплодие (эндокринное)
Женские половые клетки закладываются в половых тяжах (будущих яичниках) еще на 6-ой неделе внутриутробного развития. И рождается девочка уже с определенным, ограниченным, запасом зародышевых фолликулов (половых клеток яичника) – около 2 млн. При этом большая часть этих клеток подвергнется обратному развитию (атрезии). Этот запас, или яичниковый резерв, начинает прогрессивно уменьшаться с начала менструаций, приводя в конечном итоге уже зрелую женщину к менопаузе. И лишь 300-350 фолликулов дойдут до полноценного развития в менструальном цикле. В этом заключается принципиальное отличие женских половых клеток от мужских.
Сперматозоиды в организме мужчины вырабатываются ежедневно, достигая нескольких миллионов. И период их созревания составляет 60-70 дней. Именно эта особенность позволяет проводить лечение, направленное на улучшение качества спермы, в случае выявления соответствующих проблем андрологом.
Диагностика мужского фактора бесплодия заключается в двух неинвазивных исследованиях – оценке спермограммы (количества и качества сперматозоидов) и определении количества антиспермальных антител (MAR-тест).
 В связи с тем, что распространенность мужского фактора достаточно велика, а диагностика проста и проводится в короткие сроки, его оценка должна проводиться на начальных этапах обследования пары.
В связи с тем, что распространенность мужского фактора достаточно велика, а диагностика проста и проводится в короткие сроки, его оценка должна проводиться на начальных этапах обследования пары.
Основное событие, которое должно случаться в менструальном цикле – это овуляция. Овуляция – это выход яйцеклетки из зрелого фолликула.
Данное событие приходится чаще всего на середину цикла, или 14-ый день менструального цикла. Стоит отметить, процесс созревания этого фолликула сложен, он контролируется целым каскадом гормональных взаимодействий, начиная от структур в головном мозге (гипоталамус, гипофиз) и заканчивая взаимным влиянием соседствующих фолликулов. Для того, чтобы получить одну единственную яйцеклетку организм начинает стимулировать рост и последовательное развитие зародышевого фолликула еще за 85 дней до овуляции.

Схема гормональной регуляции внутренних половых органов.
*Основным регулятором овуляции является гипоталамо-гипофизарно-яичниковые взаимодействия. Но как видно из схемы на них могут влиять также гормоны щитовидной железы и надпочечников.
Так как овуляция является ключевым этапом будущего оплодотворения ее контроль является первоочередной задачей при диагностике бесплодия.
Наиболее простые и эффективные методы контроля овуляции – динамическое УЗИ (фолликулометрия) в первой и второй половине цикла, а также определение изменения гормонального фона (анализ крови).
Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
Необходимо отметить, что менструация ≠ овуляция. Менструация – это лишь реакция эндометрия, ткани, выстилающей внутреннюю поверхность матки, на циклические гормональные колебания. В норме у женщины могут быть до 2-3 ановуляторных (без овуляции) менструальных циклов. Однако при некоторых заболеваниях, сопровождающихся изменениями гормонального фона, может наблюдаться постоянная ановуляция (СПКЯ, гиперпролактинемия и др.).
В случае отсутствия овуляции выполняется диагностика сопутствующих гормональных заболеваний после чего проводится
- гормональное лечение выявленных нарушений;
- медикаментозная стимуляция овуляции;
- в некоторых случаях – хирургическое лечение: электрокаутеризация (дриллинг) яичников – создание «насечек» на яичниках для стимуляции выхода яйцеклеток при синдроме поликистозных яичников (СПКЯ);
Трубное бесплодие: что это такое и почему развивается
Трубное бесплодие – состояние, при котором женщина не способна самостоятельно зачать ребенка из-за непроходимости фаллопиевых (маточных) труб.
Возможна ли беременность без труб? Чтобы ответить на этот вопрос, нужно рассмотреть их строение и физиологическое назначение.
Фаллопиевы трубы – орган, расположенный в области малого таза и выполняющий важную функцию в процессе зачатия: его внутренние ворсинки захватывают вышедшие при овуляции из яичника яйцеклетки. Именно здесь они оплодотворяются сперматозоидами. В дальнейшем яйцеклетка направляется по фаллопиевым трубам в полость матки, где происходит ее закрепление.
Есть истории из жизни о беременности без труб, но это единичные и далеко не успешные случаи.
Непроходимость этого парного органа возникает при появлении в его просвете рубцов, спаек или жидкости, которые препятствуют попаданию яйцеклетки в матку, а также в результате его деформации или перегиба из-за наличия спаек в брюшной полости и области малого таза.
Патология связана с такими причинами, как:
- оперативные прерывания беременности;
- инфекции, передающиеся половым путем (особую опасность представляют гонорея и хламидиоз, провоцирующие воспаления фаллопиевых труб);
- гинекологические оперативные вмешательства в анамнезе;
- гормональный дисбаланс;
- гинекологические заболевания (миома матки, эндометриоз, фибромиома).
В некоторых случаях проводят операцию по удалению маточных труб. Такое оперативное вмешательство называют сальпингэктомией или тубэктомией. Оно проводится при патологических изменениях одной или обеих маточных труб, вызванных:
- Внематочной беременностью, сопровождающейся внутренними кровоизлияниями. (внематочная беременность без удаления трубы может возникнуть при необильном кровотечении, если место крепления эмбриона находится близко к выходу из этого органа.)
- Скоплением большого количества крови или гнойного экссудата в их просвете.
- Образованием кист большого размера или грубых спаек, которые невозможно удалить.
- Злокачественными новообразованиями матки или ее придатков.
Случаи беременности после удаления труб единичны за всю историю медицины, и лишь один из них завершился успешным рождением ребенка.
Женщинам, которым был поставлен диагноз «трубное бесплодие», на помощь приходят современные вспомогательные репродуктивные технологии. Беременность без труб возможна благодаря методу экстракорпорального оплодотворения (ЭКО), при котором яйцеклетка оплодотворяется «in vitro», то есть в пробирке, а затем переносится искусственным путем в матку женщины. Такой способ эффективен даже в том случае, если удалены сразу обе трубы, но остался хотя бы один яичник.
Впервые метод ЭКО был испробован в 1978 году, британскими учеными. 25 июля 1978 года появилась на свет «девочка из пробирки» Луиза Браун, которая в 2004 году родила ребенка, зачатого естественным путем. С тех пор искусственный метод оплодотворения широко применяется в случаях женского или мужского бесплодия. Успех ЭКО без маточных труб с первой попытки составляет 35-40%. Результат напрямую зависит от возраста пациентки: чем она моложе, тем больше шансов.
Клинические проявления и симптомы
В большинстве случаев имеет место трубная беременность, которая чаще формируется в правой маточной трубе. Клиническая картина зависит от расположения плодного яйца, срока беременности, прогрессирует ли беременность или она прерывается. В последнем случае клинические проявления зависят от характера прерывания беременности – по типу трубного аборта или разрыва трубы.
Классическая клиническими признаками прервавшейся эктопической беременности являются: боль, задержка менструации и влагалищное кровотечение. Однако далеко не во всех случаях имеют место эти типичные проявления. У пациенток с внематочной беременностью встречаются и некоторые другие симптомы, которые могут иметь место в ранние сроки и при маточной беременности: тошноту, увеличение молочных желез, слабость, схваткообразные боли внизу живота, боль в области плеча.
Симптомов, характерных только для прогрессирующей трубной беременности, не существует. У пациентки отмечаются точно такие же ощущения, как и при обычной прогрессирующей маточной беременности.
Однако при гинекологическом исследовании при прогрессирующей трубной беременности отмечаются следующие признаки:
- недостаточное размягчение матки и ее перешейка;
- слабовыраженный цианоз слизистых оболочек влагалища и шейки матки;
- сохранение грушевидной формы матки; отсутствие ранних признаков маточной беременности;
- в области придатков определяется опухолевидное образование, овальной или колбасовидной формы, мягкой или эластической консистенции;
- ограниченная подвижность и болезненность этого образования.
Трубная беременность обычно прерывается на 4-6-й неделе (значительно реже развивается до 8-недельного срока). Чаще трубная беременность прерывается по типу трубного аборта, что сопровождается схваткообразными болями, свидетельствующими о повреждении целостности плодного яйца. Характерно внезапное начало боли, которая может сопровождаться жалобами на резкую слабость, головокружение, тошноту, потливость. Возможна также потеря сознания. Боли могут отдавать в задний проход, поясницу, ноги.
Обычно через некоторое время (несколько часов) после болевого приступа у 50-80 % пациенток из половых путей отмечается кровотечение или скудные темные, иногда коричневые кровянистые выделения. На ранних сроках эмбрион погибает, кровотечение прекращается, происходит рассасывание плодного яйца. В более поздние сроки плодное яйцо целиком отторгается и, попадая в брюшную полость, может имплантироваться на различных органах, что может реализоваться в виде брюшной беременности. Однако чаще всего после отторжения плодного яйца кровотечение не прекращается, и клиническая картина зависит от выраженности кровопотери. В большинстве случаев при трубном аборте не характерно наличие массивного внутрибрюшного кровотечения и острой анемии. Симптоматика стертая, течение заболевания обычно медленное, от нескольких дней до нескольких недель.
У каждой третьей пациентки нарушение внематочной беременности протекает по типу разрыва трубы, что сопровождается обильным кровотечением. У больных, как правило, отмечается резкая сильная боль внизу живота, отдающая в область прямой кишки, ключицу, подреберье. Имеет место резкое ухудшение состояния, слабость, холодный пот, потеря сознания, головокружение, тошнота, рвота. При внешнем осмотре отмечается заторможенность, апатия; бледность кожи и слизистых оболочек; бледность или цианоз губ; холодный пот; одышка. Вследствие значительной кровопотери при внутрибрюшном кровотечении имеет место шум в ушах, мелькание “мушек” перед глазами, падение систолического артериального давления ниже 80 мм рт. ст. Живот мягкий, умеренно вздут, определяется резкая болезненность в нижних отделах. При влагалищном исследовании определяется цианоз или бледность слизистых оболочек влагалища и шейки; отсутствие наружного кровотечения; увеличенная и мягкая консистенция матки; резкая болезненность при смещениях шейки матки к лобку; отмечается сглаженность чаще одного бокового свода; опухолевидное образование тестоватой консистенции, выявляемое в области придатков.
Лечение внематочной беременности
При внематочной беременности сохранить плод невозможно. Целью лечения является прервать беременность, по возможности сохранив репродуктивную функцию женщины. Варианты лечения при обнаружении внематочной беременности до разрыва маточной трубы:
- лекарственное лечение — назначаются лекарственные препараты, например, метотрексат, препятствующие развитию оплодотворенной яйцеклетки;
- хирургическая операция по удалению оплодотворенной яйцеклетки.
Проконсультируйтесь с врачом по поводу рисков и преимуществ каждого метода лечения.
Метотрексат при внематочной беременности
Развитие внематочной беременности на ранней стадии можно прервать при помощи лекарства метотрексат, препятствующего развитию клеток эмбриона. Он подходит в следующих случаях:
- плод не превышает 3,5 см в диаметре, сердцебиения нет;
- сильной боли нет;
- уровень ХГЧ ниже 1500 МЕ\л;
- внутриматочной беременности нет (подтверждено с помощью УЗИ).
Противопоказания:
- заболевание, которое ослабляет иммунитет, например, диабет;
- болезнь крови, сопровождающиеся снижением числа клеток крови, например, анемия;
- болезнь печени;
- болезнь почек.
Во время лечения за состоянием женщины тщательно следят врачи, после приема лекарства проводятся анализы крови.Обычно метотрексат вводится в виде внутримышечной инъекции в ягодицу один, реже — два раза.
После этого необходимо использовать надежный метод контрацепции в течение 3-6 месяцев (в зависимости от количества уколов), так как метотрексат повышает риск задержки развития ребенка, если зачатие произошло вскоре после приема лекарства. Также необходимо воздержаться от употребления спиртных напитков до разрешения врача, так как в сочетании с метотрексатом алкоголь может повредить печень.
Наиболее распространенный побочный эффект метотрексата — боль в животе, появляющаяся через 1-2 дня после приема лекарства. Как правило, боль умеренная и проходит спустя 24–48 часов.
Прочие побочные эффекты:
- тошнота;
- рвота;
- понос;
- головокружение;
- язвы в полости рта.
На четвертый и седьмой день после приема метотрексата обычно назначаются анализы крови. Если они не показывают значительного снижения концентрации ХГЧ, рекомендуют хирургическое удаление плодного яйца.
После лечения метатрексатом, даже при снижении концентрации ХГЧ, риск разрыва маточной трубы все равно сохраняется и составляет около 7%, поэтому необходимо следить за появлением потенциальных симптомов и в случае необходимости вызывать скорую помощь.
Хирургическая операция при эктопической беременности
Наиболее распространенный метод устранения внематочной беременности — хирургическая операция, как правило, лапароскопическая (операция минимального вмешательства).При этом через небольшой надрез в стенке брюшной полости в нее вводятся камера и хирургические инструменты. Операция проводится под общим наркозом (вы будете спать). Как правило, если вторая маточная труба выглядит здоровой, то маточная труба с оплодотворенной яйцеклеткой подлежит удалению (это называется сальпингэктомией). Это наиболее эффективный метод лечения, не снижающий шансы забеременеть в будущем.
Иногда лапароскопию начинают как диагностическую процедуру с целью обнаружить или исключить внематочную беременность. А при подтверждении диагноза операцию расширяют до лечебной — производят удаление плодного яйца или маточной трубы целиком.Поэтому врач должен сказать о вероятности проведения сдвоенной процедуры заранее и взять у вас согласие на удаление маточных труб в случае необходимости.
Чаще всего выписываться из больницы можно уже через несколько дней после операции, хотя полное восстановление может занять до одного месяца.
При разрыве маточной трубы требуется экстренная операция. Хирург сделает надрез на животе (это называется лапаротомией), чтобы остановить кровотечение и по возможности восстановить маточную трубу.
Если у вас отрицательный резус-фактор, после операции вам должны сделать укол антирезусного иммуноглобулина, чтобы избежать осложнений в ходе последующей беременности при резус-конфликте.
После устранения внематочной беременности следует прийти на повторный осмотр, чтобы обсудить с врачом ряд вопросов:







