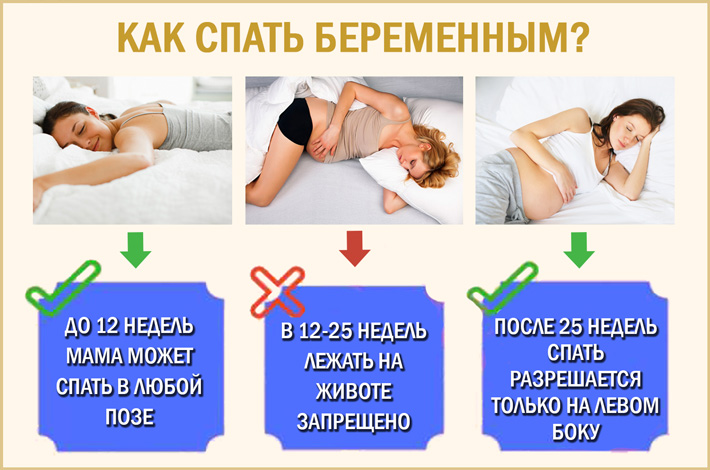
Когда причина кроется в прошлом
Часто бывает так, что причиной бессонницы является событие, случившиеся за месяцы и даже годы до появления симптомов. Чаще всего при остром тревожном расстройстве, вызванном смертью близкого человека. В первое время после потери на фоне стресса и регулярных выбросов адреналина бессонница не возникает. Но когда спустя полгода или позднее человек немного расслабляется, тут и появляются хронические нарушения сна.
Рассказывает доктор Колчина: «Женщина старше 80 лет столкнулась с проблемой бессонницы спустя 3 года после смерти мужа. Она старалась вернуть сон с помощью алкоголя и транквилизаторов, хотя ранее никогда не пила. Высыпаться не удавалось все равно, к тому же у пациентки возникли проблемы в дневное время вплоть до нарушения моторных функций и даже падений. В этом случае помогло комбинированное медикаментозное и психотерапевтическое лечение».
На качество сна часто жалуются и страдающие ожирением. Они легко засыпают, но испытывают проблемы с дыханием во сне из за синдрома гиповентиляции легких. Жировая ткань давит на грудную клетку, легкие дышат только за счет диафрагмы. В результате в организм поступает недостаточное количество кислорода, что усугубляет ожирение, так как затормаживает метаболические процессы. Поэтому полные люди часто просыпаются среди ночи и не высыпаются.
Антибиотики для беременных –
Очень частые вопросы, которые приходится слышать – 1) можно ли беременным пить антибиотик, 2) какие антибиотики можно беременным. В данном случае первыми препаратами выбора являются так называемые «бетта-лактамные антибиотики» (например, группа пенициллинов), к которым относится в том числе и амоксициллин или Амоксиклав. Далее идут антибиотики группы цефалоспоринов, а также такой антибиотик группы линкозамидов как Клиндомицин.
Запрещены к применению антибиотики следующих групп: тетрациклины и фторхинолоны
С осторожностью (нежелательно, но в некоторых случаях можно) – сульфаниламиды и некоторые представители аминогликозидов. Перед началом приема антибиотиков лучше всего обсудить это с лечащим акушером-гинекологом
В таблице №1 вы увидите список наиболее безопасных антибиотиков (категория безопасности «В»).
Категории безопасности лекарственных препаратов –
В настоящее время безопасность лекарств для плода классифицируется в соответствии с рекомендациями специалистов «Управления по контролю над пищевыми продуктами и лекарственными средствами». Эта классификация разработана в США, и ей обычно следуют врачи всех стран. Уровень безопасности препарата определяется категориями риска (таблица 1) –
препараты категории «B» – безопасны,
препараты категории «C» – безопасны, при соблюдении осторожности,
препараты категории «D» – опасны для применения (применение возможно только в случае, если возможная польза превышает возможный вред, и если нет более безопасного аналогичного средства).
Таблица 1. Лекарства выбора в стоматологии при беременности и лактации.
| Лекарство: | Категория риска при беременности * | Категория риска при лактации * |
| Местные анестетики – | ||
| Лидокаин Артикаин (ультракаин) Мепивакаин | B СC | Безопасен Безопасен Безопасен |
| Вазоконстрикоры – | ||
| Эпинефрин (от 1:200.000 до 1:100.000) | С (при высокой концентрации)В (при низкой концентрации) | Безопасен |
| Анальгетики – | ||
| Парацетамол Ибупрофен | B, 1 и 2 триместры – B,в 3м триместре – D (категорически нельзя). | Безопасен Безопасен |
| Антибиотики – | ||
| Пенициллины Цефалоспорины Клиндамицин Метронизазол | BBBB | Безопасен Безопасен Безопасен Безопасен |
| * — в соответствии с классификацией «Управления по контролю над пищевыми продуктами и лекарственными средствами» (FDA, США). |
Надеемся, что наша статья на тему: Какие обезболивающие можно беременным – оказалась Вам полезна!
1. Высшее проф. образование автора в стоматологии, 2. National Library of Medicine (USA), 3. (USA),4. Food and Drug Administration (FDA, USA), 5. «Терапевтическая стоматология: Учебник» (Боровский Е.).
Как снять тонус матки в домашних условиях
Специалист рекомендует следующий алгоритм действий.
Расслабьтесь. Постарайтесь прилечь или сядьте в удобном положении. Глубоко вдохните, успокойтесь
Краткосрочный гипертонус не навредит ни вам, ни ребенку, но важно как можно скорее избавиться от дискомфортных ощущений.
Примите ванну. Теплая вода способствует расслаблению
Добавьте в ванну ароматические масла, полежите в приятной воде, послушайте спокойную музыку.
Убедитесь, что с кишечником все в порядке. Часто к развитию гипертонуса приводят нарушения работы пищеварительной системы. Если вас беспокоит вздутие живота или запор, необходимо очистить кишечник. Если дефекация естественным путем вызывает сложности, поможет очищению кишечника клизма.
Примите лекарственный препарат, рекомендованный врачом. В качестве средства экстренной помощи можно самостоятельно принять таблетку но-шпы или дротаверина. Эффективно и безопасно применение папаверина в виде ректальных свечей. Эти лекарственные средства всегда должны быть под рукой, если гипертонус возникает достаточно часто. Ими стоит пополнить домашнюю аптечку каждой беременной женщине.
Если есть возможность, позвоните своему лечащему врачу и обсудите с ним по телефону свое состояние. При необходимости врач порекомендует приехать в женскую консультацию на осмотр или направит в стационар на госпитализацию.
Если на фоне дискомфортных ощущений внизу живота вы заметили кровянистые выделения, необходимо срочно обращаться к врачу. В ночное время, когда женские консультации уже закрыты, необходимо вызвать скорую помощь или самостоятельно приехать в роддом, стационар гинекологического отделения, где беременным женщинам оказывают медицинскую помощь круглосуточно.
pixabay.com  / 
Анестезия для беременных –
Так какую анестезию можно беременным – в этом случае самым безопасны анестетиком будет Лидокаин (категория безопасности «В»). Это может быть или наш отечественный лидокаин в ампулах, либо импортный препарат с 2% лидокаином в карпулах, который называется Ксилонор (Xylonor). Обезболивание при беременности в стоматологии может проводиться и анестетиками на основе артикаина, но они уже относятся к категории безопасности «С». Пример такого препарата – Ультракаин. И ксилонор, и ультракаин имеют несколько форм выпуска, среди которых есть формы как вообще без вазоконстрикторов, так и с небольшой концентрацией вазоконстриктора «эпинефрин» – 1:200.000.
Ксилонор и Ультракаин DS в карпулах –
Вазоконстрикторами называют сосудосуживающие компоненты в анестетиках, которые спазмируют сосуды в месте инъекции и не дают анестетику быстро вымываться из тканей (24stoma.ru). Это обеспечивает бОльшую длительность и глубину анестезии. Если планируется лишь коротко вмешательство (не более 10-15 минут) и при этом в месте инъекции нет воспаления, то лидокаина или артикаина без вазоконстриктора может быть достаточно. Однако при более долгом вмешательстве или при лечении/ удалении зуба с воспалением – наличие вазоконстриктора в анестетике становится необходимым.
Кроме того, содержание вазоконстриктора у беременных наоборот приветствуется (особенно у препаратов на основе артикаина, имеющих категорию безопасности «С»). Это связано с тем, что сужение сосудов в месте инъекции анестетика приводит к его более медленному попаданию в кровь, а значит и к снижению пиковых концентраций в крови. Следовательно, и риск побочных эффектов от артикаина в этом случае всегда ниже. Что касается самого вазоконстриктора эпинефрина, то согласно клиническим исследованиям его использование в высокой концентрации 1:100.000 – относится к категории безопасности «С», а более низкой концентрации 1:200.000 – судя по всему можно отнести к категории «В».
Конечно, вазоконстрикторы могут иметь и отрицательные свойства, т.к. в высоких концентрациях они могут снижать маточный кровоток. Но многочисленные исследования на эту тему показали, что использование эпинефрина в концентрации от 1:200.000 до 1:100.000 совершенно безопасно для здоровой беременной женщины – при условии отсутствия у беременной женщины повышенного давления и хронической гипоксии плода.
Единственно правило для врача при инъекции анестетика с эпинефрином – всегда нужно выполнять аспирационную пробу (поршень шприца оттягивается назад, и если в шприц не попадает кровь – это будет гарантировать отсутствие внутрисосудистого введения). Но ради справедливости нужно сказать, что риск такого введения есть только при постановке небной анестезии, которая ставится в основном только при удалении моляров и премоляров на верхней челюсти. Именно на небе есть такой крупный сосуд, в который легко попасть. Не стоит, конечно, делать беременным и туберальную анестезию, а также быть осторожным при проведении анестезии в резцовый сосочек на небе.
Пример проведения анестезии в стоматологии –
Почему возникает зубная боль при беременности?
Стоит отметить, что возникновение зубной боли при беременности – достаточно распространенное явление. При беременности материнский организм работает в особом режиме: при распределении ресурсов предпочтение отдается питанию и защите плода, поэтому здоровье будущей мамы может быть ослаблено. В первую очередь страдают ногти, волосы и зубы.
К основным причинам появления зубной боли при беременности относятся следующие факторы:
Нехватка питательных веществ. Недостаток отдельных микроэлементов может быть вызван токсикозом или неправильным питанием. Большинство женщин при беременности испытывает отвращение к отдельным продуктам, в том числе и к белковой пище. Кроме того, даже при полноценном и сбалансированном питании женщина может испытывать дефицит кальция и некоторых витаминов, потому что они уходят на строительство скелета ребенка.
Повышенный уровень кислотности в ротовой полости. Особенно это актуально при токсикозе. Под действием кислоты зубы быстрее поддаются разрушению.
Изменение гормонального фона. Гормональные катаклизмы всегда сказываются на состоянии костей и волос.
Снижение иммунитета. Организм беременной женщины хуже сопротивляется различным инфекциям, поэтому даже незначительное переохлаждение или ранка на десне может стать причиной гингвинита или парадонтита.
Высокая чувствительность тканей. Во время беременности как сами зубы, так и слизистые оболочки рта становятся слишком чувствительными: холодная, горячая или плохо пережеванная пища может привести к травмам десен и неба. Кроме того, отмечается слабость сосудистой системы, из-за которой десны у беременных чаще кровоточат и воспаляются. Все это и становится главной причиной зубной боли и быстрого развития кариеса при беременности.
Неправильный уход за полостью рта. О регулярной чистке зубов нельзя забывать даже во время сильного токсикоза
Также важно сменить щетку на более мягкую (вспоминаем о повышенной чувствительности десен) и чаще полоскать рот специальными растворами.
Питание и витамины
То, что питание беременной должно быть здоровым и сбалансированным, уже давно не секрет. Но зачастую женщинам съесть ту или иную «вредность», которая может вызвать расстройство, запор или метеоризм. Эти симптомы на последних сроках беременности могут сильно усложнить жизнь будущей маме, на организм которой и так осуществляется огромная нагрузка.
Поэтому индивидуальную диету обычно составляет врач. Исходя из результатов анализов и особенностей организма пациентки. В основном в диету входят:
• овощи;
• фрукты;
• зелень и салаты;
• крупы (гречка, пшено или перловка);
• сыр, сметана, кефир йогурты и молоко;
• нежирные сорта мяса и рыбы;
• ягодные морсы, фруктовые соки и кисели.
Лучше всего желудок вынашивающей ребенка женщины усваивает блюда, приготовленные на пару. Острой и очень соленой пищи лучше избегать, поскольку их употребление может привести к возникновению изжоги и сильных отеков у беременной. Любительницам кофе на время придется отказаться от любимого напитка и заменить его на чай.
И конечно же витамины. Беременным они просто необходимы, но сразу хотим отметить, что лучше не вестись на уловки маркетологов и не покупать в аптеке первые попавшиеся препараты. Прием всех лекарств и БАДов должен прописывать исключительно лечащий врач.
Можно выделить несколько самых полезных витаминов для будущей мамы и малыша:
• для поддержания иммунитета отлично подойдут витамины С, Е, а также цинк и селен;
• омега-3 жирные кислоты помогут правильному развитию нервной системы и мозга малыша;
• йод поддержит здоровье щитовидной железы и поспособствует правильном обмену веществ;
• витамины К, D и кальций необходимы для поддержания костей;
• все витамины группы В помогут обмену белков, жиров и углеводов;
• железо, витамин В12, а также фолиевая кислота нужны для роста клеток, создания новых кровяных телец и развития внутренних органов ребенка;
• магний поможет избежать возникновения судорог и укрепит мышечный каркас малыша.
Лекарственные средства от зубной боли при беременности
Если “бабушкины” методы оказались бессильными или дома не оказалось ни одного из вышеперечисленных средств, мы рекомендуем обратиться к относительно безопасным лекарствам от зубной боли при беременности. Терпеть боль не стоит, однако перед употреблением лекарств было бы неплохо обратиться за консультацией к врачу (хотя бы по телефону).
Итак, к лекарственным средствам от зубной боли, разрешенным при беременности, относятся:
- Но-шпа или Дротаверин. Это разные названия одного и того же препарата. Средство достаточно эффективно устраняет желудочные и кишечные спазмы, а также головную и зубную боли.
- Гриппостад. Это лекарственное средство предназначено для борьбы с простудными заболеваниями, но неплохо помогает и при зубной боли. В первом триметре беременности оно противопоказано.
- Парацетамол. Принимается по целой таблетке.
- Темпалгин и Пенталгин. Для устранения зубной боли достаточно половины таблетки любого из этих препаратов.
- Детские гели от зубной боли. В качества средства от зубной боли при беременности имеет смысл применять гели, предназначенные для менее болезненного прорезывания зубов у маленьких детей: Калгель, Дентол-беби, Камистад. Они притупляют боль, приятно охлаждают больную область и борются с воспалением.
- Кетанова. Одну таблетку этого препарата разрешается принять, если зубная боль становится слишком сильной.
Чем опасен тонус матки
При возникновении гипертонуса будущая мама обычно испытывает дискомфорт. Но внутри ее тела происходят куда более опасные процессы. Если состояние возникает часто или сохраняется длительно, это может приводить к нарушению маточно-плацентарного кровотока и недостатку кислорода, который получает малыш.
В этом состоянии шейка, изначально упругий мышечный орган, не может сомкнуться. А это опасно проникновением инфекций к плоду и плодным оболочкам, а также неспособностью женщины выносить беременность.
На любом сроке вынашивания малыша мышечное напряжение может спровоцировать отслойку плаценты или преждевременные роды. Поэтому врачи-гинекологи так внимательно относятся к наблюдению беременных и контролю этого состояния.
При этом накануне родов оно не только желательно, но и необходимо, так как помогает шейке раскрыться, а малышу — появиться на свет. После родов приводит растянутую при беременности матку к нормальному состоянию. Если роды протекали длительно или на свет появился особенно крупный малыш, перерастянутая матка не может сокращаться эффективно. В этом случае врачи применяют специальные препараты для повышения тонуса с целью снижения риска кровотечения.
pixabay.com  / Parentingupstream
Почему развивается предродовая депрессия
Существует множество факторов, провоцирующих развитие предродовой депрессии. Среди них заболевания во время беременности, стрессовые жизненные обстоятельства (например, смена места жительства), предыдущие потерянные или осложненные беременности, насилие в прошлом или настоящем, финансовые затруднения и социальная неустроенность. По данным статистики около восьмидесяти процентов предродовых депрессий спровоцированы неурядицами в семье и разладами отношений с мужем. Распространенной причиной развития предродовых депрессий является личностные особенности женщин. Молодые матери достаточно часто боятся своих эмоций, теряются в противоречивых чувствах. Особенно это актуально в тот момент, когда они сталкиваются с идеализированным понятием о материнстве, принятым в обществе. «Материнство – это ответственность…», «хорошая мать должна…», «любящая мама обязана…» и др.
Иногда к предродовой депрессии приводят переживания беременной относительно ее сексуальной жизни. Муж, обеспокоенный благополучием мамы и ребенка, старается как можно меньше их беспокоить и сдерживает свои сексуальные порывы. В итоге занятия сексом становятся не такими частыми, как раньше. Женщине кажется, что ее разлюбили, что партнер утратил к ней интерес. Это приводит к возникновению признаков депрессии.
Еще немного об аптечных лекарствах от зубной боли при беременности
Будущей матери необходимо понимать: любое принятое ею лекарство может сказаться на ее ребенке. Конечно, влияние большинства препаратов на развитие плода остается неизученным, но именно поэтому-то и стоит минимизировать лекарственную нагрузку на организм беременной. Особенно уязвим малыш в первом триместре беременности, поэтому ни одна таблетка на этом сроке не должна приниматься без соответствующего назначения врача.
Если болевые ощущения не очень сильные, необходимо попытаться избавиться от зубной боли при беременности с помощью народных средств. Если народные методы не помогают, есть смысл обратиться к аптечным препаратам, но начать с детских гелей. Большинство сильных лекарств от зубной боли при беременности употребляется однократно (!) и только при острой необходимости.
Чтобы зубная боль при беременности не настигла женщину внезапно, ей необходимо правильно питаться, регулярно чистить зубы и следить за своим здоровьем. Если десны стали очень чувствительными и начали периодически кровоточить, необходимо ежедневно полоскать рот настойкой из коры дуба. Если один из зубов начал «поднывать», при первой же возможности следует обратиться к стоматологу.
Назад
Литература
- Фернандес-Алонсо AM и др. Факторы, связанные с бессонницей и сонливостью в конце третьего триместра беременности. Arch Gynecol Obstet 2012;
- Окунь М.Л. и др. Жалобы на сон на поздних сроках беременности и рецидив послеродовой депрессии. Behav Sleep Med 2009;
- Окунь М.Л., Шеттер С.Д., Глинн Л.М. Плохое качество сна связано с преждевременными родами. Сон 2011;
- Manconi M, et al. Синдром беспокойных ног при беременности. Неврология 2004;
- Ли К. А., Заффке М. Е., Баратт-Биб К. Синдром беспокойных ног и нарушение сна во время беременности: роль фолиевой кислоты и железа. J Womens Health Gend Based Med, 2001;
- Джаза А. и др. Повышенный уровень эстрадиола в плазме у женщин с беспокойными ногами во время беременности. Сон 2009;
- Скаммелл TE. Нейробиология, диагностика и лечение нарколепсии. Энн Нейрол 2003;
- McAllister-Williams RH, et al. Консенсусное руководство Британской ассоциации психофармакологии по использованию психотропных препаратов до зачатия во время беременности и в послеродовом периоде, 2017;
- Икбал М.М., Собхан Т., Риалс Т. Влияние обычно используемых бензодиазепинов на плод, новорожденного и грудного ребенка. Psychiatr Serv 2002;
- Баллингер BR. Новые препараты. Снотворные и анксиолитики. BMJ 1990;
- Ban L, et al. Воздействие анксиолитических и снотворных препаратов в первом триместре и риски серьезных врожденных аномалий: когортное исследование в Великобритании. PLoS One 2014;
- Saxe ́n I. Связь между расщелинами ротовой полости и лекарствами, принимаемыми во время беременности. Int J Epidemiol 1975;
- Сафра MJ, Окли GP. Связь между заячьей губой с волчьей пастью или без нее и пренатальным воздействием диазепама. Ланцет 1975;
- Чейзель А. Отсутствие доказательств тератогенности бензодиазепиновых препаратов в Венгрии. Reprod Toxicol 1987;
- Wikner BN, Kaill ́n B. Являются ли снотворные агонисты бензодиазепиновых рецепторов тератогенными для человека? J Clin Psychopharmacol 2011;
- Wikner BN, et al. Использование бензодиазепинов и агонистов бензодиазепиновых рецепторов во время беременности: исходы новорожденных и врожденные пороки развития. Pharmacoepidemiol Drug Saf 2007.
- Диав-Цитрин О., Шехтман С., Ахаронович А. Исход беременности после гестационного воздействия лоратадина или антигистаминных препаратов: проспективное контролируемое когортное исследование. J Allergy Clin Immunol, 2003.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Второй триместр: почему его считают самым эмоционально благоприятным?
В этот период сонливость проходит, но нарушений сна в норме также не наблюдается. Сны становятся еще более яркими, добавляется эротический подтекст. Не стоит в этот период пытаться анализировать их с помощью теории дедушки Фрейда.
Подобные сны характерны практически для всех беременных. Это связано с тем, что в этот период повышается уровень эстрогенов, а они оказывают стимулирующее действие на психическую активность беременной женщины.
Именно это время женщины вспоминают как самое прекрасное, связанное с ожиданием малыша.
Бессонница у беременных в этот период бывает редко, а, если и бывает, то ограничивается только трудностями засыпания или ночными пробуждениями, связанными с участившимися позывами к мочеиспусканию.
Понятие пренатального ухода (обследования)
Целью пренатального обследования является:
1) профилактика, скрининг и устранение возможных осложнений для матери и плода, включая социально-экономические, эмоциональные, общие медицинские и акушерские факторы;
2) образованность пациентов по физиологии и патологии беременности, родов, послеродового и раннего неонатального периода; рекомендации для улучшения здоровья матери и ребенка;
3) обеспечение адекватной психологической поддержки со стороны врача, партнера и семьи, особенно в случае первой беременности.
Итак, пренатальный уход должен начинаться в преконцепционном периоде (преконцепционный уход) и заканчиваться через год после родов.
Пренатальный уход включает систематическое амбулаторное обследование беременной, которое осуществляется по четко определенному плану и предусматривает скрининговые тесты, позволяющие выявить любые отклонения от физиологического течения беременности.
Пренатальный уход включает:
- Детальное выяснение жалоб беременной и тщательный сбор анамнеза, выявление существующих до беременности факторов высокого риска заболеваний и, в случае необходимости, консультации смежных специалистов;
- Общее объективное клинико-лабораторное обследование беременных; контроль за массой тела;
- Наружное акушерское обследование;
- Внутреннее акушерское обследование;
- Пренатальное исследование состояния плода, выявления возможных осложнений;
- Рекомендации по гигиене, режиме, диете во время беременности;
- Подготовку к родам.
Что поможет беременной женщине в борьбе с бессонницей?
Это:
- Валериана и пустырник в виде таблеток (настойку нельзя из-за содержания спирта);
- Фиточай, содержащий травы мяты, ромашки, мелиссы, чабреца и лаванды;
- Плоды черной смородины и шиповника как в свежем, так и в засушенном виде;
- Глюконат кальция и препараты магния при наличии судорог икроножных мышц;
- Теплое молоко с медом.
Кроме того, могут помощь и общие рекомендации:
- Перед сном не позволять себе переедать, ограничиться лишь легким ужином, содержащим углеводы и немного легкого белка;
- Проветривать помещение спальни перед сном;
- За несколько часов до сна организовать себе неспешную прогулку в парке, лесном массиве или любом другом спокойном месте;
- Выполнять в течение дня несложные физические упражнения, показанные беременным в третьем триместре.
Кроме всех общих рекомендаций, если тревога и страх родов не покидает вас, полезно будет обратиться за консультацией к психологу.
Существуют специальные методы, позволяющие снизить уровень тревоги, расслабиться, разобраться в истинной проблеме, вызывающей беспокойство. Можно поискать соответствующую литературу на эту тему или записаться на мой тренинг: «Как справиться со стрессом».
Сейчас уже следует довериться природе и успокоиться. Все произойдет так, как должно быть.
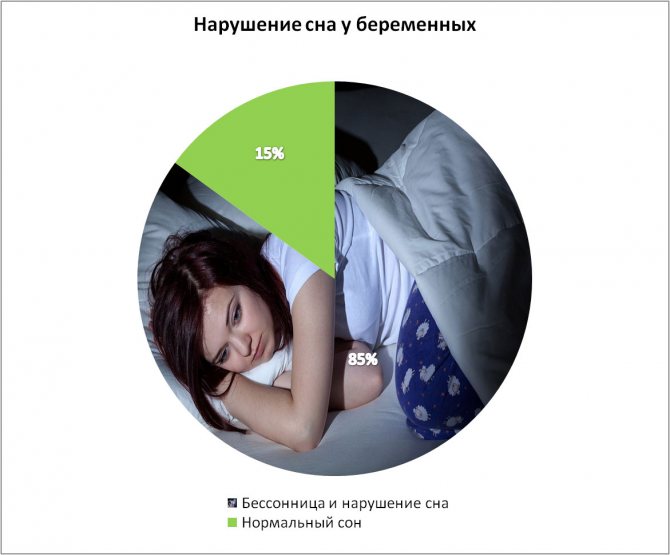
Поздний срок – это испытание даже для самого крепкого и физически выносливого женского организма. Бессонница на поздних сроках мучает почти всех женщин, независимо от их здоровья и психической устойчивости.
После рождения ребенка женщина становиться способной быстро, практически мгновенно засыпать в любом положении и в любое время суток, а не только в комфортной постели ночью.
А на сегодня все!
Пусть время ожидания малыша будет одной из самых прекрасных страниц вашей жизни!
Всем удачи, хороших снов и благополучных родов!
Лечение предродовой депрессии
Трудность терапии такого вида депрессии заключается в том, что перечень медикаментов и методов лечения у беременных весьма ограничен. Прежде всего, родственники беременной женщины должны создать для нее психологические и бытовые комфортные условия проживания. Следует открыто беседовать с супругом о проблемах. В случае неэффективности самостоятельных разговоров, беседы можно переместить в кабинет психотерапевта. Из психотерапевтических методов положительный эффект оказывают: арт-терапия, аутотренинг, гештальт терапия, психоанализ и др. Также есть сведения о том, что легкая физическая нагрузка уменьшает проявления предродовой депрессии и нормализует течение беременности.