Введение – буллезный эпидермолиз, что это?
Буллезный эпидермолиз – это редкое хроническое наследственное заболевание, главный его признак – образование пузырей и мокнущих ран (эрозий) на коже и слизистых оболочках, возникающих при незначительном травмировании. Заболевание заметно сразу после рождения или в первые месяцы жизни ребенка. Существуют как тяжелые формы, при которых дети умирают в течение нескольких дней или месяцев после рождения от инфекционных осложнений или становятся инвалидами, так и легкие формы, при которых человек может вести полноценную жизнь при проведении соответствующего лечения.
При некоторых формах буллезного эпидермолиза бывают поражены только небольшие участки кожи, при других – большие по площади участки поражения, на всей коже, часто с вовлечением слизистых оболочек и ногтей. Определенные виды буллезного эпидермолиза вызывают поражение внутренних органов. Наиболее часто страдает желудочно-кишечный тракт в виде непроходимости пищевода, нарушения глотания, сужения пищевода, поносов, запоров, поражений прямой кишки, желудка, ногтей, сращение пальцев, сердца (кардиомиопатия), мышц (дистрофия), глаз (выворот век), повреждение роговицы, зубов (кариес, плохая эмаль) и пр.
Данное заболевание встречается редко. Так, за период 1986-1990 года в Соединенных Штатах было зарегистрировано 19 случаев на 1 млн. новорожденных. Но, несмотря на редкость его возникновения, оно требует активной диагностики, лечения, наблюдения.
Как устроена кожа
Кожа — самый большой орган нашего тела. Она защищает организм от микробов и аллергенов, помогает регулировать температуру тела и позволяет ощущать прикосновение, тепло и холод.
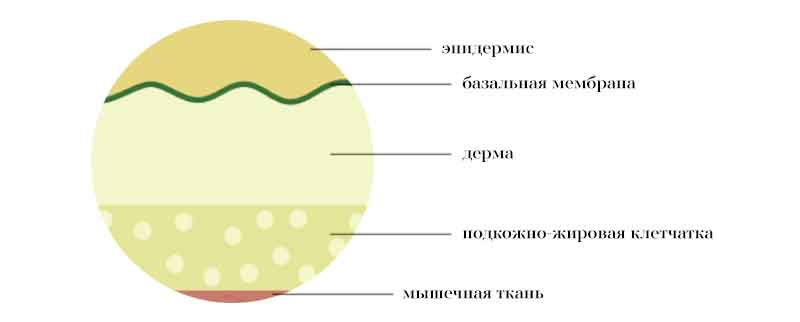
Кожа имеет три слоя:
Эпидермис
Внешний слой кожи, видимый глазу. Его основные функции — защитная и сохранения водонепроницаемого барьера — гидролипидной мантии.
Дерма
Этот слой находится под эпидермисом. Содержит плотную соединительную ткань, волосяные, сальные фолликулы, потовые железы, коллаген, эластин. В дерме проходят кровеносные сосуды и нервные окончания.
Между эпидермисом и дермой находится базальная мембрана — важная структура, соединяющая эти два слоя.
Гиподерма, или подкожно-жировая клетчатка
Глубокий слой кожи. Он состоит из жировой и соединительной ткани.
Работу, а главное, взаимодействие слоев кожи между собой определяют различные «помощники»: гены, ферменты, белки, дополнительные структуры и клетки. В случае нарушения работы хотя бы одного из «помощников» в коже происходят различные изменения. Так, при внезапно возникающих или вызванных искусственно стойких изменениях наследственных структур появляются генодерматозы, в том числе и буллезный эпидермолиз.
Клинические проявления
При буллезном эпидермолизе бывают: легкая травмируемость кожи, пузыри, эрозии, милиумы (крошечные прочные белые горошинки, иногда сгруппированные, утолщение ногтей или их отсутствие, образование атрофических рубцов, утолщение кожи ладоней и подошв, нарушение пигментации (темные или светлые), пятна в местах травмирования псоле заживления,поредение или отсутствие волос, снижение или увеличение потоотделения, пузыри во рту, кариес, сращение пальцев, затруднение глотания, рвота, запоры, снижение массы тела, медленный рост.
Стоит отметить, что несмотря на широкий спектр представленных клинических проявлений, существуют признаки, по которым можно поставить диагноз, не прибегая к другим исследованиям. Так, травмируемость кожи значительно выше при пограничном и дистрофическом буллезном эпидермолизе, чем при простой форме. Характерным признаком пограничного типа заболевания является дефект эмали.
2.Причины
Этиопатогенез буллезной болезни остается предметом исследований и обсуждений. К основным причинам формирования альвеолярных булл относят, в частности, инфекционные заболевания легких, возрастные дистрофические изменения в стенках альвеол, экологические факторы (загрязнение воздуха в крупных городах), наличие хронического бронхита, туберкулеза, бронхиальной астмы. Во всех без исключения исследованиях, посвященных данной проблеме, подчеркивается патогенная роль курения; так, те или иные изменения эмфиматозного типа обнаруживаются у 99% курильщиков, и этот фактор риска является доминирующим в 90% случаев диагностированной буллезной болезни.
В ряде исследований подтверждается также роль таких факторов, как высокая плотность населения и низкий социально-экономический уровень развития региона (следствием чего является нездоровый рацион питания), переохлаждения, врожденные аномалии ферментогенеза и др.
Исследования
В настоящее время ученые ведут исследования по лечению БЭ в трёх направлениях: генная терапия, протеиновая (белковая) терапия и клеточная терапия (использование стволовых клеток). Все эти виды лечения находятся на разных этапах разработки.
Изучением и лечением буллёзного эпидермолиза во всём мире занимается Международная ассоциация DEBRA International, которая была основана в 1978 г. в Великобритании. Ассоциация насчитывает более 40 стран-участниц, в каждой из которых действуют национальные научно-медицинские центры изучения БЭ. Представителем ассоциации в России является фонд «Б. Э.Л. А. Дети-бабочки».
В 2015 году группе ученых и врачей из Германии и Италии удалось заменить 80 процентов кожи мальчика, страдающего буллезным эпидермолизом, трансгенной кожей из его собственных клеток. Болезнь не проявлялась вновь. Прогнозы пациента, с которым они работали, были очень плохими, он потерял почти весь эпидермис, страдал дистрофией, ему был постоянно необходим морфин. В возрасте семи лет, в течение года перед началом эксперимента он питался только через трубку, и поддержание его жизни требовало больших усилий. Трансплантация кожи отца и попытки использовать искусственные аналоги не помогали – кожа не приживалась, и врачи считали, что шансов на выживание у пациента практически нет. Спустя два года после операции он жив, чувствует себя хорошо, занимается в школе спортом, и на коже его нет пузырей.
Для того, чтобы создать трансгенную кожу, у пациента брали биопсию эпидермиса (около четырех квадратных сантиметров) и выращивали на фибриновых слоях отдельные его культуры. Их обрабатывали ретровирусными векторами, вносящими копию “здорового”, работающего гена LAMB3 в геном. Ген попадал при этом в произвольное место, однако ПЦР-анализ показал, что чаще всего он попадает в некодирующие последовательности генома и не нарушает работу других генов. За время работы с трансгенной кожей ученые не наблюдали каких-либо проблем, связанных с использованием ретровирусных векторов для модификации генома. Кроме того, они подчеркивают, что генетические модификации в этом типе операций затрагивают только кожу, поэтому нет риска воздействия на остальной организм.
Лабораторная диагностика
Наиболее достоверным и надёжным методом установления диагноза является исследование образцов кожи, взятых при биопсии, с помощью трансмиссионной электронной микроскопии, однако сейчас основным методом диагностики БЭ стала непрямая иммунофлюоресценция, когда стали доступны моноклональные и поликлональные антитела против важнейших белков эпидермиса и границы эпидермиса и дермы, задействованных в патогенезе БЭ.
При БЭ с помощью иммуногистологических (иммуногистохимия и иммунофлюорисценция) методов определяется наличие, отсутствие или сниженная экспрессия структурных белков кератиноцитов или базальной мембраны, а также распределение тех или иных белков в естественно образующихся или искусственно вызванных пузырях. Тем самым можно определить уровень образования пузырей: внутри эпидермиса, на границе эпидермиса и дермы. Иммуногистологические методы, наряду с методами ДНК-диагностики, служат основными способами диагностики БЭ. С их помощью стало возможно быстро классифицировать БЭ и определить основной тип БЭ, определить структурный белок, наиболее вероятно подвергшийся мутации и определить клинический прогноз.
Результаты иммуногистологического исследования предоставляют основу для дальнейшего поиска мутаций, указывая на то, какие гены, кодирующие структурные белки кератиноцитов или базальной мембраны, необходимо исследовать.
Трансмиссионная электронная микроскопия позволяет осуществить визуализацию и полуколичественную оценку определенных структур кожи (нитей кератина, десмосом, гемидесмосом, якорных нитей, якорных волокон), о которых известно, что их количество и/или вид изменяется при определенных подтипах БЭ.
После определения типа или подтипа БЭ с помощью иммуногистологических методов возможно проведение генетического анализа. Генетическая диагностика позволяет выявить мутации, определить тип и локализацию мутации, а в итоге тип наследования заболевания. В настоящее время генетический анализ является методом, достоверно подтверждающим диагноз. При БЭ обычно генетический анализ проводят методом прямого секвенирования. Генетический анализ позволяет провести дородовую диагностику последующего потомства в семье, где есть пациент с БЭ.
Что такое генодерматозы
Генодерматозы — наследственные заболевания кожи, насчитывающие несколько сотен нозологических форм и проявляющиеся различными патологическими процессами.
Причина их возникновения кроется в генах человека. Они хранят информацию, которая переводится в структуры кожи, содержащие белки, а именно — в кератин, коллаген, ламинин и интегрин, которые обеспечивают целостность и устойчивость кожи. При генетических поломках эти структуры перестают выполнять свою скрепляющую функцию, в результате кожа теряет целостность и становится хрупкой.
Буллезный эпидермолиз — один из самых тяжелых видов дерматозов данной группы.
Что включает в себя облегчение симптомов БЭ
Симптоматическое лечение имеет важнейшее значение для людей с БЭ. Обычно оно включает ежедневный уход за непораженной кожей, за кожей с пузырями и ранами, а также обезболивание.
Пациентам с более тяжелыми типами БЭ требуются дополнительные процедуры, в том числе прием препаратов железа, переливание эритроцитарной массы и альбумина — белка, находящегося у данных пациентов в большом дефиците. Именно от его количества в организме зависит скорость заживления кожи, в том числе и после хирургических вмешательств. Пузыри поражают слизистую и заживают только через образование рубца, который сужает просвет органа или ограничивает его функцию. Хирургические операции позволяют освободить сросшиеся пальцы и открыть пищевод для нормального поступления пищи.
Лечение
Согласно данным DEBRA существуют следующие направления в лечении буллезного эпидермолиза.
1. Протеиновая терапия – в организм пациента вводится достаточное количество нормального белка. Коррекция клинических проявлений осуществляется путем внутрикожного введения коллагена 7 типа.
2. Генная терапия – вводится ген, кодирующий поврежденный белок. Данный метод осуществляется путем пересадки участка кожи с исправленным геном – трансген (введенный недостатющий ген).
3. Клеточная терапия – вводится необходимое и достаточное количество клеток, содержащих нормальный ген, кодирующий белок. При данном способе лечения в отдельные участки кожи вводят фибробласты здорового донора. Фибробласты синтезируют достаточное количество коллагена для обеспечения соединения слоев кожи (эпидермиса и дермы).
4. Комбинированная терапия – создают «гибридные» кожные трнсплантаты, используя донорские фибробласты и кератиноциты пациента. Используется именно подобное сочетание, т.к. фибробласты с меньшей вероятностью могут вызвать реакцию отторжения трансплантата.
5. Терапия с использованием стволовых клеток костного мозга – в данной области можно выделить два основных направления. Первое, систематическое введение донорских стволовых клеток костного мозга реципиента. Второе, перепрограммирование собственных клеток кожи пациента с целью получения нового источника генетически исправленных стволовых клеток.
6. Лекарственная терапия – включает в себя следующие напрвления:
• «Нокаут и замена» siRNA (информационной РНК)
• Препараты, предотвращающие преждевременное завершение экспрессии генов (PTC124, или гентамицин). Некоторые генетические дефекты при буллезном эпидермолизе заставляют прекратить работать механизм синтеза белка в клетках кожи раньше, чем завершен синтез полноценного белка. Данные препараты препятствуют преждевременному распознаванию стоп-сигнала механизмом синтеза белка, пролонгируя тем самым процесс трансляции.
• Симптоматическая терапия – включает в себя применение анальгетиков, антибиотиков различного спектра действия, противоанемических препаратов, препаратов селена и карнитина (при кардиомиопатии) и пр.
Диагностика
В зависимости от периода проведения диагностических мероприятий их можно подразделить на пренатальные (до рождения ребенка) и постнатальные (после рождения ребенка).
Существует два основных метода постнатальной диагностики буллезного эпидермолиза – иммунофлюоресцентное генетическое картирование (IAM) и электронная микроскопия (TEM).
Для осуществления этих видов исследований у пациента осуществляется забор образцов кожи. Для проведения IAM и TEM образцы кожи получают при помощи биопсии. Осуществляют забор неповрежденного и поврежденного участков кожи. При IAM определяют наличие специфических белков кожи. Для этого используют специальные моноклональные антитела, которые избирательно связываются только с определенным белком кожи. Если данный белок отсутствует, то моноклональные антитела остаются несвязанными, окрашивания специальным светящимся составом не происходит.
При электронной микроскопии определяются конкретные компоненты кожи, отсутствие которых способно вызвать развитие буллезного эпидермолиза – кератиновые филаменты, полудесмосомы, якорные фибриллы и пр.
Также значительную роль играет анализ ДНК, проводимый с целью выявления генетической мутации и способа наследования. Но данный метод исследования используется только при наличии изменений, найденных при IAM и TEM, так как анализу необходимо подвергнуть слишком много генов, которые могут быть повреждены.
В пренатальной диагностике используется материал, полученный из околоплодных вод при сроке беременности более 17 недель. Поврежденный ген определяется путем анализа ДНК.
1.Общие сведения
Дыхательная система человека, казалось бы, идеально приспособлена и «сконструирована» эволюцией для газообменных процессов, и единственное, что может снизить ее КПД – это недостаточное содержание кислорода в воздухе. Однако это, к сожалению, далеко не так. Органы дыхания сложны по строению и подвержены многочисленным заболеваниям, некоторые из которых связаны не с недостатком, а с избытком воздуха, завоздушиванием внутренних полостей легочно-бронхиальной газообменной системы.
Многим известно слово «эмфизема», которое означает избыточное содержание или скопление воздуха там, где его не должно быть вообще – как, например, при эмфиземе легких (патологическое расширение альвеол) или эмфиземе подкожной (возникающей при некоторых видах легочной травмы). Иногда говорят также об эмфиземе буллезной, или просто о буллезной болезни (буллы легких); можно встретить термины «блебы» (от англ. blebs – пузыри), «буллезное легкое», «ложная легочная киста» и т.д. В общей сложности употребляется свыше 20 очень близких по смыслу нозологических определений, – что и создает некоторую путаницу, поскольку каждый из терминов подразумевает те или иные нюансы сходных, но не тождественных патологических изменений.
Согласно одному из наиболее точных определений, которое было дано на международном CIBA-симпозиуме в 1958 году, буллой следует считать воздушную полость размером более 1 см (в отличие от более мелких пузырей-блебов, которые представляют собой скопления воздуха под плеврой и в легочной ткани). Таким образом, буллы – это патологическое расширение легочных альвеол, в значительной степени утративших эластичность и способность сокращаться до нормальных размеров; буллезная болезнь (буллезная эмфизема) – расширение, увеличение легких за счет образования булл, гигантские варианты которых могут достигать 10 см в диаметре.
Статистические данные выявляют ряд возрастных и гендерных тенденций в структуре заболеваемости. В частности, установлено почти двукратное преобладание мужчин среди пациентов с буллезной болезнью, прямая корреляция частоты выявления с возрастом обследованных, и т.п.
Что такое буллезный эпидермолиз
Буллезный эпидермолиз (БЭ) — не одно, а целая группа редких генетических заболеваний. У людей с таким диагнозом кожа и слизистые оболочки очень хрупкие. От малейшего прикосновения на них образуются пузыри. Лопаясь, они оставляют после себя болезненные раны.
Эти пузыри наверняка знакомы и вам. Такая влажная мозоль возникает на коже после целого дня, проведенного в тесных туфлях. Вечером вы нередко обнаруживаете ее уже вскрывшейся. Но если у обычных людей такие пузыри вздуваются из-за длительного трения тесной обуви и плотно прилегающей кожи, то у людей с БЭ — спонтанно или в результате малейших травм. Именно поэтому пациентов с этим заболеванием метафорично называют «бабочками». Как известно, даже легкое прикосновение к крылу бабочки снимает с него защитный слой, в результате чего она уже не может летать. При БЭ поврежденная кожа болит и может инфицироваться.
Чтобы понять, как возникает буллезный эпидермолиз, необходимо знать строение человеческой кожи.
Сколько людей болеют буллёзным эпидермолизом?
Чаще всего недуг регистрируется у детишек возраста 1 — 5 лет. Данные Национального регистра больных буллёзным эпидермолизом, который ведётся в Соединённых Штатах Америки, говорят о том, что недугом страдает 1 из 50000 новорождённых. За 16 лет его существования в США выявлены 3300 человек с данной болезнью.
В Европе буллёзным эпидермолизом страдает 1 из 30000 новорождённых малышей. В Японии наименьшая распространённость болезни, она выявляется у 7,8 из 1 млн рождённых детей.
К сожалению, в России отсутствует официальная статистика по заболеванию. Известно, что в нашей стране, Украине, Белоруссии и Казахстане насчитывается более 150 пациентов с буллёзным эпидермолизом.
Почему возникает буллезный эпидермолиз?
Буллезный эпидермолиз вызван дефектами в генах, регулирующих структуру белков, которые формируют кожу и слизистые оболочки, придают им прочность. Т.е. буллезный эпидермолиз – генетическое заболевание. Мутация (повреждение) определенного гена может либо наследоваться ребенком, либо впервые возникать под воздействием различных неблагоприятных факторов. В этом случае мутация в гене возникает во время зачатия или беременности. Причиной повреждений генов может быть радиационное и другие излучения, воздействие вредных токсических и химических веществ, вирусные инфекции и пр.
При наследовании мутации один из родителей ребенка или оба изначально имеет поврежденный ген, при этом он может быть совершенно здоров (носитель). Существует два пути наследования – доминантный и рецессивный. Частота заболеваемости одинакова среди мужчин и женщин.
Форма заболевания зависит от пути наследования (доминантного или рецессивного). Простой буллезный эпидермолиз доминантно наследуется, пограничный – рецессивно, а дистрофические формы – как рецессивно, так и доминантно.
В настоящее время уже известны участки повреждения генов и белки, которые ими кодируются. При простом буллезном эпидермолизе повреждения затрагивают белки кератин 5, кератин 14, плектин, альфа-6,бета-4 интегрин. При пограничной форме заболевания изменения выявляются в белках ламинин 332, коллаген 17 типа, альфа-6,бета-4 интегрин. При дистрофическом буллезном эпидермолизе поражается коллаген 7 типа, при синдроме Киндлера – киндлин – 1. Каждый из этих белков принимает участие в связи верхних и нижних слоев кожи.
Схема «Строение кожи»
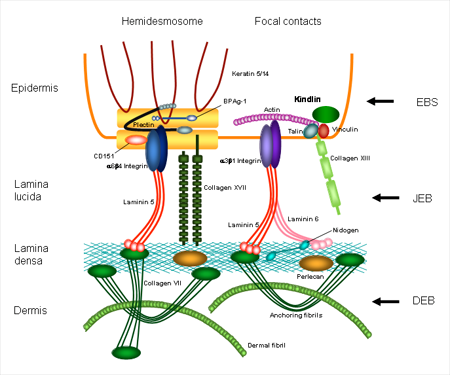
Для формирования более полной картины возникновения заболевания приводим данные о значении, функции этих белков в формировании структуры кожи, а также рассмотреть строение тех уровней кожи, на которых могут происходить патологические изменения.
- Кератин 5 и кератин 14 – участвуют в формировании самого верхнего слоя кожи, осуществляют соединение клеток эпидермиса, поддерживают форму клеток, совместно с коллагеном и эластическими волокнами определяют упругость и прочность кожи.
- Плектин и ламинин 332 – соединяют внутренний скелет клетки с ее оболочкой и просединяет клетки к более глубокому слою кожи.
- Альфа-6,бета-4интегрин – основной рецептор ламинина, т.е. воспринимающая структура.
- Коллаген 17 типа – белок, входящий в комплекс, соединяющий верхние и нижние слои кожи.
- Коллаген 7 типа – главный структурный белок, скрепляющий кожу.
- Киндлин-1 – белок – регулятор активности интегринов.
Все перечисленные белки обеспечивают прочность кожи.
Таким образом, происходит нарушение структуры и функции связывающей слои кожи между собой сложного комплекса клеток, волокон и веществ. И если хотя бы один из компонентов этого комплекса оказывается дефектным, прочность кожи страдает.
Простой буллезный эпидермолиз
Данный тип буллезного эпидермолиза делится на 2 большие группы:
- Локализованный
- Генерализованный
При локализованной форме (ранее известная как болезнь Вебера-Кокейна) пузыри образуются на кистях и стопах. Первые клинические признаки появляются в период полового созревания. Но при данной форме заболевания в младенчестве на слизистой оболочке полости рта могут возникать бессимптомные пузыри и эрозии. Поэтому периодически необходимо осматривать слизистую оболочку рта младенцев.
Генерализованные формы разделяются на 2 подгруппы – герпетиформный буллезный эпидермолиз (Dowling-Meara) и негерпетиформный буллезный эпидермолиз (Кебнера). При первой форме заболевания пузыри располагаются в виде групп, а при второй форме такой особенности нет
Еще одно важное отличие этих двух подтипов то, что при буллезном эпидермолизе Кебнера, как правило, кисти и стопы не поражаются, а при Dowling-Meara, наоборот, пузыри есть, практически всегда, как на кистях руках, так и на стопах. При буллезном эпидермолизе Dowling – Meara характерен значительный риск развития рака кожи, при буллезном эпидермолизе Кебнера риск развития рака минимален
Милиумы, образование рубцов, а также повреждение ногтей обычно не характерны для простого буллезного эпидермолиза.
Генетика
БЭ наследуется по аутосомно-доминантному и аутосомно-рецессивному типу. При БЭ мутации обнаруживаются в более чем 10 генах. Описаны различные виды мутаций — мисенс-мутации, нонсенс-мутации, делеции, мутации рамки считывания, инсерции, мутации сайта сплайсинга.
При наиболее распространенных подтипах ПБЭ обнаруживаются мутации в генах KRT5 и KRT14, примерно в 75 % случаев, при этом вероятно, что мутации в других пока неидентифицированных генах могут также вызывать развитие ПБЭ.
При ПоБЭ чаще всего мутации обнаруживаются в генах LAMB3 (70 % случаев), LAMA3, LAMC2, COL17A1. В большинстве случаев заболевание наследуется по аутосомно-рецессивному типу, однако, описаны случаи соматического мозаицизма и однородительской дисомии.
При ДБЭ описаны мутации в гене COL7A1, в 95 % случаев доминантного и рецессивного типов БЭ.
Простой буллёзный эпидермолиз
Простой буллёзный эпидермолиз
Современная классификация буллёзного эпидермолиза делит ПБЭ на 12 подтипов. Наиболее распространёнными подтипами ПБЭ являются: локализованный подтип (ранее тип Вебера-Коккейна); генерализованный подтип (ранее Доулинга-Меары или герпетиформный), генерализованный подтип другой (ранее Кёбнера), простой буллёзный эпидермолиз с пятнистой пигментацией.
Фенотип данных подтипов варьируется, пузыри могут появляться на кистях рук и стопах, а могут покрывать все тело, обычно пузыри заживают без образования рубцов. В редких случаях наличие множественных распространенных пузырей приводит к летальному исходу в случае присоединения вторичной инфекции.
Наиболее распространённым подтипом простого БЭ является локализованный подтип, обычно в семьях большое количество больных и заболевание встречается в нескольких поколениях. При данном подтипе пузыри локализуется на ладонях и подошвах, однако в раннем возрасте могут носить распространённый характер, с возрастом проявления минимизируются. Обострение клинических проявлений происходит в летнее время.
Самый тяжёлый вариант простого БЭ является генерализованный подтип Доулинга-Меары. Он характеризуется наличием пузырей или везикул, возникающих группами (отсюда название «герпетиформный простой БЭ», поскольку некоторые повреждения могут имитировать повреждения, возникающие при простом герпесе). Заболевание проявляется в момент рождения, степень тяжести в значительной степени варьируется как в пределах одной семьи, так и по сравнению с другими семьями. При данном подтипе отмечается распространённый или сливной ладонно-подошвенный гиперкератоз, дистрофия ногтей, атрофическое рубцевание, милии, гипер- и гипопигментация и повреждение слизистых. Образование пузырей может принимать тяжёлую форму, иногда приводящую к смерти новорождённого или младенца. При данном подтипе может также возникать задержка роста, стеноз гортани и возможна преждевременная смерть.
2.Наследственные заболевания соединительной ткани
Некоторые болезни соединительной ткани являются результатом изменений в определенных генах. Вот наиболее распространенные из них:
Синдром Элерса-Данло
Данный синдром представляет собой группу заболеваний наследственного характера, отличительной особенностью которых являются гипермягкие суставы, повышенная эластичность кожи, подверженные повреждениям кровеносные сосуды, аномальный рост рубцовой ткани и синяки. Симптоматика данного синдрома может варьироваться от легкой степени до высокой. В зависимости от конкретного вида Элерса-Данло признаки этого заболевания могут включать следующее:
- кровоточивость десен,
- слабые сосуды,
- медленное заживление ран,
- изогнутый позвоночник,
- плоскостопие,
- проблемы с легкими, сердечными клапанами и органами пищеварения.
Врожденный буллезный эпидермолиз
Люди с данным заболеванием имеют настолько хрупкую кожу, что практически любое соприкосновение с ней сопровождается возникновением тонкостенных волдырей с серозным содержимым. Подобные пузыри могут возникнуть при ударе, падении человека на землю и даже от трения одежды на определенных участках кожи.
В зависимости от какого-либо конкретного вида врожденного буллезного эпидермолиза подвергаться неблагоприятному воздействию могут дыхательные пути, пищеварительный тракт, мочевой пузырь, мышцы или другие органы. Как правило, буллезный эпидермолиз проявляется сразу при рождении ребенка, так как сам акт родов в некоторой степени является первой механической травмой.
Синдром Марфана
Клиническая картина данного заболевания характеризуется поражением большинства жизненно важных органов и систем: сердечно-сосудистой и центральной нервной системы, опорно-двигательного аппарата, органов зрения и дыхания. Люди с синдромом Марфана имеет высокий рост, а также чрезмерно длинные кости и тонкие «паукообразные» пальцы ног, рук.
Среди других проблем, сопровождающих синдром Марфана, можно выделить проблемы со зрением по причине аномального размещения хрусталика глаза и расширения аорты. Синдром Марфана провоцируется мутациями в гене, который регулирует структуру белка фибриллина.
Несовершенный остеогенез
Данная патология является врожденным расстройством, характеризующимся хрупкостью костей, низкой мышечной массой. Существует несколько типов этого заболевания. Специфические симптомы несовершенного остеогенеза зависят от конкретного вида заболевания и могут включать в себя следующие признаки:
- серый или синий оттенок склеры – белка глаз;
- тонкая кожа;
- снижение слуха;
- незначительное искривление позвоночника;
- проблемы с дыханием.
Причина возникновения данной патологии заключается в мутации генов COL1A1 и COL1A2, ответственных за коллаген типа 1, а также изменение качества протеина.
Что важно при выборе перевязочных средств и уходе за кожей при БЭ
Интенсивность ухода за ранами определяется в первую очередь формой БЭ. При простой форме, когда пузыри и раны возникают на отдельных участках тела, а не повсеместно, перевязка проходит гораздо быстрее, чем при более тяжелой дистрофической форме, требующей обработки повязками большей части кожи.
К счастью, в настоящее время есть множество перевязочных средств и медикаментов, которые подходят для ухода за ранами при буллезном эпидермолизе. Однако найти «правильный» материал все еще нелегко. То, что подходит для одного больного, может оказаться совсем неподходящим для другого. Поэтому даже при одной и той же форме БЭ перевязочный материал и уходовые средства подбираются индивидуально. Оценка такого соответствия должна всегда производиться совместно с врачом.
При выборе перевязочных средств необходимо также учитывать их доступность на местном уровне, ведь в разных странах для этих целей разработаны и доступны разные продукты. Кроме того, на перевязочные средства требуется значительная сумма. Так, в России на уход за кожей человека-бабочки ежемесячно нужно от 50 до 400 тыс. руб. Сегодня наше государство не всегда покрывает эти траты, а при обеспечении за счет бюджета отдает предпочтение менее дорогостоящим материалам.
Еще одним важным аспектом в лечении больного БЭ является гигиена и уход за участками кожи с рубцами, без пузырей и ран. Такой коже в первую очередь требуются восстановление и увлажнение. Чем лучше и качественнее увлажнена кожа, тем меньше выражены рубцы, меньше зуда и ниже риск инфицирования. Увлажняющие крема необходимо наносить на открытые участки кожи два-три раза в день.
Диагностика буллёзного эпидермолиза
Диагноз буллёзного эпидермолиза не всегда может быть поставлен только на основании жалоб. Чтобы подтвердить или опровергнуть его, нужна сложная лабораторная диагностика в крупных клиниках. Необходим также генетический анализ.
В обязательном порядке проводится биопсия кожи, обязательно из свежего пузыря. Кусочек кожи сразу же должен быть подвержен заморозке в жидком азоте, либо замочен в физиологическом растворе. Для длительного хранения фрагмент кожи помещается в специальную транспортную среду. Биообразец исследуется под специальными мощными микроскопами с обработкой контрастными веществами. Можно определить аномалии в структуре кожи, и выявить недостаток определённых белковых компонентов.
До рождения малыша важная роль отводится генетическому анализу. Он не влияет на лечение, но нужен той семье, где уже воспитывается ребёнок с буллёзным эпидермолизом, и где планируется повторная беременность.
Какие бывают виды буллезного эпидермолиза
Существует четыре основных формы буллезного эпидермолиза:
- простая;
- пограничная;
- дистрофическая;
- синдром Киндлера;
Классификация БЭ зависит от того, на каком уровне кожи произошел патологический процесс.
Простая форма
При данной форме БЭ пузыри появляются в пределах эпидермиса. Они не приводят к образованию рубцов, но причиняют сильную боль. Кроме того, летом, когда усиленное потоотделение провоцирует образование новых пузырей, простая форма БЭ всегда протекает тяжелее.
Пограничная форма
В данном случае расщепление происходит внутри базальной мембраны — структуры, которая «скрепляет» эпидермис и дерму. Более того, при определенном подтипе такой формы базальная мембрана вообще отсутствует. Из-за этого одна кожная структура может «находить» на другую, в результате чего на коже возникают многочисленные пузыри и обширные раны. Сливаясь, раны часто не оставляют на коже живого места и могут вызвать сепсис, а значит, потенциально опасны для жизни.
Дистрофическая форма
При данном типе БЭ расщепление происходит ниже базальной мембраны, в дерме. В этой области залегают ключевые структуры, которые определяют плотность и упругость кожи, — коллаген и эластин. При такой форме БЭ патологический процесс протекает именно в коллагене, в результате чего пузыри заживают с последующим образованием рубцовой ткани.
Синдром Киндлера
В этом случае пузыри могут образовываться одновременно на разных уровнях кожи. Кожные проявления могут быть вариабельны и зависят от степени вовлеченности гена в мутацию.







