Лечение
Поскольку по обычному анализу кала мы можем лишь косвенно судить о том, каков состав микрофлоры кишечника, лечения требуют лишь состояния, сопровождающиеся клиническими проявлениями. Иными словами, если у ребенка нормальный регулярный стул и не болит живот, то не стоит давать ему препараты бактерий лишь потому, что его анализ отличается от среднестатистической нормы. Если же дисбактериоз все-таки проявился, желательно выяснить его первопричину. Может быть, ребенку слишком рано или неправильно введен прикорм? Или же он получал антибиотики? Возможно, у него не хватает какого-либо пищеварительного фермента? Может быть, у него пищевая аллергия? После ответа на эти и другие вопросы решается вопрос о коррекции биоценоза (состава микрофлоры) кишечника.
Коррекция дисбактериоза заключается прежде всего в устранении его причины. Лечением заболевания, вызвавшего дисбактериоз, занимается педиатр, гастроэнтеролог, аллерголог или инфекционист, в зависимости от характера основной патологии. В ходе лечения основного заболевания одновременно уменьшаются проявления дисбиоза. Например, при нормализации стула у ребёнка или коррекции ферментативных нарушений происходит улучшение микробиологического пейзажа кишечника.
Основой коррекции дисбактериоза составляет правильное питание, длительно грудное вскамливание, введение прикорма в срок. Поддерживать состав микрофлоры на должном уровне помогают также кисло-молочные смеси и продукты, обогащенные бифидо— и лактобактериями («НАН с бифидобактериями», «Лактофидус», «Бифидок», «Нарине» и др.).
К медикаментозным средствам относят препараты, содержащие микроорганизмы — представителей нормальной флоры (жидкий и сухой «Бифидумбактерин», «Лактобактерин», «Линекс» и т.д.); средства, которые являются питательной средой для роста бифидо— и лактобактерий и стимулируют их размножение («Хилак-форте», «Лизоцим» и т.д.), бактериофаги, в некоторых случаях лечение начинается с назначения антибиотиков с последующей коррекцией микрофлоры пробиотиками.
Препараты для лечения кандидоза
Лекарства Азолы – это семейство притивогрибковых препаратов, название которых заканчивается суфиксом«-азол». Они блокируют производство эргостерина, важнейшего материала клеточной стенки дрожжевых грибков, что приводит к гибели грибков.К счастью эргостерин не является компонентом клеточной стенки клеток человека, поэтому эти препараты не повреждают клетки человека. Примеры таких препаратов – миконазол, тиоконазол, клотримазол, флуконазол, бутоконазол.
Полиеновые антибиотики – включают нистатин и амфотерицин. Нистатин используется для лечения молочницы и поверхностных микозов. Амфотерицин применяют при более сложных системных кандидозах. Противогрибковыепрепараыт из группы полиенов, связываясь со стеролами в клеточной мембране грибов, нарушает ее проницаемость, что приводит к выходу основных компонентов клетки и ее гибели. Оказывают фунгистатическое действие.
а) В первые 2 недели жизни следует использовать такую же дозу мг / кг, как и у детей старшего возраста, но вводить каждые 72 часа; в возрасте 2-4 недели жизни, такую же дозу следует вводить каждые 48 часов. При отсутствии положительной реакции пациентов на лечение флуконазолом или при нечувствительности Candidaalbicans к флуконазолу назначают препарат второй линии – интраконазол.
b) У пациентов со СПИДом и нейтропениями рекомендуется мониторинг уровня крови и, при необходимости, увеличение дозы итраконазола до 200 мг bd.
Недавно разработан препарат вориконазол, который показал высокую эффективность при кандидозе. Более того, вориконазол является эффективным в отношении устойчивых к флуконазолу штаммов C. albicans, что значительно расширяет возможности лечения кандидоза.
Алгоритмы дегидратации во время инфекции
Елена Адаменко:
– Любая инфекция нарушает водно-электролитный баланс в организме и требует восполнения жидкости. При инфекционной диарее на фоне COVID-19 инфекции у всех пациентов всех возрастов необходимо поддерживать адекватный внутрисосудистый объем и корректировать жидкостные и электролитные нарушения. Так как обезвоживание повышает риск жизнеугрожающих осложнений и летального исхода, особенно у детей и пожилых.
Предотвратить развитие дегидратации до проявления клинических признаков можно с использованием различных приготовленных в домашних условиях жидкостей. В условиях стационара регидратационная терапия проводится в зависимости от степени обезвоживания оральными регидратационными солями или инфузионными растворами, вводимыми внутривенно. В домашних условиях также можно приготовить жидкость для питья, которая предотвратит обезвоживание.
Рецепт домашнего регидратационного раствора
Для приготовления потребуется:
- 1 литр чистой питьевой воды или кипяченой и охлажденной;
- 1 ч. л. (без верха) соли;
- 8 ч. л. сахара.
Объем такого выпиваемого раствора в домашних условиях может составлять до двух литров в сутки (чаще достаточно 1-1,5 л). Свежеприготовленный раствор ОРС следует принимать в течение периода, пока отмечается диарея.
Кроме того, необходимо обеспечить обильное питье другими жидкостями. Объем для взрослого человека не ограничен. Ребенок же должен выпивать дополнительно 100 мл жидкости после каждого жидкого стула.
Можно пить:
- Чистую питьевую воду;
- рисовый отвар с солью или без;
- йогуртовый напиток без добавок;
- овощной или куриный бульон;
- некрепкий чай без сахара;
- свежеприготовленный фруктовый сок без сахара.
Категорически не рекомендуется во время гастроинтестинальных проявлений инфекции употреблять:
- газированные напитки;
- коммерческие пакетированные фруктовые соки;
- чай с сахаром;
- кофе;
- лечебные чаи или инфузионные растворы, обладающие стимулирующим, мочегонным или слабительным действием.
Принципы питания во время болезни
Одним из частых желудочно-кишечных проявлений COVID-19 является снижение аппетита. Человек отказывается от еды, в результате не обеспечивается необходимое поступление белка. Между тем белок крайне необходим для оптимального функционирования иммунной системы. Не менее важную роль играют в этом также витамины и минералы. Поэтому есть в любом случае надо, чтобы восполнить нутритивные потери, которые увеличиваются в период болезни.
Елена Адаменко:
– При гастроинтестинальной симптоматике COVID-19 инфекции и, в частности, при диарее, нежелательно делать перерывы между приемами пищи более 4 часов. Оптимально частое (до 6 раз в день) питание дробными порциями. При этом рекомендуется обычная сбалансированная и разнообразная пища. При соблюдении этих принципов нет необходимости дополнительно принимать витаминные комплексы. Хотя американские эксперты советуют для профилактики и лечения COVID-19 инфекции в домашних условиях дополнительный прием витаминов D, С и препаратов цинка.
В рационе во время болезни, отмечает эксперт, обязательно должна присутствовать белковая пища (мясо, рыба, яйца, зерновые), продукты, содержащие Омега-3 жирные кислоты, витамин D. Есть исследования, которые показали, что снижение уровня витамина D в организме способствует более тяжелому течению COVID-19. Тут стоит напомнить, что белорусы склонны к дефициту витамина D. В профилактических целях его можно принимать в дозах, не превышающих предельно допустимые; в лечебных – только после лабораторного подтверждения низкого уровня витамина в организме.
Что касается Омега-3 жирных кислот, то на основании проведенных исследований можно предположить, что они способны подавлять вирусную активность.
ВОЗ предлагает следующий алгоритм по питанию на фоне инфекционной диареи:
- диета, соответствующая возрасту, вне зависимости от жидкости, используемой при регидратации;
- частый прием малых количеств пищи в течение дня (6 раз в день);
- разнообразная пища, богатая энергией и микронутриентами (зерновые, яйца, мясо, фрукты и овощи);
- повышение энергетического восполнения, насколько переносимо, после эпизода диареи;
- новорожденные требуют более частого кормления грудью или из бутылочки – в специальных формулах или расчетах длительности нет необходимости;
- дети должны иметь один дополнительный прием пищи после исчезновения диареи для восстановления нормального роста;
- избегать консервированных фруктовых соков – они гиперсмолярны и могут усилить диарею.
Методы лечения диатеза
Существует несколько методов, как вылечить диатез на щеках, руках или ногах. Для начала необходимо обратиться к профессиональному дерматологу, который назначит необходимые диагностические мероприятия. Кроме сбора анамнеза и внешнего физикального осмотра, необходимы анализы мочи и крови, иммунологические тесты и аллергопробы.
То, через сколько проходит диатез на щеках, напрямую зависит от того, насколько своевременно будет начато лечение
Не менее важно не заниматься самолечением, поскольку неправильно подобранные методы и средства могут только ухудшить состояние и привести к учащению рецидивов.. В клинике «ПсорМак» очень тщательно подходят к диагностике и лечению диатеза
Это в первую очередь заключается в индивидуальном составлении схемы терапии, которая обязательно включает диету и комплекс мероприятий по профилактике обострений.
В клинике «ПсорМак» очень тщательно подходят к диагностике и лечению диатеза. Это в первую очередь заключается в индивидуальном составлении схемы терапии, которая обязательно включает диету и комплекс мероприятий по профилактике обострений.
Очень важное условие лечения — исключить действие факторов, которые могут спровоцировать рецидив. Это значит, что применяемые местные препараты должны быть эффективными, но оказывать мягкое действие
Чтобы добиться этого, специалистами клиники «ПсорМак» был разработан авторский рецепт мази на природных компонентах без гормональной составляющей.
В лечебный комплекс включаются:
- иглорефлексо- и гирудотерапия;
- местное лечение натуральной мазью;
- прием внутрь медикаментозных препаратов (от зуда, аллергии, стрессов и прочих причин или симптомов болезни);
- соблюдение диеты и правильного образа жизни.
Не затягивайте с визитом к специалисту, поскольку от этого зависит длительность ремиссии, которую сможет обеспечить лечение. В клинике «ПсорМак» вам смогут быстро подобрать эффективную терапию, которая поможет добиться хороших результатов и на долгое время избавиться от неприятных симптомов заболевания. Чтобы записаться на прием, пишите нам в форме на сайте или звоните по номерам +7 (495) 150-15-14, +7 (800) 500-49-16.
КАК ЗАПИСАТЬСЯ НА ПРИЕМ в Институт здоровой кожи «ПсорМак»
1. Нажмите кнопочку, которую Вы видите ниже —
2. Заполните поля в появившейся форме. Обязательно проверьте правильность номера телефона, чтобы наш специалист смог до Вас дозвониться. После заполнения нажмите на кнопочку «Отправить».
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
Нужны ли пробиотики для восстановления работы ЖКТ
До настоящего времени было проведено много исследований, которые показывают, что COVID-19 негативно влияет на микробиоту человека, вызывая изменения микробного разнообразия. Прием противовирусных или антибактериальных лекарственных препаратов во время лечения коронавирусной инфекции также сказывается на микробиоте кишечника.
Елена Адаменко:
– На сегодняшний день нет однозначного ответа: необходимо принимать пробиотики во время болезни и в восстановительном периоде или нет. Например, Национальная комиссия здравоохранения и Национальное управление традиционной китайской медицины рекомендуют введение пробиотиков для пациентов с COVID-19 инфекцией. Эксперты объяснили свое решение тем фактом, что многие пациенты получают антибиотикотерапию, которая впоследствии может стать причиной повышенной восприимчивости к кишечным инфекциям.
Есть также ряд исследований, которые демонстрируют поддерживающую роль пробиотиков и нутрицевтиков в усилении иммунного ответа и профилактике вирусных инфекций в целом. В то же время результаты двух недавно опубликованных метанализов показали невысокую эффективность пробиотиков в снижении частоты и масштабов респираторных инфекций. Большинство экспертов предлагают воздержаться от применения обычных пробиотиков до тех пор, пока не будет глубоко изучен патогенез SARS-CoV-2, а также его влияние на микробиоту кишечника. Так что пока выводы и рекомендации очень противоречивые.
Вместе с тем сейчас проводятся три клинических испытания, которые посвящены изучению действия пробиотиков на пациентов с подтвержденной COVID-19 инфекцией. Одно из них – профилактическое исследование, в котором оценивается влияние лактобацилл на заболеваемость COVID-19 среди медработников, подвергшихся воздействию SARS-CoV-2. Другое – оценивает эффект пробиотиков у пациентов с COVID-19 инфекцией и острой диареей, а также их возможность в профилактике интенсивной терапии у пациентов с COVID-19 инфекцией. Третье – исследует адъювантное использование кислородно-озоновой терапии вместе с добавкой пробиотиков у пациентов с COVID-19.
Возможно, основываясь на результатах этих исследований, пробиотики будут предложены в качестве потенциальных средств для включения в диетическое лечение пациентов с коронавирусной инфекцией, а также в восстановительном периоде после болезни.
Причины кандидозного стоматита у детей
Молочницу вызывают дрожжевые грибки под названием кандида белая. У здоровых людей данный грибок живет во рту и, как правило, не вызывает никаких проблем. Однако если уровень содержания грибка слишком сильно повышается, на слизистой оболочке рта может развиться инфекция.
У молочница у грудничков может развиться оттого, что их иммунитету необходимо время, чтобы полностью сформироваться, из-за чего они более уязвимы перед инфекцией. Кандидоз полости рта чаще встречается у преждевременно рожденных детей (рожденных раньше 37 недели беременности) по следующим причинам:
- их иммунитет не так силен;
- они не получили достаточного количества антител от своих матерей.
Молочница у детей также может развиться после приема антибиотиков. Это происходит оттого, что из-за антибиотиков сокращаются уровень содержания полезных бактерий во рту, что позволяет грибку разрастаться.
Если вы кормите грудью и принимали антибиотики для лечения какого-либо инфекционного заболевания, это могло сказаться на содержании полезных бактерий в вашем организме, из-за чего ваш ребенок может быть более подвержен развитию молочницы.
Симптомы молочницы у детей
Симптомы кандидоза полости рта у детей могут включать в себя появление одного или нескольких белых прыщиков или пятен во рту ребенка или вокруг него. Они могут иметь желтый или кремовый цвет и напоминать творог. Они также могут срастаться и образовывать более крупные бляшки.
Молочница у грудничка изображена на фото справа. Вы можете обнаружить такие пятна в следующих местах:
- на деснах вашего ребенка;
- на небе;
- на внутренней поверхности щек.
Эти пятна легко соскабливаются. Ткань под ними будет красной и воспаленной. Также она может кровоточить.
Пятна при молочнице во рту могут совсем не беспокоить вашего ребенка. Но если они болят, ребенок может отказываться от еды.
Прочие признаки и симптомы молочницы у новорожденных включают в себя:
- белесый цвет слюны ребенка;
- беспокойство при прикладывании к груди (ребенок постоянно отворачивается от груди);
- отказ брать грудь;
- медленный набор веса;
- потница.
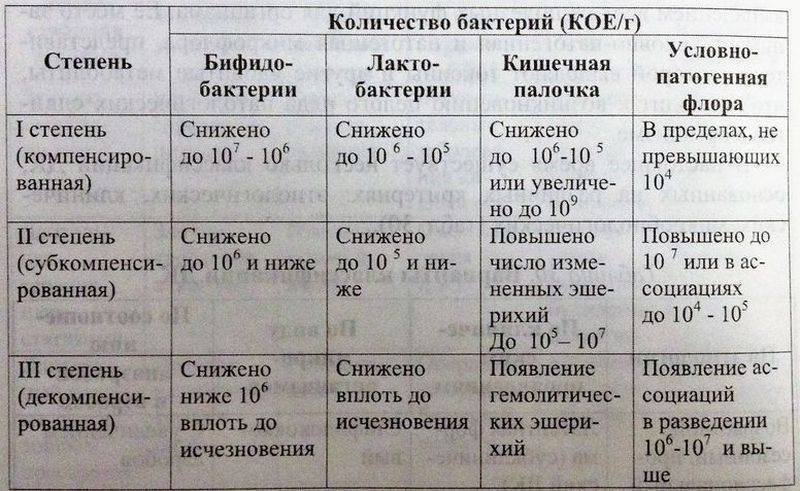
Классификация
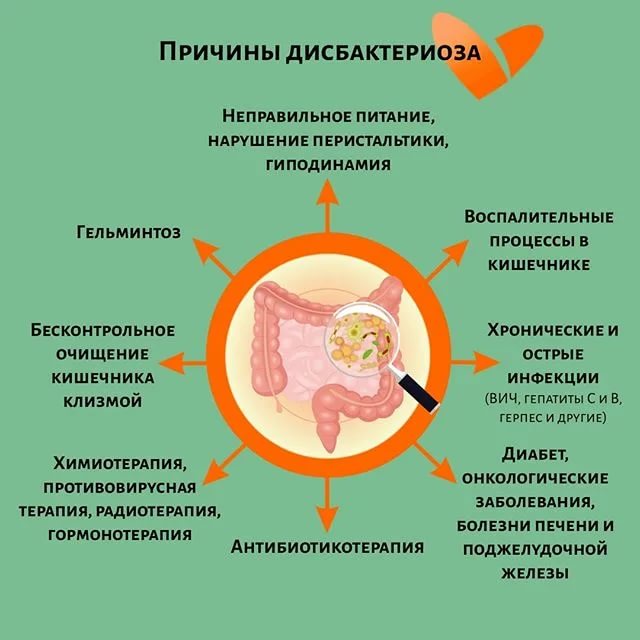
Клиницисты используют различные классификации дисбактериоза кишечника, основанные на видовом составе микроорганизмов, по происхождению, этиологическому признаку, по степени тяжести течения патологического процесса.
В настоящее время выделяют следующие типы дисбактериоза кишечника:
- гемолитический;
- стафилококковый;
- кандидозный;
- протейный;
- гноеродный с превалированием лактозоотрицательных эшерихий;
- слизистый (возникает в результате слабой ферментативной деятельности кишечных палочек);
- смешанный (сочетание слизистых штаммов кишечной палочки, гемолитической колифлоры, гнилостной и гноеродной микрофлоры).
Лечение молочницы у детей
Для лечения молочницы используют противогрибковые препараты. Если вашему ребенку меньше четырех месяцев, для лечения молочницы вам могут порекомендовать препарат под названием нистатин. Детям старше четырех месяцев, скорее всего, выпишут препарат под названием миконазол, так как при использовании миконазола есть небольшой риск того, что при неправильном нанесении препарата ваш ребенок подавится.
Нистатин — препарат в жидком виде (суспензия). Вы наносите лекарство прямо на пораженные участки с помощью пипетки (распылителя), прилагающейся к препарату. Нистатин обычно не имеет каких-либо побочных эффектов, и у ребенка не должно возникнуть сложностей с приемом.
Миконазол — это лекарственное средство в форме геля. Вы наносите его на пораженные участки чистым пальцем. Необходимо наносить небольшое количество геля и избегать нанесения геля глубоко во рту, чтобы ваш ребенок не подавился. В редких случаях после нанесения миконазола ребенка может вырвать. Этот побочный эффект, как правило, проходит самостоятельно и не является поводом для беспокойства.
Препараты против молочницы будут действовать особенно эффективно, если наносить их после того, как вы накормили или напоили ребенка. Продолжайте наносить лекарство в течение двух дней после того, как симптомы прошли, чтобы избежать возвращения инфекции. Если после семи дней лечения молочница у ребенка не проходит, обратитесь к своему педиатру.
Чтобы избежать повторного заболевания кандидозом, следуйте данным советам:
Обзор
Молочница у детей — это распространенное и, как правило, легкое заболевание, вызываемое грибком, которое обычно развивается в ротовой полости и называется кандидозным стоматитом. Чаще всего оно встречается в возрасте до двух лет.
Молочница наиболее распространена среди младенцев в возрасте около четырех недель, но может развиться и у детей более старшего возраста. Преждевременно рожденные дети (раньше 37 недели беременности), имеют повышенный риск развития молочницы новорожденных.
Главным симптомом молочницы является появление одного или нескольких белых прыщиков или пятен во рту ребенка. По виду пятна могут напоминать творог. Прочие симптомы молочницы у детей включают в себя:
- отказ от груди или нервозность, когда вы прикладываете ребенка к груди;
- белесый цвет слюны.
Для лечения молочницы существуют несколько противогрибковых гелей. Перед использованием этих гелей необходимо проконсультироваться с педиатром или фармацевтом, так как некоторые из них не подходят для очень маленьких детей.
Если вы кормите ребенка грудью, а у него развилась молочница во рту, он может заразить вас. Болезнь может поразить ваши соски и грудь, это называется молочницей сосков. Симптомы молочницы сосков включают в себя:
- боль при кормлении грудью, которая может не проходить после завершения кормления;
- потрескавшаяся, шелушащаяся или чувствительная кожа сосков и ареол (темной области вокруг соска).
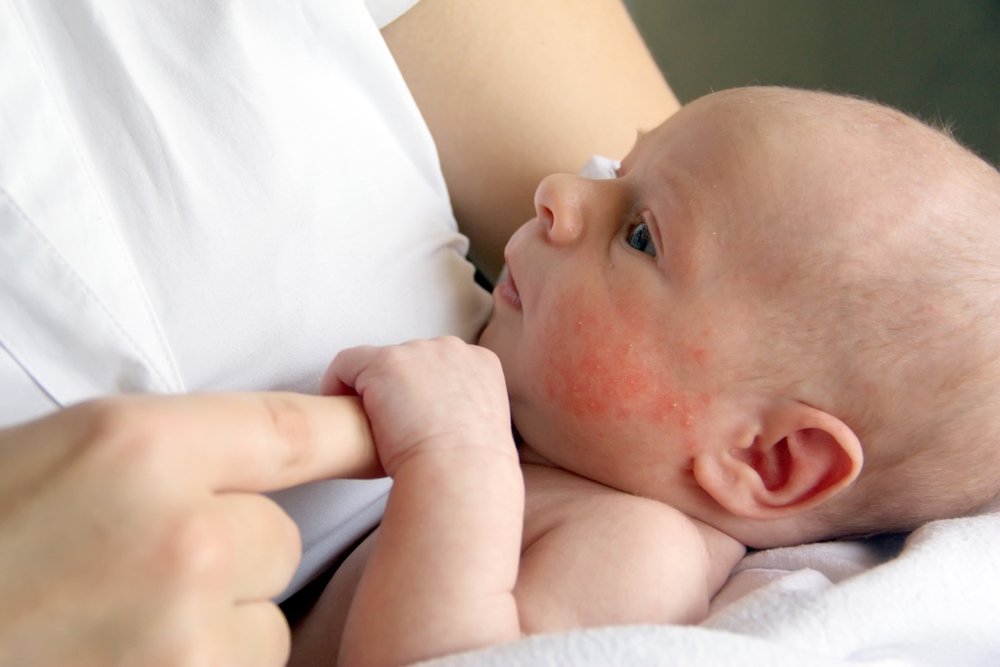
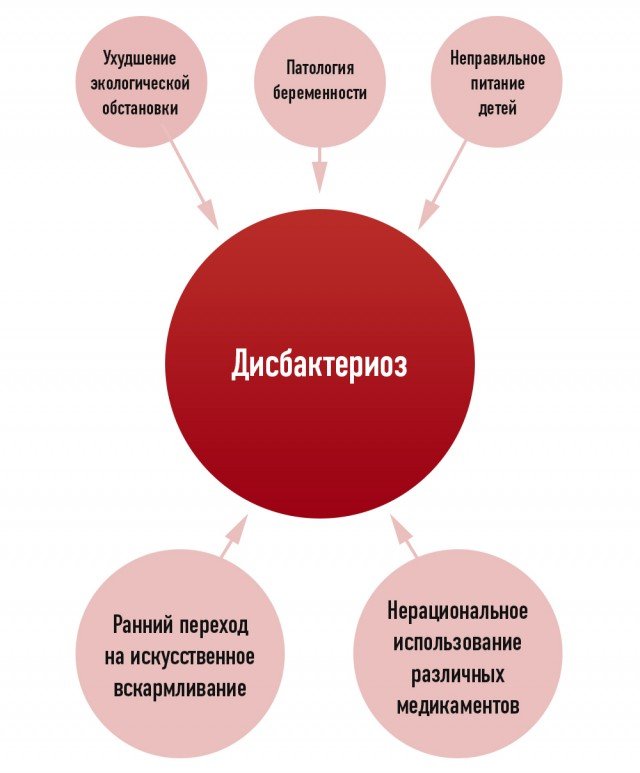
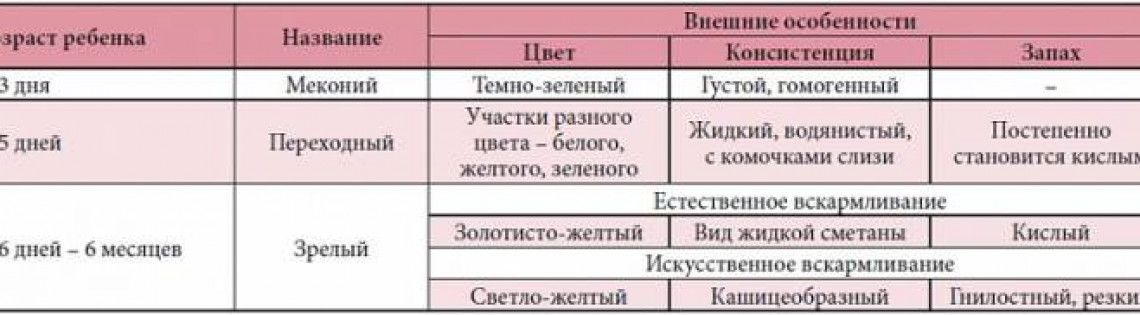
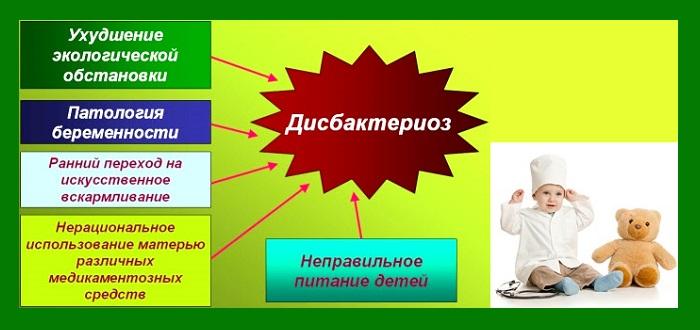
Дисбактериоз у новорожденных
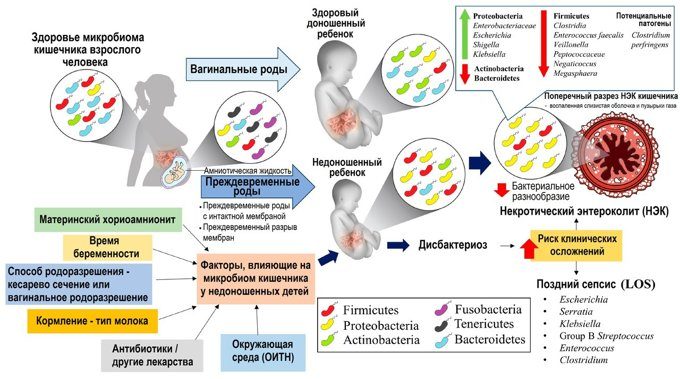
Достаточно часто дисбактериоз встречается у новорожденных детей.
У только что родившегося младенца кишечник стерилен, и бактерии – как полезные, так и вредные попадают туда уже после рождения (точнее первые бактерии попадают в кишечник в процессе родов). При грудном вскармливании в кишечнике новорожденного быстро размножаются полезные бифидобактерии, которые в норме составляют основную (до 98%) часть микрофлоры.
Причиной дисбактериоза может быть позднее прикладывание к груди. В этом случае кишечник малыша успевают заселить другие бактерии, и бифидобактериям уже не так просто освоить среду обитания.
Ещё одна причина – искусственное вскармливание. При искусственном вскармливании в организм ребенка неизбежно попадают бактерии с поверхности бутылочки для смеси. Абсолютной стерильности соски добиться довольно сложно. А молочные смеси не создают столь же питательной для бифидобактерий среды, какой является материнское молоко.
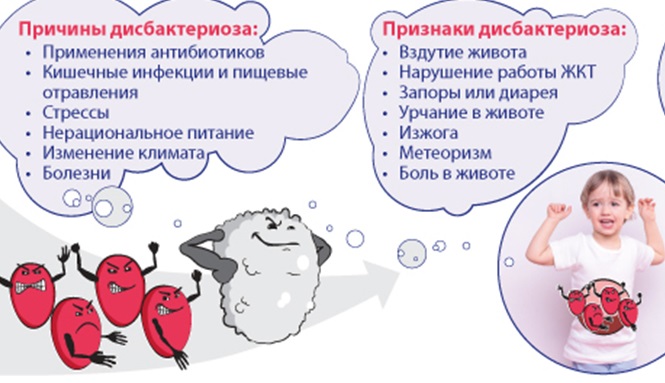
Причинами дисбактериоза также могут быть аллергические реакции, неправильный ввод прикорма, нехватка необходимых пищевых ферментов, применение антибактериальных препаратов.
Профилактика
Профилактика дисбактериоза кишечника включает следующие мероприятия:
- использование антибактериальных и других лекарственных препаратов под строгим контролем врача;
- прием антибиотиков осуществлять только с одновременным приемом пребиотиков;
- сбалансированное питание;
- регулярные консультации у соответствующего специалиста для пациентов, страдающих хроническими заболеваниями пищеварительной, иммунной системы;
- увеличение в рационе пищевых волокон и молочнокислых продуктов лицам, которые в силу своей профессиональной деятельности подвержены риску развития дисбактериоза кишечника.
Лечение дисбактериоза кишечника у взрослых и детей с помощью диеты
Одним из способов восстановить баланс микрофлоры в кишечнике является лечебная диета, назначенная врачом. Каждый пациент должен получить индивидуальные рекомендации по питанию. При этом есть общие принципы, которых следует придерживаться всем пациентам с любой степенью дисбактериоза.
Чтобы восстановить ритм пищеварения, необходимо садиться за стол в одни и те же часы, то есть соблюдать режим питания. Следует ограничить или вовсе исключить из рациона продукты, угнетающие микрофлору кишечника, в числе которых жирное мясо и рыба, магазинные консервы, мясные и рыбные полуфабрикаты, газированная вода, фастфуд. Все эти продукты содержат консерванты и красители, а именно они и оказывают негативное влияние на флору.
Обогатить рацион продуктами, стимулирующими пищеварение и рост полезной микрофлоры. В их числе – крупы и изделия из них, рожь, кукуруза, просо, греча и отруби. Также необходимо потреблять богатые клетчаткой овощи: кабачки, морковь, помидоры, огурцы. Полезны и фрукты, только свежие, не из консервов, а также свежевыжатые соки. Помогут побороть дисбактериоз орехи и кисломолочная продукция.
Выбирайте кисломолочные продукты с малым сроком хранения: это является гарантией того, что в продукте содержатся живые микроорганизмы. Не следует подвергать «кисломолочку» термической обработке, так как при температуре выше 40С полезные бактерии начинают гибнуть.
Как подтвердить диагноз «дисбактериоз кишечника»?
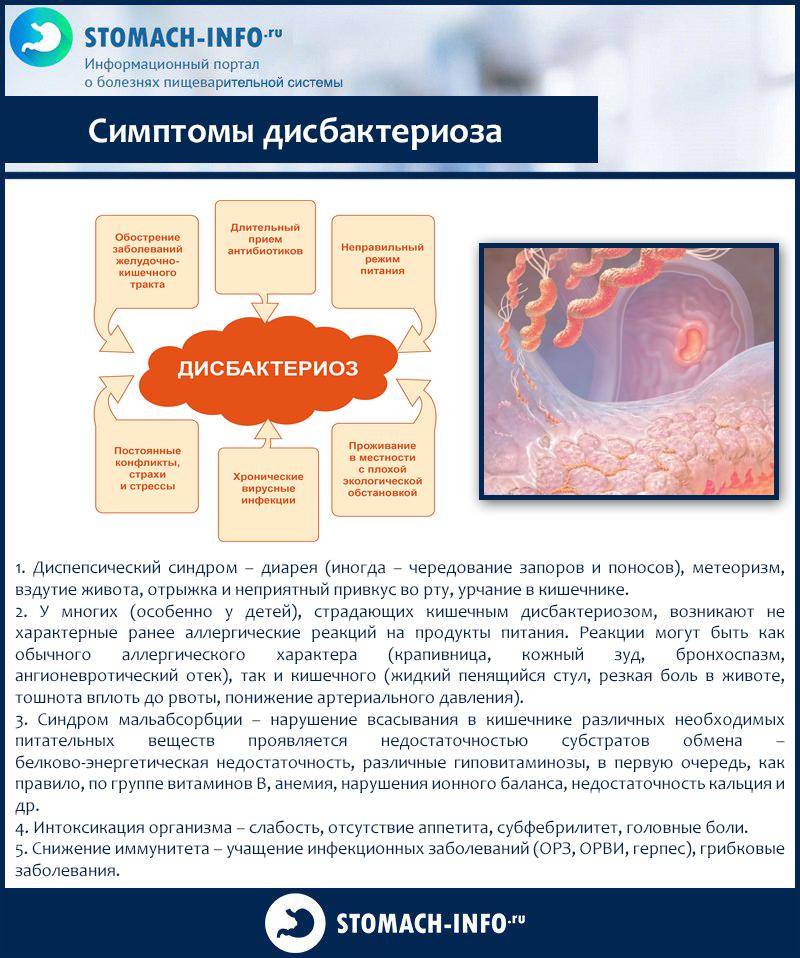
Трудность диагностики дисбактериоза заключается в том, что описанные выше симптомы могут появляться и при других заболеваниях, поэтому поставить этот диагноз на основании одних только симптомов нельзя.
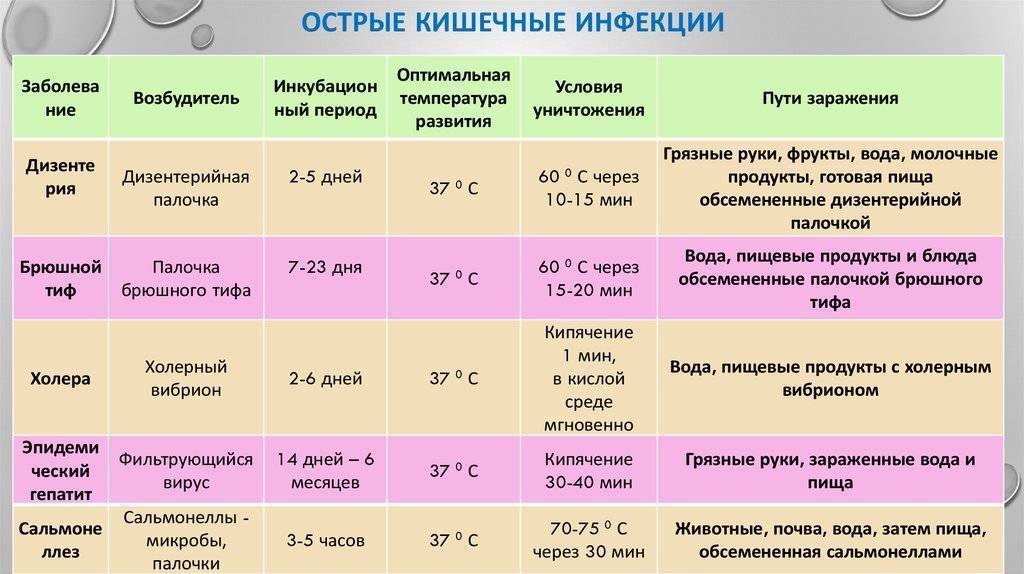
При подозрении на дисбактериоз следует пройти комплексное обследование, чтобы как можно раньше определиться с диагнозом и тактикой лечения. Существует несколько методов диагностики дисбактериоза. За рубежом распространены:
- дыхательные тесты,
- метод молекулярной генетики,
- хроматография.
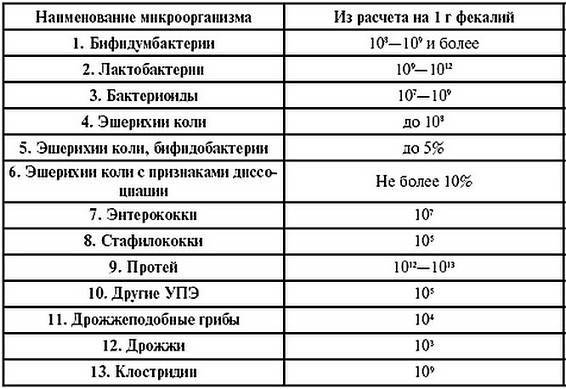
Однако в России они не получили широкого распространения из-за высокой стоимости и трудоемкости их проведения. В нашей стране основным методом выявления дисбактериоза является посев кала. Этот анализ позволяет узнать, насколько представлены в кишечнике пациента полезная микрофлора и болезнетворные бактерии. Существует ряд правил, важных для достоверности анализа:
- пациент не должен принимать лекарства, содержащие живые бактериальные культуры, в течение 2 недель перед анализом;
- посуда для кала должна быть стерильной;
- образец должен прибыть в лабораторию в течение двух часов;
- если оперативно доставить образец для исследования не получается, то ему должна быть обеспечена температура хранения около 3-4С. Это позволит увеличить сроки доставки до 6 часов, но не более того.