Путь вируса лежит… через желудок
На сегодняшний день фекально-оральный механизм передачи вируса COVID-19 инфекции общепризнан наряду с респираторным. Есть исследования, говорит эксперт, которые показывают, что вирус SARS-CoV-2 обнаруживается в тканях желудка, печени, пищевода, тонкой и толстой кишки. В ходе исследований также установлено, что РНК вируса SARS-CoV-2 может сохраняться в кале пациентов с перенесенной коронавирусной инфекцией до 40 дней после нормализации мазков из носоглотки, т. е. спустя почти полтора месяца после лабораторно подтвержденного выздоровления.
Вместе с тем у человека, заболевшего коронавирусной инфекцией, вовсе не обязательно разовьются желудочно-кишечные проявления, в том числе это справедливо и в отношении пациентов с хроническими заболеваниями органов системы пищеварения. В недавно опубликованном метанализе 78 исследований с участием более 12,7 тысячи пациентов было показано, что симптомы со стороны ЖКТ наблюдаются у каждого 5-го пациента с COVID-19 инфекцией.
Среди жалоб, которые предъявляют пациенты с гастроинтестинальными проявлениями, наиболее часто упоминаются:
- потеря аппетита – 22,3%;
- диарея – 12,4%;
- тошнота или рвота – 9%;
- боль в животе – 6,2%.
Причины запора
Запор развивается при длительной задержке в просвете кишечника каловых масс, из которых стенками кишки впитывается слишком много воды. В результате стул становится сухим и твердым.
Запор у взрослых может быть вызван многими причинами, и точно их определить удается не всегда. Однако, в большинстве случаев, к запору приводят:
- недостаточное количество в рационе клетчатки, которая содержится во фруктах, овощах и крупах;
- резкое изменение образа жизни или характера питания;
- невозможность своевременно сходить в туалет;
- привычка терпеть позывы к опорожнению кишечника;
- малоподвижный образ жизни;
- недостаточное употребление жидкости;
- повышенная температура тела (лихорадка);
- недостаточный или избыточный вес;
- тревожность или депрессия;
- психологические последствия сексуального насилия и травм.
Лекарства вызывают запоры?
Иногда, запор может быть следствием приема лекарств. Чаще других запоры вызывают следующие типы медицинских препаратов:
- антациды, содержащие алюминий (лекарства для лечение диспепсии);
- антидепрессанты;
- противоэпилептические средства (используются для лечения эпилепсии);
- антипсихотики (лекарства, которые используют для лечения шизофрении и других психических расстройств);
- добавки с кальцием (БАД с кальцием);
- наркотические анальгетики, например, кодеин или морфин;
- диуретики (мочегонные средства);
- препараты железа для лечения анемии (малокровия).
Как правило, функция кишечника восстанавливается, как только вы прекращаете прием указанных выше лекарственных средств. Однако нельзя самостоятельно бросать лечение, даже если оно связано с появлением запоров. Обязательно обратитесь к врачу, который назначил вам данный препарат, чтобы специалист помог вам подобрать аналогичное лекарство взамен или снизил дозу.
Редкие причины запоров у женщин и мужчин
В более редких случаях запоры могут быть связаны с фоновыми заболеваниями, такими как:
- синдром раздраженного кишечника (СРК);
- диабет;
- гиперкальциемия — когда в крови повышен уровень кальция;
- пониженная функция щитовидной железы;
- мышечная дистрофия — наследственное заболевание, связанное с атрофией мышечной ткани;
- рассеянный склероз — заболевание, повреждающее нервную систему;
- болезнь Паркинсона — заболевание головного мозга, связанное с нарушением координации движений;
- травмы спинного мозга;
- анальная трещина — разрыв кожи анального отверстия;
- воспалительные заболевания кишечника — связаны с раздражением и отеком стенки кишечника (болезнь Крона, язвенный колит);
- колоректальный рак.
Запоры при беременности
Около 2 из 5 женщин испытывают трудности с опорожнением кишечника во время беременности, особенно на ранних сроках. Это связано с действием гормона прогестерона, который обладает эффектом миорелаксанта — расслабляет мышцы.
В норме кишечное содержимое передвигается по пищеварительной системе к заднему проходу с помощью перистальтики — волнообразных сокращений мышц кишечной стенки. Увеличение количества прогестерона во время беременности замедляет перистальтику, что приводит к задержке каловых масс в кишке и трудностям с дефекацией. Однако есть безопасные способы лечить запоры и во время беременности.
Плохое питание
Причиной запоров у детей может быть переедание, недостаток жидкости или избыточное употребление молока
Кроме того, для детей, как и для взрослых, важно, чтобы в рационе было достаточно клетчатки
Приучение к горшку
Убедитесь в том, что вы не оказываете чрезмерного давления на ребенка, приучая его самостоятельно пользоваться горшком или туалетом. Необходимо, чтобы в этот период малыш не испытывал стресса
Ребенку важно научиться выполнять «туалетный ритуал» самостоятельно. Ваш чрезмерный контроль за посещением ребенком туалета или пользованием горшком может вызывать у него чувство неуверенности и тревоги, что иногда провоцирует запоры
«Туалетные страхи»
У некоторых детей необходимость сходить в туалет связана с тревогой и стрессом и даже превращается для них в фобию. Одной из причин может быть боль и трудности при опорожнении кишечника. Иногда дети боятся посещать туалет в школе.
Все эти факторы приводят к тому, что ребенок начинает сдерживать позывы к дефекации, вместо того, чтобы своевременно сходить в туалет. Со временем развивается дурная привычка откладывать на потом этот важный ритуал, что еще больше усугубляет проблему запоров и ухудшает состояние.
Слабительные при беременности во 2 триместре
В середине срока отсутствие стула лечится комплексно. Если нет результат при изменении своего рациона питания и физической активности, то назначается медикаментозная терапия.
- Свечи. Не все суппозитории безопасны во время вынашивания ребенка. В данный период разрешено использовать облепиховые и глицериновые свечи. Второй вид не применяется при наличии трещин, геморроя.
- Микроклизмы. Только в исключительных случаях делается клизма, которая часто вызывает сокращение матки. Лучше использовать микроклизму с готовым раствором.
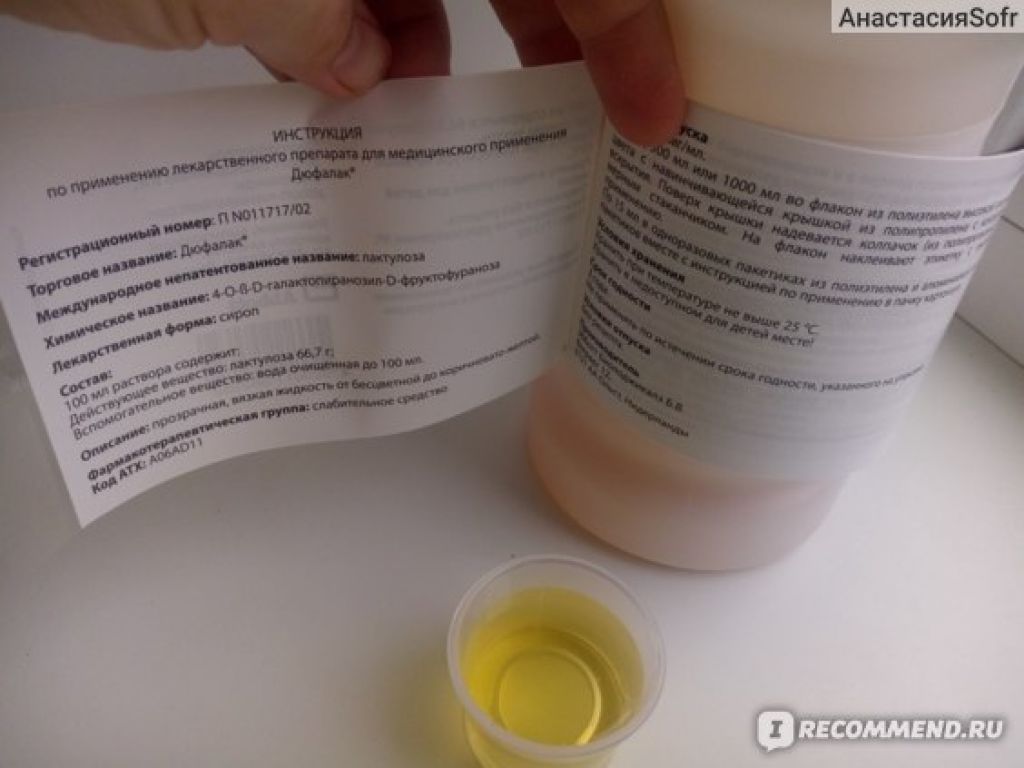
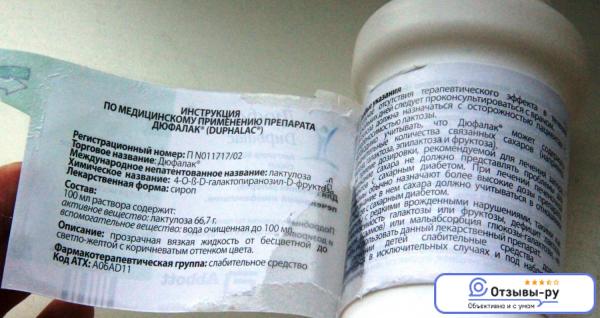
- Медикаменты. Когда наступает 2 триместр беременности разрешено принимать при затрудненной дефекации Дюфалак, Транзипег, Дефенорм.
Все вышеперечисленные методы эффективны, но перед их применением требуется обязательная консультация специалиста. Некоторые из них могут быть противопоказаны, исходя из индивидуальных особенностей организма и наличия сопутствующих болезней.
Симптомы непереносимости пищи
ПН может представлять широкий спектр симптомов:
- ожирение;
- дискомфорт в верхней области живота;
- диспепсия;
- вздутие живота;
- необоснованное чувство усталости;
- головные боли, мигрень;
- проблемы кожи;
- расстройства опорно-двигательного аппарата и т. д.
Словом, это состояние можно назвать общим дискомфортом организма после употребления того или иного продукта. Часто ПН проявляется не одним, а несколькими неприятными симптомами, причину которых сложно определить. Некоторые пациенты могут страдать только от одного тяжелого недуга, например, от постоянной головной боли. У других появляются несколько симптомов, включая мигрень, проблемы с кожей или дыханием, а также раздражение кишечника. Эти симптомы часто совпадают с симптомами синдрома раздраженного кишечника и фибромиалгии.
Симптомы непереносимости пищи
Болезнь Крона
Болезнь Крона — это разновидность воспалительного заболевания кишечника (ВЗК), проявляющаяся хроническим воспалением в желудочно-кишечном тракте, чаще всего в тонком кишечнике. Некоторые распространенные симптомы болезни Крона включают:
- хроническая диарея
- необъяснимая потеря веса
- боль в животе
- кровавый стул
- усталость
Болезнь Крона может быть вызвана аутоиммунной реакцией на определенные бактерии в пищеварительном тракте. Однако генетические и экологические факторы также могут играть определенную роль. Пациентам с болезнью Крона зачастую требуется медикаментозная терапия, чтобы уменьшить воспаление. Некоторым также может потребоваться хирургическое вмешательство.
Менее распространенные расстройства пищеварения
Болезнь Гиршпрунга
Болезнь Гиршпрунга — редкое врожденное заболевание, вызванное отсутствием ганглиозных клеток в удаленном отделе кишечника. Симптомы у новорожденных могут включать:
- отсутствие первого испражнения в течение 48 часов после рождения
- запор
- рвота
- вздутый живот
Симптомы, возникающие в более позднем возрасте:
- отсутствие аппетита
- диарея
- водянистый стул
Обычно лечение болезни Гиршпрунга хирургическое.
Ахалазия
Ахалазия — это редкое заболевание, которое обычно встречается у людей в возрасте 25-60 лет. Это происходит, когда пищевод не может перемещать пищу к желудку, и клапан в конце может не открыться. Симптомы могут включать:
- ощущение, что еда не «идет вниз»
- изжога
- срыгивание пищи
- кашель или удушье по ночам
Лечение может включать медикаментозное или хирургическое вмешательство.
Болезнь Менетрие
Болезнь Менетрие проявляется резкой гиперплазией желез, распространяющейся на большую или меньшую часть желудка. Некоторые симптомы, которые могут испытывать люди:
- боль в верхней средней области желудка
- тошнота
- рвота
- диарея
Однако у некоторых пациентов заболевание проявляется без симптомов. Врачи не знают точной причины болезни Менетрие.
Терапия может включать медикаментозное лечение или гастрэктомию, которая представляет собой хирургическое удаление части или всего желудка.
СРК
Основным симптомом СРК является боль в животе, которая может возникать до или после дефекации. Люди отмечают диарею, запор или и то, и другое. Другие симптомы СРК могут включать:
- вздутие живота
- белая слизь в кале
- неполные испражнения
Сочетание факторов может вызвать усиление симптомов СРК. Пациенты с СРК зачастую имеют травматические жизненные события или психические расстройства. Однако СРК также может возникнуть после инфекции или в результате избыточного бактериального роста в тонком кишечнике .
Различные факторы могут способствовать развитию СРК. Вот почему людям могут помочь разные подходы лечения. Возможно, им придется вносить изменения в рацион питания и научиться уменьшать уровень стресса.
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.
Резюме
Примерно пятая часть населения мира жалуется на симптомы, вызванные употреблением определенных продуктов. Медицинские работники и пациенты часто используют термины гиперчувствительность к пище, аллергия и непереносимость как синонимы.
Важно различать аллергические и неаллергические реакции и функциональные желудочно-кишечные расстройства, поскольку их долгосрочные прогнозы значительно различаются.
- Гиперчувствительность к пище (нежелательная реакция на пищу) относится ко всем реакциям на пищу независимо от механизма.
- Пищевая аллергия – это состояние, вызванное реакциями иммунной системы (смешанными или IgE-зависимыми, смешанными).
Что такое «дырявый кишечник»
Дырявым кишечником называют повышенную проницаемость стенок кишечника, при которой в кровь проникают бактерии и частицы переваренной еды. Это может вызывать воспаление и негативные изменения в составе бактерий кишечника, а также приводить к проблемам с работой желудочно-кишечного тракта.
По статистике почти четверть населения развитых стран страдает заболеваниями желудочно-кишечного тракта, среди которых синдром раздраженного кишечника, болезнь Крона, язвенный колит. Симптомы этих заболеваний часто похожи:
- Вздутие, повышенное газообразование;
- Диарея, запор;
- Боли в животе;
- Непереносимость некоторых нутриентов;
- Усталость, головная боль, затуманенность сознания.
Эти же симптомы наблюдаются и при повышенной проницаемости кишечника, но медицинское сообщество не признает дырявый или тонкий кишечник как отдельное заболевание. Есть предположения, что повышенная проницаемость кишечника — одно из последствий заболеваний ЖКТ, но некоторые ученые считают, что это предшественник хронических и аутоиммунных заболеваний.
Несмотря на отсутствие четкого понимания того, как дырявый кишечник связан с заболеваниями, если у вас наблюдаются повышенное газообразование, боли в животе, диарея и другие симптомы, не стоит затягивать с посещением врача.
ГЭРБ
Кислотный рефлюкс возникает, когда содержимое желудка попадает обратно в пищевод. Если это происходит часто, у человека может быть ГЭРБ. Распространенные симптомы включают в себя:
- изжога
- кислотный рефлюкс
- боль в груди
- тошнота
- боль при глотании
Врачи не всегда уверены, что вызывает ГЭРБ, но факторы риска могут включать:
- прием некоторых лекарственных средств, таких как нестероидные противовоспалительные средства
- ожирение
- пассивное курение
- беременность
- грыжа пищеводного отверстия диафрагмы
Лечение ГЭРБ может включать изменение рациона питания, отказ от курения, лекарственные препараты для лечения симптомов или устранение основной причины.
Как снизить вероятность повышенной проницаемости кишечника
Главное для здорового кишечника — что, сколько и когда вы едите. Лучше готовить еду дома: так вы сможете контролировать количество соли, сахара и жиров, следить за разнообразием рациона. Чем больше разных растительных продуктов вы едите, тем разнообразнее состав микробиоты, а следовательно, лучше защита кишечной стенки.
Чем больше вы съедаете за раз, тем дольше стенки кишечника остаются проницаемыми. Старайтесь не есть на ночь и не перекусывать поздно ночью: циркадные часы организма настраивают кишечник на другие процессы.
Иногда избежать переедания нелегко, особенно во время праздников. Вот несколько советов, которые помогут справиться с желанием съесть лишний кусочек:
Не пропускайте основные приемы пищи и планируйте прием пищи заранее.
Обращайте внимание на размеры порций. Маленькая тарелка помогает съедать меньше.
Избегайте снеки — чипсы, сухарики
Из-за высокого содержания соли и сахара при их употреблении сложно соблюдать меру.
Ешьте свежие фрукты и овощи. Они содержат много клетчатки, которая надолго дает чувство сытости и уменьшает потребность в перекусе.
Не отвлекайтесь на телевизор и телефон, когда едите. Концентрируйте внимание на самой еде — это позволит вовремя понять, когда вы наелись.
Ешьте медленно и кладите вилку на тарелку, пока прожевываете каждый кусочек.
Занимайтесь спортом: так вы не только улучшите здоровье сердечно-сосудистой системы, но и увеличите разнообразие бактерий кишечника, которые укрепляют его стенки.
Проверьте состав бактерий кишечника с помощью Теста микробиоты Атлас. Вы узнаете способность микробиоты производить масляную кислоту, уровень пробиотических и других полезных бактерий, а также оцените защищенность от заболеваний.
- Leaky gut: What is it, and what does it mean for you? Marcelo Campos, 2017
- Leaky Gut As a Danger Signal for Autoimmune Diseases, Qinghui Mu et al, 2017
- Alterations in intestinal permeability, M C Arrieta et al, 2006
- Comparisons of the Postprandial Inflammatory and Endotoxaemic Responses to Mixed Meals in Young and Older Individuals: A Randomised Trial, Amber M Millan, 2017
- Leaky gut syndrome
- Prevalence of Sedentary Leisure-time Behavior Among Adults in the United States, 2015
- Exposure to Shift Work as a Risk Factor for Diabetes, Timothy H. Monk, 2014
- Meal frequency and timing in health and disease, Mark P. Mattson et al, 2014
- Target for Glycemic Control, Concentrating on glucose, Louis Monnier, 2009
- Intermittent fasting: Surprising update, Monique Tello, 2018
- Cardiorespiratory fitness as a predictor of intestinal microbial diversity and distinct metagenomic functions, Mehrbod Estaki et al, 2016
- The Influence of Meal Frequency and Timing on Health in Humans: The Role of Fasting, Antonio Paoli et al, 2019
- The effects of daily fasting hours on shaping gut microbiota in mice, Linghao Li et al, 2020
- Effects of chewing on appetite, food intake and gut hormones: A systematic review and meta-analysis, SophieMiquel-Kergoat et al, 2015
- Why is it so important to chew your food?
Почему кишечник становится «ленивым»?
— Причины развития этого синдрома очень разнообразны. Стрессы, малоподвижный образ жизни (гиподинамия), курение, алкоголь, длительный или неконтролируемый прием некоторых лекарственных препаратов (обезболивающие, спазмолитики, антидепрессанты, противоэпилептические, антациды) введут к снижению интенсивности кровоснабжения и иннервации желудочно-кишечного тракта, что делает мышцы стенки кишечника неспособными нормально перемешивать и продвигать содержимое. Также причинами могут являться некоторые заболевания, например, спаечная болезнь брюшной полости, опухоли ЖКТ, воспалительные заболевания кишечника, геморрой, гипотиреоз, болезнь Паркинсона, неврозы, а также массивная глистная инвазия (гельминты вырабатывают вещества, подавляющие сократительную активность кишечника).
 Фото: unsplash.com
Фото: unsplash.com
Беременность часто сопровождается нарушением эвакуаторной функции кишечника за счет механического сдавления кишечных петель увеличенной в размерах маткой и повышенной выработкой гормона прогестерона, который расслабляет мышцы внутренних органов. Замедление опорожнения кишечника наблюдается у лиц пожилого возраста из-за снижения общего тонуса организма, в том числе и мышц кишечника, а также атеросклеротического поражения сосудов, кровоснабжающих стенки кишечника.
Но основной причиной развития атонии толстой кишки является неправильное питание, когда человек потребляет большое количество высококалорийных углеводов и недостаточно клетчатки. Клетчатка, пищевые волокна, грубая пища умеренно раздражают стенки кишечника, вызывая сокращение мышц. Если же большая часть употребляемых продуктов питания обработанная, рафинированная (и с большим количеством жира и углеводов) — перистальтика снижается, что со временем приводит к развитию атонии и хронических запоров, а также других заболеваний ЖКТ.
Слабительное для беременных на поздних сроках
Третий триместр беременности характеризуется чрезмерной отечностью, поэтому специалисты пытаются не назначать слабительные, задерживающие жидкость в туловище. В такой важный период используются медикаменты, которые не вредят матери, малышу и не провоцируют преждевременные роды. На 3 триместр чаще всего прописывают:
- лекарства с бифидобактериями;
- суппозитории;
- микроклизмы;
- средства с лактулозой.
Это самые безопасные медикаменты. В некоторых ситуациях беременным женщинам, несмотря на дату на поздних сроках, назначаются и другие методы борьбы с запором, но это зависит от состояния будущей матери.
Список всех разрешенных препаратов
Независимо от триместра во время вынашивания ребенка можно применять лишь некоторые слабительные для беременных:
- Дюфалак;
- Фитомуцил;
- Сенаде;
- Микролакс;
- Глицериновые свечи.
Остальные медикаменты подбираются только лечащим врачом, исходя из состояния женщины, плода, наличия противопоказаний и сопутствующих заболеваний. Вот главный список препаратов, слабительных средств:
- Лактовит;
- Лактулоза;
- Инулин;
- Дуфалак;
- Нормазе;
- Форлакс;
- Сульфат Магния;
- Экспортал;
- Сульфат Натрия;
- Лаксомаг;
- карлаварская соль;
- моршинская соль;
- Кафиол;
- Регулакс;
- Пиколакс;
- Гутталакс;
- Бисакодил;
- Дефенорм;
- Норгалакс;
- Ламинарид;
- Ангиопакс;
- Файберлекс;
- Транзипег;
- Мукофальк.
Таблетки от запора позволяют избавиться от фекалий, пока не началась интоксикация. Не нужно экономить и покупать недорогое, дешевое слабительное.
Причины боли в животе
Схваткообразная боль в животе (колики) вызывается раздражением нервных рецепторов внутренней поверхности полых органов. При этом происходит спазм гладкой мускулатуры – мышечной ткани, выстилающий соответствующий орган. Такие боли – обычно очень сильные, мучительные, но длятся недолго – несколько минут, после чего проходят. Приступы могут следовать один за другим, боль сначала нарастает, потом уменьшается…
Приступы могут быть вызваны движением камней (в почках, в желчном пузыре или протоке, в мочеточниках), воспалительными заболеваниями, отравлением. Одной из распространенных причин является нарушение диеты (слишком острая, соленая, жирная пища, неумеренность в еде).
Приступы боли могут сочетаться с другими симптомами – повышением температуры, ознобом (типично для инфекций и закупорки желчных путей), изменением цвета мочи и кала (при закупорке желчных путей моча темнеет, а кал становится светлее).
Боль может быть вызвана растяжением полых органов или натяжением их связочного аппарата (например, вследствие травмы). Она обычно ноющая или тянущая и может не иметь четкой локализации.
Боли могут вызываться нарушением местного кровообращения (застойными явлениями в сосудах брюшной полости), так называемая «брюшная жаба» – приступ болей в момент наибольшей функциональной активности органов пищеварения.
Острая боль возникает при патологических структурных изменениях или повреждениях внутренних органов – воспалении, росте опухоли, язвообразовании, разрыве (перфорации), переходе воспалительного процесса на ткани брюшины (перитонит).
Боль в области живота не всегда связана с заболеваниями находящихся там органов. Довольно часто встречаются отражённые боли. В этом случае говорят, что боль иррадиирует: ее источник находится в другом месте, но пациент ощущает боль в области живота. Это возможно при пневмонии, заболеваниях сердца, плеврите, заболеваниях пищевода и в некоторых других случаях.
Боль в животе может иметь также психогенное происхождение. Стресс, эмоциональное напряжение, испуг могут привести к возникновению боли, в некоторых случаях довольно сильной.
Диагностика пищевой непереносимости
Объективных методов тестирования, которые могут подтвердить диагноз непереносимости, не существует. На сегодня лишь одно исследование с участием пациентов с СРК показало, что тестирование определенных пищевых IgG может помочь определиться с диагнозом. По факту объективное тестирование на пищевую непереносимость требует двойного слепого плацебо-контролируемого ПОМ.
Однако такая диагностика выполняется очень редко. Чаще всего у пациентов с неспецифическими симптомами ЖТ, возникающими после фактического приема пищи, диагностируется СРК или другое функциональное расстройство ЖКТ.
Плюсы и минусы приема слабительных при беременности
Запор – это заболевание, характеризующееся скапливанием каловых масс в пищеводе. Патология становится причиной таких неприятных последствий как развитие геморроя, повышенного тонуса матки, интоксикация матери и ребенка. Во избежание осложнений требуется избавляться от фекалий, но это не означает, что дозволено принимать все лекарства от запора во время беременности.
Одни из таких слабительных нельзя пить при вынашивании ребенка, а другие провоцируют привыкание и их нельзя пить на постоянной основе, а третьи – обезвоживают организм, выводя необходимые соли при запорах.
Медикаментозные средства имеют один главный плюс – быстро борется с отсутствием дефекации, предупредив развитие интоксикации организма. Лишь в редких ситуациях при вынашивании ребенка прибегают к такому способу избавления от запора. Но есть определенные средства, которые разрешено применять на протяжении всей беременности без угрозы для жизни плода и матери.
Основным недостатком слабительных является быстрое решение затрудненного опорожнения кишечника, не устраняя саму проблему, которая спровоцировала запор. В этом случае, патология будет возникать регулярно. Медикаменты нельзя использовать часто, кишечник привыкает к искусственной стимуляции и через некоторое время перестает работать самостоятельно. Во время беременности лучше отказаться от таких препаратов, лучше предпочесть натуральные продукты.
Проблемы с дефекацией очень часто встречается у беременных, виной тому является гормональная перестройка, сдавливание внутренних органов, несбалансированное питание. Патология несет угрозу для женщины и ребенка. При первых признаках запора необходимо это сообщить лечащему врачу, который назначит оптимальный вид лечения. Во время вынашивания малыша необходимо прислушиваться к своему организму.
Симптомы метеоризма
Метеоризм может сопровождаться болями в различных отделах живота, вздутием, чувством распирания, ложными позывами к дефекации. Сила боли варьируется в зависимости от объема газов, степени растяжения стенок кишки при скоплении газов. Врачи Пахомовская и Венедиктова в своей работе указывают на то, что «интенсивность абдоминальной боли зависит не только от количества скопившихся газов, но еще и от уровня порога висцеральной болевой чувствительности» (Пахомовская Н. Л., Венедиктова М. М., 2017, с. 34). Это значит, что реакция может быть индивидуальной. Многое зависит от того, наблюдались ли у человека колики в младенчестве. Известно, что при их наличии уже во взрослом возрасте чаще возникают функциональные боли.
Метеоризм у взрослых может быть сопровождаться и другими проявлениями:
- тошнота;
- отрыжка;
- расстройства стула;
- снижение аппетита;
- раздражительность и др.
Врачи условно делят метеоризм на два варианта проявления. В первом случае основной симптом — увеличение объема живота, то есть вздутие кишечника. При этом нормальное отхождение газов не происходит из-за спазма толстой кишки.
При втором варианте отхождение газов бурное и частое, а боль не выражена. Пациенты жалуются на характерное урчание в животе, чувство «перекатывания» в кишечнике.
Боли могут наблюдаться в одной области или во всем животе. Локальный характер неприятных ощущений связан со скоплением газов в определенном отделе кишечника, обычно в области слепой кишки. Они необязательно связаны с эпизодами приема пищи или физической нагрузкой. Редко возникают и внекишечные симптомы: жжение в грудной клетке, тахикардия, слабость, нарушения сна.
Когда возникают проблемы с микробиотой
Микробиота – фундамент здоровья человека, и при нарушении ее баланса возникают проблемы. Поддерживать здоровое количество бактерий непросто, ведь «хозяин» и бактерии находятся в сложных отношениях.
Факторы, нарушающие баланс:
- Рацион (питание). При отсутствии еды бактерии не развиваются и не размножаются. Не кормить патогены – они исчезнут, не давать есть хорошим бактериям – возникают проблемы со здоровьем. Неправильный режим питания, отсутствие клетчатки, витаминов и микроэлементов наносят непоправимый ущерб балансу микрофлоры. Возникает дисбактериоз.
- Стресс. При истощении микрофлоры могут появиться аллергические реакции и воспаления кишечника.
- Чрезмерные физические нагрузки. Изнуряющий труд или тренировки отрицательно влияют на микробиом кишечника.
- Недостаток сна. Происходит обеднение микрофлоры, запускается метаболический синдром. При продолжительном недосыпании повышается риск ожирения и появления сахарного диабета.
- Лекарственные препараты. Употребление антибиотиков приводит к повреждению микробиома. Антибиотики широкого спектра наносят серьезный урон и по хорошим и по плохим микроорганизмам.
- Вредные привычки.
- Неблагоприятная экологическая обстановка.
- Место проживания. В разных странах у населения микробиота отличается. Продукты, не произрастающие в вашем регионе изменяют флору (организм не «помнит» их). Поэтому при частом употреблении экзотических фруктов происходит нарушение.
Генетическое исследование микробиоты
Этот тип исследования помогает выявить действительную причину дисбиоза, назначить адекватное лечение и в дальнейшем контролировать динамику.
Сдав анализ, человек узнает:
- Уровень защиты от заболеваний и разнообразие микробиоты;
- Соотношение разных видов микроорганизмов;
- Список всех бактерий и энтеротип микробиома.
Перед сдачей анализа не рекомендуется употреблять пищу за 2 – 3 часа.
Анализ микробиома в Санкт-Петербурге
В компании Microbiome вы можете сделать генетический анализ микробиоты.
Лабораторная диагностика определяет особенности метаболизма, тип питания, потребность в витаминах и микроэлементах.
Проводится Check up фундамента здоровья – исследуется генетическая предрасположенность к заболеваниям, анализ микробиоты кишечника. Также доступна консультация генетика с коррекцией внешних факторов.
Диагностика
Врачи могут диагностировать расстройство пищеварения, проводя физикальный осмотр и задавая вопросы о симптомах и истории болезни человека. Например, врач может спросить о:
- препаратах, которые пациент принимает
- рационе питания и образе жизни
- есть ли родственники с заболеваниями органов пищеварения
Затем проведет тесты:
- анализ крови, который может обнаружить целиакию, воспаление или признаки инфекции
- анализ кала, который может обнаружить воспаление и исследовать бактерии в кишечнике человека
- эндоскопия для обследования верхних отделов ЖКТ
- колоноскопия, чтобы исследовать нижний отдел ЖКТ
- медицинская визуализация, такие как КТ, УЗИ или рентгенография
При постановке диагноза пациенту может понадобиться обратиться к разным медицинским специалистам. Например, они могут проконсультироваться с лечащим врачом, гастроэнтерологом или диетологом.
Принципы питания во время болезни
Одним из частых желудочно-кишечных проявлений COVID-19 является снижение аппетита. Человек отказывается от еды, в результате не обеспечивается необходимое поступление белка. Между тем белок крайне необходим для оптимального функционирования иммунной системы. Не менее важную роль играют в этом также витамины и минералы. Поэтому есть в любом случае надо, чтобы восполнить нутритивные потери, которые увеличиваются в период болезни.
Елена Адаменко:
– При гастроинтестинальной симптоматике COVID-19 инфекции и, в частности, при диарее, нежелательно делать перерывы между приемами пищи более 4 часов. Оптимально частое (до 6 раз в день) питание дробными порциями. При этом рекомендуется обычная сбалансированная и разнообразная пища. При соблюдении этих принципов нет необходимости дополнительно принимать витаминные комплексы. Хотя американские эксперты советуют для профилактики и лечения COVID-19 инфекции в домашних условиях дополнительный прием витаминов D, С и препаратов цинка.
В рационе во время болезни, отмечает эксперт, обязательно должна присутствовать белковая пища (мясо, рыба, яйца, зерновые), продукты, содержащие Омега-3 жирные кислоты, витамин D. Есть исследования, которые показали, что снижение уровня витамина D в организме способствует более тяжелому течению COVID-19. Тут стоит напомнить, что белорусы склонны к дефициту витамина D. В профилактических целях его можно принимать в дозах, не превышающих предельно допустимые; в лечебных – только после лабораторного подтверждения низкого уровня витамина в организме.
Что касается Омега-3 жирных кислот, то на основании проведенных исследований можно предположить, что они способны подавлять вирусную активность.
ВОЗ предлагает следующий алгоритм по питанию на фоне инфекционной диареи:
- диета, соответствующая возрасту, вне зависимости от жидкости, используемой при регидратации;
- частый прием малых количеств пищи в течение дня (6 раз в день);
- разнообразная пища, богатая энергией и микронутриентами (зерновые, яйца, мясо, фрукты и овощи);
- повышение энергетического восполнения, насколько переносимо, после эпизода диареи;
- новорожденные требуют более частого кормления грудью или из бутылочки – в специальных формулах или расчетах длительности нет необходимости;
- дети должны иметь один дополнительный прием пищи после исчезновения диареи для восстановления нормального роста;
- избегать консервированных фруктовых соков – они гиперсмолярны и могут усилить диарею.