Методика проведения
Самым распространенным из всех видов УЗИ мочевого пузыря является трансабдоминальный (наружный) способ. Врач обрабатывает головку датчика специальным гелем (для улучшения передачи ультразвуковых волн) и сканирует им область живота выше лобка и ниже пупка. Остальные методы применяются для уточнения результатов наружного обследования.
В любом случае, способ диагностики определяет лечащий врач, учитывая пол и индивидуальные особенности больного, возраст, диагноз, сопутствующие заболевания и другие факторы.
УЗИ мочевого пузыря у женщин
У женщин УЗИ мочевого пузыря может выполняться еще трансвагинальным или трансректальным (у девственниц) способом, при котором дополнительно смотрят состояние матки и ее придатков (маточные трубы и яичники).
Эти виды исследования позволяют получить наиболее полную картину о состоянии органов женской мочеполовой сферы.
УЗИ мочевого пузыря у мужчин
Кроме стандартного наружного УЗИ у мужчин патологии мочевого пузыря и простаты можно диагностировать трансректальным методом. Если есть подозрение на проблемы с простатой, то при УЗИ мочевого пузыря у мужчин выполняется подсчет остаточной мочи. Для этого пациента во время процедуры просят сходить в уборную и помочиться, а затем продолжают обследование, в ходе которого измеряют оставшееся количество жидкости в мочевом пузыре.
Трансуретральное УЗИ проводится одинаково равно как мужчинам, так и женщинам.
УЗИ мочевого пузыря у ребенка
Детям ультразвуковая диагностика выполняется только трансабдоминальным способом. Методика процедуры ничем не отличается от взрослого УЗИ.
УЗИ мочевого пузыря при беременности
Беременным на сроке до 12 недель можно проводить обследование с помощью ультразвука вагинальным и ректальным методом. Во 2 и 3 триместре беременности УЗИ выполняется только трансабдоминально.
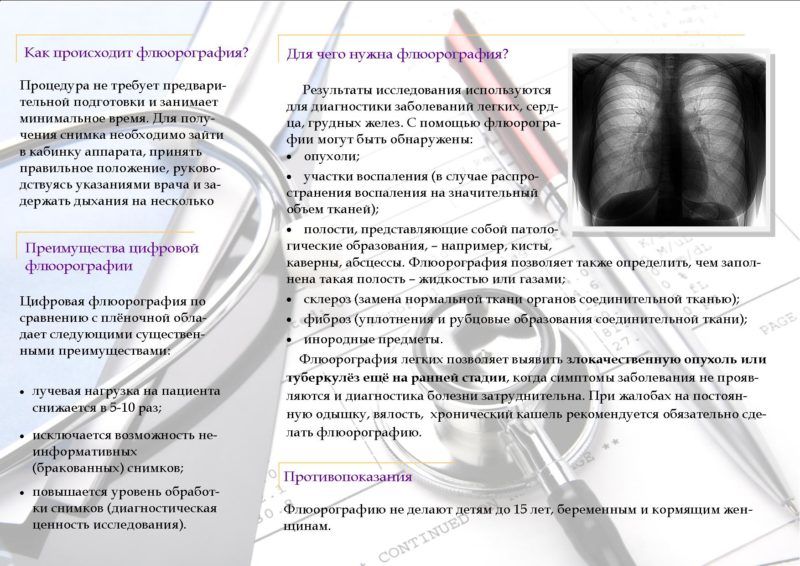
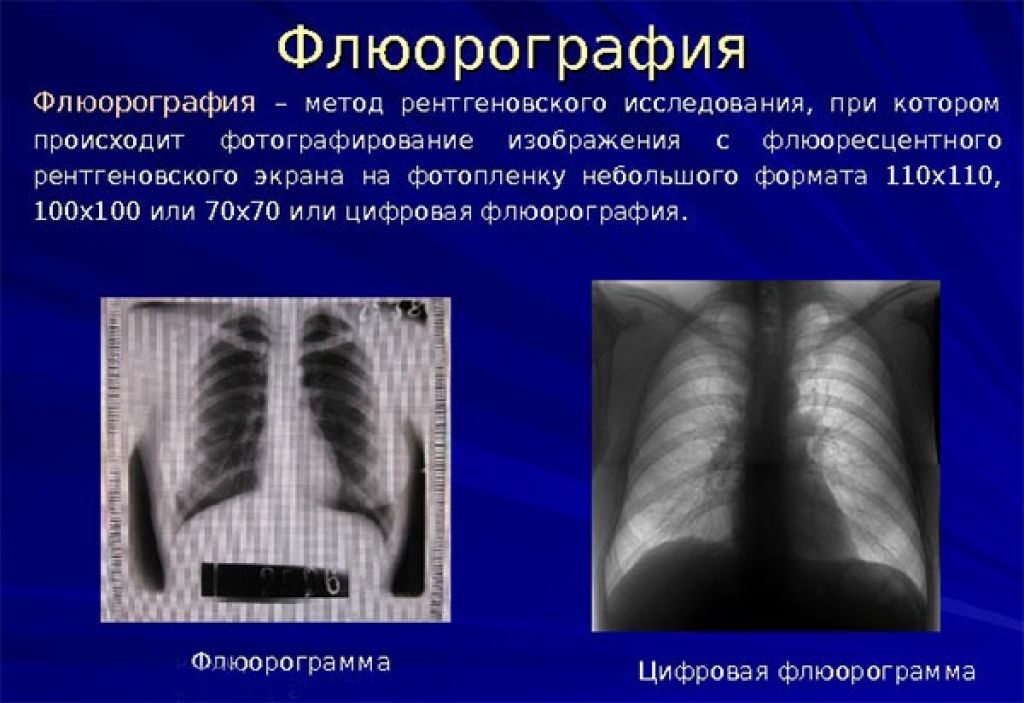
Кому и как часто нужно делать флюорографию
Флюорографическое обследование периодически должны проходить все, кому исполнилось 18 лет. Однако существуют определенные группы людей, которым флюорографию надо делать раз в год в силу их профессиональной деятельности или определенных жизненных обстоятельств. К ним относятся:
- специалисты, чья профессиональная деятельность связана с возможностью заболеть туберкулезом (медицинские работники), а также люди, работающие в организованных коллективах: дошкольных учреждениях, школах или занятые в пищевой промышленности, торговле;
- группа медицинского риска (люди, которые имеют те или иные хронические заболевания). В частности, это пациенты, страдающие сахарным диабетом, имеющие различные заболевания легких, иммунодефицитные состояния, в том числе ВИЧ, серьезные заболевания желудочно-кишечного тракта (например, гепатиты, колиты). У таких людей из-за ослабленного здоровья довольно высок риск «подхватить» туберкулез;
- так называемая группа социального риска: люди, ведущие асоциальный образ жизни, злоупотребляющие алкоголем, наркотическими либо психотропными веществами, без определенного места жительства, а также те, кто ранее находились в местах лишения свободы.
Остальным флюорографию нужно делать раз в два года. Однако в случае, если был зафиксирован контакт с человеком, который болен туберкулезом, в течение двух лет необходимо делать рентгенографию органов грудной клетки раз в полгода и находиться под наблюдением врача-фтизиатра.
Гормон ФСГ – исследование у женщин
Для женщин анализы на уровни фолликулостимулирующего гормона рекомендуются в нескольких случаях. Чаще всего диагностика связана с лечением бесплодия, поскольку тест помогает определить запас яичников у женщины.
Среди других заболеваний, при которых необходимо тестирование уровня ФСГ:
- аномалии гипофиза (оба пола);
- нарушения менструального цикла;
- гипергонадизм.
Тест также может быть назначить детям, у которых отмечается слишком раннее или слишком позднее половое созревание, что может быть связано с нарушениями работы определенных участков мозга.
Уровни ФСГ также измеряются у женщин в перименопаузе. Интересно, что до сих пор продолжаются исследования о возможности использования фолликулостимулирующего гормона, взятого у женщин во время менопаузы, для лечения более молодых женщин, которые борются с бесплодием. Введение гормона должно стимулировать овуляцию и, таким образом, увеличить вероятность оплодотворения во время овуляции.
Тестирование уровня фолликулостимулирующего гормона также может быть полезно для диагностики ряда других женских заболеваний, включая синдром поликистозных яичников.
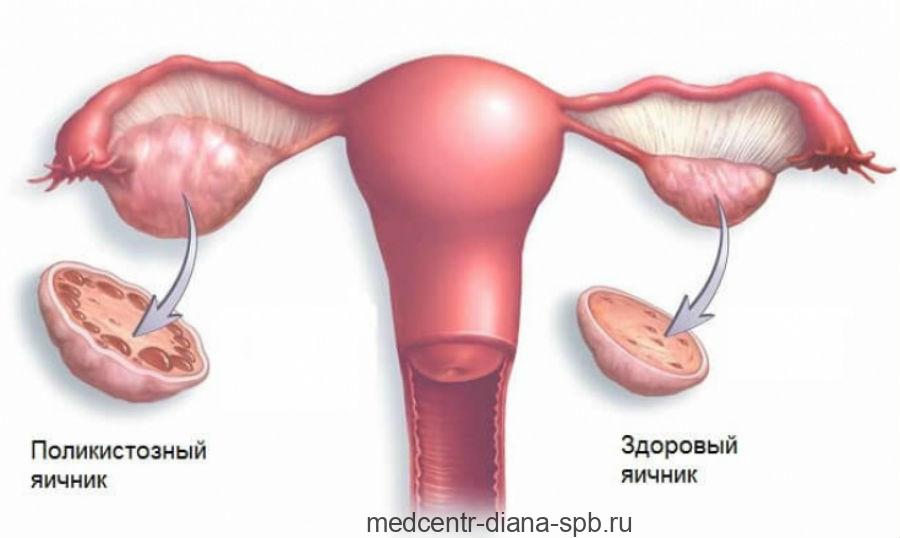 Синдром поликистозных яичников
Синдром поликистозных яичников
Вы уже сделали флюорографию, не зная, что беременны: чем это грозит ребенку?
Да, ситуации, когда будущая мамочка проходит обследование, совершенно не подозревая о своем положении, случаются сплошь и рядом. Вот к каким результатам это приведет:
- Во-первых, проведя обследование до задержки менструации, можете забыть о вреде для малыша, поскольку плодное яйцо еще не прикрепилось к матке, формирование эмбриона не началось.
- Во-вторых, если вы, не зная о беременности, сделали флюорографию — скажите об этом своему доктору, поделитесь беспокойством, попросите назначить вам дополнительные обследования (анализы, скрининг, консультацию генетика). Полученные результаты подскажут, как действовать дальше.
- В-третьих, оградите себя от любого рентгена на весь оставшийся срок. Каждое последующее обследование будет увеличивать вашу общую годовую дозу.
Можно ли беременным делать флюорографию:
— на ранних сроках
Первый триместр является самым опасным. В это время происходит закладка зародышевых листков и формирование практически всех жизненно важных органов малыша. Любое внешнее воздействие может обернуться врожденными аномалиями, замершей беременностью и иными осложнениями.
На ранних сроках флюорография назначается только в следующих случаях:
- Необходимо анализировать течение прогрессирующего заболевания, если иных способов диагностики нет (туберкулез, острая пневмония, онкологический процесс).
- Беременная женщина контактировала с людьми, зараженными туберкулезом.
- У мужа (партнера) женщины обнаружился очаг поражения легких.
- В семье есть дети с положительной реакцией Манту или взрослые с плохими результатами флюорографии.
Если женщина оказалась в одном из выше перечисленных положений, нужно сообщить об этом врачу, который отслеживает беременность, после чего он примет решение о проведении процедуры. Без консультации гинеколога самостоятельно записываться на флюорографию запрещено.
Как быть в таком случае? Наилучшим способом обезопасить себя и ребенка является планирование беременности: в это время флюорография не только допустима, но и необходима. Проходить обследование незадолго до зачатия должна и будущая мать, и отец, тогда можно избежать этой сложной ситуации.
Врач обязательно должен предупредить женщину, чем может быть опасно проведение процедуры, а также чем может быть опасно наличие заболевания, которое предполагают врачи. Если роженица категорически не согласна с рисками флюорографии, она может написать отказ, будучи осведомленной, чем это чревато.
Забеременев, женщина начинает более чутко прислушиваться к своему здоровью и реакциям организма. Даже довольно «продвинутые» мамочки иногда страдают от предубеждений и суеверий. Правда, существуют как обоснованные запреты, так и выдуманные. Попробуем разобраться, является ли опасение по поводу флюорографии при беременности реальным или ложным.

В чём риск для женщины и ребёнка
Хотя во время проведения процедуры уровень получаемой радиации невысок и соблюдаются дополнительные меры защиты, есть риск формирования уродств плода и пороков развития различных органов. Радиационный ожог от флюорографии получить невозможно, но рентгеновские лучи могут негативно повлиять на активно делящиеся клетки, вызывая повреждения ДНК. Это в равной степени касается как матери, так и ребёнка.
Сказать точно, как отразится флюорография на развитии плода и течении беременности, не может никто. Вероятность возникновения патологий напрямую зависит от уровня и времени воздействия радиоактивного облучения: чем эти показатели выше, тем вероятнее появление отклонений. Но, с другой стороны, теоретически они могут возникнуть и при минимальной дозе радиации.
Последствия и срок беременности
Риск возникновения последствий во многом зависит и от срока беременности. Наиболее опасным скрининг считается в первой половине беременности. Именно этот период закладывается основание для дальнейшего развития органов и систем организма малыша. Воздействие рентгеновских лучей на плод может вызвать не просто нарушение развития, а патологии, несовместимые с жизнью. Поэтому для женщин, сделавших флюорографию в первом триместре, повышается вероятность выкидышей или замерших беременностей.
Считается, что с 21 недели рентгенологические исследования уже не так опасны, поэтому по строгим показаниям они могут быть проведены. Но вероятность возникновения нарушений развития малыша остаётся. При этом минимизировать риск вполне возможно.
Подготовка к обследованию
Особых приготовлений проведение флюорографии в обычной жизни не требует. Желательно только сильно не наедаться, так как положение диафрагмы при высоком давлении в брюшной полости может исказить результаты. При беременности женщина вместе с врачом должна взвесить все плюсы и минусы перед принятием решения о проведении процедуры. Также необходимо лишний раз напомнить специалисту, проводящему диагностику, о необходимости использования защитного фартука.

Беременные должны делать флюорографию, предварительно защитив органы брюшной полости и малого таза от облучения с помощью свинцового фартука
Изменение лактации при курении кормящих
Существует несколько мифов, благодаря которым женщины не спешат отказываться от вредной привычки. И это несмотря на то, что ответ на вопрос о том, попадает ли никотин в грудное молоко, положительный.
Ложные утверждения по поводу курения при грудном вскармливании:
- Благодаря своему составу молоко матери сводит вредное влияние никотина к минимуму. Это неправда. Только полностью покинув организм женщины, ядовитые вещества не нанесут вред малышу.
- Вкус молока не меняется из-за курения. Каждая молодая мама рано или поздно задается вопросом о том, какое на вкус грудное молоко. Понаблюдав за ним, можно отметить, что на его вкусовые качества и консистенцию влияет все съеденное и выпитое накануне. Ничего удивительного в том, что вещества, находящиеся в составе сигареты, наложат свой отпечаток на вкус молока – оно становится горьким, с привкусом и запахом никотина. В связи с этим у курящих женщин часто возникают жалобы, что ребенок не берет грудь, психует и плачет.
- Курение не влияет на длительность лактации. Научно-экспериментально доказано, что курящая женщина способна кормить малыша грудью не более 5-6 месяцев. Происходит это по причине уменьшения уровня гормона пролактина, который отвечает за успешную лактацию. В результате ребенок отказывается от груди сам, или кормление прекращается по физиологическим причинам.
- Сигареты не способны уменьшить количество вырабатываемого молока. Это утверждение также ложно, так как сигареты сужают сосуды, а это, в свою очередь, негативно влияет на молочные протоки. Как результат – малышу недостаточно молока, мама вынуждена докармливать его смесями, что в большинстве случаев заканчивается полным переходом на искусственное вскармливание.
Курящие женщины часто сталкиваются с проблемой горького молока, грудное вскармливание у них непродолжительное, поэтому если кормление грудью является приоритетным для молодой мамы, обязательно полностью отказаться от сигарет.
Нормальные показатели при исследовании
В заключении трансвагинального УЗИ указываются ультразвуковые признаки выявленной патологии, а уже окончательный диагноз устанавливает акушер-гинеколог. Нормальные результаты обычно обозначают так: «УЗ-признаков патологии органов малого таза не выявлено».
Отдельно идет беременность. При нормально протекающей беременности матка в нормотонусе, увеличена в соответствии со сроком, признаков отслойки хориона не наблюдается. На сроке 5–6 недель становится слышно сердцебиение эмбриона.
Матка
Здоровая матка имеет ровные и четкие контуры, однородную эхогенность, наклонена кпереди (anteflexio) либо кзади (retroflexio). Второй вариант наклона матки создает трудности при зачатии и вынашивании беременности. Возможны болезненные менструации, склонность к запорам.
Размеры небеременной матки у женщин репродуктивного возраста:
- длина: 70 мм;
- ширина: 60 мм;
- передне-задний размер: 40–42 мм.
Полость матки в норме однородная с четкими ровными краями, без патологических новообразований. Толщина эндометрия (внутреннего слоя матки) зависит от менструального цикла:
- 3–4 дни цикла: менее 3 мм;
- на 5–7 дни: в пределах 3–6 мм;
- на 11–14 дни: около 8–15 мм;
- на 15–19 дни: до 10–16 мм;
- накануне месячных: не более 10–20 мм;
- децидуализация эндометрия – возможная беременность.

Шейка матки
Здоровая шейка матки имеет однородную эхоструктуру без патологических включений. Канал шейки матки в диаметре до 3 мм, содержит слизь однородной эхоструктуры. Оба зева шейки матки (наружный, внутренний) закрыты.
Размеры шейки матки при трансвагинальном исследовании:
- длина: 35–40 мм;
- передне-задний размер: 2,5–3 мм.
Яичники
Располагаются яичники по бокам от матки, чуть позади нее, соединены с ней фаллопиевыми трубами. Яичники имеют однородную эхоструктуру с небольшими участками фиброза, четкие контуры, бугристую поверхность за счет наличия фолликулов. Нормой считается небольшое различие в размерах правого и левого яичников на УЗИ.
Размеры:
- длина: 20–37 мм;
- ширина: 18–30 мм;
- толщина: 16–22 мм;
- объем: 4–10 куб. см
В зависимости от дня цикла количество и размеры фолликулов варьируют. В первую половину цикла имеется до 10 фолликулов диаметром менее 6 мм и 1 доминантный. Максимальный размер доминантного фолликула перед овуляцией – 20 мм.
Во вторую фазу цикла на месте лопнувшего фолликула определяется желтое тело, которое уменьшается с 25–27 мм до полного исчезновения к моменту менструаций.
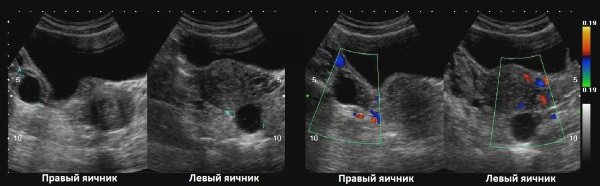
Свободная жидкость
В первые дни после разрыва доминантного фолликула в позадиматочном пространстве скапливается небольшой объем свободной жидкости. Это считается нормой. Свободной жидкости в другие дни быть не должно.
Особенность процедуры
С помощью рентгеновских лучей, которые отражаются в графическом виде, можно ценить состояние тканей, а также наличие пустот.
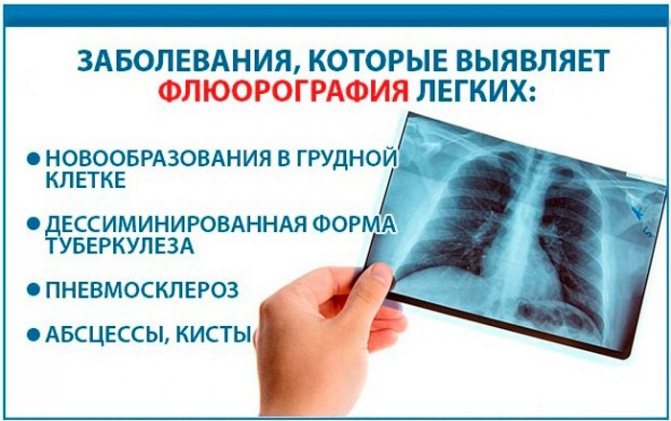
Исследование позволяет выявить:
- Начальные стадии болезней (пневмонии, туберкулез, рак).
- Патологии, имеющиеся в органах грудной клетки (легких, сердца, костной системы, молочных желез).
Для профилактики флюорографию нужно проходить каждый год. Но в случае, если пациент из группы риска, плановые снимки нужно показывать врачу каждые 6 месяцев. Процедура разрешена с 15-летнего возраста, для младших детей назначается УЗИ.
Можно ли на ранних сроках гестации выполнять флюорографию, решает врач. Чаще всего ее назначение относится к экстренным случаям. Исследование, проведенное во время лактации, может привести к тому, что у кормящей женщины пропадет молоко.
Зачем нужна флюорография во время беременности
Обследование назначается женщине, которая ждет ребенка, только в случае, если нельзя исключить его проведение. Во время процедуры врач должен следить за состоянием пациентки.
Если у беременной нет отметки о прохождении флюорографии за последний год, заставить пройти обследование гинеколог не может.
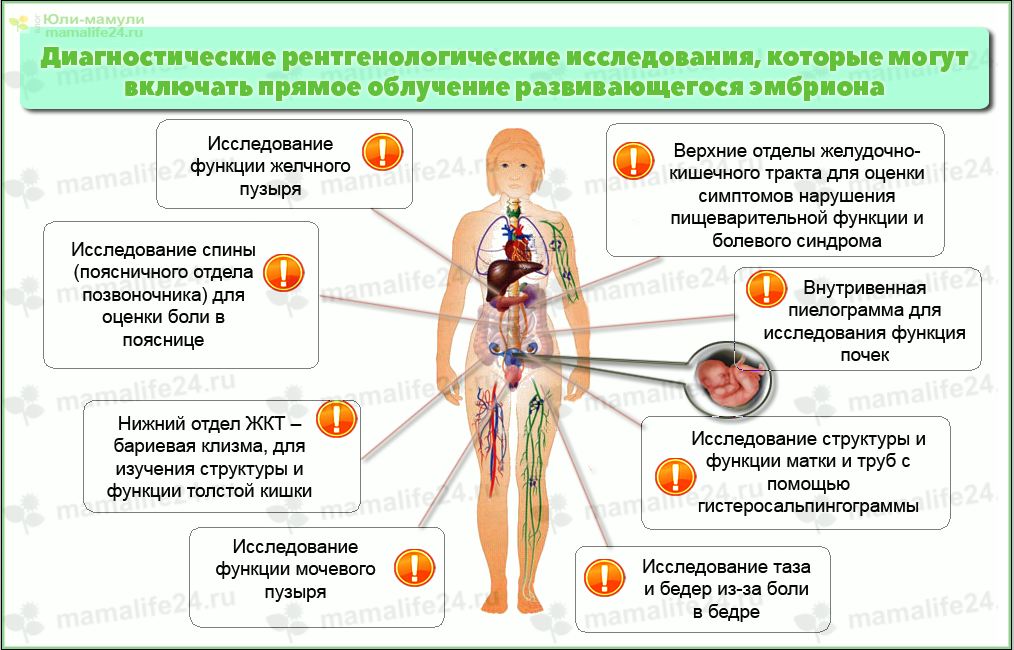
Исключением являются случаи, когда обследование способно выявить опасные заболевания или это необходимо для оказания неотложной помощи. К примеру, рентген, проведенный для диагностики сломанной конечности или другой части тела, далеко расположенной от таза, не несет никакой опасности для плода.
Обязательной является флюорография мужа при беременности жены. Также специалисту может потребоваться увидеть данные обследования других родственников, это поможет предотвратить распространение опасных заболеваний (например, туберкулез легких) или своевременно его выявить.
Делают ли флюорографию беременным?
Рентгенологические исследования могут принести значительный вред плоду, поэтому флюорография при беременности назначается только в крайних случаях. Перед тем, как решиться на назначение процедуры, врач должен определить, в каком случае риск больше.
С одной стороны, если есть подозрение на опасную болезнь, присутствие которой невозможно подтвердить другими методами, лучше пройти данное обследование. Тогда можно избежать последствий этой болезни для мамы и малыша.
С другой стороны, рентгеновские лучи, даже если для флюорографии выбрана клиника с самым современным оборудованием, проникают внутрь организма и могут нарушить процесс деления роста и клеток у формирующегося плода. В таком случае можно, напротив, обеспечить осложнения.
Однако данных, как поведет себя организм роженицы и растущий организм ребенка в том или ином случае, нет. Иногда флюорография совершенно никак не отражается на протекании беременности и развитии малыша, иногда же заканчивается плачевно. Специалисты делают вывод, что флюорографию при беременности можно делать только при острой необходимости.
Флюорография при беременности
Флюорография при беременности — одна из самых популярных по обсуждаемости тем. И это вполне понятно, ведь речь идёт о маленьком, беззащитном ребёнке, и о том следует ли подвергать его таким процедурам. Как известно, рентгеновское облучение негативно влияет и на клетки, и на ткани организма. А поскольку в процессе формирования плода клетки делятся постоянно, и так же беспрерывно развиваются разные структуры тела, то как можно точно узнать, на что же именно воздействует в данный момент флюорография? Поэтому направление врача на флюорографию у многих беременных женщин вызывает волнение, ведь как тут не переживать о том, не повредит ли эта процедура плоду и каковы могут быть её последствия?
Флюорография — один из самых распространенных методов медицинского обследования, с помощью которого можно выявить как скрытые заболевания дыхательных путей, так и патологические изменения в сердечно-сосудистой системе. Благодаря этому методу, заболевания можно определить на ранних стадиях беременности и, соответственно, вовремя начать нужное лечение.
Флюорографическое обследование здоровым людям рекомендовано проходить не больше одного раза в год, ведь при его прохождении в организм попадает определенная доза облучения. Вот почему многие будущие мамы отказываются от флюорографии, опасаясь негативных последствий ее влияния на плод.
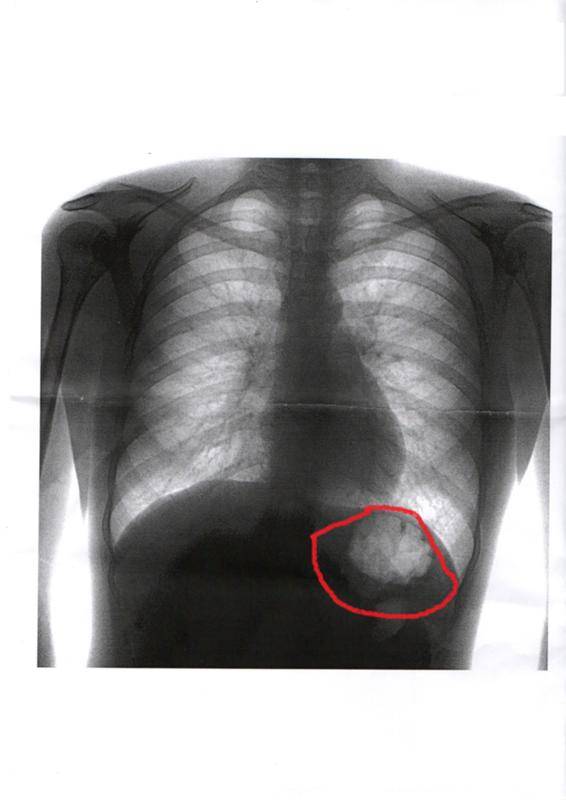
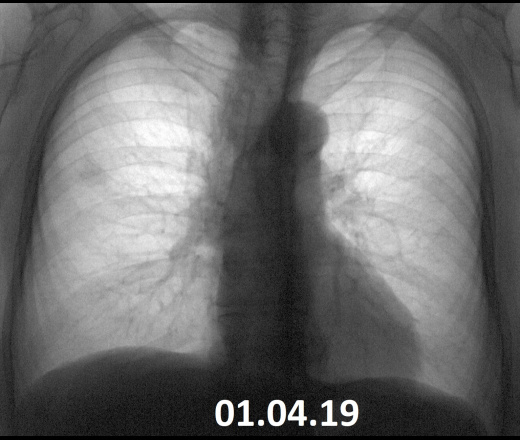
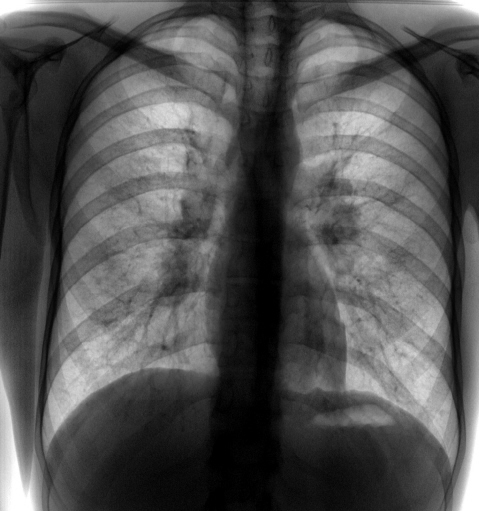
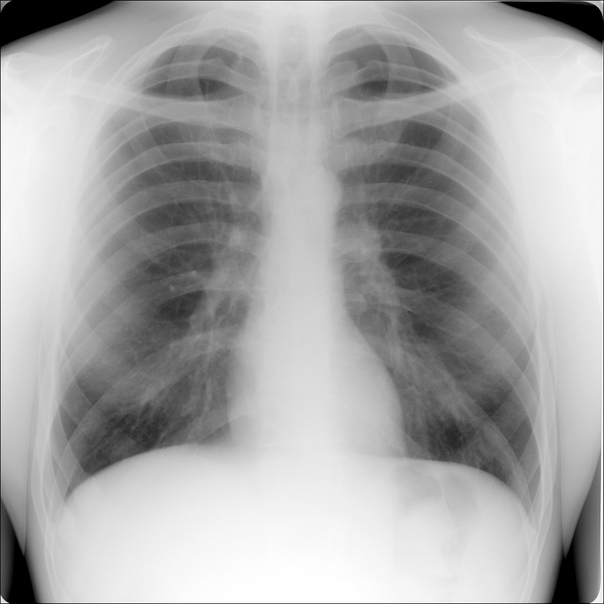
Что видит врач на снимке?
Принято считать, что флюорографический снимок дает информацию лишь о состоянии легких и сердца. Помните: «Сердце и легкие без видимой патологии»? Только вот опытному врачу такая фотография расскажет о многом.
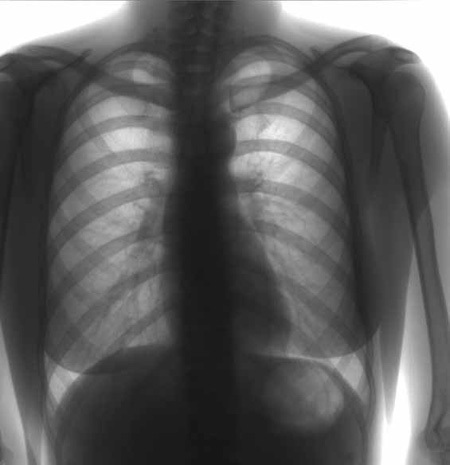
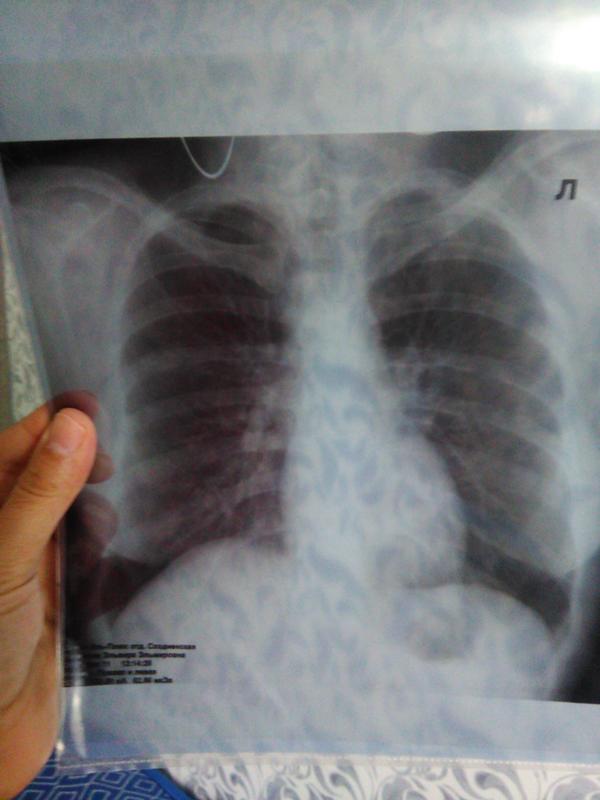
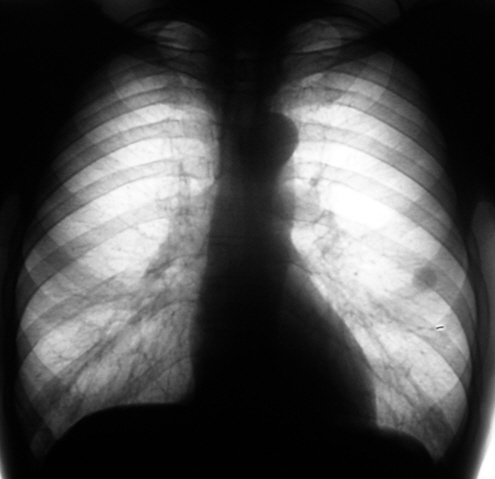
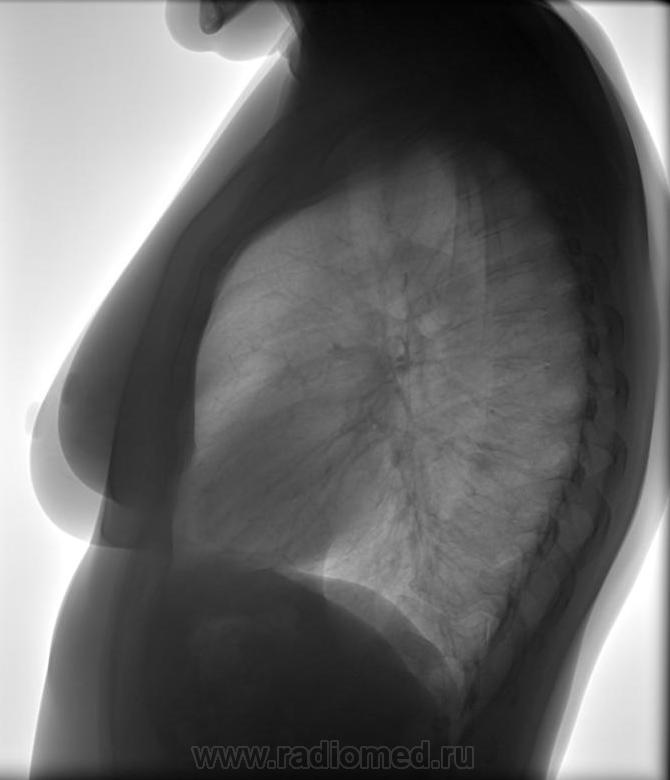
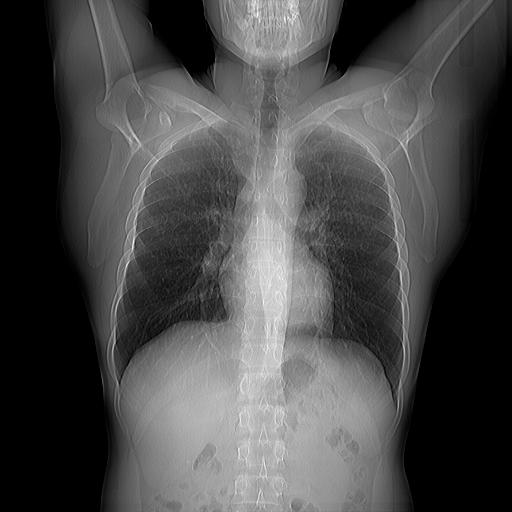
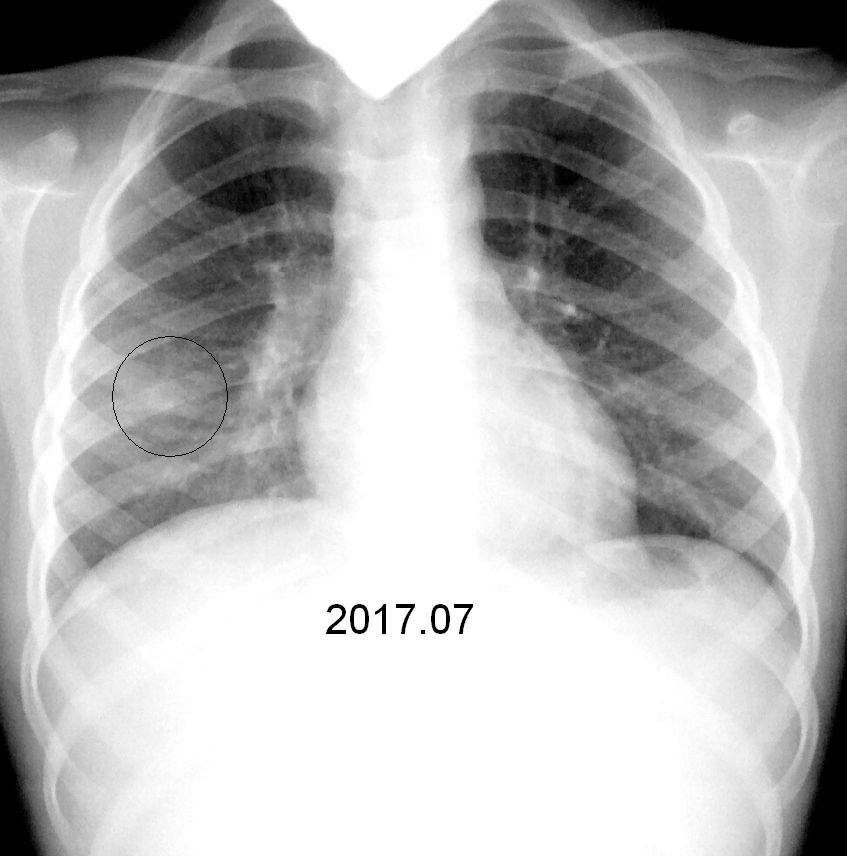
— На флюорографическом снимке видны легкие, тень сердца с перикардом, тень позвоночника. Иногда мы видим трахею, крупные бронхи, часть пищевода, диафрагму. Вместе с тем, наиболее информативна флюорография именно в отношении легких и сердца.
Исследуя снимок, врач оценивает наличие или отсутствие патологических изменений, есть ли поражения тканей легких, не увеличено ли в размерах сердце, нет ли новых образований или «теней», что также может свидетельствовать о наличии того или иного заболевания.
Эксперт отмечает, что флюорография — скрининговый или быстрый метод обследования органов грудной клетки. Это значит, что есть возможность быстро оценить, есть ли патология или все в норме
Это важно, так как уже на начальном этапе обследования можно сделать соответствующие выводы и, в случае необходимости, скорректировать дальнейшие исследования или лечение
Что безопаснее: цифровой или плёночный метод
Стандартная флюорография — давний способ выявления болезней. При таком исследовании человек получает значительную дозу облучения. Во многих странах этот метод диагностики считается устаревшим и не применяется. Современные врачи рекомендуют пользоваться более современным методом — цифровой флюорографией, при которой лучевая нагрузка на организм меньше. С её помощью также выявляются патологии разных органов. Она даёт возможность получить более точную картинку, быстрее поставить диагноз и при необходимости начать своевременное лечение.

Обследование с помощью цифрового рентгенологического аппарата является наиболее безопасным
При подсчёте безопасного процента излучения используется понятие «Годовая эффективная доза». Это максимально возможный уровень воздействия на организм человека радиоактивных лучей в течение года. Превышение этих показателей негативно отражается на здоровье человека.
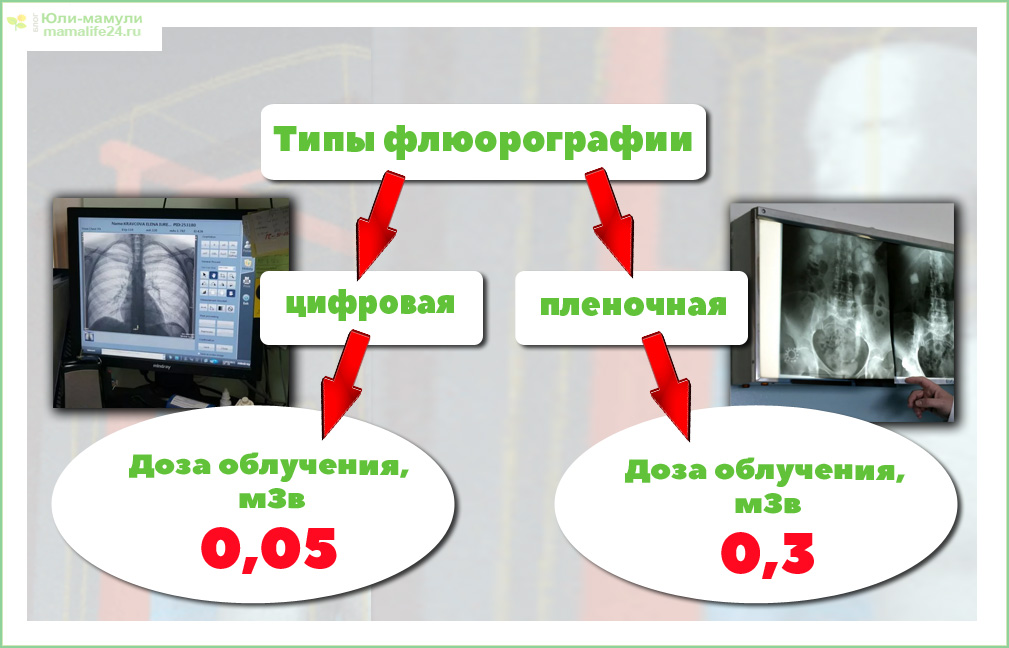
Таблица: дозы облучения, получаемые при различных способах обследования
| Вид исследования | Доза получаемого облучения | Процент от годовой эффективной дозы |
| Плёночная флюорография лёгких | 0,5–0,8 мЗв | 50–80% |
| Цифровая флюорография лёгких | 0,05 мЗв | 5% |
Цифровые флюорография и рентгенография является наиболее безопасными и в то же время информативными способами диагностики заболеваний бронхолёгочной системы. Разница между флюорографией и рентгенологическим исследованием лёгких состоит в разной дозе получаемой организмом радиации и в качестве результата. Рентген более точен.
Снимок при рентгене отображает реальный размер лёгких, а цифровой аппарат позволяет использовать минимальные дозы облучения
Могут ли быть последствия?
Последствия флюорографии могут быть серьезными, не очень серьезными или отсутствовать вообще. Все зависит от полученной дозы облучения, состояния роженицы и особенностей протекания беременности и других факторов.
Риск осложнений увеличивает наследственная предрасположенность к патологическим нарушениям развития. Если в семье были случаи врожденных аномалий, флюорография навредит плоду с большей вероятностью.
Еще одним фактором риска является поздний возраст роженицы или обоих родителей: после 35 лет риск патологий развития малыша в утробе увеличивается.
Среди возможных последствий флюорографии врачи называют:
- Прерывание беременности. Выкидыш чаще всего случается на ранних сроках, когда плодное яйцо еще не прочно закрепилось в полости матки. Излучение может повлиять на имплантацию плода.
- Замершая беременность в результате мутаций или гибели клеток малыша.
- Врожденные патологии развития плода вследствие воздействия рентгеновских лучей на клетки. Процедура может привести к тому, что клетки не смогут обеспечить нормальную закладку органов. Патологии могут быть и незначительными, которые легко исправить после рождения малыша, так и серьезными, которые снизят качество жизни ребенка.
- Онкологические заболевания. Если для взрослого человека доза излучения минимальна и незначительна, то для малыша — огромна. Флюорография может стать причиной развития онкологических процессов в детском организме, особенно часто воздействию подвергается кровеносная и лимфатическая системы.
В медицинской практике такие последствия встречаются нечасто: доза облучения действительно невелика, и если женщина соблюдает предписания и рекомендации врача, флюорография не нанесет вреда плоду. Однако употребление алкоголя, курение, ношение тяжестей, частые стрессовые ситуации во время беременности в совокупности с проведенной процедурой могут стать предпосылками к возникновению осложнений.
Стоимость ТВУЗИ
Трансвагинальная ультразвуковая диагностика заболеваний женских органов стоит в среднем 1000–1500 р. Стоимость транвлагалищного УЗИ зависит от региона и клиники.
Средние цены на УЗИ органов малого таза интравагинальным способом:

Т. к. трансвагинальное УЗИ доступное, безопасное и информативное исследование, его можно выполнять несколько раз за один менструальный цикл. Это позволяет отследить динамику изменений в органах малого таза (контроль эффективности лечения, отслеживание характера роста кист, динамика роста плодного яйца при беременности).
Делитесь статьей с подругами в соцсетях, она может быть актуальна для них именно сейчас. Расскажите о вашем знакомстве с трансвагинальным УЗИ. Будьте здоровы. Всего доброго.