Симптомы Родовые травмы головы :
Общепринятой классификации родовой травмы головы до настоящего времени не существует. Для формулировки диагноза используются классификационные принципы, принятые в нейротравматологии, с учетом особенностей, характерных для неонатальной черепно-мозговой травмы. Классификация включает в себя общую характеристику родовой травмы головы (степень тяжести, распространенность, происхождение механической энергии – сдавление в родовых путях или акушерская травма), виды структурных поражений головы и особенности функциональных расстройств.
Среди травматических поражений головного мозга у новорожденного различают:
– кровоизлияния в головной мозг, которые могут встречаться в виде гематом либо геморрагического пропитывания мозгового вещества;
– кровоизлияния под оболочки головного мозга, среди которых различают субарахноидальное, субдуральное, эпидуральное кровоизлияния;
– внутрижелудочковые кровоизлияния;
– контузионные поражения вещества мозга.
Особенности клинической картины родовой травмы головы во многом определяются функциональной незрелостью мозговых структур, нервно-рефлекторных и поведенческих реакций новорожденных.
Важнейшим показателем тяжести внутричерепных повреждений является состояние сознания. Использовать у новорожденных градацию нарушений сознания, принятую у взрослых, не совсем корректно. Более приемлемой является оценка так называемых поведенческих состояний.
К патологическим поведенческим состояниям относят следующие:
– летаргия – новорожденный находится в состоянии сна, просыпается в ответ на интенсивные болевые раздражения;
– оглушенность характеризуется отсутствием периодов пробуждения с сохранением реакций на внешние раздражители в виде изменения выражения лица;
– ступор характеризуется минимальной реакцией новорожденного на внешние раздражения;
– кома у новорожденного – отсутствие реакций на интенсивные болевые раздражители.
Причины возникновения кефалогематомы
Механизм развития кефалогематомы заключается в повреждении сосудов надкостницы во время родов. Прохождение плода по родовым путям сопровождается неизбежным сдавливанием его головы костями малого таза матери. В норме костный череп плода представлен двумя лобными, двумя теменными, двумя височными и одной затылочной костью. Все они соединены между собою швами. Кости черепа у новорожденного подвижные, что имеет большое практическое значение: во время родов одна кость может частично смещаться на другую, тем самым уменьшая размеры головы. Таким образом, осуществляется более щадящее прохождение плода по родовым путям.
Кефалогематома возникает при выраженном смещении кожи с надкостницей относительно костного черепа, что приводит к травматическому разрыву сосудов. Между надкостницей и плоскими костями накапливается кровь, и образуется гематома. Чаще всего границы кефалогематомы совпадают с краями кости, но бывают случаи, когда после сильного растяжения фиброзной ткани «сухожильного шлема» возникают разлитые гематомы.
Причины родовой травмы могут быть связаны с матерью, ребенком или патологией родовой деятельности.
Со стороны матери выделяют следующие факторы риска возникновения кефалогематомы у ребенка:
- аномалия таза: анатомический и клинический узкий таз, плоскорахитический таз, наличие экзостозов (нарастания костной или хрящевой ткани на поверхности тазовых костей);
- травмы таза в анамнезе;
- возраст роженицы;
- сопутствующее соматическое заболевание сердечно-сосудистой и дыхательной системы;
- инфекционные болезни;
- токсикоз;
- прием во время беременности лекарственных препаратов, которые влияют на свертываемость крови.
Со стороны ребенка возможны такие факторы риска:
- крупный плод
- неправильное положение плода;
- переношенная беременность;
- гипоксия плода;
- диабетическая фетопатия;
- внутриутробная патология черепа и головного мозга (гидроцефалия);
- врожденные заболевания крови (гемофилия) и сосудов (вазопатии).
Патология родовой деятельности повышает риск травмирования головы ребенка:
- стремительные роды;
- затяжные роды;
- дискоординация родовой деятельности;
- родостимуляция;
- применение вакуум-экстракции плода или родовых щипцов.
Профилактика приобретённой пупочной грыжи
Профилактикой возникновения пупочной грыжи является, в первую очередь, предупреждение условий чрезмерного натуживания ребенка и вздутия живота, причиной которого обычно являются повышенное газообразование, запоры.
Для предотвращения чрезмерного вздутия кишечника у ребенка и развития запоров наиболее благоприятным для детей раннего возраста является кормление грудным молоком, однако при этом мама должна соблюдать диету. Мы можем посоветовать мамам временно исключить из своего рациона следующие продукты: цельное молоко, белокочанную капусту, бобовые, орехи, сладости, копчености, колбасы. Предпочтительно употребление кисломолочных продуктов, отрубей, цельнозерновых каш, свежих овощей, фруктов. Во время кормления грудью для профилактики запоров полезны чернослив и курага (не более 3-5 ягод в день).
Если малыш на искусственном вскармливании, чтобы исключить запоры, вздутие живота, колики, аллергическую реакцию, смесь должен подобрать педиатр. Врач, наблюдающий вашего малыша, может рекомендовать медикаментозные препараты: САБ-СИМПЛЕКС, ЭСПУМИЗАН, ПЛАНТЕКС, БЕБИ-КАЛМ и др.
Для предупреждения запоров, которые могут возникнуть у малыша при неправильно подобранном искусственном питании, из-за погрешностей в диете у кормящей мамы, а также при дисбактериозе и других заболеваниях желудочно-кишечного тракта, при которых происходит чрезмерное натуживание, среди лекарственных препаратов педиатры рекомендуют прием ДЮФАЛАКА, а также введение ГЛИЦЕРИНОВЫХ СВЕЧЕЙ и микроклизм — МИКРОЛАКС. Дозировку и особенности введения этих лекарственных средств вам подскажет педиатр, так как назначение медикаментозной терапии сугубо индивидуально и возможно исключительно со стороны врача, наблюдающего за развитием вашего малыша.
Дети с непереносимостью лактозы (лактазная недостаточность) довольно часто имеют пупочные грыжи. Лактазная недостаточность возникает у детей, которые родились преждевременно или в срок, но функционально остаются незрелыми. При этом состоянии грудное молоко частично или полностью не переваривается, вследствие чего происходит брожение в кишечнике и его вздутие. Кроме того, одной из форм течения лактазной недостаточности может быть склонность к запорам. Наиболее эффективным средством профилактики для таких детей является рациональный подбор вскармливания, при грудном вскармливании часто рекомендуется дополнительное введение фермента лактазы.
В раннем возрасте многие малыши страдают дисбактериозом кишечника, то есть нарушением микрофлоры кишечника, который может возникать на фоне лактазной недостаточности и других состояний. При этом запоры, а также вздутие живота, сопровождающие дисбактериоз, довольно часто провоцируют возникновение пупочной грыжи у малышей. Лечение в данном случае должно быть направлено в первую очередь на устранение симптомов основного заболевания.
Что представляет собой гематома
Гематома на голове у новорожденного – это кровоподтек, кровяная опухоль, проще говоря – синяк. Давление настолько сильное, что капилляры разрываются, и кровь проникает в подкожную клетчатку. Такое кровоизлияние в ткани считается неопасным. Обычно одновременно развивается отек.
Во время естественных родов малыш с трудом проходит через родовые пути. При появлении на свет сначала выходит голова, буквально протискиваясь через очень тесные органы малого таза матери. Тельце в этот момент немного деформируется. Родовые травмы могут быть не только на голове, но и на других частях тела у новорожденных детей. Но чаще это темя, затылок, лоб или лицо.
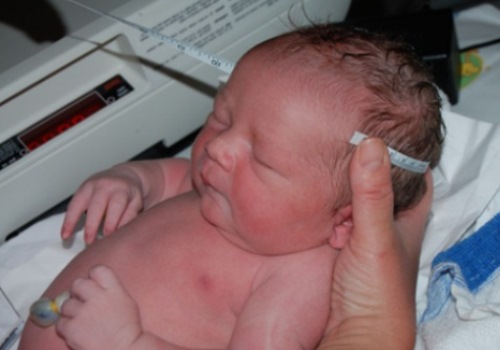
Гематомы у новорожденных различаются локализацией на голове, диаметром, глубиной расположения, цветом, скоростью заживления. Педиатры придерживаются определенной классификации:
- внутриголовная эпидуральная кефалома под черепными костями встречается наиболее часто;
- субапоневротическая гематома поверх надкостницы;
- гематома мягких тканей.
Последние делятся на различные типы в зависимости от цвета: ярко-красные простые, фиолетово-синие каверзные или смешанные. По мере созревания подкожные кровяные сгустки светлеют и рассасываются. Если этого не происходит, ребенок на всю жизнь остается с костяной шишкой на голове.
По состоянию излившейся из разорванного сосуда крови выделяют следующие виды кровоподтеков:
- свернувшиеся;
- инфицированные;
- нагноившиеся.
Для маленького человечка 2 последних вида очень опасны. Медицинское вмешательство в этих случаях необходимо.
Классификация
Кефалогематомы подразделяются по некоторым критериям.
По размеру поднадкостничного кровоизлияния:
- Первая степень – диаметром 4 см и менее.
- Вторая степень – диаметром от 4,1 до 8 см.
- Третья степень – более 8 см.
Если у младенца диагностированы множественные кефалогематомы, то специалист оценивает общую площадь кровоизлияний.
По сочетанию с другими возможными повреждениями:
- с повреждением головного мозга (отек мозга или кровоизлияние в мозг, эпидуральная гематома);
- с переломом костей черепа;
- с неврологическими симптомами (очаговая и общая мозговая симптоматика).
По локализации кефалогематомы:
- теменная – встречается чаще всего;
- лобная и затылочная – встречаются реже;
- височной кости – в очень редких случаях.
С точки зрения положения:
- левосторонняя;
- правосторонняя;
- двухсторонняя.
По распространенности:
- очаговая – выглядит как поднадкостничное возвышение, может иметь разные размеры;
- распространенная – распространяется на одну кость черепа и за линию швов не выходит;
- смешанная – у одного пациента сочетается несколько кефалогематом.
Последствия кефалогематомы
- Анемия. В результате потери 100-150 мл крови (что для организма новорожденного является существенной кровопотерей) развивается постгеморрагическая анемия.
- Желтуха. Гипербилирубинемия возникает при массивном разрушении эритроцитов, которые находятся в области кефалогематомы. Это приводит к желтушности кожных покровов, слизистых оболочек и склер, которая сохраняется более 10 дней.
- Оссификация. Если в течение 4 недель содержимое кефалогематомы не рассасывается, вокруг нее образуется плотная капсула. В дальнейшем данный процесс может привести к формированию экзостоза и костного дефекта. Череп ребенка приобретает асимметричную форму, а образованные костные выпячивания давят на головной мозг и провоцируют развитие очаговой неврологической симптоматики.
- Инфицирование. Нагноение кефалогематомы происходит при попадании возбудителя через поврежденную кожу головы. Данный процесс несет серьезную угрозу для ребенка, поскольку иммунная система новорожденного уязвимая к патогенным микроорганизмам. Локальное инфекционное воспаление может распространиться на центральную нервную систему (менингит, арахноидит, энцефалит) и весь организм (сепсис, инфекционно-бактериальный шок).
К каким докторам следует обращаться если у Вас Кровоизлияние в мозг при родовой травме:
Неонаталог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Кровоизлияния в мозг при родовой травме, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Виды родовых травм
Родовые травмы подразделяют на:
- травмы новорожденного;
- травмы роженицы.
У плода это:
- разрывы тканей и органов;
- трещины и переломы костей;
- вывихи и подвывихи суставов;
- растяжение и размозжение с кровоизлияниями;
- местные расстройства кровообращения – венозный застой, отек, тромбоз.
Таким деформациям у ребенка подвергаются:
К родовым повреждениям относят нарушения целостности мягких тканей – царапины, порезы, отеки, гематомы, точечные кровоизлияния (петехии), экхимозы (синяки). Они не приводят впоследствии к заболеваниям, но могут служить признаками травматизации.
Тяжелые роды приводят не только к травмам у малыша, но и к повреждениям у роженицы. Некоторые патологии проходят самостоятельно или требуют минимальной профессиональной помощи. А родовая травма головного мозга проводит к серьезным нарушениям функций урогенитальной системы и даже вызывает летальный исход.
Причины возникновения
Родовая травма подразделяется на:
- спонтанную, которая возникает в процессе обычно протекающих родов;
- акушерскую, обусловленную механическими действиями акушера – наложением щипцов, тракцией (поворотом) плода, вакуумной экстракцией, применением других пособий.
К девиациям (отклонениям) при рождении приводят следующие факторы:
- аномалия расположения плода в матке (ягодичное предлежание, глубокое длительное поперечное стояние);
- маловодие (олигогидрамнион);
- затяжные или, напротив, стремительные роды;
- рождение ребенка в домашних условиях;
- начало родовой деятельности (потуги) вне роддома;
- аномалии родовых путей (узкие, ригидные);
- роженица маленького роста и субтильного телосложения;
- нарушение формы таза (плоский, узкий, плоскорахитический);
- макросомия или микросомия органов младенца;
- короткая пуповина или ее обвитие вокруг шеи ребенка;
- недоношенность;
- нарушение внутриутробного развития;
- значительные размеры головы плода.
Негативное влияние на процесс родов могут оказать «материнские» факторы:
- возраст роженицы;
- гестоз;
- анемия;
- гипоплазия матки;
- системные заболевания женщины;
- вредные условия труда.
Родовые травмы внутренних органов, частей скелета и ЦНС могут быть вызваны акушерскими ошибками и родовспоможением:
- использование полостных и выходных акушерских щипцов;
- извлечение ребенка с применением вакуумного экстрактора;
- внутриматочная тракция (поворот на ножку с последующей экстракцией, тракция за головку при выведении плеча малыша);
- операция кесарева сечения с вклинением головы плода в таз матери;
- стимуляция родов, «выдавливание» ребенка (по Кристеллеру), применение бинта Вербова и др.
Любые вмешательства в процесс родов могут привести к травмам малыша и роженицы. Большое значение имеет место родов и поза роженицы. Опасны роды в домашних условиях или в необорудованном месте. При нахождении роженицы в горизонтальном положении на спине происходит сдавление нижней полой вены и для экстракции младенца не используется сила тяготения. Поэтому у детей, рожденных вне роддома частота встречаемости тяжелых травм выше, чем у младенцев, получивших профессиональную медицинскую помощь.
Что провоцирует / Причины Родовые травмы головы :
Сдавление головы возникает при любых родах. Сдавление является физиологическим, если сила и длительность воздействия на голову не приводит к срыву механизмов адаптации черепа и его содержимого. При патологическом сдавлении наблюдается срыв механизмов адаптации с повреждением покровов, костей и содержимого черепа и развитием собственно родовой травмы. Принято выделять три группы факторов, которые предрасполагают к патологическому сдавлению головы в родах, а именно: состояние плода (недоношенность, переношенность, большие размеры головы), особенности родовых путей (узкий таз, ригидность родовых путей, деформации таза) и динамика родов (стремительные роды, акушерские пособия и т.д.).
Диагностика Кровоизлияния в мозг при родовой травме:
Диагноз субдуральной гематомы устанавливают на основании клинического наблюдения и инструментального обследования. Быстро нарастающие стволовые симптомы позволяют заподозрить гематому задней черепной ямки, возникшую в результате разрыва намета мозжечка или других нарушений. При наличии неврологических симптомов можно предположить конвекситальную субдуральную гематому. Люмбальная пункция в этих случаях не желательна, т.к. она может спровоцировать вклинение миндалин мозжечка в большое затылочное отверстие при субдуральной гематоме задней черепной ямки или височной доли в вырезку намета мозжечка при наличии большой односторонней конвекситальной субдуральной гематомы. Компьютерная томография является наиболее адекватным методом диагностики субдуральных гематом, их можно выявить также с помощью ультразвукового исследования. При трансиллюминации черепа субдуральная гематома в остром периоде контурируется темным пятном на фоне яркого свечения.
Диагноз субарахноидального кровоизлияния устанавливают на основании клинических проявлений, наличия крови и увеличения содержания белка в цереброспинальной жидкости. При трансиллюминации черепа в остром периоде ореол свечения отсутствует, он появляется после рассасывания крови в результате прогрессирования гидроцефалии. Для уточнения локализации патологического процесса проводят компьютерную томографию и ультразвуковое исследование. При компьютерной томографии головного мозга выявляют скопление крови в различных отделах субарахноидального пространства, а также исключают наличие других кровоизлияний (субдурального, внутрижелудочкового) или нетипичных источников кровотечения (опухоли, аномалии сосудов). Метод нейросонографии малоинформативен за исключением массивных кровоизлияний, достигающих сильвиевой борозды (тромб в сильвиевой борозде или ее расширение).
Диагноз интравентрикулярных и перивентрикулярных кровоизлияний устанавливают на основании анализа клинической картины, результатов ультразвукового исследования и компьютерной томографии. Полагают, что существует только 4 патогномоничных клинических симптома: снижение гематокрита без видимой причины, отсутствие прироста гематокрита на фоне инфузионной терапии, выбухание большого родничка, изменение двигательной активности ребенка. Ультразвуковое исследование головного мозга через большой родничок позволяет определить степень выраженности кровоизлияния и ее динамику. При интравентрикулярном кровоизлиянии обнаруживают эхоплотные тени в боковых желудочках – внутрижелудочковые тромбы. Иногда тромбы выявляют в I и IV желудочках. Ультразвуковое исследование дает возможность также проследить распространение кровоизлияния на вещество головного мозга, которое может наблюдаться до 21-го дня жизни ребенка. Разрешение тромба длится 2-3 нед., и на месте эхоплотного образования формируется тонкий эхогенный ободок (кисты).
Кровоизлияние в герминальный матрикс также приводит к деструктивным изменениям с последующим образованием кист, которые формируются чаще всего в перивентрикулярном белом веществе головного мозга – перивентрикулярная кистозная лейкомаляция. После острого периода ультразвуковая картина интравентрикулярного кровоизлияния проявляется вентрикуломегалией, достигающей максимума к 2-4 нед. жизни. Ультразвуковые исследования головного мозга рекомендуют проводить в 1-й и 4-й дни жизни ребенка (в эти сроки выявляют около 90% всех кровоизлияний). Компьютерную томографию с диагностической целью производят в тех случаях, когда имеется подозрение на одновременное наличие субдуральной гематомы или паренхиматозного кровоизлияния. При проникновении крови в субарахноидальное пространство ценную информацию о наличии кровоизлияния дает люмбальная пункция: в цереброспинальной жидкости обнаруживают примесь крови, увеличение содержания белка и эритроцитов (степень повышения концентрации белка, как правило, коррелирует с тяжестью кровоизлияния), давление повышено.
Диагноз кровоизлияния в мозжечок основывается на выявлении стволовых нарушений, признаков повышения внутричерепного давления, данных ультразвукового исследования и компьютерной томографии головного мозга.
Симптомы
Кефалогематома у новорожденных становится заметной на второй-третий день, когда спадает родовая опухоль.
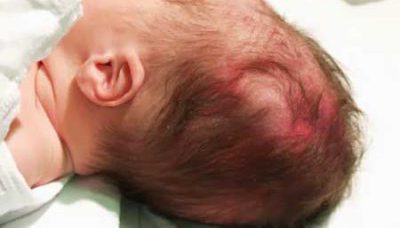
Фото кефалогематомы у новорожденных
С первого дня размеры кровоизлияния увеличиваются, так как у новорожденных недостает свертывающих факторов крови, следовательно, на протяжении длительного времени она остается жидкой, и поврежденные сосуды не тромбируются кровяными сгустками. Как отмечает педиатр Комаровский о кефалогематоме на голове у новорожденных, ее размеры зависят от того, насколько сильным было кровотечение.
Особенно выражены симптомы кефалогематомы на второй-третий день после того, как младенец появился на свет. Ее отличительной особенностью является именно постепенное увеличение в эти дни. Головка у ребенка становится асимметричной ввиду появления образования.
Если попробовать это образование на ощупь, оно будет упругим, а при несильном давлении на него чувствуется, как перемещается жидкость. Кожа над ним не изменена, упругая.
Под надкостницей может быть от 5 до 150 мл крови. Соответственно, если кефалогематома маленькая, то она уменьшается примерно через неделю после появления, при этом никаких вмешательств не требуется.
Если кефалогематома изолированная, самочувствие ребенка остается нормальным. Если же она сочетается с другой патологией, то у младенца отмечается неврологическая симптоматика. В большинстве случаев отмечается угнетение функции ЦНС, что проявляется вялой реакцией на действие возбудителей, плохой выраженностью рефлексов.
В некоторых случаях возможно проявление сильного возбуждения ЦНС по типу гидроцефального или гипертензивного комплекса симптомов.
Если размер образования большой или у ребенка нарушена свертываемость крови, и самостоятельное уменьшение кефалогематомы не происходит, вероятна анемия, оссификация, резорбционная гипербилирубинемия, инфицирование гематомы.
При кефалогематомах больших размеров происходит быстрый гемолиз эритроцитов, вследствие чего наблюдается желтоватый оттенок кожи и слизистых в первые дни жизни малыша. Желтуха в таком случае сохраняется в течение 10 и больше дней.
Иногда там, где локализируется образование, отмечается перелом (трещина) кости.
Диагностика желтухи у детей
Диагноз гипербилирубинемии подозревается по цвету кожных покровов и белков глаз младенца и подтверждается измерением сывороточного билирубина.
Уровень билирубина в сыворотке крови, необходимый для возникновения желтухи, варьируется в зависимости от тона кожи и области тела, но желтуха обычно становится видимой на белках глаз при превышении нормы и концентрации от 34 до 51 мкмоль / л, а на лице примерно от 68 до 86 мкмоль / л. С увеличением уровня билирубина желтуха прогрессирует в направлении от головы к ногам, появляясь в области пупка примерно при концентрации 258 мкмоль / л, а на ногах при уровне 340 мкмоль / л.
Концентрация билирубина > 170 мкмоль / л у недоношенных детей или > 308 мкмоль / л у доношенных детей требует дополнительных анализов гематокрит, мазок крови, оценку количества ретикулоцитов, прямой тест Кумбса, общий сывороточный билирубин и концентрацию прямого билирубина в сыворотке, сопоставление группы крови и резус-фактора младенца и матери.
Лечение кефалогематомы
Лечение кефалогематомы у новорожденного проводит неонатолог или, при необходимости удалить образование, детский хирург. Если размеры кровоизлияния небольшие, пункция не требуется. При размерах образования 8 см и более проводится пункция кефалогематомы.
Доктора
специализация: Неонатолог / Хирург

Чепезубов Денис Геннадьевич
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Троксерутин
Если размеры образования небольшие, малышу назначают препараты кальция (глюконат кальция), а также витамин К, чтобы остановить кровотечение и стимулировать продукцию факторов свертывания крови. Такие препараты назначают на 5-7 дней.
В случае, если образование было спровоцировано заболеванием крови с ее сниженным свертыванием, изначально необходимо лечить основную болезнь.
С целью активизации заживления образования назначают применения геля Троксерутин местно. Его наносят на область поражения дважды в день.
Процедуры и операции
При большой (от 8 см) кефалогематоме у новорожденного детский хирург проводит ее пункцию и аспирирует жидкую кровь. Это дает возможность удалить кефалогематому. Пункция проводится быстро – весь процесс занимает не больше 10 минут. После проведения пункции место прокола обеззараживают, потом накладывают специальную давящую повязку.
Если происходит нагноение образования, у ребенка повышается температура, кожа над образованием воспаляется. В таком случае ее следует вскрыть, удалить сгустки крови и гной. Далее необходимо провести дренирование раны и наложить повязки с антисептиками и антибиотиками.
Как правило, неосложненную кефалогематому в стационаре лечат от 7 до 10 дней, а осложненную – около месяца или больше.
Далее на протяжении года малыш пребывает на учете у невропатолога и детского хирурга.
Если ребенку была проведена пункция, родители должны проконсультироваться со специалистом и тщательно придерживаться всех его советов
Важно выполнять такие рекомендации:
беречь головку малыша от повреждений;
одевать ребенку свободную шапочку;
обращать внимание на самочувствие малыша и внимательно отслеживать изменения в его состоянии.
Куда обращаться при ЧМТ
Если есть рана на голове, нужно обратиться к хирургу, чтобы зашить ее, а он уже должен определить, необходима ли КТ и консультация нейрохирурга. Если раны нет, но беспокоит рвота или другие симптомы черепно-мозговой травмы, обращаемся к нейрохирургу, а в районных больницах к неврологу, травматологу или хирургу.
Согласно инструкции № 1110 о порядке организации оказания медицинской помощи пациентам с черепно-мозговой травмой, такая помощь осуществляется этапно: на догоспитальном этапе; в приемном отделении больничных организаций здравоохранения; в специализированных нейрохирургических отделениях областных, городских и межрайонных больниц, в хирургических и травматологических отделениях с закрепленными койками для лечения пациентов с ЧМТ областных, городских, межрайонных и районных больниц; в палатах интенсивной терапии и отделениях анестезиологии и реанимации областных, городских, межрайонных и районных больниц.
Все пациенты с легкой ЧМТ должны быть госпитализированы. Если нет возможности сделать КТ, необходимо наблюдать их в условиях больницы как минимум 5 суток.
Компьютерная томография головного мозга – главный метод исследования пациентов с ЧМТ. Он позволяет определить внутричерепные гематомы и геморрагический инсульт, исключить опухоль или, например, ишемический инсульт.
Если пострадавший отказывается от госпитализации?
Александр Боровский:
– Отказ пациента от госпитализации при поврежденном головном мозге юридической силы не имеет. Пострадавший может находиться в неадекватном состоянии, не способен принять правильное решение, не понимать всей опасности отказа от госпитализации для его здоровья. А принудить его к госпитализации врач не имеет права, если пациент в сознании и отказывается от медицинской помощи. Силой не госпитализируем. Пытаемся максимально доходчиво объяснить, что ему грозит. Возможно, через родственников. Если пациент самовольно уходит, мы передаем актив в поликлинику по месту жительства, иногда обращаемся за помощью в милицию.
В каком случае сообщают в правоохранительные органы о привезенном в больницу пациенте с ЧМТ?
Если есть подозрение на криминальный характер травмы, в правоохранительные органы сообщается в обязательном порядке. Если пациент поступает без сознания, и невозможно выяснить обстоятельства, при которых получена травма, также передается сообщение в милицию. О пациентах, получивших травму в ДТП, сообщаем в ГАИ.
Симптомы Родовые травмы головы :
Общепринятой классификации родовой травмы головы до настоящего времени не существует. Для формулировки диагноза используются классификационные принципы, принятые в нейротравматологии, с учетом особенностей, характерных для неонатальной черепно-мозговой травмы. Классификация включает в себя общую характеристику родовой травмы головы (степень тяжести, распространенность, происхождение механической энергии – сдавление в родовых путях или акушерская травма), виды структурных поражений головы и особенности функциональных расстройств.
Среди травматических поражений головного мозга у новорожденного различают:
– кровоизлияния в головной мозг, которые могут встречаться в виде гематом либо геморрагического пропитывания мозгового вещества;
– кровоизлияния под оболочки головного мозга, среди которых различают субарахноидальное, субдуральное, эпидуральное кровоизлияния;
– внутрижелудочковые кровоизлияния;
– контузионные поражения вещества мозга.
Особенности клинической картины родовой травмы головы во многом определяются функциональной незрелостью мозговых структур, нервно-рефлекторных и поведенческих реакций новорожденных.
Важнейшим показателем тяжести внутричерепных повреждений является состояние сознания. Использовать у новорожденных градацию нарушений сознания, принятую у взрослых, не совсем корректно. Более приемлемой является оценка так называемых поведенческих состояний.
К патологическим поведенческим состояниям относят следующие:
– летаргия – новорожденный находится в состоянии сна, просыпается в ответ на интенсивные болевые раздражения;
– оглушенность характеризуется отсутствием периодов пробуждения с сохранением реакций на внешние раздражители в виде изменения выражения лица;
– ступор характеризуется минимальной реакцией новорожденного на внешние раздражения;
– кома у новорожденного – отсутствие реакций на интенсивные болевые раздражители.
Патогенез
Кефалогематома – последствие повреждения мягких тканей в процессе родов. Суть механизма этой травмы в том, что в процессе прохождения по родовым путям головки ребенка кости его черепа сдавливаются, мягкие ткани смещаются, и сосуды подкостницы разрываются. Когда сухожильный шлем вместе с кожей двигается, происходит натяжение фиброзных волокон, которые соединяют его с надкостницей. Сильное механическое воздействие провоцирует повреждение мелких сосудов надкостницы, и кровь из них изливается в поднадкостничное пространство. Как следствие, образуется кефалогематома.
Еще недавно специалисты полагали, что главная причина этого состояния у младенцев – это патологические роды. Однако медицинская статистика фиксирует увеличение количества случаев этого диагноза в последние годы, причем, это происходит и у детей, появившихся на свет в физиологических родах. Поэтому развитие кефалогематомы в настоящее время связывают с разными факторами, в частности с неправильным положением и предлежанием плода, его крупными размерами, диабетической фетопатией. Также эта патология может быть связана с разнообразными осложнениями течения беременности, наложением во время родов акушерских щипцов и применением вакуум-экстракции.







