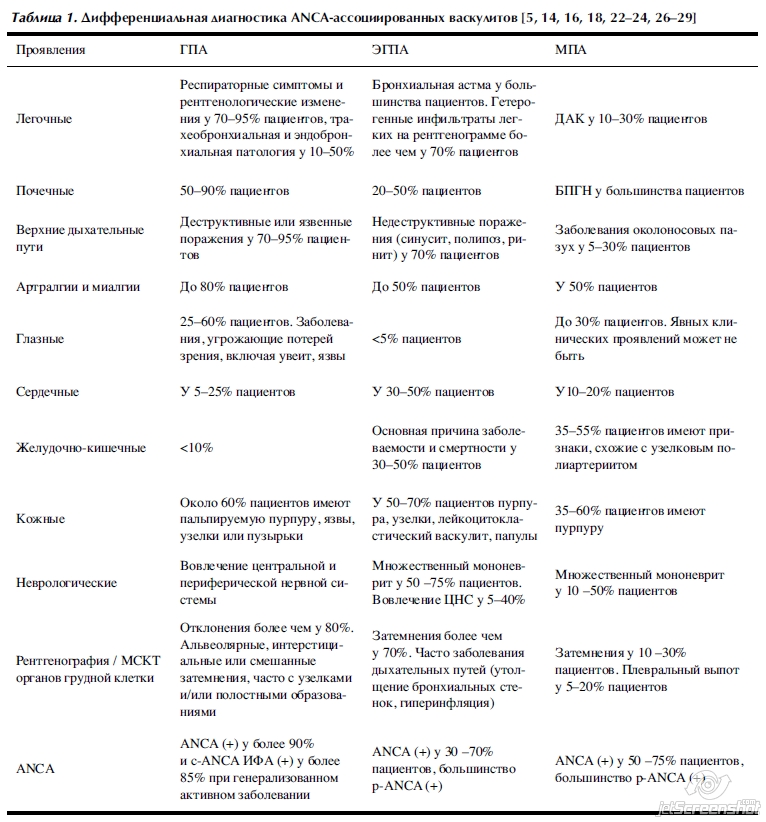
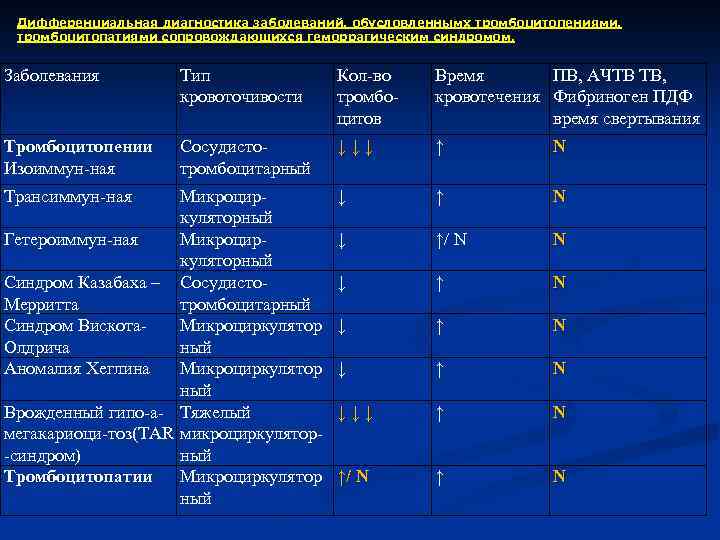
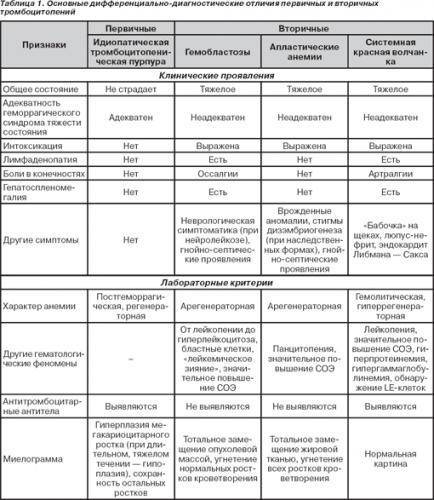
Симптомы и признаки васкулита
Симптомы васкулита различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
Несмотря на разнообразие вариантов, у многих больных имеются некоторые одинаковые проявления: лихорадка, геморрагическая сыпь на коже, слабость, истощение, боли в суставах и мышечная слабость, отсутствие аппетита, потеря веса, онемение отдельных частей тела.
Облитерирующий тромбангиит (или болезнь Бюргера) связан, в первую очередь, с поражением кровеносных сосудов конечностей, проявляется болью в ногах и появлением больших язв на коже (кожный васкулит на ногах).
Болезнь Кавасаки поражает главным образом детей в возрасте до пяти лет и имеет типичные признаки васкулита (покраснение кожи, лихорадка, возможно воспаление глаз).
Узелковый периартериит в основном поражает средние кровеносные сосуды в различных частях тела, включая почки, кишечник, сердце, нервную и мышечную систему, кожу. Кожные покровы отличаются бледностью, сыпь при васкулите данного типа имеет пурпурный цвет.
Микроскопический полиангиит затрагивает в основном мелкие сосуды на коже, легких и почках. Это приводит к патологическим изменениям в органах, к нарушениям их функций. Болезнь характеризуется значительными поражениями кожи, лихорадкой и потерей веса у больных, появлением гломерулонефрита (иммунного поражения клубочков почек) и кровохарканья (легочный васкулит)
Церебральный васкулит (или васкулит мозга) – тяжелое заболевание, выражающееся воспалением стенок сосудов головного мозга. Может привести к кровоизлиянию, некрозу тканей. Причины появления этого вида сосудистого васкулита еще выясняются.
Болезнь Такаясу поражает крупные артерии тела, в том числе аорту. В группе риска – молодые женщины. Признаки данного вида – слабость и боль в руках, слабый пульс, головные боли и проблемы со зрением.
Гигантоклеточный артериит (болезнь Хортона). Процесс охватывает преимущественно артерии головы. Характерны приступы головной боли, гиперчувствительность кожи головы, боли в мышцах челюсти при жевании, нарушения зрения вплоть до слепоты.
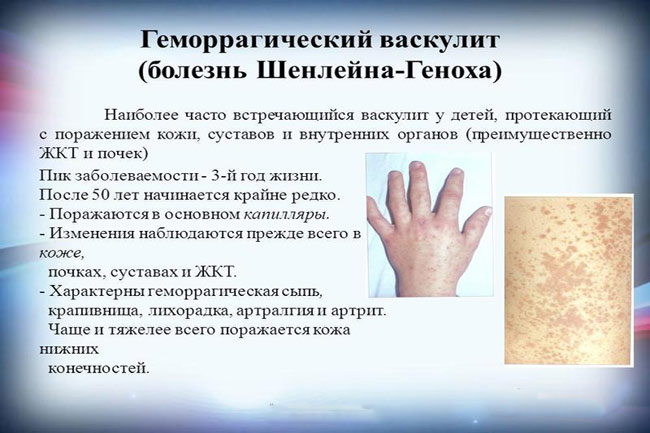
Васкулит Шелейна-Геноха (геморрагический васкулит) – это заболевание, поражающее в основном детей, но встречается также и у взрослых. Первые признаки геморрагического васкулита могут появиться через 1-4 недели после перенесенных инфекционных заболеваний, таких как скарлатина, ОРВИ, ангина и т.д. Приводит к воспалению кровеносных сосудов кожи, суставов, кишечника и почек. Характеризуется болью в суставах и животе, появлением крови в моче, покраснением кожи на ягодицах, ногах и ступнях.
Криоглобулинемический васкулит может быть связан с инфицированностью гепатитом С. Больной чувствует общую слабость, у него развивается артрит, на ногах – пятна пурпурного цвета.
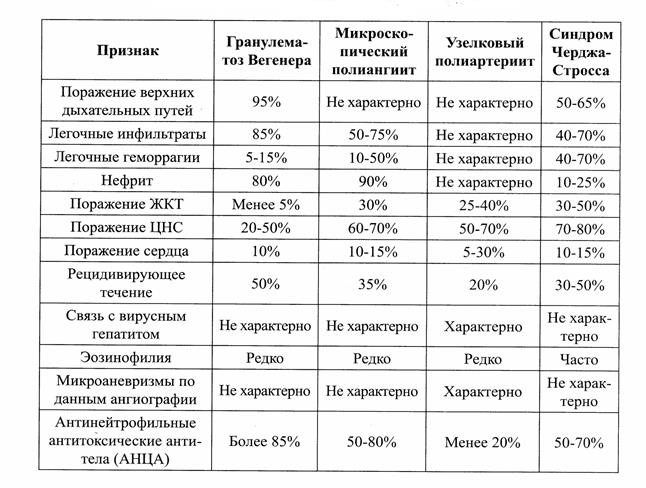
Гранулематоз Вегенера вызывает воспаление кровеносных сосудов в носу, носовых пазухах, легких и почках. Типичные симптомы болезни – заложенность носа, а также частые носовые кровотечения, инфекции среднего уха, гломерулонефрит и воспаление легких.
Диагностика
Диагностику васкулита необходимо стараться делать еще при наличии самых первых признаков. Заболевание серьезное и опасное, требующее незамедлительного лечения.
При подозрении на недуг необходимо выполнить ряд обследований и сдать анализы. Назначается:
- ангиография;
- общи анализы крови и мочи;
- ЭХО-кардиография;
- биохимия крови;
- УЗИ сердца, органов брюшной полости и почек;
- рентген легких.
Проблема в том, что на ранних стадиях диагностировать васкулит очень сложно. Но более яркие признаки болезни и повод забить тревогу появляются уже тогда, когда пораженными оказываются сразу несколько органов.
При тяжелом и стремительном течении болезни дополнительно делают биопсию с последующим детальным изучением образцов тканей.
Лечение Геморрагического васкулита (болезни Шенлейна – Геноха):
В остром периоде болезни необходим постельный режим, рекомендуется избегать охлаждении. Диета с исключением сенсибилизирующих продуктов (кофе, шоколад, цитрусовые, какао, земляника, клубника). Избегать назначения антибиотиков, сульфаниламидов, витаминов, в том числе аскорбиновой кислоты и рутина, антигистаминных препаратов.
При абдоминальном синдроме назначают кортикостероиды внутривенно в виде 6метилпреднизолона по 80-100 мг/сут и более капельно или преднизолон по 150-300 мг/сут и более также капельно.
При развитии гломерулонефрита рекомендуется сочетанная терапия преднизолоном в средних дозах (до 30 мг) и цитостати ками в общепринятых дозах – по 1 -2 мг/кг до достижения клинического эффекта. В этих случаях рекомендуются инъекции ге парина и дезагреганты (трентал, курантил).
Применение при ГВ гепаринотерапии обосновано нарушениями коагуляции, особенно при остром течении болезни. Однако эффективность гепаринотерапии тесно связана с индивидуальным подбором дозы препарата, равномерностью его действия в течение всех суток лечения, правильным лабораторным контролем за гипокоагуляционным эффектом и при необходимости с дополнительным введением антитромбина III.
Гепарин назначают в начальной дозе 300-400 ЕД/(кг сут). Для равномерности действия лучше вводить его в равных дозах через каждые 6 ч под кожу живота, проверяя свертываемость крови перед каждым очередным введением препарата. Если начальная доза гепарина недостаточна, то ее увеличивают по 100 ЕД/(кг сут), достигая в отдельных случаях суточной дозы 800 ЕД/(кг. сут), т. е. 40000 ЕД/сут. При неэффективности комплексной терапии, включая гепаринотерапию, как и вообще при ДВСсиндроме, ежедневно в течение 3-4 дней струйно вливают свежезамороженную плазму по 300-400 мл. Полезно также одновременно с гепарином вводить внутривенно капельно никотиновую кислоту в максимально переносимых дозах, которая способствует деблокированию микроциркуляции путем активации фиб ринолиза.
При хроническом течении ГВ по типу ортостатической пурпуры показаны аминохинолиновые препараты (делагил, плаквенил). У ряда этих больных, а также у больных гломерулонефритом можно рекомендовать климатотерапию в сухом, нежарком климате (юг Украины, Северный Кавказ, Южный берег Крыма).
Профилактика состоит в лечении очагов инфекции, предупреждении влияния лекарственных и вакцинальных реакций и других сенсибилизирующих факторов.
Симптомы Геморрагического васкулита (болезни Шенлейна – Геноха):
Заболевание проявляется, как правило, триадой признаков: геморрагическими высыпаниями на коже (пурпура), артралгиями и (или) артритом (преимущественно крупных суставов) и абдоминальным синдромом, который отмечается почти у 2/3 больных. При наличии последних двух признаков обычно наблюдается повышение температуры тела.
Начальные высыпания на коже представляют собой эритема тозные, иногда зудящие папулы, располагающиеся на разгиба тельных поверхностях конечностей, чаще на ногах, ягодицах, редко туловище. В последующем папулы превращаются в типичную пурпуру, проходящую все стадии развития вплоть до гипер пигментации, которая сохраняется длительное время. В тяжелых случаях развиваются участки некрозов, покрывающихся корочками.
Поражение суставов наблюдается более чем у 2/.3 больных. Обычно в процесс вовлекаются крупные суставы. Больных могут беспокоить только артралгии различной интенсивности – от ломоты до острейших болей, приводящих к обездвиженности, либо полиартрит, обусловленный периартритом и синовитом. Характерны летучесть и симметричность поражения.
Абдоминальный синдром (брюшная пурпура) обычно развивается у детей, он характеризуется болями по типу кишечной колики, локализующимися вокруг пупка, но нередко и в других отделах живота – в правой подвздошной области, правом подреберье, эпигастрии, симулирующими аппендицит, холецистит, панкреатит. Одновременное больных наблюдается типичная картина абдоминального синдрома – бледность кожи, запавшие глаза, заостренные черты лица, сухой язык, симптомы раздражения брюшины. Больные обычно лежат на боку, скорчившись, прижав ноги к животу, либо мечутся в постели. Боли в животе могут быть нерезкими, без определенной локализации, и больные вспоминают о них лишь при расспросе. Одновременно с коликой появляются кровавая рвота, жидкий стул, нередко с прожилками крови. Пальпация живота всегда усиливает боли, выявляя признаки поражения брюшины. Все разнообразие брюшной пурпуры можно уложить в следующие варианты:
- типичная кишечная колика;
- абдоминальный синдром, симулирующий аппендицит или прободение кишки;
- абдоминальный синдром с развитием инвагинации кишки.
Больные с абдоминальным синдромом должны наблюдаться терапевтом и хирургом, чтобы в случае необходимости своевременно решить вопрос об операции.
Не так редко (обычно у больных с абдоминальным синдромом) в патологический процесс вовлекаются почки, развивается гематурический гломерулонефрит вследствие поражения капилляров клубочков. По выраженности патологического процесса гломерулонефрит может протекать разнообразно – от изолированного мочевого синдрома до диффузного гломерулонефрита гипертонического или смешанного типа, редко с нефротическим синдромом. Обычно наблюдается благоприятное течение гломерулонефрита, возможны исходы в хронический прогрессирующий нефрит с почечной недостаточностью.
Клинические признаки поражения ЦНС, геморрагические пневмонии, миокардиты и серозиты наблюдаются редко и распознаются при специальных методах исследования.
Гигантоклеточный артериит – болезнь Хортона
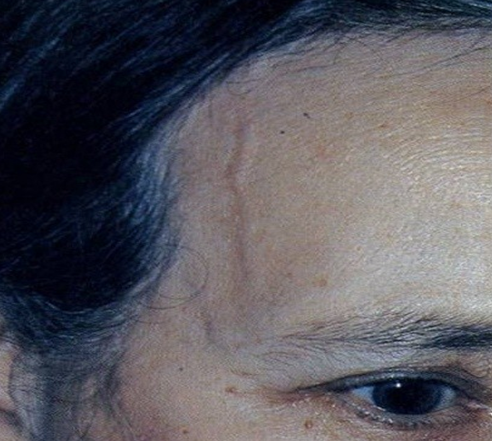
Классификационные критерии гигантоклеточного артериита (G. Hunder et al., 1990)
Критерий | Определение |
Начало заболевания после 50 лет | Развитие заболевания после 50 лет |
Появление «новых» головных болей | Новая боль, изменение характера и/или локализации боли |
Изменение височной артерии | Болезненность при пальпации, снижение пульсации, не связанное с атеросклерозом артерий шеи |
Увеличение СОЭ | Увеличение СОЭ более 50 мм/час |
Изменения при биопсии артерии | Васкулит с мононуклеарной инфильтрацией или гранулематозным воспалением |
Диагностические критерии артериита Такаясу (W. Arend et al., 1990)
Критерий | Определение |
Возраст моложе 40 лет | Начало болезни в возрасте до 40 лет |
Перемежающаяся хромота конечностей | Слабость и дискомфорт в мышцах конечностей при движении |
Ослабление пульса на плечевой артерии | Снижение пульсации на одной или обеих плечевых артериях |
Разница АД >10 мм рт. ст. | Разница систолического АД>10 мм рт. ст. при его измерении на плечевых артериях |
Шум на подключичных артериях или брюшной аорте | Шум, выявляемый при аускультации, над обеими подключичными артериями или брюшной аортой |
Изменения при ангиографии | Сужение просвета или окклюзия аорты, ее крупных ветвей в проксимальных отделах верхних и нижних конечностей, не связанные с атеросклерозом, фибромускулярной дисплазией |
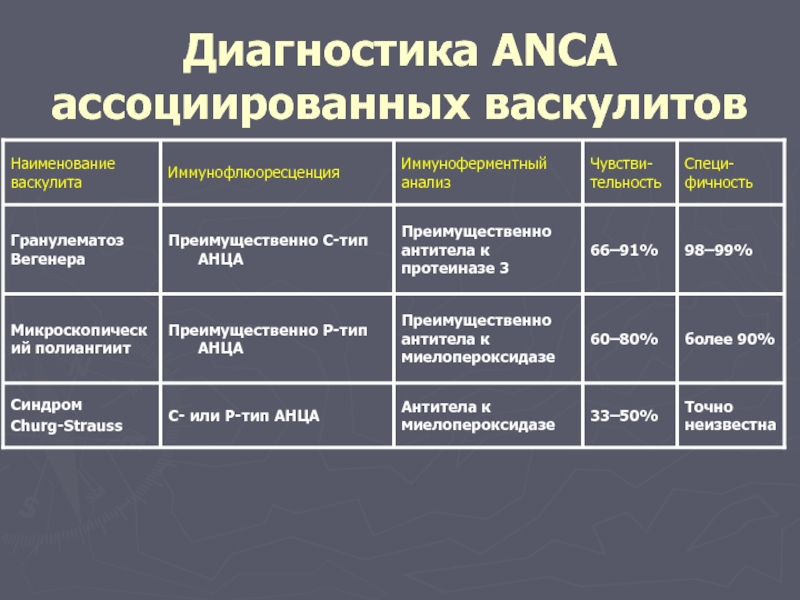
Классификационные критерии гранулематоза с полиангиитом Вегенера (R. Leavitt et al, 1990)
Критерий | Определение |
Воспаление носа и полости рта | Язвы в полости рта, гнойные и кровянистые выделения из носа |
Изменения в легких при Р-исследовании | Узелки, инфильтраты или полости в легких |
Изменения мочи | Микрогематурия или скопления эритроцитов в осадке мочи |
Биопсия | Гранулематозное воспаление в стенке артерий или в периваскулярном пространстве |
Online-консультации врачей
| Консультация дерматолога |
| Консультация гомеопата |
| Консультация инфекциониста |
| Консультация гинеколога |
| Консультация гастроэнтеролога |
| Консультация проктолога |
| Консультация ортопеда-травматолога |
| Консультация пульмонолога |
| Консультация семейного доктора |
| Консультация косметолога |
| Консультация хирурга |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация детского психолога |
| Консультация массажиста |
| Консультация психоневролога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
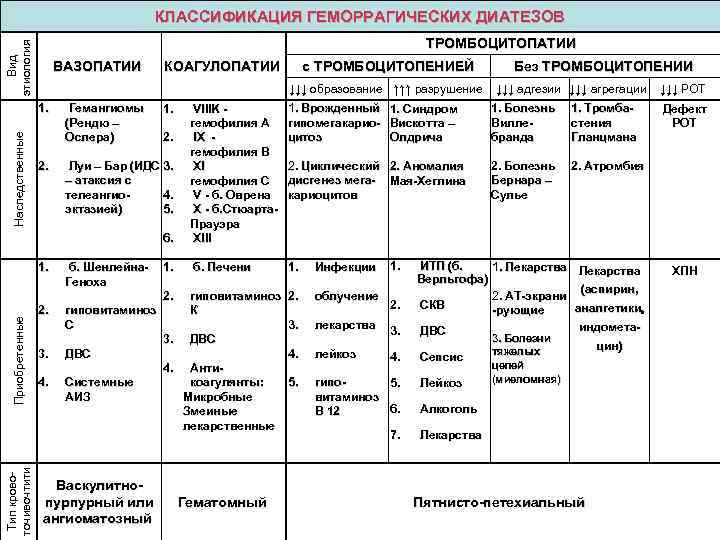
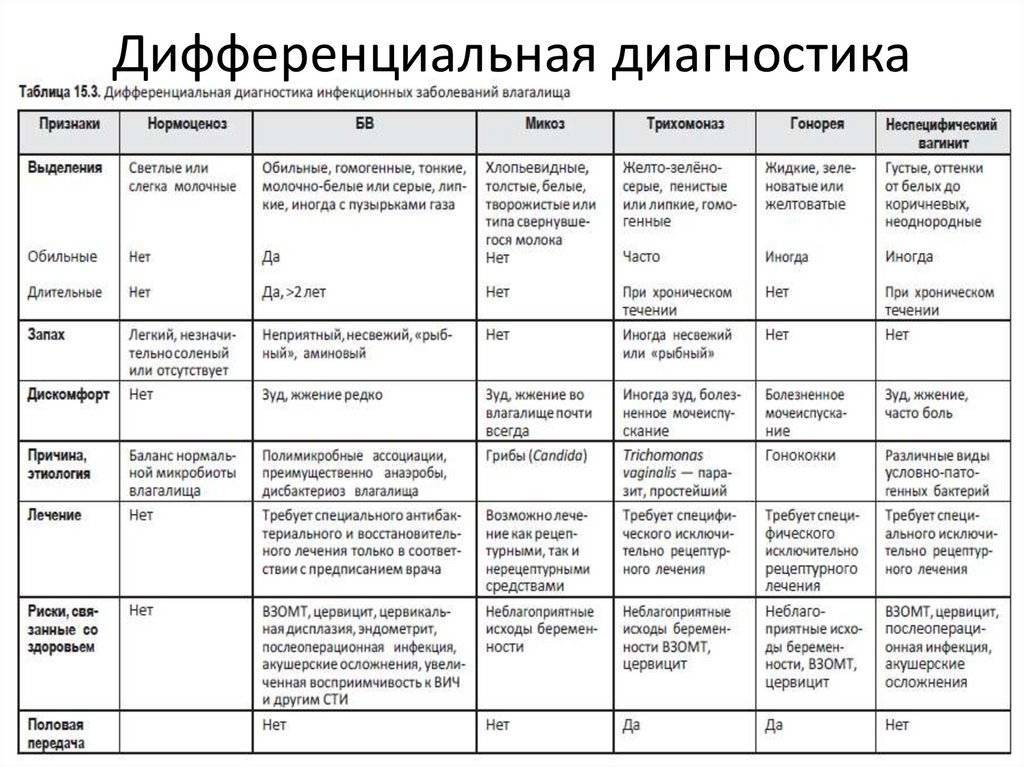
3.Симптомы и диагностика
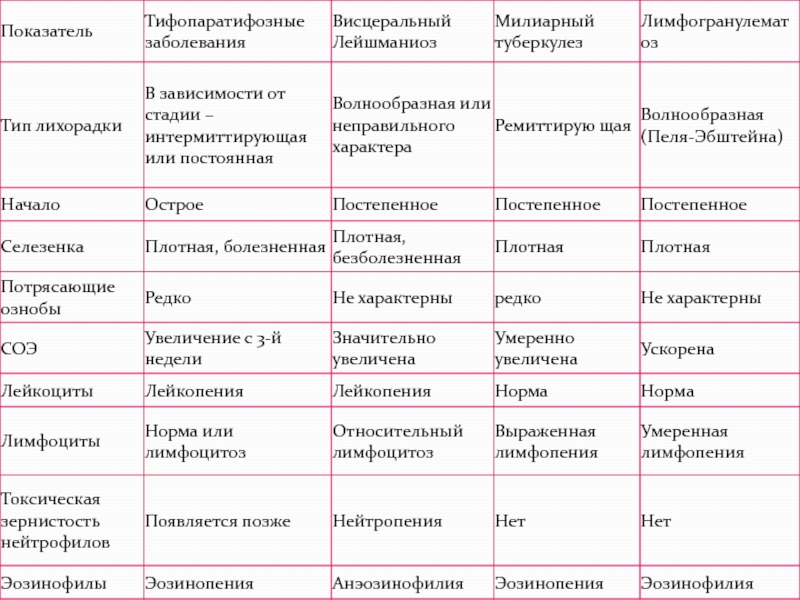
О том, что с этиопатогенезом данного заболевания ясно пока не всё, косвенно свидетельствует большое количество широко разветвленных классификаций (по стадиям, клиническим формам, факторам-провокаторам, степени тяжести и т.д.). Диагностику затрудняет также неспецифичность симптоматики.
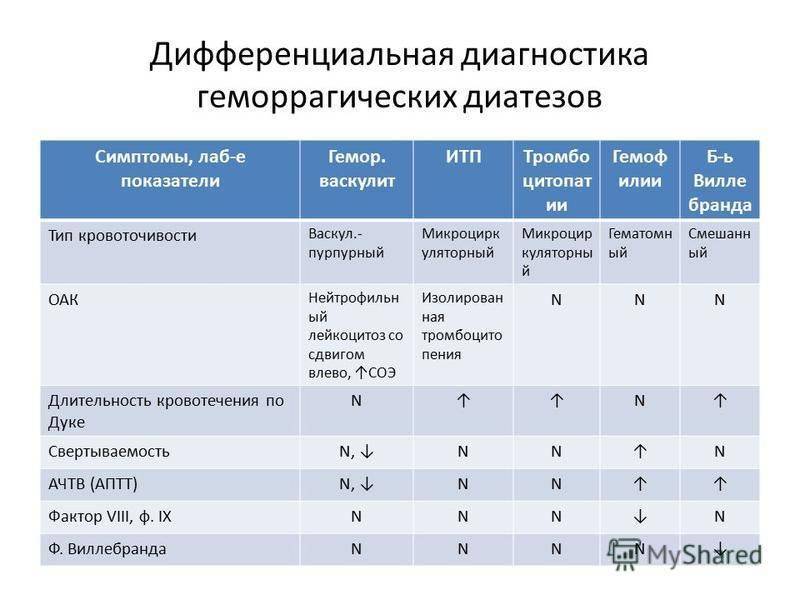
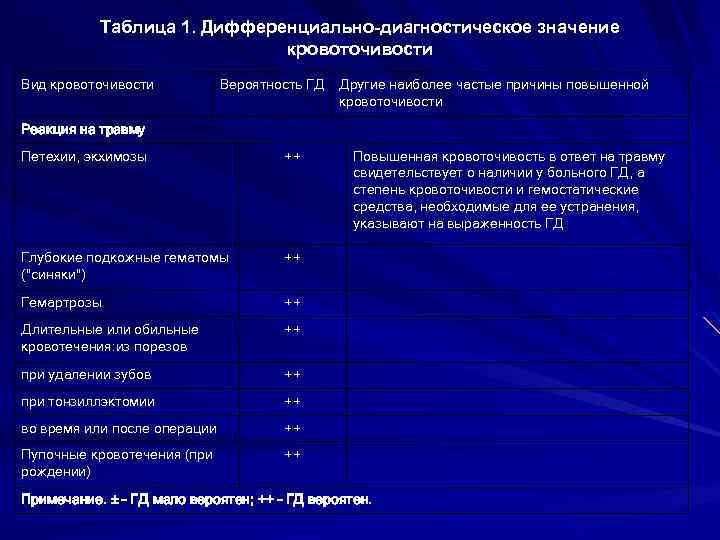
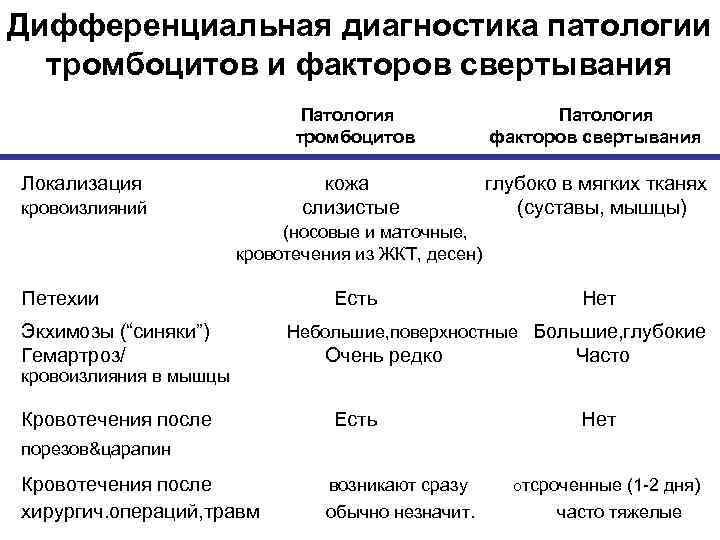
Чаще всего поражается кожа, и эти признаки являются наиболее очевидными: наблюдается геморрагическая сыпь (мелкие кровоизлияния) с более или менее выраженным воспалительным компонентом (вплоть до крупных гнойников или участков некроза). Диагностическим критерием служит то, что сыпь не бледнеет при надавливании и является симметричной, – она обнаруживается, как правило, на конечностях и ягодицах, иногда в других зонах.
Поражение суставов по симптоматике может имитировать ревматоидный полиартрит и проявляется, как правило, перемежающимися болями в суставах. Абдоминальный синдром характеризуется сильными (иногда субъективно невыносимыми) спастическими болями в животе.
Во многих случаях доминирует симптоматика легочного или почечного сосудистого воспаления и кровотечения, реже преобладает «центральная» симптоматика (поражение ЦНС). При запоздалой диагностике может развиться тяжелая анемия; несвоевременно распознанные легочные, почечные или иные висцеральные кровотечения, эпилептиформный синдром и другие осложнения иногда приводят к летальному исходу.
Диагноз должен устанавливаться клинически, что требует от врача не столько интуиции, сколько знания и понимания патогенеза в каждом конкретном случае. Вместе с тем, необходимо отметить, что лабораторные исследования крови и мочи, равно как и инструментальные исследования, не приносят патогномоничных результатов; решающее значение имеет степень соответствия наблюдаемого симптомокомплекса диагностическим критериям геморрагического васкулита (1990), достаточно чувствительным и информативным.
К каким докторам следует обращаться если у Вас Геморрагический васкулит (болезнь Шенлейна – Геноха):
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Геморрагического васкулита (болезни Шенлейна – Геноха), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы Геморрагического васкулита у детей:
Выделяют такие основные синдромы геморрагического васкулита у детей:
- суставной
- кожный
- почечный
- абдоминальный
- злокачественный с молниеносным течением
Они могут быть выражены у ребенка в разной степени и в разной комбинации. В процесс при рассматриваемой болезни могут быть «втянуты» сосуды любой области тела, даже мозга и легких. У детей часто проявляется именно кожный синдром. Он проявляется так: на руках, ногах, попе, иногда и на торсе появляется папулезно-геморрагическая сыпь, имеющая иногда уртикарные элементы. Сыпь не симметричная. В тяжелых случаях также у ребенка сыпь сочетается с центральными некрозами, высыпания покрываются корочками. После того, как сыпь проходит, на этих участках тела остается пигментация.
При заболевании геморрагическим васкулитом у ребенка суставной синдром возникает вместе с кожным. Или же сначала появляется кожный, а за ним следует суставной (период задержки – 2-3 часа или 2-3 дня). В крупных суставах появляется более или менее интенсивная боль, которая пропадает через 2-4 дня. При новых высыпаниях суставный синдром появляется снова. Редко он бывает стойким. Чаще артрит при геморрагическом васкулите проходит довольно быстро и не оставляет деформаций.
Абдоминальный синдром также типичен для детей с диагнозом «геморрагический васкулит». Он бывает у 75% детей с этой болезнью. Часто он появляется перед кожным синдромом, из-за чего диагностика усложняется. Основным признаком являются сильные боли в животе, которые имеют схваткообразный или постоянный характер.
Абдоминальный синдром при рассматриваемом диагнозе вызван кровоизлияниями в стенку кишечника, кровоподтеками в субсерозный слой и в брыжейку. Также может быть геморрагическое пропитывание кишечной стенки и слизистой оболочки, кровавая рвота и кровавый кал.
Обильные кровотечения у ребенка могут привести к потере сознания и острой постгеморрагической анемии. У большинства детей абдоминальный синдром длится всего несколько дней. Он симулирует аппендицит, острую кишечную непроходимость, прободение язвы кишечника, перекрут кисты яичника, потому дифференциальная диагностика с этими болезнями крайне важна для эффективного лечения. Геморрагический васкулит может вызвать выше перечисленные болезни органов брюшной полости.
В более редких случаях геморрагический васкулит проявляется сосудистым поражением легких. Есть риск стремительного легочного кровотечения. Васкулит, протекающий в церебральной форме, проявляется менингеальной симптоматикой и головными болями. При различных формах васкулита у детей может появляться кровь в моче.
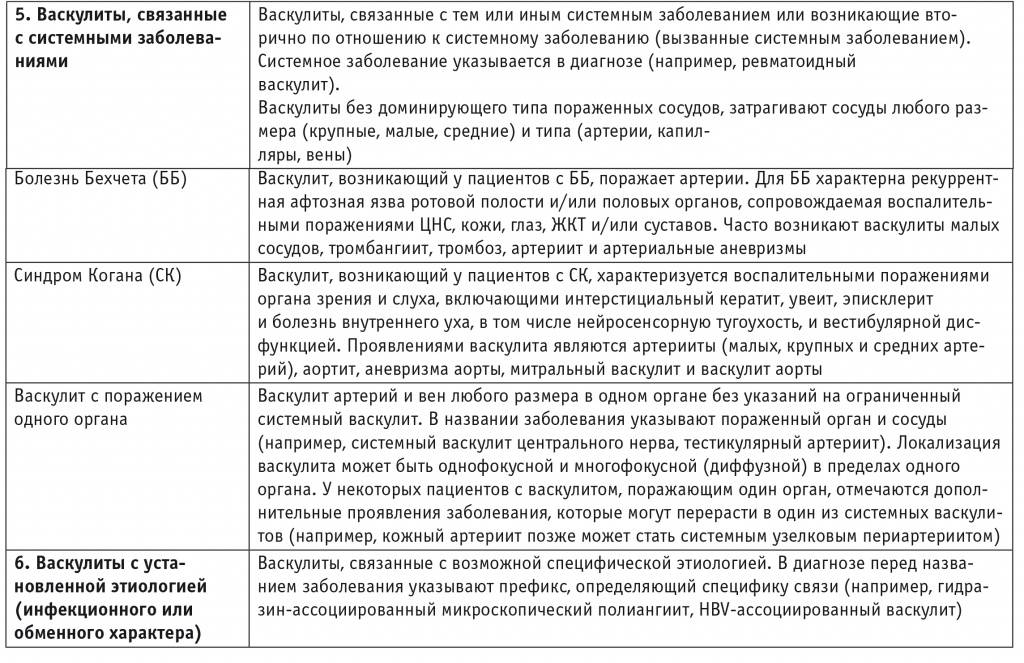
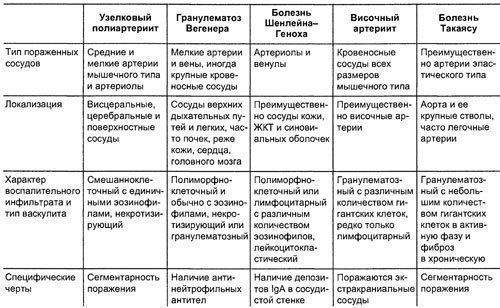
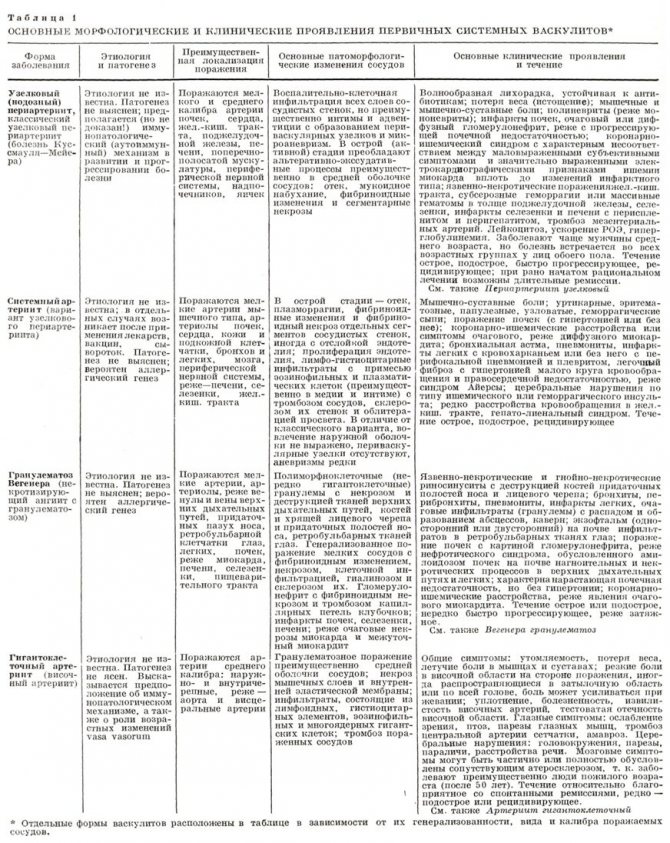
49.3. УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ
Узелковый полиартериит (узелковый периартериит, узелковый полиангиит) – заболевание артерий среднего и мелкого калибра сопровождающееся образованием аневризм и вторичным поражением органов и тканей. Болезнь впервые описали Куссмауль и Мейер в 1866 г. как своеобразное поражение артерий, протекающее совместно с болезнью Брайта (острый гломерулонефрит) и быстро прогрессирующим мышечным параличом.
Узелковый полиартериит относится к редким заболеваниям: распространённость колеблется от 0,7 до 6,3 случаев на 100 тыс. населения. Мужчины болеют в 2,5 раза чаще; средний возраст заболевших – 38-43 года.
ЭТИОЛОГИЯ
Причинами узелкового полиартериита могут быть следующие факторы.
• Вирусы гепатита B (от 30 до 80% случаев) и C; ВИЧ, цитомегаловирус, парвовирус В19.
• ЛС (препараты йода, висмута, сульфаниламиды, антибиотики), сыворотки.
Инфекционные агенты (в первую очередь вирусы) могут оказывать прямое токсическое воздействие на эндотелиальные клетки или субэндотелиальные структуры.
ПАТОГЕНЕЗ И ПАТОМОРФОЛОГИЯ
Механизм повреждения сосудистой стенки при узелковом полиартериите не ясен. При электронной микроскопии в сосудах среднего калибра не удаётся обнаружить каких-либо патологических изменений; иммунные отложения в клубочках почек либо отсутствуют, либо их находят в очень ограниченных количествах. Поэтому, несмотря на то, что у больных узелковым полиартериитом часто обнаруживают ЦИК, нельзя уверенно говорить о связи заболевания с сосудистыми иммунными отложениями. Кроме этого, для иммунокомплексного механизма поражения характерно повреждение стенки мелких артерий и капилляров.
Для узелкового полиартериита характерно поражение артерий мышечного типа с развитием некротизирующего панваскулита; возможно образование аневризм. Последствиями тяжёлого панваскулита могут быть инфаркты, кровоизлияния, рубцы. Повреждение сосудистой стенки приводит к агрегации тромбоцитов и эритроцитов, гиперкоагуляции, развитию тромбозов и ДВС-синдрома.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина складывается из общих проявлений заболевания и поражения отдельных органов.
Начало болезни обычно острое или подострое. Больных беспокоят лихорадка до 38-39 °С, миалгии (преимущественно в икроножных мышцах; их возникновение предшествует развитию невритов), артралгии крупных суставов, реже развиваются артриты. За несколько месяцев потеря массы тела может составлять 20-30 кг. Возможны кожные проявления: узелки (аневризматическое изменение артерий у 15-20% заболевших), livedo reticularis. Редко возникает ишемия или гангрена конечностей. Через 2- 3 мес появляются признаки поражения внутренних органов.
• Почки поражаются в 60-80% случаев. Поражение протекает в виде подъёма АД вплоть до развития злокачественной гипертензии с быстропрогрессирующей почечной недостаточностью. Характерен мочевой синдром с умеренной протеинурией и гематурией. Нефротический синдром наблюдают редко. Возможно развитие редкого осложнения – разрыва аневризмы почечных артерий с формированием околопочечной гематомы.
• Асимметричный двигательный полиневрит развивается у 60-65% больных с парезом кистей и стоп. В отличие от поражений периферической нервной системы другой этиологии (алкогольной, вирусной, при онкологических заболеваниях) для узелкового полиартериита характерны двигательные нарушения, выраженный болевой синдром, множественный характер поражения.
• Абдоминальный синдром – следствие васкулита сосудов брюшной полости (брыжеечных сосудов, артерий кровоснабжающих поджелудочную железу, собственной печёночной артерии). Могут наблюдаться сильные боли в животе; возможно развитие перитонита вследствие перфорации язв кишечника (чаще тонкой кишки), панкреатита, некроза жёлчного пузыря.
Патогенез
Патогенез полностью не раскрыт. Основное значение придают повреждающему действию на сосуды низкомолекулярных комплексов антиген — антитело (см. Антиген — антитело реакция), которые вследствие неполноценных реакций иммунитета начинают циркулировать в крови либо преципитировать в мелких сосудах. Прилипание иммунных комплексов к поверхности эндотелиальных клеток приводит к их повреждению, активации системы комплемента (см.) и системы свертывания крови (см. Свертывающая система крови). Образуются хемотаксисные факторы, привлекающие в очаг повреждения нейтрофилы, фагоцитирующие мононуклеары, базофилы, эозинофилы, тучные клетки, что формирует картину асептического воспаления. В процессе фагоцитоза клетки дегранулируют, освобождая прокоагулянтные факторы, вазоактивные амины (гистамин, серотонин); при этом активируется калликреинкининовая система (см. Кинины). В составе гранулярных отложений, обнаруживаемых вокруг сосудов, выявляют иммуноглобулины класса А, C3c, C3d, С5 (см. Иммуноглобулины). Иммуноглобулины класса M, С4, C3b регистрируются реже, Clq и СЗ-проактиватор (фактор В) не выявляются вообще, что может свидетельствовать о преимущественной активации комплемента при Шенлейна-Геноха болезни по альтернативному пути.
В результате активации ферментных систем сосуды расширяются, проницаемость их повышается, базальная мембрана оголяется, и иммунные комплексы проникают в интиму сосуда, а также в межуточное вещество. Тромбоциты после контакта с коллагеном базальной мембраны активируются, освобождая III и IV факторы свертывания; активируется также фактор Хагемана (см. Геморрагические диатезы). Диссеминированное свертывание крови обусловливает блокаду микроцир-куляторного русла, что усугубляет дистрофию сосудов и их асептическое воспаление. При длительной циркуляции в крови иммунных комплексов изменения в стенках сосудов достигают степени некроза, становятся необратимыми, что приводит в ряде случаев к значительному поражению тканей и органов, в которых локализуется патологический процесс (кожи, суставов, почек, брюшины, брыжейки, иногда сосудов легких и мозга). При воспалении vasa vasorum возможны тромбофлебиты, которые могут осложняться тромбоэмболией (см.).
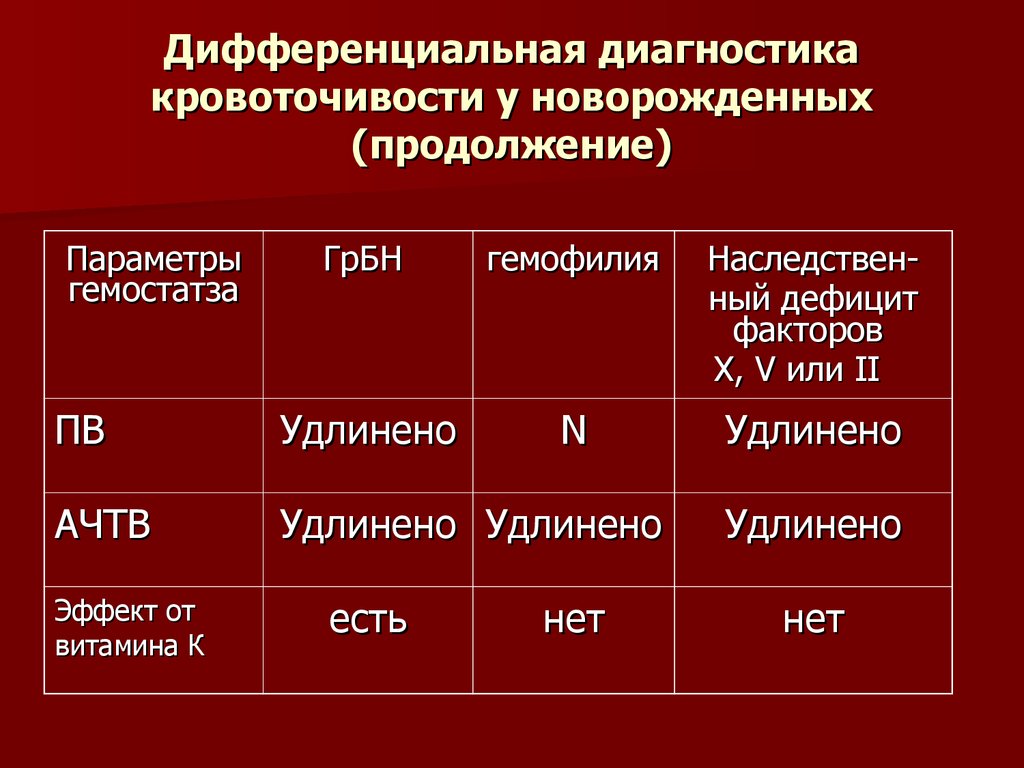
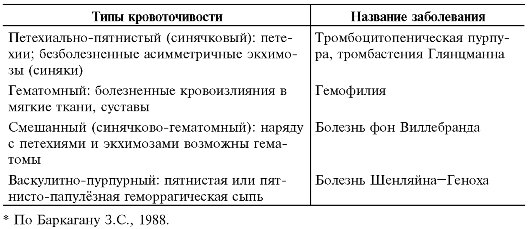
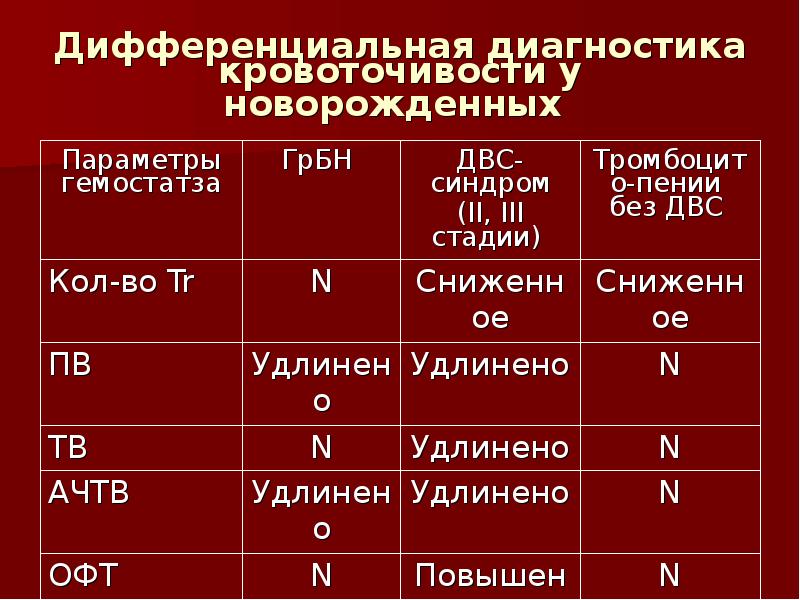
Диагностика Геморрагического васкулита (болезни Шенлейна – Геноха):
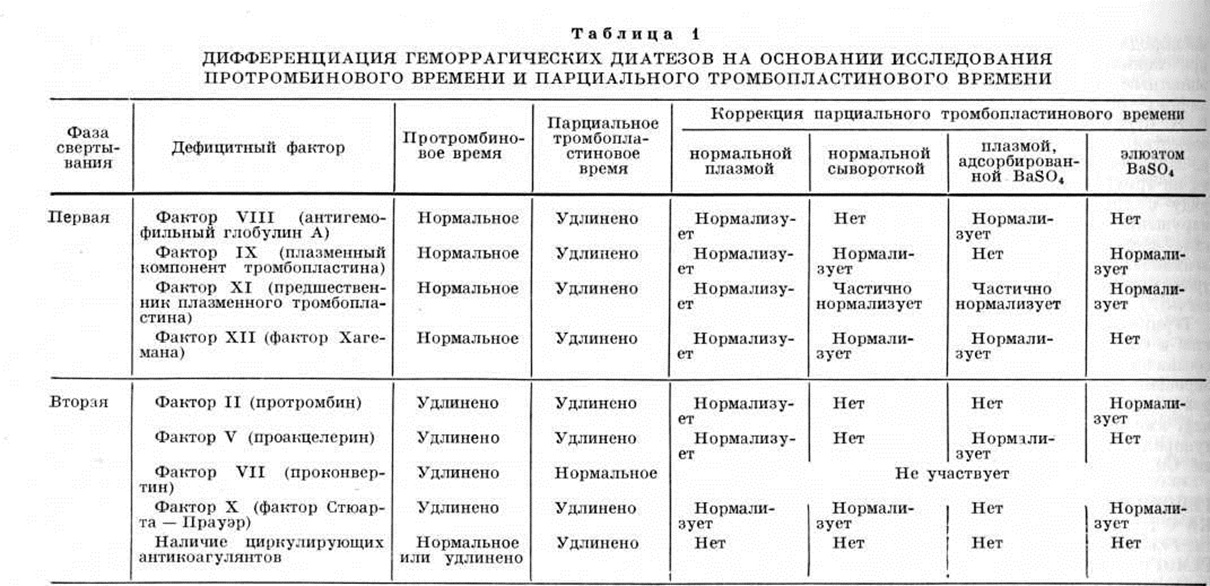
Обычно наблюдаются лейкоцитоз, наиболее выраженный при абдоминальном синдроме со сдвигом в формуле до метамиелоцитов, умеренная нестойкая эозинофи лия. СОЭ увеличена, особенно при абдоминальном синдроме и полиартрите. Более чем у половины больных отмечается повышение содержания иммуноглобулинов, в первую очередь IgA. При поражении почек в моче обнаруживают микро и макрогематурию (реже) и протеинурию.
Для своевременного распознавания ДВСсиндрома необходимо определение продуктов деградации фибрина, фибринмономерных комплексов, содержания в плазме свободных пластиночных факторов 4 и 3, спонтанной агрегации тромбоцитов и фрагментации потребления тромбина III и др
Важное значение имеет также определение содержания фактора Виллебранда в плазме, отражающего тяжесть течения болезни
По течению обычно выделяют острые и рецидивирующие хронические формы заболевания. Острые формы характеризуются внезапным началом после инфекции, многосимптомными проявлениями, часто осложняются гломерулонефритом. При хроническом течении болезни у 5-10% больных наблюдается рециди вирующий кожносуставной синдром (ортостатическая пурпура пожилых).
Диагноз поставить легко при наличии характерной триады симптомов или только геморрагических высыпаний на коже. При этом необходимо учитывать некоторые особенности ГВ, развивающегося у детей и взрослых. У детей заболевание течет значительно острее – почти у ^з детей повышается температура тела, наблюдается абдоминальный синдром с меленой (почти у половины больных), поражение почек с микрогематурией и небольшой протеинурией. У взрослых абдоминальный синдром наблюдается реже и протекает более стерто изза меньшей интенсивности болей, изредка с тошнотой и рвотой, крайне редко – с меленой, но несколько чаще, чем у детей, в патологический процесс у взрослых вовлекаются почки с развитием хронического диффузного гломерулонефрита.
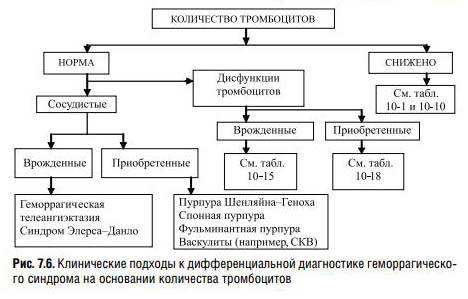
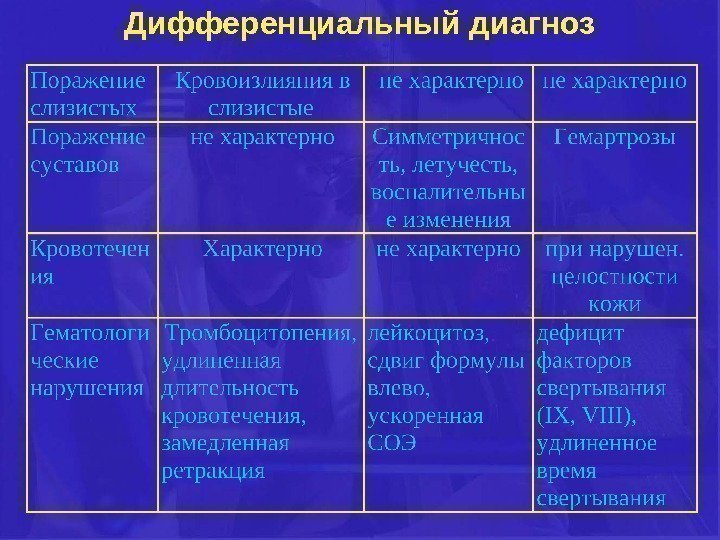
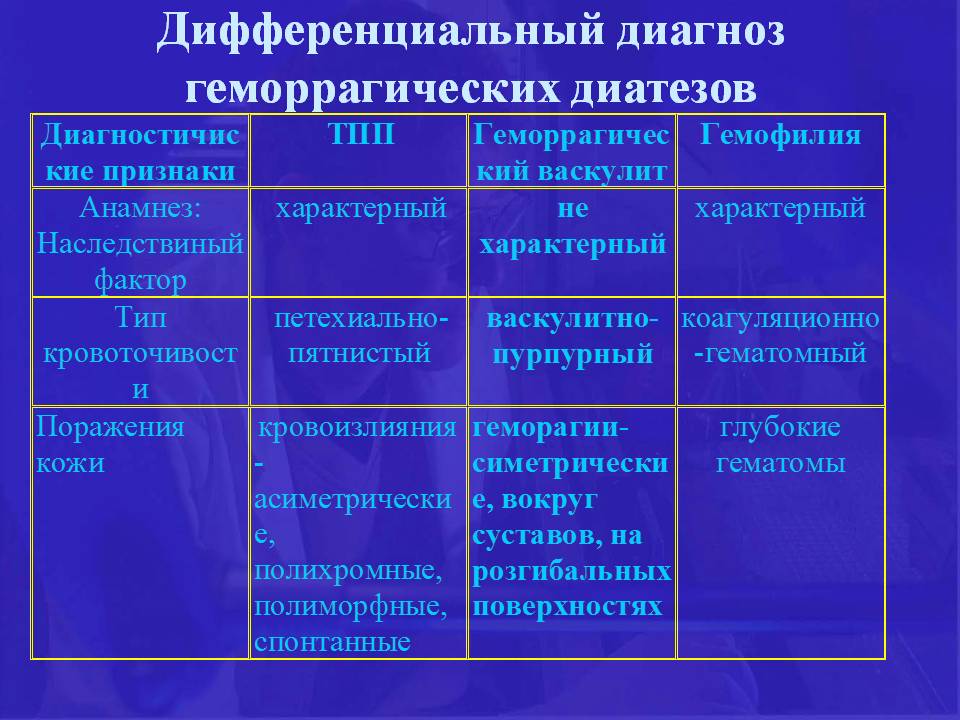
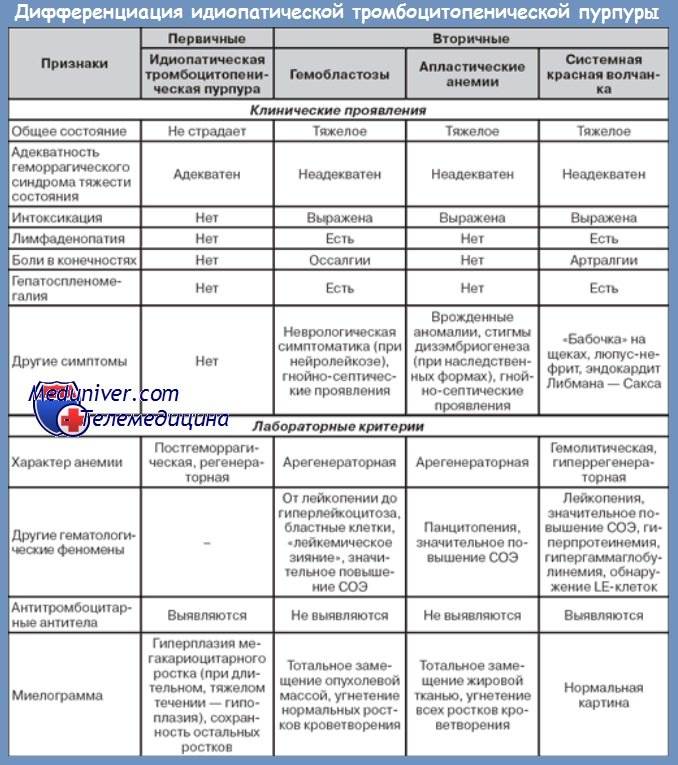
Дифференциальный диагноз
Заболевание необходимо дифференцировать от заболеваний, при которых развивается, вопервых, пурпура и, вовторых, абдоминальный синдром с полиар тралгиями или полиартритом. Синдром геморрагического васку лита может наблюдаться при инфекционном эндокардите, систем ных васкулитах, ДБСТ, менингококкемии и др. У пожилых людей необходимо исключить макроглобулинемическую пурпуру Вальденстрема. Абдоминальный синдром может быть при иерси ниозе, колитах, в частности язвенном колите, болезни Крона и других заболеваниях, протекающих с клинической картиной острого живота.