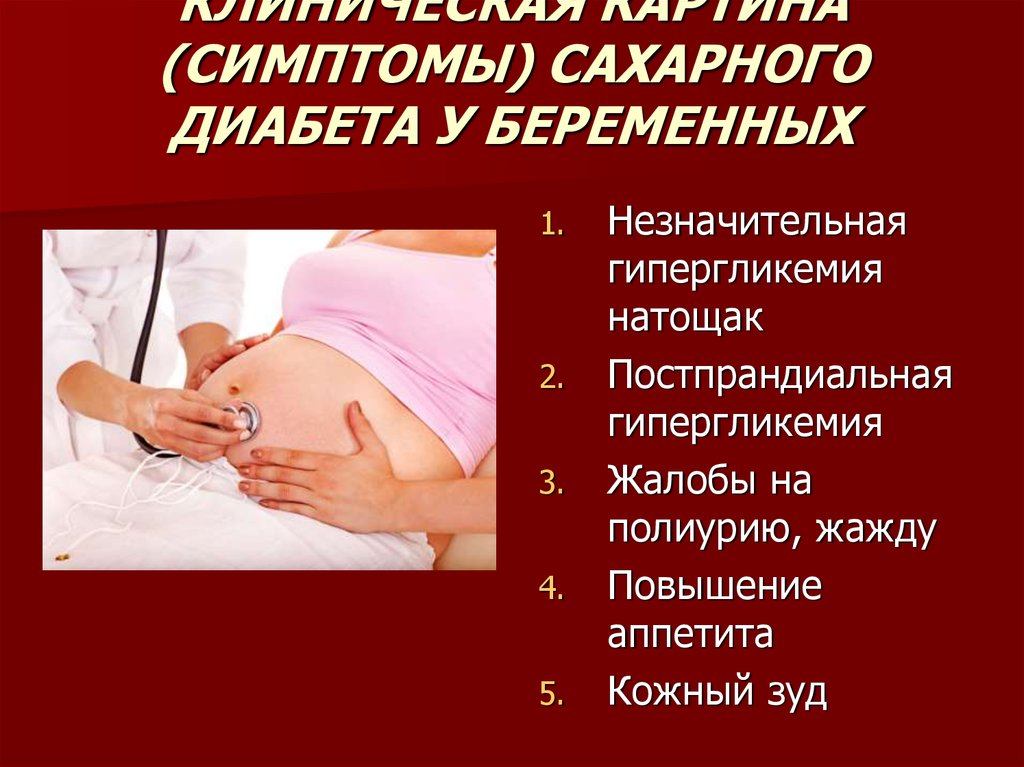
Инсулин пускает глюкозу в клетку
Инсулин производят бета–клетки поджелудочной железы, расположенные в островках Лангерганса. От их названия Insulae pancreaticae и происходит название инсулина. Бета–клетки реагируют на повышение уровня глюкозы в крови, а также на сигнальные пептиды, которые выделяются при попадании пищи в желудок, задолго до повышения уровня глюкозы в крови.
В ответ на эти сигналы бета-клетки островков Лангерганса начинают выделять инсулин. Гормон попадает в кровь и пускает глюкозу во все клетки организма. В каждой из них глюкоза расходуется на получение энергии.
Короткое видео о работе поджелудочной железы. Есть русские субтитры
Но на этом история не заканчивается. Что если организм получил больше энергии, чем нужно? И что делать после еды, когда уровень глюкозы падает? У эволюции на эти вопросы есть простой ответ: еда бывает не каждый день, и всё что можно запасти — нужно запасти.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа – вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Гликоген и триглицериды — хранилище глюкозы
В организме есть несколько хранилищ энергии: скажем, холодильник, где можно оставить еду на пару дней, и погреб, где хранятся продукты на зиму.
Холодильник, или ближайшее хранилище — это запасы гликогена. Пока глюкоза поступает в клетки, в печени её излишки упаковывают в гликоген. Упаковка требует затрат энергии, а распаковывание — нет. Поэтому гликоген удобно использовать для поддержания энергии, когда уровень глюкозы в крови снижается. Это происходит через несколько часов после еды.
Гормон глюкагон выделяется в отсутствие инсулина и помогает распаковать гликоген и разложить до состояния простой глюкозы. Этот процесс происходит в печени и в мышцах. Из печени глюкоза транспортируется в кровь и затем может быть использована в разных тканях. В мышцах же распакованная глюкоза расходуется сразу.
В печени углеводы трансформируются в жирные кислоты. Потом к ним добавляется глицерол, кислоты превращаются в триглицериды и отправляются на хранение в жировую ткань.
Триглицериды и жирные кислоты могут поступать в организм с едой, в составе жирной пищи. Часть из них транспортируется в печень и затем в кровь; другая часть по лимфатической системе отправляется сразу в жировую ткань. Клетки могут использовать жирные кислоты в качестве источника энергии или отправить их на хранение в жировые ткани.
Чтобы трансформировать молекулы жира в глюкозу, организм тратит очень много энергии. Поэтому к таким мерам он прибегает только после того, как израсходованы все другие источники энергии — и глюкоза, и гликоген.
Обменные процессы в организме позволяют регулировать уровень глюкозы и поддерживать энергоснабжение на нужном уровне не только во время еды, но и на голодный желудок. Как это часто бывает со сложными каскадными реакциями, сбой в работе одного элемента приводит к дисбалансу всей системы.
Лечение ГСД
Как лечить диабет беременных, решает врач. Но применяемые к беременным женщинам методы контроля при диабете давно выработаны:
- Диета: это первый и самый действенный метод лечения, которого чаще всего бывает достаточно. Основная цель диеты – контроль количества глюкозы, которая попадает в кровь, поэтому в рацион включаются так называемые медленные углеводы – фрукты, каши, цельнозерновые продукты, овощи. Быстрые углеводы вроде мучного и сладкого, газированных напитков следует исключить из питания. Контролирует соблюдение диеты наблюдающий беременную врач, также может потребоваться помощь эндокринолога или диетолога.
- Физическая активность: ежедневные упражнения длительностью около получаса снижают сахар в крови и способствуют нормальному течению беременности.
- Уколы инсулина: к ним прибегают при недостаточной эффективности вышеуказанных мер. Инсулин не вредит плоду, потому что не контактирует с ним напрямую.
Препараты, назначаемые больным сахарным диабетом, обычно противопоказаны для беременных. Их можно заменить травяными настоями, которые укрепляют иммунитет и оказывают благотворное воздействие на состояние важных систем организма.
Ведение беременности при ГСД
Диагностированный гестационный сахарный диабет вносит изменения в ведение беременности. Появляется потребность в амбулаторном и стационарном наблюдении, и при нормальном течении беременности стационар нужен только три раза:
- Начало беременности: все начинается с полного медобследования, после которого решается вопрос о целесообразности сохранения беременности. Если риск осложнений высок, беременность становится смертельно опасной. Если же плод решено сохранить, разрабатывается лечение гестационного диабета;
- 20–24 недели: характеризуется ухудшением течения заболевания и возможностью развития осложнений, поэтому беременной нужно повторное исследование. На этом сроке потребуется сделать ультразвуковое исследование с выяснением биофизического профиля плода. Это позволит получить подробные данные о его состоянии и размерах.
- 32–34 недели: в это время в условиях стационара наблюдают за состоянием ребенка и лечат осложнения, также решается вопрос о сроке и методе родоразрешения. При макросомии роды, вероятнее всего, перенесут на более ранний срок. Также врач может назначить кесарево сечение вместо обычных родов.
Так как у каждой беременной с гестационным сахарным диабетом заболевание протекает по-разному, необходимо пристальное наблюдение врача на протяжение всего срока беременности. Дома, чтобы контролировать сахар в крови, необходимо пользоваться глюкометром.
Профилактика ГСД
Если женщина в группе риска заболеваемости диабетом, профилактические меры помогут избежать его возникновения:
- Правильное питание: обычно оно сводится к исключению быстрых углеводов. Сбалансировать питание поможет диетолог, которого необходимо посещать регулярно. Зачастую этой простой меры бывает достаточно.
- Физические упражнения: показаны и при нормальном течении беременности, также они эффективно предупреждают возникновение и развитие диабета. Лучше отдать предпочтение специальной гимнастике для беременных.
- Прогулки на улице: желательно выбрать для них место в удалении от автомобильных дорог.
- Контроль веса при планировании беременности и на ее протяжении: лучше заручиться поддержкой диетолога.
- Посещение врача: нельзя недооценивать помощь врача, который подскажет, как лучше избежать развития ГСД.
- Прием лекарств: следование указаниям врача снизит риск развития болезни.
- Отказ от вредных привычек: курение, алкоголь и другие вредные привычки не только вредят развитию плода, но и повышают риск возникновения гестационного сахарного диабета.
При любых непонятных симптомах и недомоганиях необходимо сразу обращаться за врачебной помощью Те же рекомендации актуальны для женщин, у которых уже был диагностирован один из видов сахарного диабета. Профилактические меры исключат или сведут к минимуму влияние диабета на течение беременности.
Глюкоза — источник энергии в организме
Для нормальной работы клеткам нужна энергия, основной источник которой — углеводы. Они содержатся почти во всех продуктах питания.
В кишечнике углеводы расщепляются до простых соединений (моносахаридов, например глюкозы), всасываются слизистой и попадают в кровь. Организм всегда готов отреагировать на изменение уровня глюкозы. В этом ему помогают некоторые рецепторы и сигнальные молекулы–пептиды. В здоровом теле эта реакция происходит быстро и в соответствии с изменением уровня глюкозы.
В роли двери выступают рецепторы семейства GLUT — белки на поверхности мембраны клетки. Часть из них открывается автоматически, но большинству нужен ключ — специальный гормон инсулин.
Исключение составляют клетки мозга: это слишком важный орган, чтобы отдавать его энергоснабжение «на аутсорс». Поэтому рецепторы GLUT в клетках головного мозга открываются автоматически, без участия инсулина. Концентрация глюкозы в крови уравнивается с концентрацией в нейронах.
Физическая нагрузка во время беременности
Не ограничивайте свою физическую активность — физическая нагрузка во время беременности позволит Вам поддерживать свое тело в тонусе и здоровом духе. Регулярные физические упражнения также позволят избежать некоторых распространенных проблем при беременности, включая спазмы в ногах, варикозное расширение вен и усталость.2 Если до беременности Вы не вели активный образ жизни, не следует пытаться изменить свои привычки за один день и догнать упущенное — занимайтесь с чувством меры. Возможно, Вам понравятся занятия ходьбой, плаванием, либо посещение специальных групповых занятий для беременных. Кроме того, физические упражнения после приема пищи помогут Вам снизить уровень сахара и предотвратить его резкие скачки — это естественный метод снижения потребности в инсулине при диабете как 1, так и 2 типа.
Есть ли противопоказания к проведению теста?
Да, есть. Абсолютные и относительные.
К абсолютным противопоказаниям относятся:
- Аллергия и/или непереносимость глюкозы,
- Сахарный диабет в острой фазе (тогда тест не нужен),
- Заболевания желудочно-кишечного тракта, при которых нарушается нормальное всасывание глюкозы (обострение панкреатита, операции на желудке).
Относительные (временные) противопоказания:
- Ранний токсикоз (гестоз) беременных,
- Обострение хронических заболеваний
Важно! Вовремя определить наличие ГСД очень важно. Скрининг рекомендован всем беременным женщинам
Глюкозотолерантный тест не вредит печени, этого тестирования не следует бояться.
При постановке диагноза ГСД иногда прибегают к дополнительным исследованиям, в их числе:
- Общий анализ мочи (глюкозурия – обнаружение глюкозы в моче, которой в норме там не должно быть, а также кетоновые тела – продукты нарушенного метаболизма глюкозы),
- УЗИ плода (наличие фетопатии – нарушений развития плода).
Осложнения гестационного диабета
Без лечения гестационный диабет может привести к осложнениям у вас и вашего ребенка.
Контроль уровня глюкозы (сахара) в крови в течение беременности снижает риск развития осложнений. Гестационный сахарный диабет может повысить риск:
- отслойки плаценты — плацента (орган, который связывает кровоток беременной женщины и ее будущего ребенка) начинает отделяться от стенки матки. Это может вызвать опасное кровотечение, а также постоянные боли в животе;
- необходимости стимуляции родов — когда используются специальные препараты, чтобы искусственно вызвать роды (читайте о стимуляции родов для получения дополнительной информации);
- преждевременных родов (см. ниже);
- макросомии (см. ниже);
- травм во время родов у вас и вашего ребенка;
- неонатальной гипогликемии, когда в крови плода наблюдается пониженный уровень глюкозы, что приводит к недостаточному питанию плода, цианозу (синюшность кожных покровов) и раздражительности у новорожденного;
- перинатальной смерти — смерти ребенка в ближайшие дни до или после родов;
- развитию ожирения и/или сахарного диабета у ребенка в дальнейшем.
Гестационный диабет может привести к преждевременному рождению ребенка (до 37 недели беременности). Это может вызвать в дальнейшем развитие осложнений у ребенка, таких как:
- респираторный дистресс-синдром — легкие ребенка на этом сроке беременности еще недоразвиты и не могут снабжать организм кислородом в достаточном объеме;
- желтуха — кожа ребенка приобретает желтый оттенок, когда излишнее количество билирубина накапливается в крови.
Гестационный диабет повышает риск макросомии, когда вес ребенка превышает нормальный для его возраста (гестационного возраста) вес, то есть составляет более 4 кг. Макросомия возникает из-за того что избыток глюкозы в крови матери поступает в организм будущего ребенка. Это вызывает у него повышенную выработку инсулина, что позволяет глюкозе проникать в клетки и, в конечном итоге, стимулирует рост организма.
Макросомия может привести к такому осложнению как плечевая дистоция плода. Это происходит, когда во время родов головка плода появляется наружу, но плечо плода упирается в лобковую кость и застревает в родовом канале. Плечевая дистоция плода опасна, поскольку приводит к нарушению дыхания у ребенка, сдавленного в родовых путях. Это осложнение встречается примерно у 1 из 200 новорожденных.
У женщины, перенесшей гестационный диабет во время беременности, вероятность сахарного диабета 2 типа примерно в 7 раз выше, чем у женщин с нормальной беременностью.Сахарный диабет 2 типа — заболевание, при котором организм не вырабатывает достаточное количество инсулина или клетки организма не реагируют на инсулин (резистентность к инсулину)
Поэтому после родов важно следить за уровнем глюкозы в крови, чтобы проверить, вернулся ли он в норму
Ваш ребенок также имеет повышенные риски развития в дальнейшем следующих заболеваний:
- сахарный диабет;
- ожирение (при индексе массы тела более 30).
Гестационный диабет
Гестационный диабет — это непродолжительное заболевание, которое наблюдается у многих женщин во время беременности. Как правило, гестационный диабет диагностируется в период второго, либо третьего триместра, а также, в редких случаях, в период первого триместра. Выявление диабета на первых неделях беременности обычно свидетельствует о наличии диабета еще до зачатия.
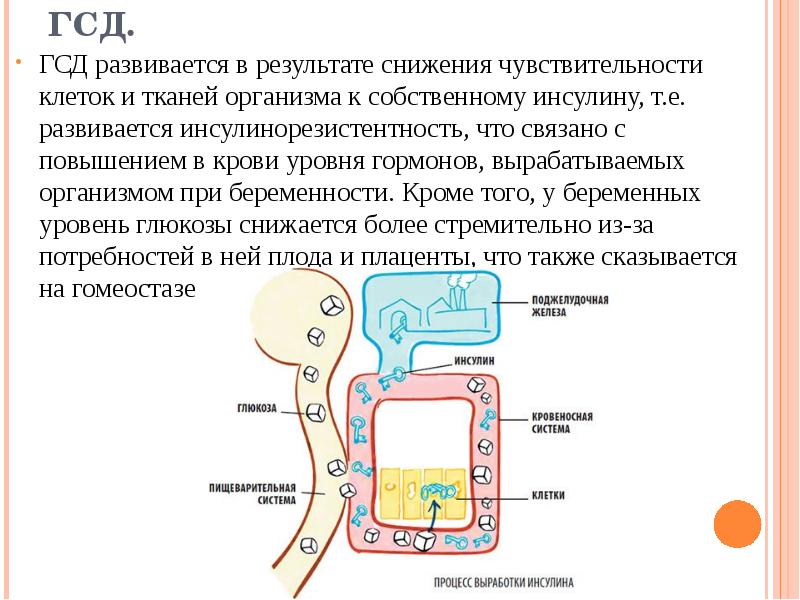
Возникновение гестационного сахарного диабета обусловлено гормонами, которые вырабатываются в организме женщины во время беременности. Эти гормоны снижают эффективность инсулина, повышая риск развития инсулинорезистентности.
Для получения более подробной информации по интересующим вас вопросам, а также в случае возникновения особых запросов, свяжитесь со специалистами команды Medtronic.
Сахарный диабет типа 1
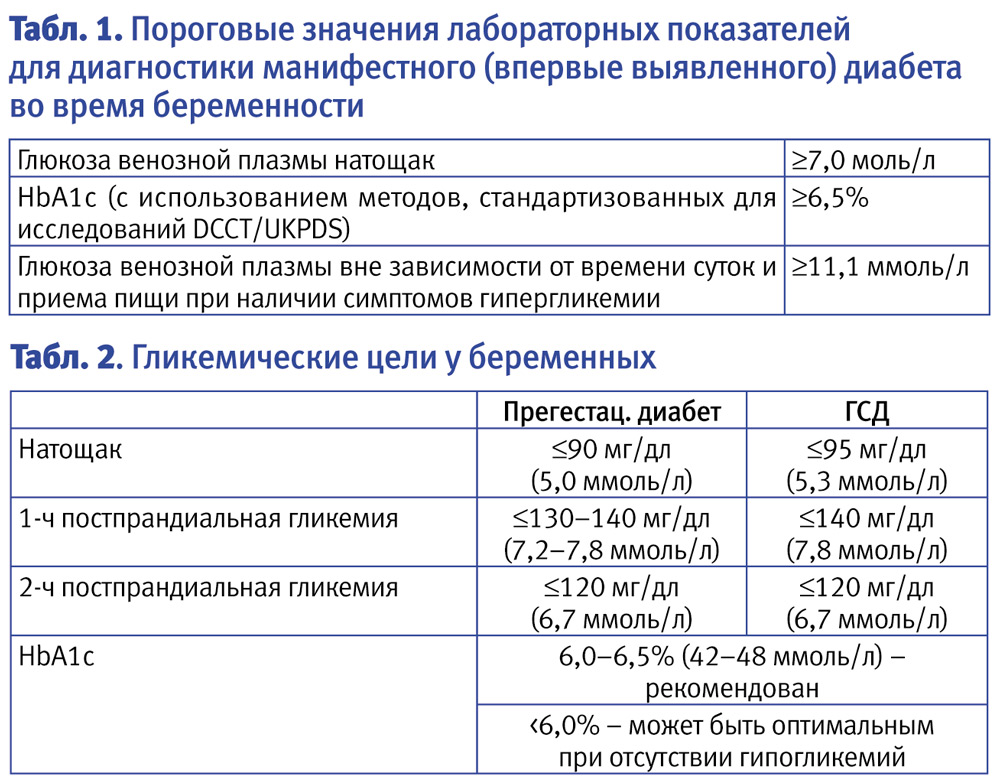
Ранее пациентки с длительным плохо контролируемым течением сахарного диабета типа 1 должны худшие материнские и перинатальные результаты. Теперь большинство таких пациенток осуществляют контроль за уровнем глюкозы в крови 7 и более раз в день, подсчитывают количество углеводов и поддерживают уровень <6,0-6,5. Если пациентки поддерживают строгий контроль за уровнем глюкозы в беременности и в течение всего периода гестации, риск микрососудистых расстройств, хронических почечных заболеваний и гипертензии значительно уменьшается. Улучшение течения основного заболевания способствует уменьшению осложнений при беременности.
В связи с сильной корреляцией последствий беременности с течением заболевания пациентки с прегестационным диабетом должны быть тщательно обследованы в первую антенатального или, что более желательно, доконцепционного визита. Выполняют исследования ЭКГ, АД, анализы крови, мочи, скрининг на заболевания почек (клиренс креатинина, суточная протеинурия). Уровень НдЬА1С позволяет оценить степень гликемического контроля. С целью скрининга сопутствующей эндокринной патологии определяют уровень ТТГ в сыворотке крови. Консультация офтальмолога обычно необходима для определения наличия диабетической ретинопатии.
Учитывая, что сахарный диабет типа 1 требует лечения инсулином, пациентки обычно знают и умеют регулировать свое заболевание. Но в течение беременности большинство из них должны изменить обычный режим введения инсулина. В I половине беременности режим введения инсулина лишь незначительно увеличивается, тогда как во II половине имеется существенный рост инсулинорезистентности. Если пациентки используют инсулиновую помпу, они продолжают эту практику в течение беременности. Инсулиновую помпу рекомендуют использовать еще на докомпенсационном этапе и, начиная с I триместра беременности, тем пациенткам, которые испытывают трудности при приеме инсулина средней и короткой продолжительности действия.
Если принимается решение об увеличении дозы инсулина беременной, следует учитывать соблюдение пациенткой режима (физические упражнения), необходимой диеты, наличие инфекций или стрессовых ситуаций, которые могут влиять на потребность в инсулине. Если изменение дозы инсулина является необходимым, следует соблюдать правила увеличения дозы.
При необходимости увеличения дозы инсулина пациенткам, которые получают инсулиновую помпу, следует проверить уровень глюкозы до еды в течение дня выбора адекватного базального уровня глюкозы в крови.
Правила увеличения дозы инсулина
- Достичь уровня глюкозы натощак 70-90 мг / дл (3,89-4,99 ммоль / л)
- Увеличивать только 1 дозу и только в настоящее время ее назначения
- Не увеличивать любую дозу более 20% в день
- Оценить адекватность увеличение дозы через 24 ч
Учитывая, что степень физической активности влияет на уровень глюкозы в крови, рекомендуют контроль за достижением ее необходимого уровня. Следует учитывать, что госпитализация пациенток с эугликемии уменьшает степень их физической активности, следовательно, существует риск возникновения гипогликемии при той же дозе инсулина, которая была безопасной и эффективной в домашних условиях. Физическая активность помогает регулировать уровень гликемии. Так, если пациентки имеют повышенный уровень глюкозы в крови после приема пищи, следует увеличить или дозу инсулина перед едой, или физическую активность после еды. Следует также учитывать изменения физической активности в течение выходных дней и вносить определенные коррективы относительно дозы инсулина.
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты
На что нужно обратить внимание:
Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша. Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность
Занимайтесь не менее 150 минут в неделю, очень полезно плавание
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме
Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов
Уровень HbA1c во время беременности
В отличие от обычных показателей уровня сахара в крови, которые меняются часто, в зависимости от интенсивности физической нагрузки и потребляемой пищи, уровень гликированного гемоглобина HbA1c меняется медленно, что обеспечивает надежность этого показателя для оценки успешности лечения диабета. Именно благодаря этому анализ на HbA1c считается основным индикатором контроля диабета в течение первого триместра. Согласно рекомендациям Национального института здравоохранения и совершенства медицинской помощи Великобритании (National Institute for Health and Care Excellence, NICE), целевой показатель HbA1c для беременных женщин с сахарным диабетом составляет 4,3 ммоль/л (774 мг/дл).1
После 13 недели (во втором триместре) беременная женщина должна стремиться к достижению таких целевых показателей уровня сахара в крови:
- Перед едой: 3,5–5,9 ммоль/л (106 мг/дл)
- Через 1 час после еды: до 7,8 ммоль/л (140 мг/дл)
Диета во время беременности
Соблюдение диеты во время беременности представляет особую важность, ведь теперь, как и все беременные женщины, Вы едите за двоих. Наиболее остро вопрос соблюдения диеты стоит при диабете 2 типа — возможно, Вам понадобится внести изменения в свой рацион, чтобы избежать возникновения эпизодов гипо- или гипергликемии
Более того, Вам понадобится следить за тем, чтобы потребляемая Вами пища содержала все питательные вещества, необходимые для правильного развития плода. Беременные женщины с диабетом должны следовать правилам здоровой сбалансированной диеты. Чтобы правильное питание вошло в привычку и стало частью вашей повседневной жизни, начните придерживаться здоровой сбалансированной диеты еще до зачатия.
Сахарный диабет 1 типа — недостаток инсулина
На сахарный диабет 1 типа (СД1) приходится 10% всех случаев сахарного диабета. Его называют еще «детским». Несмотря на то, что четверть заболевших — взрослые люди, этот вариант диабета чаще проявляется в детском и юношеском возрасте.
Сахарный диабет 1 типа — хроническое заболевание, чаще возникающее из-за аутоиммунных нарушений. По неизученным до конца причинам, организм начинает атаковать бета-клетки островков Лангерганса, и инсулин перестает вырабатываться. Организму становится нечем открывать «двери» клеток, они не получают энергии.
Организм «распаковывает» запасы жира со скоростью, на которую не рассчитаны обменные процессы. В кровь попадает слишком много кетоновых тел, которые и вызывают кетоацидоз. Это нарушение метаболизма, при котором смещается кислотный баланс в организме. Кетоацидоз — основная причина, по которой пациенты с сахарным диабетом 1 типа оказываются в больнице.
Среди возможных факторов, влияющих на риск СД1 — генетическая предрасположенность и инфекции. Это редкое заболевание, и даже наличие генетической предрасположенности не влияет значительно на его риск. Среди инфекционных заболеваний, связанных с СД1, отмечают вирус Коксаки, вирус Эпштейн-Барр, цитомегаловирус. Связи между прививками и риском СД1 нет.
Симптомы сахарного диабета 1 типа:
- Сильное чувство голода;
- Потеря веса, не связанная с образом жизни;
- Жажда и обильное мочеиспускание;
- Помутнение зрения
- Слабость и усталость.
Начало болезни может совпадать со стрессовыми ситуациями — инфекциями, хирургическими операциями. Часто о заболевании пациент узнает уже в скорой помощи, после потери сознания в результате кетоацидоза
Поэтому родителям важно помнить, что сильная жажда и частое мочеиспускание у ребенка — повод без промедления обратиться к врачу
Пока не найдено лечение сахарного диабета 1 типа, но есть инструменты для контроля уровня глюкозы. Для этого пациенты регулярно измеряют уровень глюкозы в крови и вводят инсулин. Людям с сахарным диабетом 1 типа врач может порекомендовать пересадку поджелудочной железы, если для процедуры нет противопоказаний.
Сейчас разрабатываются автоматизированные устройства, которые будут поддерживать нормальный уровень глюкозы. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США FDA уже одобрило искусственную поджелудочную железу. Это внешнее носимое устройство, которое состоит из инсулиновой помпы и сенсора. Алгоритм рассчитывает дозу и автоматически вводит нужное количество инсулина.
Причины гестационного диабета
Сахарный диабет — заболевание, связанное с повышением уровня глюкозы (сахара) в крови. Количество глюкозы в крови регулируется гормоном инсулином, который вырабатывается поджелудочной железой (железой позади желудка). Сахарный диабет развивается в тех случаях, когда поджелудочная железа вырабатывает недостаточно инсулина, либо если клетки организма становятся к нему невосприимчивы. В обоих случаях инсулин не действует должным образом.
Когда вы едите, ваша пищеварительная система перерабатывает пищу и питательные вещества всасываются в кровь. В норме, инсулин перемещает полученную глюкозу из крови в клетки. Затем глюкоза в клетках расщепляется для выработки энергии.
Во время беременности ваш организм вырабатывает ряд гормонов (химических веществ), таких, как эстроген, прогестерон и плацентарный лактоген. Эти гормоны повышают резистентность (невосприимчивость) к инсулину, что означает, что ваши клетки хуже реагируют на инсулин и уровень глюкозы в крови повышается. Такие изменения в обмене веществ необходимы для того, чтобы в кровь плода (будущего ребенка) поступало больше глюкозы и других питательных веществ, нужных ему для роста.
Для того чтобы справиться с возросшим количеством глюкозы в крови, организму необходимо вырабатывать больше инсулина. Однако, поджелудочная железа некоторых беременных женщин не в состоянии вырабатывать достаточное количество инсулина, либо клетки их организма недостаточно восприимчивы к этому гормону. В результате развивается гестационный диабет.
Диагностика гестационного диабета
Все беременные женщины, которые находятся в группе высокого риска по развитию диабета, должны пройти скрининговое обследование на гестационный диабет.
При первом визите к врачу, он задаст вам ряд вопросов, чтобы определить, насколько высок ваш риск заболеть диабетом во время беременности. Если риск низкий, скрининговое обследование на диабет не требуется. Достаточно сдать кровь на глюкозу натощак. На сроке 24-28 недель, даже при низком риске, может быть назначен скрининг на гестационный диабет.
Если врач при первом посещении выявит у вас средний или высокий риск развития гестационного диабета, потребуется пройти скрининг на диабет. Скрининг — это простое обследование, которое позволяет выявить заболевание у людей, не имеющих симптомов. В случае положительного результата могут потребоваться дополнительные исследования.
Скрининг на диабет
Скрининговое обследование назначается беременным женщинам с высоким риском диабета при первом визите к врачу. Гестационный сахарный диабет выявляется с помощью перорального теста на толерантность к глюкозе (ПГТТ). У вас возьмут два анализа крови: один — перед тем как вы выпьете раствор глюкозы, а второй — через два часа после этого, чтобы определить, как ваш организм прореагирует на глюкозу.
Если гестационный диабет уже был у вас во время предыдущей беременности или имеются другие факторы высокого риска диабета, тест на толерантность к глюкозе следует пройти при первом обращении к врачу (желательно, на 8-12 неделе беременности). Если результат окажется нормальным, нужно будет повторно пройти этот тест на сроке 24-28 недель.
Самоконтроль уровня глюкозы в крови
Вы можете самостоятельно следить за уровнем глюкозы в крови с помощью простых тестов: анализа крови из пальца и анализа мочи.
Вот что вам понадобится, чтобы делать его самостоятельно:
- тест-полоски;
- глюкометр;
- устройство прокола пальца;
- ланцеты;
- дневник наблюдений за уровнем глюкозы в крови;
- коробка для утилизации игл.
Перед тем как сделать анализ крови из пальца убедитесь, что все необходимое для него находится в сухом и чистом месте. Тщательно вымойте и ополосните руки в теплой воде (грязь с рук может повлиять на результаты теста). Выберите палец и помассируйте его, чтобы улучшить кровообращение.
Взятие анализа крови из подушечки пальца может причинить боль. Вместо этого лучше колоть в боковую поверхность пальца, желательно — не большого. После прокола слегка сожмите палец, чтобы получить каплю крови.
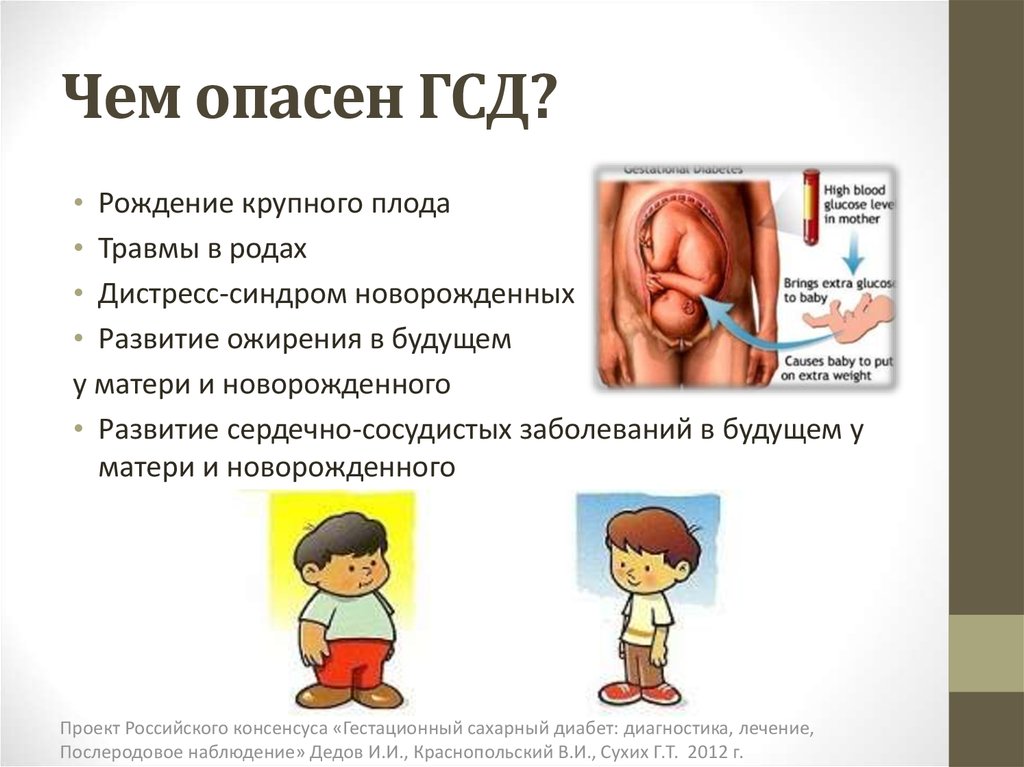
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.