Как предупредить понос
Позаботьтесь о здоровом и рациональном питании ребенка.
Следите за тем, чтобы пища хорошо переваривалась, не перегружайте пищеварительную систему ребенка трудно усвояемой пищей.
Соблюдайте правила гигиены во время приготовления пищи, особенно в жаркую погоду.
Будьте осторожны в приготовлении пищи с использованием сырых яиц: нередко с яичной скорлупы в пищу попадают сальмонеллы.
Перед использованием яйца вымойте с мылом и вытрите салфеткой.
Если вы собираетесь в путешествие с ребенком, особенно летом, то за две недели до отъезда начните давать ребенку препарат,
который укрепит микрофлору кишечника – бактисубтил, витафлор, лактобактерин, бифидум-бактерин и т.п.
Не забудьте в походную аптечку положить активированный уголь, регидрон, глюкосолан, или элотранс, хилак-форте, бактисубтил.
Временные нарушения стула
Затруднения дефекации могут носить временный характер. Многие младенцы испытывают трудности с опорожнением кишечника – натуживаются, кряхтят, хнычут во время дефекации, хотя стул у них остается мягким кашицеобразным. Такое состояние вполне нормально для детей первых двух месяцев жизни, связано с незрелостью нервной системы и носит название «дисхезия»4.
Временное нарушение опорожнения кишечника у ребенка может быть связано со следующими факторами:
- нехваткой жидкости – в некоторых случаях ребенка нужно допаивать, хотя некоторые мамы считают, что при грудном вскармливании малыш получает достаточное количество жидкости в виде молока2,5;
- общим обезвоживанием малыша на фоне высокой температуры, рвоты и поноса, например, при кишечной инфекции или ОРВИ, когда большое количество воды теряется с потом, рвотными и жидкими каловыми массами 4;
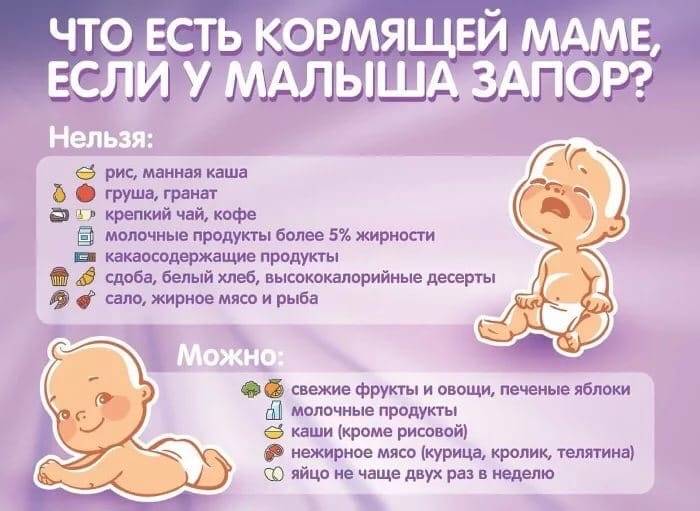
- нарушением питания кормящей матери: малым количеством жидкости, соблюдением несбалансированной диеты, низким содержанием клетчатки и большим количеством «закрепляющих» продуктов в рационе питания2;
- недокормом ребенка из-за дефицита грудного молока (при этом женщина может даже не подозревать, что у нее мало молока) и «тугой» груди у матери, общей слабости и упорного срыгивания у малыша2,5;
- слишком ранним и нерациональным ведением прикорма2;
- злоупотреблением клизмами и средствами механической стимуляции дефекации у ребенка (газоотводной трубкой, раздражением ануса и т. д.)2;
- психологическими факторами2, куда относятся психоэмоциональные проблемы матери, отсутствие мамы и привыкание к няне, переезд, частые контакты с новыми людьми;
- любыми болезнями и прорезыванием зубов – они влияют не только на самочувствие, но и на эмоционально-психологическое состояние ребенка, а вместе с этим – на перистальтику кишечника.
Устранение всех вышеперечисленных факторов приводит к самопроизвольной нормализации стула у ребенка.
Терапия в домашних условиях
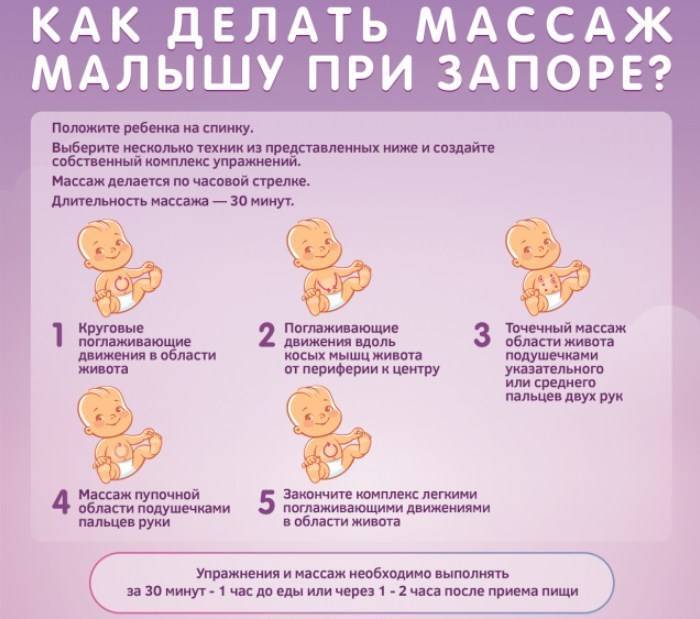
Мама или папа могут сделать массаж, чтобы ребенок сходил в туалет. Плавными круговыми движениями без какого-либо давления следует поглаживать животик по часовой стрелке. Начинать необходимо с области пупка, а затем постепенно увеличивать круг вращения. Массирование не должно длиться более 5 минут.
Поняв, что ребенок давно не испражнялся, родители первым делом думают о клизме. Это действительно эффективная процедура, но не стоит прибегать к ней слишком часто. Кишечник «привыкает» к такому легкому опорожнению и запоры могут принять хронический характер. При проведении процедуры нужно использовать очищенную воду комнатной температуры без добавок, которые могут стать причиной аллергии или воспаления.
Хорошо помогают устранить запоры у детей ректальные суппозитории с глицерином:
- глицелакс;
- глицериновые.
Приобретая такие свечи, следует обратить внимание на дозировку и выбрать те, которые предназначены для детей. В последнее время на прилавках аптек появилось новое средство для быстрого и безболезненного опорожнения кишечника для детей — Микролакс
Производители выпускают препарат в виде компактных клизм с густым содержимым. Входящие в состав Микролакса натуральные ингредиенты способствуют размягчению каловых масс и облегчению дефекации. Такие клизмы педиатры рекомендуют даже для грудничков в индивидуальной дозировке.
Как помочь новорожденному сходить «по-большому» хорошо известно только педиатрам. Чтобы лечение запоров не привело к нежелательным осложнениям, следует соблюдать все рекомендации врача. Родителям не стоит забывать о необходимости планового обследования детей и регулярной сдачи образцов крови, мочи и кала для проведения лабораторных анализов. Развитие запоров у детей легче предупредить, чем потом долго лечить.
Затрудненное мочеиспускание после секса
Проблемы с мочеиспускание после секса в некоторых случаях норма, но чаще всего это симптом того что у мужчины или женщины есть проблемы со здоровьем. В первую очередь такую патологию может вызвать незащищенный половой акт и частая смена партнеров, что рано или поздно приведет к заражению венерической инфекцией.
Такой признак может указывать на беременность, простатит, аденому простаты, онкологическое заболевание. Странгурия говорит об обострении хронических заболеваний, травмах пениса, низкой температуре воздуха в помещении. Также задержка мочи может быть прямым последствием жесткого секса и частой мастурбации.
Народные средства
Чтобы быстро и легко можно было сходить в туалет, стоит взять на вооружение некоторые рецепты народной медицины. Специалисты рекомендуют принимать в пищу крушину, ревень, крапиву, корень солодки, алоэ и тысячелистник. Хорошим слабительным свойством обладают такие ягоды, как крыжовник, смородина, брусника, рябина. Чтобы активизировать моторику кишечника, можно каждое утро (натощак) выпивать стакан чистой воды. При желании нужно развести в ней ложку меда и немного лимонного сока. Тогда средство поможет очистить организм от шлаков.
Можно выпить отвар, приготовленный из листьев сенны. Этот стимулятор очень хорошо устраняет скопление каловых масс и его часто применяют при запоре. Единственным недостатком этой травы является вздутие, спазмы и боли в животе.
Облегчить поход в туалет сможет выпитый натощак или перед сном теплый рассол из квашеной капусты. Подобным эффектом обладает и огуречный рассол. Его нужно готовить следующим образом:
- Сложить огурцы в банку и залить водой.
- Добавить 4 столовых ложки соли и оставить настаиваться в течение месяца.
- Принимать по стакану 3—4 раза в день.
Симптоматика
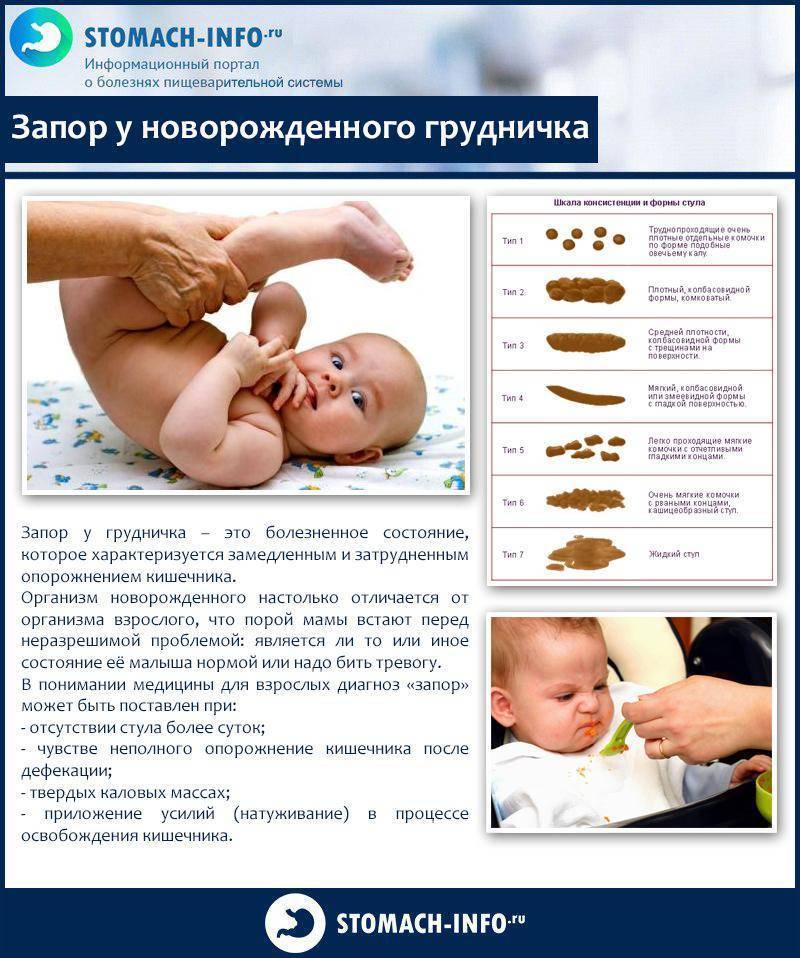
Следует сразу уточнить, что длительное отсутствие дефекации не всегда является признаком запора. Частота опорожнений кишечника ребенка индивидуальна, варьируется в зависимости от возраста и наличия в рационе питания продуктов с грубой клетчаткой. По мере взросления меняется и частота дефекации. Если нормой для новорожденного считается количество испражнений от 5 до 7 раз в сутки, то для ребенка 2-го года жизни этот показатель снижается до 1-2 раз в день.
Расстройство перистальтики при запорах сопровождается изменением консистенции каловых масс. Они плотные, твердые и при отхождении нередко становятся причиной повреждения слизистой оболочки прямой кишки.
К симптомам запора относятся почти все признаки метеоризма:
- повышенное газообразование;
- чувство тяжести и распирания в животе и (или) кишечнике;
- ноющие приступообразные боли в нижней части живота.
При длительном отсутствии опорожнения кишечника у ребенка поднимается температура до субфебрильных значений (38 °C), возникает тошнота и приступы рвоты, развиваются судороги. При сильном вздутии живота и невозможности выделения газов через прямую кишку велика вероятность развития опаснейшего состояния — непроходимости кишечника. В этом случае ребенка госпитализируют для проведения медикаментозного или хирургического лечения в стационарных условиях.
Выраженность клинической картины запора зависит от причины, которая спровоцировала расстройство перистальтики. Отсутствие стула на протяжении нескольких дней приводит к общей интоксикации организма. Из-за резкого снижения абсорбции витаминов и железа кожные покровы ребенка становятся влажными и бледными, на них возникают покраснения и высыпания различной локализации и интенсивности. Если новорожденный не может сходить «по-большому», а потом выделяется незначительное количество стула с примесями густой слизи и сгустками крови, то следует немедленно вызвать врача. Есть вероятность, что в организме грудничка стремительно развивается смертельно опасная кишечная инфекция.
 Нормализовать перистальтику помогут перемены в рационе питания ребенка
Нормализовать перистальтику помогут перемены в рационе питания ребенка
Причины и виды запоров у новорожденных

В большинстве случаев отсутствия стула у грудничка связано с нарушением двигательной активности кишечника. Во время приема еды стенки органов системы желудочно – кишечного тракта ритмично сокращаются, проталкивая таким образом еду к выходному отверстию – этот процесс называется моторикой. Если в новорожденного возникает запор, значит, нарушена моторика кишечника.
Причины запоров у грудничков можно условно разделить на две группы:
- Органические – зависят от наличия воспалительных процессов в органах ЖКТ и врожденных патологий.
- Функциональные – связанные с несколькими факторами. А именно:
- Смена питания малыша;
- Неправильный подбор молочной смеси;
- Недостаточное количество пития;
- Неправильное питание матери;
- Недостаточная двигательная активность;
- Дисбактериоз кишечника.
Помимо основных причин запоров, с помощью анализа стула можно определить вариант нарушения моторики кишечника:
- Если у новорожденного стул очень редкий, но его много, и прослеживается вздутие животика – это признаки атонического запора, главная причина которого кроется в недостаточной сократительной активностью кишечника. У грудничка снижается позыв на дефекацию, требуется использование медикаментов.
- Если же стул плотный, сопровождается болевыми ощущениями, ребенок плохо ест, поджимает ножки – симптомы спастического запора. Этот вид запора зависит от повышенной активностью кишечника. Матерям грудничка в там случае стоит сразу обратится к врачу.
- Еще один случай, когда стул выделяется тонкой струйкой или лентой – это свидетельствует о возможной патологии прямого кишечника. Полный и точный диагноз можно поставить только хирург.
Что делать при затрудненном мочеиспускании
Люди, которые уже столкнулись со странгурией, должны пересмотреть свой образ жизни. В первую очередь им рекомендуется строго соблюдать режим и не злоупотреблять пищей, которая способна вызывать запоры, жажду, алкоголем, сладкими напитками
Важно перед сном ограничить количество принимаемой жидкости.
Для того чтобы отрегулировать работу кишечника можно включить в свой ежедневный рацион еду, богатую клетчаткой, кисломолочные продукты, чернослив. Не стоит забывать много двигаться. Перед сном мочевой пузырь должен быть полностью опорожнен. Нельзя терпеть до последнего, при первых позывах нужно сразу же идти в туалет.
При мочекаменной болезни необходимо пройти все этапы лечения и при первых симптомах появления камня в мочевом надо провести операцию, процедуру дробления в нашей клинике.
В домашних условиях врач окажет первую помощь. Разместит тепло в области мочевого пузыря, введет спазмолитики, обезболивающие. При наличии резинового катетера доктор проведет катетеризацию. В стационаре пациенту опорожняют мочевой и отправляют в урологическое отделение.
Пять правил лечения запора
Если врач уверен, что запор не является симптомом чего-то серьезного, с ним можно попробовать справиться самостоятельно
На что нужно обратить внимание?. 1
У ребенка не должно быть дефицита жидкости
1. У ребенка не должно быть дефицита жидкости.
Именно нехватка жидкости – одна из самых частых причин запоров у детей. Каловые массы при этом становятся густыми, медленно продвигаются по кишечнику, царапают его стенки, что вызывает боли и колики. Да и позыв сходить в туалет возникает только тогда, когда скопившиеся массы начинают давить на стенки прямой кишки, вода же помогает увеличить их объем, и малыш покакает быстрее. Так что даем больше пить и увлажняем детскую!
2. В организме должно быть достаточно калия.
При нехватке калия сокращения кишечника (так называемая перистальтика) резко ослабевают, и это вполне может быть причиной запора. Больше всего калия в изюме, кураге, черносливе, инжире, которые, кстати, можно добавлять в компоты или есть просто запаренными.
3. Полноценный рацион, богатый клетчаткой.
При запорах нежелательны продукты, богатые белком, такие как шоколад, творог, орехи. Желательны йогурты, однодневный кефир и простокваша. Черный хлеб лучше, чем белый. Яблочный сок лучше, чем целое яблоко. Мясо лучше ограничить. В целом же отличной профилактикой запоров служит клетчатка. Это значит, что ребенку нужно давать больше фруктов и овощей, а также круп, лучше – слегка недоваренных.
4. Безопасные лекарства.
Есть только два лекарственных препарата, которые можно использовать даже у грудничков и при этом без рецепта врача. Первый – сироп лактулозы, который под разными коммерческими названиями продается в любой аптеке. Он увеличивает объем каловых масс, задерживая воду в кишечнике, не вызывает «привыкания», принимать его можно как угодно долго. Правда, при первом приеме у малыша могут образоваться газики — как реакция на препарат, поэтому дозу лучше увеличивать постепенно. Второе – это свечи с глицерином. Их достоинство в том, что глицерин не усваивается организмом, а выходит вместе с содержимым кишечника, при этом действуют такие свечи гораздо мягче, чем клизма.
Если причина запора – трещины в области ануса (появившиеся, например, после прохождения комочков твердого кала), из-за которых ребенок просто не хочет ходить на горшок, опасаясь боли, – помогут свечи с облепиховым маслом.
5. Режим дня.
Бывает, что позыв сходить по-большому есть, ребенок его чувствует, но игнорирует – например, он очень занят или просто не хочет идти в туалет в саду или в школе, предпочитая потерпеть до дома. Если такое поведение становится систематическим, то прямая кишка начинает растягиваться от избытка каловых масс, и для того, чтобы почувствовать позыв сходить в туалет, ребенку нужно все больше и больше времени. Отсюда – запоры, которые приходится лечить очень долго.
Чтобы не допустить этого, важно с самого детства приучать малыша к систематическому опорожнению кишечника. Лучше – в одно и то же время и в одной и той же привычной обстановке
Пусть ходит на горшок перед сном или после завтрака, до выхода из дома.
Если все вышеперечисленное не помогает, нужно обратиться за помощью к врачу
Важно понимать, что специалисты владеют куда большим набором схем лечения запоров, чем родители
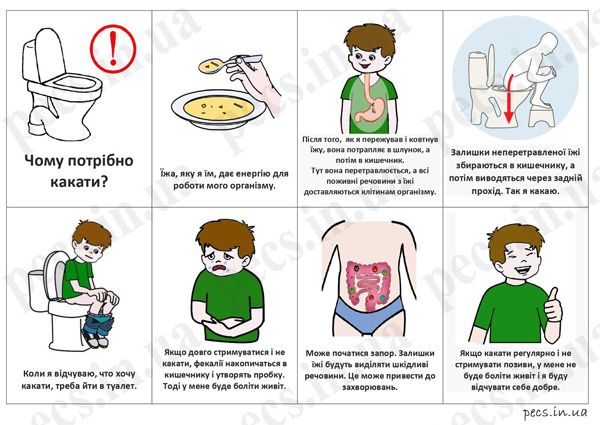
Из литературы по уходе за новорожденным мамы знают, что кроха должен какать после каждого кормления. Если новорожденный и грудничок испражняются желтоватой кашицей, то у деток, потребляющих смеси, фекалии выделяются более плотные. Запах их специфический, резковатый. Если малыш вдруг не какал целый день, родители тревожатся и задумываются о применении слабительного. Но действительно ли кроха нуждается в помощи, мамы и папы не знают.
Лечение и профилактика запоров у новорожденных
Что делать, если у ребенка запор, он тужится и плачет, но не может справиться? После того, как вы установите причину запора (возможно с врачом), нужно принять некоторые меры в комплексе.
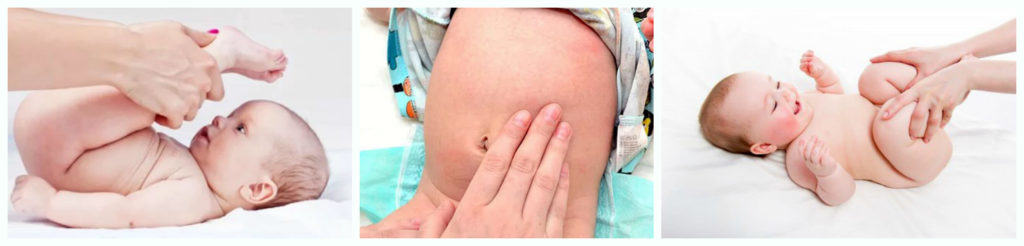
- Для предупреждения запоров у деток, которые находятся на грудном вскармливании и не получают прикорм, можно проводить массаж животика после кормлений, через 30-40 минут. Массаж проводят вокруг пупка по часовой стрелке.
- Малышей на искусственном вскармливании, помимо простых молочных, доктора рекомендуют кормить кисломолочными смесями.
- Деткам 6 месяцев, которые страдают запорами, нужно начинать вводить прикорм из овощных и фруктовых пюре, каши вводят позже. Малыши, которые плохо какали, начинают чаще опорожняться, благодаря растительной клетчатке.
- Можно кормить малышей, склонных к запорам пюре из чернослива или свеклы.
- Перед кормлением проводите крохе гимнастику – прижимайте попеременно согнутые ножки к животу, делайте ножками «велосипед».

Лечение запоров проводят лекарствами, которые обязательно назначает врач.
Слабительные средства должны быть исключительно разрешенные новорожденным, но никак не для взрослых. Это могут быть капли или глицериновые свечи.
А вот разные предметы, которые вводят в анальное отверстие, для облегчения дефекации, признаны цивилизованной медициной, как сомнительные методы, которые способны нанести вред здоровью новорожденного.
Дорогие мамочки, если у вашего малыша запор, постарайтесь устранить его причину, а затем уже лечите его, чтобы процесс не повторялся. Делайте гимнастику, кормите разнообразно, в том числе и продуктами, богатыми растительной клетчаткой. Тогда ваш малыш будет чувствовать себя хорошо, а вы будете спокойны.
А здесь можно посмотреть видео, как помочь малышу с помощью массажа:
Подписывайтесь на наши обновления и до скорой встречи!
Как оказать помощь
Если ребенок страдает от запоров, родители смогут ему помочь, так как существует достаточно много мер для облегчения такого состояния малыша.
Отвары
- Отвар кураги. Если крохе уже дается прикорм, можно воспользоваться этим рецептом. Нужно взять 3 шт. кураги и залить ее стаканом воды. Этот компот доводится до кипения, а потом остужается, процеживается и предлагается ребенку. Удобно давать такой отвар из бутылочки. Но облегчение можно заметить, если после питья прошло уже не меньше чем половина дня.
- При запорах разрешается заменить молочную смесь отваром из овсянки. Для его приготовления понадобится 2 ложки овсяных хлопьев, залитых 1 стаканом кипятка. Эту смесь нужно 10 минут варить, а когда вода закипит, в нее всыпать 1 ложку сахара. Если малыш хорошо реагирует на молоко, в отвар можно влить стакан молока. А если у него аллергия, следует добавить воду. Потом жидкость снова доводится до кипения, остывает и процеживается. Грудным детям не нужно давать этот отвар в большом количестве. При первых пробах ребенок должен употребить его не более 1 чайной ложки.
Лекарства
Стоит знать, что не нужно вести борьбу с запором, если вы не уверены, что это действительно он. Отсутствие стула на протяжении нескольких дней в грудном возрасте – норма, когда малыш не выглядит беспокойным и хорошо себя чувствует.
При появлении вздутия живота, газов, ухудшения аппетита, плача нужно помочь малышу сходить по-большому.
Не стоит грудничкам предлагать слабительные препараты, так как им принимать такие лекарства нельзя – они могут стать причиной обезвоживания или отравления. При начальной стадии запора ребенок может принять «Дюфалак», который обладает мягким действием.
Массаж
Лучшим средством для помощи крохи сходить по-большому является массаж. Стимулировать перистальтику кишечника можно, если делать легкую зарядку и массаж животика.
Самыми популярными и эффективными методами борьбы с запорами являются прикладывание теплой грелки к животику и его поглаживание по часовой стрелке. Также нужно делать упражнение «велосипед». Для этого нижние конечности малыша подтягиваются к животу коленками. После этого, приподняв ножки, малыша сгибают пополам. Благодаря этому упражнению, ребенок избавится от излишков газов и сможет опорожнить кишечник.
Чтобы массаж имел наибольшую эффективность, для родителей разработана пошаговая инструкция его выполнения:
- 10 круговых движений в области пупка: и в одну сторону, и в другую. Но нужно помнить, что нельзя сильно надавливать на живот крохи.
- По бокам животика также следует аккуратно провести несколько раз снизу вверх и наоборот.
- Несколько раз согнуть и разогнуть ножки в коленках, аккуратно подтягивая их к животу.
- Повторять по 15 раз скрещивание конечностей.
- Перед кормлением ребенок должен несколько минут полежать на животе.
Если вы видите, что ребенок плачет и долго тужится на протяжении дня, но покакать не может, ему нужно срочно помочь. Самым оптимальным вариантом избавления крохи от такой проблемы будет регулярное выполнение массажа. Но им стоит пользоваться, если ребенок не сильно мучается от запора. Если же у малыша наблюдается ухудшение самочувствия, сильное вздутие живота, следует воспользоваться водяной клизмой.
А для профилактики запоров, помимо массажа, прекрасно подойдут отвары из сухофруктов или овсянки. Но такие напитки нужно делать только, если ребенок на них хорошо реагирует.
Самое страшное для родителей – это первые роды. Мать и отец беспокоятся о здоровье и состоянии малыша, о том, чтобы он родился без проблем. После родов, казалось бы, все страхи позади и счастливых родителей ждут только радостные моменты. Но на самом деле все обстоит иначе – уже в первые дни малыш плохо спит, не есть, его мучают колики, болит живот. А еще чаще молодые матери жалуются на то, что грудничок не может сходить в туалет.
Фармакологические препараты в лечении запоров у детей
После установления причины возникновения запора у ребенка педиатр назначает препараты в зависимости от обнаруженного заболевания. Наиболее часто трудности с опорожнением кишечника развиваются на фоне дисбактериоза.
Лактулоза
Лактулоза — синтетический дисахарид, который не всасывается в желудочно-кишечном тракте и выводится из организма в неизменном виде. Это позволяет применять препарат в лечении запоров даже у новорожденных. К несомненным достоинствам средств с лактулозой относится отсутствие эффекта «привыкания» кишечника. Дисахарид является действующим веществом таких сиропов и суспензий:
- Дюфалак;
- Нормазе;
- Прелакс;
- Порталак;
- Гудлак.
Лактулоза абсолютно безопасна, практически не вызывает побочных эффектов и быстро оказывает легкое послабляющее действие. Применение таких сиропов оказывает положительное влияние на биоценоз кишечника, усиливая рост полезной микрофлоры.
Пробиотики и пребиотики
Трудности с опорожнением кишечника у новорожденных и детей постарше можно устранить приемом препаратов, содержащих живые культуры полезных бактерий:
- Линекс для детей;
- Аципол;
- Бифидумбактерин;
- Лактобактерин;
- Бифиформ.
Курсовое лечение пробиотиками восстанавливает кишечную микрофлору, нормализует перистальтику, обеспечивает полноценную абсорбцию биологически активных веществ и минеральных соединений.
Пеногасители
Запоры у грудничков развиваются из-за отсутствия полезных бактерий в кишечнике и недостаточной выработки пищеварительных ферментов. После употребления грудного молока или молочной смеси новорожденные нередко страдают от симптомов метеоризма — вздутия животика, бурления, расстройства перистальтики. В этом случае педиатры рекомендуют давать малышам суспензию Эспумизан. Действующее вещество препарата симетикон обладает способностью снижать поверхностное натяжение пузырьков газов, схлопывая их. Единственное противопоказание для приема Эспумизана — кишечная непроходимость.
Чего не нужно делать
Прежде всего, не стоит ждать, когда проблема исчезнет сама собой. Неоднократные и длительные нарушения стула у грудничка всегда требуют консультации врача-педиатра.
Кроме того, не рекомендуется:
- кормить ребенка строго по часам – малыш сам «знает», сколько и когда молока ему нужно; кормление по требованию способствует нормальной работе кишечника и, кроме того, стимулирует лактацию у матери;
- докармливать ребенка грудью после срыгивания: это нормальный акт, помогающий ребенку освободиться от попавшего в желудок воздуха и избытка пищи;
- докармливать ребенка смесью или полностью переходить на искусственное вскармливание, полагая, что малышу недостает молока, – ориентиром того, что ему хватает еды, должен быть крепкий сон и нормальный набор веса;
- часто использовать газоотводную трубку, прибегать в помощи клизм и другим методам стимуляции дефекации;
- применять народные методы стимуляции прямой кишки, например, вставлять кусочек мыла в задний проход: мыло раздражает слизистую и может вызвать ее химический ожог; слабительного эффекта можно добиться щадящими средствами, например, микроклизмами МИКРОЛАКС;
- принимать лекарства без консультации с врачом – все они могут проникнуть вместе с молоком в организм ребенка и оказывать влияние на его организм в целом и работу желудочно-кишечного тракта в частности.
Помощь при затрудненном мочеиспускании
Задержка мочи может возникнуть неожиданно без каких-либо для этого предпосылок
В таких случаях важно своевременно оказать помощь больному, особенно при острых проявлениях патологии. В этом случае пациент экстренно переводится в стационар, где за его состоянием следят специалисты, которые подбирают лечение, и способы выведения мочи: катетеризацию, цистостомию.
В первом случае в уретру вводится катетер, через который урина выводиться в специальную емкость. Цистостомия более сложная процедура, которая сопровождается надлобковым надрезом, через который внедряется трубка напрямую в мочевой пузырь и урина отводится в особый, регулярно меняющийся мешочек.
Пациентам с хроническим течением болезни урологи оказывают помощь амбулаторно или на дому. Чаще всего у таких больных проблема возникает на фоне простуды, приема алкоголя, воспалений. Здесь также подбирается подходящий метод вывода мочи в зависимости от состояния пациента, наличия противопоказаний и т.д.
Диагностика затрудненного мочеиспускания
Для того чтобы найти причину патологии и поставить правильный диагноз врач проводит ряд диагностических мероприятий:
Сбор анамнеза
Специалист беседует с больным, который должен в течение нескольких дней вести дневник и отмечать в нем: объем выделяемой урины, частоту позывов. В процессе диалога пациент должен рассказать о хронических заболеваниях, перенесенных травмах, какие медикаменты принимает. Описать симптомы и свои ощущения.
Осмотр
Этот этап необходим для определения первоначальной причины возникновения проблемы. Врач выясняет, есть ли неврологические отклонения от нормы такие, как сенсорный/моторный дефицит. При необходимости женщины осматриваются на гинекологическом кресле, в некоторых случаях определяется сфинктер заднего прохода и другие информативные процедуры.
Лабораторные исследования
Главным скрининг-тестом является анализ осадка мочи, который указывает на больных с воспалениями.
УЗИ
Для обследования предстательной железы и уретры применяется трансректальное ультразвуковое исследование. УЗИ позволяет неинвазивно устанавливать количество остатков урины и патологические изменения, которые вызывают задержку мочеиспускания.
Рентгеноскопия
Визуализирует состояние мочевого пузыря, нижних мочевых путей, помогает дать оценку уродинамике, проконтролировать фазы наполнения/опорожнения.
Цистоскопия
Используется в диагностике пренеопластических, неопластических, воспалительных процессов. Помогает определить изменения мочевого пузыря.
Уродинамические исследования
Это очень важное диагностическое мероприятие при выявлении нарушений работы нижних мочевых путей. Методика помогает определить скорость потока, объем, время выделяемой мочи, фазу наполнения мочевого пузыря, профилометрию уретры.
Профилактика затрудненного мочеиспускания
Чтобы предотвратить развитие задержки мочи необходимо соблюдать некоторые правила профилактики:
- контролировать простатоспецифический антиген;
- по возможности регулярно посещать уролога;
- избегать переохлаждений, тепло одеваться и не находиться на сквозняках;
- беречь себя от стрессов, сильных нервных перенапряжений, проще относиться к жизни и не зацикливаться на негативе;
- вести активный здоровый образ жизни, бросить курить и не злоупотреблять алкоголем;
- при появлениях первых признаках ишурии сразу же обращаться к врачу, чтобы не доводить болезнь до сложных стадий;
- предохраняться во время секса и тщательно подходить к выбору полового партнера;
- исключать травмы мочеполовых органов, спинного мозга, позвоночника.
Если предстоит плановая хирургическая операция важно заранее научиться опорожнять мочевой пузырь естественным путем в позе лежа. Длительная иммобилизация, которая чаще всего необходима в послеоперационный период может стать причиной задержки мочи
А такие навыки исключат риск развития патологии.