Способ и особенности применения
Средство наносят на чистую, подготовленную кожу. Проблемный участок промывают теплой водой, просушивают. Эффективность Циндола уменьшается при нанесении на влажную кожу.
Перед обработкой суспензию, обязательно, взбалтывают. Для приготовления мази, используют только густой осадок. Вещество доводят до однородной консистенции и наносят тонким слоем, при помощи, ватной палочки. Для лечения объемных участков кожи, лекарством пропитывают ватный диск и наносят в несколько слоев.
Интенсивность обработки, согласно инструкции: 4-6 раз в день.
Продолжительность курса лечения: 1 месяц, точная цифра зависит от формы заболевания и общего состояния организма.
Варианты обработки: нанесение тонким слоем, маски для профилактики тяжелых поражений кожи, марлевые стерильные повязки.
Устранение ожогов: рекомендуется стерильная повязка с лекарством или разведенной мазью. Сменный материал, заново, пропитывается средством.
Лечение пеленочного дерматита: препарат наносится на кожу, соприкасающуюся с мокрыми пеленками или бельем. Поврежденные участки обрабатываются 2-3 раза в сутки.
Циндол актуален, только, для наружного использования. При попадании состава в рот, глаза, другие слизистые оболочки, пострадавшую область промывают прохладной водой. Рекомендуется очная консультация дерматолога, аллерголога.
Внимание! Средство разработано для неинфекционной терапии. Не используется для лечения гнойничковых образований
Масло
Масла часто используют для ухода за кожей малыша: они увлажняют и питают ее, способствуют заживлению ранок. Для детей подходят вазелиновое масло или различные виды растительных масел (оливковое, пихтовое, облепиховое). Масла кипятят 15 минут на водяной бане, затем остужают до комнатной температуры и наносят на кожу11. Вазелиновое масло считается гипоаллергенным, на растительные масла возможны аллергические реакции12.
Масла рекомендуется наносить на сухую кожу. Если она воспалена или на ее поверхности образуется жидкость (экссудат), то масло может замедлить заживление – жирная пленка, задерживающая воздухообмен, будет мешать отделяемому испаряться. Нежелательно использовать масла при инфекционных осложнениях, так как микробы и грибки под масляным слоем размножаются еще активнее. Зато масло хорошо подходит для увлажнения сухой кожи и помогает быстрее восстановить ее13.
Последствия пеленочного дерматита
Пеленочный дерматит причиняет ребенку неудобства, негативно влияет на его психическое состояние. Зуд, чувство жжения вызывают функциональные расстройства и нарушение нервно-сосудистой регуляции.
| Детские болезни и методы их лечения | |
|---|---|
| Аллергология | Аллергический ринит • Крапивница • Непереносимость молочного белка • Отек Квинке • Поллиноз • Экссудативный диатез |
| Гастроэнтерология | Болезнь Крона • Диарея • Запор • Копрограмма • Римские Критерии III • Энкопрез • Язвенный колит |
| Дерматология | Атопический дерматит • Витилиго • Дерматит • Дисгидроз • Крапивница • Нейродермит • Пеленочный дерматит • Псориаз • Розовый лишай • Себорейный детский дерматит • Экзема • Эритема |
| Детские инфекции | Аутогенные инфекции • Ветряная оспа • Дифтерия • Иммунизация • Коклюш • Контагиозный моллюск • Корь • Краснуха • Паротит • Полиомиелит • Скарлатина |
| Детская хирургия | Вывих бедра • Грыжа • Столбняк |
| Неврология | Аутизм • Внутричерепная гипертензия • ДЦП • Энурез • ЭЭГ |
| Ортопедия | Косолапость • Кривошея |
| Оториноларингология | Аденоидит • Болезнь Меньера • Вазомоторный ринит • Гайморит • Лабиринтит • Ларингит • Ларингоскопия • Отит • Отоскопия • Мастоидит • Ринит • Риносинусит • Риноскопия • Снижение слуха у детей • Тонзиллит • Тонзиллор • Фарингит • Фарингоскопия |
| Офтальмология | Амблиопия • Конъюнктивит • Кератит • Косоглазие • Склерит • Увеит • Эписклерит |
| Педиатрия | Бактериологическое исследование кала • Бронхиальная астма • Глистная инвазия • Лактозная недостаточность • Недостаток витамина Д • Потница • Рахит • Синдром двигательных нарушений |
| Физиотерапия | Биоптрон • Дарсонвализация • Детский массаж • Камертон • Лазер Милта • Магнитная терапия • Парафинотерапия • УФО • Электрофорез |
Профилактика пеленочного дерматита
Пеленочный дерматит бывает почти у всех детей, и не во всех случаях он вызван плохой гигиеной промежности. Однако некоторые простые советы помогут вам снизить риск развития ПД и его тяжесть у вашего ребенка:
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
- После подмывания промокните промежность ребенка полотенцем, чтобы осушить его. Промокните, но не трите – трение может быть дополнительным раздражающим фактором.
- Не используйте подгузники, которые малы ребенку или туго на нем сидят. Это увеличивает влажность среды под подгузником, а также приводит к непосредственному трению в местах резинок подгузника (на поясе или бедрах).
- Когда это возможно, держите ребенка без подгузника. Чтобы при этом ребенок не испачкал поверхности, которые трудно очистить (например, диван) – используйте одноразовые пеленки, или клеенку и многоразовые пеленки.
- Тщательно стирайте тканевые подгузники. Предварительно замачивайте сильно загрязненные тканевые подгузники и используйте горячую воду для их стирки. Используйте смягчающие моющие средства и не подвергайте ткани автоматической сушке, которая придает особую грубость ткани.
- Рассмотрите необходимость регулярного использования защитной мази. Если пеленочный дерматит возникает у Вашего ребенка часто, используйте в перианальной области барьерные мази или кремы на основе вазелина и оксида цинка. Эти препараты защищают кожу от раздражения и снижают частоту опрелостей.
- После смены подгузников тщательно мойте свои руки. Мытье рук предотвращает распространение бактерий или грибков на другие части тела Вашего ребенка, на вас или других членов семьи.
Какие подгузники выбрать?
Многие родители считают, что одноразовые подгузники чаще вызывают опрелости, чем тканевые подгузники. Однако по данным исследований нет никаких доказательств подобному мнению. Вы можете использовать оба вида или отдавать предпочтение одному из них. Но какие бы подгузники Вы не использовали, старайтесь менять их как можно раньше после каждой дефекации Вашего ребенка.
Новорожденные
Лекарство безопасно для младенцев и грудничков, не оказывает аллергического эффекта на нежную кожу малыша. Средство используют, как профилактику, при опрелостях, пеленочном дерматите, раздражениях вызванных пеленками, подгузниками, нижним бельем.
Перед нанесением суспензии, тело малыша обрабатывают слабым раствором марганцовки, полупрозрачного розового цвета. Кожу просушивают мягкой тканью или бумажными полотенцами. На проблемные участки с сыпью или прыщиками наносится небольшое количество болтушки. Ребенка оставляют раздетым, пока лекарство не подсохнет.
Возможно небольшое шелушение поврежденного участка кожи. Допускается повторная обработка. Лекарство запрещено наносить на лицо младенца. Высокий риск шелушения.
Чем отличаются опрелости у ребенка?
Опрелость – это патологическое состояние кожной поверхности, вызванное множественными негативными факторами от трения и влаги до активизации и прогрессирования вредоносной микрофлоры. Заболевание носит воспалительный характер, могут образовываться не только у детишек, но и у взрослых. Более подверженными образованию опрелостей являются складки тела, те участки кожи, где более высок риск скопления влаги и ухудшено поступление воздуха. У женщин это могут быть складки под молочными железами, у тучных людей – складки живота и шеи. Также воспаление может развиваться в межпальцевых, подмышечных, пахово-бедренных и ягодичных складках.
Пеленочный дерматит (как на медицинском диалекте называются детские опрелости) оказывается самой распространенной разновидностью опрелостей, развивающейся именно у детишек младшего возраста в силу особенностей ухода за их неокрепшим организмом. В отличие от опрелостей в любых других случаях пеленочный дерматит развивается преимущественно в области ягодиц и промежности.
Когда у малыша образуются опрелости, это сложно не заметить, однако можно спутать с другими кожными заболеваниями этого возраста. Если самостоятельный анализ симптоматики с последующим решением проблемы не производит долговременного действия, то нарушение следует осудить с педиатром.
Какие же симптомы опрелостей у ребенка должны стать тревожным звоночком для молодых родителей?
Локализация – если у вашего ребенка действительно опрелость, то развивается она в области складок, чаще всего это ягодицы, бедра, промежность.
Визуальный эффект – внешне опрелость представляет собой различного размера и формы эритему, покраснение кожных складок, кожа слегка отекает и гиперемируется; в осложненных случаях эритема может изъязвляться и трескаться.
Ощутимый дискомфорт – развившаяся у ребенка опрелость причиняет ему существенное беспокойство, из-за чего ребенок может капризничать и плакать; поврежденные участки зудят, пекут и побаливают.
Опрелости у ребенка могут быть различной степени – от нескольких красных пятнышек в области ягодиц до обширного раздражения, распространяющегося с бедер на живот.
Присыпки8
Присыпки представляют собой порошкообразные средства преимущественно на основе талька и крахмала. Их главная функция – впитывание влаги, контакт с которой провоцирует воспаление кожи. Большинство присыпок предназначено для профилактики опрелостей, но иногда в них добавляют экстракты лекарственных трав, противовоспалительные или антибактериальные компоненты. В этом случае их применяют и для лечения заболеваний кожи. Присыпку используют утром и вечером, нанося ее тонким слоем на чистую сухую кожу, при необходимости применяют и чаще.
В последнее время целесообразность присыпок обсуждается педиатрами из-за высокой вероятности вдыхания их малышом9. К тому же порошок собирается в глубине складок, не обеспечивая надежной защиты всей поверхности кожи. Все чаще рекомендуется заменять присыпки мазями, которые надежно защищают кожу10. При одновременном использовании крема и присыпки следует помнить о том, что тальк может впитать воду из крема, и оба средства не сработают.
Уход и лечение
Чтобы предотвратить появление опрелостей, нужно обеспечить правильный уход за кожей грудничка. Для этого достаточно соблюдать ряд несложных правил15:
- Подмывать ребенка после каждого стула или очищать кожу влажными салфетками без спирта и ароматизаторов16;
- После водных процедур аккуратно промокнуть кожу бумажными полотенцами или хлопчатобумажной тканью, но не тереть, чтобы не повредить ее;
- Устраивать воздушные ванны – они повышают защитные свойства кожи и помогают бороться с микробами, которые «предпочитают» теплую и влажную среду;
- Менять подгузники минимум каждые 2-3 часа днем и 1 раз ночью, чтобы на кожу не действовали аммиак, выделяемый с мочой, и другие продукты, вызывающие раздражение и воспаление;
- Чтобы кожа дышала и не страдала от трения, лучше выбирать одежду из натуральных тканей со швами наружу;
- Наносить барьерные мази толстым слоем при каждой смене подгузника — они предотвращают контакт с калом и мочой, и дополнительно снижают трение кожи подгузником и одеждой.
Лечение опрелостей на начальных стадиях включает тщательный уход за кожей и обязательное использование специальных мазей, которые создают на поверхности поврежденного участка стойкий защитный слой, намного глубже проникают в кожу и лучше ее восстанавливают. Для подсушивания в воду для купания добавляют отвар коры дуба, череды, ромашки или используют слабый раствор марганцовки (перманганата калия). Спиртовые дезинфицирующие растворы категорически запрещены для детей грудного возраста17.
При правильном уходе и использовании лечебной мази убрать опрелости получается за несколько дней. За рекомендацией по корректному средству можно обратиться к врачу, Если нет положительных изменений в течение 2-3 дней, то к врачу нужно обратиться обязательно, чтобы исключить другие заболевания или инфекционные осложнения18.
Как ухаживать за «молочными корочками» на голове?
Если у вашего ребенка отмечаются симптомы себорейного дерматита, ежедневно промывайте кожу головы теплой водой с небольшим количеством детского шампуня.
Пошаговый уход за молочными корочками:
Нанесите простое минеральное масло или вазелин на кожу головы ребенка примерно за час до купания, чтобы ослабить сцепление корочек с кожей. При мытье головы несколько минут аккуратно массируйте кожу головы вместе с шампунем, чтобы удалить корочки
Хорошо промойте водой и осторожно промокните кожу головы полотенцем насухо
Старайтесь не использовать шампунь от перхоти, несмотря на то, что он действует лучше всего, он также может раздражать нежную кожу и жечь ребенку глаза. В любом случае, прежде чем использовать шампуни или другие продукты с активными лекарственными ингредиентами, стоит обсудить это с педиатром или дерматологом.
Чтобы смягчить корочки, аккуратно втирайте в области поражения детские средства на основе минеральных масел, а затем осторожно расчесываете детской расческой: это поможет снять гнейс максимально деликатно, без риска травмирования кожи головы. Как правило, себорейный дерматит у детей не задерживается: симптомы исчезают до того, как ребенку исполнится год
(Хотя себорейный дерматит может вернуться в будущем, после достижения возраста половой зрелости.)
Как правило, себорейный дерматит у детей не задерживается: симптомы исчезают до того, как ребенку исполнится год. (Хотя себорейный дерматит может вернуться в будущем, после достижения возраста половой зрелости.)
Фармакологические свойства
Препарат является мощным дермато протектором. Активные компоненты имеют высокое сродство с человеческой дермой. Поврежденные ткани восстанавливаются, за счет особого механизма образования белковых структур — альбуминов. Процесс активируется, сразу, после нанесения лекарства на кожу.
- создается защитная пленка, вокруг проблемной области, за счет денатурированных белков;
- поврежденные ткани подсушиваются;
- за счет образования альбуминов ускоряется регенерация дермы и эпителия.
Пациенты, которые принимают Циндол длительное время, отмечают выраженный противовоспалительный эффект. Оксид цинка содержится в лекарстве, в форме суспензии. Такая форма замедляет развитие воспаления, уменьшает интенсивность патологии.
Защитная пленка, особо, эффективна для лечения и профилактики экземы. Действующее вещество сохраняет естественную влажность кожи, устраняет шелушение.
Лечение дерматитов
Препарат одинаково эффективен для устранения и профилактики аллергического и себорейного дерматита, раздражения и сыпи неизвестной этиологии. Лекарство снимает покраснение и зуд, смягчает последствия грибковой и бактериальной инфекции.
Средство наносится при помощи ватного диска на подготовленную, очищенную кожу. Эмульсия оставляет жирный след на кожи. Остатки смываются чистой водой. Не рекомендуется использовать антибактериальные составы на спиртовой основе. Высокий риск повторного воспаления, усиления нежелательных реакций.
Для устранения заболевания, препарат используют в течение 1-2 дней. При осложнениях, в виде бактериальных инфекций, количество обработок, в сутки, увеличивают до 1-3 раз. Если не возможности использовать состав каждый день, особенно, на работе, достаточно, оставить эмульсию на один час, затем смыть теплой водой.
Состав и форма выпуска
Циндол быстро усваивается в форме суспензии (болтушки). Препарат выпускается, только, в этой лекарственной форме. На его основе приготавливают «домашние» мази с добавлением различных травяных экстрактов.
Оригинальная форма выпуска: стеклянные флаконы.
Характерные признаки суспензии: расслоение препарата на густой осадок и полупрозрачную жидкость.
Активные компоненты: оксид цинка.
Концентрация действующего вещества: 12,5 на 100 мл болтушки.
Вспомогательные составляющие: тальк, этиловый спирт (концентрация 70%), крахмал.
Объем продукта: 125 мл.
Комплектация: суспензия в емкости из медицинского стекла, картонная упаковка с инструкцией.
Лечение пеленочного дерматита
Пеленочный дерматит не требует специфического медикаментозного лечения. Обычно бывает достаточно применения противовоспалительных мазей для младенцев, барьерных кремов. При возникновении воспаления необходимо чаще менять подгузники, обеспечить доступ воздуха к пораженным участкам кожи. Также можно делать травяные ванночки, использовать светотерапию. Если такие меры не дают эффекта, то по прошествии 3-4 суток необходимо показать ребенка врачу. Есть риск, что кожа ребенка заражена диплоидным грибком Candida. При обнаружении молочницы необходимо применять противогрибковую мазь.
Предрасположенность
У детей со склонностью к аллергическим реакциям, неустойчивостью водно-солевого равновесия, высоким содержанием аммиака в моче может наблюдаться предрасположенность к пеленочному дерматиту. В таком случае он может возникать повторно после устранения воспаления даже без видимых причин. Фактором риска являются также другие кожные заболевания, например, себорейный дерматит, поражение слизистых оболочек дрожжеподобными грибами рода Candida (молочница). Склонность кожи к воспалению у младенцев и маленьких детей увеличивается при нехватке витамина Д в организме. Авитаминоз вызывает повышенную потливость и облегчает проникновение инфекции в эпидермис. Ребенку с предрасположенностью к пеленочному дерматиту нужна консультация дерматолога.
Формы дерматита у грудничка
Эта болезнь имеет несколько разновидностей в зависимости от симптоматики. Различают пеленочный, атопический и себорейный дерматит.
Себорейная форма
Аллергический себорейный дерматит проявляется в виде шелушащихся желтых или коричневых корочек на голове крохи, которые появляются под воздействием дрожжевых грибов. Эта форма болезни легко поддается лечению, а может сама пройти спустя несколько месяцев после рождения даже без медикаментозной терапии.
Иногда себорейный дерматит проявляет себя не только на волосяной части головы, но и на шее, лице, груди и даже в ушных раковинах. Есть три формы болезни:
- легкая, когда чешуйки находятся только на голове;
- средняя, при которой симптоматика выражена более ярко;
- тяжелая, когда кроме кожных проявлений у ребенка наблюдается слабость, ухудшается аппетит и сон, появляется расстройство желудочно-кишечного тракта.
Независимо от тяжести проявления симптомов, необходимо обратиться к врачу.
Пеленочный дерматит
Болезнь характеризуется опрелостями и воспаленными участками кожи в области складок ягодиц и промежности. Проблема довольно распространенная, так как у новорожденных очень нежная кожа, ее легко травмировать жесткой одеждой.
Причиной пеленочного дерматита может стать несоблюдение гигиены младенца. Моча и фекалии вызывают воспаление и раздражение.
Атопическая форма
Один из самых тяжелых и распространенных дерматитов среди годовалых детей. Атопическая форма является хронической. Болезнь характеризуется сезонностью, чаще проявляется в осенне-весенний период, летом все симптомы могут проходить. Развивается она на фоне пищевой аллергии или при наследственной предрасположенности.
При атопической форме из-за постоянного контакта с аллергеном, нарушен верхний слой эпидермиса. Болезнь нуждается в своевременной диагностике.

С годами ребенок может перерасти заболевание и истинная пищевая аллергия исчезнет, но у некоторых детей атопическая реакция дополняется новыми аллергенами. Кроме продуктов питания, у взрослого ребенка появляется аллергия на пыль, пыльцу, шерсть домашних питомцев или другие вещества.
Симптомы пеленочного дерматита
Опрелости проявляется следующими симптомами:
- Пораженная кожа становится ярко-красной и отечной; поражения располагаются в области промежности: на ягодицах, внутренней поверхности бедер и половых органах.
- Изменение настроения ребенка. Вы можете заметить, что Ваш ребенок выглядит расстроенным, более плаксивым, чем обычно, особенно – во время смены подгузников. Ребенок с опрелостями чаще беспокоится или плачет при подмывании и прикосновениях к пораженной коже.
Фото 2. Опрелости. Характерные изменения кожи при пеленочном дерматите
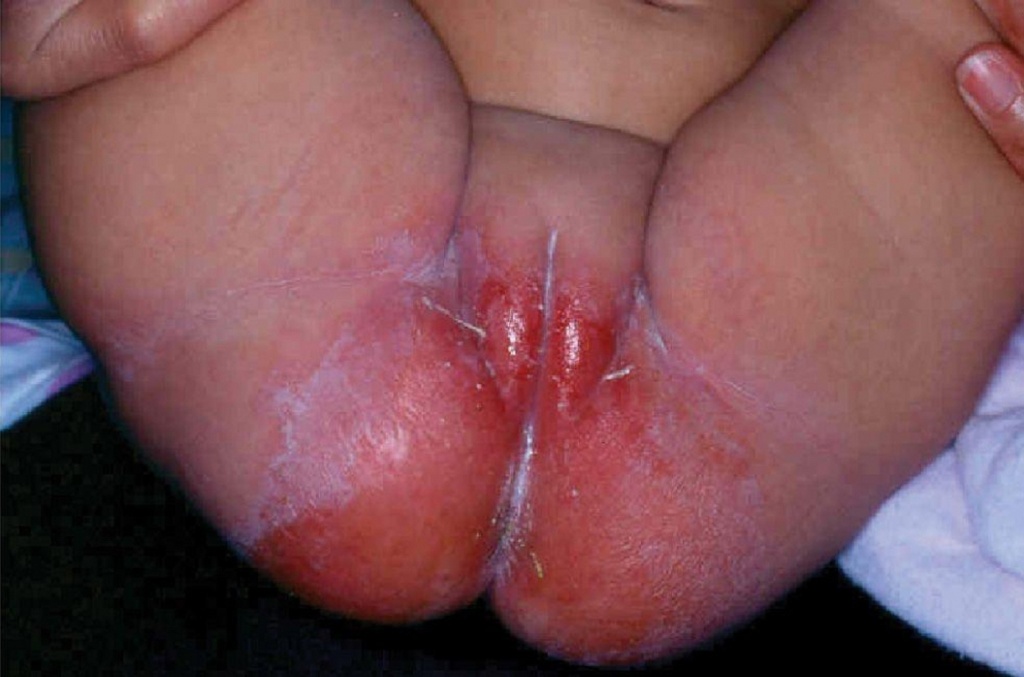
Пеленочный дерматит может появляться в любом возрасте, пока ребенок не приучится к горшку, но наиболее часто он возникает в возрасте до 15 месяцев. Пик заболеваемости – между 9 и 12 месяцами жизни.
Дополнительная информация: Пеленочный дерматит (опрелости). Описание элементов сыпи.
Когда обращаться к врачу
Обычно опрелости легко поддается лечению и не заслуживает внимания педиатра. Однако, если поражения не проходят через несколько дней Вашего активного ухода за промежностью (частой смены подгузников, воздушных ванн и защитного крема), ребенка следует показать врачу. Иногда, опрелости приводят к вторичным инфекциям, которые могут потребовать специальных мазей (антибактериальных, противогрибковых или стероидных).
Покажите ребенка врачу, если:
- Сыпь ярко выражена
- Сыпь усиливается вопреки Вашим стараниям
- Опрелости сопровождаются лихорадкой
- На опрелостях есть пузыри или мокнутие
- Сыпь выходит за пределы области подгузников
- Сыпь гноится
- Ребенок слишком много плачет
- Ребенок чрезмерно сонлив
Как не спровоцировать атопический дерматит у грудничка
Чтобы не спровоцировать появление атопического дерматита у малыша, важно создать ему максимально безопасные условия развития. Для начала, задайте себе несколько важных вопросов:
- Не было ли атопического дерматита у вас или у ваших родственников?
- Насколько малыш может быть предрасположен к аллергии в связи с его наследственностью?
- Насколько высокая чувствительность кожных покровов у малыша — нет ли у него реакции на подгузники?
- Много ли ваш малыш «беспричинно» плачет — не возникает ли подозрений, что его что-то беспокоит?
- Насколько хороша экология там, где вы живете — не могут ли влиять внешние негативные факторы на его кожу?
- Насколько строго кормящая мама соблюдаете диету? Употребляет ли в пищу продукты, содержащие красители, усилители вкуса, ГМО и т.п.
!
Для того, чтобы не спровоцировать обострений, обязательно нужно строго следить за кожей ребенка и соблюдать общие рекомендации по уходу.
Диагностика
При помощи аллергопроб выявить, на что у грудничка аллергия, невозможно. Такой тест показывает аллерген только у детей с 3 лет.
Диагностика грудничков заключается в осмотре ребенка и составлении анамнеза. Для полной картины необходимо сдать кровь и кал на выявление дисбактериоза кишечника.
Трудности в диагностике
Аллергический дерматит без лечения постепенно развивается и набирает силу. В раннем возрасте он может проявлять себе слабо. Симптомы могут исчезать, после кратковременной терапии и появляться снова, но болезнь в таком случае медленно прогрессирует.
Если новорожденный страдал кожными высыпаниями, то к двум годам уже появляется аллергический насморк. Поставить точный диагноз и назначить адекватное лечение затруднительно, поскольку болезнь по симптоматике схожа с простудой.
К 6-7 годам у такого ребенка уже не аллергический ринит, а бронхиальная астма. Все проявления болезни могут стихнуть лишь к 30 годам.
У 34% грудничков с аллергическим дерматитом развивается бронхиальная астма.
Лечение опрелостей у ребенка
Опрелости у ребенка устраняются достаточно просто, если заболевание не осложнено, не успело обрасти хроническую форму, а причина его возникновения устранена бесповоротно. Необходимо различать обстоятельства и способы, уместные для самостоятельного решения проблемы и такие, когда нельзя обойтись без участия детского врача.
Когда опрелости у ребенка – повод для посещения педиатра?
Если у малыша обнаружена опрелость, родители исключают негативные, способствующие ее прогрессированию факторы и подобающим образом обрабатывают кожу ребенка, то спустя уже 3-4 дня воспаление должно пойти на убыль и вовсе исчезнуть. В дальнейшем показан более тщательный уход за малышом с целью исключить повторение дискомфортной болячки. Если же заболевание прогрессирует или домашние методы лечения не помогают, необходимо посетить педиатра, чтобы он назначил специфическое лечение.
Дерматит инфекционной и неинфекционной природы сложно различить на глаз, а потому требуется профильная диагностика. Если подозрения подтвердятся, потребуется использование медикаментов, которые нельзя принимать бесконтрольно, вне медицинского наблюдения.
Молодым родителям настоятельно рекомендуется обращаться за медицинской помощью, если опрелость у их ребенка развивается следующим образом:
- эритема не только гиперемирована и ярко выражена, но и покрыта пузырьками, отрытыми язвочками, желтыми пятнами, шелушением;
- существуют малейшие подозрения на инфекционную природу опрелости, например, если кормящая мама принимает антибиотики;
- у ребенка повышается температура, а сама опрелость резко прогрессирует;
- спустя несколько дней специфического воздействия на пораженные участки кожи опрелость не только не уменьшается в размерах, но и становится больше;
- однажды устранившаяся опрелость вновь и вновь рецидивирует, обретает хроническую форму.
Как устранить опрелости у ребенка самостоятельно?
Появление опрелости не является поводом для срочного обращения к врачу. Периодически или изредка такое воспаление может образовываться у каждого ребенка, ведь перечисленные выше причины дерматита достаточно обыденные. В силах родителей обеспечить малышу должный уход, при котором будет минимизирован риск опрелостей, однако знать стратегию поведения на всякий случай не будет лишним.
Если у вашего малыша возникли опрелости, действуйте следующим образом:
- максимум свежего воздуха – увеличьте по возможности количество времени, когда малыш остается “голопопым”, чтобы опрелость у ребенка прошла максимально скоро необходимо устранить благоприятные для нее обстоятельства, а значит, обеспечить свежий воздух и обдув, сухость;
- в период активности максимально часто меняйте ребенку подгузники, а когда он спит, и вовсе оставляйте его без подгузника, подкладывая под простынку клеенку;
- надевая подгузник на малыша, закрепляйте его не чересчур туго, чтобы обеспечить поступление воздуха внутрь и исключить риск натираний; как вариант, используйте подгузники на размер больше;
- если вы отдаете предпочтение марлевым подгузникам или пеленкам, то очевидным их преимуществом будет натуральность материала, хорошая вентиляция и способность пропускать воздух, однако менять их и обрабатывать впоследствии нужно часто и с особым усердием – замачивать в воде, подкисленной столовым уксусом, стирать в очень горячей воде или даже кипятить, полоскать минимум 3 раза, проглаживать горячим утюгом;
- поврежденной и чувствительной коже требуется особый уход, в частности использование защитных и заживляющих мазей – необходимо создать водонепроницаемый барьер, для чего подойдет любой крем с оксидом цинка или вазелином в составе;
- в период образования опрелости откажитесь от использования одноразовых салфеток, отдушек, ароматизированных мыл; гигиену необходимо осуществлять исключительно теплой (желательно кипяченой) водой, с использованием гипоаллергенных моющих средств;
- противовоспалительный заживляющий и бактерицидный эффект производят отвары трав – ромашки, шалфея, дубовой коры, чем многие мамочки успешно и пользуются.
Лечение не осложненного бактериальной инфекцией, незапущенного пеленочного дерматита – достаточно простая процедура. В то же время она требует особого комплекса мероприятий и несколько адаптированного под обстоятельства ухода за малышом. Гораздо проще взять на заметку серию правил по предотвращению развития пеленочного дерматита.
Аналоги
В качестве альтернативы используют препарата содержащие оксид цинка и его производные. Вариантов с другим активным компонентом и схожими фармакологическими свойствами, но не обнаружено. Для эффективного лечения используют следующие аналоги:
- Деситин: мазь;
- Окись Цинка: линимент;
- Цинк: мазь и паста;
- Диадерм: крем.
Вышеперечисленные средства обладают схожим терапевтическим эффектом. Используются в качестве монотерапии.
Препарат несовместим с алкоголем и спиртосодержащими лекарственными компонентами. Суспензия содержит этиловый спирт в низкой концентрации. Данный препарат является лекарственным средством. Перед использованием, рекомендуется пройти осмотр лечащего врача.
Лекарство не является косметическим продуктом! Продолжительность и курс лечения определяется узким специалистом.







