Образование пупка
Образованию пупка предшествуют сложные процессы развития во внутриутробном периоде, когда плод соединен с плацентой пуповиной. Входящие в его состав элементы претерпевают в ходе развития существенные изменения. Так, желточный мешок у млекопитающих представляет собой рудиментарное, оставшееся вне тела раннего эмбриона, образование, к-рое можно считать частью первичной кишки. Желточный мешок соединяется с первичной кишкой посредством пупочно-кишечного (желточного) протока. Обратное развитие желточного мешка начинается у 6-недельного эмбриона. Вскоре он редуцируется. Пупочно-кишечный проток также атрофируется и полностью исчезает. В пуповине располагается алантоис, который открывается в заднюю кишку (точнее клоаку) эмбриона. Проксимальная часть алантоиса в процессе развития расширяется и участвует в образовании мочевого пузыря. Стебелек алантоиса, также располагающийся в пуповине, постепенно редуцируется и образует мочевой проток (см.), который служит у эмбриона для отведения первичной мочи в околоплодные воды. К концу внутриутробного периода просвет мочевого протока обычно закрывается, он облитерируется, превращаясь в срединную пупочную связку (lig. umbilicale medium). В пуповине проходят пупочные сосуды, которые образуются к концу 2-го месяца внутриутробного периода в связи с развитием плацентарного кровообращения. Образование пупка происходит после рождения за счет кожи живота, переходящей на пуповину. Пупок прикрывает пупочное кольцо (anulus umbilicalis) — отверстие в белой линии живота. Через пупочное кольцо в брюшную полость плода во внутриутробном периоде проникают пупочная вена, пупочные артерии, мочевой и желточный протоки.
В чем опасность заболевания
Как и любая другая, пупочная грыжа может стать поводом к экстренной операции. Такая ситуация, по утверждению врачей, случается крайне редко, но каждый родитель обязан знать, как выглядит ущемление грыжи, и уметь распознавать его признаки.
Как определить ущемление — подскажут следующие симптомы, даже на начальной стадии процесса:
- грыжа выглядит напряженной, наполненной, неподвижно зафиксированной в пупочном кольце, кожа над ней истончена, ее цвет изменен;
- при пальпации уплотнение резко болезненное, малоподвижное;
- ребенок будет кричать от сильной абдоминальной боли, его может скручивать во время болевого приступа;
- появились выраженные диспепсические расстройства (рвота, вздутие живота вследствие неотхождения газов и т. д.);
- повысилась температура тела, присутствуют признаки интоксикации.
Любое промедление при такой клинической картине может стать трагедией. Ведь при ущемлении петли кишечника, находящиеся в грыжевом мешке, зажимаются пупочным кольцом, и к ним перестает поступать необходимое количество крови. Начинаются процессы омертвления тканей. Каловые массы способствуют быстрому развитию воспалительного процесса. Возможна перфорация грыжи.
Некроз тканей происходит стремительно. От того, как скоро больного ребенка доставят в больницу, зависит объем выполненного оперативного вмешательства и прогноз. Все омертвевшие ткани (части органов) придется вырезать. Если вовремя не сделать операцию, начнется гангрена.
Чтобы не допустить экстренной ситуации, родителям нужно внимательно следить за грыжей. Если она постепенно увеличивается в размерах, периодически плохо вправляется, ее выход сопровождается беспокойством ребенка, не следует ждать развития болезни, нужно срочно обратиться к врачу.
Тревожными симптомами являются постоянные запоры и неотхождение газов, появление слизи и крови в кале, систематическая тошнота и боли в животе.
При неправильном уходе и несоблюдении гигиенических мер грыжа может осложниться развитием инфекционного процесса. Образования больших размеров часто приводят к хроническим запорам (вплоть до копростаза) и воспалительным заболеваниям кишечника.
ЛЕЧЕНИЕ
Для полного выздоровления требуется исключительно хирургическое удаление пупочной грыжи. Каким методом будет проводиться вмешательство, врачи решают индивидуально, учитывая:
- локализацию и размер грыжевого образования;
- есть ли осложнения (воспаление, ущемление);
- общее состояние здоровья и возраст пациента.
Врачи нашего Центра отдают предпочтение малоинвазивными методами. Большинство операций (даже при больших послеоперационных грыжах) производится эндоскопическим методом. Такое вмешательство менее травматично для пациента и реже дает послеоперационные осложнения.
ГЕРНИОПЛАСТИКА ПУПОЧНОЙ ГРЫЖИ
Оперативное вмешательство – единственный метод, позволяющий полностью устранить грыжу. С учетом показаний выбирают лапароскопическое вмешательство или открытую полостную операцию. Каждый из методов имеет свои особенности:
- Лапароскопия. В брюшной стенке делается несколько проколов и устанавливается сетка для закрытия грыжевого отверстия. Весь ход операции виден хирургу на мониторе, что обеспечивает максимальную точность вмешательства. Повреждения тканей минимальны, и уже сутки спустя пациента выписывают из стационара.
- Открытая герниопластика. В околопупочной области делается разрез тканей и устанавливается сетка. Применяется, если грыжа в районе пупка достигает очень больших размеров.
Какой способ выбрать, решает хирург. В нашем медицинском центре предпочтение отдается лапароскопической герниопластике, если позволяют показания.
ОСОБЕННОСТИ ЛАПАРОСКОПИИ И ОТКРЫТОГО ВМЕШАТЕЛЬСТВА
Цена удаления пупочной грыжи с помощью закрытого (лапароскопического) метода обычно стоит дороже открытой пластики. Но он имеет ряд преимуществ:
- короткая послеоперационная реабилитация (5-7 суток);
- минимум пребывания в стационаре (1 день);
- болевые ощущения незначительны;
- низкий риск осложнений;
- минимальный косметический дефект.
Цена операции при пупочной грыже открытым методом многим кажется более привлекательной. Но тогда, помимо заметного послеоперационного шва на животе, человек получает ряд неудобств. Прежде всего, это более длительное пребывание в стационаре (минимум 2 дня) и увеличение восстановительного периода до 2 недель. Да и болит разрез намного сильнее, чем небольшой прокол.
Сетка, применяемая для грыжевой пластики, воспринимается организмом как инородное тело, и в раннем послеоперационном периоде возле нее почти всегда скапливается лимфатический экссудат. Это естественная реакция организма. Но если при лапароскопии количество жидкости бывает незначительно и не вызывает беспокойства, то при открытом вмешательстве скопления лимфатического экссудата может быть большим, и его удаляют с помощью пункции.
Профилактика
Многих интересует вопрос, как убрать пупочную грыжу у ребенка? В этом плане очень действенной бывает профилактика заболевания. Вот несколько профилактических мер, которые помогут малышу быть здоровым:
- грудное вскармливание;
- диета кормящей матери, что исключает употребление продуктов питания, вызывающих газообразование;
- нужно, чтобы мать, которая кормит малыша грудью, питалась сбалансировано, употребляла полезную и питательную пищу;
- если ребенок на искусственном вскармливании, необходимо тщательно выбирать молочную смесь;
- необходимо следить за тем, чтобы малыш не простужался и как можно меньше плакал – кашель и плач способны также вызвать появление грыжи;
- полезно заниматься с ребенком физкультурой, плаванием, проводить с ним сеансы лечебного массажа.
Послеоперационный период
После того как малыш проснется от наркоза, но не ранее чем через 12 часов после операции, ему можно будет дать воду. Жидкость следует пить маленькими глотками.
Через сутки, когда появится кишечная моторика, ребенку можно будет предложить бульон (или легкий суп), кисель, кефир, компот и печеное яблоко. На 2–3-й день меню расширяют, добавляя каши, фруктовое пюре и йогурт. В последующие сутки малыша постепенно начинают кормить привычными блюдами.
С первых суток, если ребенок активно двигается и садится, на живот нужно надевать послеоперационный бандаж. Первые 24 часа малыш не должен покидать кровать.
В последующие два дня соблюдается щадящий больничный режим, то есть исключается прыгание, резкие движения и т. д. Бандаж используется не менее 2–3 недель. В нем можно гулять и свободно передвигаться дома.
Через 3–4 недели восстановление закончится, и ребенок сможет начать жить в привычном режиме. Однако в будущем лучше воздержаться от чрезмерных физических нагрузок, в частности от занятий физкультурой. Специальной реабилитации после стандартного грыжесечения у детей не требуется.
ПРИЗНАКИ И СИМПТОМЫ
Проявления патологии зависит от размера грыжевого мешка, общего состояния здоровья (спайки или заболевания органов брюшной полости) и еще ряда факторов. Наиболее часто появляются следующие признаки пупочной грыжи:
- мягкая «шишка» в районе пупка, которая может иметь различные размеры, но всегда исчезает или сильно уменьшается в положении лежа на спине;
- тянущие боли в животе, появляющиеся при физических усилиях, кашле, натуживании во время опорожнения кишечника:
- запоры и метеоризм;
- интоксикация, которая возникает из-за длительных запоров (проявляется тошнотой и рвотой).
При пальпации хирурги отмечают диастаз прямых мышц брюшной стенки (расслоение мышечных структур) и расширение пупочного кольца.
Причины возникновения
Пупочная грыжа у грудничков появляется из-за анатомических особенностей данной области. Дело в том, что нижняя часть пупочного кольца более плотная, чем верхняя, так как она образуется при облитерации сосудов, замещаясь прочными соединительными структурами.
Сверху практически все пространство пуповинного канатика занимает жировая ткань, которая в процессе формирования рубца становится его слабым местом. Несостоятельность соединительных и мышечных волокон в околопупочной зоне приводит к нарушению образования нормального плотного смыкания пупочного кольца.
Также большую роль играет эмбриогенез. Доказано, что злоупотребление алкоголем, курение, прием некоторых медикаментов и веществ, перенесенные инфекционные заболевания во время беременности приводят к недоразвитию соединительной и мышечной ткани у будущего ребенка.
Наличие дефекта в области пупочного кольца не всегда проявляется грыжей. При небольших размерах грыжевых ворот патология долгое время может протекать скрытно и самостоятельно, без лечения исчезнуть к 2–3 годам. Но так бывает редко.
Обычно даже небольшие грыжи заявляют о себе. Родители могут видеть выпячивание на передней брюшной стенке, исходящее из пупковой зоны. Случается это при повышении внутрибрюшного давления.
Факторы, провоцирующие выход образования, следующие:
- сильный, долгий, надсадный плач или кашель;
- нарушение пищеварения (метеоризм, колики, запоры);
- подкидывание маленького ребенка вверх;
- раннее принятие вертикального положения (малыш рано начал сидеть и ходить).
Все вышеперечисленные причины родители могут устранить или не допустить. Если ребенок постоянно сильно плачет, стоит его показать педиатру. При возникновении надсадного кашля грудничку следует дать специальные капли или сироп. Проблемы с пищеварением решаются посредством соблюдения кормящей мамой диеты, если малыш пьет грудное молоко, и подбором смеси у детей на искусственном вскармливании.
О том, что торопиться с тем, чтобы поставить ребенка на ноги, нельзя, уже много раз говорили известные врачи, в частности доктор Комаровский. Сесть и встать ребенок должен обязательно сам. Однако и у физически недоразвитых детей, ведущих малоподвижный образ жизни, шанс проявления грыжи увеличивается.
У грудничков с недостатком витамина D (рахит) и заболеваниями, характеризующимися поражением соединительной ткани и мышц всего организма, риск образования пупочной грыжи будет повышен.
Это касается и младенцев, появившихся на свет раньше 37 недель, так как у них все системы и органы до конца не сформированы. Родителям таких малышей нужно быть особенно бдительными.
Диагностика пупочной грыжи
Это заболевание поражает мужчин, женщин, детей. Чаще всего встречается у младенцев и пациентов среднего, пожилого возраста. Симптомы грыжевого выступания внутренних органов:
- увеличение размеров пупочного кольца;
- появление уплотнения или шишки возле пупка;
- тошнота, нарушение аппетита;
- боль в средней части живота при физических нагрузках;
- боли при кашле.
Первичное обследование пациента проводит терапевт, выполняющий визуальный осмотр больного в вертикальном, горизонтальном положении. Живот пациента пальпируют, при подозрении на патологию проводят дополнительные обследования.
- Выполняют ультразвуковое исследование брюшины, кишечника.
- Для дифференциальной диагностики может потребоваться герниография, исследование с введением контраста.
- Если у пациента диагностированы заболевания ЖКТ, применяют ФГДС.
«Щетинка» у грудничка?
В народе «щетинку» называют ещё «кочергой» или «латышкой». У медицины имеется объяснение по поводу её появления.
Почему образуется щетинка?
Во время внутриутробного развития (примерно на сроке 28 недель беременности) у плода появляется лануго (первичные пушковые волосы). Они располагаются на туловище, руках и ногах, щечках.
Первичные волосы мягкие, короткие и тонкие, не имеют волосяных мешочков. Как правило, они выпадают внутриутробно на 38-40 неделе беременности. Однако иногда они сохраняется в небольшом количестве у доношенных детей после рождения, а у недоношенных детей их несколько больше. Это происходит, потому что первичные пушковые волосы (lanugo) не успели замениться непервичными волосками (vallus). По мере взросления ребенка первичные волоски выпадают самостоятельно.
То есть «щетинка» — ни что иное, как первичные волоски, склеенные с кожей при помощи родовой смазкой.
Первичные волоски при контакте одежды с кожей ребенка скатываются, образуя шишечки. Но они не представляют собой никакой опасности для крохи и не являются заболеванием. «Щетинка» — это норма.
Как обнаружить «щетинку»?
При осмотре первичные волосы не видны. Однако если провести пальцами по коже младенца, то под ними ощущается небольшая шероховатость.
Как проявляется «щетинка»?
«Щетинка» не приносит малышу неудобств. То есть никакого плача или беспокойства у крохи она не вызывает.
Однако иногда она мама отмечает, что ребенок беспокойный, ёрзает во сне, беспричинно плачет. Причем эти симптомы нередко довольно выражены.
«Щетинка» не является причиной такого поведения малыша. Поскольку она находится на поверхности кожи и не затрагивает нервные окончания, поэтому болевых или неприятных ощущений не вызывает.
К тому же, симптомы беспокойства у крохи могут быть связаны с совершенно иными причинами: вздутый животик или патология со стороны нервной системы. А иногда болевые или неприятные ощущения вызываются совершенно иными причинами. Поэтому если малыш беспокойный, лучше обратиться к врачу.
Как избавиться от «щетинки»?
В удалении первичных волосков отсутствует необходимость. Поскольку, как правило, у доношенных детей они выпадают вскоре после рождения, а у недоношенных — на третьей-четвертой неделе жизни.
На форумах мам имеются многочисленные советы, как избавиться от «щетинки» народными средствами, да и от бабушек они слышны нередко. К примеру, «выкатывать» щетинку с использованием хлебного мякиша, после купания при помощи горячего полотенца втирать в кожу крохи грудное молоко, распаривание в бане и так далее.
Однако кожа малыша очень тонкая (лишь к семи годам она достигает показателей взрослого человека), поэтому легко травмируется и может инфицироваться. К тому же, такая процедура отнюдь не самая приятная, поскольку сродни депиляции. Так зачем же с ней знакомить малыша в столь нежном возрасте? Ведь спустя какое-то время первичные волоски выпадут самостоятельно.
Более того, у ребенка, имеющего заболевания нервной системы (перинатальная энцефалопатия, плексит, последствия родовых травм и другие), после распаривания в бане или натирания горячим полотенцем неминуемо усугубится течение основного заболевания, а также ухудшится общее самочувствие. И вот тогда не только бессонные ночи, но и бесконечные хождения по врачам с крохой в течение длительного времени вам гарантированы. Да и само выздоровление или достижение ремиссии (утихание симптомов заболевания) отодвинется надолго.
На самом деле, достаточно лишь проводить ежедневный туалет кожных покровов малыша и купать его в обычной воде либо отваре из трав, либо с использованием мыла (не чаще двух-трех раз в неделю). При необходимости можно смазывать кожу крохи детским кремом или маслом.
Если же малыш беспокойный, часами беспричинно плачет, по ночам плохо спит, то «щетинка» здесь не причем. Поэтому лучше проконсультируйтесь с педиатром, и как можно быстрее! Возможно, у малыша имеется заболевание, которое действительно нуждается в незамедлительном лечении.
Особенности заболевания у детей
Иногда родители замечают проявление небольшой пупочной грыжи у маленьких детей не сразу. Заподозрить развитие заболевания в таких случаях можно по беспокойному и капризному поведению малыша во время натуживания, чихания, кашля и при других нагрузках. Выявить грыжу могут помочь регулярные осмотры у педиатра или детского хирурга.
Лечение неосложненных грыж у детей может быть и консервативным. В таких случаях рекомендуется выполнение специальной гимнастики для укрепления мышц пресса, коррекция рациона, массаж, наложение специальной повязки на пупочное кольцо на 10 дней. Курс ЛФК и массаж детям может проводиться родителями, которые прошли инструктаж у специалиста.
Плановые хирургические операции проводятся по следующим показаниям:
- размер грыжи более 1,5 см;
- присутствуют сильный дискомфорт и боли;
- появление грыжи после 6 месяцев;
- увеличение размеров после возраста 1-2 года;
- неэффективность консервативной терапии до 5 лет;
- хоботообразная грыжа.
Причины пупочной грыжи
Во время беременности пуповина проходит через отверстие в животе плода. Это отверстие должно срастись вскоре после рождения, но в некоторых случаях мышцы срастаются не полностью. Из-за этого в мышечной (брюшной) стенке вокруг пупка остается слабое место. Пупочная грыжа может образоваться, когда в область около пупка выпячивается жировая ткань или часть кишечника.
Факторы риска образования пупочной грыжи у взрослых:
- избыточный вес или ожирение,
- физическое перенапряжение во время движения или поднятия тяжестей,
- непроходящий сильный кашель,
- многоплодная беременность (например, двойня или тройня).
Причины возникновения
К пупочным грыжам может привести достаточно большое количество факторов:
- Сильное расширение пука из-за плохого зарубцевавшегося пупочного кольца в младенчестве.
- Растяжения пупочного кольца (чаще всего при резком наборе веса тела, в том числе, при беременности).
- Повышение внутрибрюшного давления как ответная реакция на травму, заболевания лёгких.
- Ошибки хирургов при проведении операций на желудке, кишечнике, удалении желчного пузыря либо халатное отношение к реабилитации после операций в области живота, желудка. К пупочной грыже могут привести неправильное срастание тканей, неграмотно сделанные операционные швы.
Операция без госпитализации…
До 80% всех операций при хирургических заболеваниях у детей могут быть выполнены в условиях однодневного стационара. К этому мнению специалисты Детского однодневного стационара ЦЭЛТ пришли уже давно – одними из первых в нашей стране. Преимущества однодневного стационара очевидны: сокращение времени ожидания операции, исключение психоэмоциональной травмы ребенка от разлуки с родителями и сохранение привычного биоритма во время послеоперационной реабилитации, сокращение расходов на лечение, из-за исключения расходов на длительное пребывание в стационаре и оплату дополнительного персонала, исключение риска внутрибольничной инфекции. Это в первую очередь относится к такому заболеванию как грыжа. В послеоперационном периоде детям не требуется медицинского ухода, наблюдения, режима и диеты. Реабилитация в домашних условиях происходит гораздо быстрее и легче. Применение лекарственных препаратов дома ограничивается однократным приемом в первый день таблетки анальгетика.
ПУПОЧНЫЕ ГРЫЖИ У ДЕТЕЙ
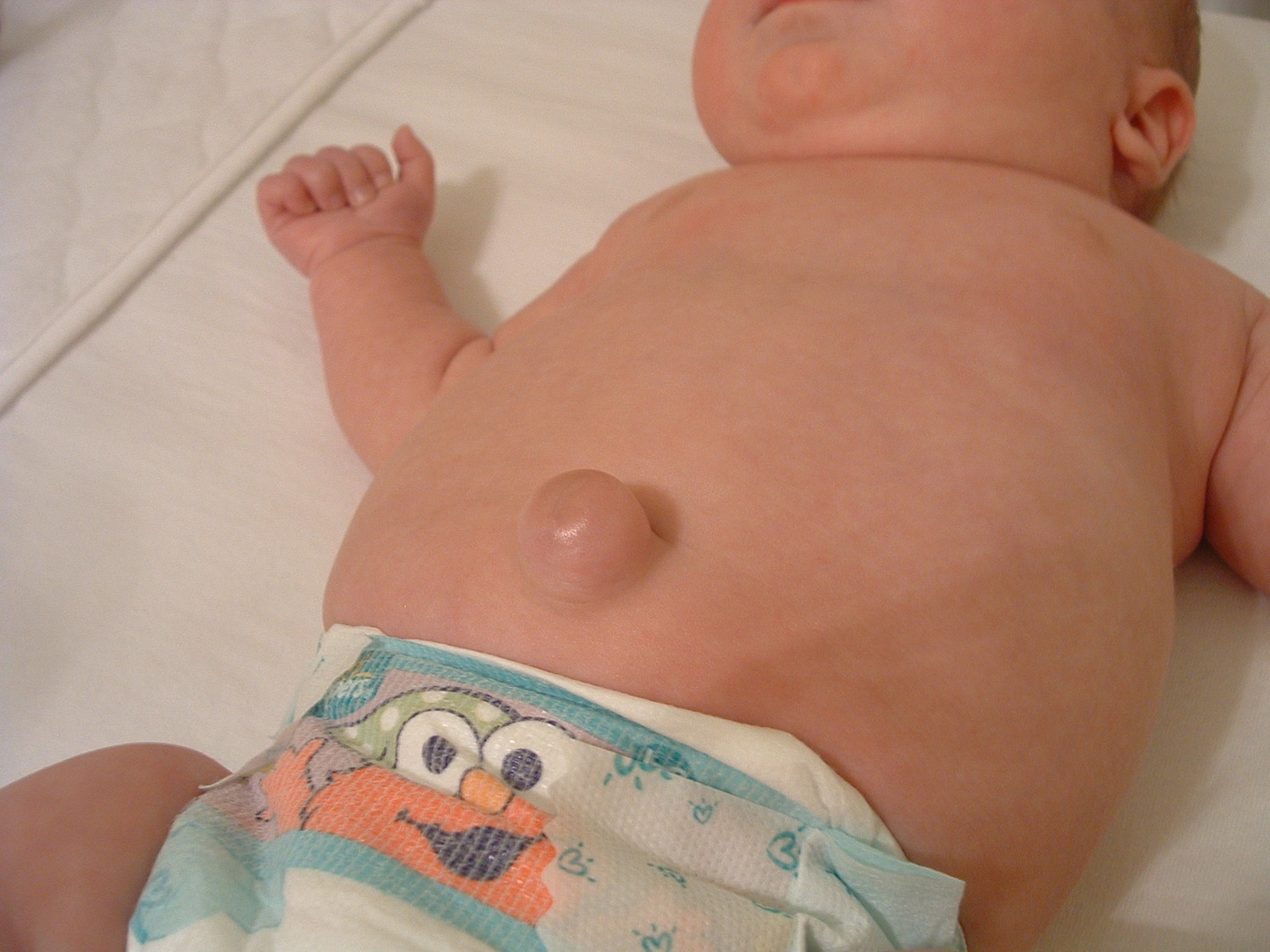
В детском возрасте также встречаются врожденное и приобретенное грыжевое выпячивание.
Врожденная грыжа случается из-за того, что мышцы пупочного кольца после отсечения пуповины не могут полноценно сократиться. Это встречается, когда у новорожденного есть аномалии распределения коллагена в соединительной ткани. Тогда кольцо совсем не закрывается или происходит неполное закрытие. Чаще такая патология наблюдается у недоношенных и у новорожденных с низкой массой тела.
Приобретенные грыжи могут возникать у ребенка в любом возрасте из-за частого повышения внутрибрюшного давления в результате длительного плача, газообразования или постоянного натуживания при частых запорах. Повышает риск грыжеобразования врожденная слабость пупочного кольца.
ДИАГНОСТИКА
У ребенка, как и у взрослого, пупочную грыжу легко диагностировать по внешним признакам. Родители обращаются к врачу, когда замечают у детей припухлость около пупка, которая увеличивается при крике или натуживании во время дефекации. Размер небольшой: от горошины до маленького яблока. При легком надавливании она исчезает.
Диагноз «грыжа» подтверждает педиатр или хирург после пальпации живота малыша. На ощупь определяется расхождение пупочного кольца.
В большинстве случаев детские пупочные грыжи имеют бессимптомное течение. Но иногда случается пристеночное ущемление небольшого участка кишечной стенки. Это нарушает прохождение кала по петлям кишечника. В стенках кишечника много нервных волокон, поэтому состояние сопровождается болями. Ребенок становится беспокойным, много плачет, отказывается от еды.
ЛЕЧЕНИЕ ПУПОЧНОЙ ГРЫЖИ У ДЕТЕЙ
В раннем детском возрасте пупочные грыжи могут излечиться без хирургического вмешательства, поэтому до 5 лет, если нет дополнительных нарушений, операция на пупочной грыже не проводится. Поводом для хирургического вмешательства у дошкольников считается только пристеночное ущемление с появлением болей.
Если патология не беспокоит ребенка, то родителям объясняют, как лечить грыжу пупка консервативными методами. В список рекомендаций включены:
- Гимнастика. Эффективны упражнения «Уголок» и «Велосипед», укрепляющие мышцы живота.
- Массаж области пупка. Улучшает кровообращение и стимулирует сокращение пупочного кольца.
- Диета для предотвращения запоров (подбирается с учетом возраста). Если ребенок маловесный, то в меню включаются продукты для наращивания веса тела.
Как правило, грыжи излечиваются до наступления школьного возраста. Если этого не произошло, то показана операция при пупочной грыже с помощью ушивания кольца.
Техника такого вмешательства несложная:
- делают небольшой надрез над или под пупком;
- накладывают кисетный шов.
Если лечение грыжи у дошкольника не было проведено, то операцию делают в школьном возрасте. Часто применяют аутопластику – пересаживание собственных тканей организма.
Грыжа по наследству
Пластика передней брюшной стенки при грыжах у детей
Стоимость: 52 000 – 80 000 руб.
Подробнее
составляют до 30% всех хирургических заболеваний у детей. Название отдельных видов грыжи обычно соответствует месту ее анатомической локализации. По частоте обращения они распределяются примерно следующим образом: паховые грыжи – 81%, пупочные – 15%, грыжа белой линии живота – 3,5%, бедренная грыжа – 0,5%. Согласно современным представлениям, причиной возникновения грыж передней брюшной стенки у детей являются:
1. Нарушение генной информации (многие наследственно обусловленные патологические синдромы включают в себя грыжу).
2. Разнообразные внешние воздействия на плод во время беременности (физические, химические, биологические, а чаще инфекционные).
3. Дефицит дифференцирующих гормонов матери и плода (нарушение баланса между “мужскими” и “женскими” гормонами).
Перечисленные факторы, воздействуя на соединительную ткань плода, вызывают общую задержку внутриутробного развития. Эта задержка выражается, в частности, в недостаточном развитии коллагеновых волокон соединительной ткани, что в свою очередь проявляется в неправильном формировании различных тканей, прежде всего мезенхимального происхождения – кожи, апоневроза, мышц, костей и в том числе структур пахового и бедренного каналов. У девочек грыжи наблюдаются в 9-10 раз реже, чем у мальчиков, что связано с физиологическими особенностями строения организма.







