Медицинские термины
Физиологически разрыв плодных оболочек наступает в конце первого периода родов, при открытии шейки матки больше чем на 4-5 см. Если не трогать плодный пузырь, то в половине случаев воды изливаются при полном раскрытии плодного пузыря. Если околоплодные воды отходят до достаточного раскрытия шейки матки, говорят о преждевременном излитии околоплодных вод, а если это происходит до родов — о дородовом излитии околоплодных вод. Таким образом, все частные случаи излития околоплодных вод до достаточного раскрытия шейки матки относятся к более общей категории преждевременного излития околоплодных вод.
Синонимом традиционного для русского акушерства термина преждевременного излития околоплодных вод является пришедший из англоамериканской литературы преждевременный разрыв плодного пузыря. Особым случаем преждевременного излития околоплодных вод является преждевременное излитие околоплодных вод при недоношенной беременности (синоним: разрыв плодных оболочек при недоношенной беременности), т. е. происходящее при сроке беременности до 38 недель.
В данной статье будут использоваться следующие термины:
- Разрыв плодных оболочек (РПО). Относится ко всем случаям (в том числе и к физиологическим) излития околоплодных вод. Английский термин: ROM (Rupture Of Membranes);
- Преждевременный разрыв оболочек (ПРО). Относится ко всем случаям преждевременного излития околоплодных вод. Английский термин: PROM (Premature Rupture Of membranes);
- Преждевременный разрыв оболочек при недоношенной беременности (ПРО-НБ). Относится ко всем случаям ПРО до срока беременности 38 недель. Английский термин: PPROM (Pre-term Premature Rupture Of Membranes);
РЕАГЕНТЫ И КОМПОНЕНТЫ
Состав набора:
- Инструкция.
- Тестовая полоска AmniSure (устройство бокового тока, “дипстик”) в пакете из фольги с поглотителем влаги. Каждая тестовая полоска содержит: а) моноклональные антитела A, вырабатываемые мышиной гибридомой; б) иммобилизованные моноклональные антитела B, вырабатываемые другой мышиной гибридомой; в) коллоидные золотые частицы, связанные с моноклональными антителами A; г) меченные мышиные IgG; д) IgG кролика против антител мыши.
- Стерильный влагалищный полиэстеровый тампон.
- Пластиковая пробирка с водным растворителем. Раствор содержит: а) 0,9% NaCl; б) 0,1% Triton X100; в) 0,01% NaN3.
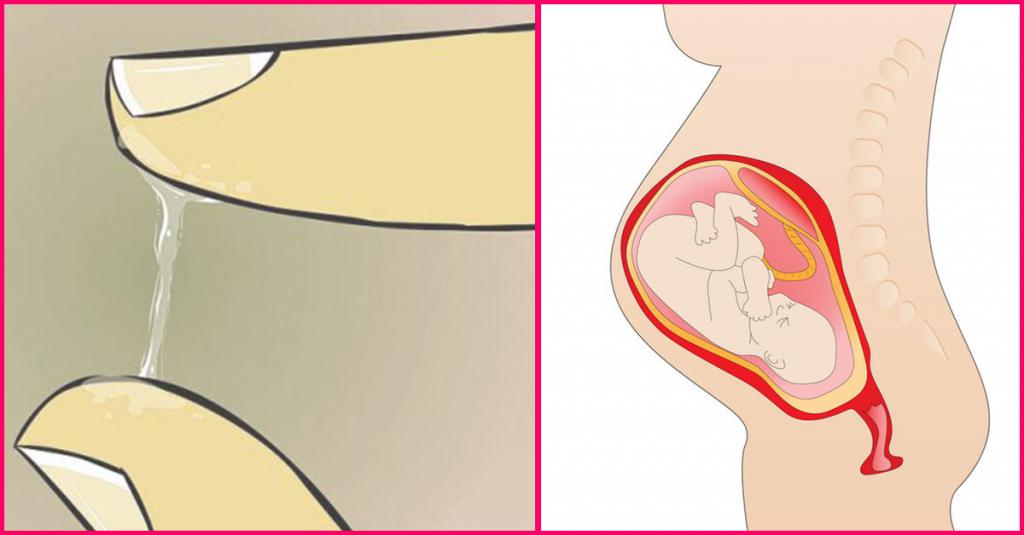
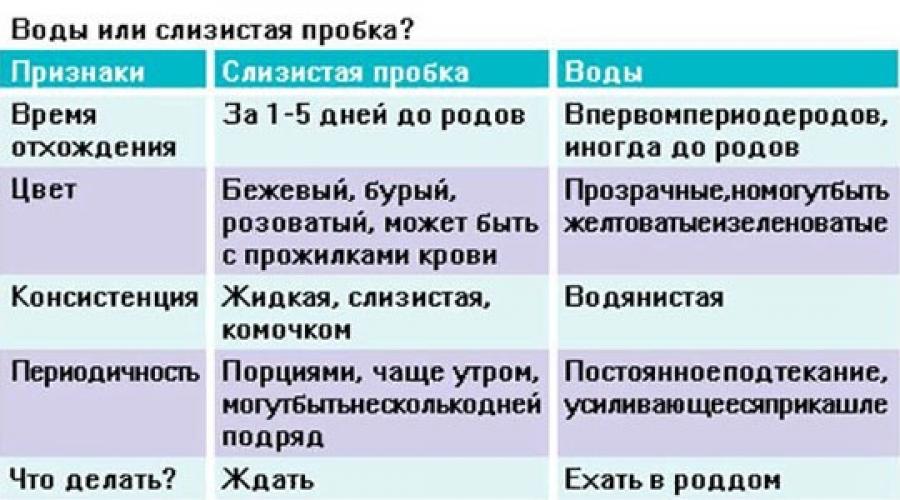
Как отходят воды в идеале?
Каждая беременность индивидуальна, поэтому невозможно заранее определить, что произойдет сначала – отойдут воды или начнутся схватки. Однако врачи во всем мире сходятся во мнении, что в идеале сначала должны начаться истинные родовые схватки.
Мамы, беременные первенцем, еще не знакомы с истинными родовыми схватками, которые важно не спутать с тренировочными (схватками Брэкстона-Хикса). Следует помнить главные отличия истинных схваток от тренировочных – это уменьшение временного промежутка между ними, увеличение их продолжительности и выраженности
Вначале у женщины появляются неприятные ощущения в животе и пояснице, позже возникают боли тянущего характера. С каждой следующей схваткой интенсивность боли нарастает, а временные промежутки между ними уменьшаются. При этом облегчить боли невозможно ни сменой положения тела, ни приемом спазмолитика. Роженица не может контролировать истинные схватки, и остановить их нарастание невозможно. Во время истинных схваток происходит раскрытие шейки матки.
Когда временной промежуток между схватками сократился до 10-15 мин., будущая мама может не сомневаться в том, что роды начались. Излились при этом воды или нет, необходимо срочно везти роженицу в родильный дом.
В идеале, с точки зрения классического акушерства, воды должны излиться без помощи врачей во время регулярных схваток при раскрытии шейки матки не менее, чем на 4 см, но до наступления периода изгнания плода. На пике схватки давление на плодный пузырь, создаваемое сокращением мышц матки, приводит к разрыву амниотического мешка и отхождению вод. Затем наступает период изгнания плода.
ЛИТЕРАТУРА
- Cousins LM et al., “AmniSure Placental Alpha Microglobulin-1 Rapid Immunoassay versus Standard Diagnostic Methods for Detection of Rupture of Membranes”, Am J Perinatol 2005; 22: 317-320.
- Mercer B.M. et al., Am J Obstet Gynecol 2000, Sep; 183 (3):738-45.
- French J.I., McGregor J.A., The Pathobiology of premature rupture of membranes. Seminars in Perinatology, 1996, 20, No 5, pp. 344-368.
- Furman B. et al., Clinical significance and outcome of preterm prelabor rupture of membranes: population-based study. Eur J Obstet Gynecol Reprod Biol 2000, Oct; 92 (2):209-16.
- Mercer B.M. et al., Am Journal Obstet Gynecol 2000, Sep; 183 (3):738-45.
- Lockwood C.J. et al., Am. J. Obstet. Gynecol. 1994, 171, No 1, pp.146-150.
- Darj E., Lyrenas S., Acta Obstet. Gynecol. Scand.,1998, 77, pp.295-297
- Gorodeski I.G, Haimovitz L., Bahari C.M., 1982, Journal Perinat. Med; 10 (6):286-92
- D. Petrunin, “Immunochemical identification of organ specific human placental alpha-globulin and its concentration in amniotic fluid”, Akush Ginekol (Mosk) 1977 Jan(1):64-5
- Y. Tatarinov, D. Petrunin et al. 1980; “Two new Human Placenta-Specific ?-Globulins: Identification, Purification, Localization, and Clinical Investigation”, The Human Placenta, Ed by A.Klopper et al., Acad. Press, London-NY, pp.35-46
Теги:
беременность
Подтекание околоплодных вод
Что делать, если подтекают воды?
Подтекание вод происходит, когда плодный пузырь лопается в своей верхней части, либо в нем образовались микротрещины. При подтекании вод роды могут произойти спустя продолжительное время – дни, и даже недели. Игнорировать подтекание вод ни в коем случае нельзя, поскольку разрыв или трещина в плодном пузыре чревата проникновением инфекции и развитием опасного осложнения – хориоамнионита. Это инфекционно-воспалительное заболевание, при котором инфицируется плодный пузырь и амниотическая жидкость.
Важно! При хориоамнионите у матери и плода развиваются тяжелые симптомы, способные привести к гибели как матери, так и ребенка. Поэтому при данном осложнении показана срочная антибактериальная терапия, а родоразрешение проводится в кратчайшие сроки независимо от недели беременности
Если вы обнаружили, что у вас подтекают воды, немедленно сообщите об этом врачу. Он назначит вам исследование мазка из влагалища, амниоцентез или УЗИ. Также подтекание вод можно установить самостоятельно (подробнее в разделе ).
Домашние тесты на подтекание вод
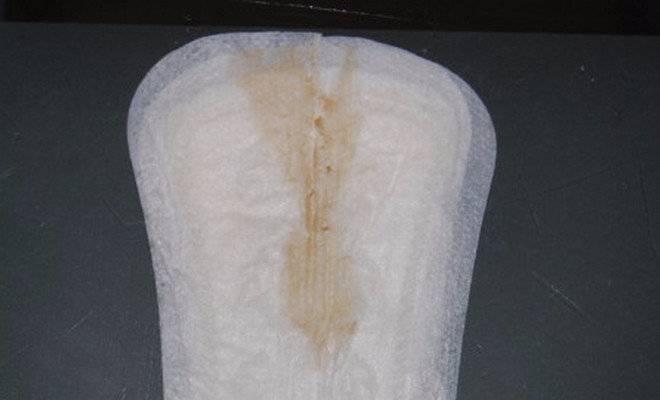
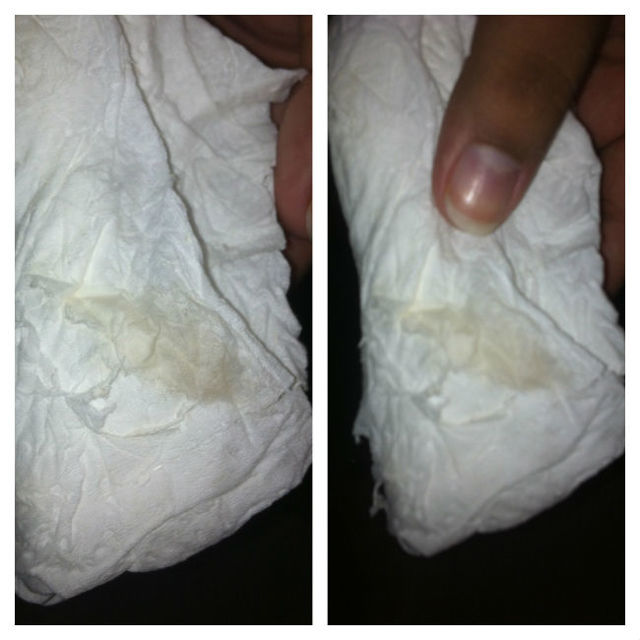
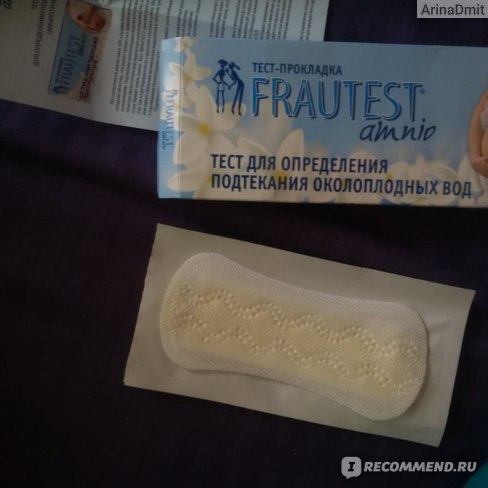
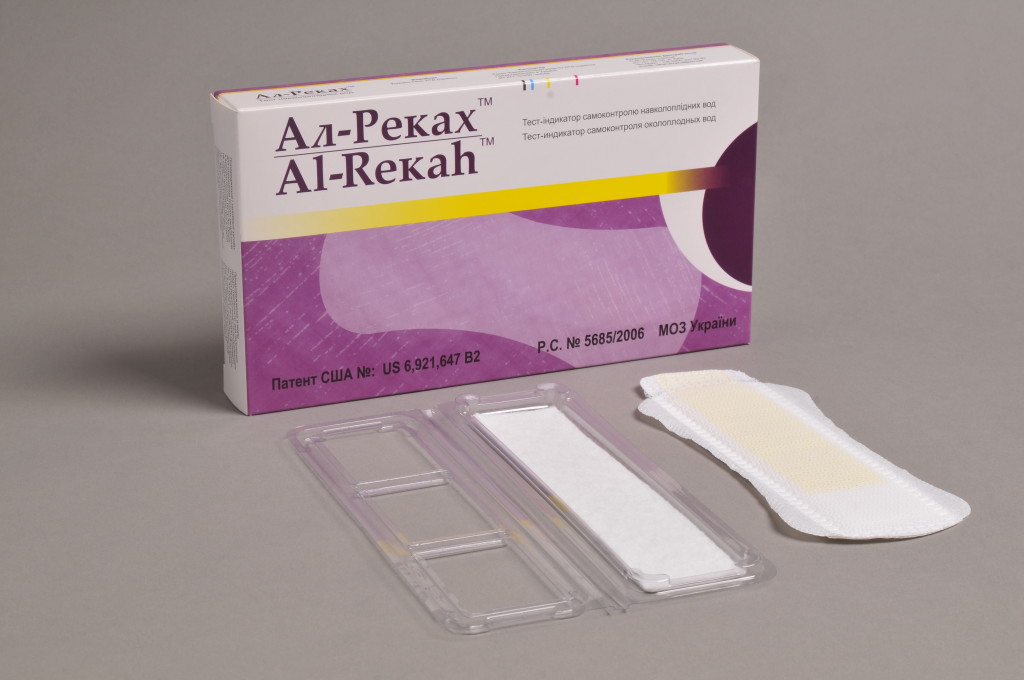
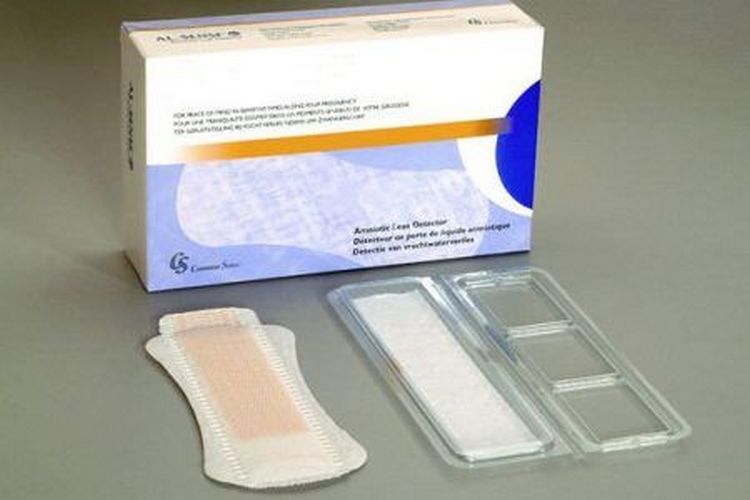
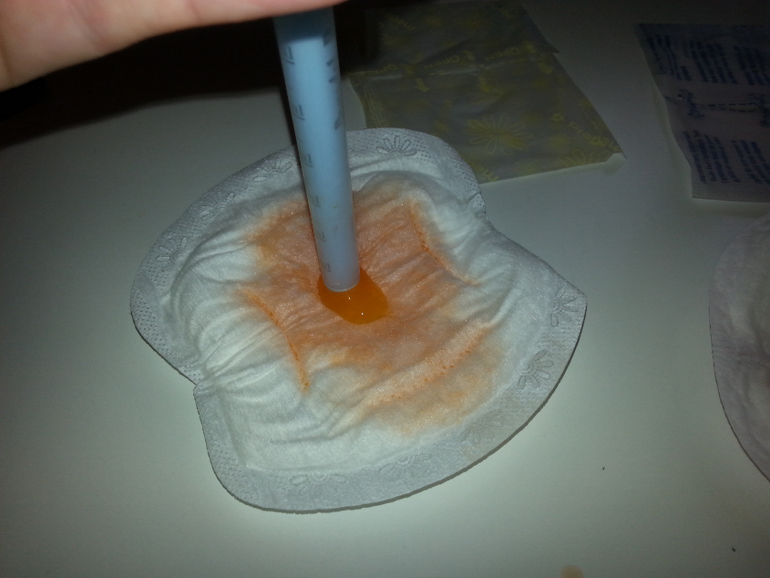
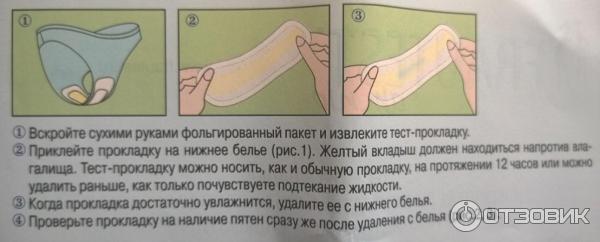
Для более точного установления преждевременного разрыва плодных оболочек можно воспользоваться специальными домашними тестами, позволяющими быстро и без лишних временных и финансовых затрат установить факт подтекания вод самостоятельно. Такие тесты бывают в виде прокладок, тампонов и тест-систем.
Прокладки (тест-полоски) позволяют неинвазивным методом определить подтекание вод. Их следует носить, как обычные гигиенические прокладки, в течение определенного промежутка времени, указанного изготовителем в инструкции, наблюдая за особенностями и цветом выделений. Принцип действия таких прокладок основан на реакции на щелочную среду, которой обладают околоплодные воды. Отличие уровня pH амниотической жидкости (более 6,5) от вагинальных выделений (3,8-4,5), мочи и следов эякулята позволяет точно установить факт подтекания вод.
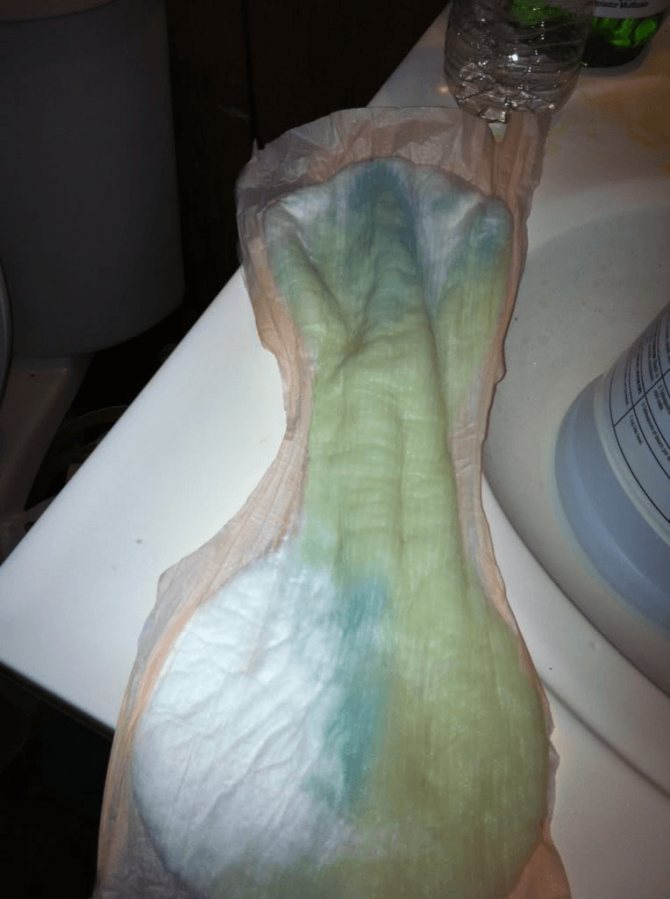
Тест-полоска в прокладке включает специальные высокомолекулярные соединения, и работает по колориметрическому методу – приобретает тот или иной цвет в зависимости от pH жидкости. Прокладка приобретает синий или зеленый оттенок, если кислотность жидкости, попавшей на тест-полоску, соответствует показателю выше 5,5, т.е. высока вероятность подтекания амниотических вод либо во влагалище присутствует инфекция. Тест-полоска не соприкасается с влагалищем, т.к. расположена между двумя абсорбирующими поверхностями прокладки.
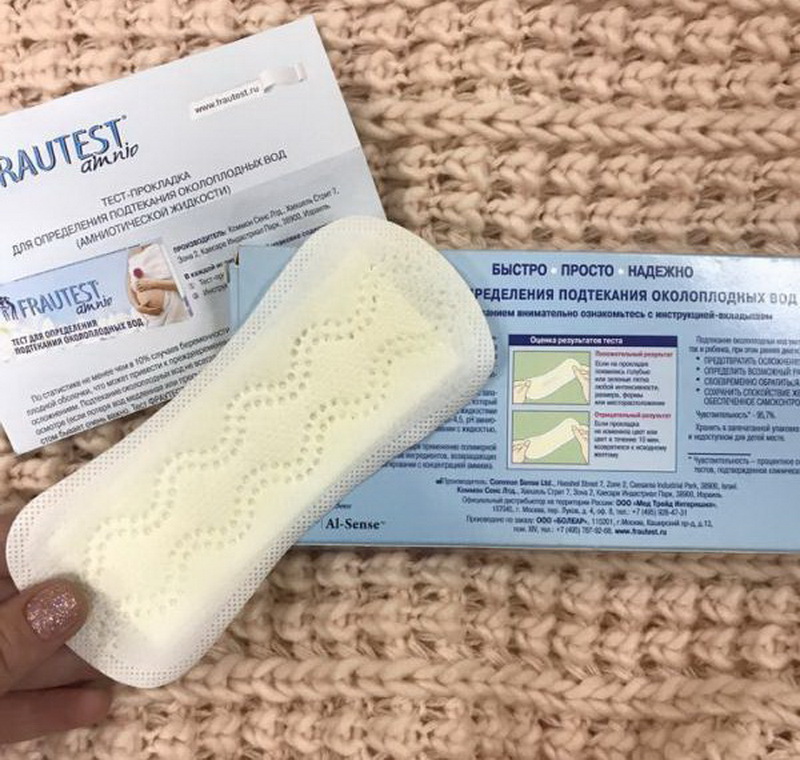
Среди прокладок для определения подтекания амниотической жидкости существует ряд брендов, зарекомендовавших себя, как наиболее надежные:
- FRAUTEST amnio;
- AL-SENSE;
- Al-Rekah.
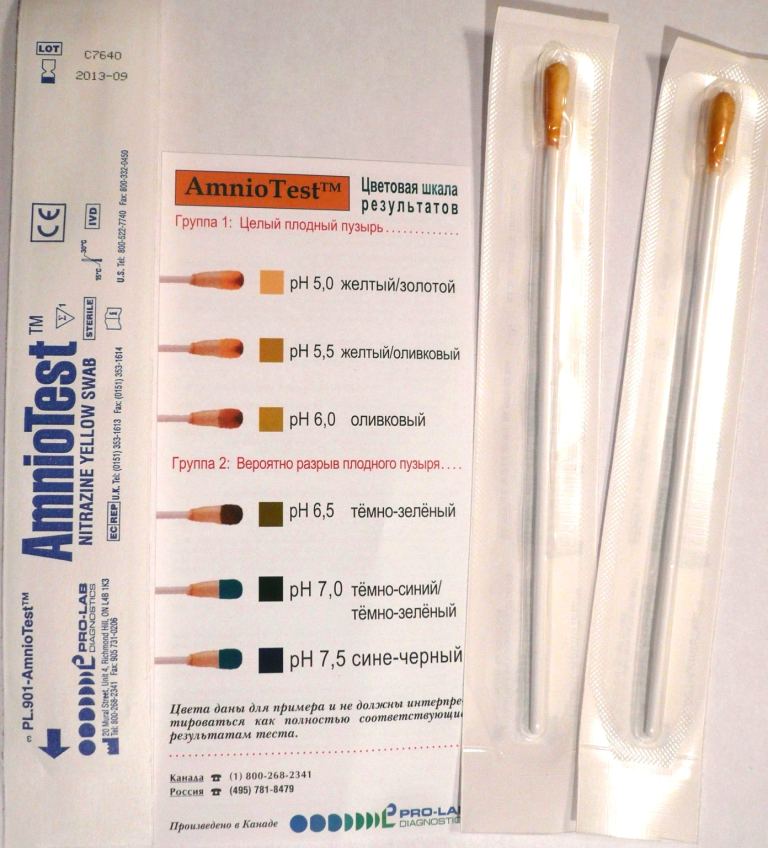
Тест-системы основаны на другом принципе. Они определяют не кислотность амниотической жидкости, а специфические протеины, которые входят в состав только амниотической жидкости.
Тест-системы считаются более надежными и точными по сравнению с тест-полосками. В то же время их цена, как правило, существенно выше. Наибольшей популярностью на сегодняшний день пользуются следующие тест-системы для определения подтекания околоплодных вод:
- AmniSure ROM Test;
- AmnioQuick.
Изменение цвета околоплодных вод
У большинства беременных роды начинаются на сроке от 36 до 40 недель. Плодный пузырь может сохранять целостность на протяжении всего первого периода родов, и не лопнуть вплоть до начала потуг. В ряде случаев врач или акушерка вскрывает пузырь, или он лопается сам. Нередко родовая деятельность начинается с отхождения вод, и лишь потом возникают схватки.
Если воды начали отходить, важно внимательно оценить их цвет, так как от него во многом зависит дальнейшая тактика ведения родов. Околоплодные воды прозрачные, беловато-желтоватые или слегка мутноватые
Околоплодные воды прозрачные, беловато-желтоватые или слегка мутноватые.
Это обычный цвет амниотической жидкости, характерный для нормально протекающей беременности. Постарайтесь в ближайшие два часа добраться до родильного дома.
Околоплодные воды имеют небольшие вкрапления красного цвета (крапинки) или прожилки крови.
Скорее всего, это результат того, что раскрывается шейка матки. Но, все-таки нужно немедленно отправляться в роддом, чтобы врач провел детальный осмотр и исключил осложнения в родах.
Зеленоватый цвет вод или откровенные примеси зелени, серо-зеленый цвет.
Это повод для большого беспокойства. Причинами для подобного окрашивания вод может стать два фактора – дефицит околоплодной жидкости или опорожнение плодом кишечника внутриутробно (мекконий). В роддом нужно отправляться немедленно, так как при таком состоянии плод может страдать от выраженной гипоксии, которая и привела к расслаблению анального сфинктера и опорожнению кишечника плода. Если ребенок во время родов заглотит такие околоплодные воды, это грозит, при попадании в легкие, развитием пневмонии или пульмонита.
Темно-коричневый цвет околоплодных вод.
Это очень опасный признак, он указывает на вероятность внутриутробной гибели плода
Причин может быть множество, но сейчас важно немедленно оказать помощь матери, она сильно рискует жизнью
Красноватый цвет вод или откровенно кровавые воды.
Это сигнал неотложного состояния, привести к такому может кровотечение у матери или плода. При малейшем подозрении на подобное нужно немедленно лечь и вызвать «скорую». Малейшее движение опасно. При вызове бригады неотложки нужно сообщить, что околоплодные воды кровавые, и следить за состоянием. Не стоит делать самостоятельных попыткок доехать до роддома при таком окрашивании вод.
Фото – фотобанк Лори
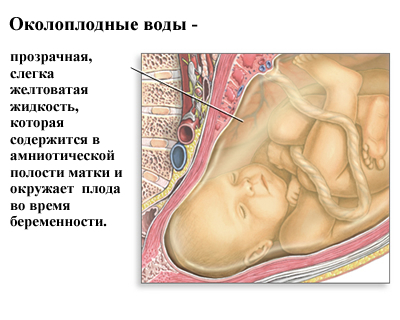
Что такое околоплодные воды?
Околоплодные воды (амниотическая жидкость) – это бесцветная жидкость, заполняющая амниотический пузырь, в которой находится плод. Околоплодные воды необходимы для выживания и развития ребенка, выполняя целый ряд важных функций, в частности, поддерживая метаболизм плода и защищая его от факторов внешней среды. Амниотическая жидкость в околоплодном пузыре полностью обновляется каждые 3 часа.
Амниотическая жидкость осуществляет важные функции для поддержания жизни, развития плода и успешного исхода беременности:
- обеспечивает защиту плода от инфекционных агентов благодаря повышенной концентрации антител;
- обеспечивает питание растущего организма (включает протеины, соли, декстрозу, триглицериды и витамины);
- снижает давление плода на внутреннюю поверхность матки;
- выполняет функцию терморегуляции, обеспечивая постоянную температуру естественной среды плода (порядка 37 градусов);
- играет роль звукоизолятора для плода, заглушая удары и шумы извне;
- защищает плод и пупочный канатик от механических факторов – жидкая среда смягчает удары и давление на живот беременной;
- позволяет ребенку свободно двигаться и перемещаться в амниотическом пузыре;
- в родах обеспечивает ребенку мягкое прохождение через шейку матки и влагалище.
Отхождение околоплодных вод сигнализирует о приближении родов. Оно происходит при разрыве или образовании трещин в плодном пузыре.
Ведение осложненной беременности
Беременность не всегда проходит гладко и может осложниться многими патологическими состояниями. Ведение сложной беременности требует особого внимания.Хороший врач сможет вовремя диагностировать эти изменения и значительно снизить риск осложнений.
К серьезным осложнениям беременности относят выкидыши, преждевременные роды, разрыв плодных оболочек, мертворождение. Осложнения могут возникнуть на любой стадии беременности, во время родов или после родов.
Примерно у 2-5% беременных женщин развивается гестационный диабет. Это одна из форм диабета, при которой организм не вырабатывает достаточное количество инсулина и в крови уровень глюкозы значительно повышается, что ведет к возникновению серьезных проблем со здоровьем. Скрининг этого заболевания обычно проводится во втором триместре между 24 и 28 неделями.
Если гестационный диабет вовремя диагностируется и лечится, риск осложнений невелик.
Высокое артериальное давление при беременности
Во время беременности высокое артериальное давление – частое явление. Гипертонические кризы чрезвычайно опасны для женщины и ребенка и могут привести к таким серьезным осложнениям, как гестозы, отслойке плаценты, самопроизвольному аборту и задержке внутриутробного развития плода.
Преэклампсия является серьезным заболеванием, которое, по статистике, встречается у 5% беременных женщин. Высокое кровяное давление и нарушение функции почек являются общими показателями риска преэклампсии. Учитывая серьезные последствия этого осложнения, скрининг начинает проводиться с самого начала беременности и ведение беременности осуществляется в условиях стационара.
Статистика рождения детей
Бессимптомная бактериурия осложняет от 2% до 7% беременностей.
Все беременные женщины должны проходить скрининг и лечение в период между 11 и 16 неделями беременности, чтобы снизить риск рецидива инфекции мочевыводящих путей, пиелонефрита и преждевременных родов.
Мнение эксперта
Нередко во время беременности диагностируются специфические и неспецифические инфекционно-воспалительные заболевания. Эти заболевания могут передаваться от матери к ребенку трансплацентарно или во время самих родов. Осложняются мертворождением, низким весом при рождении, преждевременными родами. Симптомы и течение зависят от возбудителя инфекции.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Часто наблюдается бессимптомное течение инфекции, поэтому скрининг на ИППП важен. Одно из средств, рекомендуемых для комплексной терапии при инфекциях, передающихся половым путем – это интимный гель “Гинокомфорт”. Гель прошел ряд клинических испытаний, в ходе которых была доказана их абсолютная безопасность во время беременности. Гель “Гинокомфорт” поможет нормализовать микрофлору влагалища и устранить неприятные ощущения (зуд, выделения из влагалища).
Ведение беременности и роды
С момента постановки на учет для каждой женщины оформляется обменная карта, в которой указывают личные данные женщины, результаты всех проведенных анализов и обследований, данные о течении самой беременности, как проходили роды, информация о новорожденном ребенке. В начале предполагаемого периода родов обменная карта передается в родильный дом. С третьего триместра каждой женщине выдается родовой сертификат, который дает право выбрать самостоятельно роддом.
При здоровой беременности роды наступают на 37-41 недели.
Ведение беременности в 3 триместре и родов зависит от самой беременности.
Ведение родов – это специализированная помощь женщине и ребенку на всем этапе родовой деятельности.
- Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. Радзинский В.Е., Прилепская В.Н., Кулаков В.И. Издательство: Гэотар-Медиа. – 2007.
- Сахарный диабет у беременных. Макаров О.В. – 2010.
- Женская консультация. Руководство. Редактор: Радзинский В.Е. Издательство: Гэотар-Медиа. – 2009.
- Преэклампсия и хроническая артериальная гипертензия. Клинические аспекты. Макаров О.В., Ткачева О.Н., Волкова Е.В. Издательство: Гэотар-Медиа.
Популярные вопросы
У меня беременность 8-9 недель
Срочно нужна помощь, у меня запор, скажите, пожалуйста, какое мне можно принимать слабительное?
Во время беременности очень важно следить за регулярностью стула, так как запор может провоцировать угрозу прерывания беременности. Для коррекции используются : миниральная вода с магнием, препараты с лактулозой, микролакс и т.д
В каждом случае сочетание препаратов подбирается индивидуально. Этот вопрос решается с гастроэнтерологом.
Беременность 35 недель. Уже 6 дней периодические схватки, приводящие к активной чистке организма. Сегодня взвесилась – минус 3 кг. К врачу в понедельник. Ехать в стационар или это нормально?
Вам следует обратится в род.дом для оценки риска преждевременных родов.
Здравствуйте, я беременна, срок 6 недель, была на приёме у гинеколога 2 дня назад. Мне сообщили, что есть угроза выкидыша и назначили препарат Утрожестан по 200мг в раза в день внутривагинально, применила в этот же день ночью перед сном, а днем была у другого гинеколога, чтобы убедится на сколько серьёзна угроза, но там сообщили что никакой угрозы нет, а все эти боли из-за спины. Утрожестан принимаю уже 2 день, сказали, что резко прерывать нельзя, но от этого препарата я не сплю 2 сутки, постоянные головокружения, тошнота и предобморочное состояние, также жжение и дискомфорт. Хотела бы знать, как можно быстрее завершить прием препарата?
Здравствуйте! Для уточнения диагноза- угроза прерывания беременности выполняется УЗИ, где определяется есть ли тонус матки, оценивается форма плодного яйца. Описанные Вами жалобы могут относиться не только к побочным действиям препарата, но и сопровождать беременность до 12 недели. С лечащим доктором необходимо проговорить замену препарата на таблетированную форму, так же выполнить обследование- мазок на флору, общий анализ мочи, общий анализ крови, биохимический анализ.
Здравствуйте, я беременна, 13 неделя. В данный момент очень болят левый бок и низ живота, что делать?
Здравствуйте! Появление болей любого характера при беременности требует безотлагательного обращения к акушеру- гинекологу для выяснения причины и устранения боли. Боли могут означать угрозу прерывания беременности, а могут быть связаны с другими заболевпниями, например кишечника, почек, позвоночника и т.д. В любом случае боли необходимо устранить.
Маловодие: этиология и опасность для плода
Это состояние диагностируют в том случае, если к концу беременности количество амниотической жидкости не превышает 300 миллилитров. Обычно маловодие является следствием осложненного протекания беременности.
Среди причин, приводящих к этому состоянию
- гестоз беременных;
- гипертония у матери;
- токсоплазмоз, цитомегаловирусная, микоплазменная и подобные инфекции у матери;
- пороки развития мочевыделительной системы плода;
- хроническая гипоксия плода;
Одним из признаков уменьшения количества амниотической жидкости служит отставание высоты стояния дна матки и несоответствие окружности живота нормативным показателям предполагаемых сроков беременности. Также отмечается снижение двигательной активности плода.
На мануальном обследовании беременной части плода определяются отчетливо, слышимость сердечных тонов хорошая, матка плотная. Степень выраженности маловодия более точно определяется с помощью УЗИ.
Маловодие, выявленное во 2-м триместре беременности, является грозным симптомом. Именно на сроке 18-26 недель высока вероятность самопроизвольного прерывания беременности и внутриутробной гибели плода.
Снижение количества амниотической жидкости приводит к задержке развития плода (гипотрофии), внутриутробному инфицированию и способствует развитию внутриутробных пороков. Степень маловодия определяется при проведении ультразвуковой фетометрии.
При умеренном маловодии беременность чаще всего донашивается до конца, только в исключительных случаях проводится экстренное кесарево сечение.
Если роды проходят естественно, маловодие предполагает вскрытие амниона: малое количество вод приводит к формированию плоского пузыря без передних вод, задерживающего нормальную родовую деятельность.
Многоводие: виды, симптомы, причины, опасность состояния
Заключение о многоводии делается специалистом в случае превышения объема жидкости в 1,5-2 литра при нормальном протекании беременности. Обычно многоводие диагностируется в конце второго -начале третьего триместра.
Различают острое многоводие с внезапным увеличением объема вод, которому сопутствуют одышка, чувство тяжести и боли в животе, сильные отеки, и хроническое, при котором количество околоплодной жидкости возрастает постепенно, не ухудшая самочувствия беременной.
Среди причин возникновения многоводия можно выделить следующие:
- наличие сахарного диабета у матери
- в организме матери обнаружен острый или хронический инфекционный процесс
- болезни сердечно-сосудистой системы
- различные аномалии развития плода
- резус-конфликт между матерью и плодом
Ультразвуковое исследование — основной инструмент при диагностике этого состояния. Основным критерием оценки количества амниотической жидкости служит величина вертикального кармана. Если в процессе обследования специалист определил его величину в 8-11 см, это легкая степень многоводия. О средней степени этого состояния можно говорить при величине вертикального кармана от 12 до 15 сантиметров, если же этот показатель достиг 16 см, то ставится заключение о выраженном многоводии.
При ручном осмотре беременной отмечается значительное увеличение окружности живота, а также высоты стояния дна матки. Сама матка находится в тонусе, из-за чего части плода прощупываются с трудом. Отмечается чрезмерная двигательная активность ребенка, тоны сердца прослушиваются нечетко.
Опасность многоводия в том, что большое количество вод сильно растягивает матку, вследствие чего она плохо сокращается во время родов. Это приводит к затяжным родам и возможному возникновению кровотечения в послеродовом периоде. Многоводие может спровоцировать отслойку плаценты и выпадение пуповины, что представляет большую опасность как для матери, так и для будущего ребенка.
Родовая стратегия при многоводии предполагает проведение амниотомии (прокола плодного пузыря) в самом начале родов. Потом околоплодные воды медленно выпускаются через иглу или катетер для уменьшения объема матки и уплотнения ее стенок. После того, как малыш родился, роженице назначаются препараты для стимуляции сокращения мускулатуры матки.
Хроническое многоводие легкой степени практически не отражается на течении беременности, роды обычно проходят в срок и не осложненно. Однако требуется параллельное лечение заболевания, являющегося причиной многоводия.
Выраженное многоводие часто провоцирует преждевременные роды. При наличии симптомов, говорящих о нарушениях кровообращения у будущей мамы с выраженными отеками и тяжелой одышкой, ставится вопрос об искусственном прерывании беременности.
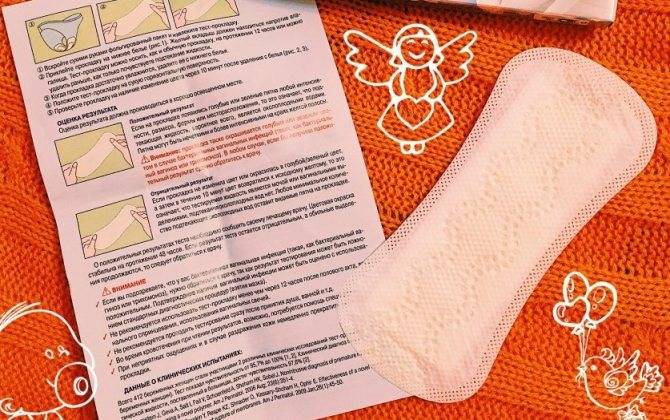
ПРИНЦИП ТЕСТА
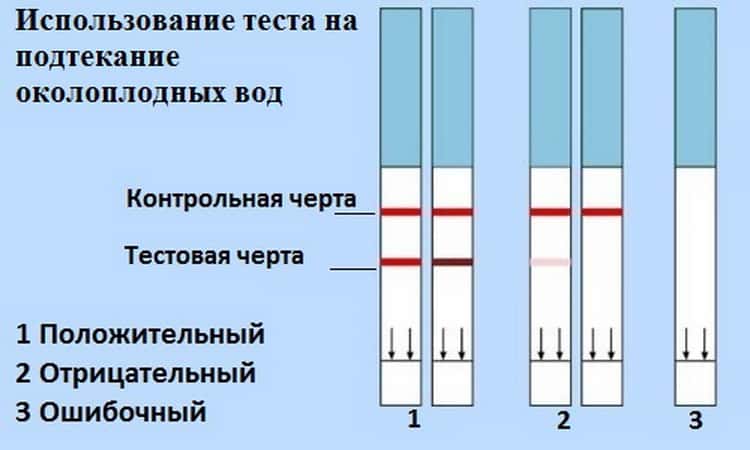
Проба выделений из влагалища, взятая влагалищным тампоном, помещается в пробирку с растворителем. Растворитель в течение 1 минуты экстрагирует пробу из тампона, после чего тампон выбрасывается. После этого в пробирку погружается тестовая полоска AmniSure (дипстик, устройство бокового тока). Содержимое пробы перемещается из погружающейся области в тестовую область полоски. Результат теста визуально считывается через 5-10 минут по наличию одной или двух полос.
Тест использует принцип иммунохроматографии для определения для определения человеческого плацентарного α1-микроглобулина (ПАМГ-1, PAMG-1, placental α1-microglobulin). ПАМГ-1 был выбран с этой целью благодаря своим уникальным характеристикам: высокому содержанию в околоплодных водах, низкому уровню в крови и чрезвычайно низкой (50-220 пг/мл) концентрации в секрете влагалища и шейки матки при неповрежденных оболочках.
Тест использует высокочувствительные моноклональные антитела, которые выявляют даже минимальное количество белка, появляющегося во влагалище после начала подтекания вод. Для минимизации частоты ложноотрицательных результатов, в тесте используется специально подобранная комбинация из двух моноклональных антител, которая обеспечивает порог чувствительности теста на оптимально низком уровне. Фоновый уровень ПАМГ-1 в секрете влагалища чрезвычайно низок (0,05 – 0,005 мг в капле). Пороговая концентрация ПАМГ-1, которую можно определять с помощью данной комбинации антител, составляет 50 – 220 пг (т. е. 0,05 – 0,22 нг) в 1 мл секрета влагалища. Порог чувствительности теста был специально повышен в 20 раз до 5 – 7 нг/мл, что позволило повысить точность теста до 99% за счет устранения ложноположительных и ложноотрицательных результатов.
Во время процедуры ПАМГ-1 из пробы последовательно связывается с моноклональными антителами A (A-Mab), конъюгированными с меткой, а затем с моноклональными антителами B (B-Mab), иммобилизованными на нерастворимом носителе. Когда антитела A-Mab входят в контакт с ПАМГ-1 в зоне погружения, они захватывают ПАМГ-1 и транспортируют его в тестовую зону. Тестовая зона дипстика имеет полосу, где находятся иммобилизованные антитела B-Mab. Антитела B-Mab “встречают” ПАМГ-1, приносимый мобильными антителами A-Mab из зоны погружения. Эта встреча иммобилизует комплекс ПАМГ-1/A-Mab, в результате чего появляется буро-желтое окрашивание в области тестовой полоски. Это окрашивание возникает в результате наличия золотого красителя, прицепленного к антителам A-Mab. Наличие такого окрашивания указывает на подтекание околоплодных вод. Вторая (контрольная) полоска сделана для того, чтобы проверить, “работает” ли тест-система правильно. Эта полоска появляется когда иммуноглобулины G кролика против антигенов мыши соединятся с мышиными антителами с золотым красителем. Если реакция происходит, появляется контрольная полоска.
Дородовый уход
Регулярный дородовой уход повышает ваши шансы родить здорового ребенка
Ведение беременности – это специализированная форма медицинской помощи женщине, получаемая на протяжении всей беременности. Цель качественного дородового наблюдения состоит в выявлении на ранних стадиях потенциальных проблем и осложнений, а также предотвращение этих осложнений, если это возможно (через специализированную медицинскую помощь, рекомендации по здоровому образу жизни, адекватному питанию, физическим упражнениям, правильному назначению витаминов).
В случае обнаружения отклонений, тактика ведения беременности зависит от их выраженности и степени риска для матери и плода. Если у женщины есть проблемы со здоровьем или высокий риск осложнений во время беременности и родов, женщину врач осматривает чаще и ведение беременности отличается.
Регулярный дородовый уход для нормального протекания беременности
При физиологически протекающей беременности женщине рекомендуют индивидуальный график ведения беременности, который расписан на все три триместра. В нем указаны частота посещений врача, порядок сдачи необходимых анализов и проведения обследований, частота консультаций узких специалистов.
Перед каждым визитом к гинекологу женщина сдает анализ мочи, который позволяет контролировать работу почек. Во время каждого приема специалист взвешивает женщину, измеряет артериальное давление, пульс, с 14-15 недели определяет тонус матки и измеряет окружность живота, со второго триместра врач начинает выслушивать и контролировать сердцебиение плода. Визиты к врачу станут более частыми, когда будет приближаться дата родов.
Общий график посещения выглядит следующим образом:
Ежемесячный осмотр врачом в течение первых двух триместров (включительно до 28-й недели).
С 28-й по 36-ю недели беременности женщина посещает женскую консультацию раз в две недели.
С 36-й недели женщина осматривается гинекологом каждую неделю.
Ведение беременности с программой обязательного медицинского страхования дает право будущей маме получить специализированную медицинскую помощь на всем протяжении беременности и родов бесплатно.
Существует программа добровольного медицинского страхования, где ведение беременности и родов – платное. В этом случае ведение беременности осуществляется в частной клинике или центре, которые имеют лицензии. Ведение беременности при ДМС стоит в среднем 50 000 рублей.
Первый визит к гинекологу при беременности
Исследования интерференции
Вагинальные инфекции или примесь мочи не влияют на результаты теста AmniSure. Тщательное изучение и анализ показали, что при влагалищных инфекциях концентрация ПАМГ-1 во влагалище никогда не превышала 3 нг/мл. Уровень чувствительности AmniSure составляет 5-7 нг/мл, исключая интерференцию, связанную с инфекциями. Концентрация ПАМГ-1 в сперме не превышает 4 нг/мл. Концентрация ПАМГ-1 спермы во влагалище даже ниже из-за эффекта снижения концентрации в 4 раза при попадании спермы во влагалище. Поэтому при разработке и апробации теста AmniSure не было отмечено никакой интерференции со спермой. Это же относится и к моче. Пятнадцать образцов мочи исследовались на концентрацию ПАМГ-1 методом ИФА. Чувствительность ИФА составила 0,5 нг/мл. Параллельно использовался тест AmniSure. Образцы были получены от беременных женщин со сроками беременности 25 – 40 недель. Оба метода дали отрицательные результаты. ПАМГ-1 не был обнаружен ни в одном случае.
Через сколько начнутся роды после отхождения вод?
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.