Родовая травма: основные характеристики.
Патологическое изменение целостности тела, возникшее непосредственно в период родов, называют родовой травмой. Сюда относятся:
- переломы, вывихи;
- черепно-мозговые травмы;
- повреждение центральной и периферической нервной системы;
- гематомные пятна;
- кровоизлияния;
- повреждения внутренних органов;
- родовая опухоль головы и других телесных участков;
- травмы грудной, крестцовой области;
- скрытые нарушения нервной сферы с отдаленными последствиями.
И если с явными более-менее понятно, то последний тип травм остается незамеченным и новый житель планеты числится здоровым, а роды благополучными.
По статистике, травмируются около 10% новорожденных. В реальности эта доля намного больше.
Как таковое понятие “ родовая травма “ отсутствует в медклассификации, так что речь идет лишь о ее проявлениях, многие из которых носят стертый характер или не связываются с родами.

К спонтанным причинам травм принадлежат
- родопротекание скорое (до 2-6 часов) и затяжное (свыше 18 часов);
- внутриутробная, перинатальная гипоксия;
- узкий таз в сочетании с крупным младенцем;
- недоношенность, переношенность, маловодие;
- обвитие пуповиной;
- слабая родовая активность;
- неправильное расположение и продвижение в родовых путях плода;
- различные заболевания матери, в том числе травмы крестца или копчика, случившиеся задолго до беременности.
Акушерский травматизм провоцируется
- применением родовспомогательного инструментария (щипцы, вакуум, прием выдавливания);
- подключением медикаментов (родостимуляторы, обезболивающие, снотворные);
- удержанием женщины в неподходящей потужной позиции.
Роженицы тоже получают травмы. Это различной локализации разрывы, повреждение и разломы костей, паралич, деформация внутренних органов и тканей малого таза.
Как у родильницы, так и у новорожденного ряд травм диагностируется и устраняется незамедлительно, проходя практически бесследно, другие же навсегда оставляют отпечаток.
Травмы при родостимуляции
В идеале родовой акт запускается, когда к этому готовы тело беременной и ребенок, и протекает в своем темпе. Нормой считается срок гестации до 42 недель при хороших показателях самочувствия обоих. Благополучием родов управляет гормон окситоцин, а недостаток его выработки тормозит процесс.
После 40й недели врач предлагает помочь родить либо сама будущая мама просит об этом. Иногда уже запустившиеся нормальные роды ускоряют введением синтетического гормона.
Неподготовленный младенец ощущает сильнейший стресс. Маточные мышцы мощно сокращаются, изрядно усиливая болевые ощущения у рожающей и вызывая у плода гипоксический синдром за счет повышения давления в несколько раз по сравнению с естественным.
Головка его чрезмерно сдавливается, а сердце бьется на пределе допустимого.

Кроме того, при кислородном голодании до родов или во время них возможно преждевременное отхождение у плода каловых масс и заглатывание их. Когда всё идет хорошо, ребенок избавляется от первородного кала после рождения. В утробе он дышит через пуповину, но при гипоксии нарушается приток кислорода и ребеночек резко вдыхает через рот.
Попадание мекония в легкие малыша – это фактор пневмонии, удушья, сепсиса. Проводимая при реанимационных процедурах интубация для ИВЛ способна повлечь травмы шейных участков позвоночника, повреждения и отек гортани, повреждения голосовых связок. Казалось бы, это уже не родовая травма, однако прямые ее последствия.
Эпидуральная анестезия используется преимущественно в качестве обезболивателя, особенно в вызываемых родах, и реже по медицинским показаниям – для расслабления и раскрытия шейки.
В часы воздействия препарата сердечный ритм плода замедляется, родовые механизмы приостанавливаются, что увеличивает вероятность использования пособий, приводящих к травме.
Из-за ошибки анестезиолога или индивидуальной непереносимости эпидурал может парализовать молодую маму – временно или постоянно.
В частных случаях назначение медпрепаратов необходимо, например, при родовой слабости, но здесь риск намного меньше, чем в условиях искусственного запуска родов.
Ситуацию осложняет и горизонтальная нефизиологичная поза, провоцирующая сдавливание нервных волокон и артерий, что мешает кислородообеспечению ребенка.
Патогенез
Кефалогематома – последствие повреждения мягких тканей в процессе родов. Суть механизма этой травмы в том, что в процессе прохождения по родовым путям головки ребенка кости его черепа сдавливаются, мягкие ткани смещаются, и сосуды подкостницы разрываются. Когда сухожильный шлем вместе с кожей двигается, происходит натяжение фиброзных волокон, которые соединяют его с надкостницей. Сильное механическое воздействие провоцирует повреждение мелких сосудов надкостницы, и кровь из них изливается в поднадкостничное пространство. Как следствие, образуется кефалогематома.
Еще недавно специалисты полагали, что главная причина этого состояния у младенцев – это патологические роды. Однако медицинская статистика фиксирует увеличение количества случаев этого диагноза в последние годы, причем, это происходит и у детей, появившихся на свет в физиологических родах. Поэтому развитие кефалогематомы в настоящее время связывают с разными факторами, в частности с неправильным положением и предлежанием плода, его крупными размерами, диабетической фетопатией. Также эта патология может быть связана с разнообразными осложнениями течения беременности, наложением во время родов акушерских щипцов и применением вакуум-экстракции.
Лечение кефалогематомы
Лечение кефалогематомы у новорожденного проводит неонатолог или, при необходимости удалить образование, детский хирург. Если размеры кровоизлияния небольшие, пункция не требуется. При размерах образования 8 см и более проводится пункция кефалогематомы.
Доктора
специализация: Неонатолог / Хирург
Чепезубов Денис Геннадьевич
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Троксерутин
Если размеры образования небольшие, малышу назначают препараты кальция (глюконат кальция), а также витамин К, чтобы остановить кровотечение и стимулировать продукцию факторов свертывания крови. Такие препараты назначают на 5-7 дней.
В случае, если образование было спровоцировано заболеванием крови с ее сниженным свертыванием, изначально необходимо лечить основную болезнь.
С целью активизации заживления образования назначают применения геля Троксерутин местно. Его наносят на область поражения дважды в день.
Процедуры и операции
При большой (от 8 см) кефалогематоме у новорожденного детский хирург проводит ее пункцию и аспирирует жидкую кровь. Это дает возможность удалить кефалогематому. Пункция проводится быстро – весь процесс занимает не больше 10 минут. После проведения пункции место прокола обеззараживают, потом накладывают специальную давящую повязку.
Если происходит нагноение образования, у ребенка повышается температура, кожа над образованием воспаляется. В таком случае ее следует вскрыть, удалить сгустки крови и гной. Далее необходимо провести дренирование раны и наложить повязки с антисептиками и антибиотиками.
Как правило, неосложненную кефалогематому в стационаре лечат от 7 до 10 дней, а осложненную – около месяца или больше.
Далее на протяжении года малыш пребывает на учете у невропатолога и детского хирурга.
Если ребенку была проведена пункция, родители должны проконсультироваться со специалистом и тщательно придерживаться всех его советов
Важно выполнять такие рекомендации:
беречь головку малыша от повреждений;
одевать ребенку свободную шапочку;
обращать внимание на самочувствие малыша и внимательно отслеживать изменения в его состоянии.
Причины кефалогематомы у детей
Патология возникает в результате повреждения кровеносных сосудов надкостницы во время родов. Плод, проходя по родовым каналам, неизбежно сдавливается костями малого таза женщины. Череп младенца – это две лобные, две теменные, две височные и одна затылочная кости. Они соединяются друг с другом швами. Кости подвижны и могут смещаться, в результате чего размер черепа немного уменьшается. Благодаря этому облегчается выход ребенка по родовым путям. Кефалогематома образуется, когда кожа с надкостницей сильно смещаются относительно черепа. В результате кровеносные сосуды разрываются. В образовавшемся пустом пространстве начинает скапливаться кровь – появляется гематома.
Причины патологии связаны с матерью, ребенком и нарушениями родового процесса. Со стороны матери выделяют следующие факторы появления кефалогематомы на голове у ребенка:
- анатомические дефекты таза (узкий или плоскорахитический таз, костные или хрящевые наросты на тазовых костях);
- перенесенные травмы таза;
- заболевания дыхательной и сердечно-сосудистой системы;
- тяжелые инфекционные заболевания;
- сильный токсикоз;
- прием во время беременности некоторых лекарственных препаратов, которые оказывают влияние на способность крови к свертываемости.
Со стороны ребенка выделяют такие факторы риска, как:
- большие размеры плода или его неправильное положение;
- переношенная беременность;
- кислородное голодание плода;
- внутриутробная патология черепа и головного мозга;
- врожденные гемофилия и вазопатия (заболевание кровеносных сосудов).
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Нарушения родового процесса также повышают риск появления кефалогематомы. К ним относятся:
- стремительные или, наоборот, затяжные роды;
- отсутствие координирования родовой деятельности;
- стимуляция родовой активности;
- использование акушерами родовых щипцов или вакуум-экстракции.
Чем опасна кефалогематома?
К осложнениям кефалогематомы относятся:
- анемия (снижение количества гемоглобина), которая может развиться вследствие значительной потери крови;
- желтуха, развивающаяся при рассасывании кровоизлияния;
- нагноение кефалогематомы;
- оссификация, или обызвествление кефалогематомы.
Родовая опухоль
Асимметрия головы малыша может возникнуть не только при кефалогематоме, но и при родовой опухоли. Такая опухоль представляет собой отек мягких тканей той части тела ребенка, которая первой проходила по родовым путям матери. Чаще всего родовая опухоль образуется на головке малыша. От того, какой частью головки ребенок вставился в родовые пути, зависит, где будет находиться родовая опухоль.
Почему образуется родовая опухоль? При вставлении в родовые пути относительно твердые кости черепа малыша прижимаются к тазовым костям матери, при этом нарушается кровообращение: не происходит нормального оттока крови и лимфы по сосудам кожи ребенка. Из-за этого происходит полнокровие, то есть скопление крови в сосудах мягких тканей той части головки ребенка, которая будет первой рождаться. Из-за того что головка плотно прилежит к костям родовых путей матери, оттока крови не происходит. Часто на коже в этом месте могут быть и мелкоточечные кровоизлияния, так называемые петехии. На ощупь родовая опухоль имеет консистенцию теста, она не ограничена по краю костями черепа. Эта отечность обычно исчезает через 1-2 дня самостоятельно, то есть не требует никакого лечения. Также самостоятельно проходят и петехии. Чаще родовая опухоль встречается у детей первородящих матерей, при длительных родах, в частности – при длительном прорезывании головки и/или у крупных детей.
Что такое кефалогематома у новорожденных
Кровоизлияние между надкостницей и наружной поверхностью костей черепа – это кефалогематома. Она выглядит как флюктуирующее опухолевидное образование, ограниченное краями теменной или затылочной костей, исчезает на 3-8 неделю жизни ребенка. В педиатрии и неонатологии не принято проводить лечение гематомы, только если не произошло нагноение – тогда показано хирургическое вмешательство и прием антибиотиков.
Кефалогематома ( Cephalhaematoma) относится к родовым травмам. Внешне выглядит как припухлость на голове. С ней сталкиваются 3–5 детей из 1000. Процесс образования опухоли связан со смещением кожи с надкостницей при прохождении головки плода через родовые пути. Это ведет к сосудистому разрыву между надкостницей и костью, кровотечению, появления кармана с жидкой кровью в объеме 5–150 мл. Кровь остается жидкой и не сворачивается из-за недостатка факторов свертывания у детей.
Локализация и внешний вид
Субпериостальное кровоизлияние является патологией, но чаще она проходит самостоятельно. Осложнения возможны только при больших объемах кефалогематомы. Гендерной предрасположенности к заболеванию не обнаружено. Редко появление опухоли вызвано врожденными коагулопатиями или генерализованным микоплазмозом. Клинически кровоизлияние проявляется наличием безболезненного опухолевого образования упругой или мягкой консистенции в области теменной кости.
Классификация
Кефалогематомы подразделяются по некоторым критериям.
По размеру поднадкостничного кровоизлияния:
- Первая степень – диаметром 4 см и менее.
- Вторая степень – диаметром от 4,1 до 8 см.
- Третья степень – более 8 см.
Если у младенца диагностированы множественные кефалогематомы, то специалист оценивает общую площадь кровоизлияний.
По сочетанию с другими возможными повреждениями:
- с повреждением головного мозга (отек мозга или кровоизлияние в мозг, эпидуральная гематома);
- с переломом костей черепа;
- с неврологическими симптомами (очаговая и общая мозговая симптоматика).
По локализации кефалогематомы:
- теменная – встречается чаще всего;
- лобная и затылочная – встречаются реже;
- височной кости – в очень редких случаях.
С точки зрения положения:
- левосторонняя;
- правосторонняя;
- двухсторонняя.
По распространенности:
- очаговая – выглядит как поднадкостничное возвышение, может иметь разные размеры;
- распространенная – распространяется на одну кость черепа и за линию швов не выходит;
- смешанная – у одного пациента сочетается несколько кефалогематом.
Online-консультации врачей
| Консультация гастроэнтеролога |
| Консультация гастроэнтеролога детского |
| Консультация дерматолога |
| Консультация эндокринолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация онколога-маммолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация уролога |
| Консультация стоматолога |
| Консультация онколога |
| Консультация проктолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация нефролога |
| Консультация гомеопата |
| Консультация нарколога |
Новости медицины
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Симптомы
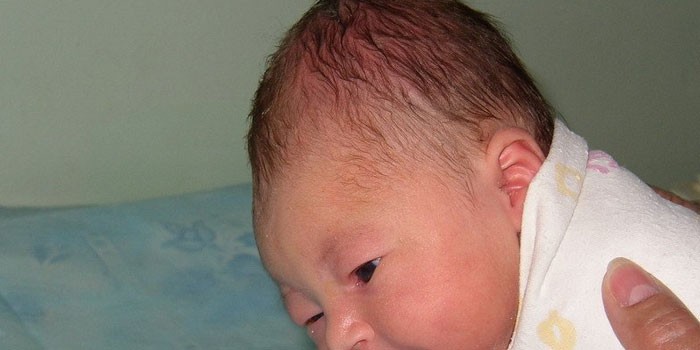
Кефалогематома у новорожденных становится заметной на второй-третий день, когда спадает родовая опухоль.
Фото кефалогематомы у новорожденных
С первого дня размеры кровоизлияния увеличиваются, так как у новорожденных недостает свертывающих факторов крови, следовательно, на протяжении длительного времени она остается жидкой, и поврежденные сосуды не тромбируются кровяными сгустками. Как отмечает педиатр Комаровский о кефалогематоме на голове у новорожденных, ее размеры зависят от того, насколько сильным было кровотечение.
Особенно выражены симптомы кефалогематомы на второй-третий день после того, как младенец появился на свет. Ее отличительной особенностью является именно постепенное увеличение в эти дни. Головка у ребенка становится асимметричной ввиду появления образования.
Если попробовать это образование на ощупь, оно будет упругим, а при несильном давлении на него чувствуется, как перемещается жидкость. Кожа над ним не изменена, упругая.
Под надкостницей может быть от 5 до 150 мл крови. Соответственно, если кефалогематома маленькая, то она уменьшается примерно через неделю после появления, при этом никаких вмешательств не требуется.
Если кефалогематома изолированная, самочувствие ребенка остается нормальным. Если же она сочетается с другой патологией, то у младенца отмечается неврологическая симптоматика. В большинстве случаев отмечается угнетение функции ЦНС, что проявляется вялой реакцией на действие возбудителей, плохой выраженностью рефлексов.
В некоторых случаях возможно проявление сильного возбуждения ЦНС по типу гидроцефального или гипертензивного комплекса симптомов.
Если размер образования большой или у ребенка нарушена свертываемость крови, и самостоятельное уменьшение кефалогематомы не происходит, вероятна анемия, оссификация, резорбционная гипербилирубинемия, инфицирование гематомы.
При кефалогематомах больших размеров происходит быстрый гемолиз эритроцитов, вследствие чего наблюдается желтоватый оттенок кожи и слизистых в первые дни жизни малыша. Желтуха в таком случае сохраняется в течение 10 и больше дней.
Иногда там, где локализируется образование, отмечается перелом (трещина) кости.
Взгляд остеопата на родовые травмы
Пока неврологи, эпилептологи, травматологи и другие специалисты игнорируют нарушения, ставят диагнозы и назначают лечение “на глаз” и по протоколу, противоречат друг другу, снимают симптомы медикаментозно и разводят руками, доктора остеопатии рекомендуют обратиться к первопричине, а именно – к родовой травме новорожденного.
Работоспособность всех сфер человеческого организма зависит от мозгового функционирования – внутренних ли органов, тканей, костно-мышечной конструкции, психических функций. Чаще всего родовая травма формирует повреждения костей черепа, следовательно, начинается все с мозговой дисфункции.
Лечение остеопата направлено на выявление деформаций черепа. В родовом канале он аккуратно сжимается благодаря мягким подвижным костям, после чего вновь обретает правильную форму.
При родовой травме кости аномально сдвигаются, нарушая кровоснабжение мозга, причем достаточно миллиметрового отклонения. Повреждения любой зоны позвоночника вызывают давление на основание черепной коробки. Эту патологию можно выявить методом допплерографии, обследующим кровоток – его объем и скорость.
Остеотерапевты ручными методиками исследуют правильность расположения костей головы, подвижность швов. По подтвержденной теории краниосакрального направления, “дыхание” черепа определяет здоровье всего тела, в том числе психических функций человека. Нормальная жизненная энергия зависит от ритмичности циркуляции ликвора в пространстве спинного мозга.
Если на пути есть препятствия, то гарантирован сбой в работе организма.
Остеопат устраняет спазмы артерий, зажимы, смещения в зонах черепа, шейного, спинного, тазобедренного отделов, позволяя спинномозговой жидкости свободно перемещаться между головой и тазом.
Висцеральные методики остеопата воздействуют на жизнедеятельность внутрителесных тканей и органов. При смещении одного из них нарушается целостность всей живой структуры за счет давления на соседние органы, а застой препятствует природной подвижности.
Структуральная остеопатия – это работа со скелетно-мышечными структурами. Руками остеопата возвращается здоровая подвижность суставам, связкам, сухожилиям, тело освобождается от тонуса.
Остеопат принимает как новорожденных деток, перенесших родовую травму, так и детей и взрослых любого возраста, у которых выявлены те или иные проблемы в развитии и здоровье. Первый вариант особо предпочтителен, так как лечение в самом начале жизни способно полностью устранить последствия родовых травм, пока они не начали формировать необратимые нарушения.
Не в силах остеотерапервта прописать волшебную терапию и полностью ликвидировать повреждения головного мозга, позвоночника, жизненно важных органов. Но на начальном жизненном этапе малыша он может многое поправить и предотвратить часть осложнений.
Остеопрактики не лечат ДЦП и не выводят из комы, но своевременное обращение к ним позволяет предупредить эти страшные повреждения или по крайней мере сгладить их симптомы.
Несложное нарушение у младенца реально устранить за пару сеансов, тогда как ребенку постарше потребуется более длительное лечение.
Его организм уже приспособился к текущему состоянию, и нужно время на перестройку. После 7-8 лет череп костенеет, и кардинальных изменений не провести
Поэтому так важно раннее обращение!
Прием у остеопата начинается со сбора анамнеза, независимо от повода обращения. Врач непременно задает вопросы о способе рождения.
Специалисты Центра остеопатии успешно настраивают организм пациента на волну восстановления, и, освободившись от помех, он получает возможность жить полноценно с первых же дней. Или улучшить качество жизни в более поздних периодах.
Кстати, послеродовое восстановление для мам – это еще одно направление нашей клиники!
Не секрет, что кости таза сильно расходятся для того, чтобы малыш мог как можно легче пройти путь от матки до нового ему мира. Болезненные ощущения в крестце, спине, шее у женщины могут не только не ослабевать с течением времени, но и усиливаться. Остеоспециалисты правят смещенные позвонки, положение копчика, устраняют напряжение и слабость мышц, помогают быстрее восстановиться органам малого таза.

Как проявляется кефалогематома у новорожденного
Поднадкостничное кровоизлияние чаще бывает в области теменных костей, реже — в затылочной и лобной области. Кефалогематома может быть большой или маленькой, одно- или двусторонней. В таком случае головка плода приобретает неправильную, асимметричную или вытянутую яйцеобразную форму.
Гематома никогда не распространяется дальше за пределы кости, над которой она расположена, поскольку заключена под надкостницей между швами костей черепа. Она безболезненна, не пульсирует, кожа над гематомой не изменена. Обычно выбухание появляется через несколько часов после рождения и имеет тенденцию к увеличению в течение первых нескольких дней жизни, однако вскоре ее рост прекращается и начинается регрессия.
информацияК 6-8 неделе кефалогематома полностью рассасывается, и головка плода приобретает нормальную округлую форму.
Можно ли предотвратить травмы?
Родоразрешение нельзя спрогнозировать на 100%, но можно заранее продумать его для исключения травмы. Нежелательными факторами являются:
индукция родовой деятельности;
извлечение плода с помощью акушерских инструментов, наиболее важно исключить прием выдавливания;
горизонтальное положение роженицы.
Для снижения риска травм важно готовиться к родам:
- изучать физиологию рождения;
- проработать неполадки в здоровье;
- посетить остеопатическую клинику для подготовки тела к беременности и родам;
- создать соответствующий эмоциональный настрой!
Желательно найти врача и акушерку, которым можно довериться. Необходимо слушать свое тело и принимать комфортные положения – лежа на боку, сидя, в движении.
Специальное дыхание и поддержка специалиста или близкого человека значительно снижают вероятность осложнений и дают малышу родиться мягко и без вмешательств.
Последствия кефалогематомы и осложнения
Если кефалогематома затянется, это не означает, что она пройдет бесследно для организма. Возможными осложнениями являются:
- Анемия – обусловлена большой кровопотерей, имеет характер гемолитической или постгеморрагической. Она проявляется бледностью кожи, повышением ритма биения сердца, пониженным гемоглобином.
- Присоединение гноеродной инфекционной микрофлоры – бета-гемолитического стрептококка, других возбудителей. Нагноение сопровождается воспалением, общим и местным повышением температуры тела, покраснением области гематомы, резким ухудшением состояния ребенка, вялостью. Его вызывают ссадины, царапины или прочие повреждения кожи в области гематомы.
- Обызвествление – обусловлено отложением солей кальция в полости. Признаки: деформация пораженной кости, общая асимметрия черепа.
- Затяжная желтуха – происходит на фоне внесосудистого гемолиза эритроцитов внутри кровоизлияния. Пропитавшая ткани кровь распадается до билирубина и попадает в сосудистое русло.
- Оссификация (окостенение) – изменение формы черепа при отсутствии лечения. Самая тяжелая патология, избавиться от нее можно только при помощи хирургической операции (иссечения костей).
Для большинства детей с кефалогематомой прогноз выздоровления благоприятный. Редко могут возникать тяжелые последствия, вызванные большими объемами кровоизлияния:
- отставание ребенка в психофизическом, речевом, умственном развитии;
- детский церебральный паралич (ДЦП);
- присоединение неврологической симптоматики;
- замедление работы иммунитета, опорно-двигательного аппарата;
- общие проблемы со здоровьем, дисфункции органов и систем.
Что происходит с кефалогематомой дальше?
Кефалогематома вначале имеет упругую консистенцию, иногда флюктуирует (то есть при надавливании на само образование можно почувствовать движение, “зыбление” жидкости) и ограничена валиком по своей окружности. Если количество крови в кефалогематоме небольшое, то с 7-10-го дня опухоль начинает уменьшаться в размерах и обычно исчезает на 3-8-й неделе, рассасываясь самостоятельно, без какого-либо вмешательства или лечения. Если кровоизлияние значительное, то рассасывание крови задерживается и может затянуться на месяцы. Кроме того, при очень большой кефалогематоме кровь, находящаяся внутри нее, может всосаться в окружающие ткани и пропитать их. В этом случае в кровоток попадет некоторое количество билирубина (продукта распада гемоглобина в тканях) и у ребенка может развиться желтуха, которая будет длиться дольше, чем физиологическая (транзиторная желтуха новорожденных) и не исчезнет к 10-му дню жизни. В этих случаях надкостница в области кефалогематомы уплотняется, гематома оссифицируется, то есть происходит ее окостенение с последующим разрастанием кости, что приводит к деформации или асимметрии черепа.
Под кефалогематомой иногда обнаруживается перелом кости, через который возможно сообщение с эпидуральной гематомой.
Диагностика кефалогематомы обычно не представляет трудности. Ультразвуковое исследование может помочь в уточнении распространенности кефалогематомы, а также в исключении наличия дефекта кости и мозговой грыжи.
Последствия родовых травм
На перелом костей накладывается гипс, мягкие ткани зашиваются, реанимационные мероприятия проводятся, синяки и гематомы рассасываются. Но родовые травмы для новорожденного чреваты непоправимыми осложнениями, наиболее страшные из которых связаны с поражением головного и спинного мозга:
- нарушение развития, расстройства аутистического спектра;
- ДЦП – двигательное, психическое, умственное нарушение;
- эпилепсия;
- гидроцефалия (скопление в желудочках головного мозга жидкости из спинного мозга – ликвора);
- полное вегетативное состояние или кома вследствие асфиксии и кровоизлияния.
Симптомы сильных поражений головного, спинного мозга и периферической нервной системы начинают проявляться уже в первые дни или недели ребенка.
Он испытывает сложности при дыхании, сосании, много спит или, наоборот, постоянно плачет, подвержен частым пневмониям. С возрастом состояние ребенка может ухудшаться, он уже самостоятельно не дышит и не глотает, начинается отмирание органов.
При стабилизации состояния специалисты разрешают реабилитироваться, необходимость в чем сохраняется практически навсегда.
Но патологические процессы обладают свойством развиваться скрытно какое-то время. Например, эпи-приступы, начавшиеся после года, тогда же обнаруживаются симптомы ДЦП, ЗПРР, аутизма.
Неврологи объясняют патологию внутриутробной инфекцией, генетической предрасположенностью, сотрясением мозга при ушибах и падениях. Родители, в свою очередь, могут винить вакцинацию.
Но если восстановить обстоятельства появления малыша на свет, выясняется, что ему сопутствовала та или иная родовая травма или роды осуществлялись при участии акушерских маневров. Для большинства родителей уже далеко после родов становится неожиданностью информация о страшных побочных эффектах используемых методов родовспоможения и наличии родовой травмы.
Менее трагичные следствия родовой травмы, такие как кривошея, асимметрия лица, внутричерепное давление, энцефалопатия, парез ручки (или повреждение плечевого сплетения), тоже весьма усложняют жизнь и требуют долгого дорогостоящего лечения и реабилитаций с непредсказуемым итогом.



Конечно, не у всех малышей будет существенное нарушение в результате такой травмы. Новорожденных подразделяют на спокойных и беспокойных. Может быть, кроха как раз принадлежит второму типу?
Ведь нет ничего необычного в этих явлениях:
- надрывный плач;
- неспокойный сон;
- вздрагивания;
- отказ от груди;
- колики;
- гипертонус;
- срыгивания;
- запоры.
Считается, что все родители новорожденных в большей или меньшей степени с такими вещами сталкиваются по причине незрелой нервной, пищеварительной и других систем ребенка.
Редко кто задумывается, но проблемы со здоровьем в молодом и среднем возрасте тоже проистекают от родовой травмы. Хроническая усталость, перепады давления, головные боли, недуги нервной системы, болезненность спины, неконтролируемый плач – как минимум этих проблем можно было избежать, если бы не родовая травма.
А не от образа жизни ли эти недуги? Отчасти верно. Но проблемы образа жизни возникают, как это ни парадоксально, вследствие осложненного рождения. Пациент не перерос эти травмы.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Краснуха у беременных |
| Криминальный аборт |
| Кровоизлияние в мозг при родовой травме |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Токсоплазмоз у беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |







