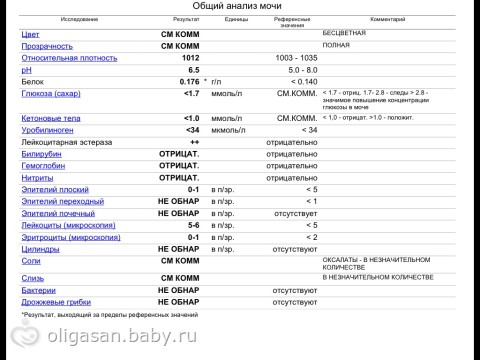
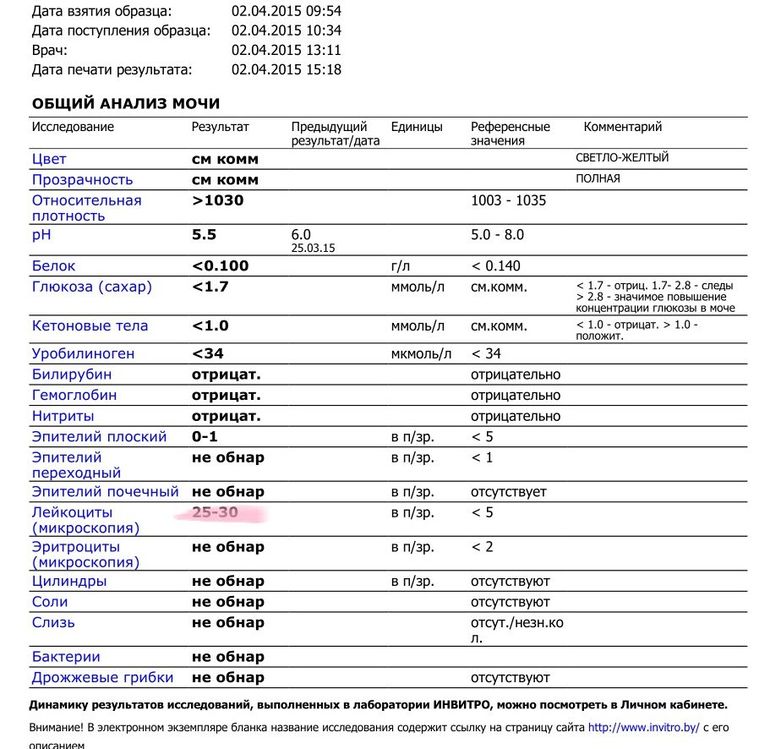
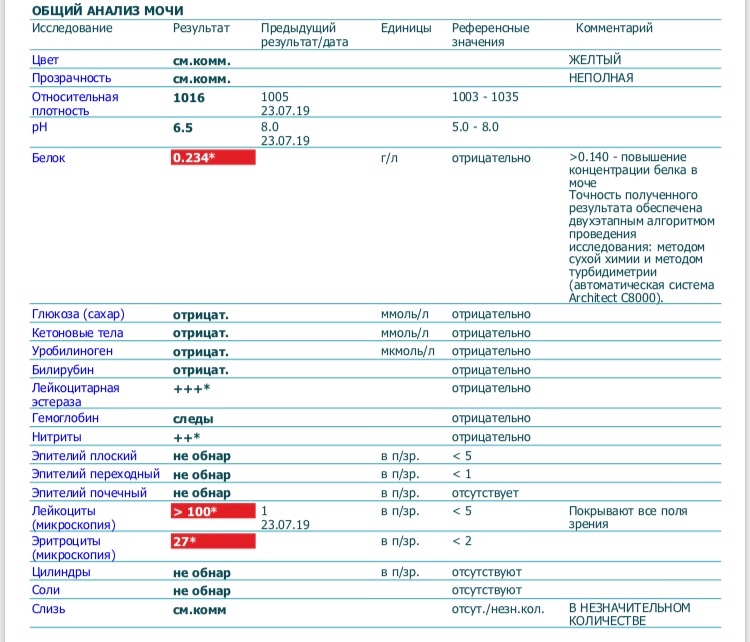
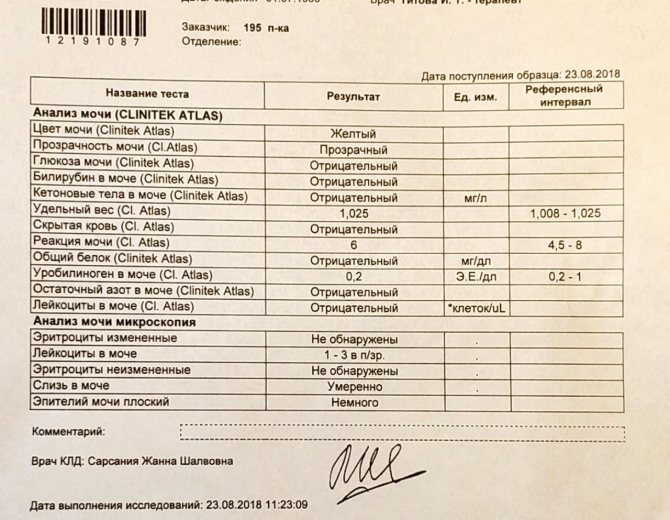
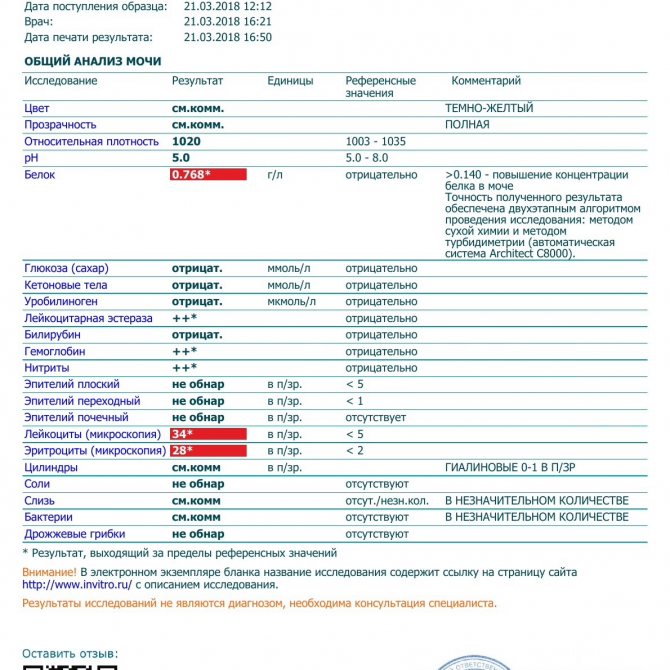
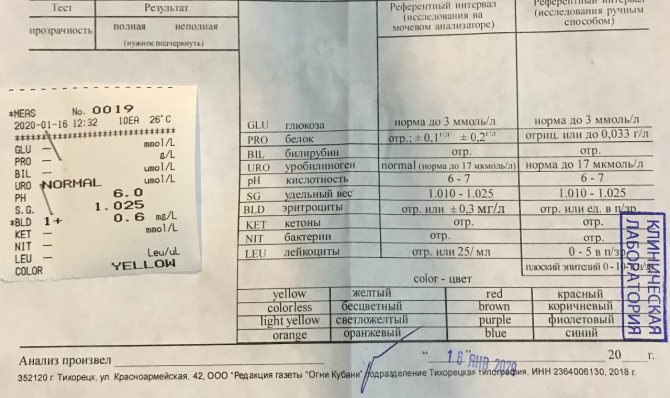
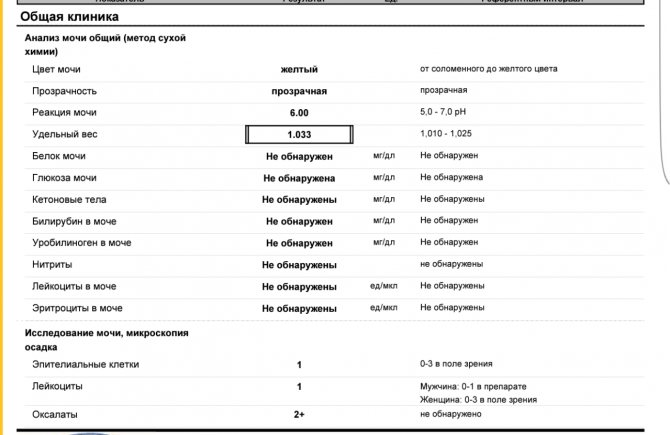
Физиологический лейкоцитоз
Особенности физиологического лейкоцитоза
Не зря врачи говорят о том, что перед сдачей любого анализа необходимо подготовится. А все потому, что есть ряд факторов, которые могут повлиять на содержание лейкоцитов в крови. И в случае, если анализы были собраны неправильно, или человек никак ни не подготовился, не соблюдал рекомендации специалистов, они могут быть ложными.
Очень часто у новорожденных обнаруживается физиологический лейкоцитоз, который появляется из-за воздействия на организм физиологических раздражителей.
Он может быть в следующих случаях:
- Спустя два дня после рождения. Почему-то именно этот день считается критическим.
- В середине беременности, а именно на пятом или шестом месяце.
- Через два часа после приема пищи. А так как маленькие дети едят часто, то этот фактор по большей части и оказывает влияние.
- На вторую неделю после родов.
- При сильном возбуждении. В случае с маленькими детками, это может быть плач
- При сильном физическом напряжении, кода ребенок быстро двигает ручками и ножками.
После того, как физиологический фактор убирается, лейкоциты, их содержание, восстанавливаются.
Внешняя симптоматика
Вызвать беспокойство у родителей должна определенная симптоматика:
- Слишком частое либо наоборот затруднительное мочеиспускание.
- Малыш, постоянно обеспокоен перед процессом опорожнения, по причине режущих болевых ощущений.
- Заметно изменился окрас мочи в более темную сторону.
- Моча имеет мутный цвет, по истечению времени может образовывать хлопья либо же выпадать в осадок.
- У грудничка может внезапно повышается температура тела.
 В определенных ситуациях, у грудничка могут возникать болевые ощущения в области живота. Также может открываться рвота либо беспокоить тошнота. В таких ситуациях, необходимо осуществить проверку, нет ли у крохи кандидоза стоматита. Постоянные капризы могут являться причиной внутричерепного давления, которое достаточно сложно сначала обнаружить.
В определенных ситуациях, у грудничка могут возникать болевые ощущения в области живота. Также может открываться рвота либо беспокоить тошнота. В таких ситуациях, необходимо осуществить проверку, нет ли у крохи кандидоза стоматита. Постоянные капризы могут являться причиной внутричерепного давления, которое достаточно сложно сначала обнаружить.
Болевые ощущения в области живота могут быть спровоцированы при диатезе либо дисбактериозе. Если у грудничка бактериальная инфекция, то симптоматика может вообще отсутствовать. Кроха не ощущает дискомфорта, в данной ситуации, дабы обнаружить патологию необходимо сдать анализ мочи.
Лейкоциты в моче при аппендиците
Помимо распространенных причин повышенного количества лейкоцитов в моче, таких как инфекции и воспаления мочевыводящих путей, существуют и другие причины, не связанные с почками или мочевыводящими путями.
Это:
- физические нагрузки;
- высокая температура;
- обезвоживание;
- катетер, введенный в мочевой пузырь;
- воспаление пищеварительной и репродуктивной систем.
Высокая температура
Также это может быть аппендицит. Однако лейкоцитурия в этом случае не является основным и характерным симптомом. Появление аппендицита предвещает сильную боль в области пупка. Иногда это состояние сопровождается чувством тошноты, рвотой. Характерной особенностью аппендицита является то, что боль из области пупка перемещается в сторону правой подвздошной ямки. Пациент испытывает особенно сильную боль при растяжении согнутой правой ноги.
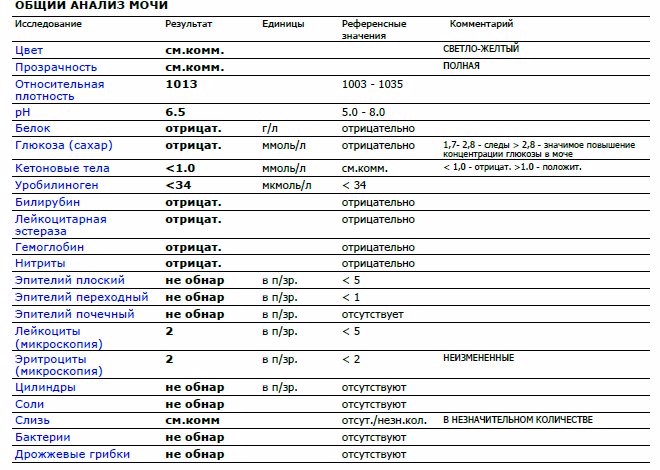
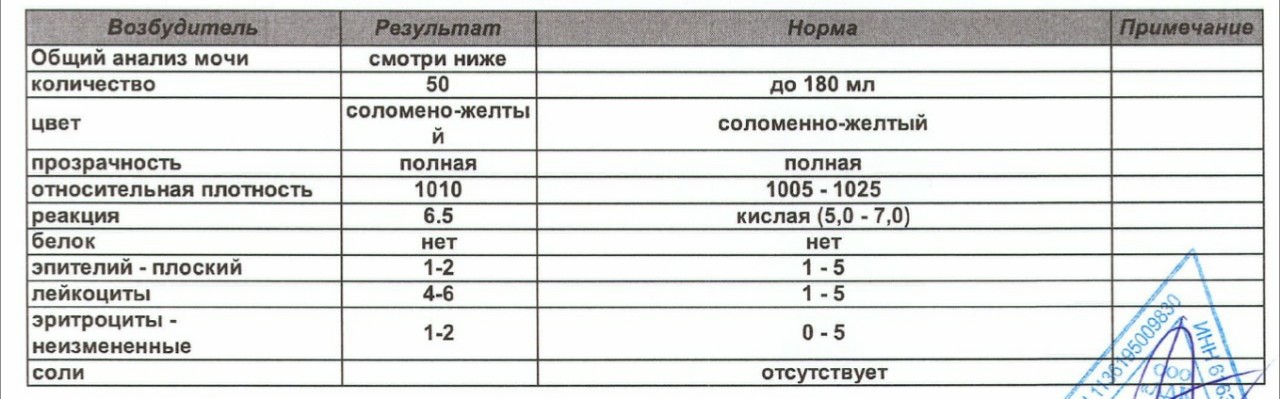
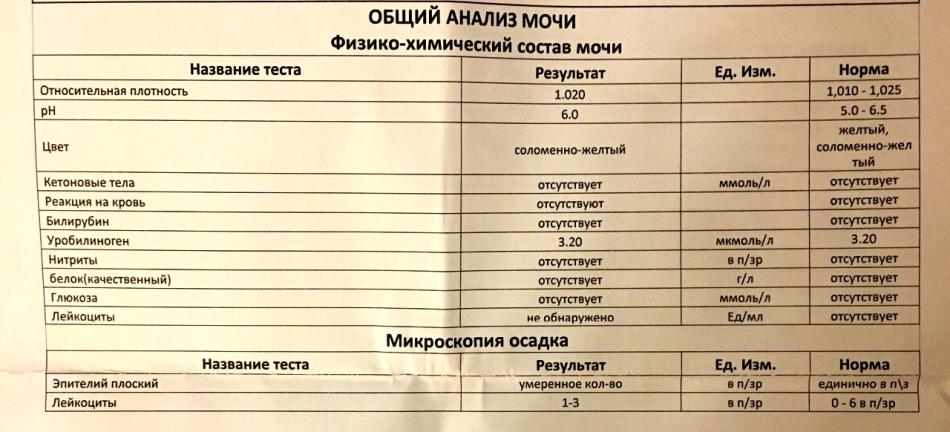
Расшифровка: нормы и отклонения
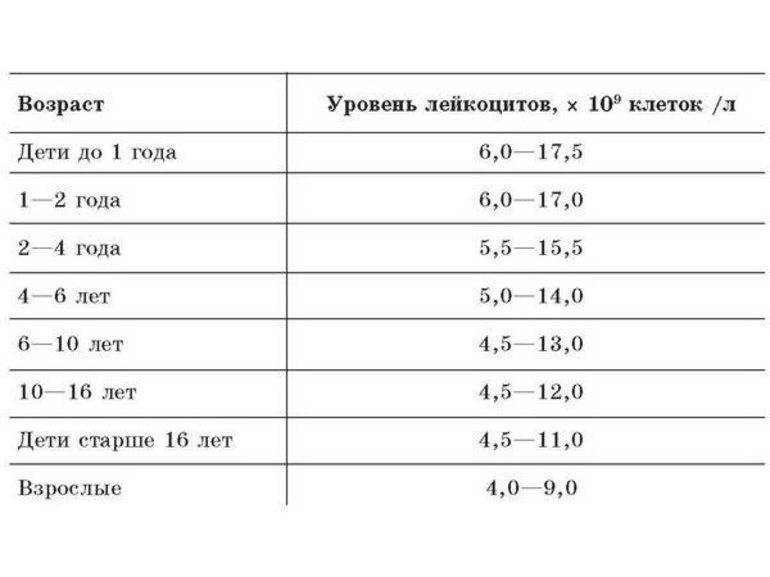
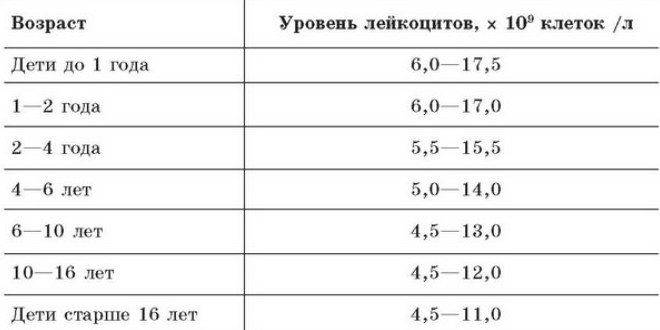
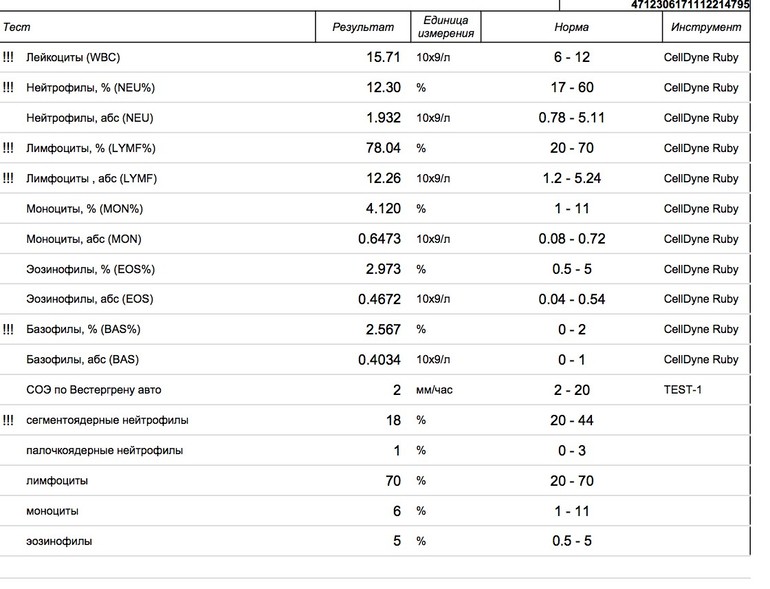
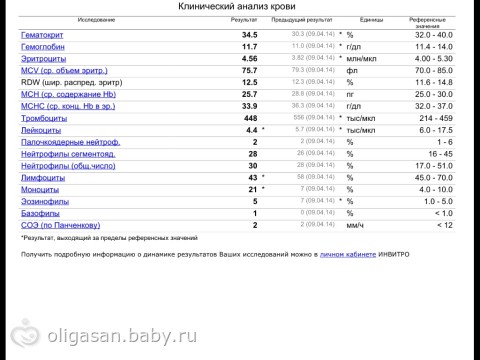
Расшифровка анализа крови, норма лейкоцитов
Если роды прошли хорошо, и не было никаких повреждений (или вероятности занесения инфекции), то, скорее всего лейкоциты у новорожденного будут в норме.
Нормальными для новорожденного ребенка считаются лейкоциты в крови на уровне от 9 до 30, что намного выше, чем у взрослого человека.
Если же говорить об отклонениях, то все, что выше 30 будет считаться повышенным, а все, что ниже 9 – пониженным
Но если с пониженным содержанием лейкоцитов врачи сталкиваются редко, так как это особо не влияет на состояние малыша, то вот на повышенное их содержание обращается особое внимание, а все потому, что это самый главный сигнал развития либо воспалительных процессов, либо травмы
Каждый день отмечается уменьшение
Но вот если этого не случилось, то педиатры обратят внимание и начнут предпринимать действия по поиску проблемы
Больше информации о лейкоцитах можно узнать из видео.
Как уже было сказано выше, сразу после рождения уровень лейкоцитов в крови у новорожденного итак высокий. Но с каждым днем он уменьшается. И примерно через две или три недели придет в норму. Если же этого не случилось, то значит организм малыша борется с инфекцией или с воспалительным процессом.
Повышенный уровень лейкоцитов в крови у новорожденного может указывать на:
- Травму, что очень часто случается во время родов. Не все акушеры-гинекологи могут заметить микротравму, особенно если роды прошли хорошо.
- Болезни, которые начинают проявлять себя не сразу после рождения.
- Кровопотери, особенно когда роды прошли тяжело, или ребенку пришлось сделать экстренную операцию.
- Инфекции, которые могли попасть в организм малыша в процессе родов или же потом, из-за несоблюдения стерильных условий.
Исходя из этих проблем, врачи должны будут провести все необходимые анализы и обследования, чтобы точно установить причину повышения лейкоцитов, и начать лечить малыша.
Причины повышения лейкоцитов
Основные причины увеличение уровня лейкоцитов в крови
На самом деле, причин, почему в крови у малыша могут быть обнаружены повышенные лейкоциты, несколько, а именно:
- Перерастание лейкоцитов в крови.
- Повышенная вязкость крови, когда ей тяжело течь по кровеносным сосудам и венам, в результате чего ухудшается и общее состояние малыша.
- Болезни матери во время беременности, особенно если она не лечилась должным образом. Часто повышенный уровень лейкоцитов у новорожденного может долго сохраняться из-за банальной простуды перед самыми родами.
- Усиленное образование кровяных телец в костном мозге.
В зависимости от того, что послужило причиной увеличения лейкоцитов, будет и зависеть дальнейшее лечение.
Подготовка к процедуре — основные правила сбора
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).
Как проводится суточный сбор мочи на лейкоциты
Процесс немного отличается от ежедневного сбора мочи. Перед началом суточного сбора мочи нужно подготовить специальную емкость объемом 2–3 литра со шкалой, позволяющей точно считывать объем, и одноразовую емкость, в которой собирается тестовый образец мочи.
Сбор мочи проводится в течение 24 часов. При этом первая утренняя моча отправляется в туалет – она не подходит для теста. Отсчет начинаем со второго опорожнения мочевого пузыря. Каждое опорожнение мочевого пузыря должно производиться в специальную стерильную емкость. Последней взятой пробой должна быть моча на следующее утро. После завершения сбора запишите, сколько миллилитров всего было собрано.
Затем нужно все перемешать и отлить в отдельную емкость примерно 50-100 мл мочи. Этот образец доставляется в лабораторию с описанием объема собранной мочи, времени начала и окончания сбора. Во время сбора контейнер с мочой следует хранить в прохладном и темном месте (в холодильнике).
Как подготовиться и правильно собрать мочу на анализ
Чтобы анализ мочи у ребенка показал достоверные результаты, к нему необходимо подготовиться. Для этого нужно пройти следующие этапы:
- за 3 дня придерживаются диеты без употребления жирной, острой, жареной, копченой, соленой пищи;
- отменяют все лекарственные средства, без которых не ухудшается самочувствие пациента;
- нельзя применять местные лекарства, предназначенные для мочеполовой системы за сутки до анализа.
Анализ мочи сдают утром, сразу после ночного сна. Ребенок опорожняется в стерильную емкость. Она бывает 2 видов:
- пакетик для сбора биологической жидкости у новорожденного ребенка;
- контейнеры для детей, взрослых.
Запрещено применять бутылки, банки, горшки, другие емкости, которые не были стерилизованы. Лучше покупать контейнер в аптеке, он специально предназначен для этих целей.
Если ребенок достаточно взрослый, проблем со сбором мочи не возникнет. Многие родители не знают, как собирать мочу в мочеприемник у детей до 1 года. Все осуществляется по следующему плану:
- на пакетике есть липучки, которые прикрепляются на мягкие ткани вокруг наружных половых органов;
- дожидаются, когда ребенок опорожниться в емкость;
- снимают пакетик, переливают жидкость в стерильный контейнер, чтобы ее было удобнее перемещать в лабораторию.
После сбора мочи у ребенка необходимо:
- сдать мочу в лабораторию сразу после сбора, результаты получатся более достоверными;
- если нет возможности мгновенной транспортировки, жидкость хранят на дверце холодильника не более 2-3 часов, запрещено использовать морозильную камеру.
Если действия выполнены правильно, это предотвращает риск ошибки со стороны пациента.
Как верно собрать материал
В нынешнее время молодые мамочки начинают паниковать в момент, когда медики говорят собрать материал для исследования. Как правило, большинство используют подгузники. Есть выход с положения, в аптеках можно приобрести специальные мочеприемники помогающие собрать мочу у грудничка. Данное приспособление имеет вид небольшого пакетика, который изготавливается из плотного полиэтилена. Вокруг данного средства находятся специальные липкие полоски.
При обнаружении повышенного количества лейкоцитов, медики могут настоять на повторном анализе. Повторный анализ необходимо при таких ситуациях:
- Уровень лейкоцитов может быть повышен на протяжении определенного времени, особенно если недавно кроха перенес простуду.
- Не стоит откидывать факт – допущения ошибок.
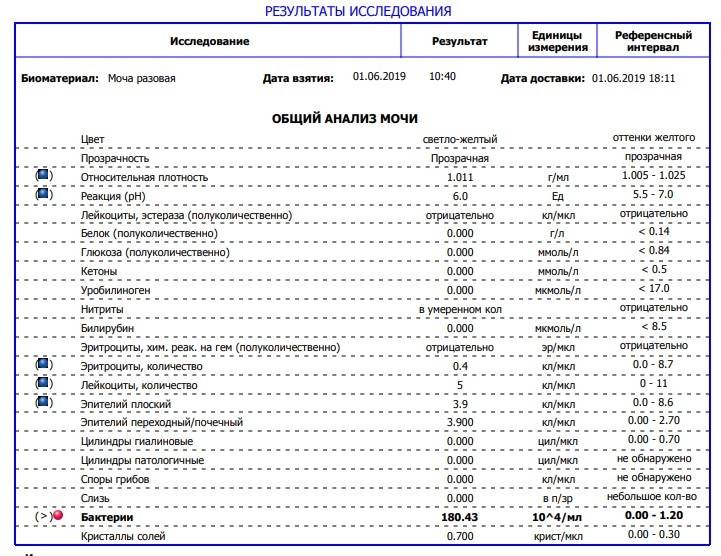
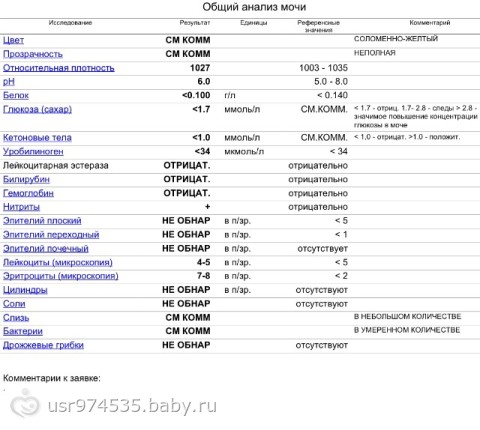
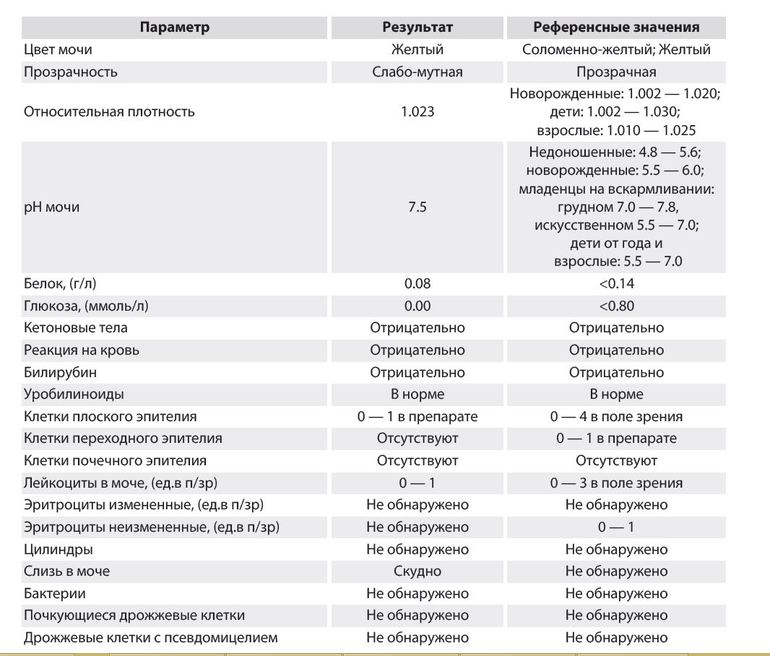
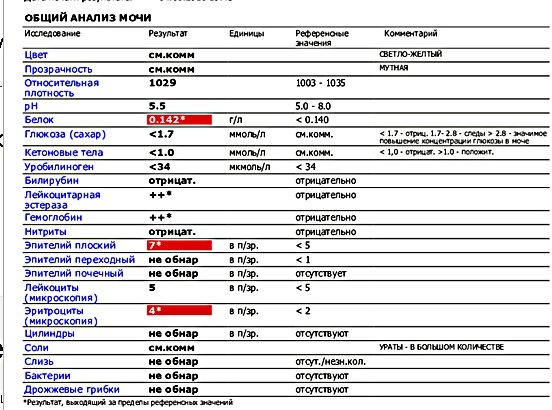
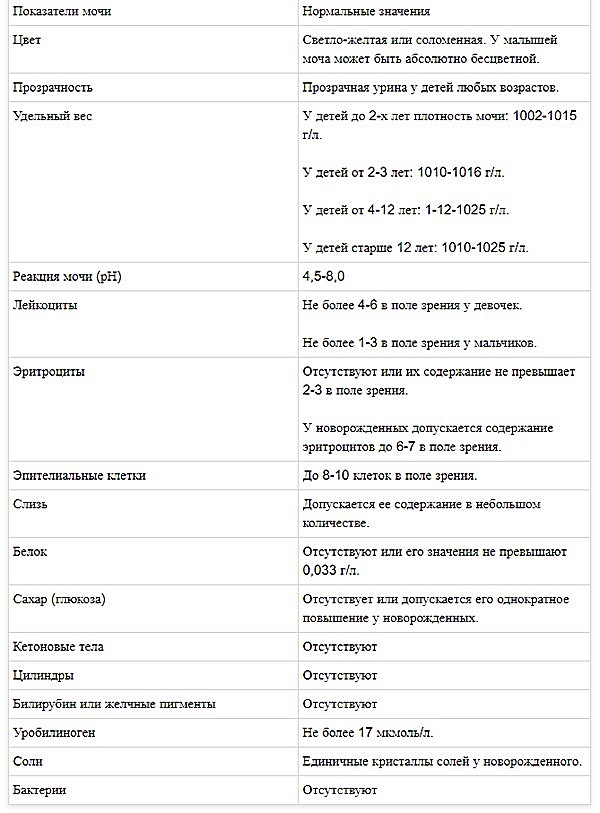
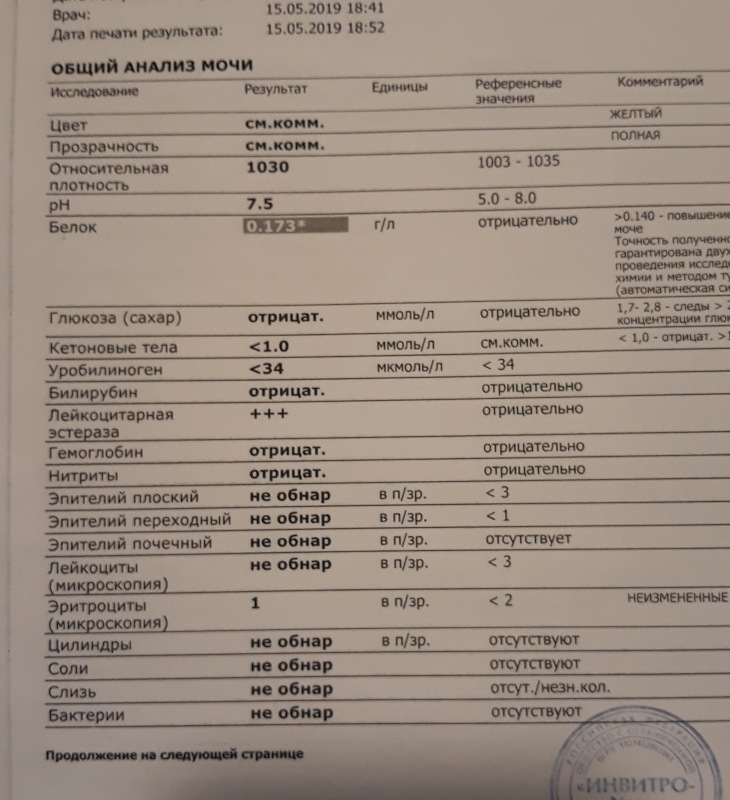
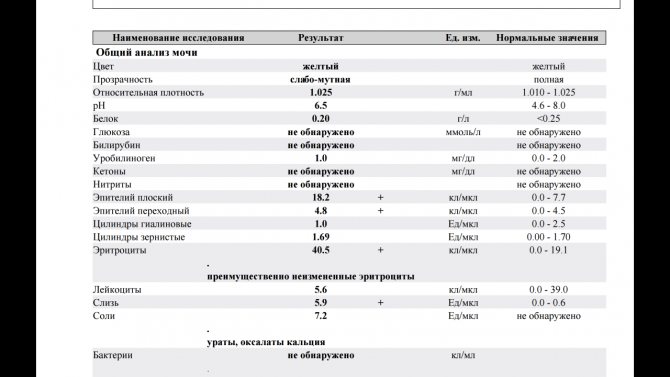
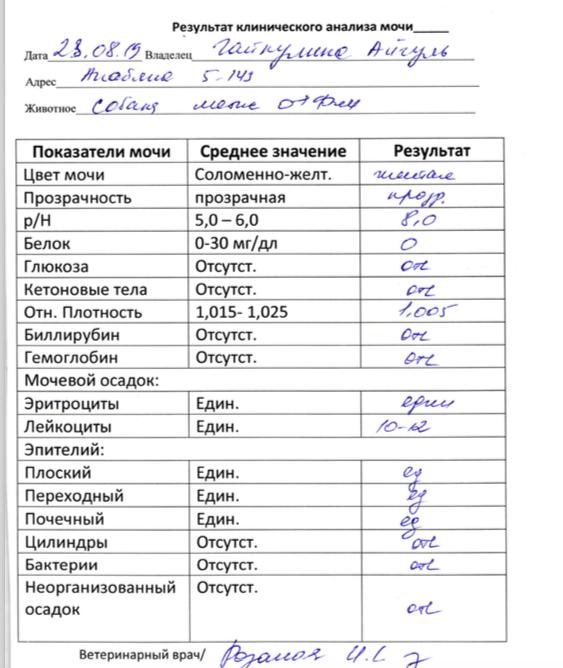
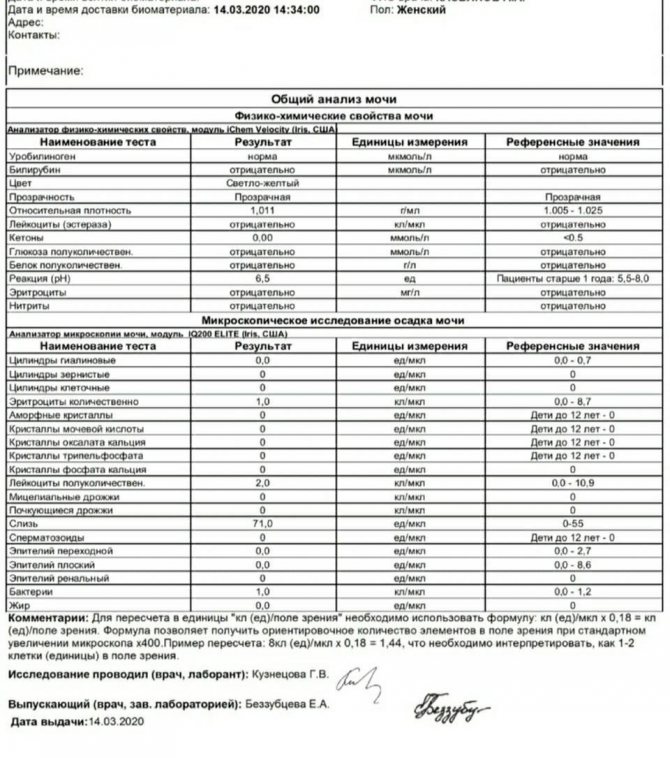
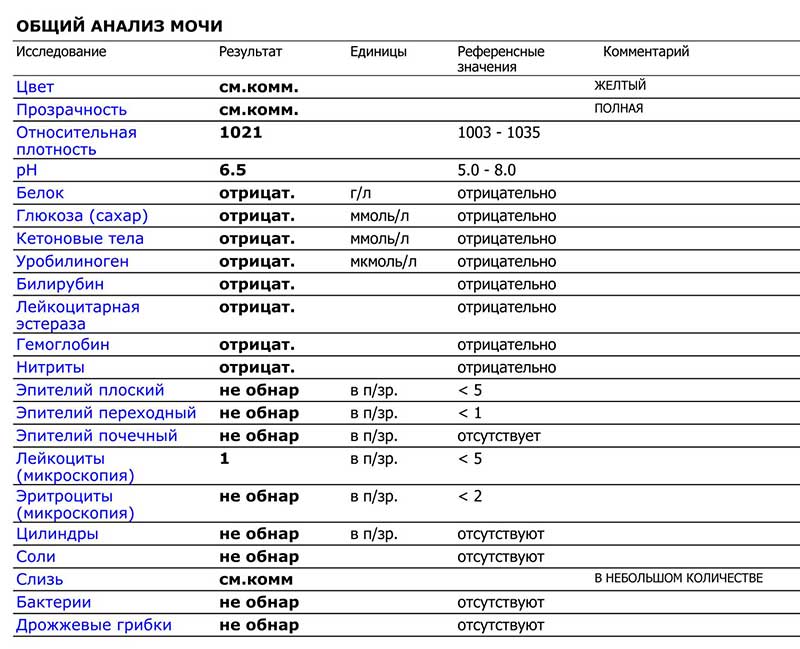
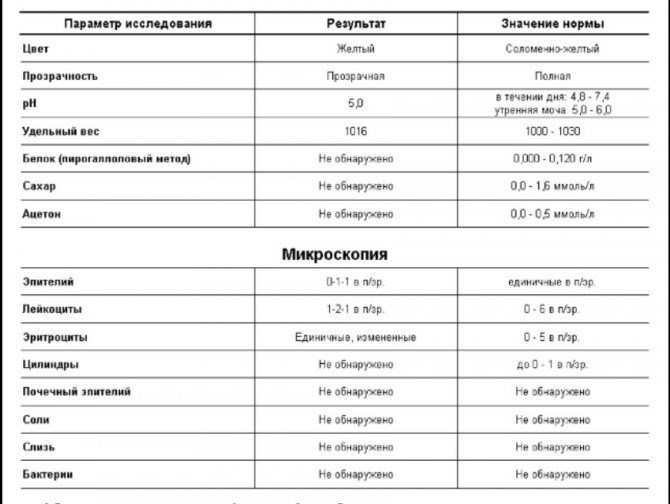
Как расшифровать результаты
Оценивать лейкограмму должен врач, сопоставляя ее данные с имеющимися у ребенка симптомами и другими обследованиями.
Незначительные отклонения
Соотношение лейкоцитов может меняться незначительно вследствие:
- Психоэмоциональной нагрузки.
- Физической нагрузки.
- Приема пищи перед сдачей крови.
- Приема некоторых медикаментов.

Изменение числа нейтрофилов
Если нейтрофилы по сравнению с другими лейкоцитами повышены, это называют нейтрофилезом, а снижение числа таких клеток называется нейтропенией. Основными причинами таких изменений являются:
Выше нормы | Ниже нормы |
Бактериальная инфекция | Краснуха, гепатит, ветряная оспа, грипп |
Заражение грибками, простейшими и некоторыми вирусами | Поражение костного мозга при химио- или радиотерапии |
Воспалительный процесс (дерматит, артрит, ревматизм, и др.) | Гиперфункция селезенки |
Опухоль | Анемия |
Отравление | Лейкоз и другие новообразования |
Сахарный диабет | Цитостатики и другие медикаментозные средства |
Некоторые лекарства | Анафилаксия |
Послеоперационный период | Врожденные патологии |
Сепсис | Тиреотоксикоз |
Кровопотеря | В12-дефицитная анемия |
Сдвиг влево
Таким словосочетанием описывают увеличение в лейкограмме числа палочкоядерных нейтрофилов, а также появление юных форм. Подобная картина встречается при гнойных процессах, ожогах, интоксикациях, лейкозах, обширных кровотечениях или гемолитической анемии. Небольшое смещение влево бывает при стрессе и высокой физической активности.
Сдвиг вправо
Так называют уменьшение в крови количества «палочек» и повышенное процентное содержание сегментоядерных форм. Подобные результаты анализа встречаются реже сдвига влево и могут указывать на полицитемию, анемию, лейкоз, переливание крови, острое кровотечение и другие патологии.

Изменение числа базофилов
Увеличенное количество таких лейкоцитов наблюдают при хронических заболеваниях, например, язвенном колите, гипотиреозе, нефрозе, хроническом лейкозе. Также повышенные базофилы характерны для аллергии, ветряной оспы, гемолитической анемии, состояния после удаления селезенки или после лечения гормональными средствами.
Изменение числа лимфоцитов
Если такие клетки определяют в превышающем норму количестве, это называют лимфоцитозом. Недостаток такого вида лейкоцитов в крови является лимфоцитопенией. Наиболее часто такие состояния обусловлены такими проблемами:
Выше нормы | Ниже нормы |
Вирусные инфекции (ОРВИ, гепатит, мононуклеоз, коклюш, ВИЧ и другие) | Иммунодефицит (как приобретенный, так и врожденный) |
Рак крови | Апластическая анемия |
Отравления | Системные заболевания |
Прием некоторых медикаментов | Туберкулез |
Удаление селезенки | Лимфома или лимфогранулематоз |
Лучевая болезнь | |
Почечная недостаточность |
Изменение числа эозинофилов
Повышенное количество таких клеток называют эозинофилией и диагностируют при:
- Глистных инвазиях.
- Заражении простейшими.
- Аллергических реакциях.
- Лейкозе.
- Скарлатине и ревматизме.
- Малярии.
- Мононуклеозе.
- Обширных ожогах.
- Острых бактериальных инфекциях.
Уменьшение процента эозинофилов, которое носит название «эозинопения», встречается у детей очень редко и может быть обусловлено воспалительным процессом в начальной стадии или тяжелой гнойной инфекцией. Также число этих белых клеток понижается вследствие лечения глюкокортикоидами или отравления тяжелыми металлами.
Изменение числа моноцитов
Превышение нормы таких клеток называют моноцитозом и определяют при:
- Мононуклеозе.
- Туберкулезе.
- Аутоиммунных болезнях.
- Лейкозе и других видах рака.
- Ревматизме.
- Язвенном колите.
- Паразитарных болезнях.
Снижение уровня моноцитов (моноцитопения) характерно для послеоперационного периода, истощения организма, сепсиса или употребления стероидов. Также число моноцитов бывает пониженным после химиотерапии или воздействия радиации.
Лейкоциты мочи и лекарственный ответ
Некоторые лекарства могут также вызывать увеличение количества лейкоцитов в моче. Наиболее частыми причинами изменения количества лейкоцитов являются препараты некоторых классов, применяемые при высоком кровяном давлении и сердечных заболеваниях. В основном это ингибиторы ангиотензинпревращающего фермента.
Изменения также могут быть вызваны антибиотиками, которые обладают очень широким спектром действия. Среди них особенно сильны следующие:
- аминогликозиды;
- цефалоспорины;
- сульфаниламиды.
Также могут способствовать увеличению количества лейкоцитов в моче противотуберкулезные препараты.
Кроме того, количество лейкоцитов в моче повышают такие препараты, как:
- диуретики;
- циклофосфамид, препарат, применяемый при онкологических заболеваниях;
- нестероидные противовоспалительные препараты;
- фенацетин;
- соли лития;
- азатиоприн, который в основном используется после трансплантации.
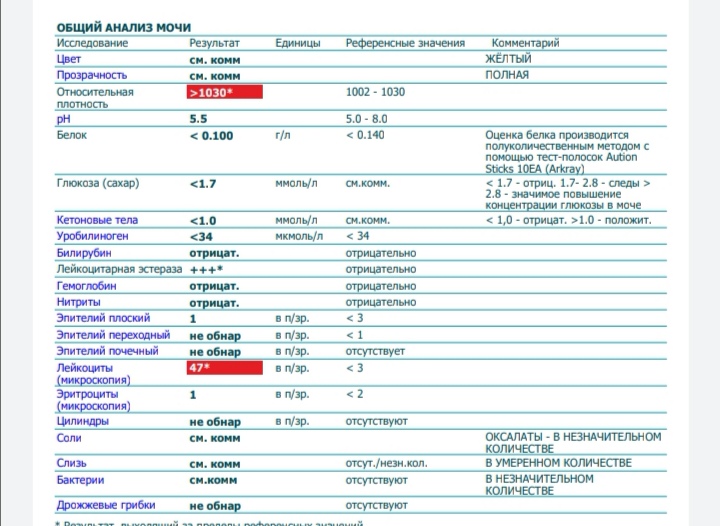
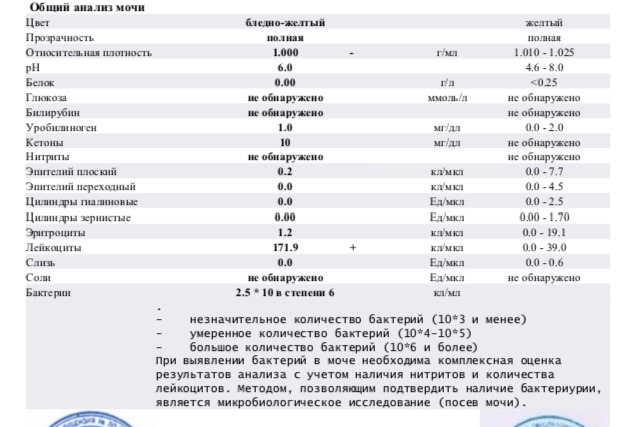
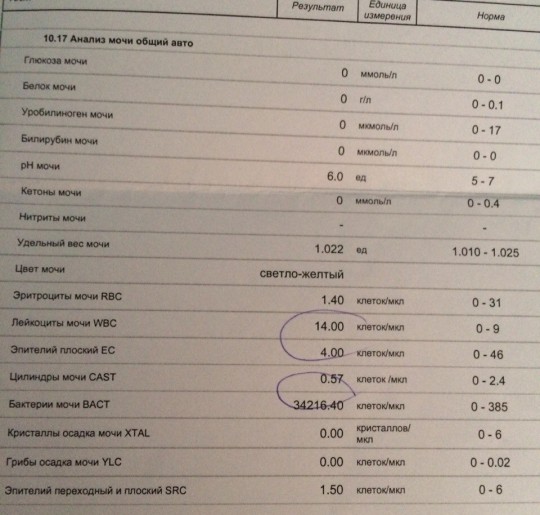
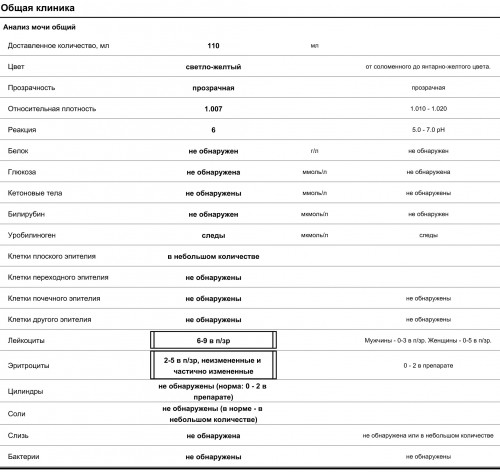
Причины лейкоцитурии
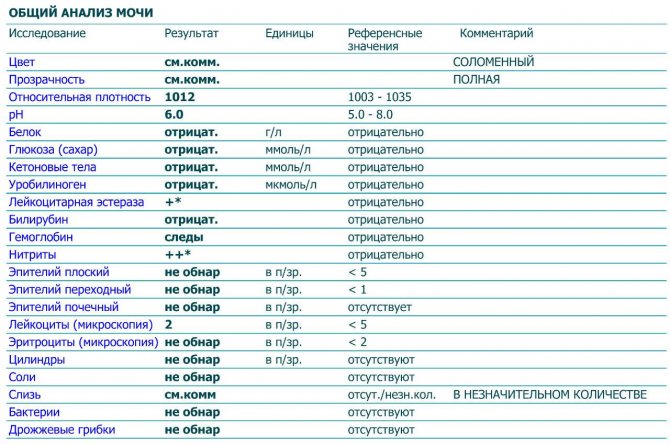
Наличие большого количества лейкоцитов в моче
называется лейкоцитурией. Есть несколько форм лейкоцитурии:
- истинная — когда поражена
мочеполовая система; - ложная — когда воспаляются другие
органы, например, кишечник, аппендикс.
По выраженности лейкоцитурии различают:
- легкая — до 40 единиц;
- умеренная — до 60 единиц;
- лейкоцитурия сплошь — WBC не
поддаются подсчету, такое состояние еще называют пиурией, “гнойной мочой”.
Причинами лейкоцитурии являются некоторые
физиологические факторы, но чаще это инфекционно-воспалительные заболевания.
Физиологические факторы появления лейкоцитов в моче
Физиологическая лейкоцитурия встречается
редко. К ее причинам можно отнести недостаточную гигиену при сборе биоматериала,
загрязнение емкости. Физиологическое превышение нормы наблюдается у беременных
женщин, детей до пяти лет. Легкая лейкоцитурия возможна у женщин во время
менструации. После родов также наблюдается кратковременная лейкоцитурия,
связанная с реактивным воспалением. Физиологическая причина роста лейкоцитов в
моче у мужчин — только недостаточная гигиена.
Патологические причины
Патологических причин роста лейкоцитов в общем анализе мочи больше. Это различные инфекционно-воспалительные заболевания мочеполовой системы, а иногда и других органов:
- цистит;
- пиелонефрит;
- уретрит;
- половые инфекции;
- аппендицит.
По характеру анализа мочи можно предварительно судить о диагнозе. Так, лейкоциты сплошь обнаруживаются в моче при острой гонорее или хламидиозе, неспецифическом уретрите. Выявление эритроцитов и лейкоцитов указывает на гломерулонефрит.
Если повышены лейкоциты и есть белок в моче,
это говорит о гломерулонефрите, хламидиозе. У беременных женщин это
неблагоприятный признак, указывающий на развитие тяжелого гестоза,
преэклампсии.
Инфекции нижних мочевых путей
Мочеполовые инфекции преимущественно поражают
уретру, влагалище у женщин. Специфические инфекции:
- хламидиоз;
- гонорея;
- сифилис;
- трихомониаз;
- микоплазмоз.
Неспецифическая флора — это стафилококки,
кишечная палочка, гарднереллы. Они присутствуют на слизистых оболочках у
здоровых людей, но при определенных условиях могут активно размножаться. Тогда
развивается воспаление. Об этих инфекциях можно судить по повышенному
содержанию лейкоцитов в моче, дискомфорту и жжению при мочеиспускании, наличии
обильных выделений.
Сочетание белка и лейкоцитов в моче — не
характерный симптом инфекционных воспалений. Много белка наблюдается при остром
процессе, вызванном бактериальной флорой.
У девочек до пяти лет увеличение лейкоцитов бывает связано с энтеробиозом. Это паразитоз, вызванный острицами. Черви переползают из прямой кишки во влагалище, вызывая воспаление.
Поражение верхних отделов
мочевого тракта
К верхним отделам мочеполового тракта относятся мочевой пузырь и почки. При воспалении этих органов в моче не так много лейкоцитов, как при воспалении уретры. Болезни, сопровождающиеся высоким уровнем лейкоцитов в моче:
- пиелонефрит;
- гломерулонефрит;
- цистит.
Самое высокое содержание лейкоцитов в общем анализе мочи среди данных патологий характерно для пиелонефрита. Это чаще всего бактериальное воспаление, проявляющееся высокой температурой, недомоганием, болями в пояснице.
При гломерулонефрите в моче преобладают эритроциты,
белок. Для болезни не характерно выраженное недомогание, повышение температуры.
При цистите обнаруживаются WBC и бактерии. Характерные симптомы — боль в низу
живота, частые мочеиспускания, недомогание.
Мочекаменная болезнь
Это образование солевых камней в почках или мочевом пузыре. Камни имеют острые края, которые повреждают слизистую, вызывая воспаление. Общий анализ мочи редко выявляет лейкоцитурию на фоне мочекаменной болезни. Для диагностики используют анализ мочи по Нечипоренко. Чтобы определить положение камней, проводят ультразвуковое исследование.
Злокачественные опухоли
Злокачественные опухоли, разрастаясь,
повреждают слизистую оболочку. Это приводит к развитию реактивного воспаления.
В анализе мочи обнаруживаются бактерии, лейкоциты, эритроциты. Опухоли
образуются в мочевом пузыре, почках, уретре.
Длительная задержка
мочеиспускания
Застой мочи создает благоприятную среду для размножения микроорганизмов. Задержка мочи возникает при:
- наличии препятствия оттоку —
камень, опухоль; - повреждение нервов, отвечающих за
акт мочеиспускания.
У мужчин лейкоциты в моче могут быть повышены
из-за хронического простатита или аденомы простаты — доброкачественной опухоли
предстательной железы.
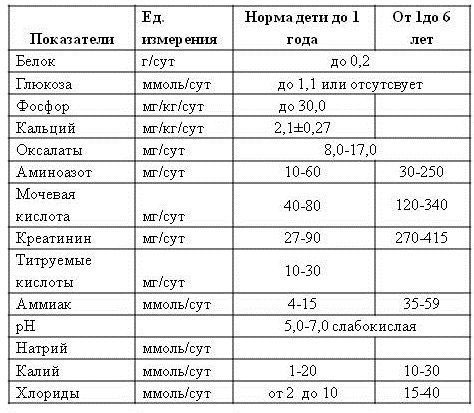
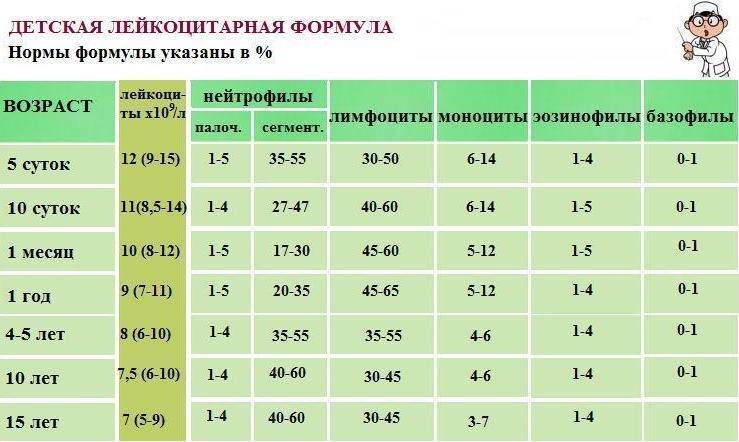
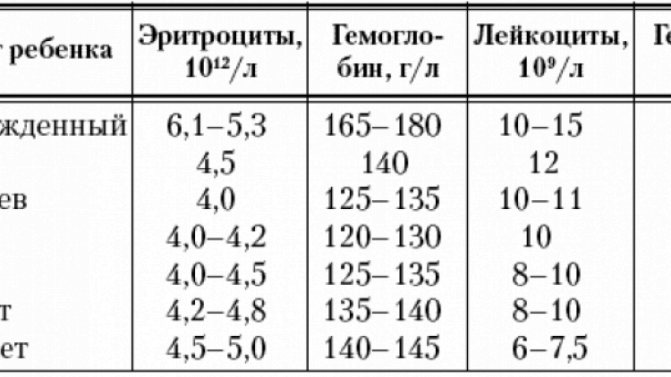
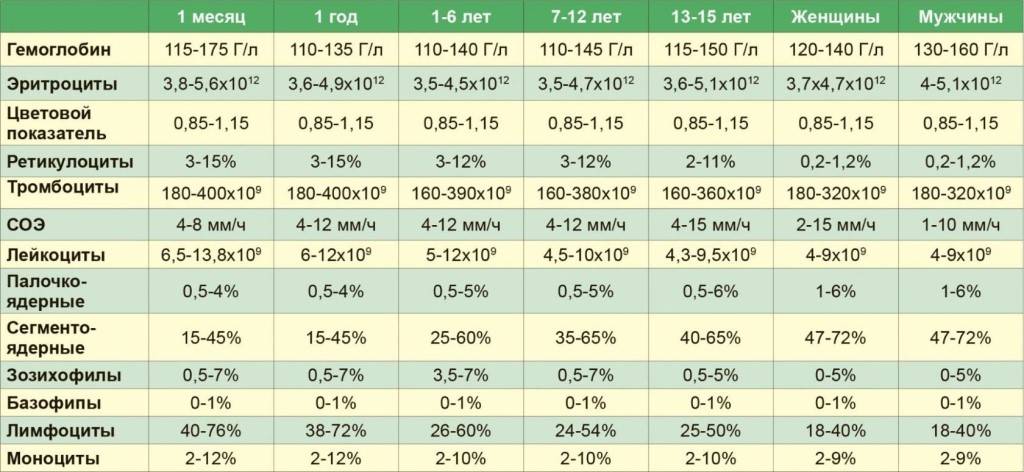
Показатель лейкоцитов у детей.
1-3 дня – лейкоциты 32*109
10 суток – 8-14 *109
1 Месяц – 8-12 *109
1 год – 7-11 *109
4-5 лет – 6-10 *109
10 лет – 6-10 *109
15 лет – 5-9 *109
Если в анализе есть данные о повышенном уровне лейкоцитов, то возможны 2 варианта:
1 вариант – так называемый физиологический лейкоцитоз. В этом случае ничего страшного с вашим организмом не происходит.
- Анализ сдан на сытый желудок;
- Занимались спортом или у ребенка были физические нагрузки;
- Нервное перенапряжение ребенка;
- Переохлаждение или перегрев.
Если нет, то у вас второй вариант – патологический лейкоцитоз. Это серьёзная проблема, требующая выяснения причины. Помимо изменения показателей уровня лейкоцитов в крови у ребенка необходимо смотреть внешние проявления заболевания, а так же другие показатели анализа крови.
- Острые инфекционные заболевания: ОРВИ, грипп, ОРЗ. Признаками заболевания являются чихание, першение в горле, насморк, повышение температуры тела. При этих симптомах в анализе крови из пальца в общем или полном, будут снижены лейкоциты в крови у ребенка, но если есть присоединения вторичной бактериальной инфекции, что часто бывает, тогда картина крови будет другая: лейкоциты будут повышены и РОЭ будет повышено. Этот анализ поможет в дальнейшем лечении противовирусными препаратами либо антибактериальными.
- Инфекционное заболевание нижних дыхательных путей. Например, пневмония или бронхит. Возможны, если ребенок много кашляет и у него повышена температура. Также признаками инфекционного. заболеваний нижних дыхательных путей являются: понижение гемоглобина (норма 120г/л), если бактериальная инфекция, то лейкоциты сильно повышены, а если вирусная, то понижены. При бактериальном заражении появляется большое количество палочкоядерных нейтрофилов и миелоцитов, а при вирусном заражении наоборот, РОЭ значительно повышено.
Норма палочкоядерных нейтрофилов 0,5-4%. Моноцитов (6-8%), эозинофилов (3-4%) и базофилов (0-0,5%).
- Причиной повышения лейкоцитов у ребенка может стать аппендицит. Симптомы: помимо изменения в крови существуют и вторичные признаки: повышенная температура тела, тошнота и рвота, запор или понос, боль в нижней правой части живота, вялость, язык влажный, покрытый белым налётом, а затем сухой.
- Операции и травмы, а также послеоперационный период. В этом случае уровень лейкоцитов в крови у ребенка повышается в ответ на повреждения.
- Лейкоз (рак крови). Определить, он это или нет можно по полному анализу крови. Если гемоглобин низкий (20-60г/л, при норме 120г/л), маленькое количество тромбоцитов (в 9 раз меньше нормы –240-400%), ретикулоциты также снижены (менее 0,6-0,8), лимфоциты могут колебаться как ниже нормы, так и выше (24-30%), отсутствуют базофилы (норма 0-0,5%) и эозинофилы (норма 3-4%), так как они не созревают при лейкозе, РОЭ увеличена (при норме до 10мм/час). Для более точной диагностики нужен биохимический анализ крови.
- Гнойные инфекции: гнойная ангина, гнойный фарингит, гнойный отит, гайморит, гнойный менингит также могут быть причиной повышения лейкоцитов у ребенка. Как определить? Итак, если лейкоциты повышены до 32г/л, палочкоядерные нейтрофилы повышены до 11%, гемоглобин снижен до 104г/л, тромбоциты снижены до 130г/л, РОЭ повышено до 24мм/час
- Ревматические заболевания. Количество лейкоцитов увеличивается до 15-20 *109, высокая температура, РОЭ повышена, гемоглобин и эритроциты в пределах нормы или немного снижены, количество тромбоцитов увеличивается в 2 раза (до 800тыс.).
Для выявления того или иного заболевания и для более точной диагностики педиатры смотрят в анализе крови у детей, не только на показатели лейкоцитов, но также и на всю лейкоцитарную формулу крови. Для этого нужно сдать полный анализ крови, а именно на количество клеток-помощников в нейтрализации патогенных частиц: нейтрофилов, лимфоцитов, моноцитов и эозинофилов.