Лечение зуба под коронкой в стоматологии
Терапия бывает двух видов – для «живого» зуба, и в тех случаях, когда пульпа была удалена. Алгоритм лечения в первом случае такой:
- Проводится рентген или томография челюсти, чтобы выяснить причину дискомфорта.
- Ставятся 2-3 обезболивающие инъекции.
- Прямо через коронку просверливается отверстие для прочистки каналов, антисептической обработки и пломбирования.
- Все полости закрываются капитальной пломбой.
- Делается контрольный рентгеновский снимок.
, то ради удобства во время операции стоматолог может срезать верхушечную часть, чтобы потом восстановить ее.
Для депульпированных зубов порядок действий зависит от конкретного случая:
- Коронка вскрывается таким образом, чтобы к корневому каналу удобнее было подобраться, либо снимается окончательно.
- Прочистка может занять несколько посещений – сначала закладывается лекарство с временной пломбой, и шаг повторяется до тех пор, пока воспаление не остановится.
- Если у пациента установлен штифт, то нужно быть готовым к иссечению верхушки корня – апикоэктомии. Процедура неприятная, зато она считается единственным способом обойтись без удаления.
Независимо от причин, лечение зуба под коронкой проходит долго – в лучшем случае неделю, а иногда понадобится больше месяца. Точных прогнозов дать нельзя, но при своевременной терапии вероятность сохранить «живые» зубы максимально долго – около 80%.
Восстановление зубов коронками: до и после
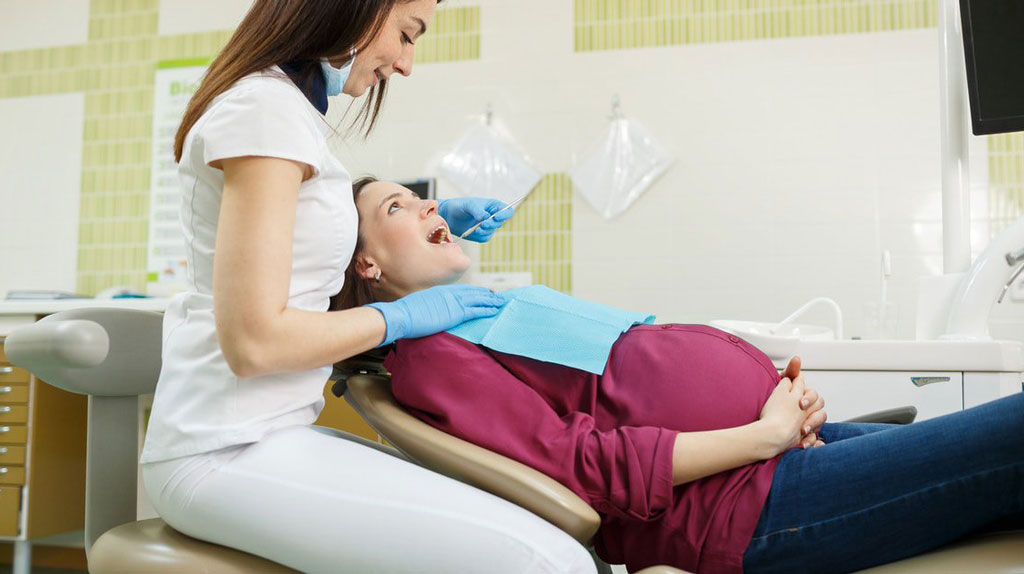
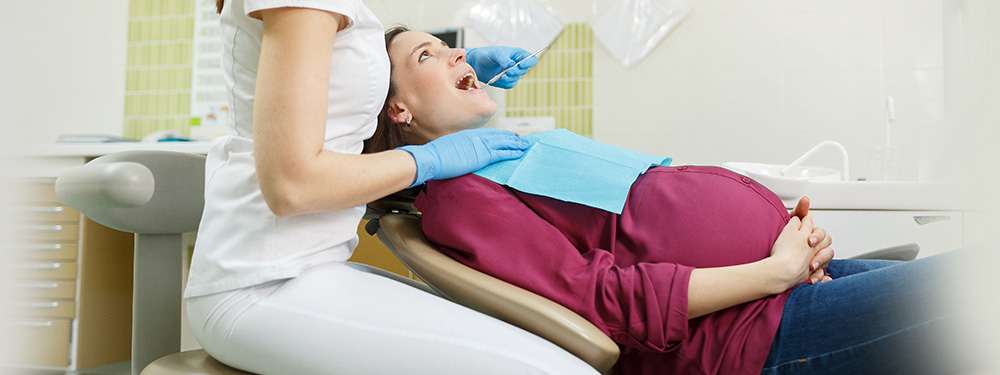
Как лечат зубы во время беременности?
Во время лечения в качестве обезболивания применяются гиппоаллергенные анестетики с наименьшим содержанием адреналина, что абсолютно безвредно для будущей мамы и ее ребенка.
Обратите внимание! На приеме у стоматолога Вам необходимо предоставить исчерпывающую информацию о ходе беременности, о препаратах, которые Вы принимали/принимаете и рассказать о всех проблемах ротовой полости. Во время консультации специалист проведет осмотр полости рта, внимательно выслушает Вас и составит план лечения.
Можно ли делать рентгеновские снимки при беременности?
Во время консультации специалист проведет осмотр полости рта, внимательно выслушает Вас и составит план лечения.
Можно ли делать рентгеновские снимки при беременности?
Рентгеновские снимки разрешено делать только после 12 недели беременности. При необходимости рентгена пациентку укрывают свинцовым покрывалом, определяют экспозицию и делают одновременно все необходимые снимки.
«Подмосковье» оснащено рентген — аппаратом нового поколения с микродозами, которые близки к нормальному радиационному фону.
Сколько стоит лечение зубов во время беременности?
Стоимость лечения зубов зависит от многих факторов. Не зная Ваш диагноз, мы не можем назвать цену лечения. Узнать стоимость Вы можете, посетив клинику. На первой консультации наш стоматолог проведет осмотр ротовой полости, поставит диагноз, распишет лечебный план и назовет точную цену лечения.
Одно, мы можем сказать сразу: цены в «Подмосковье» честные и понятные
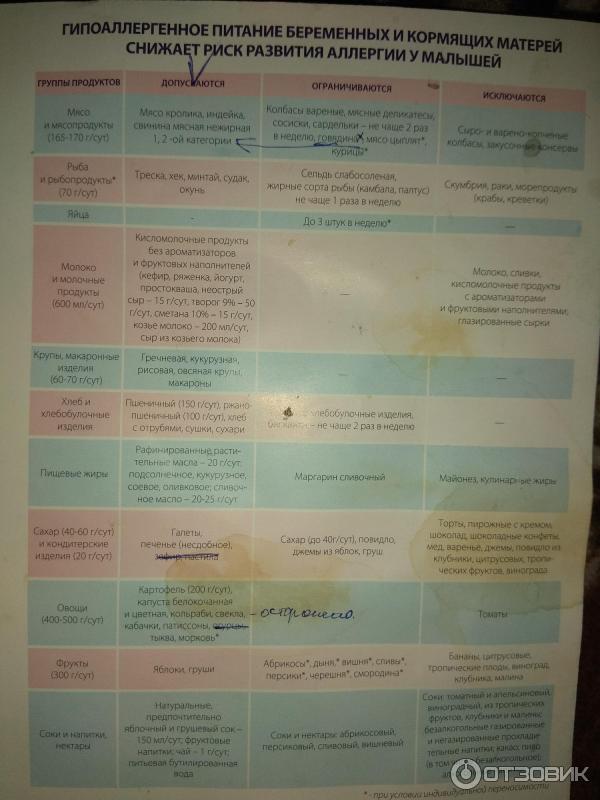
Список разрешенных препаратов
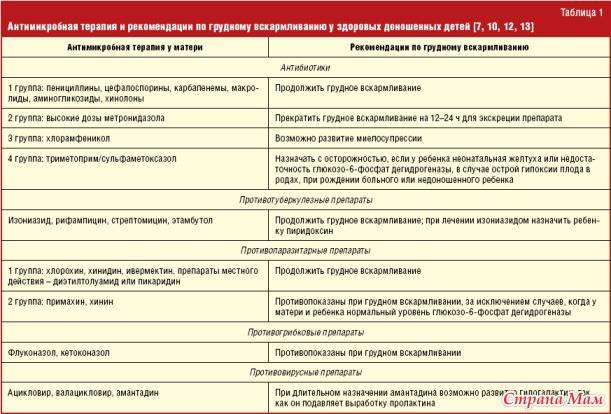
- Препараты, содержащие парацетамол, снижают температуру и болевые ощущения, а также способствуют стиханию воспалительных процессов. Основная часть покидает организм спустя пару часов после приема.
- Препараты на основе ибупрофена работают при зубной боли, неприятных ощущениях в суставах и мышцах. Свечи и таблетки снимают температуру и помогают справиться с симптомами ОРВИ. При применении лекарственных средств в молоко попадает менее одного процента действующего вещества – это совершенно безопасно для младенца.
- Из спазмолитиков, то есть препаратов, расслабляющих гладкую мускулатуру и снимающих спазмы, при грудном вскармливании разрешена но-шпа. Препарат устраняет неприятные ощущения в кишечнике, может быть использован при спазмах в желудке или почечной колике.
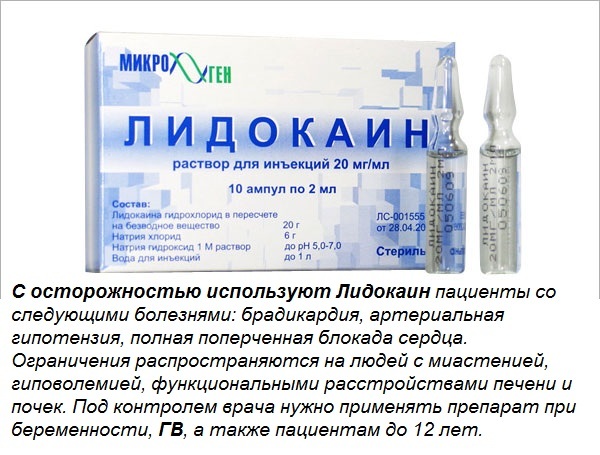
- Если кормящей маме нужно полечить кариес или удалить зуб, для обезболивания этих процессов можно использовать инъекции ультракаина или лидокаина. Они быстро обеспечивают обезболивающий эффект и после этого так же быстро выводятся из организма.
- При особо сильном болевом синдроме допускается прием «Кеторола» (он же известен под названиями «Кетанов» и «Кетальгин»). Это нестероидное противовоспалительное средство быстро дает обезболивающий эффект. Применяется при мигренях и менструальных болях. Через два часа после приема попадает в грудное молоко, однако его концентрация настолько мала, что даже американские и европейские медики допускают прием «Кеторола» кормящими матерями.
- Диклофенак. Если боль появилась вследствие ушиба, растяжения или другой «спортивной» травмы, врачи предлагают использовать специальные противовоспалительные обезболивающие мази. Вещество никак не влияет на качество и количество молока, быстро выводится из организма. Диклофенак противопоказан людям с высоким артериальным давлением или язвенной болезнью.
Что можно делать, а что нельзя при ГВ?
Рентген зуба
Рентген зуба не противопоказан кормящим мамам. Врачи используют специальный защитный фартук, который спасет малыша от попадания в организм вредных соединений через молоко. После того, как процедура проведена, необходимо сцедить все молоко и вылить его, а при следующем приливе уже можно кормить ребенка. Не стоит беспокоиться, если после рентгена количество молока немного уменьшилось. Это нормально, поэтому через некоторое время лактация восстановится.
Лечение кариеса или пульпита
Лечение кариеса, а уж тем более пульпита, во время грудного вскармливания является необходимой мерой. Механическое воздействие на зубы кормящей матери не рекомендуется только в одном случае: если она находится в неустойчивом психическом состоянии, вызванном сильным переутомлением.
- Для устранения болевых ощущений не запрещено использовать анестезию (Лидокаин, Ультракаин). Стоит помнить о том, что современные препараты имеют не только короткий период полувыведения, но и не влияют на ребенка никаким образом, поскольку попадают в молоко в малых количествах.
- Если дальнейшее лечение требует приема антибиотиков, нужно посоветоваться с лечащим врачом. Антибактериальные препараты могут повлиять на здоровье малыша, поэтому скорее всего грудное вскармливание придется прекратить.
Удаление зуба мудрости
Во время ГВ разрешено удаление зубов, в том числе зуба мудрости. Как правило, при подобном стоматологическом вмешательстве используется тот же вид наркоза, как и при пломбировании. Современные препараты избавляют пациента от боли и позволяют вырвать зуб без неприятных ощущений.
Другой вопрос, если возникает необходимость в антибиотиках. Врач должен подобрать подходящее лечение и прописать маме безопасные для нее и малыша препараты. Главное — предупредить стоматолога о ГВ заранее.
Отбеливание эмали
Кормящей маме не стоит терпеть зубную боль и кариес. Однако совсем другое, если дело касается такой косметической процедуры, как отбеливание. Его не рекомендуется делать при лактации, поскольку период восстановления после отбеливания эмали протекает намного дольше, чем у некормящих женщин. Существует риск возникновения осложнений и появления кариеса на отбеленных зубах из-за недостаточного количества усваиваемого организмом матери кальция.
Отбеливание с помощью специального оборудования можно заменить предназначенными для этого зубными пастами и профессиональными гелями. Не запрещены жевательные резинки. Более серьезное вмешательство может навредить зубной эмали, поэтому о голливудской улыбке следует на время позабыть.
Классификация болезни
Изучение проблемы до сих пор вызывает споры в среде практикующих стоматологов – существует несколько подходов, которые могут противоречить друг другу. Одним специалистам важна стадия искривления самих зубов, другие следят только за пропорциями лица. Сходятся теории в степени прогнатии – смещения нижней относительно верхней половины.
Интересный факт
Долгое время термины прогнатия и дистальный прикусиспользовались в качестве синонимов, а аномалия называлась – прогнатический прикус. Сегодня в медицинских справочниках и словарях понятия разводятся, и можно встретить описание прогнатии при, когда нижняя челюсть выступает вперед, а не скрывается за верхними резцами.
По классификации Бетельмана дистальные нарушения делятся на четыре вида:
- Нижняя микрогнатия – верхняя челюсть имеет нормальные пропорции относительно черепа, но при этом нижняя половина недоразвита врожденно.
- Верхняя макрогнатия – наоборот, нижняя челюсть выглядит абсолютно здоровой, но верх гипертрофирован и образует так называемый «птичий профиль».
- Сочетание верхней макрогнатии и нижней микрогнатии – проблемы такого рода особенно опасны и заметно деформируют овал лица.
- Верхнечелюстная прогнатия с боковым сжатием зубного ряда – патология, когда жевательные зубы деформируются и меняют свое положение по вертикальной оси.
Существует также классификация дистального прикуса по Энглю, в ней ученый рассматривает типы и стадии заболевания по нескольким классам:
- I класс – нижняя челюсть никуда не смещена, деформация наблюдается только в положении верхних резцов, они слегка наклонены в сторону губ.
- II класс, 1 подкласс – смещение заметно невооруженным глазом, верхние резцы расположены «веером». Угол наклона каждого зуба может достигать 30 градусов.
- II класс, 2 подкласс – веерного положения нет, зубы могут быть идеально ровными, но режущая кромка верхних резцов при смыкании накрывает низ более чем на треть.
- III класс – обратное смещение, мезиальный прикус.
Характеристика по Малыгину основана на морфологии роста зубов в динамике – проводятся точные замеры и фиксируются малейшие нарушения. Согласно такой классификации, дистальные искривления бывают девяти типов:
- Зубные дуги не деформированы, присутствует легкое смещение челюстей.
- Нижний ряд отличается боковым искривлением.
- Обе дуги сужаются, появляется скученность резцов.
- На месте смещенного зуба появляются большие щели – тремы и диастемы.
- Верхняя челюсть существенно смещена вперед, резцы остаются ровными.
- Появляются веерные искривления резцов, клыков и премоляров.
- Наблюдается односторонняя боковая асимметрия.
- Верхние режущие кромки перекрывают альвеолы более чем на 30%.
- Нижних резцов при смыкании практически не видно, деформируется подбородок.
Поставить точный диагноз сможет только компетентный специалист после длительного этапа диагностики. Именно поэтому следует со всей ответственностью подойти к – для компетентной оценки часто требуется современное и дорогостоящее оборудование, которое есть далеко не везде.
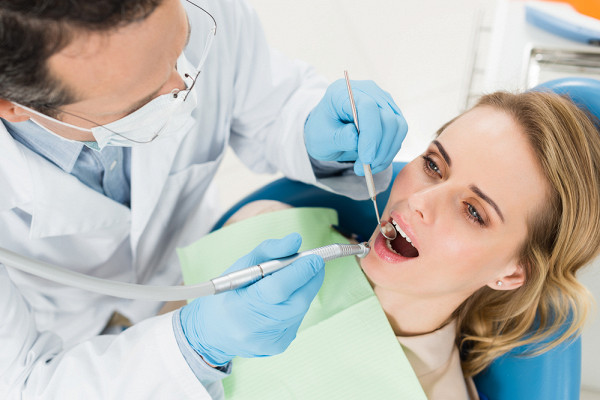
Как устанавливают штифт на зуб?
Прежде чем приступать к процедуре, стоматолог определяет несколько ключевых моментов:
- В каком состоянии находится корень зуба – есть ли видимые повреждения, расшатанность, насколько глубоки кариозные или травматические поражения.
- Степень разрушения коронки – врач замеряет специальными инструментами, на какой высоте от десенного края начинается скол.
- Есть ли во рту коронки, мосты и другие несъемные конструкции, как далеко они расположены от проблемного участка.
- Заболевания в полости рта – наличие воспалений, поврежденных зубов и т.д.
- Данные рентгена и томографии – они помогут определить не только состояние каналов, но и понять, если ли смысл установки штифта на конкретном участке челюсти.
Рентгеновский снимок зуба
Как только определяется состояние пациента, и нет необходимости в предварительном лечении, стоматолог приступает к непосредственной установке:
- Проводится обезболивание рабочей зоны, как правило, хватает 2-3 уколов ультракаина.
- Специальными насадками бормашины и ручным инструментом тщательно вычищаются корневые каналы, удаляются остатки кариозных поражений.
- Формируется лунка под стержневую часть.
- Непосредственно ставится штифт, его ввинчивают таким образом, чтобы часть с резьбой зафиксировалась в костной ткани.
- Для дополнительной фиксации стержневая часть укрепляется пломбировочным материалом – в основном используются светоотверждаемые составы, которые затвердевают в течение 10-15 минут под воздействием галогенной лампы.
- Спустя сутки, назначается повторный прием, на котором врач проверяет устойчивость штифта, если ли признаки отторжения и других осложнений.
- Если все в порядке, начинается восстановление самого зуба – на наконечник ставится коронка, или наслаивается композитный материал с подобранным оттенком.
- Завершающий этап – протез шлифуется и корректируется, чтобы у пациента не было дискомфорта и ощущения инородного тела во рту.
Далее начинается непростой реабилитационный период. В зависимости от сложности операции, он может продлиться от нескольких недель до 3-4 месяцев.
Первая помощь
Беспокоиться о состоянии зуба под коронкой нужно при первых же симптомах:
- Появилась навязчивая боль при пережевывании пищи.
- Десны краснеют, кровоточат и опухают.
- Над протезированным зубом открылся свищ.
- На десне начала расти киста.
При любом из симптомов нужно немедленно записаться на прием к врачу, а если нет возможности попасть в клинику, запомнить три способа, чтобы облегчить состояние:
- Выпить нестероидное обезболивающее средство – аспирин, ибупрофен или найз.
- Каждые 2-3 часа полоскать рот антисептическим раствором из аптеки или некрепким отваром лекарственной ромашки.
- Если начался отек щеки или губ – до 3-4 раз за ночь прикладывать к внешней стороне холодный марлевый компресс. Держать его дольше 15 минут нельзя.
Выполнив три простых правила, следует дождаться утра и пойти к стоматологу
Важно до этого момента избегать следующих действий:
- Греть больной зуб, в том числе чаем или кофе. Во-первых, повышение температуры только создаст благоприятную среду для размножения бактерий. Во-вторых, красящие напитки усугубят состояние полости рта и эмали, что повлечет дополнительное лечение.
- Послушаться «бабушкиного» совета и убирать подушку. Давнее заблуждение, что во время зубной боли нельзя спать на мягкой поверхности, принесет больше вреда. Голова должна быть выше туловища во время сна для нормальной циркуляции крови.
- Пить антибиотики. Организму необходимо дать возможность бороться с инфекцией самому, а не подавлять иммунитет.
Ни в коем случае не пытайтесь снять коронку самостоятельно, даже если она начала расшатываться. Замену протеза проводит только компетентный врач, в противном случае можно травмировать зуб, десну и мягкие ткани в полости рта.
Плюсы и минусы
Главные плюсы аппликационной анестезии:
- Быстродействие – большинство анестетиков начинают работать моментально, буквально в течение нескольких секунд после нанесения.
- Хорошие показатели эффективности – в 99% случаев рабочая область полностью блокируется от болевых ощущений.
Минусов немного больше, но все они связаны только со спецификой процедуры:
- Неглубокое проникновение действующего вещества – область воздействия ограничена верхними слоями эпителия и зубной эмали.
- Врачу сложно контролировать точную дозировку лекарства.
- Небольшой риск попадания концентрированного состава в кровь.
- Сосудорасширяющее действие – после прекращения эффекта у многих пациентов начинается кровоточивость десен.
Интересный факт
илис такой деликатной методикой обезболивания не получится.
Причины дистального прикуса
Факторы, из-за которых возникать дистальные нарушения, делятся на две большие группы. К первой из них относятся общие причины, не связанные с заболеваниями полости рта:
- Рахит и родовые травмы – патологии во время родов часто влияют на строение черепа малыша, осанку, и, как следствие – неправильное положение челюстей.
Плохая наследственность – одна из причин дистального прикуса
- Искривление носовой перегородки, аденоиды, хронические простудные и ЛОР заболевания – если при этом постоянно дышать ртом, то с годами формируется аномальное строение челюсти и болезнетворная микрофлора.
- Отказ от грудного вскармливания – молочные смеси провоцируют развитие не только бутылочного кариеса, но и проблем с прикусом.
- Вредные привычки – ребенок грызет твердые предметы, засыпает с пальцем во рту и т.д.
К стоматологическим причинам относят:
Неправильное ношение съемных протезов может вызвать дистальный прикус
Поздняя или, наоборот, слишком ранняя смена молочных зубов, на фоне которой нижняя челюсть отстает в росте.
Интересный факт
По данным Всемирной Организации Здравоохранения, дистальный прикусявляется самой распространеннойзубного ряда. До 30% взрослых и до 90% детей младше 6 лет имеют искривления в той или иной степени.
Как лечить неправильный прикус у детей?
Современные методы лечения сочетают в себе использование различных аппаратов, медикаментов, инвазивных способов и физиотерапии. Комплексный подход, независимо от возраста ребенка, будет сочетать минимум два способа, чтобы не только устранить первопричину, но и исключить риск развития осложнений.
Аппараты для исправления прикуса
Технологии не стоят на месте, и сегодня для детей созданы уникальные вспомогательные средства, которые позволяют решить проблему на любой стадии:
LM-Активатор – одна из разновидностей трейнера, созданная не только для коррекции зубного ряда, но и, например, для постановки правильного дыхания через нос.
LM-Активатор
Бандажный фиксатор – она же шапочка для исправления зубов, надежный и высокоэффективный помощник из мягких и эластичных ремней, крепящихся на затылке и подбородке. Дает быстрый результат, но только у детей младше 6 лет.
Бандажный фиксатор
Брекет-система – классический способ устранения любой кривизны зубов, существуют десятки видов аппаратов, отличающихся конструкцией, материалами и способами установки.
Брекет-система
Ортодонтическая пластинка – бюджетная альтернатива брекетам, бывает съемного и несъемного типа. Подходит для лечения патологий на ранних стадиях, благодаря щадящему режиму назначается даже для молочных зубов.
Ортодонтическая пластинка
Упражнения для исправления прикуса
Не только технические приспособления активно практикуются в лечении. Принять челюстям правильное положение помогут регулярные упражнения. Кому-то они знакомы с детского сада или школьных уроков риторики, а кто-то специально посещал логопеда. В обязательную разминку, которой не помешает заняться и родителям, входят:
- Вытягивание губ трубочкой с медленным вдохом, представляя, что вы пьете через соломинку.
- Надувание щек, не размыкая губ.
- Цоканье языком в течение 1 минуты.
- Массаж губ передними зубами до легкого покалывания.
- «Прокалывание» щеки напряженным кончиком языка.
- Удерживание во рту воды максимально долго, непрерывно дыша носом.
Уделять много времени упражнениям не нужно. Достаточно 15-20 минут ежедневно, чтобы вернуть мышцам тонус, поставить челюсть в комфортное положение, и, самое главное, избежать дальнейшего искривления зубного ряда.
Виды зубных штифтов
Современная стоматология позволяет подобрать штифт из огромного количества вариантов. Их классифицируют по самым разным критериям, от которых зависит прочность, срок службы и любые возможные осложнения при установке. В зависимости от выбранного штифта, пациента ждут особые условия операции и предварительные процедуры по подготовке.
Классификация по материалу:
Анкерные штифты – наиболее востребованный, но не всегда экономичный вариант. Их изготавливают из нескольких металлов и сплавов – хирургической стали, титана, палладия, латуни или золота. Они подходят для большинства клинических случаев, но не всегда соответствуют эстетике – на передние зубы их ставят редко. Лучше всего себя зарекомендовал титан – изделия из него достаточно прочные, легкие и не требующие дополнительного ухода.
Анкерный штифт
Стекловолоконные штифты – современный аналог, созданный преимущественно для реставрации зоны улыбки. Стержни из этого материала обладают максимальной эстетикой, практически незаметны даже при сильном изнашивании, и по прочности мало уступают анкерам. Другой существенный плюс – их легко удалять, без риска повредить корневые каналы.
Стекловолоконный штифт
- Углеродоволокнистые – они же эластичные штифты. Их называют передовой разработкой, потому что наряду с высочайшей прочностью, они максимально быстро приживаются, не имеют серьезных аллергических реакций, и равномерно распределяют жевательную нагрузку. Благодаря специфической конструкции, протезы на их основе рекомендованы для спортсменов и людей, ведущих активный образ жизни.
Классификация по форме штифтового стержня:
- цилиндрическая;
- коническая;
- цилиндроконическая;
- винтовая.
Винтовой штифт
Форму изделия может выбирать только стоматолог. Он исходит из ширины корневых каналов, запутанности полостей внутри зуба и других физиологических особенностей. Если стандартные модели не подходят, то изготавливается индивидуальный стержень – его производство ощутимо дороже, но в ряде случаев это единственный вариант.
Классификация по методу установки:
- Активный способ – штифт ввинчивается в ткани зуба аналогично импланту, после небольшой подготовки ручным инструментом и бормашиной. Резьба на конце стержневой части выступает в роли главного фиксирующего элемента.
- Пассивный способ – используются стержни меньшей толщины, а в подготовленную лунку заливается стоматологический цемент, для дополнительной фиксации. Метод не настолько долговечный и не отличающийся высокой прочностью, зато он позволяет сохранить часть здоровых тканей зуба и уменьшить риск последующего удаления.
Главное отличие пассивного и активного метода установки – степень разрушения зуба. Первый способ подходит для незначительных поражений и укрепления корня после серьезного лечения. Если разрушено 50% тканей и более – потребуется активный метод, только он поможет спасти зуб от неизбежного удаления.
Лечение флюса на десне
Если у вас появился флюс на десне, как его правильно лечить? Обычно специалисты перечисляют несколько этапов данной процедуры:
- Визуальный осмотр, проведение рентгена для выявления пораженного зуба;
- Принятие решения о сохранении или удалении зуба с флюсом;
- Проведение удаления зуба или его лечение путем вскрытия квалифицированным врачом гнойного мешка и последующего назначения пациенту антибиотической терапии.
Если принято решение об удалении пораженного зуба, то предварительно стоматолог выполняет местное обезболивание. Сразу после операции по удалению зуба специалист выполняет надрез на десне для оттока гноя из ее мягких тканей. Далее выполняется промывание раны антисептическими препаратами и ее дренирование, когда в ране врач размещает тонкую резиновую полоску, предотвращающую слипание раневых краев и нарушение выхода гноя.
Анестезия перед удалением пораженного зуба
Если принято решение о сохранении пораженного зуба, то стоматолог при помощи бормашины удаляет все зубные ткани, пораженные кариесом, если они есть. Далее выполняется удаление зубного нерва и обработка каналов корня зуба. Если каналы уже пломбировались, их нужно распломбировать. После этого специалист не выполняет наложение пломбы, оставляя возможность для оттока гноя через каналы зубного корня. В итоге пациент направляется к хирургу для выполнения разреза.
Если на пораженном зубе установлен штифт или коронка, то его запломбированные корневые каналы не требуют вскрытия, достаточно разреза на десне и назначения антибиотического лечения для пациента. После снятия воспаления проводится резекция верхушки зубного корня.
Если десна вздулась из-за чрезмерной глубины пародонтального кармана, то потребуется экстренная помощь хирурга, состоящая в следующих этапах:
- Вскрытие абсцесса;
- Назначение антибиотической терапии;
- Проведение пародонтологического лечения.
Как развивается кариес?
Существует несколько классификаций, но чаще всего они сводятся к степени поражения:
- Начальная стадия – ее также называют пятном. Физически зуб не повреждается, виден только белесый налет на эмали, иногда с отложениями. Не требует серьезного лечения и сверления бормашиной.
Глубокая форма – тяжелейшая стадия, когда поражается большая часть дентина. Может протекать, как в острой, так и хронической форме, также именно глубокая степень разрушения становится причиной таких болезней, как пульпит.
Стадии развития кариеса
У взрослых пациентов все перечисленные формы протекают относительно медленно, даже при плохой гигиене полости рта. В детском возрасте из-за высокого метаболизма переход к следующей стадии может занимать считанные дни, приводя к опасным осложнениям.