Причины отклонений от нормы
 Основными причинами, которые вызывают отклонение индекса амниотической жидкости от нормы, являются:
Основными причинами, которые вызывают отклонение индекса амниотической жидкости от нормы, являются:
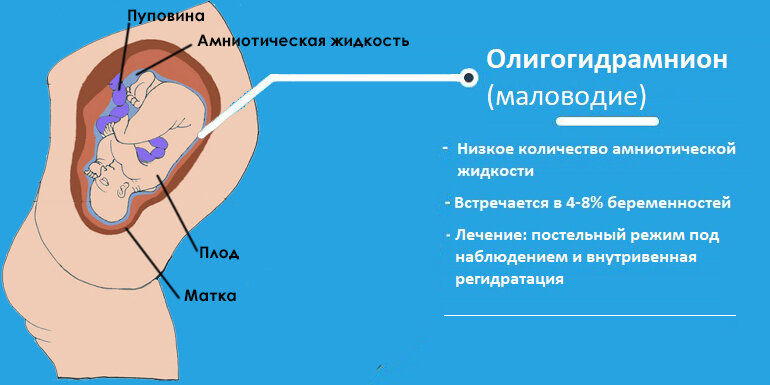
Недостаточное количество околоплодной жидкости или маловодие достаточно частая патология беременности. Многие женщины сталкиваются с ней в период вынашивания ребенка.
- умеренное — незначительное отклонение от нормы;
- выраженное — сильное отклонение показателей от нормы.
Умеренное маловодие корректируется изменением режима питания и образа жизни. Как правило, данных мер достаточно для нормализации количества амниотической жидкости.
Многоводие характеризуется избыточным количеством амниотической жидкости. Такое изменение может быть спровоцировано неправильным развитием пищеварительной или нервной трубки ребенка.
Также многоводие может возникать на фоне инфекционных заболеваний матери.
Как правило, данная патология не имеет негативного влияния на беременность и родоразрешения. Ребенок появляется на свет в установленный срок естественным путем.
Если у плода были диагностированы тяжелые пороки развития, требуется индивидуальное рассмотрение ситуации и решение о сохранении беременности.
Нормы амниотической жидкости по неделям
Количество меняется по мере срока беременности — к концу первого триместра около 100 мл, в третьем триместре до 1,5 л., такие проблемы как многоводие или маловодие одинаково опасны для плода. Недостаток, говорит о проблемах с почками у матери или малыша, со стороны женщины эту проблему часто провоцирует гестоз или заболевания кровеносных сосудов. Дети при маловодии рождаются с низкой массой тела, подвержены риску гипоксии во время родов, возможна проблема с дыханием после рождения.
Избыток свидетельствует о плохом функционировании желудочно-кишечного тракта и почек у плода. При серьезном нарушении нормы проводят соответствующее лечение (амниоинфузия, амниоредукция, амниоцентез).
| 17 | 12,2 |
| 18 | 12,8 |
| 19 | 13,4 |
| 20 | 13,8 |
| 21 | 14,2 |
| 22 | 14,4 |
| 23 | 14,7 |
| 24 | 14,8 |
| 25 | 14,8 |
| 26 | 14,8 |
| 27 | 15,7 |
| 28 | 14,7 |
| 29 | 14,6 |
| 30 | 14,4 |
| 31 | 14,3 |
| 32 | 14,3 |
| 33 | 14,2 |
| 34 | 14,1 |
| 35 | 14,1 |
| 36 | 13,5 |
| 37 | 13,2 |
| 38 | 13 |
Диагностика
Многоводие подозревают при осмотре по показателям, описанным выше. Обязательно расскажите доктору обо всех беспокоящих вас симптомах. Чтобы подтвердить многоводие, делают ультразвуковую диагностику. Считают индекс амниотической жидкости. Это золотой стандарт для диагностики рассматриваемой патологии. Данные этого индекса меряют каждый день.
Другие диагностические методы:
- мазок из влагалища на определение микрофлоры
- анализ крови на сахар для поиска возможного сахарного диабета
- клинические анализы крови и мочи
- ПЦР на торч-инфекции
- анализ крови на антибела при отрицательном резусе у беременной
- допплерометрия (контроль состояния малыша)
- кардиотокография
При лечении больной в специализированном медучреждении каждый день ей меряют окружность живота, слушают биение сердца плода и смотрят его положение.
Причины
Факторы, способствующие развитию многоводия, делят на четыре группы:
- материнские
- осложнения вынашивания
- плодовые
- идиопатические
К первой группе относится, прежде всего, сахарный диабет. На втором месте стоят инфекционные болезни, включая ТОRCH-инфекции, такие как герпес, токсоплазмоз, краснуха и т. д. Болезни сердца и почек также причисляют к материнским факторам:
- артериальная гипертония
- сердечные пороки
- гломерулонефрит
- пиелонефрит и др.
Гинекологические патологии также относятся к материнским факторам возникновения многоводия при беременности:
- опухоли матки
- воспаление придатков
- воспаление матки
- эндометриоз
- бесплодие
Ко второй группе факторов, провоцирующих патологию, относят:
- резус-конфликт
- гестоз
- патология плаценты
- низкий уровень гемоглобина и проч.
К плодовым факторам относят:
- крупные размеры плода
- многоплодную беременность
- аномалии развития плода (малоподвижность плода, патологии головного мозга, мочевыделительной системы, хромосомные болезни и т. д.)
Идиопатическое многоводие означает, что причину его невозможно определить.
Норма амниотической жидкости по неделям, значение для плода

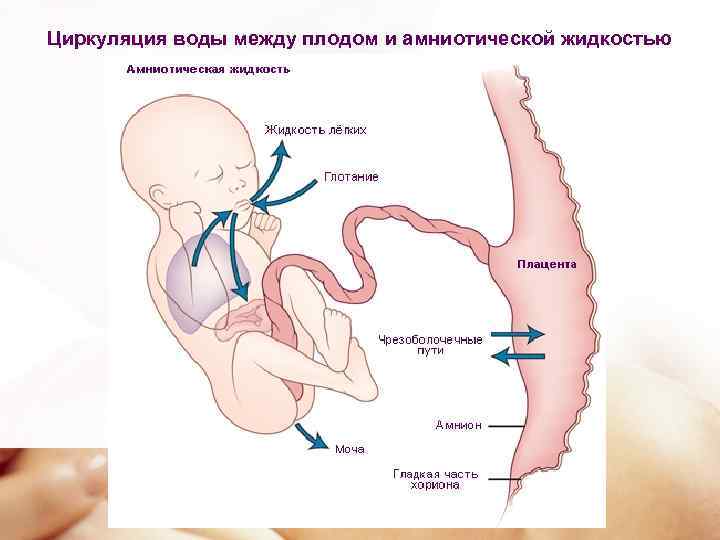
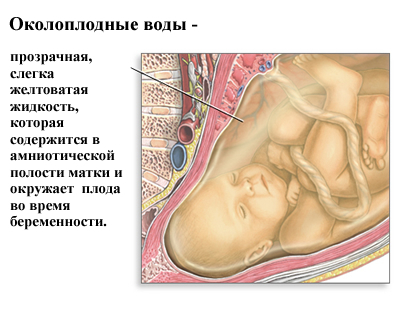
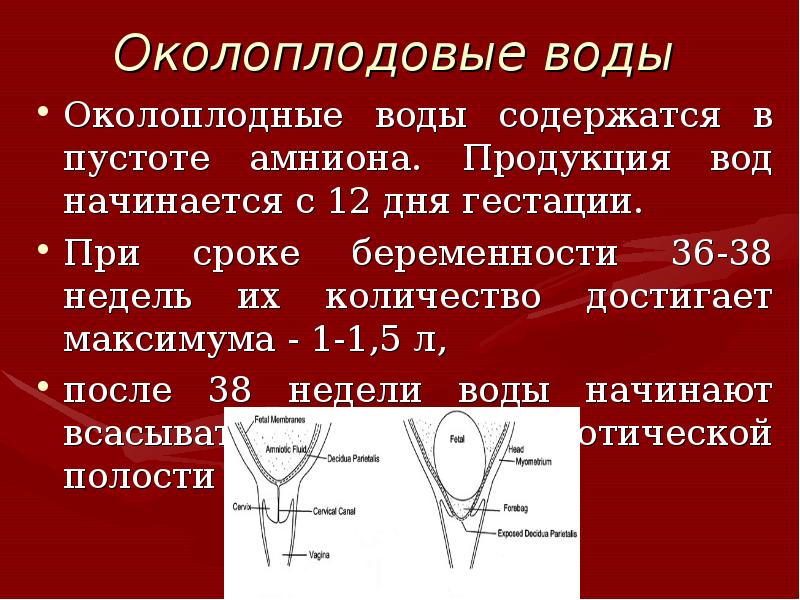
Околоплодные воды участвуют в обмене веществ ребенка и защищает его от травм, а их исследование помогает выявить отклонения от нормы.
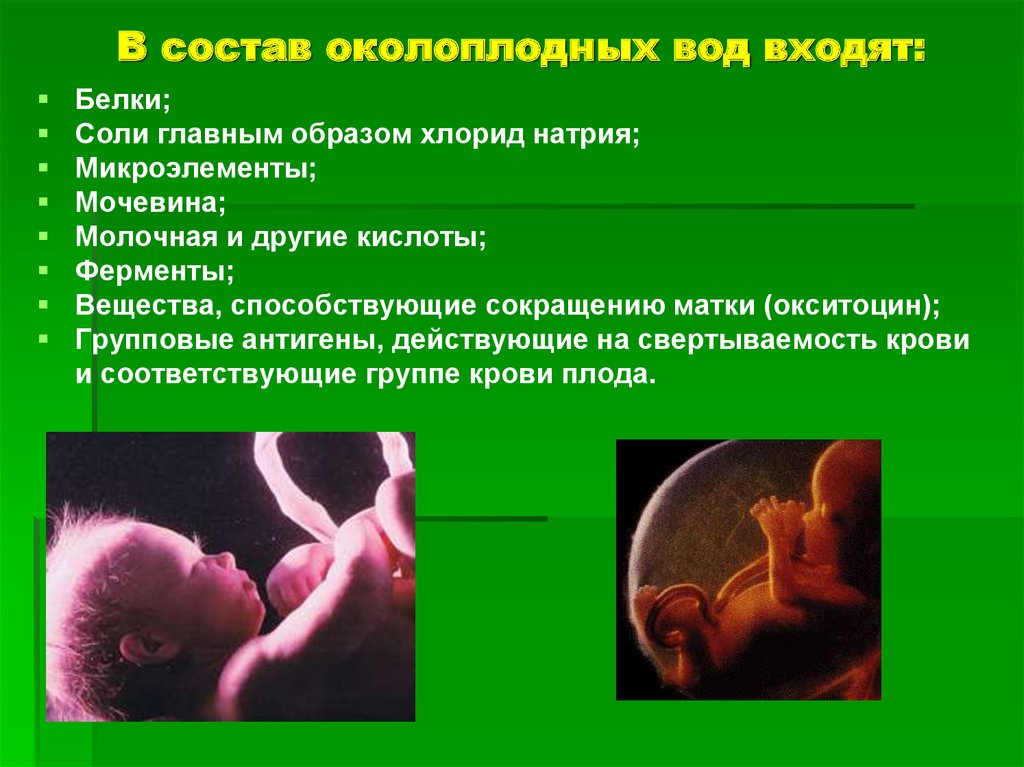
Через 40 дней после оплодотворения вокруг эмбриона образуется плодный пузырь, состоящий из двух мембран — хориона (внешний) и амниона (внутренний). Амнион производит жидкость, которая накапливается и обновляется, в виду чего она и называется амниотической. Частично околоплодные воды вырабатываются организмом матери и плода, в зависимости от срока беременности, они содержат альбумин (основной белок в плазме крови), жиры, органические и неорганические соли, гормоны, ферменты и витамины, эпителиальные клетки.
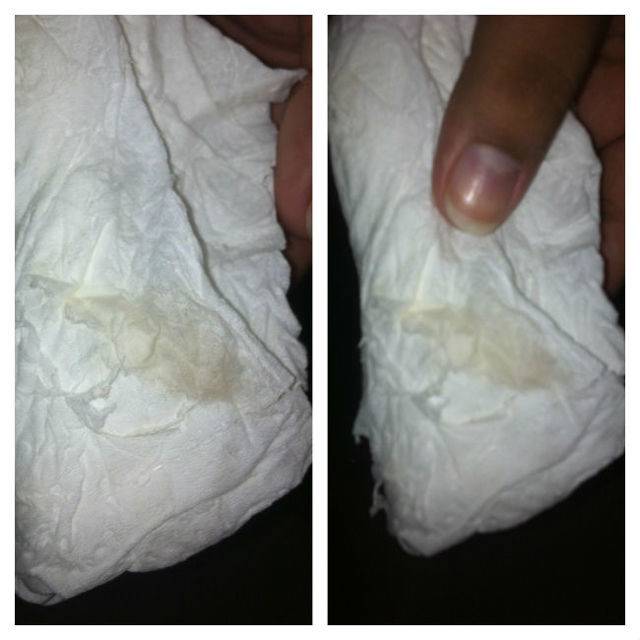
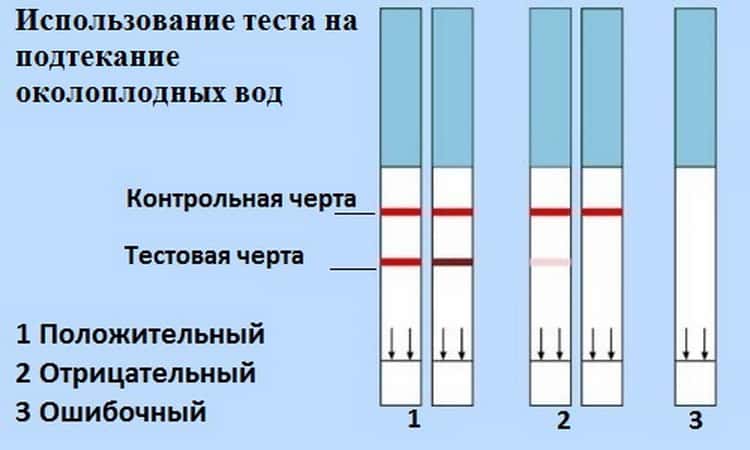
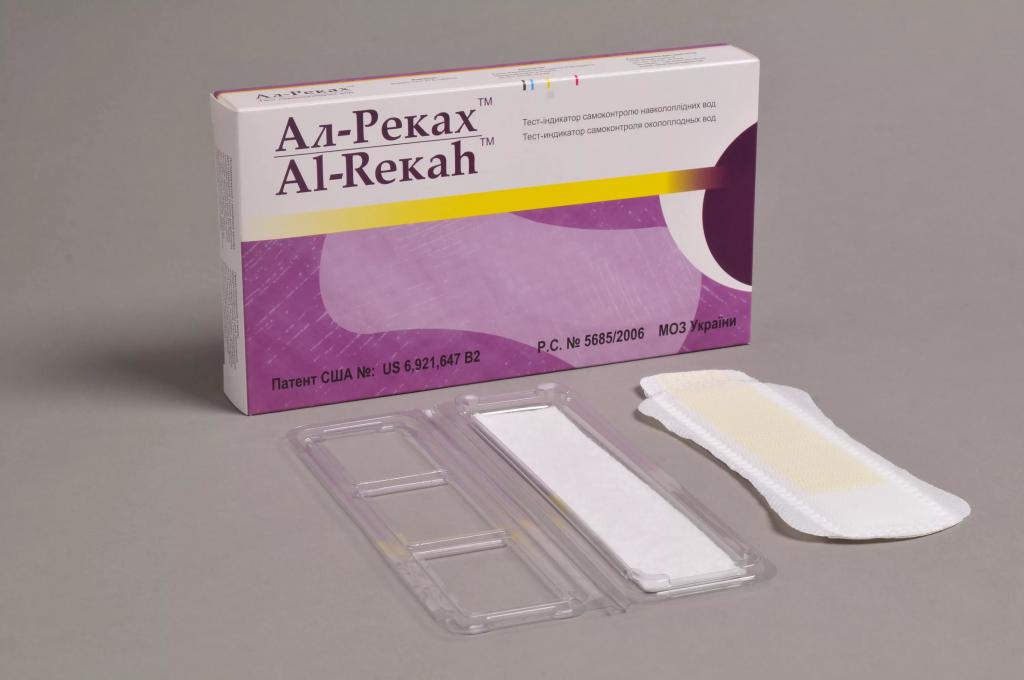
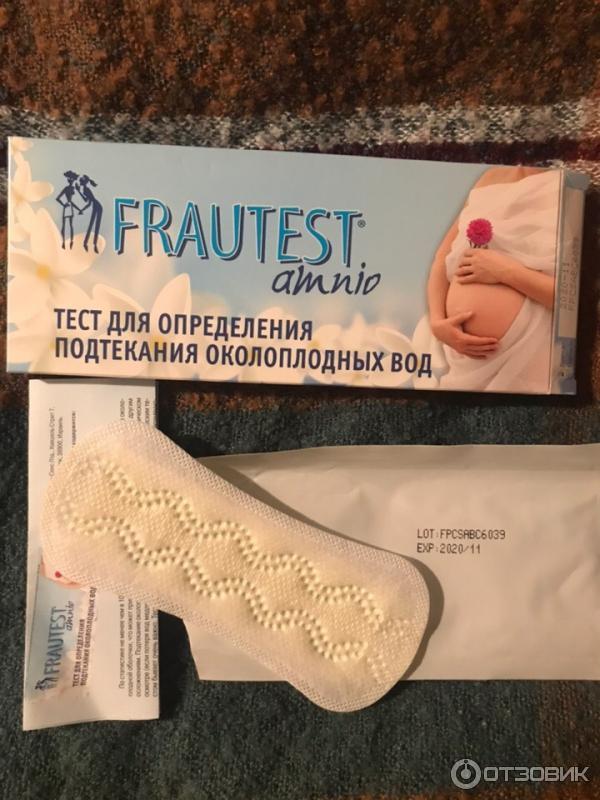
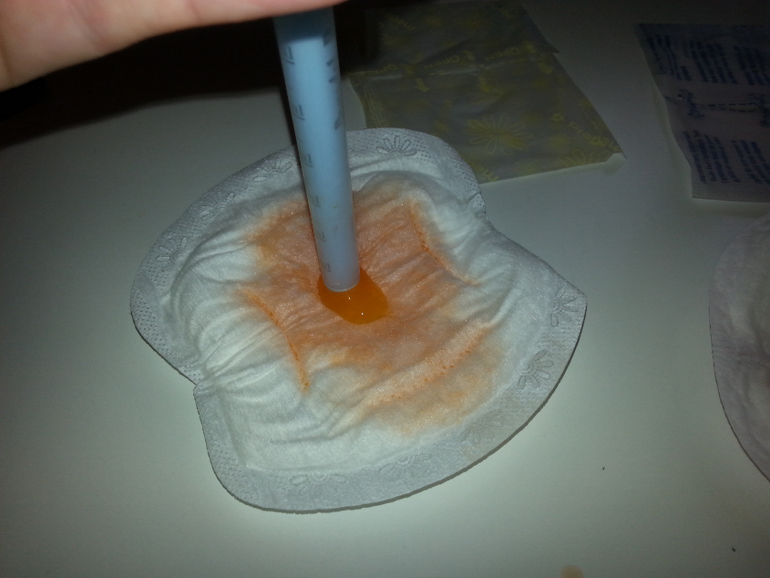
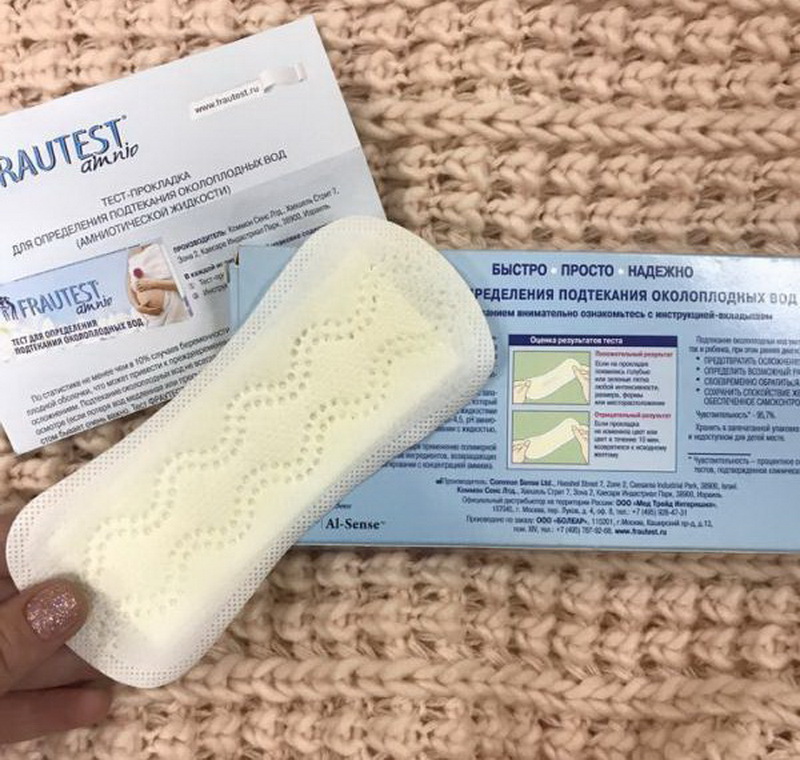
Тест AmniSure в клиническоей практике
Тест AmniSure является быстрым неинвазивным качественным тестом, используемым для выявления во влагалище беременных женщин примеси околоплодных вод (амниотической жидкости). Исследование проводится в случае наличия симптомов или подозрения на подтекание околоплодных вод. Разрыв плодного пузыря в сроки до 37 недель беременности осложняет около 12% всех беременностей.
Данное исследование является высокоспецифичным, поскольку используется определение плацентарного α1микроглобулина (PAMG-1, placental α-1 microglobulin), белка содержащегося в околоплодных водах. Плацентарный микроглобулин был выбран в качестве маркера разрыва оболочек благодаря своим уникальным характеристикам: высокой концентрации в околоплодных водах, низкому уровню в крови и исключительно низкому уровню в секрете влагалища и шейки матки при целых околоплодных оболочках.
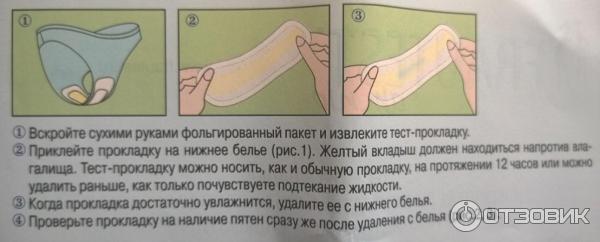
Для проведения пробы не требуется использование зеркала. Образец влагалищного секрета получают с помощью тампона, который помещают в пробирку с растворителем. Растворитель экстрагирует содержимое секрета в течение одной минуты, после чего тампон можно утилизировать. Затем тестовая полоска AmniSure помещается в пробирку. Растворитель, содержащий антитела к ПАМГ-1 дифундирует в тестовую область полоски. В случае наличия PAMG-1 в пробе, он свяжется с антителами в тестовой зоне, образуя вторую полоску окрашивания. Результаты теста считываются через 5-10 минут после начала реакции. Одна (контрольная) полоска окрашивания указывает на то, что разрыва оболочек нет. Две полоски указывают на разрыв оболочек.
Данный тест использует принцип иммунохроматографии и одобрен для применения в США (FDA update от 19 июля 2004 г.). FDA (Foods and Drugs Administration) относит данный тест к тестам умеренной сложности. Тест должен выполняться врачами, акушерками или медсестрами.
Таблица индексов околоплодных вод
Гинеколог обязательно учитывает ИАЖ для оценки качества протекания беременности, так как отклонение показателя от нормы свидетельствует об аномалии или патологии плода. Данные собираются и заносятся в таблицу.
Для наиболее точных и правильных результатов исследования проводятся следующие подготовительные мероприятия:
- цитологический и биохимический анализ амниотической жидкости;
- оценка прозрачности, оттенка околоплодных вод;
- учет содержащихся гормонов;
- проверка, измерение объема.
Гестационный срок (недели)
Среднее значение (см)
Диапазон возможных колебаний (см)
Что такое многоводие
Многоводие — патология беременных, которая характеризуется скоплением лишнего количества околоплодных вод (амниотической жидкости) в плодном пузыре. 36-я неделя гестации является конечным сроком вынашивания ребенка. В этот период в животе у беременной находится от 600 мл до 1500 мл жидкости. Если же диагностируется многоводие, то на данном сроке количество вод будет составлять от 1,5 л до 2 л.
Количество амниотических вод зависит от того, какой срок беременности. То есть в начале гестации их совсем немного, а потом количество постепенно увеличивается. На десятой неделе беременности, например, количество вод около 30 мл, а через еще 4 недели — 100 мл. Многоводие случается у одной и менее беременных из 100.
Симптомы
Симптоматика зависит от того, как протекает заболевание, и какая степень выраженности. Как было отмечено выше, симптомы больше проявляются при остром многоводии. И это состояние более опасно, чем хроническое. Острая форма многоводия при беременности возникает часто на 16-20-й неделе гестации. Беременная видит, что ее живот увеличивается. Начинает тянуть и болеть внизу живота, боль проявляется и в промежности. Нарастает одышка у беременной и т. д.
Хроническое многоводие при беременности проявляется не так ярко за счет медленного темпа скопления амниотической жидкости. Симптомов может и не быть, потому патологию выявляет гинеколог при плановом УЗИ. Хроническая форма появляется примерно на 30-33-й неделе вынашивания ребенка. Живот становится больше, чем нужно в этот срок. Высота дна матки также не в границах нормы, что определяет доктор.
При хроническом многоводии сердцебиение ребенка глухое, потому что стуки с трудом пробиваются через большое количество околоплодных вод. Ребенок становится сильно активным, подвижным, пребывает в неправильном положении, что также может определить гинеколог.
От больной могут поступать жалобы на одышку, которая не связана с большими физнагрузками. Это связано с тем, что матка давит на диафрагму. Возможны жалобы на:
- беспричинную тахикардию
- изжогу
- постоянные отеки голеней
- приступы слабости
- множественные растяжки на животе (из-за его огромного размера)
- боли и / или тяжесть внизу живота
Живот напряжен, что обнаруживает гинеколог в процессе пальпации.
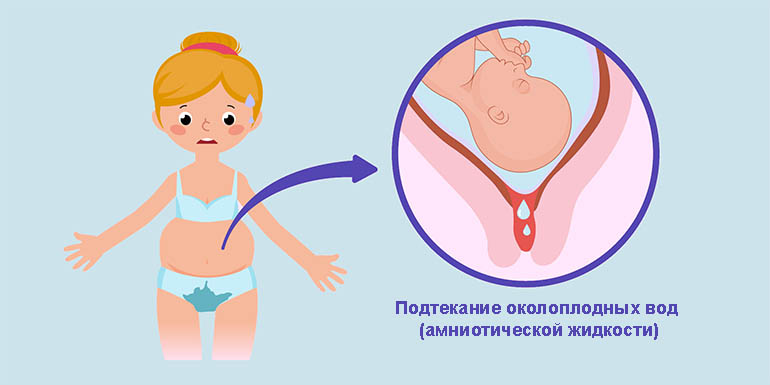
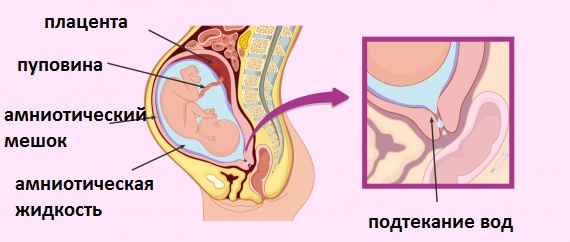
Что такое преждевременное излитие вод
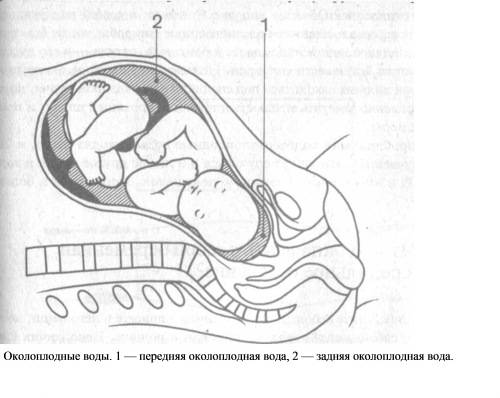
Околоплодные воды являются той средой, в которой живет и развивается внутриутробный плод. Околоплодные воды находятся в замкнутом пространстве (оболочках плода). Оболочки плода состоят из двух листков:
- амниона – внутреннего, нежного, легко растяжимого
- и хориона – наружного, прочного, неподатливого, обеспечивающего достаточную жесткость оболочкам.
Поскольку околоплодные воды находятся внутри амниона, то они называются также амниотической жидкостью. Амниотическая жидкость и околоплодные воды — полные синонимы. Плацента и оболочки плода являются барьером, который обычно совершенно не проницаем для бактериальной (гнойной) инфекции. В течение всей беременности плод развивается в стерильной среде. Залогом этой стерильности, а следовательно и благополучия внутриутробного плода является целостность околоплодных оболочек (синоним: плодного пузыря). Поэтому нарушение целостности плодного пузыря является серьезным состоянием, чреватым развитием целого ряда осложнений со стороны матери и плода.
Воспалительные заболевания (инфекции) на уровне влагалища и шейки матки — кольпит и эндоцервицит — являются самой частой причиной нарушения целостности плодного пузыря. Местные воспалительные процессы запускают активацию ферментов, в частности, металлопротеиназ, которые начинают растворять соединительнотканный каркас хориона и делать плодный пузырь истонченным, податливым и легко рвущимся даже при небольшом повышении тонуса матки. Одновременно местные воспалительные процессы запускают каскады биохимических реакций, приводящих к образованию простагландинов — самых мощных стимуляторов сократимости матки, способных запустить в роды матку на любом сроке беременности, даже в первом триместре. Простагладнины и металлопротеиназы ослабляют также соединительную ткань шейки матки, делая шейку мягой и податливой. В случае разрыва околоплодных оболочек активация простагландинов резко усиливается, что может приводить к немедленному запуску родовой деятельности. Это явление часто используется в акушерстве, когда в родах плодный пузырь искусственно вскрывают (амниотомия) для усиления и ускорения родов.
Сразу после излития околоплодных вод начинается поступление бактерий из влагалища и шейки матки в полость матки, что приводит к инфицированию плода и полости матки. Если не принять своевременных мер, плод может погибнуть от внутриутробной инфекции, а у матери могут развиться тяжелые гнойные осложнения (сепсис, антонов огонь).
Уменьшение объема полости матки в результате излития вод может приводить к смещению стенки матки относительно плаценты, т. е. к отслойке плаценты и риску острой гипоксии плода и кровотечения.
Преждевременное излитие околоплодных вод является главной непосредственной причиной недоношенности. Недоношенность — состояние, касающееся всего лишь 10% новорожденных — дает 90% неонатальной заболеваемости и смертности.
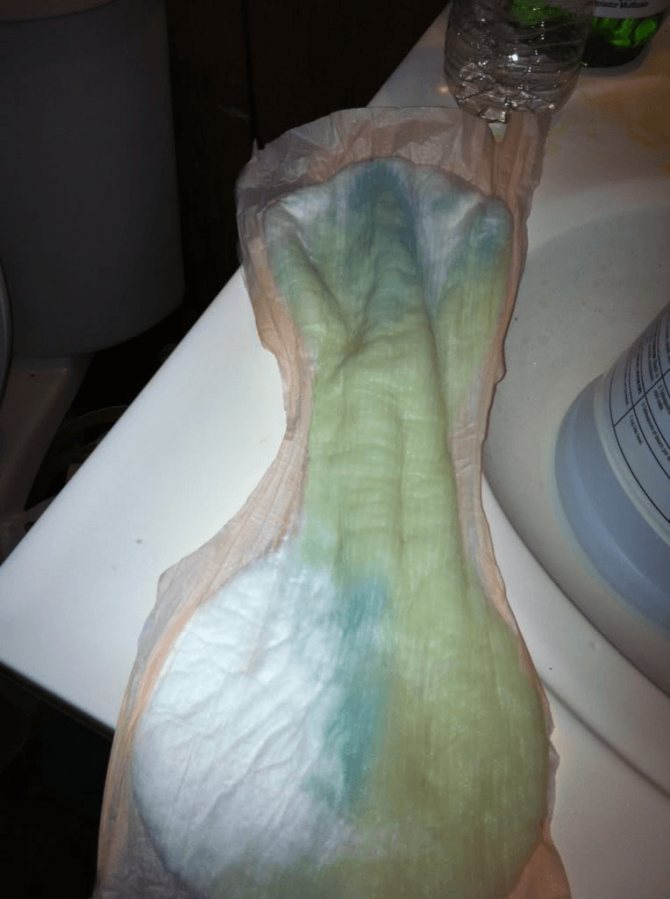
Особенно коварны так называемые субклинические формы разрыва плодного пузыря, когда массивного отделения вод не происходит, и они потихоньку сочатся, смешиваясь с влагалищным секретом. И врач, и пациентка могут не заметить этого, а плоду может угрожать серьезная опасность, поскольку он не защищен от внутриутробной инфекции. Если подтекание околоплодных вод происходит более 32 часов, и не назначаются большие дозы антибиотиков, внутриутробная инфекция у плода развивается в 100% случаев. Если же своевременно назначить антибиотики, то в некоторых случаях можно выиграть время, назначив токолитики (вещества, блокирующие родовую деятельность) и кортикостероиды (гормоны коры надпочечников, ускоряющие созревание легких плода). В этом случае плод может развить адаптивные механизмы, необходимые для самостоятельно дыхания, поддерживая свою жизнедеятельность за счет плаценты.
Возможна и другая ситуация, когда беременная женщина считает более обильные физиологические бели за подтекание околоплодных вод. Отсутствие точной и надежной диагностики подтекания вод в этом случае может привести к лишнему стрессу, ненужным, а порой и небезопасным медицинским назначениям.
Кроме инфекций, важными причинами преждевременного излития вод являются несостоятельность шейки матки (истмико-цервикальная недостаточность), аномалии развития матки (однорогая, двурогая матка), миома матки.
Исследования интерференции
Вагинальные инфекции или примесь мочи не влияют на результаты теста AmniSure. Тщательное изучение и анализ показали, что при влагалищных инфекциях концентрация ПАМГ-1 во влагалище никогда не превышала 3 нг/мл. Уровень чувствительности AmniSure составляет 5-7 нг/мл, исключая интерференцию, связанную с инфекциями. Концентрация ПАМГ-1 в сперме не превышает 4 нг/мл. Концентрация ПАМГ-1 спермы во влагалище даже ниже из-за эффекта снижения концентрации в 4 раза при попадании спермы во влагалище. Поэтому при разработке и апробации теста AmniSure не было отмечено никакой интерференции со спермой. Это же относится и к моче. Пятнадцать образцов мочи исследовались на концентрацию ПАМГ-1 методом ИФА. Чувствительность ИФА составила 0,5 нг/мл. Параллельно использовался тест AmniSure. Образцы были получены от беременных женщин со сроками беременности 25 – 40 недель. Оба метода дали отрицательные результаты. ПАМГ-1 не был обнаружен ни в одном случае.
Лечение многоводия
Так как у беременных с многоводием существует повышенный риск преждевременных родов из-за растяжения матки околоплодными водами, данное состояние требует тщательного врачебного контроля и медицинской помощи. Для этого принимают такие меры:
- Увеличивают количество УЗИ при беременности до 1-2 раз в неделю для мониторинга количества околоплодных вод и состояния плода
- Назначают постельный режим
- Проводят еженедельный акушерский осмотр
- Если многоводие ассоциировано с водянкой плода из-за гемолитической анемии, проводят внутриутробное переливание эритроцитарной массы плоду
- В случае необходимости к консультированию беременной привлекаются врачи смежных специальностей – детские хирурги, кардиологи, неонатологи, генетики.
Фармакологические препараты, применяемые для симптоматического лечения многоводия
В последнее десятилетие хорошо зарекомендовало себя применение индометацина – препарата, подавляющего синтез простагландинов в организме и влияющего на уменьшение образования мочи у плода. Тем самым достигается уменьшение объема околоплодных вод. В целом же беременные с многоводием, которое может привести к преждевременным родам должны быть госпитализированы для постоянного врачебного наблюдения начиная с 26-33 недели.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС – предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Индекс амниотической жидкости — норма по неделям
Объем, состав и вид околоплодных вод имеет важное диагностическое значение. Объем измеряется с помощью ультразвука на 20-22-й неделе беременности, сумма измерений обозначается в сантиметрах как «AFI»
Правильное значение находится в диапазоне 5-20, значение меньше 5 указывает на маловодие, более 20 — многоводие. Точный диагноз ставит только врач, возможны небольшие колебания от средних показателей. Визуальную оценку вод проводят с помощью амниоскопии — в цервикальный канал женщины вводят амниоскоп, позволяющий оценить цвет и объем.
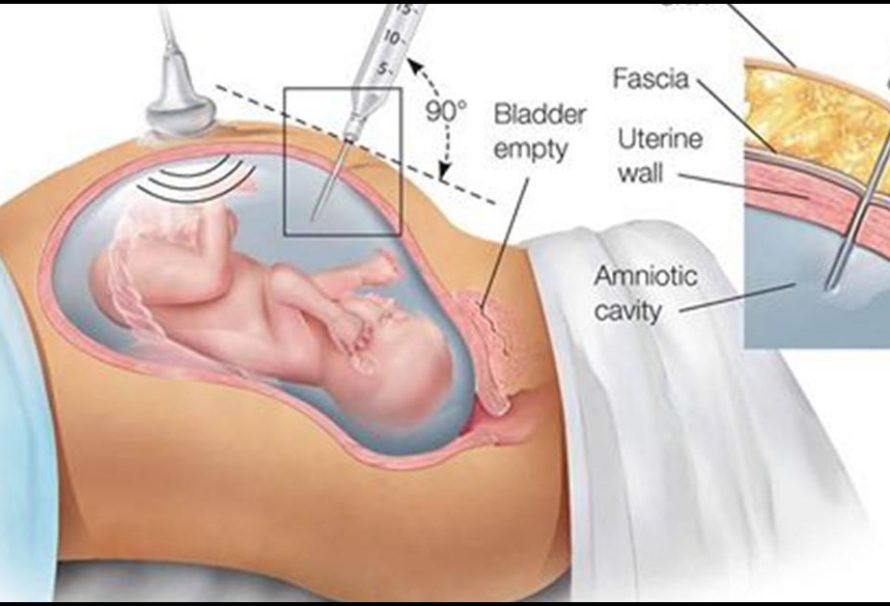
Амниоцентез проводится в крайних ситуациях. Через прокол брюшной стенки и матки тонкой иглой берется проба амниотической жидкости (15-20 мл) после чего она подвергается различным тестам. Исследование показывает отсутствие или наличие фетальных инфекций, генетических заболеваний плода, оценивается степень зрелости легких.
Через сколько начнутся роды после отхождения вод?
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.
Безопасная альтернатива амниоцентезу
В настоящий момент существуют способы неинвазивных методов исследования.
При помощи УЗИ в первом триместре можно измерить толщину воротниковой зоны плода и на основании полученных результатов определить риск наличия хромосомного заболевания. Также проверяется специфический белок беременности (ПАПП-тест). Далее по плану проводится второе и третье ультразвуковое исследование.
Однако в данном случае нельзя со 100% уверенностью заявлять об отсутствии или присутствии генетического заболевания у плода. По результатам УЗИ и биохимического скрининга нельзя поставить диагноз, можно лишь установить риск хромосомной аномалии (ХА), а для подтверждения диагноза и более точных данных необходима инвазивная диагностика, например описанная нами процедура амниоцентеза.
Существуют и другие способы определить возможность развития у будущего малыша физических отклонений. Одним из них является неинвазивный пренатальный ДНК – тест Panorama. Это полностью безопасная процедура, которая позволяет получить результаты уже с 9 недели беременности – в этом заключается ещё одно преимущество данного метода перед инвазивными способами.
Процесс взятия образца очень прост: всё, что требуется – это кровь из вены будущей мамы, так что нет абсолютно никаких рисков ни для неё, ни для плода. Технология Panorama теста позволяет провести диагностику смеси ДНК матери и ребёнка. С помощью данного метода специалисты получают максимально точные результаты касательно риска появления трисомии (синдром Дауна, синдром Тернера, синдром Патау, синдром Эдвардса) и других возможных анеуплоидий.
Panorama дает возможность получить максимально точные клинические данные, не подвергаясь болезненным процедурам. Данный тест способен диагностировать большое количество заболеваний, патологий и нарушений, которые могут повлиять на здоровье ребёнка. Более того, Panorama может выявить повреждения отдельных участков хромосом.
Тест Panorama может быть проведен при неудовлетворительных результатах биохимического скрининга с целью убедиться в отсутствии генетических аномалий или подтвердить их. Также будущая мама может пройти тест без особых показаний – просто для того, чтобы убедиться в нормальном развитии плода и провести оставшуюся беременность без лишнего беспокойства.
Тест Панорама не подходит женщинам, вынашивающим двойню, но им можно предложить неинвазивный тест Ариоза.
Настораживающие врача результаты УЗИ, к сожалению, являются относительным противопоказанием к использованию теста Panorama. В этом случае, скорее всего, придется прибегнуть к методам инвазивной диагностики. Тест не подходит женщинам перенесшим операцию по трансплантации костного мозга. Также он непоказателен в случае суррогатного материнства или использования донорской яйцеклетки для зачатия.
К сожалению, на сегодняшний день не существует неинвазивной диагностики для определения наличия моногенных заболеваний.
В целом, отзывы врачей и пациенток об этом виде диагностики положительные
Несмотря на относительную новизну, этот метод стремительно приобретает популярность и, что более важно, заслуживает доверие
Лечение
Лечение направлено на устранение причины, вызвавшей изменение количества вод. Обычно проводится комплексная терапия фето-плацентарной недостаточности, так как и при маловодии, и при многоводии практически всегда она имеет место быть.
При выявлении инфекции назначается лечение антибиотиками. При этой патологии лечение антибиотиками может назначаться, даже если никакая инфекция не выявлена (что часто вызывает недоумение у будущих мам). Дело в том, что на все существующие микроорганизмы обследоваться невозможно, и если врач не видит никаких других причин многоводия, проводится лечение против инфекции, так как это самая частая причина многоводия.
Если до 28 недель выявлены пороки развития плода, несовместимые с жизнью, женщине предлагают прерывание беременности.
При выявлении других причин (повышение давления у матери, сахарный диабет, резус-конфликт и т.д.), лечится основное заболевание.
Увеличение или уменьшение выпитой жидкости на количество околоплодных вод не влияет.
О чем расскажут воды?
Околоплодные воды – среда малыша, которая, как «маркер» реагирует на любое изменение его физического состояния. Безусловно, врачи активно используют это свойство в диагностических целях при наблюдении за будущей мамой и ее малышом. Во время беременности применяются различные способы контроля состояния околоплодных вод. УЗИ позволяет определить количество вод, благодаря чему можно вовремя распознать такие отклонения от нормы, как мало- и многоводие.
Амниоскопия (осмотр нижнего полюса плодного пузыря через канал шейки матки) и амниоцентез (прокол амниотической полости через брюшную стенку, задний свод влагалища либо цервикальный канал) позволяют оценить цвет околоплодных вод.
Чтобы оценить зрелость легких ребенка, будущей маме могут предложить исследование амниожидкости на уровень содержания фосфолипидов. Лишь при оптимальном соотношении концентрации лецитина и сфингомиелина (2:1) создаются условия для легкого расправления легких при первом внеутробном вдохе. Только так малыш сможет самостоятельно дышать, не испытывая трудностей. По уровню содержания креатинина можно определить степень зрелости почек плода.
И наконец, по состоянию вод медики контролируют состояние ребенка при переношенной беременности (оценка перезрелости плода по Clifford).
Все узкие диагностические исследования проводятся будущим мамам только по строгим показаниям, если УЗИ или результаты анализов дали повод врачам сомневаться в благополучном протекании беременности.
Результаты клинических испытаний
Чувствительность: 99%. Специфичность: 100%. Положительная диагностическая значимость: 100%. Отрицательная диагностическая значимость: 99%.
Параллельно с нитразиновым тестом и тестом кристаллизации пациентки исследовались с помощью AmniSure. Если между AmniSure и другими тестами были расхождения, пациентка помещалась под тщательное клиническое наблюдение. Во всех случаях таких расхождений оказалось, что результаты теста AmniSure были точнее. Описанный выше протокол исследования привел к появлению двух наборов данных: “скорректированные результаты” и “нескорректированные результаты”. Нескорректированные результаты были собраны исходя из посылки, что тест AmniSure дал неправильные результаты в случае расхождения с другими тестами. После тщательного наблюдения за всеми этими случаями и подтверждения того, что во всех случаях расхождения тест AmniSure дал правильные результаты, был составлен набор “скорректированных” данных. В результате тест AmniSure оказался гораздо точнее других исследованных тестов.