Принятые нормы солей оксалатов в моче у ребенка
Как и для любого показателя, для оксалатов в моче существуют общепринятые нормы содержания. Их показатели напрямую зависят от возраста малыша:
- до 3 лет допустимо 0,5 мг/день этих солей в моче;
- от 3 до 5 лет норма составляет до 12 мг в сутки;
- старше 5 лет – допустимым считается цифра до 20 мг/сутки.
Учитывая то, что оксалаты могут появляться в моче не только по причине болезни, но и при других обстоятельствах, при отборе этой жидкости для анализа важно внимательно отнестись с к следующим моментам:
Для сдачи любого анализа мочи важно соблюдать правила гигиены малыша и стерильность тары.
Для анализа конкретно на оксалаты в такую тару необходимо собрать всю суточную мочу. Для этого начинают забор со второго утреннего мочеиспускания и заканчивают его на следующее утро
Затем из общего объема отбирают 100 мл жидкости и относят в лабораторию, указав на этикетке общий объем мочи за сутки.
Если ребенок накануне наелся чего-то острого, соленого, или переел продуктов, приведенных в списке выше, это также послужит поводом к большому содержанию оксалатов. Поэтому, вероятнее всего, вам просто назначат повторный анализ, не нужно им пренебрегать.
Норма оксалатов в моче у грудничка
Рвота водой у ребенка до 1 года — что делать когда тошнит
Как и для любых показателей, для оксалатов в моче есть определенные нормы содержания, они напрямую зависят от возраста ребенка:
- Для малыша до одного года норма – 1-1,3 мг/кг в день;
- Для деток до 3 лет немного – 0,5 мг/кг в день.
Дополнительная информация. Повышенные оксалаты в моче грудничка могут быть обнаружены после того, как кормящая мама накануне съела соленую или острую пищу. Это будет означать, что педиатр должен назначить повторный анализ и проконсультировать маму касательно ее рациона перед его сдачей. Если после второго анализа диагноз будет подтвержден, доктор должен назначить лечение маленькому пациенту.
Оксалаты в моче появляются не только из-за протекающей болезни в организме, они могут быть обнаружены и по другим причинам. При сборе урины для исследования нужно внимательно отнестись к подготовке сдачи анализа на наличие оксалатов. Для этого следует:
- Собирать всю суточную мочу только в одну, абсолютно стерильную емкость;
- Первую утреннюю порцию мочи собирать не нужно, начинать забор только со второго мочеиспускания;
- Последнюю порцию мочи следует собрать на следующий день утром;
- Далее нужно смешать всю суточную мочу в одной емкости, взять 100 мл и перелить в специальный контейнер для сдачи анализов;
- Контейнер с мочой отнести в лабораторию и написать на нем общее количество мочи за сутки.
Конкременты в мочевом пузыре
При наличии камней в мочевом пузыре боль возникает в нижней части живота, над лобком. Отдает она в промежность, гениталии. Появляется при резких или интенсивных движениях, мочеиспускании.
Еще один симптом конкрементов мочевого пузыря – частое мочеиспускание. Позывы усиливаются при ходьбе, езде, тряске, физическом напряжении. При выделении мочи можно наблюдать симптом «закладывания» – внезапное прерывание струи при ощущении заполненного пузыря. Возобновить мочеиспускание можно лишь переменив позу. Когда камень очень большой, пациент может помочится только в лежачем положении.
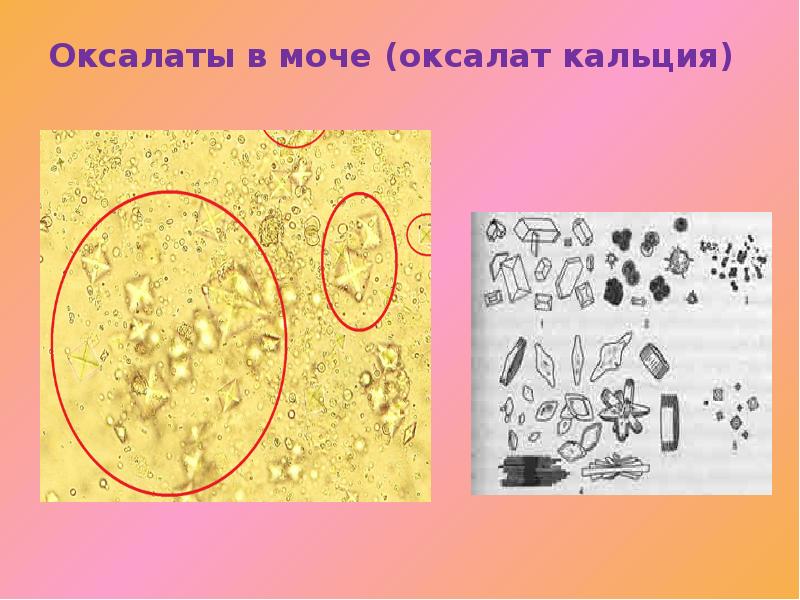
Как обнаруживают оксалаты в анализе мочи?
Необходимые организму витамины, электролиты, антиоксиданты содержатся в крови только в виде растворенных солей. Они нужны для включения в разные биохимические реакции. В случае патологии отдельные солевые остатки выявляют в анализе венозной крови путем биохимических тестов. Оксалатурия считается клинически значимым признаком при выявлении нерастворимого соединения.

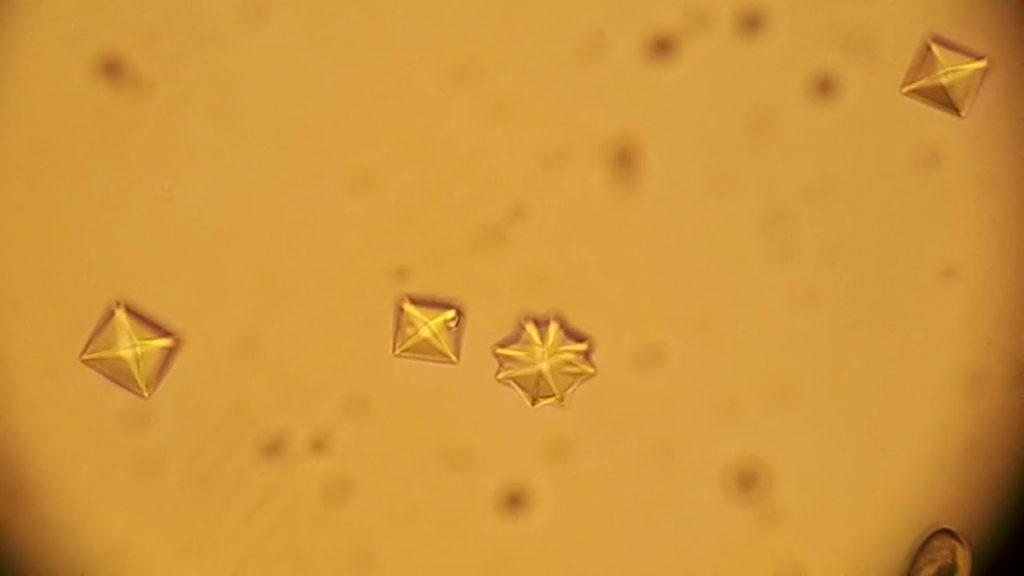
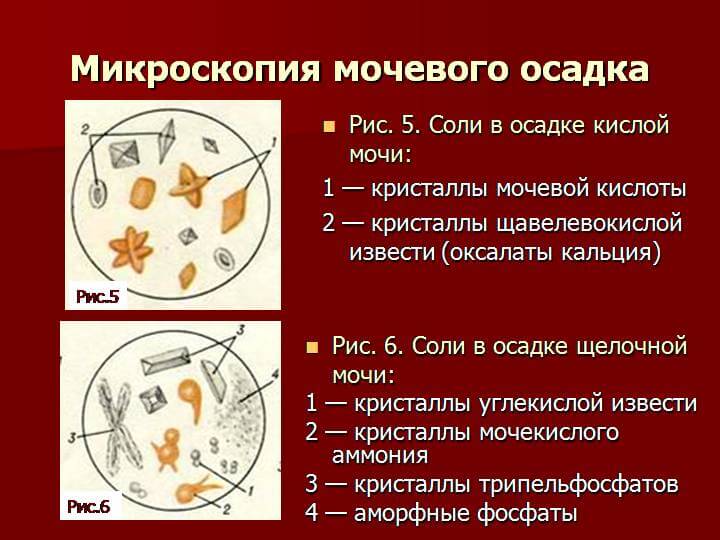
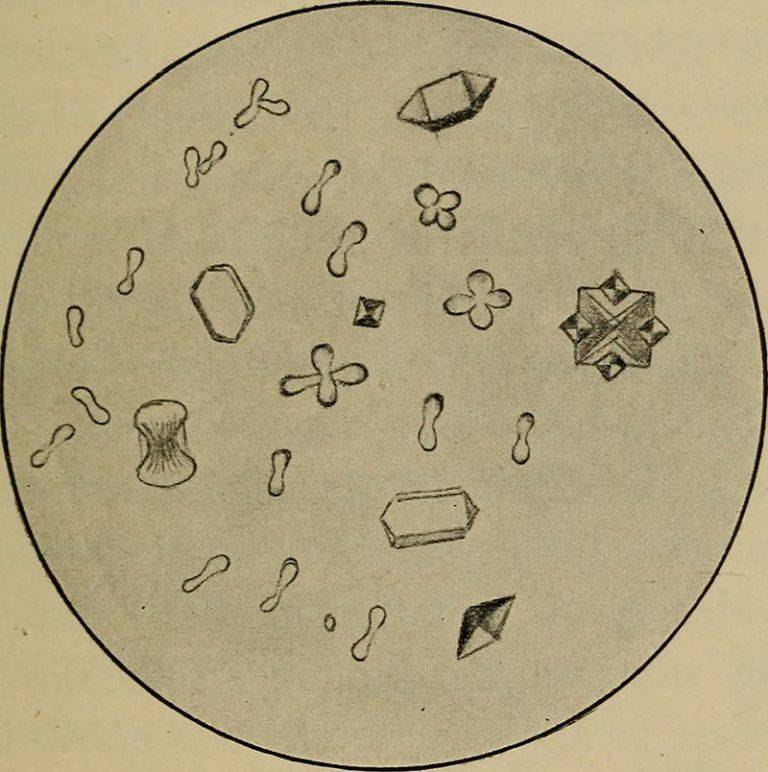
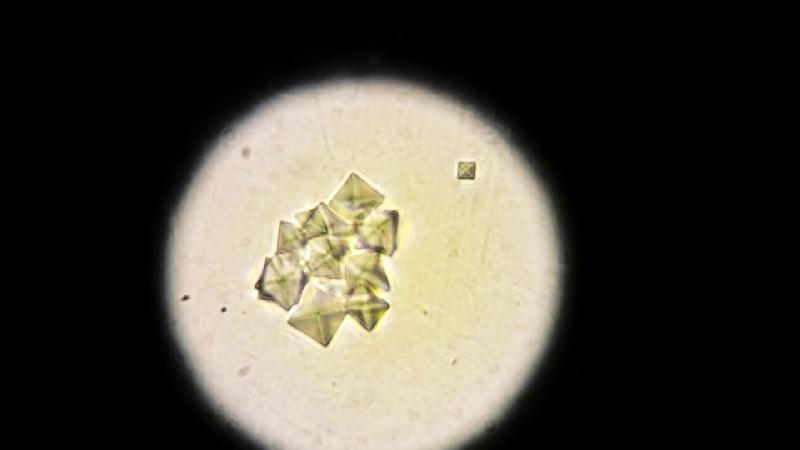
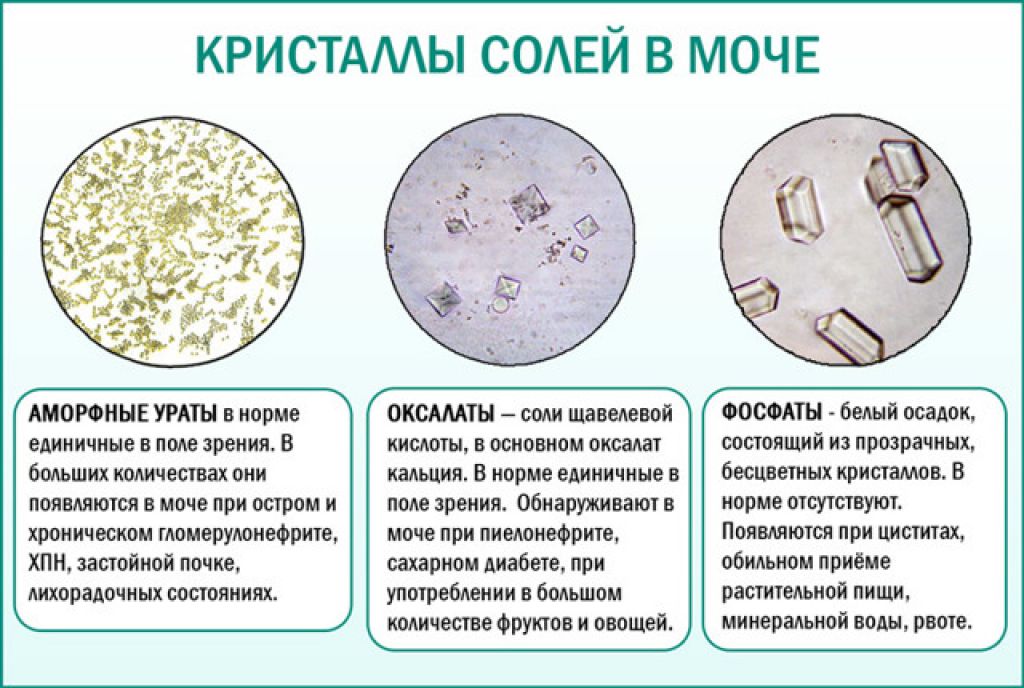
Общий анализ мочи включает обязательный осмотр осадка под микроскопом
Пробирку с мочой предварительно центрифугируют, затем переносят каплю осадка на стекло. Лаборант отличает вид кристаллов по форме, цвету. Единичные кристаллы в поле зрения называются аморфными. Установлено, что они не участвуют в формировании конкрементов в моче, поэтому безвредны. Но учитываются в плане дальнейшей профилактики метаболических нарушений. Если необходимо провести целевой анализ для изучения типа солей, то предлагают собрать мочу за сутки. Это исключает колебания выделения в отдельных порциях.
Конкременты в верхних и средних участках мочеточника
Камни, расположенные в верхней либо средней трети мочеточников, нередко провоцируют острые и очень сильные боли в поясничном участке.
При смещении конкремента вдоль мочеточника, болезненные ощущения приступообразные, периодически возникает обструкция.
При неподвижном камне, боли не такие интенсивные, особенно в тех случаях, когда мочеточник перекрыт лишь частично. Когда конкремент долгое время находится в мочевыводящих путях и перекрывает их, включаются механизмы компенсации, уменьшающие давление на почки, из-за чего боль слабеет.
Конкремент верхней трети мочеточника вызывает иррадиацию болей в боковые отделы живота. При нахождении камня в средней трети боль отдает в подвздошную область, от нижнего реберного края до паховой связки.
Терапия мочекаменной болезни
Как вылечить уролитиаз?
Этиологическая терапия мочекаменной болезни не разработана, так как не до конца выяснены причины ее возникновения. Самый действенный метод лечения – удаление камней из почек.
Терапия уролитиаза бывает консервативной и хирургической.
Принцип терапии мочекаменной болезни состоит из двух основных направлений – разрушение и выведение камней и коррекция обменных нарушений. Дополнительное лечение включает: улучшение кровотока в мелких сосудах и капиллярах почек, создание нормального питьевого режима, санация инфекций в мочевыводящих путях, удаление резидуальных камней, правильную диету, физиотерапию и лечение в условиях санатория.
После завершения диагностики, определения размера конкрементов, их месторасположения, оценки проходимости мочевыводящих путей и функциональных способностей почек, выбирают подходящий способ решения проблемы. Перед назначением лечения учитывают сопутствующие заболевания и те методы терапии, которые применялись раньше.
Методы выведения камней из почек и мочевых путей:
- Консервативное лечение направлено на самостоятельный выход мелких камушков.
- Симптоматическая терапия снимает основные проявления почечной колики
- Хирургическое удаление конкремента или целой почки, если она не функциональна, а камень очень большой
- Лекарственное дробление конкрементов
- Местный литолиз
- Удаление конкрементов, которые спустились в уретру
- Чрескожное удаление конкрементов из почек экстракцией (литолапоксия) либо контактной литотрипсией
- Уретеролитолапоксия, контактная уретеролитотрипсия
- Дистанционная литотрипсия (ДЛТ)
Все приведенные выше методы терапии не конкурируют между собой, используются строго по показаниям и нередко дополняют друг друга. Одна из самых новых методик – дистанционная литотрипсия (ДЛТ), на ряду с созданием эндоскопической техники и аппаратуры высокого качества, осуществили целую революцию в современной урологии. Они дали начало малоинвазивному лечению с минимальными травмами. Сейчас эти методики используются во многих областях медицины. Системы телекоммуникации, позволяющие выводить на экран качественное изображение и передавать его на любое расстояние, вывели технологии на новый уровень.
Малоинвазивные и малотравматичные способы терапии мочекаменной болезни изменили направление врачебной мысли при планировании лечебных мероприятий. Современные стандарты утверждают, что пациента можно избавить от любого конкремента в мочевыводящих путях, независимо от размеров, формы и стадии процесса. Считается, что даже маленькие камушки, находящиеся в почечных чашках, должны быть выведены, так как могут в любой момент вызвать непроходимость мочевых путей, провоцируют возникновение инфекций выделительной системы.
Для лечения мочекаменной болезни в современных условиях чаще всего используют дистанционную литотрипсию (ДЛТ), перкутанную нефролитотрипсию (лапаксию) (ПНЛ), уретерореноскопию (УРС). Эти лечебные методики позволяют свести к минимуму количество осложнений, на Западе оно практически равно нулю.
Возможные осложнения
Отсутствие лечения приводит к накоплению солей в организме ребенка. В результате образуются песок и камни в органах мочевыделительной системы, и развивается мочекаменная болезнь. Это может стать причиной почечной недостаточности, нарушения обмена веществ и закупорки каналов выделительной системы.
Острые края кристаллов повреждают окружающие ткани, вызывая боль и внутренние кровотечения. В такой ситуации повышаются шансы на проникновение инфекции через порезы, поэтому патология часто сопровождается пиелонефритом и другими заболеваниями с воспалением внутренних органов и тканей.
В самых тяжелых случаях возможна почечная недостаточность с последующим летальным исходом.
Как снизить выделение соли с мочой при помощи диеты
Чтобы ослабить кристаллурию, нужно откорректировать питание. Для этого из рациона исключаются продукты, содержащие вещества, вызывающие образование солей. Не рекомендуется есть соленую, копченую, маринованную пищу. Ограничивается употребление жирных и жареных блюд.
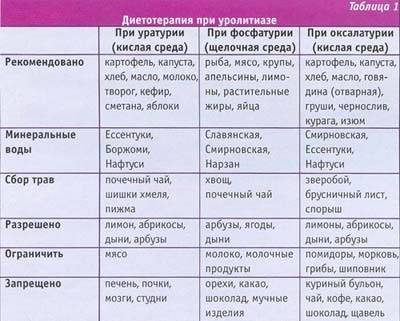
| Вид солей | Продукты, от которых лучше отказаться | Ограничение продуктов |
| Ураты | Наваристые бульоны, острые блюда, животный жир, майонез, маргарин, кетчуп, бобовые, кислые фрукты и овощи, грибы, орехи, семечки подсолнуха. Напитки – морсы, отвар шиповника, квас, кофе, шоколад, алкогольные напитки, особенно пиво | Мясо и птица. Разрешается малое количество нежирных сортов в отварном виде или на пару. Ограничивается употребление жирной рыбы, морепродуктов, топленого сливочного масла, некислых соков |
| Оксалаты | Наваристые бульоны, грибы, жирное мясо, острые блюда, колбасы, копчености, соус, кетчуп, животный жир, кислые фрукты и овощи, шоколад, газировка, ягодные и фруктовые морсы, кофе, какао, квас. Запрещаются овощи – редька, свекла, щавель, листовой салат | Кондитерские изделия, нежирный творог, мороженое, огурцы, томаты, патиссоны, лук, смородина, ежевика, клубника, грибы, семечки, орехи, капуста, черемша, сельдерей, укроп, петрушка |
| Фосфаты | Сдобная выпечка, свежий хлеб, жирный творог, сыр, сметана, молоко, наваристые бульоны, икра, рыба, морепродукты, маринады, копчености, животные жиры, листовой салат, капуста, сладкие яблоки и груши, черника, малина, черешня, хурма, виноград, мёд, зефир, мармелад. Нельзя употреблять газированные напитки, какао, кофе, шоколад | Постное мясо, куры, индейка, варёные яйца, огурцы, зеленый лук, клубника, смородина, ежевика, грибы, семечки, орехи |
Сочетание диеты и медикаментозной коррекции выявленных нарушений позволяет избавиться от солей в моче, развития мочекаменной болезни и подагры.
Симптомы повышенного содержания оксалатов

Прежде всего о наличие оксалатов в моче у ребенка свидетельствуют следующие симптомы:
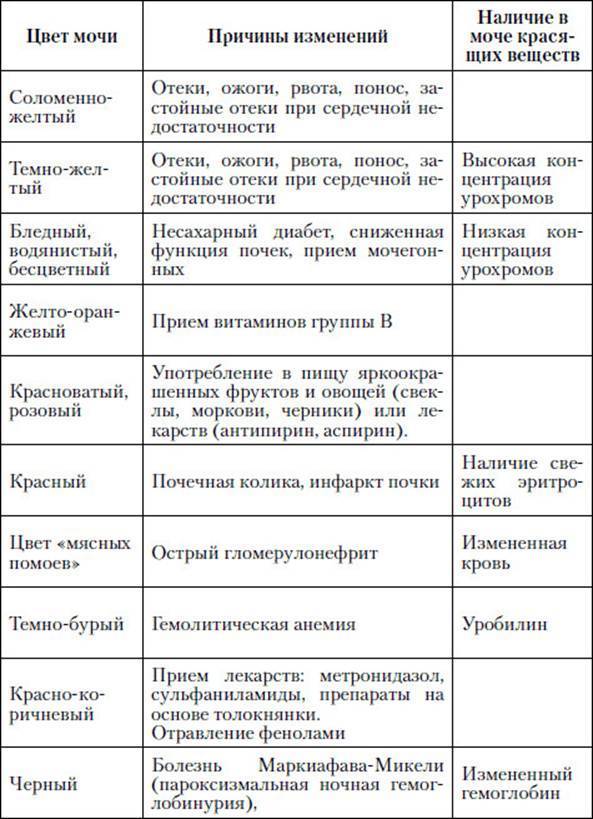
- значительное уменьшение количество мочеиспусканий и небольшой объем урины с резким, неприятным запахом;
- моча становится темно-желтого или даже бурого цвета;
- малыш может жаловаться на частые головные боли, которые повторяются и появляются без видимой причины;
- повышенная утомляемость;
- нарушение сна и ухудшение общего самочувствия;
- при запущенном состоянии ребенок чувствует боли в паху и пояснице, груднички при этом начинают беспокойно плакать;
- часто параллельно возможно развитие патологии желчевыводящих путей.
Превышения нормы оксалатов в моче у ребенка может появиться в любом возрасте. Но чаще патологию диагностируют у детей от 6 до 10 лет.
Как только у ребенка появляются симптомы болезни, врач незамедлительно отправит его на анализы, которые подтвердят или опровергнут диагноз. После чего малышу предстоит пройти комплексное обследование.
Игнорировать данную проблему очень опасно, так как это может привести к пиелонефриту или развитию мочекаменной болезни.
Лечение различных видов хейлита
Хейлит требует разного лечения в зависимости от его разновидности. Обычно правильную форму заболевания устанавливает терапевт – он назначает анализы и отличает хейлит от других похожих болезней. Дальнейшим лечением могут заниматься разные врачи: аллергологи, стоматологи, а иногда и дерматовенерологи.
Лечение эксфолиативной формы
Чтобы вылечить эксфолиативный хейлит нужно в первую очередь воздействовать на психоэмоциональную сферу. Для этого психоневролог или невропатолог прописывает транквилизаторы и успокаивающие средства, либо проводит психотерапию.
Лечение эксфолиативного хейлита основано на воздействии на психоэмоциональную сферу. С этой целью невропатологом или психоневрологом назначаются успокаивающие средства, транквилизаторы, проводят психотерапию.
Местно при этом назначается лазеротерапия, лучевая терапия и ультразвуковое введение разных гормональных средств. Смазывать губы можно гигиенической помадой, наиболее эффективно использовать средства с витаминами группы С и В.
Чтоб повысить реактивность организма, можно принимать такие препараты, как продигиозан или пирогенал, также хороший эффект дает аутогемотерапия.
Лечение гландулярного хейлита
Для лечения грандулярного хейлита в основном применяют различные противовоспалительные мази, например, оксолиновую или тетрациклиновую. Однако наилучший эффект дает электрокоагуляция увеличенных слюнных желез, либо их вылущивание хирургическим путем.
Также можно использовать лазерную абляцию с применением хирургического лазера. В качестве профилактики рекомендуется провести санацию полости рта, а также устранить сухости и мокнутия губ и нормализовать микробный пейзаж полости рта.
Лечение атопических хейлитов
При лечении атопического хейлита нужно в первую очередь установить и устранить основной раздражитель. Местно применяются гормональные мази с противовоспалительным, противозудным и противоаллергическим действием, например, фторокорт или флуцинар.
Также активно проводится противоаллергическая терапия, внутрь назначают тавегил, кларитин, фенкорол и другие препараты.
При этом важно соблюдать особую диету – полностью исключить все продукты, провоцирующие аллергию, такие как цитрусовые, шоколад, клубнику, икру, а также пряную и острую пищу. каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Лечение метеорологической формы
Метеорологический хейлит в первую очередь требует немедленно прекратить неблагоприятное воздействие солнечного облучения. После этого можно применять мази с гормонами, а также различные защитные крема, защищающие от ультрафиолета. Внутрь прописываются витамины группы РР, В и другие.
ВАЖНО: Самая частая причина хейлитов – это различные дерматозы. Губы легко могут быть вовлеченя в воспалительный процесс при псориазе, сифилисе, туберкулезе, красном плоском лишае и прочих заболеваниях кожи
Лечение макрохейлита
Чтобы вылечить макрохейлит, требуется совместить иммунокоррегирующую, десенсибилизирующую и противовирусную терапию. Для этого назначаются:
- Гормоны, например, дексаметазон;
- Окситетрациклин;
- Витамины С, РР и В;
- Противоаллергические средства (супрастин, тавегил);
- Иммунокорректирующие средства, например, ликопид;
- Противовирусные средства: лейринферон, зовиракс, ацикловир и бонафтон.
Неплохой эффект дает лазеротерапия на область губ и зону, пораженную невритом лицевого нерва.
Если форма макрохейлита очень стойкая, то во время ремиссии показана стимулирующая терапия продигиозаном, пирогеналом и другими средствами.
Также необходимо лечение неврита с применением токов Бернара, ультразвука и физических факторов. Специалисты говорят о полезности электрофореза гепариновой мази.
Если же выявляется повышенная чувствительность к бактериальным аллергенам, то показана специфическая гипосенсибилизация бактериальными аллергенами.
Чтобы улучшить внешний вид губ, иногда применяется хирургическое иссечение части губы. К сожалению, этот способ не предотвращает рецидивов.