Этиология и механизмы развития

В детском возрасте парапроктит имеет некоторые особенности, отличающие заболевание от патологического процесса, происходящего во взрослом организме.
В первом случае высеивается мономикробная флора, во втором — микс-микробная.
Развивается воспалительный процесс постепенно.
Для начала его формирования необходимо наличие травмы слизистых оболочек или застоя каловых масс. Образование непроходимости протока становится причиной ретенционного нароста, после вскрытия которого инфекция попадает в перианальный отдел.
Механизм развития заболевания происходит следующими этапами:
- Вскрытие ретенционного нароста.
- Распространение гнойных масс по соседним органам и системам.
- Формирование острого парапроктита.
Осложнения и последствия
Самостоятельно парапроктит исчезнуть не может. Для данного заболевания характерно образование абсцессов и свищей. Если лечение будет проведено несвоевременно или неполноценно, то риск развития осложнений увеличится в несколько раз.
Устранить последствия парапроктита можно только с помощью оперативного вмешательства. Заболевание в запущенной форме всегда лечится с использованием хирургической методики.
Осложнениями парапроктита могут стать следующие состояния:
- Гнойное воспаление органов мочеполовой системы.
- Деформация соседних органов.
- Самопроизвольное вскрытие гнойника.
- Прорыв абсцесса в полость таза.
- Инфекционное поражение мочеполовых органов.
О симптомах и лечении болезни Крона у ребенка читайте здесь.
Причины образования свища
Частой причиной свища прямой кишки является острый парапроктит. При этом даже оказание экстренной помощи не гарантирует отсутствия хронизации процесса
Так, лечение острого парапроктита предусматривает вскрытие для удаления гнойного содержимого, при этом важно выполнить удаление источника воспаления ( воспаленную крипту). последующее адекватное дренирование
Если этого не сделать, сращивание тканей может произойти таким образом, что сформируется свищевой ход.
Источником воспалений являются анальные железы и крипты. Размножению бактерий в них могут способствовать следующие факторы:
- нарушения кровообращения: например, в связи с сидячим образом жизни;
- травмы, в том числе повреждения плотными каловыми массами при частых запорах, травмирование жесткими средствами гигиены и др.;
- анальные трещины: рана является открытыми воротами для инфекции;
- недостаточно хорошая гигиена ануса;
- состояния, сопровождающиеся иммунодефицитом.
Вероятность развития свища выше у людей, страдающих заболеваниями ЖКТ, например болезнью Крона, а также частыми диареями, образованием геморроидальных узлов.
Лечение парапроктита
Оптимальным методом лечения является так называемая радикальная операция парапроктита, когда помимо вскрытия гнойника ликвидируется внутреннее отверстие (микроотверстие) в зоне анальной крипты, которое явилось собственно источником этого заболевания. Такие операции выполняются обычно специалистами – колопроктологами. Свищи прямой кишки бывают разной степени сложности в зависимости от прохождения свищевого хода относительно мышечных волокон анального сфинктера. Чем больше мышечных волокон «захватывается» свищом, тем сложнее является свищ по своему характеру и тем более сложной является оперативное вмешательство.
Но в любом случае единственным на сегодняшний день методом лечения свищей прямой кишки является хирургический, который позволяет радикально удалить свищевой ход и излечить больного. Парапроктит после операции больше не рецидивирует. Кроме того, во время операции свища возможно и оперативное удаление сопутствующего геморроя, анальной трещины и других заболеваний, что позволяет за один раз избавить больного от всех или, по крайней мере, большинства проктологических заболеваний. Большое значение имеет правильный восстановительный период. Пациентам назначается щадящая диета, обезболивающие препараты. Лечение парапроктита после операции включает ежедневные перевязки и обработку раны растворами антисептиков. Длительность подобных процедур составляет около месяца.
Причины проктита
Проктит развивается в силу многих причин:
- неспецифический язвенный колит, болезнь Крона;
- геморрой;
- гельминтозы;
- ИППП: гонорея, трихомониаз и др.;
- туберкулез;
- длительная антибактериальная терапия;
- аллергические реакции;
- травмы прямой кишки.
Риски развития проктита возрастают после лучевой терапии некоторых видов злокачественных заболеваний, а также при неправильном питании, хронических запорах. Застой крови в малом тазу, венах прямой кишки может быть предрасполагающим фактором. Это наблюдается при слабости мышц тазового дна, геморрое, сидячем образе жизни или долгом постельном режиме.
Выявить причины возникновения проктита может только врач.
Хронический парапроктит
Причина хронического парапроктита – рецидив острого парапроктита. Заболевание имеет гнойно-свищевую форму.
При хроническом парапроктите гнойник не заживает полностью, на его месте возникает свищ. При малейшем напряжении (в результате запора или физических нагрузок, например) воспаление развивается снова, иногда в другом месте промежности, происходит повторное заражение.
В процессе развития хронического парапроктита может закрыться отверстие свища, начинается задержка гноя, возникают абсцессы, прорыв и истечение гноя в прямую кишку, некротические изменения тканей. Может появиться целая разветвленная система свищей с большим числом отверстий.
Диагностика парапроктита
В постановке диагноза важную роль играет клиническая картина и осмотр хирургом-колопроктологом. Для уточнения локализации и размеров гнойника может потребоваться пальцевое ректальное исследование, которое из-за ярко выраженной болезненности проводится с применением обезболивания. Также могут быть необходимы дополнительные обследования.
Основные методы диагностики:
- осмотр и пальцевое исследование;
- аноскопия;
- ректороманоскопия;
- ультразвуковое исследование с использованием ректального датчика;
- тонкоигольная пункция.
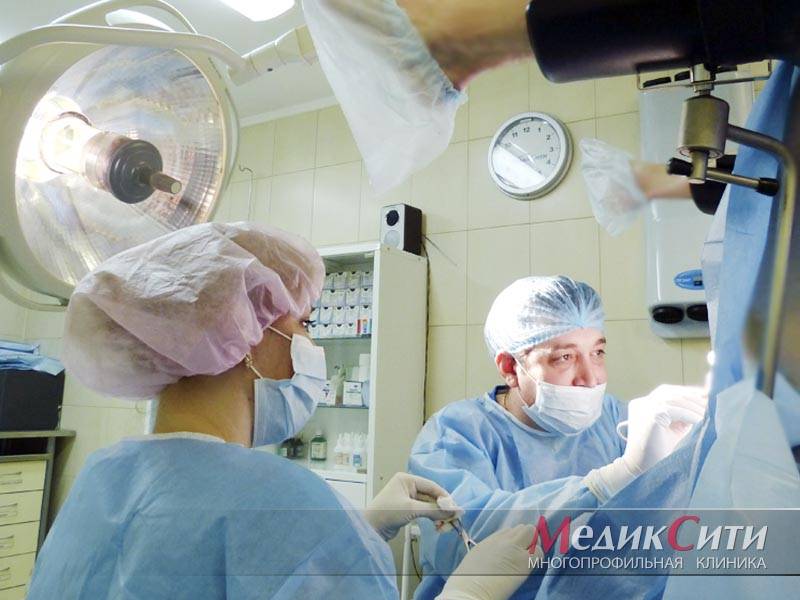
1
Операция при парапроктите

2
Операция при парапроктите
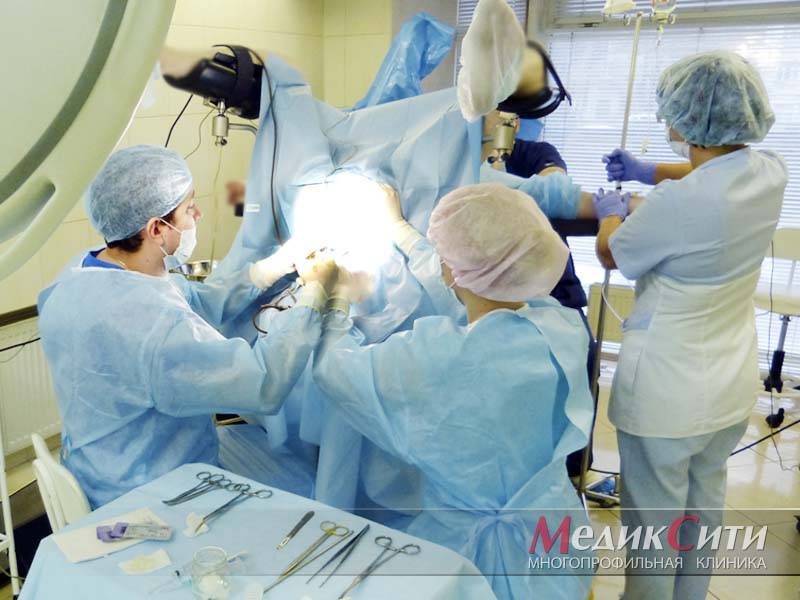
3
Операция при парапроктите
Прогнозы
Парапроктит не относится к числу смертельно опасных заболеваний, но некоторые его последствия могут создать угрозу жизни ребенка. При ранней диагностике заболевания удается полностью излечиться.
Если патологический процесс был выявлен поздно, и возникли осложнения, то длительность курса терапии может увеличиться в несколько раз. Устранить последствия парапроктита помогают хирургические процедуры. Прогнозы при таком заболевании являются в большинстве случаев благоприятными.
Неблагоприятные прогнозы возможны при наличии следующих факторов:
- приобретение парапроктитом хронической формы;
- прорыв абсцесса в органы малого таза.
Как лечится долихосигма кишечника у ребенка? Ответ узнайте прямо сейчас.
Диагностика

Диагностика парапроктита осуществляется в два этапа.
Сначала врач собирает анамнез и осматривает ребенка.
Подозрение на заболевание может возникнуть при наличии припухлости, деформации и болевых ощущений в области анального отверстия.
Для подтверждения диагноза маленького пациента направляют на дополнительные анализы и лабораторное обследование.
Повышает риск парапроктита присутствие гноя в каловых массах.
При диагностике парапроктита используются следующие процедуры:
- консультация хирурга, проктолога и педиатра;
- пальцевое ректальное исследование;
- общий анализ крови и мочи;
- биохимический анализ крови и мочи;
- зондирование прямой кишки;
- рентгенография;
- УЗИ анального отверстия и прямой кишки.
Рекомендации по лечению непроходимости кишечника у ребенка вы найдете на нашем сайте.
Виды свищей прямой кишки
Свищи в анальном проходе делятся на несколько видов. По количеству и расположению отверстий выделяют следующие:
- Полные: имеют два отверстия, одно — в прямой кишке, а другое, наружное на коже, расположено рядом с задним проходом.
- Неполные: у такого свища есть только внутреннее или только наружное отверстие. Есть мнение, что это промежуточный вариант, и при отсутствии врачебного вмешательства свищ станет полным.
По расположению относительно сфинктера свищи классифицируют на следующие виды:
- Внутрисфинктерные ( интрасфинктерные): иначе называются краевыми. Обычно патологический ход прямой, отсутствуют рубцы, а отверстие расположено рядом с анусом.
- Чрессфинктерные ( транссфинктерные): такой свищ проходит через анальный сфинктер. Чем выше расположен свищ, тем сильнее он разветвляется, а значит, образуется больше гнойных затеков. Вокруг активно формируется рубцовая ткань, что может приводить к деформациям и ухудшению работы сфинктера.
- Внесфинктерные (экстроасфинктерные): внутреннее отверстие располагается на поверхности крипты. Ход располагается высоко и огибает наружный жом. Встречается такой свищ сравнительно реже.
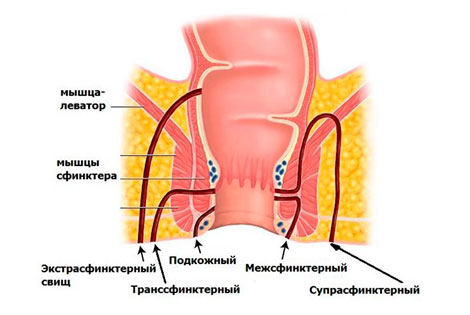
Обычно внесфинктерные свищи извилистые, а длина хода большая. Вокруг канала формируются рубцы, образуются гнойные затеки. Каждое обострение может приводить к появлению нового наружного отверстия.
Такие свищи прямой кишки классифицируют и по степени сложности:
- Отсутствуют рубцы вокруг внутреннего отверстия, ход не извилистый, в околопрямокишечной клетчатке нет инфильтратов и гнойных затеков.
- Вокруг внутреннего отверстия образуются рубцы, гнойников и инфильтратов нет.
- Вход в канал свища сужен, рубцы отсутствуют, а в клетчатке есть воспалительные инфильтраты и гной.
- Вход в канал расширен, окружен рубцовой тканью, в клетчатке есть гнойники и воспалительные инфильтраты.
Симптомы ротавирусной инфекции
Заболевание ротавирусом развивается остро, то есть симптомы появляются внезапно и быстро нарастают. От момента заражения до появления первых признаков кишечного гриппа обычно проходит от 14 часов до 4 дней. В 90% случаев все проявления болезни достигают своего пика в течение суток. Значительно реже ротавирусная инфекция протекает вяло, с постепенным нарастанием симптомов в течение 2-3 дней. Средняя продолжительность болезни 5-7 суток.
Симптомы типичной формы ротавирусного гастроэнтерита:
- повышение температуры обычно до 37-38оС;
- признаки интоксикации: слабость, общее недомогание, потеря аппетита, головные боли;
- рвота от 2-4 раз в сутки до 10-20 раз в тяжелых случаях, обычно появляется раньше поноса;
- понос (диарея) характеризуется появлением водянистого пенистого стула желтого цвета, частота опорожнения кишечника зависит от тяжести болезни;
- боли в верхней части живота умеренной интенсивности, иногда схваткообразные;
- урчание в кишечнике;
- появление признаков простуды — боль при глотании, насморк, кашель, покраснение горла — непостоянный признак, чаще встречается у детей.
Выраженность симптомов ротавирусной инфекции зависит от многих факторов: общего состояния организма, наличия сопутствующих болезней, напряженности иммунитета к ротавирусу.
Некоторые дети, а особенно взрослые, болеют кишечным гриппом в легкой форме, иногда болезнь проходит практически незаметно и не требует обращения к врачу. Реже люди становятся носителями вируса: сами не болеют, но постоянно выделяют вирус с испражнениями и могут быть источником заражения для окружающих.
Тяжелые формы болезни наблюдаются обычно у детей до 3 лет с иммунодефицитом или недостаточной массой тела, а также у пожилых людей с серьезными хроническими заболеваниями. По данным ВОЗ ротавирус ежегодно уносит жизни 1-3 млн детей.
Симптомы и признаки
Парапроктит у ребенка — фото:
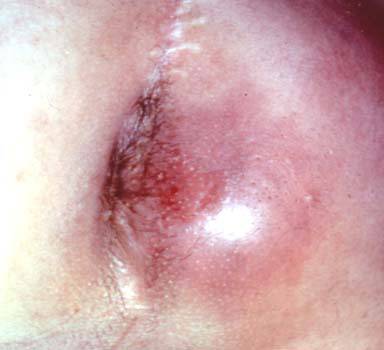
Симптоматика воспалительного процесса при парапроктите сочетается с общим недомоганием ребенка. Помимо болевых ощущений в области заднего прохода у детей наблюдается общая слабость организма, повышение температуры тела и изменение поведения.
Интенсивность симптомов заболевания зависит от степени прогрессирования патологического процесса и стадии воспалительного процесса. Бессимптомно болезнь развиваться не может.
Симптомами парапроктита в детском возрасте являются следующие состояния:
- резкие болевые ощущения;
- плаксивость и беспокойство ребенка;
- общая слабость организма;
- болевые ощущения при опорожнении кишечника;
- изменение походки (широко расставленные ноги);
- сонливость и чрезмерная утомляемость;
- повышение температуры тела;
- гиперемия в области сфинктера;
- отсутствие аппетита;
- деформация анального отверстия;
- болевые ощущения при мочеиспускании;
- при пальпации заметно наличие характерного уплотнения;
- переполнение кровью сосудов вокруг анального отверстия;
- покраснение и припухлость ягодиц;
- присутствие гноя в каловых массах;
- образование шишек вокруг заднего прохода;
- болевые ощущения при пальпации анального отверстия.
Лечение парапроктита
Целью операции является вскрытие гнойника (абсцесса). После операции при парапроктите назначается восстановительный курс лечения с применением антибиотиков. Вскрытие гнойника не является радикальной операцией: впоследствии могут возникать повторные абсцессы (проявления хронического парапроктита). Причиной является воспаление канала (свища) между прямой кишкой и окружающими тканями. Для решения данной проблемы раз и навсегда требуется операция по удалению свищевого хода.
В клинике «МедикСити» проводится диагностика и лечение парапроктита с применением современного оборудования (радиолволновые и лазерные методы). Операция при парапроктите проходит без боли, под седацией и занимает около 20-30 минут.
Послеоперационное восстановление
После иссечения свища в анальном отверстии врач оценивает состояние послеоперационной раны и выполняет перевязки.
Самостоятельная дефекация допустима уже в раннем послеоперационном периоде, поэтому уже на следующий день после операции разрешается есть, но стоит придерживаться специфической диеты
В первые дни после операции важно исключить хлеб, мучные изделия, лучше придерживаться рациона, который не вызовет уплотнения каловых масс. Как правило, меню включает каши, легкие супы, блюда из нежирных сортов мяса и рыбы на пару, некрепкий чай
В дальнейшем по мере восстановления можно добавлять блюда по согласованию с врачом.
Восстановительный период предусматривает проведение мероприятий, которые ускоряют заживление и предупредят возможные осложнения. Рационально использовать профилактическую антибиотикотерапию, назначать обезболивающие препараты. Перевязки проводятся с применением наружных антисептических растворов, заживляющих мазей. Врач также разъяснит правила гигиены анальной области.

Вероятность повторного появления свища прямой кишки есть, однако в силах пациента свести ее к минимуму
Важно обратить внимание на причины развития острого парапроктита, следовать рекомендациям врача и скорректировать образ жизни
Особенности диагностики
Диагностика свища прямой кишки обычно не представляет затруднений. Врач-проктолог или колопроктолог оценит состояние, выслушает жалобы и задаст ряд вопросов, а обнаружить свищ можно уже на первичном осмотре, включающем пальцевое исследование прямой кишки
Важно рассказать специалисту о недавно перенесенном остром парапроктите, если таковой был
Однако важно не только определить само наличие патологического канала, но и оценить его параметры: расположение, структуру, длину. Женщинам необходимо убедиться в том, что он не сообщается с влагалищем
Для уточнения диагноза специалист нередко назначает дополнительные исследования. Скорее всего, все их проходить не понадобится. В каждом конкретном случае потребуется комплекс методов диагностики с учетом особенностей течения заболевания.
Группа методов | Исследования | Цель |
Методы диагностики в рамках первичного осмотра | Визуальный осмотр, пальпация околоректальной клетчатки, пальцевое и зеркальное исследование прямой кишки, зондирование патологического хода. Проктоскопия и пробы с метиленовым синим. | Общая оценка состояния, предварительный диагноз. Определение внутреннего и внешнего отверстия, скрытых карманов, ответвлений. |
Лабораторные исследования | Клинические анализы крови, мочи, биохимические исследования, бактериологические исследования содержимого из внешнего отверстия канала. | Оценка общего состояния здоровья. Идентификация возбудителя воспаления для подбора адекватной антибактериальной терапии в послеоперационный период. |
Уточняющие инструментальные методы | Ректороманоскопия (в том числе с биопсией), трансректальное УЗИ, фистулография, МРТ, КТ. | Оценка патологического хода, его взаимного расположения с прямой кишкой, клетчаткой и другими структурами. Диагностика в сложных клинических случаях. |
Обычно зондирования достаточно для того, чтобы определить глубину канала, его связь с прямой кишкой, отношение к анальному сфинктеру, обнаружения расширений и разветвлений. Проктоскопия требуется для оценки измененных крипт и внутреннего отверстия свища. Ректороманоскопия позволяет выполнить биопсию, если есть подозрение на опухоль. УЗИ показано в том числе при выявлении недостаточности сфинктера после перенесенной операции и рецидиве парапроктита.
Лечение проктита
Лечение проктита проводится коротким курсом, однако в сложных случаях может потребоваться длительное наблюдение. Обычно в основе терапии — противовоспалительные средства и антибиотики системного и местного действия. Установление возбудителя воспалительного процесса позволяет подобрать препарат с учетом чувствительности, в редких случаях рекомендованы противогрибковые средства, если слизистая воспалилась в результате грибковой инфекции. При аллергической природе болезни специалист назначит антигистаминные средства, они помогут снять отек и купировать причину реакции.
Справиться с воспалением помогут стероидные и нестероидные противовоспалительные средства. Обычно применяются местные гормональные препараты. Назначается и симптоматическая терапия:
- обезболивающие препараты;
- жаропонижающие лекарства;
- противозудные мази;
- средства для нормализации стула (например, слабительные с мягким эффектом).
Большое значение имеет местная терапия. Для этого используется несколько методов.
Вид и форма препарата | Действие |
Клизмы с антисептическими растворами | Позволяют механически вымыть бактерии и продукты их жизнедеятельности, воспалительный экссудат, а также оказать местное антисептическое действие. |
Свечи со спазмолитическим, антибактериальным действием | Помогают устранить болезненные симптомы за счет снятия спазма, ускорить выздоровление. |
Теплые ванночки с антисептиками | Необходимы для улучшения самочувствия, профилактики осложнений, оказывают вспомогательный эффект. |
Мази и гели с анестетиками | Купируют зуд, боль, улучшают процесс дефекации. |
Средства для ускорения заживления (мази, свечи) | Помогают ускорить восстановление тканей, заживление трещин. |
Иногда целесообразно нанесение лекарственных средств в кабинете врача — специалист доставит в очаг воспаления препарат через ректальное зеркало или ректороманоскоп. Обычно это требуется при крупных язвах.
К общим рекомендациям относят обязательную профилактику запоров. Этому способствует гимнастика для мышц брюшного пресса, умеренная физическая активность, а также врач порекомендует исключить ситуации, которые вынуждают откладывать посещение туалета или подавлять естественные позывы к дефекации. Основу профилактики запоров составляют особый режим питания и правильный выбор блюд.
Методы диагностики
Диагностика парапроктита включает опрос, осмотр, пальцевое исследование прямой кишки
Обычно установить диагноз несложно, однако важно оценить общее состояние пациента, чтобы выбрать подходящую тактику лечения. Проводятся лабораторные исследования крови, а при подготовке к срочной операции — ЭКГ, оценка свертываемости крови, осмотр у терапевта и другие мероприятия.
Наличие гнойных выделений из свищевого хода может потребовать бактериологических исследований. Зная возбудителей болезни и их чувствительность к антибиотикам, врач сможет подобрать подходящую антибактериальную терапию.
Подтвердить диагноз иногда требуется с помощью другого инструментального исследования. Чаще всего в проктологической практике применяются следующие методы:
- аноскопия, ректороманоскопия;
- колоноскопия;
- УЗИ перианальной области;
- КТ, МРТ;
- фистулография — рентгенография очага воспаления с контрастированием.
По результатам диагностики специалист определяет локализацию очага воспаления, особенности течения парапроктита и общее состояние здоровья человека.
Симптомы и проявления
Симптомы свища прямой кишки зависят от выраженности воспалительного процесса, особенностей строения патологического хода, степени поражения тканей. Формирование канала может протекать без проявлений или с легким дискомфортом в области заднего прохода.
Обычно поводом для визита к проктологу является появление заметного наружного отверстия свища. К этому моменту появляются и другие симптомы:
- Сукровичные, гнойные, кровянистые выделения. Пациенты могут отмечать появление точечных пятен на белье.
- Боль по ходу канала. Нажатие может усиливать неприятные ощущения. Отмечается болезненность при дефекации.
- Краснота, отечность кожи в патологическом участке.
Обострение хронического воспаления может приводить к образованию инфильтратов, гноя, сопровождается повышением температуры, симптомами общей интоксикации.
Вирусные заболевания
К этой группе относятся болезни, которые вызывают вирусы. Такие инфекции не представляют опасности для здоровья человека, но наносят большой ущерб фермерским хозяйствам.
Заразиться вирусными болезнями может даже декоративный кролик в домашних условиях, так как переносчиками инфекций являются кожные паразиты – блохи, власоеды и клещи, а также комары и мухи.
Вирусная геморрагическая болезнь кроликов
ВГБК вызывает высоковирулентный вирус. Эта болезнь кроликов быстро распространяется и поражает около 70 % поголовья. Летальность от нее достигает 90 %. Вирус вызывает явления геморрагического диатеза в печени и легких.
Болезнь протекает молниеносно или остро. В первом случае кролики умирают так быстро, что даже не успевают проявиться симптомы. Кажется, что грызуны погибают без видимых причин. При остром течении болезни смерть наступает через 2-3 дня.
Признаки заражения геморрагической лихорадкой:
- угнетение, сильная вялость;
- повышение температуры до 40,5 градусов;
- у кролика начинаются судороги;
- больные животные издают истошные звуки;
- непосредственно перед гибелью из носовых ходов вытекает кровь или сукровица.
Лекарства от ВГБК не существует. Эта болезнь не поддается лечению. Лишь 10 % кроликов могут выжить при условии, что им будет введена специальная сыворотка в первые часы после проявления симптомов. При обнаружении признаков геморрагической лихорадки больных грызунов изолируют. Условно здоровых особей сажают на карантин и начинают вводить иммуноглобулины.
Миксоматоз
Это заболевание кроликов вызывает вирус Myxomatosis cuniculorum. Источником инфекции являются не только больные грызуны, но и те, которым удалось выздороветь. Они долгое время выделяют вирус в окружающую среду.
Возбудитель проникает в организм кролика разными путями:
- через рот во время еды;
- органы дыхания;
- поврежденную кожу – из-за укусов комаров, блох и клещей.
Если болезнь протекает в классической форме, смертность достигает 100 %. Кролики умирают в течение нескольких дней. На теле зараженных грызунов появляются шишки, они локализуются преимущественно на голове и шее. У самцов бывает отек мошонки. Из носа вытекает гной, развивается пневмония.
Узелковая форма болезни уносит жизни 50-70 % заболевших. Зараженный кролик не ест, не пьет воду, лежит в углу. Отмечается затрудненное дыхание, насморк, из глаз выделяется гной. На теле появляются небольшие узелки. Из-за осложнения болезни бактериальной инфекцией нередко развивается стоматит и воспаление легких.
Лечение миксоматоза целесообразно только в том случае, если заболевание протекает в узелковой форме и обнаружено на ранней стадии. Лучший способ защиты от инфекции – вакцинация.
Инфекционный стоматит
Эта болезнь также называется мокрец или мокрая мордочка. Ее вызывает фильтрующий вирус. В группе риска крольчата до 3-месячного возраста. Переболевшие особи навсегда остаются носителями инфекции, поэтому они подходят только для содержания, к разведению таких не допускают.
Узнать, что кролик болен мокрецом, просто – у него усиливается слюноотделение, поэтому шерсть на мордочке мокнет. Под носом образуются пятна и корочки. Слизистая рта краснеет, на языке появляется белый налет, который позже приобретает бурый оттенок. Поскольку грызуну больно есть, он худеет, становится вялым. Позже у кролика начинается понос.
Исход этой болезни зависит от того, когда начата терапия. Если не принять мер, зверек умрет в течение 3-5 суток. Лечение включает обработку ротовой полости раствором Байтрила, Стрептоцидом, Биомицином.







