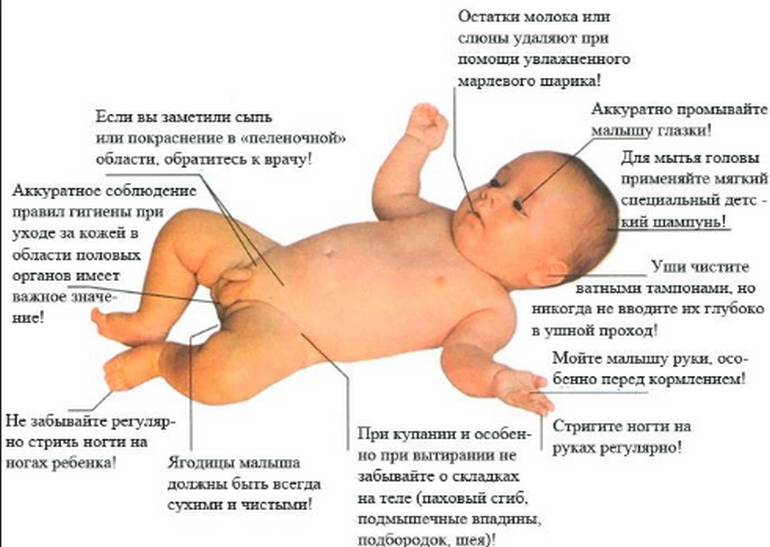
Крайняя плоть у ребенка: особенности ухода (оттягивать, не оттягивать или оставить в покое)
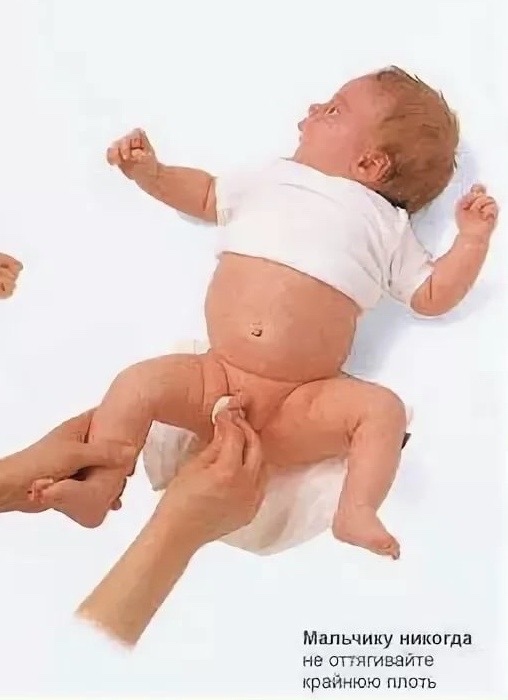
Как уже рассматривалось выше, крайняя плоть и головка пениса в момент рождения «склеены» особыми клетками между собой. Поэтому малышу не нужно отодвигать крайнюю плоть. Это может приводить к развитию микротравм, с образованием затем шрамов и спаек и формированием рубцового фимоза. Необходимо просто оценивать состояние половых органов. И при выявлении покраснения, опухлости, затруднения во время мочеиспускания необходимо обратиться за медицинской помощью.
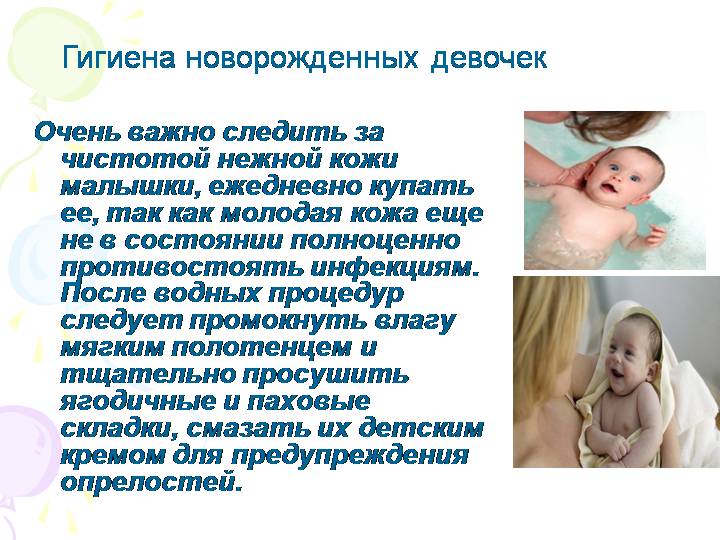
Смегма сама по себе опасности не представляет и самостоятельно отойдет в возрасте до 2-3 лет или позже. Но то, что отделяется, нужно вымывать чистой водой.
Большинство специалистов считает, что после 3-х лет крайнюю плоть с полового члена необходимо немного отодвигать для ускорения избавления от физиологического фимоза. Делать это рекомендуется тогда, когда кожа разогрета после купания. Нужно бережно, без нажима сдвинуть крайнюю плоть и смыть струйкой воды загрязнение из складок. Мыть головку пениса мылом не рекомендуется.
Особенности строения кожи новорожденного
Когда ребенок только рождается, он покрыт естественной смазкой, которая защищает его от воздействия внешней среды. Сейчас принято давать ей впитаться, а не смывать сразу. Но сами особенности кожи малыша могут взволновать родителей, хотя для беспокойства нет оснований:
- она может быть красной, с хорошо просматривающимися сосудиками. Это нормально: у маленьких детей очень тонкий подкожно-жировой слой, из-за этого кровеносные сосуды просвечивают сквозь кожу, вдобавок в крови новорожденного повышено содержание эритроцитов;
- у некоторых могут проявиться небольшие белые точки. Это сальные кисты, они безвредны и сами пройдут, когда организм немного адаптируется;
- детский пушок, лануго, делает кожу ребенка особенно бархатистой. Это естественный покров, его не нужно убирать;
- встречаются случаи, когда через 2–3 дня после рождения кожа ребенка начинает шелушиться, сохнуть и краснеть. Это результат адаптации к новой среде и не свидетельствует о болезни.
Закапывание капель в нос
- Подогреть капли до комнатной температуры;
- перед употреблением пипетку хорошо промывают и стерильную ее часть стерилизуют кипячением.
- отчистить носовые ходы с помощью стерильного ватного жгутика от слизи и корок;
- слегка запрокинуть голову ребенка и перевернуть в ту сторону, в которую будет вводится лекарство;
- ладонь левой руки кладут на лоб и фиксируют голову, а большим пальцем этой же руки приподнимают кончик носа;
- стараясь не касаться пипеткой слизистой оболочки носа, вводят 2-3 капли лекарственного средства таким образом, что бы оно попало на слизистую оболочку наружной стенки;
- оставляют голову ребенка в том же положении на 1-2 мин для равномерного распредиления лекарственного средства по слизистой оболочке;
- затем с соблюдением тех же правил закапывают капли в другую половинку носа.
Физическое и гормональное восстановление влагалища после родов
Из-за изменений гормонального фона, вызванных беременностью и родовой деятельностью, многие женщины жалуются на дискомфорт и сухость во влагалище после родов, у некоторых женщин после родов также начинают страдать геморроем. Если вы столкнулись с этой проблемой, обязательно сообщите о ней своему врачу. Он проведет осмотр, возьмет мазок из влагалища для исследования и на основании полученных сведений назначит соответствующее лечение.
Изменение гормонального фона в послеродовом периоде – совершенно естественная реакция организма женщины на ее новое состояние.
В большинстве случаев он приходит в норму самостоятельно. Если же гинеколог не обнаружит серьезных нарушений, можно ограничиться увлажнением стенок влагалища специальными средствами – например, гелем «Гинокомфорт» увлажняющим.
Однако иногда зуд и неприятные ощущения после рождения малыша могут свидетельствовать о другой проблеме – нарушении соотношения полезных, патогенных и условно-патогенных микроорганизмов, населяющих вагину. Причиной дисбактериоза (Dysbacteriosis) в послеродовом периоде может стать общее снижение защитных сил организма, вызванное тяжелым течением беременности, осложнениями во время родоразрешения, необходимостью лечения с применением антибиотиков, несоблюдением правил интимной гигиены.
Если вы обнаружили необычные вагинальные выделения, отличающиеся от нормальных цветом, запахом и консистенцией, обязательно сообщите об этом врачу, так как они могут оказаться признаками вагинального дисбактериоза. На основании проведенного осмотра и результатов лабораторных исследований гинеколог подберет необходимые препараты, возможно также витамины и витаминные комплексы, для восстановления микрофлоры влагалища после родов, которые можно безопасно принимать в послеродовой период и в период лактации (Lactatio).
Как восстановить микрофлору влагалища после родов?
Обычно для ее нормализации назначают препараты, направленные на решение следующих задач:
- Угнетение активности и сокращение количества условно-патогенной и патогенной микрофлоры.
- Создание благоприятных условий для нормализации уровня полезных микроорганизмов.
- Повышение местного влагалищного иммунитета.
Для достижения указанных целей проводят местные процедуры (теплые ванночки, установку суппозиториев) и назначают прием иммуномодуляторов. В особо сложных случаях может быть назначен очень короткий (до 5 дней) курс приема антибиотиков.
Для устранения симптомов нарушения микрофлоры в послеродовом периоде также может использоваться интимный гель «Гинокомфорт» восстанавливающий. Его действие направлено на нормализацию вагинальной микрофлоры и поддержание нормального уровня кислотности, при котором развитие патогенной микрофлоры купируется. Восстанавливающий гель “Гинокомфорт” также устранит неприятные ощущения вызванные дисбактериозом – зуд, жжение и раздражение слизистой, увлажнит и защитит ее.
Отдельно стоит отметить, что интимное восстановление после родов подразумевает не только борьбу с сухостью и нормализацию вагинальной флоры, но и постепенное устранение растяжения стенок влагалища, возвращение им прежнего тонуса. Для этого женщина может выполнять специальный комплекс упражнений, пройти курс физиотерапевтических процедур, а в особо сложных случаях – прибегнуть к хирургической пластике влагалища.
Причины
Высокая вероятность развития заболевания у девочек обусловлена анатомо-физиологическими особенностями вульвы. В момент рождения и несколько часов после него влагалище ребенка остается стерильным и только к 5 – 7 дню жизни заселяется условно-патогенной микрофлорой. Реакция влагалищного содержимого девочки до начала полового созревания остается щелочной или нейтральной, так как в микрофлоре влагалища отсутствуют лактобактерии, вырабатывающие молочную кислоту.
Отсутствие молочной кислоты во влагалищном содержимом снижает местную защиту от инфекционных агентов, а сниженное количество потовых и сальных желез на коже вульве, неполное смыкание половой щели, нежная и ранимая кожа наружных половых органов увеличивают риск развития воспаления вульвы.
Первичный неспецифический вульвит
Причиной первичного неспецифического вульвита является условно-патогенные микроорганизмы, которые в небольшом количестве обитают во влагалище (простейшие и дрожжевые грибы, анаэробы, протей и прочие).
- Повторение эпизодов неспецифического воспаления вульвы характерно для девочек, которые страдают хроническими соматическими заболеваниями (патология мочевыделительной системы, гормональные заболевания: сахарный диабет, гипотиреоз, болезни крови и т. д.).
- Отмечено, что частота воспалительных процессов наружных половых органов возрастает у детей, часто болеющих заболеваниями носоглотки (ангина и хронический тонзиллит, риниты, ОРВИ).
- Кроме того, неспецифический инфекционный вульвит могут спровоцировать гельминты (в частности острицы),
- проникновение в вагину инородных тел во время игры (песок, насекомые, травинки).
- Факторы, которые ослабляют иммунную защиту организма, также играют роль в развитии заболевания (антибиотикотерапия, недостаток витаминов, иммунодефицитные состояния).
Аллергический атопический вульвит
Отдельно следует выделить причины аллергического вульвита (или атопического).
- его развитию способствуют некоторые высокоаллергенные пищевые продукты (шоколад, цитрусовые, клубника)
- средства гигиены с ароматическими добавками (мыло, прокладки)
- синтетическое белье
- у девочек младенческого возраста возникновение заболевания провоцирует пеленочный дерматит
- чрезмерно увлечение мамы гигиеной ребенка (частые и ненужные подмывания, применение мазей, присыпок и кремов), что ведет к раздражению и нарушению целостности кожных покровов и слизистой вульвы
- несоблюдение правил гигиены и использование общих гигиенических принадлежностей (полотенца, мочалки) способствует развитию заболевания и у девочек старшего возраста
- если девочка-подросток ведет половую жизнь, не исключается и половой путь заражения
Специфическими возбудителями заболевания выступают гонококки и трихомонады, хламидии и уреаплазмы, туберкулезная и дифтерийная палочка, вирус генитального герпеса и папилломовирусная инфекция, грибы и возбудители детских инфекций (корь, скарлатина и ветряная оспа).
У новорожденных девочек воспаление вульвы может быть обусловлено заражением ребенка при прохождении в родах через инфицированные родовые пути матери либо трансплацентарное заражение.
Диагностика
- Диагностика заболевания начинается со сбора анамнеза и жалоб.
- Тщательно изучается соматическое состояние ребенка и факторы, которые создают фон для активизации условно-патогенной микрофлоры и развития вульвита/вульвовагинита (ожирение и экссудативный диатез, обменные нарушения, аллергия к пищевым и непищевым агентам, неправильная или несоблюдение гигиены и т. д.).
- Проводится гинекологический осмотр, во время которого выявляются отек и гиперемия наружных половых органов, их мацерация и изъязвления, бели гнойного, творожистого, пенистого или кровянистого типа с неприятным запахом.
- Ректоабдоминальное исследование позволяет пропальпировать инородные тела во влагалище.
- В обязательном порядке проводится вагиноскопия (осмотр стенок влагалища через неповрежденную плеву), при необходимости во время процедуры из влагалища удаляются инородные тела.
- Так как заболевание часто сочетается с воспалением мочевыводящих путей, показано исследование мочи (общий анализ, моча по Нечипоренко и моча на бактериологический посев).
- Также назначаются общий анализ крови, кал на яйца гельминтов и УЗИ органов малого таза.
- Для установления типа возбудителя производится забор мазков на микрофлору из влагалища и уретры и бактериологический посев влагалищного отделяемого на чувствительность к антибиотикам.
- При подозрении на воспаление вульвы специфической этиологии назначается ПЦР и серологическое исследование на половые инфекции.
- Также показано определение сахара крови.
При наличии показаний назначаются консультации узких специалистов: детского аллерголога, эндокринолога, гастроэнтеролога и других.
Популярные вопросы
Добрый день! Такой вопрос: после родов пропала естественная смазка, можно её как то восстановить без дополнительных гелей?
Здравствуйте! Восполнение дефицита увлажнения слизистых после родов происходит постепенно. Зависит от длительности лактации , возобновления менструального цикла, травм слизистых, эмоционального фактора, режима дня женщины и многого другого. На данном этапе лучше использовать лубриканты, что позволит исключить дополнительное травмирование из-за сухости. С этой целью можно использовать гель Гинокомфорт с экстрактом мальвы. Это не отразиться на качестве лактации.
Здравствуйте. В послеродовых выделениях увидела сгусток, похожий даже наверное на кусок плоти, очень плотный бордовый сгусток. Что это такое?
Здравствуйте! Лохии после родов в норме сохраняются до 43 дней , характер их может меняться от кровянисто-слизистых до сукровичных. При сокращении матки в выделениях могут присутствовать сгустки крови. Для исключения остатков плацентарной ткани можно выполнить УЗИ органов малого таза.
Могут ли ровно через месяц после родов начаться месячные при грудном вскармливании. 21 числа начались, сегодня 27 они прям начали с самого утра сильно лить. В больницу боюсь обращаться да и ребёнка не с кем оставить.
Здравствуйте! Кровянистые выделения из половых путей в норме продолжаются до 43 дня, интенсивность выделений может меняться. Для исключения других причин послеродового кровотечения, например , остатков плаценты или лохиометры, Вам необходимо выполнить УЗИ органов малого таза.
Добрый день! После родов, в результате переесенной эпизиотомии, уже находясь дома появился жуткие жжения и зуд. В роддоме обрабатывали зеленкой, строгая гигиена, дома тоже старалась соблюдать все тоже самое, но появились вот такие симптомы. Причем когда лежу они не выраженные, а когда стою на одном месте или хожу, то просто невозможно это терпеть.
Здравствуйте! Появление жжения и зуда связано с сохраняющимися после родов гормональными изменениями.Вам следует создать дополнительное увлажнение и усилить регенераторные способности слизистых. Порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы. Гель наносится местно на область шва и в половые пути 1 раз в день 7-10 дней. Средство не влияет на лактацию. при необходимости может применяться длительное время.
Причины и факторы риска синехий
Причины развития синехий не до конца изучены. Считается, что основным этиологическим фактором развития синехий является низкий уровень эстрогена. Дополнительными факторами риска развития синехий являются:
- низкая (или некачественная) гигиена
- инфекционно-воспалительные процессы
Основная роль низкого уровня эстрогена в крови в развитии синехий подтверждается следующими наблюдениями:
- синехии не выявляются у новорожденных девочек, т. к. в их крови высокое содержание материнского эстрогена. Этим же опровергается гипотеза о том, что синехии являются врожденной патологией
- в период полового созревания, когда у девочек растет уровень собственного эстрогена, 80% самых тяжелых форм синехий саморазрешается, и проходит без каких-либо остаточных явлений
В каком возрасте мальчики проходят плановый осмотр
Впервые вашего мальчика осматривает сразу же после рождения в родильном доме андролог, а при его отсутствии – врач-неонатолог.
До 1 года жизни ребенок ежемесячно осматривается педиатром, при подозрении на наличие патологии направляется к детскому урологу.
Согласно приказа № 682 от 16.08.2010 г. “Про удосконалення медичного обслуговування учнів загальноосвітніх навчальних закладів” при зачислении в детский сад или школу ребенок (т.е. в 3 года и 6 лет) должен пройти осмотр специалистов, в том числе детского уролога.
Далее плановый осмотр детского уролога или хирурга требуется в 11 и 14 лет, а также по необходимости.
Основные симптомы урологических патологий у детей
Нарушения мочеиспускания. Это наиболее характерный симптом урологических патологий у взрослых и детей. Наиболее распространенные виды нарушения мочеиспускания – недержание мочи, частое или, наоборот, редкое мочеотведение. Опасный симптом – отсутствие оттока мочи в течение суток, сильная боль и жжение во время отведения мочи.
Изменения внешнего вида мочи. По внешнему виду мочи без проведения специальных анализов довольно трудно заметить различные нарушения, но родителей должно насторожить, если моча изменила цвет, потемнела, стала мутной, появился резкий неприятный запах
В этом случае важно сразу сдать мочу на анализ и выявить причину изменений.
Отек и покраснение наружных половых органов.
Болезненность при прикосновении к половому члену и мошонке.
Травма наружных половых органов, боль внизу живота.
Пальпируемое новообразование в брюшной полости или в области органов малого таза.
Симптомы вульвита у девочек
Для обнаружения первых признаков вульвита достаточно производить регулярный осмотр деликатных мест дочери. Первое, что бросается в глаза это отек слизистой и кожи, покраснение наружных половых органов. Также можно заменить незначительное увеличение паховых лимфоузлов.Еще одним симптомом вульвита является постоянное желание ребенка прикоснуться или почесать деликатное место. Это неудивительно, ведь заболевание сопровождается неприятным зудом и жжением.
Также наблюдаются выделения из уретры и реже из влагалища слизистые желтые, желто-зеленые или вязкие при остром воспалении и расчесах. Причиной вызывающей воспаление являются различные возбудители: стафилококки, бактериазы, кишечная палочка, грибы.
Элементы воспитания
Воспитание
это целенаправленное руководство развитием ребенка, подготовкой его к жизни и труду в обществе. Воспитание предусматривает комплекс физического, умственного, нравственного, трудового и эстетического развития ребенка.
Физическое воспитание
Целостная система мероприятий, направленная на своевременное формирование у детей правильных двигательных навыков и умений, укрепление здоровье, полноценное и своевременное физическое развитие.
Для развития физических навыков и умений используют различные методы, включающие массаж гимнастику, закаливание и др.
Средства физического воспитания детей.
Массаж и гимнастика-это не только средства совершенствования двигательных навыков здорового ребенка и повышения его устойчивости к вредным влияниям окружающей среды, но и способы лечения больных детей.
Массаж
Для детей первых месяцев жизни массаж необходим, прежде всего, для развития психики ребенка, так как первые речевые реакции (гуляние) возникают в ответ на тактильные раздражители – поглаживание, в то время как словесные обращения взрослых ответных речевых реакций со стороны ребенка не вызывают. Детский массаж является важным способом общения, который укрепляет эмоциональную связь между матерью и ребенком, особенно в первые годы жизни малыша. Массаж приносит удовольствие, после него ребенок спокоен и расслаблен, он лучше развивается и хорошо себя чувствует. Считается, что детский массаж оказывает благотворное влияние на весь организм и может:
- облегчить ребенку дыхание;
- укрепить иммунную систему;
- способствовать выведению через кожу продуктов распада и токсинов;
- способствовать пищеварению, снимать колики и запоры;
- способствовать хорошему мышечному – тонусу и гибкости;
- успокоить ребенка и помочь ему заснуть.
Действующим моментом массажа на организм ребенка являются механические раздражения, наносимые тканями специальными приемами поглаживания, растирания, разминания, вибрации.
Детям первых месяцев жизни делают преимущественно два вида массажа:
Поглаживание и растирание (в положении ребенка на спине, животе).
Поглаживание – это легкие скользящие движения ладонями или тыльной стороной кисти по поверхности кожи (без смещения кожной складки).
Растирание – это более интенсивное сдавливание пальцев рук, чем поглаживание (со смещением кожной складки).
Детям более старшего возраста массаж делают пятью способами: поглаживание, растирание, разминание, поколачивание, вибрация.
Разминание – воздействие приемами массажа на кожу, мышцы, сухожилия, суставы.
Поколачивание – производят тыльной стороной одного пальца, затем двумя и большим количеством пальцев.
Вибрацию, получаемую аппаратами вибраторами, применяют для детей с ожирением. Она действует рефлекторно на внутренние органы, усиливает обмен веществ глубоко расположенных тканей.
Поглаживание. Разминание и растирание усиливают тормозные процессы, т.е. действуют на ребенка успокаивающе.
Похлопывание и вибрация усиливают возмутительные процессы.
При проведении массажа необходимо помнить что глубокое поглаживание(растирание, разминание, поколачивание и вибрацию) следует проводить продольно ходу лимфатических сосудов, как правило, от периферии к центру, т.е. по направлению к ближайшим лимфатическим узлам.
Классификация
В зависимости от продолжительности заболевания вульвиты делятся на:
- острые (протекают до 1 месяца)
- подострые (до 3 месяцев, чередуясь периодами обострения и ремиссии)
- хронические
В зависимости от возрастной категории выделяют следующие виды заболевания:
- воспаление вульвы в период младенчества (от 0 до 12 месяцев);
- воспаление вульвы и влагалища в детский период (от 1 до 8 лет)
- воспаление вульвы и влагалища в препубертатном возрасте (от 8 лет до наступления менархе);
- воспаление вульвы и влагалища пубертатного возраста (после наступления менархе).
Также данная патология может быть инфекционного (вызванного патогенными и условно-патогенными микробами) и неинфекционного генеза (травма, в том числе и введение инородного тела в вагину, ожог, аллергия или нарушение обменных процессов).
Инфекционные воспаления вульвы подразделяются на неспецифические, которые вызывает условно-патогенная микрофлора и специфические.
Кроме того, вульвиты делятся на первичные, когда инфицирование вульвы обусловлено извне поступивших микробов и вторичные, при наличии в организме девочки других очагов инфекции (кариозные зубы, тонзиллит, отит и прочее).
Правило 4. Раз в полгода – год посещайте гинеколога для профилактического осмотра
Регулярные гинекологические осмотры имеют решающее значение для поддержания здоровья не только влагалища, но и всей репродуктивной системы.
Профосмотр
Первое обследование. Молодым девушкам рекомендуется провести первый скрининг – гинекологический осмотр после первого полового контакта. Врач может выявить дефекты, нарушения развития половых органов, подберет метод контрацепции, расскажет о возможных половых инфекциях и мерах защиты от них.
Обследование на рак. Всем женщинам с 25 лет необходимо проходить тестирование по Папаниколау для выявления изменений в вагинальных клетках, которые могут указывать на наличие рака.
Обследование перед зачатием
Будущей маме очень важно провериться на наличие скрытых половых инфекций, которые могут повлиять на ход беременности и здоровье плода.
Особенности строения половых органов у мальчиков
К наружным половым органам у мальчика относятся половой член и мошонка. Половой член покрывает тонкая кожа, которая может легко сдвигаться. Ближе к основанию головки из кожи образуется складка, так называемая крайняя плоть. Мошонка является кожно-мышечным образованием, в котором располагаются яички с придатками и семенными канатиками. Такое размещение яичек позволяет поддерживать оптимальную для них температуру около 34°С, что естественно, ниже внутренней температуры тела.
Во внутриутробном периоде головку полового члена ребенка прикрывает крайняя плоть. Такое состояние сохраняется и после рождения и является врожденным фимозом – физиологическим состоянием, самостоятельно исчезающим к 3-5 годам ребенка.
Головка полового члена и крайняя плоть соединены особенными клетками. В процессе развития ребенка эти клетки, погибая, скапливаются внутри и носят название – смегма.
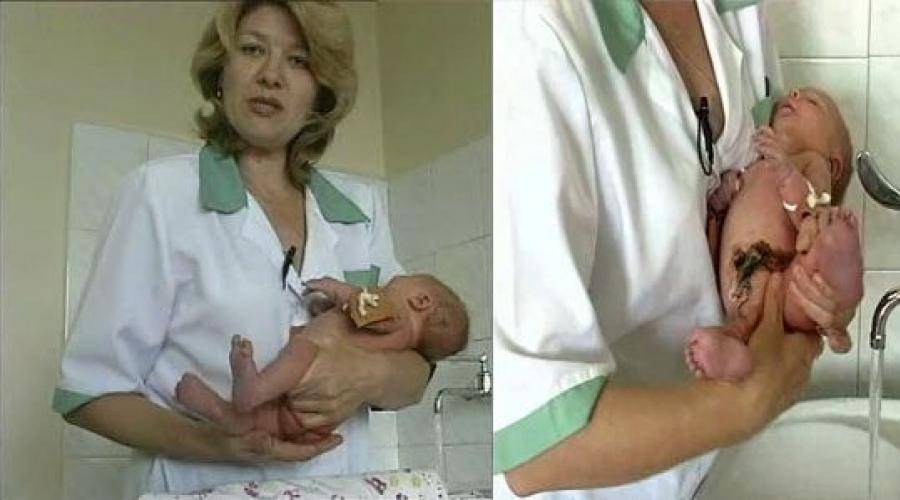
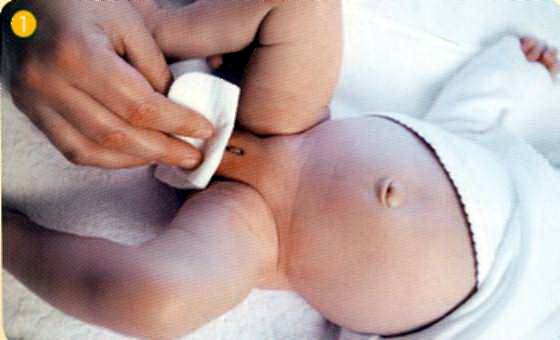
Частички смегмы могут постепенно выходить наружу при мочеиспускании. Это не представляет опасности и, соответственно, новорождённому самостоятельно убирать смегму не надо. Вполне достаточно просто промыть пенис теплой водой.
Возраст, в котором открывается головка, для каждого ребенка индивидуален: чаще к трём годам жизни. Тогда же объём смегмы увеличивается. Несоблюдение правил интимной гигиены в этот период чревато высоким риском развития воспалительных процессов.
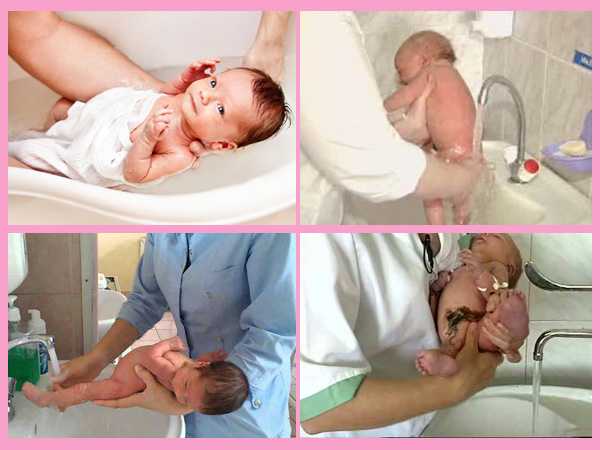
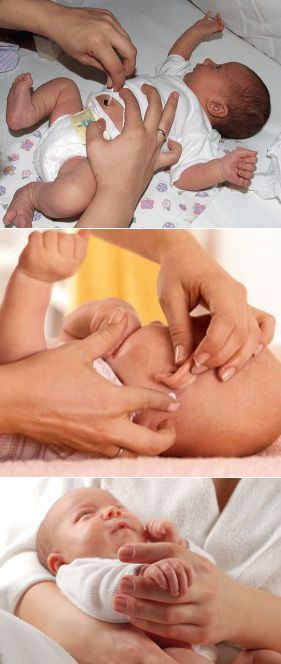
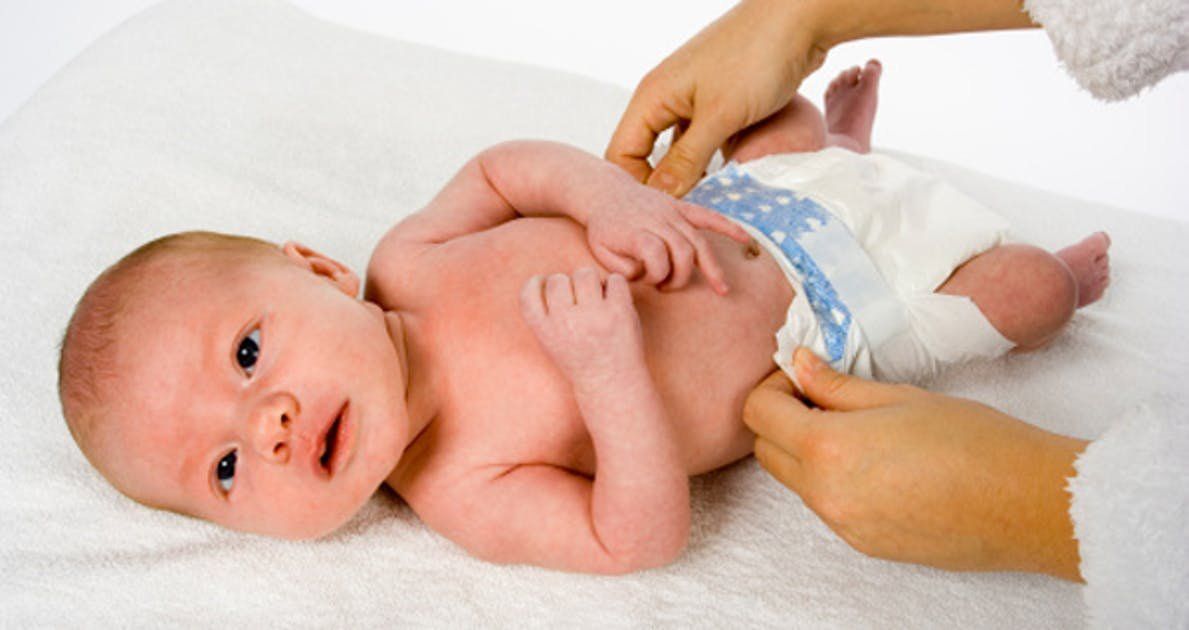
Правила ухода за половыми органами новорожденного мальчика
Как правильно подмывать мальчика? Этим вопросом часто задаются родители, чья семья пополнилась младенцем мужского пола. Подмывать мальчиков можно любым удобным для мамы способом, определенная техника существует только в подмывании девочек. Так как наружные половые органы у мальчиков полностью закрыты и инфекция попасти в них не может, к их интимной гигиене не предъявляют особых требований, но тем не менее она очень важна и имеет ряд правил.
Относится к ней нужно очень серьезно, так как правильное подмывание крохи в детстве, станет фундаментом здоровья его половой системы в будущем, а также повлияет на то, сможет ли мальчик, когда вырастет обзавестись потомством. Чтобы карапуз вырос здоровым, мама должна правильно ухаживать за половыми органами сына.
Интимная гигиена ребенка мужского пола заключается в ежедневных подмываниях и поддержании оптимальных температурных показателей половых органов (важно не допускать их перегрева). Кроме этого, маме не следует оттягивать крайнюю плоть, так как это чревато для малыша травматизмом
Необходимо соблюдать
Если рассмотреть каждый пункт интимной гигиены мальчиков более подробно, то можно сделать вывод, что основывается она на соблюдении ряда следующих правил:
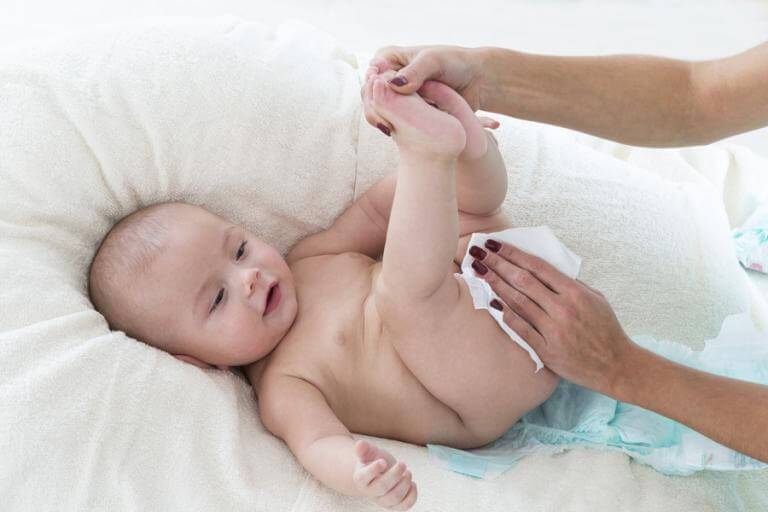
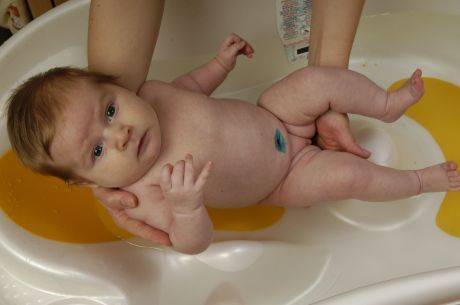
- Подмывать ребенка кипяченой чистой водой следует при каждой смене подгузника;
- Мылом нужно пользоваться только, если ребенок сильно испачкался при дефекации;
- Использование мыла приводит к пересушиванию кожных покровов, поэтому чтобы этого избежать, его необходимо тщательно смывать следя за тем, чтобы его частицы не остались в складках крайней плоти. Также не смытое полностью мыло может привести к раздражению или даже химическому ожогу;
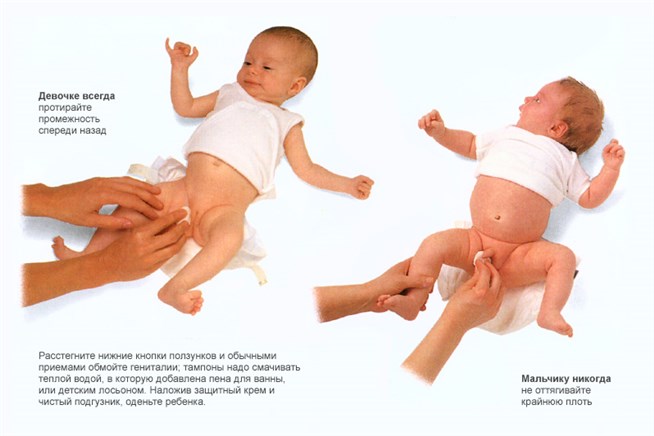
- Подмывание ребенка нужно производить очень аккуратно. При мытье нужно держаться пальцами за основание полового органа, прикасаться к нежным кожным покровам рядом с головкой нельзя, так же как и тереть их;
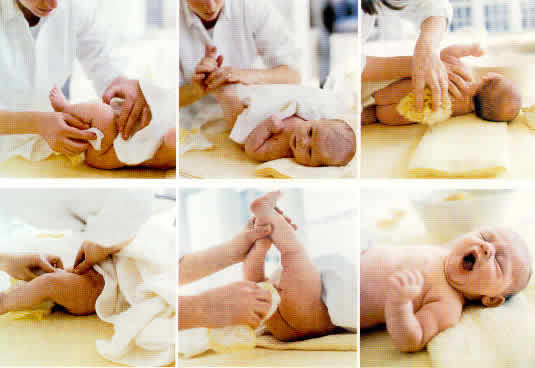
- У карапуза должно быть личное детское мыло, которое не должно содержать ароматических добавок, полотенце и детская мочалка;
- Вытирая половой орган, кожу на нем нельзя растягивать. Его достаточно промокнуть полотенцем, чтобы влага быстро впиталась;
- После гигиенических процедур половые органы нужно обработать маслом или детским кремом, нанося их только на мошонку, в область пениса, заднего прохода и паховых складок. Запрещается использовать масло и присыпку вместе.
Интимная гигиена новорожденного мальчика: Подбор одежды
Во избежание перегрева и прочих проблем, интимная гигиена новорожденного мальчика состоит не только из подмывания, но и из правильного подбора одежды и белья. С момента рождения и до годовалого возраста ребенка не стоит укутывать и постоянно надевать на него подгузники. Ведь несмотря на утверждения в рекламе касательно того, что они не раздражают кожу и дышат, это далеко не так. Ребенка лучше всего держать голеньким, устраивая ему как можно чаще воздушные ванны.
Когда карапузу исполнится два года, для него следует выбирать белье из натуральных материалов, которые позволяют коже дышать и избегать перегрева. В этом возрасте на ребенка уже нужно надевать трусики, которые не будут давить и натирать ему, поэтому их необходимо подбирать четко по размеру. Летом одежда и белье малыша должна защищать его половые органы от попадания в них грязи. Зимой также стоит выбирать дышащее и впитывающее нижнее белье, которое будет теплым, но при этом не даст половым органам ребенка перегреться. Эти параметры следует использовать и в дальнейшем, приобретая одежду и трусики для мальчика.

Как избавиться от генитального герпеса у ребенка?
Лечение генитального герпеса у детей подразумевает прекращение репликации вируса и переход острого процесса в латентное состояние.
Как избавиться от генитального герпеса у ребенка быстро? Чем раньше будет начата противовирусная терапия, тем быстрее пройдет детский герпес.
Основное лечение полового герпеса у ребенка любого возраста – назначение препаратов ацикловира. У детей раннего возраста применяется внутривенное введение ацикловира, суспензия внутрь, а более старшим детям назначают таблетки.
Симптомы и лечение связаны между собой выраженностью инфекционного процесса. Тяжелые формы подразумевают более длительные схемы ацикловира, применение коротких курсов глюкокортикоидов для подавления интенсивности воспаления.
Таблетки ацикловир детям при герпесе назначают в дозе для взрослых или рассчитывают на килограмм массы тела (20 мг/кг)
- по 200 мг 5 раз в сутки на протяжении 5 дней при легких формах;
- по 400 мг 3 раза в сутки 5 дней;
- для подростков применяют Валацикловир по 500 мг 2 раза в сутки или Фамцикловир по 250 мг 3 раза в сутки.
Неосложненные формы генитального герпеса у детей лечат 5 дней, затяжные и склонные к распространению – 10-14 дней.
Через сколько дней пройдет герпес? При раннем начале приема ацикловира новые высыпания прекращаются через 1-2 суток, оставшиеся заживают в течение 5-10 дней (в зависимости от количества пузырьков).
Дозировку для внутривенных инфузий рассчитывают исходя из массы тела ребенка и проводят только в стационаре. Такое лечение проводят грудничкам, ослабленным детям, так как риск генерализации инфекции высокий.
В качестве дополнительного лечения герпеса у детей применяют иммуноглобулин, препараты интерферона:
- свечи с интерфероном в течение минимум 10 дней;
- иммуноглобулины на 3 дня из расчета 5 мл/кг (Пентаглобин, Иммуновенин, Сандоглобин).
Для снижения температуры и обезболивания применяют Ибупрофен, Парацетамол.
Как избавиться от полового герпеса, который рецидивирует очень часто? При обострениях более 6 раз в год назначают профилактические курсы ацикловира.
Для поддержания иммунитета используют Полиоксидоний, Ликопид, Изопринозин.
Местное лечение противогерпетическими мазями при половой разновидности малоэффективно. На пузырьки наносят антисептики – Мирамистин, Фукорцин, метиленовый синий. Для снижения зуда применяют Покс-клин, Каламин, принимают антигистаминные средства (Парлазин, Лоратадин). Также местно используют отвары трав: кору дуба, ромашку. Для подсушивания участков можно использовать детскую присыпку.
Вирусная инфекция плохо поддается контролю, лечению и может стать причиной тяжелых неврологических последствий при заражении маленьких детей. Кроме того, лечение усложняется незрелостью иммунной системы ребенка.
Если у взрослого человека, применяемые схемы иммунокорректоров позволяют добиться редких рецидивов и сдержать половой герпес на уровне кожной местной формы, то управление иммунитетом ребенка с помощью препаратов не всегда приносит успех.
Герпетическую инфекцию у детей намного легче предотвратить, чем лечить. Для этого достаточно соблюдать правила личной гигиены при наличии высыпаний на теле любой локализации.
Обострение накануне родов является показанием к кесареву сечению: так ребенок имеет низкие шансы заразиться.
Среди подростков необходимо проводить профилактические беседы о пропаганде моногамной половой жизни и барьерных методах контрацепции.