Аллергия на прививку от гриппа
Аллергия после прививки от гриппа или некоторые осложнения могут появиться у людей, которые страдают:
- аллергией на куриные яйца потому, что в состав вакцины против гриппа входят белки куриных яиц,
- простудными заболеваниями (ОРВИ) или аллергическими реакциями именно в период вакцинации. В этом случае необходимо подождать 2 недели после выздоровления,
- серьезные осложнения на предыдущие вакцинации от гриппа, к которым относятся: внезапная вспышка заболевания, аллергия, высокая температура.
Обычно все симптомы проходят самостоятельно. Но показаться врачу, все-таки, стоит.
Обзор
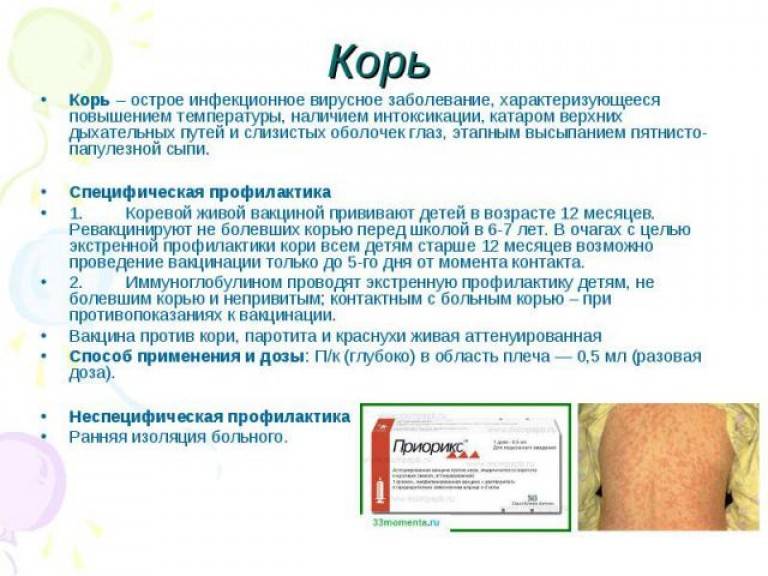
Корь – это крайне заразное вирусное заболевание, которое сопровождается повышением температуры тела, сыпью на коже и слизистых оболочках, воспалением дыхательных путей и слизистой глаз.
Заразиться корью может любой человек, если ему не делалась прививка или он раньше не болел корью, но чаще всего ей болеют дети в возрасте от одного до четырех лет. Если вы переболели корью, крайне маловероятно, что вы заболеете ей повторно, потому что ваш организм выработает иммунитет (сопротивляемость) к вирусу.
Первые симптомы появляются обычно через 10 дней после заражения. Корь начинается с симптомов простуды, повышения температуры тела, покраснения глаз. Через несколько дней появляется характерная сыпь.
По данным Роспотребнадзора, в нашей стране сохраняется неблагополучная ситуация по кори. Это связано с частым посещением нашими туристами регионов, где заболеваемость корью достаточно высока: Турция, Индонезия, Таиланд, Китай и др.
В 2013 году случаи кори зарегистрированы в 58 субъектах Российской Федерации, около 45% заболевших – дети, преимущественно, не вакцинированные. Групповые очаги кори зарегистрированы в Астраханоской области, Республике Дагестан. Вспышки кори у непривитых зафиксированы в Рязанской, Ярославской, Тульской, Калужской, Оренбургской, Саратовской, Нижегородской областях, республиках Башкортостан и Адыгея, Ставропольском крае. Крупная вспышка кори с числом пострадавших свыше 90 человек, зарегистрирована в Курской области среди членов религиозной общины, которые отказываются от вакцинации.
Люди, не переболевшие корью и не получившие прививку остаются восприимчивыми к болезни на протяжении всей жизни. Роспотребнадзор рекомендует плановую вакцинацию от кори в сроки, предусмотренные Национальным календарем профилактических прививок. Особенно это актуально для лиц, регулярно выезжающих в неблагополучные по кори страны.
Вирусы кори содержатся в слюне, которая при чиханье и кашле выделяется из дыхательных путей в виде миллионов микроскопических капель. Заразиться корью можно, вдохнув эти капельки, то есть воздушно-капельным путем. Кроме того, вирусы кори могут оседать на поверхности предметов. С грязными руками инфекцию можно легко занести в организм, дотронувшись до носа или рта. Находясь на поверхностях предметов, вирус кори может сохранять жизнеспособность в течение несколько часов.
Попав в организм, вирус размножается на горле и легких, после чего распространяется по всему телу. Больные корью становятся заразными за 1-2 дня до первых симптомов и до конца 4-го дня после появления сыпи. Поэтому нужно оставаться дома как минимум четыре дня с момента появления сыпи, чтобы ограничить распространение болезни.
Если вы думаете, что у вас или вашего ребенка корь, вызовите врача на дом. Не стоит самостоятельно идти на прием в поликлинику, чтобы не подвергать риску заражения других людей. Для диагностики кори врачу обычно достаточно простого осмотра. Однако в некоторых случаях может потребоваться дополнительные анализы.
Специального лечения кори нет, но ваш иммунитет должен самостоятельно побороть болезнь за 7-10 дней. Если болезнь протекает тяжело, особенно если появились осложнения, вам может потребоваться госпитализация в больницу.
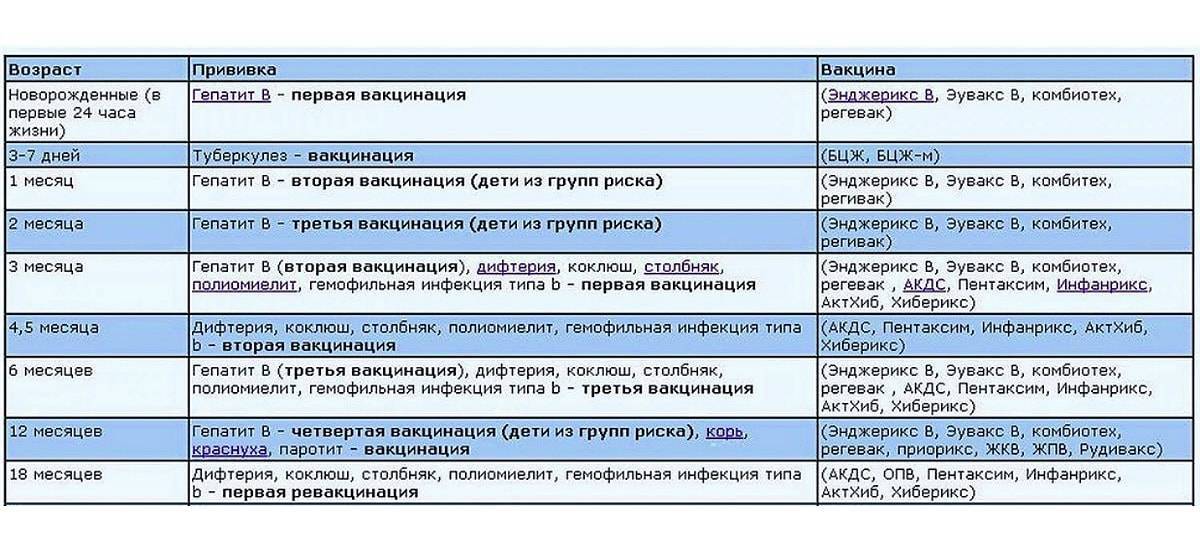
Куда делают прививку от кори, краснухи, паротита и график вакцинации
Прежде чем спрашивать у врача, куда делают прививку корь, краснуха, паротит, стоит знать, что большая часть вакцин комплексные. Т.е. – одна сыворотка защищает от трёх вирусов сразу. Хотя есть вакцины, которые иммунизируют организм только от одного вида инфекции или двух. Поэтому прививать ребенка нужно следующим образом:
Хотя есть вакцины, которые иммунизируют организм только от одного вида инфекции или двух. Поэтому прививать ребенка нужно следующим образом:
- Первая комплексная вакцинация проходит для грудничка в 12 месяцев. Потому что до 5 лет организм наиболее уязвим к болезни. Но использование вакцины от одного вида вируса не обеспечивает достаточную иммунизацию организма. Ребёнок должен пройти ревакцинацию;
- Второй этап, когда нужно снова вводить препарат. Это происходит в 6 лет. Только после ревакцинации организм получает 90% иммунитета от инфекции на очень длительный срок;
- Третий этап вакцинации наступает в половозрелом возрасте (от 15 до 17 лет). Прививка в этом случае даёт несколько положительных моментов:
- это позитивно отразиться на особях женского пола, которые начинают вступать в половые связи и начинают рожать детей;
- срок защиты от кори продлевается;
- в этом возрасте для особей мужского пола очень опасен паротит.
 В среднем антитела вырабатываются после второго этапа. Организм защищён в течение 10 лет и выше (до 25 лет).Когда по абсолютно разным причинам прививку не сделали или график сместился, врачи поступают следующим образом:
В среднем антитела вырабатываются после второго этапа. Организм защищён в течение 10 лет и выше (до 25 лет).Когда по абсолютно разным причинам прививку не сделали или график сместился, врачи поступают следующим образом:
- В результате смещения графика, следующую прививку приближают к существующему графику, если у пациента нашли любые виды противопоказаний. Пауза выдерживается не меньше четырех лет;
- Иногда допускаются такие случаи, когда процедуру проводят только моно или двухкомпонентными препаратами.
Вакцина составляет 0,5 мл. Вводить сыворотку следует только подкожно. Для этого используется правое плечо (лопатка).Чтобы избежать казусов, следует избегать следующих точек для уколов. Это ягодицы (можно повредить седалищный нерв, тем самым вызвав острую боль). Жировая прослойка считается не менее важным моментом (вакцина просто не подействует, если уколоть туда и антитела не выработаются).Популярно Основные прививки для работников в санитарной книжке
Противопоказания
Запрет на использование препарата может быть краткосрочный (прививка переноситься на другой срок) и постоянный (пациенту назначают другие варианты вакцинации или отказывают в прививке).Временные:
- Процедура переносится из-за того, что у пациента есть любые болезни (как естественные (ОРЗ, простуда, грипп, и т.д.), так и рецидив хронического заболевания);
- График прививок совпадает с вакцинацией от палочки Коха;
- Когда пациент использует лекарственные средства, которые влияют на кровоток.
Постоянные:
- Непереносимость куриного белка;
- Непереносимость некоторых компонентов препарата;
- Риск отекания всего лица или тела (отёк Квинке);
- Когда у пациента возникла неестественная опасная реакция на предыдущий вид прививки (например, в 12 месяцев);
- Новообразования (опухоли);
- Когда у пациента наблюдается очень низкий уровень клеток тромбоцитов в крови;
- Пациенты, которые заражены ВИЧ-инфекцией;
- Пациенты, нуждающиеся в поддержке иммунитета искусственно.
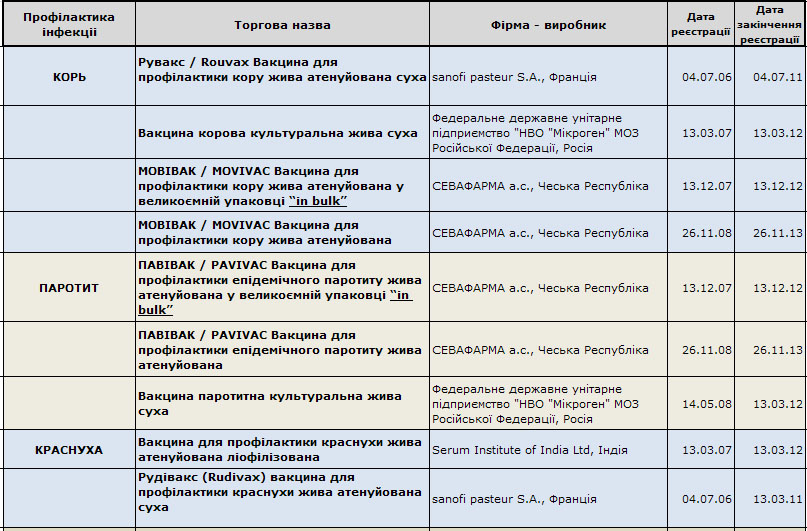
Российская моновакцина (живая коревая)
Прививочная доза (0,5 мл) порошкового лиофилизата содержит до 1000 живых цитопатогенных доз (ЦПД) вируса кори Ленинград-18, культивированных на перепелиных эмбрионах.
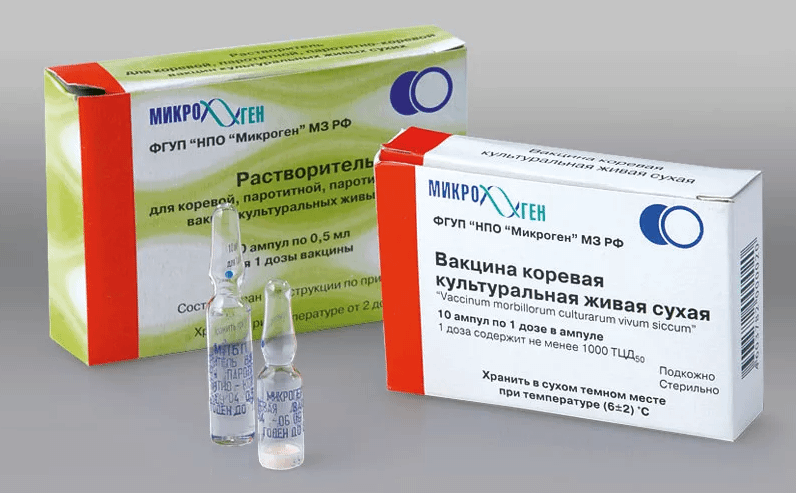
Стимулирует выработку антител в организме через месяц после введения у 96% привитых. По данным ВОЗ, моновакцина допущена к плановой и экстренной иммунизации.
Противопоказания использования:
- беременность;
- аллергия на аминогликозиды (в т.ч. сульфат гентомицина);
- иммунодефицитное состояние;
- злокачественные образования.
По врачебным показаниям допускается иммунизация моновакциной ВИЧ-больных 1 и 2 стадии.
Перед инъекцией вакцину разводят в коревом растворителе из расчета 0,5 мл растворителя на одну дозу, до образования прозрачно-розового раствора. Полученная субстанция подлежит немедленному использованию.
К побочному действию укола моновакцины относятся легкая гиперемия в месте инъекции, зуд, редко повышение температуры до 37 градусов.
Моновакцина подходит для одновременной вакцинации с другими прививками.
В национальном календаре профилактических прививок для кори указано ограничение по возрасту в 35 лет. Значит ли это что лицам старше 35 лет вакцинация не нужна?
Вакцинироваться может потребоваться взрослым любого возраста. До 35 лет плановая вакцинация проводится бесплатно, вернее ее оплачивает государство.
Граждане старше 35 лет могут планово вакцинироваться против кори за свой счет. Бесплатная вакцинация лицам старше 35 лет проводится в условиях эпидемий по эпидемическим показаниям.
В связи с высокой заболеваемостью корью взрослых, Роспотребнадзор рассматривает возможность пролонгации прививочного возраста по кори до 55 лет и внесения этого изменения в нацональный календарь прививок РФ.
Перечень документов, регламентирующих вакцинацию от кори (краснухи, паротита) в России
- «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»
- Санитарно-эпидемиологические правила СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
Международные рекомендации
Показания для вакцинации «Корь»
Плановая и экстренная профилактика кори:
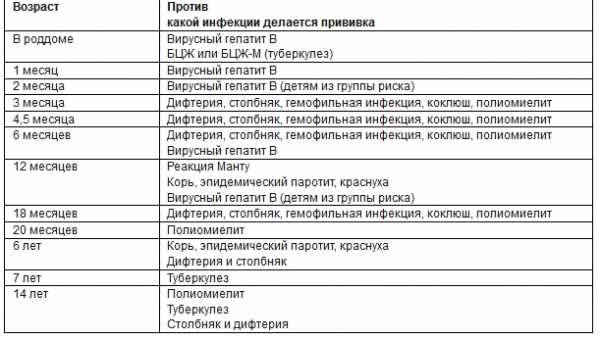
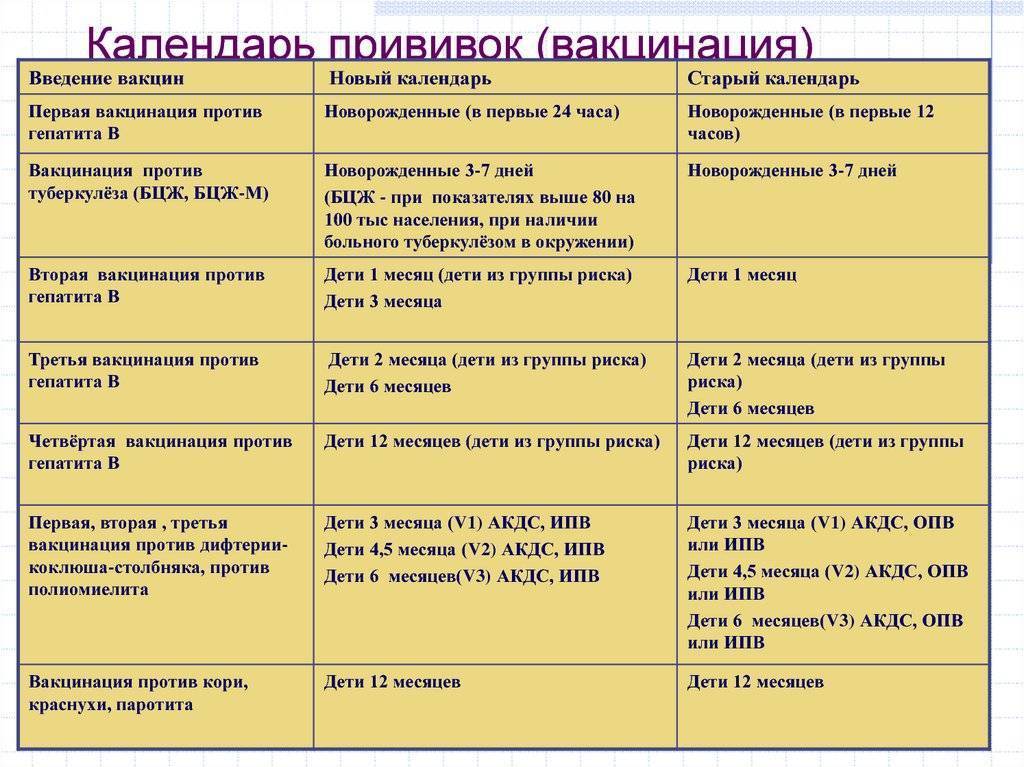
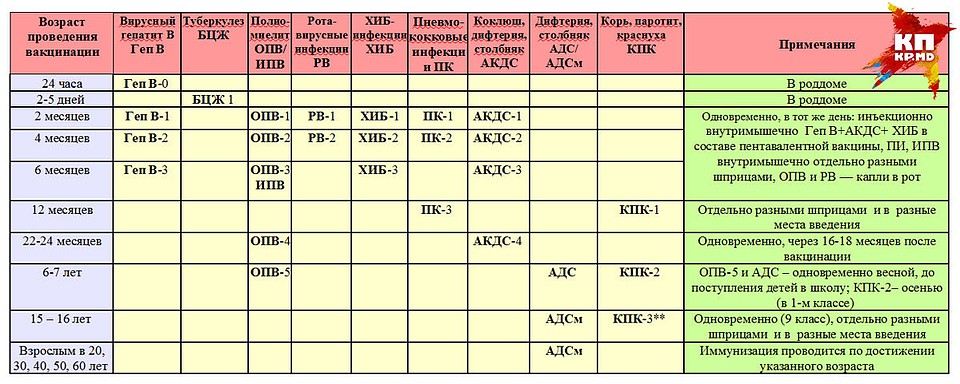
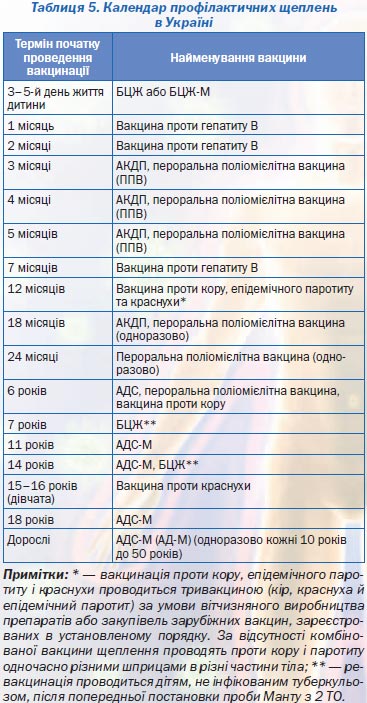
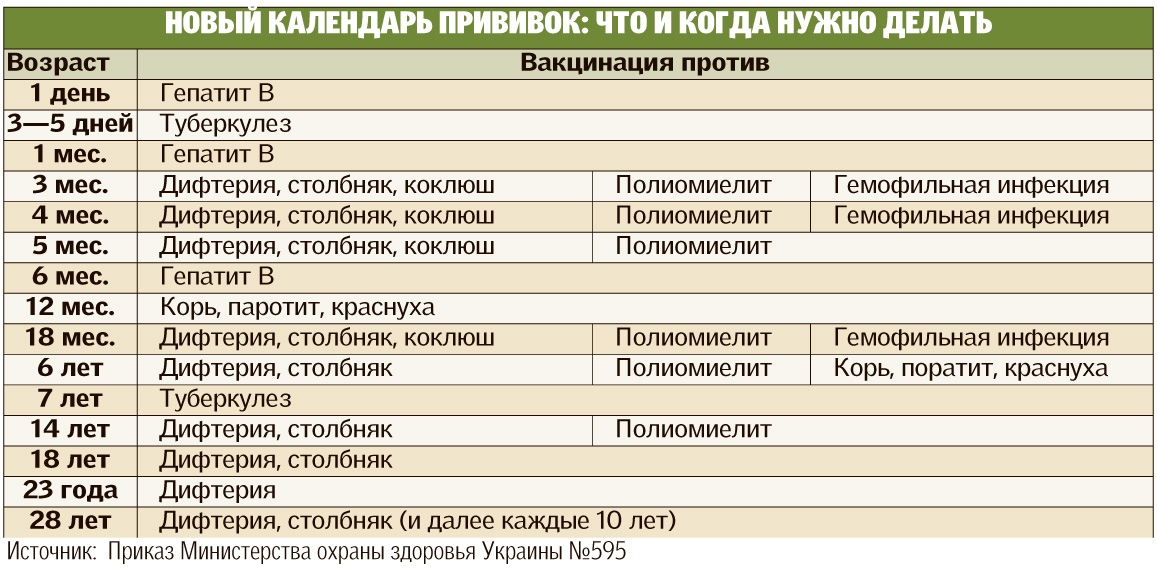
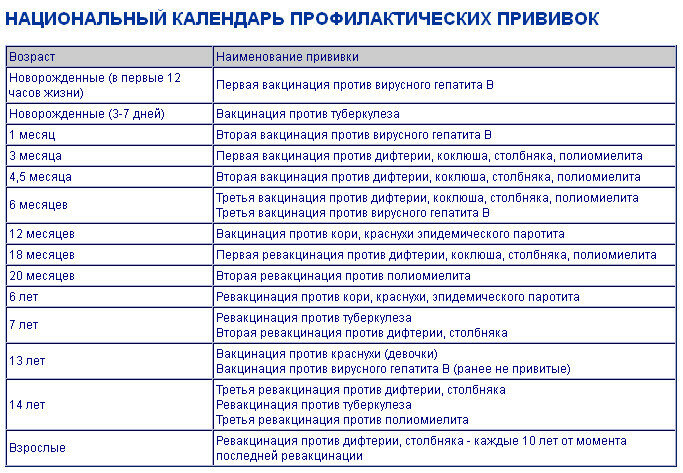
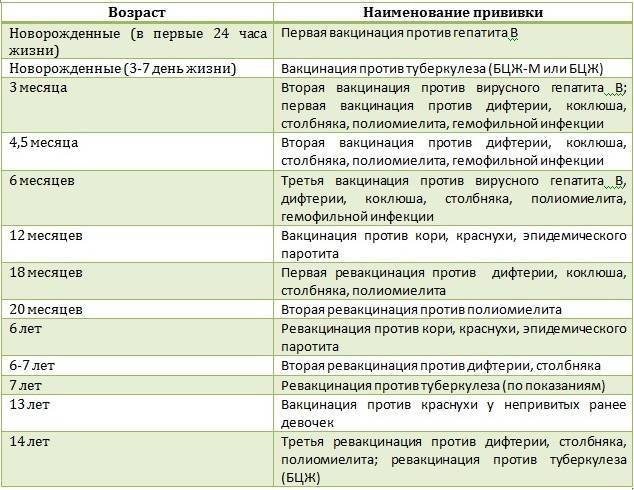
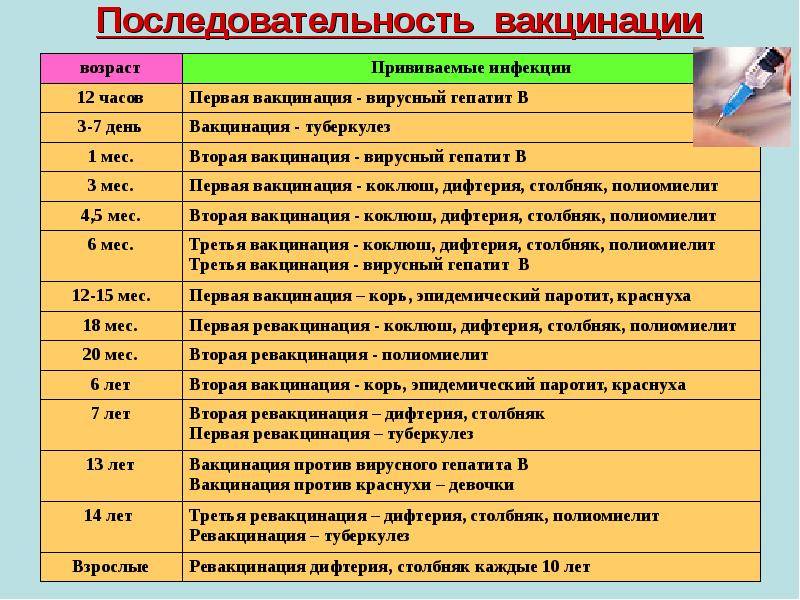
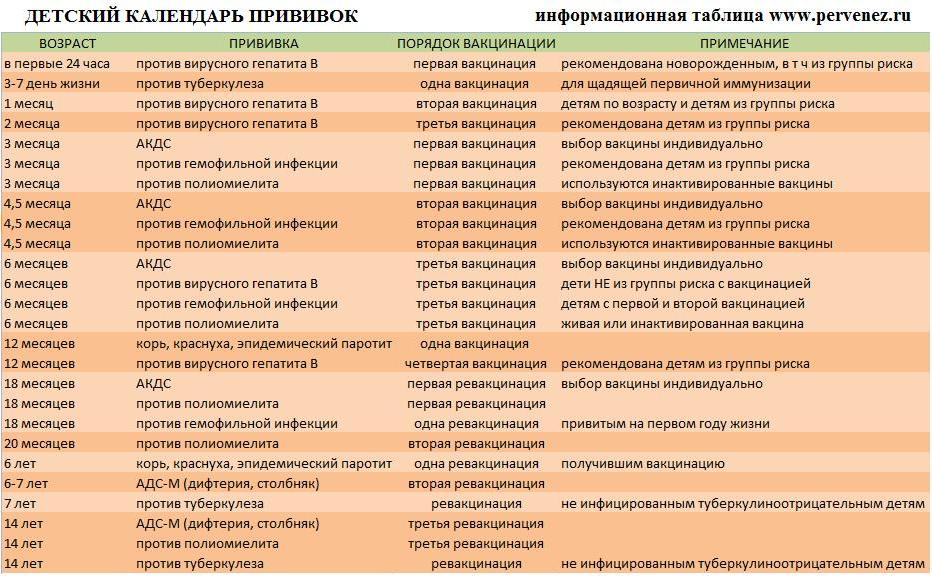
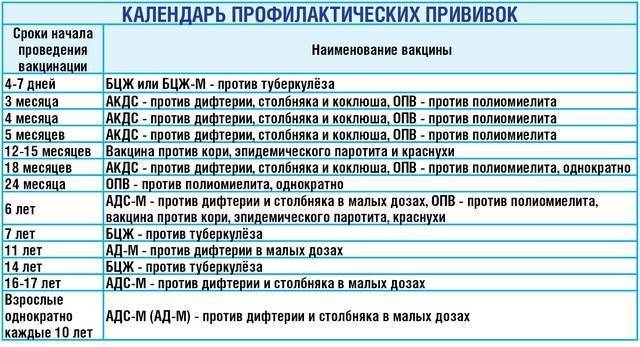
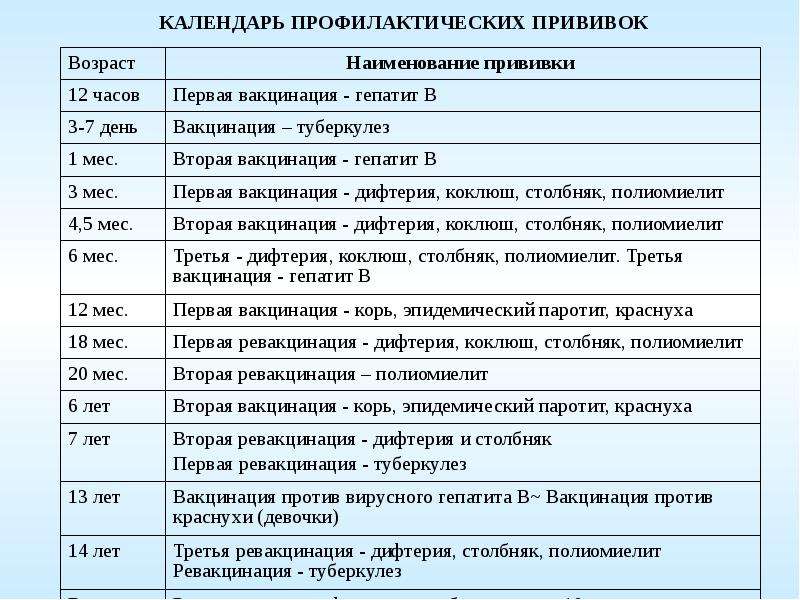
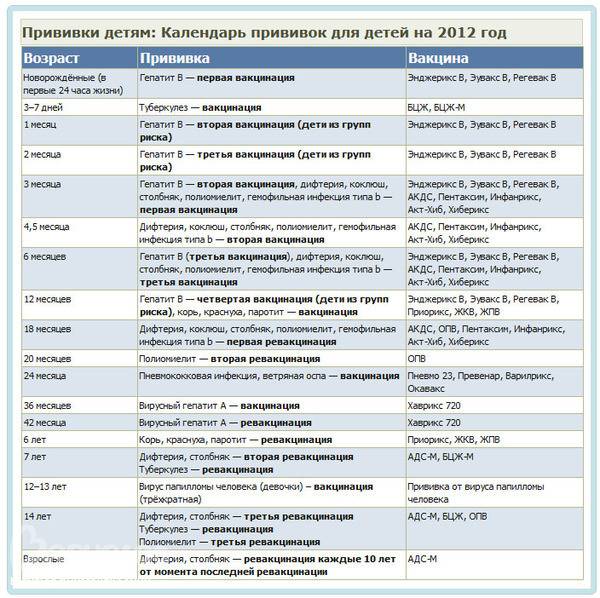
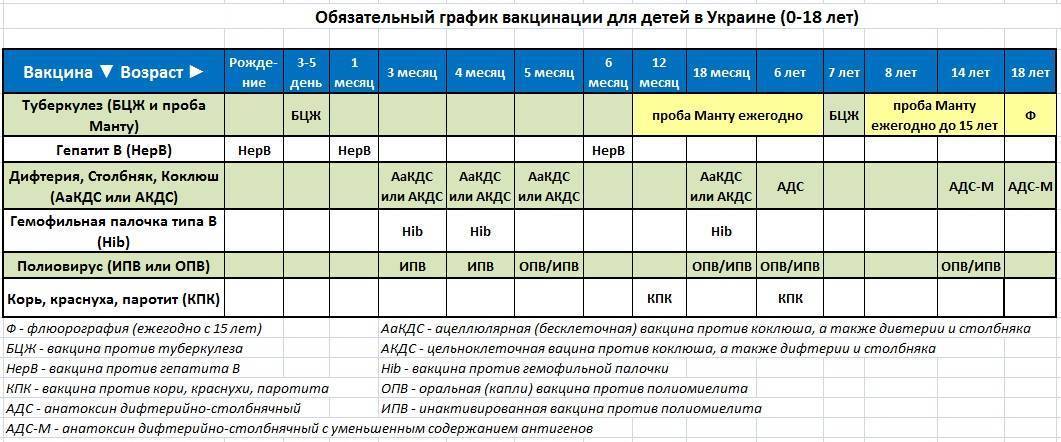
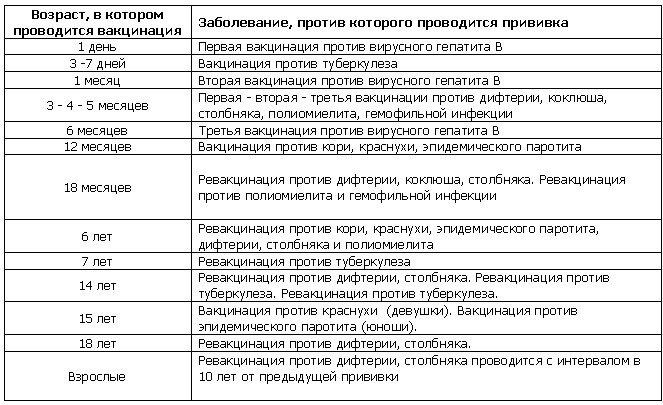
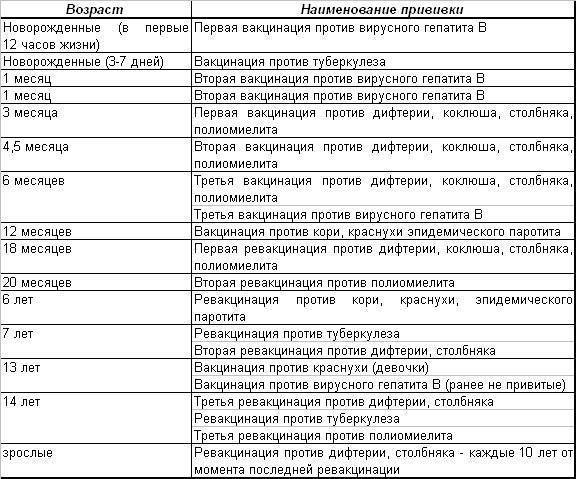
Плановые прививки проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим корью. Детей, родившихся от серонегативных к вирусу кори матерей, вакцинируют в возрасте 8 месяцев и далее – в 14-15 месяцев и 6 лет. Интервал между вакцинацией и повторной прививкой должен быть не менее 6 месяцев.
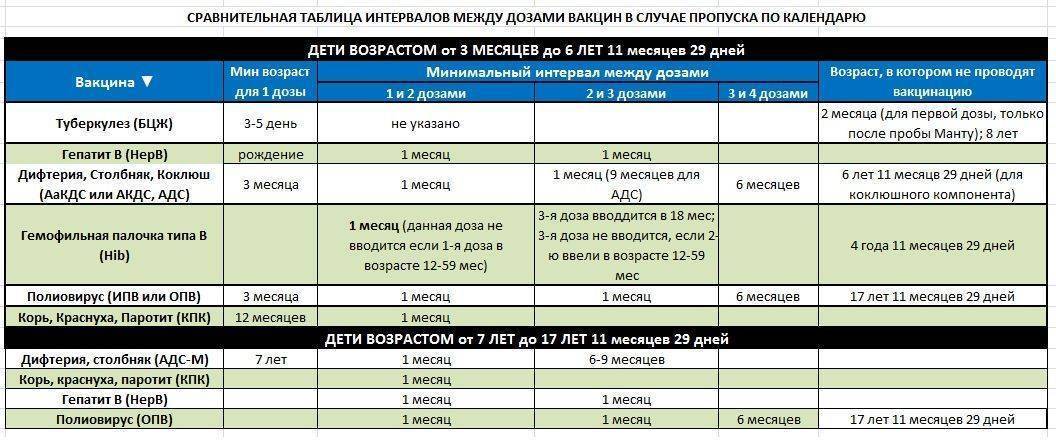
Дети в возрасте от 1 года до 18 лет включительно и взрослые в возрасте до 35 лет включительно, не привитые ранее, не имеющие сведений о прививках против кори, не болевшие корью ранее вакцинируются в соответствии с инструкцией по применению двукратно с интервалом не менее 3-х месяцев между прививками.
Лица, привитые ранее однократно, подлежат проведению однократной иммунизации с интервалом не менее 3-х месяцев между прививками.
Побочные действия прививки «корь краснуха паротит», как избежать?
Необходимо понимать, что появление насморка, небольшой слабости, повышения температуры (37-38 градусов), незначительного покраснения горла и необильной сыпи является нормальной реакцией ребенка на вакцину. Также, возможно небольшое припухание околоушных желез и покраснение в месте введения вакцины.
Фото сыпи после прививки КПК (корь, паротит, краснуха):
 сыпь после КПК
сыпь после КПК
Такая реакция не является поводом для паники. При появлении сыпи детям рекомендовано назначение антигистаминных препаратов. Следует отметить, что для снижения риска развития сыпи после проведения вакцинации, прием антигистаминных препаратов необходимо начать за два дня до вакцинации и продолжить не менее трех дней после ее проведения.
Дополнительно может быть рекомендован курс сорбентов (энтеросгель). Однако следует помнить, что временной промежуток между приемом сорбентов и других лекарств должен составлять не менее двух часов. Также рекомендован обильный питьевой режим.
Для снижения риска развития нежелательных эффектов, рекомендовано также, в первый день после вакцинации отказаться от прогулок и приглашения гостей. В дальнейшем, при отсутствии противопоказаний, прогулки разрешены.
При повышении температуры выше 37.5-38 градусов применяют жаропонижающие средства (парацетамол, ибупрофен). Аспирин противопоказан.
Противовирусные препараты, антибиотики, иммуноглобулины и т.д. при повышении температуры и появлении насморка после вакцинации не назначают.
Чаще всего, прививка КПК переносится легко или с небольшим повышением температуры, насморком и необильной сыпью. Тяжелые реакции аллергического генеза и другие осложнения от введения вакцины возникают крайне редко, как правило, при несоблюдении правил подготовки к вакцинации и введении препарата пациентам с наличием противопоказаний.
Истинными побочными эффектами от прививки, при которых необходимо немедленно обратиться к врачу, являются:
- высокая, резистентная к приему жаропонижающих средств, лихорадка;
- обильная сливная сыпь;
- судороги;
- мультиформная эритема;
- отит;
- бронхит и пневмония и т.д.
Можно ли гулять после прививки корь краснуха паротит?
Рекомендовано ограничить прогулки только в первый день после введения препарата.
Противопоказанием к прогулкам является наличие у малыша температурной реакции на вакцину. После стабилизации температуры, либо при хорошей переносимости вакцинации прогулки разрешены.
Куда ставится прививка корь краснуха паротит?
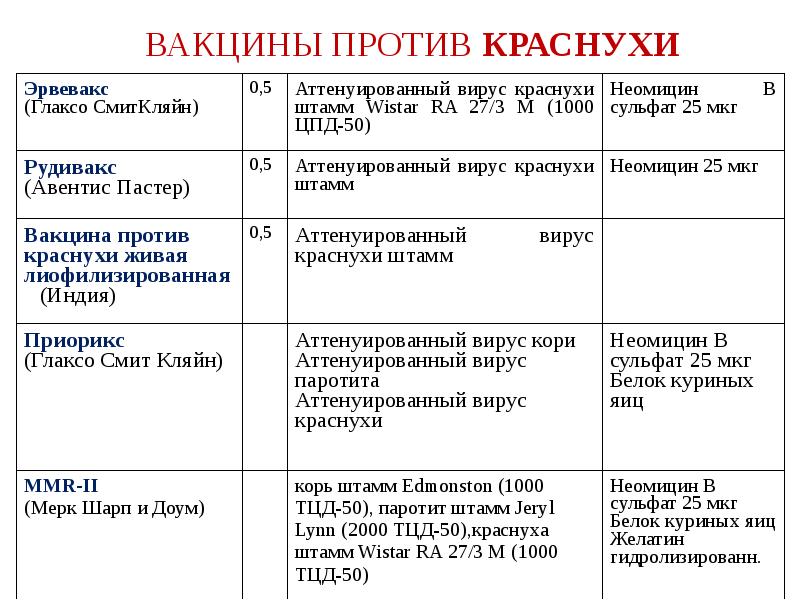
Вакцина вводится подкожно (под лопатку или в плечо). Некоторые вакцины (Приорикс) допускается вводить внутримышечно.
Введение внутривенно категорически запрещено для любой вакцины.
Можно ли заболеть паротитом, корью или краснухой, если сделана прививка?
Согласно статистике, около 15% детей после проведения первой вакцинации могут перенести корь, краснуху или эпидемический паротит. Однако, у привитых детей эти заболевания часто протекают в стертой форме и не приводят к развитию тяжелых осложнений.
Вы здесь:
Главная → Новости → Новость: Прививка корь краснуха паротит
Важная информация
Поиск по сайту
введите уникальный поисковый запрос
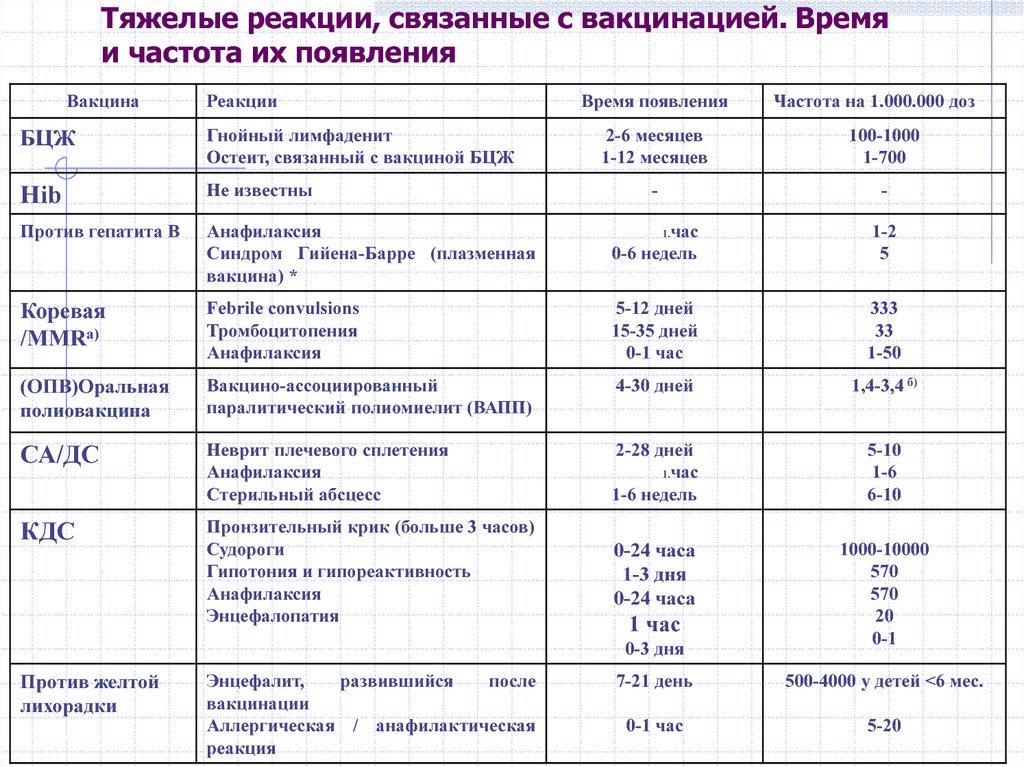
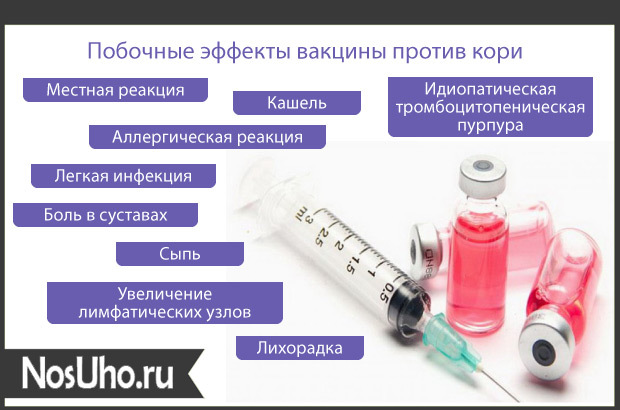
Возможные побочные эффекты
- У большинства привитых поствакцинальный период протекает бессимптомно.
- В период с 6 по 18 суток после вакцинации могут наблюдаться температурные реакции, легкая гиперемия зева, ринит.
- Редко наблюдается покашливание и конъюнктивит, продолжающиеся в течение 1-3 суток, незначительная гиперемия кожи и слабо выраженный отек, которые проходят через 1-3 дня без лечения.
- Очень редко спустя 6-10 дней после прививки возникает легкое недомогание и кореподобная сыпь, судорожные реакции, возникающие, чаще всего, обычно на фоне высокой температуры.
- В первые двое суток могут наблюдаться аллергические реакции у детей с аллергически измененной реактивностью.
- Фебрильные судороги в анамнезе, а также повышение температуры выше 38,5 ºС в поствакцинальном периоде являются показанием к назначению антипиретиков.
- Учитывая возможность развития аллергических реакций немедленного типа (анафилактический шок, отек Квинке, крапивница) у особо чувствительных лиц, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 минут.
Приходите на прививки в «ВИРИЛИС». Полный спектр вакцин для детей и взрослых, семейная вакцинация — по специальной цене!
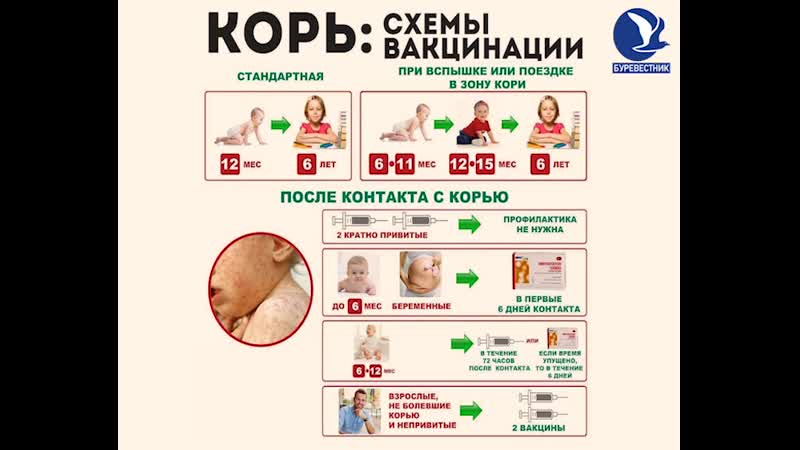
Можно ли вакцинировать ребёнка младше 12 месяцев?
В некоторых странах вакцинация детей младше 9—12 месяцев возможна, но имеет свои определённые показания.
Вакцинация детей 6—9—12 месяцев жизни целесообразна:
- при вспышке кори или высокой заболеваемости в регионе проживания;
- при вынужденном путешествии в страну с высоким уровнем заболеваемости корью за 15 дней до выезда;
- в первые 72 часа после контакта с больным корью.
Вакцинация, проведённая детям 6—9—12 месяцев расценивается как нулевая (MMR-0) и при дальнейшей плановой вакцинации не учитывается. Детям, получившим нулевую прививку, рекомендуется привиться ещё два раза (MMR-1 и MMR-2) после достижения ими возраста 12 месяцев в соответствии с национальным календарем для обеспечения надёжной защиты против кори . Интервал между первой и второй прививками должен составлять не менее 1—6 месяцев . Вакцинация детей младше 6 месяцев не проводится .
Краткое резюме рекомендаций некоторых стран представлено в статье «Экстренная профилактика кори» (см. таблицу в дополнительных материалах).
Вакцинация детей в возрасте 6—12 месяцев может рассматриваться целесообразной ещё по одной причине. В недавних исследованиях учёным удалось определить, что у большинства маленьких детей количество защитных антител, переданных матерью во время беременности, снижается уже в первые месяцы жизни, а не к концу первого года жизни, как считалось ранее . А, как известно, снижение количества антител повышает восприимчивость к инфекции. Подробнее в статье «Иммунитет к кори у детей».
Я студент
Молодые взрослые, особенно проживающие в тесных коллективах (общежитиях или казармах), должны быть привиты по возрасту согласно национальному календарю. А также ежегодно проходить сезонную вакцинацию от гриппа и ревакцинацию от клещевого энцефалита, если живут в эндемичной зоне.
Сверх календаря можно провести вакцинацию от следующего списка заболеваний:
коклюш (даже если в детстве был привит или переболел, особенно если пропустили ревакцинацию от дифтерии и столбняка в 14 лет);
ВПЧ (если не был привит в подростковом возрасте);
ветряная оспа и гепатит А, если не болел и не привит.
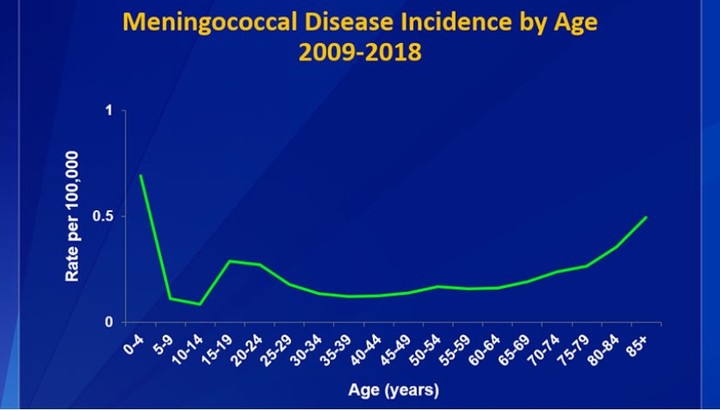
Особое внимание стоит уделить менингококковой инфекции. Из-за изменения образа жизни подростки и молодые взрослые имеют повышенные риски столкновения с этой крайне неприятной бактерией
Кроме того, они могут стать ее источником для младших братьев и сестер и пожилых родственников, которые уязвимы для нее.
Аллергия на прививку АКДС
Побочные реакции и аллергия после прививки АКДС обладает такими причинами и симптомами:
- афебрильные судороги, то есть без сопровождения температуры, могут возникнуть после прививки АКДС — вакцинами, что случается 1 раз на 30000 — 40000 прививок. Результатом такого следствия является раздражение некоторых участков мозга и его оболочек АКДС — антигенами. Не исключен вариант эпилепсии,
- цель некоторых прививок заключается в намеренных местных реакциях. Допустим, такие вещества, как гидроокись алюминия, адъюванты специально вызывают воспаление для «ознакомления» иммунной системы с вводимым антигеном. Это делается для того, чтобы в будущем, в случае заболевания, организм мог справиться с недугом без особых проблем.
Если после вакцинации привитый заметил некоторые побочные действия, то это еще не факт, что причиной является аллергия после прививки АКДС.
Аллергия после прививки АКДС
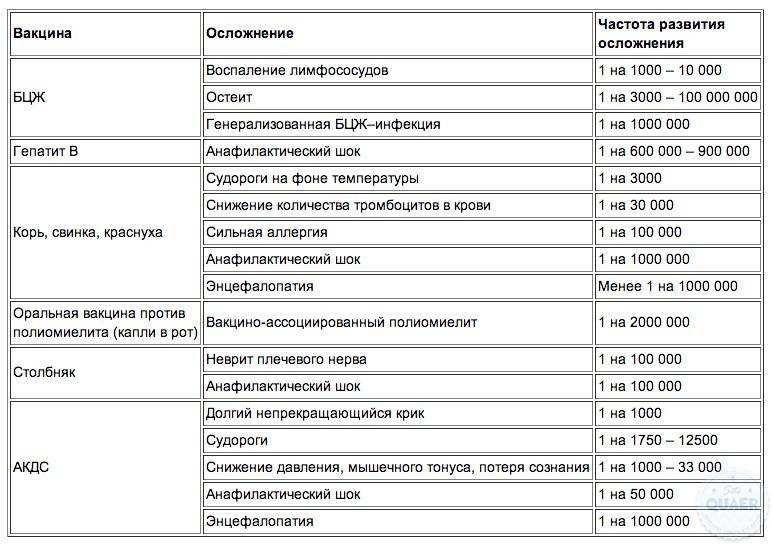
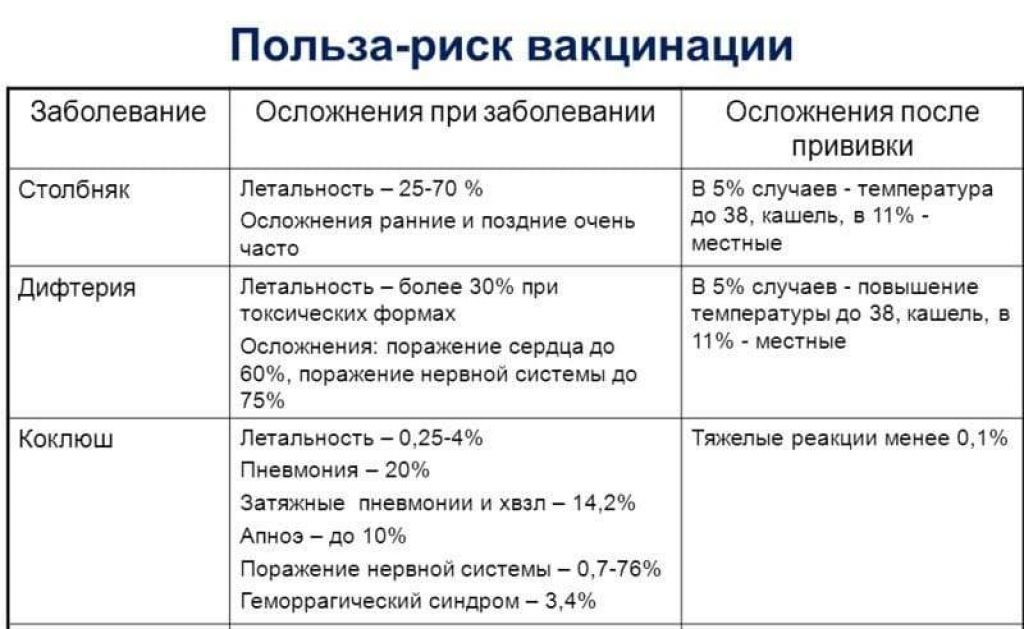
На сегодняшний день, к сожалению, нет ничего абсолютно безопасного, включая прививки. Но, куда опаснее последствия самих инфекций, которые порождают серьезные заболевания. Плюс ко всему, исходя из данных ВОЗ, зафиксированные осложнения составляют 1 на 15000 — 50000 порций цельно клеточных инъекций, например, Тетракок, АКДС. Рассмотрим местные и общие осложнения, где аллергия после прививки АКДС не исключение:
- местные: увеличенные размеры, повышенная плотность участков тканей в зоне укола; аллергическая реакция в сопровождении с отечностью и покраснением; размер «укола» больше 8 см. Течение таких явлений обычно составляет 1 — 2 дня, причем проходит без медикаментозного лечения. Для более быстрого устранения аллергических симптомов, можно использовать, допустим, троксевазиновую мазь, которая прикладывается на место отека от 3-х до 5-ти раз в сутки до полного выздоровления,
- общие: пронзительный крик «на одном дыхании» ребенка, который начинается только через несколько часов после вакцинации, продолжительность какого от 3-х и более часов. Не редко сочетается с повышенной температурой тела. Как правило, подобные побочные проявления исчезают сами по себе. В качестве лечения можно использовать жаропонижающие средства («Парацетамол», например. Но лучше спросить у врача). Судорожный синдром — крайне редкое событие после прививки АКДС (1 случай на 50000 инъекций):
- фебрильные судороги появляются в следствии температуры тела свыше 38ºС, обычно в первый день, но не позднее трех дней после совершения прививки,
- афебрильные судороги могут возникнуть при обычной или при температуре не выше 38ºС — что случается крайне редко, но их последствия опасны. Если у ребенка после прививки появились такие симптомы, то необходимо обязательно обратиться к неврологу, поскольку, такое возможно из-за предшествующего органического поражения нервной системы, почему-то не выявленное до момента вакцинации.
Тут же возможна аллергия после прививки АКДС, которая проявляет себя, как:
в) анафилактический шок — появляется почти сразу после укола АКДС, примерно по истечению 20-ти — 30-ти минут. Соответственно, ребенок должен хотя бы полчаса после проведения инъекции находиться под контролем медиков.
Профилактика кори
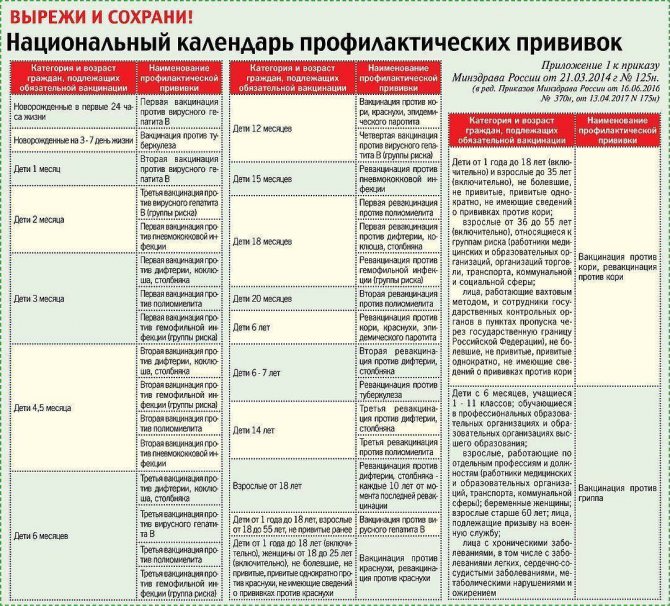
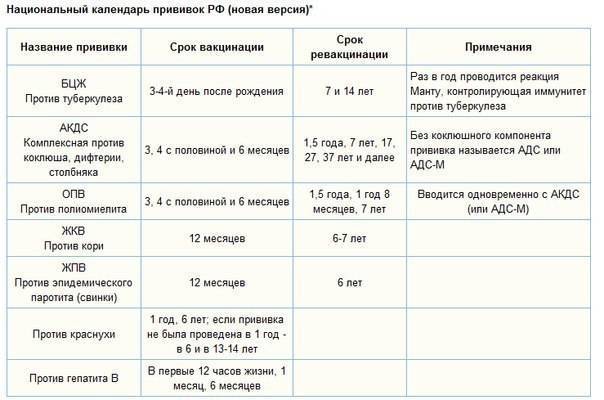
Лучший способ профилактики кори – своевременная вакцинация согласно Национальному календарю профилактических прививок.
Для профилактики кори существуют разные типы вакцин: от кори, а также комбинированные вакцины (корь+краснуха; корь+краснуха+паротит). Согласно Национальному календарю профилактических прививок, детей, при отсутствии противопоказаний вакцинируются от кори в возрасте 12 месяцев, а затем повторно в 6 лет.
Кроме того, прививают детей в возрасте 15-17 лет, а также взрослых до 35 лет в том случае, если они не болели корью и не делали прививку ранее. Делают две прививки с интервалом не менее 3-х месяцев. По эпидемическим показаниям (при контакте с больным корью) проводят вакцинацию детей старше 12 месяцев и взрослых без учёта возраста, если они не были привиты ранее и не болели, или если была сделана только одна прививка. Если у контактировавших с больным корью людей есть противопоказания к вакцинации (или они отказываются от прививки), им вводят человеческий противокоревой иммуноглобулин.
Если вы не помните, были ли привиты от кори, рекомендуется плановая вакцинация. В этом случае вакцина не принесет вам вреда. Сведения о прививках должны проставляться медицинским сотрудником в прививочный сертификат, оригинал которого или копию нужно хранить как важный документ.
Не рекомендуется делать прививку от кори детям до года. Если мать ребенка раньше болела корью или была привита, защитные антитела от кори обычно передаются ему при рождении и сохраняются до 12 месяцев. Если мать до беременности не болела корью и не была вакцинирована, допускается первая вакцинация ребенка от кори в возрасте 8 месяцев, вторая – в 15-16 месяцев и третья – в 6 лет.
Противопоказания к прививке против кори, краснухи и паротита
Вакцинация проводится только после осмотра ребенка врачом и сдачи анализов. Введение вакцины проводится в поликлинике, квалифицированным персоналом. На дому, самостоятельно и т.д. прививка не ставится.
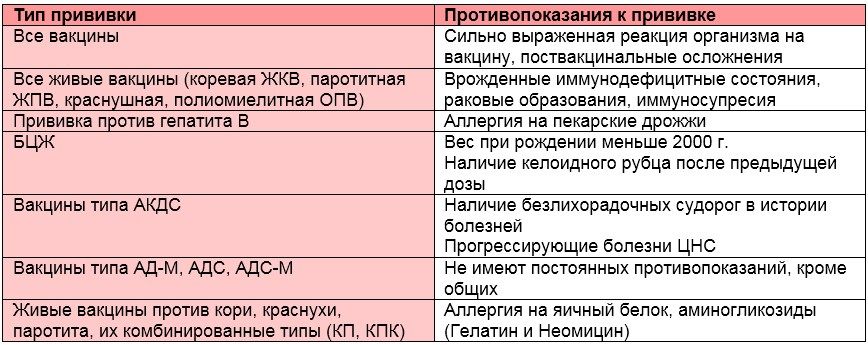
В связи с тем, что используется живая (ослабленная) вакцина, прививка паротит, корь, краснуха не ставится при:
- наличии у больного реакций аллергического генеза на куриные (перепелиные) яйца и антибиотики аминогликозидов;
- индивидуальной гиперчувствительности к компонентам вакцины;
- аллергии на вакцину при первом введении (противопоказание для ревакцинации);
- подтвержденной беременности или при подозрении на нее;
- наличии острых заболеваний или обострения хронических патологий;
- выраженном клеточном иммунодефиците и наличии клинических проявлений ВМЧ инфекции;
- наличии злокачественных новообразований, приводящих к нарушению реакций клеточного иммунитета (лейкозы, лимфомы и т.д.).
С осторожностью вакцина применяется при наличии у пациента в анамнезе тяжелых аллергических реакций (любого генеза) и судорожных припадков. Также учитывается особенность лекарственных взаимодействий
Прививка паротит, корь, краснуха не ставится пациентам, получавшим иммуноглобулиновые препараты или компоненты плазмы крови. В таком случае, перерыв между введением этих препаратов и вакцины должен составлять три месяца
Также учитывается особенность лекарственных взаимодействий. Прививка паротит, корь, краснуха не ставится пациентам, получавшим иммуноглобулиновые препараты или компоненты плазмы крови. В таком случае, перерыв между введением этих препаратов и вакцины должен составлять три месяца.
Учитывая, что прививка паротит, корь, краснуха делается живыми, ослабленными вакцинами, ее категорически запрещено совмещать с введением других живых вакцин.
Если ребенок успел переболеть корью, краснухой или паротитом – это не является противопоказанием к проведению ревакцинации в 6 лет.
Вакцинация детей, рожденных от ВИЧ-положительных матерей
Наибольшую трудность составляет вакцинация детей, рожденных от ВИЧ-инфицированных матерей
Для данной категории больных, профилактические прививки имеют крайне важное значение, поскольку вследствие тяжелого иммунодефицита они сложнее переносят любые инфекции, а, следовательно, у них значительно выше риск летального исхода и развития осложнений от болезни. Своевременно проведенная вакцинопрофилактика позволяет улучшить прогноз и снизить риск для таких больных
Ранее, вакцинацию КПК детям с ВИЧ не проводили. Однако, последние исследования подтвердили, что ВИЧ-инфицированные дети способны к вырабатыванию клеточного и гуморального иммунного ответа (несмотря на снижение содержания антител).
Вакцинирование проводят только после того, как выставлен окончательный диагноз и проведено обследование на СD4+ клетки. Прививку паротит, корь, краснуха выполняют детям без клинических и выраженных клеточных проявлений иммунодефицита.
Пациентам с наличием противопоказаний, после контакта с больными корью или эпид.паротитом показана профилактика иммуноглобулинами.
Аллергия после прививки
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования
Обратите внимание, что цифры в скобках (, и т. д.) являются интерактивными ссылками на такие исследования
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Прежде, чем говорить о причинах, на основе которых возникает аллергия после прививки, следует определиться с понятием — вакцина. Итак, вакцина — это иммунобиологическое активное средство, вызывающее конкретные изменения в организме, например:
- желательный эффект, то есть, у привитого определена невосприимчивость к той или иной инфекции,
- к нежелательным — относятся побочные реакции.
Теперь проанализируем суть побочных реакций, куда входят и аллергические процессы, которые могут быть местными и общими.
- местные — изменение в месте прививки, а именно: болезненные ощущения, уплотнение, покраснение, зуд, отек, крапивница и прочее,
- общие имеют отношение к организму в целом, то есть, тут речь идет о повышенной температуре, слабости, изменении аппетита, головной боли и так далее.
Следует понимать, что побочные эффекты, аллергия после прививки отличаются от поствакцинных осложнений. В чем же разница?
Осложнения после вакцинации выражаются более сложной степенью тяжести, чем побочные действия, включая аллергию. В этом случае возможен резкий спад артериального давления, что в медицине именуется, как анафилактический шок — его относят к категории самых опасных аллергических реакций на любой фермент, входящий в состав введенной вакцины. Другие виды поствакцинных осложнений:
- неврологические расстройства,
- судороги,
- всевозможные аллергии и различная степень их проявления.
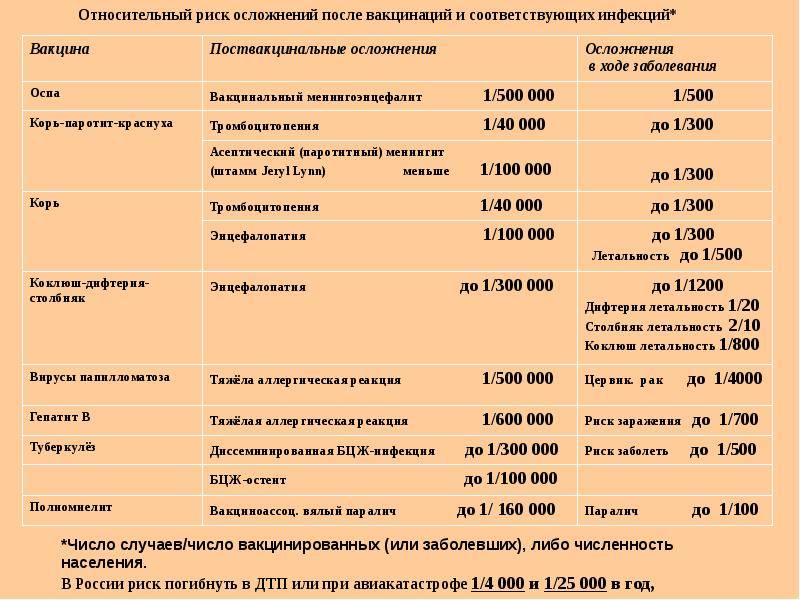
Осложнения после проведения прививки встречаются очень редко, допустим, энцефалит, спровоцированный коревой вакциной, как показала статистика — 1 случай из 5 — 10 миллионов.
Осложнения тоже могут иметь местный и общий характер, которые определяются такими признаками:
- уплотнением от 3 см,
- гнойным образованием, что возможно при несоблюдении правил введения прививки,
- воспалением в зоне вакцинации — в результате неправильного ввода БЦЖ.
Так выглядят местные реакции, общие характеризуются другими симптомами:
- очень высокая температура тела 40ºС и выше,
- интоксикация.
У детей возможен изнурительный плач, что является поражением со стороны нервной системы. Тут же и судороги, энцефалопатия, кратковременный, не оставляющий последствий «сбой» оболочек мозга.
Так же возможны случаи, когда оказывается влияние на почки, суставы, сердце, ЖКТ и многое другое.
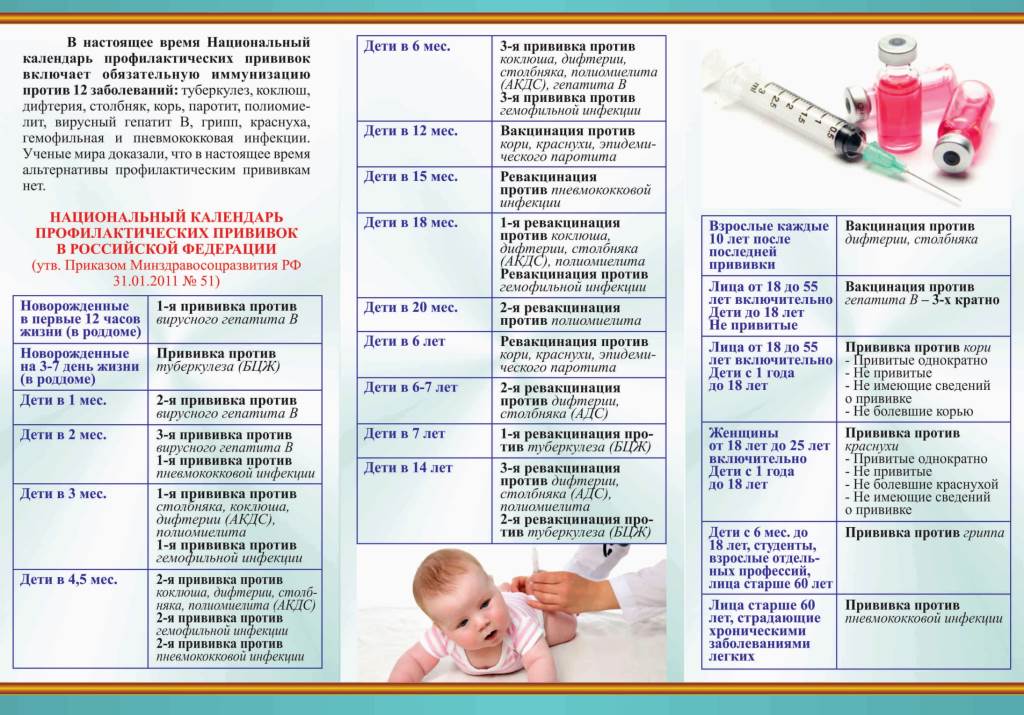
Порядок проведения гражданам профилактических прививок в рамках национального календаря прививок 2021
- Данное медицинское вмешательство должно проводиться исключительно в учреждениях медицинского профиля. Обязательным условием является наличие лицензии на проведение вакцинации.
- Проводить иммунизацию имеют право только медицинские работники, которые прошли соответствующее обучение в данной сфере. Они должны владеть правилами и техникой проведения подобных процедур. Помимо этого, медицинский персонал должен владеть знаниями в области оказания неотложной помощи при возникновении экстренной ситуации.
- Календарь прививок 2021 регламентирует проведение вакцинации и ревакцинации с использованием иммунобиологических лекарственных препаратов, которые активируют иммунные силы организма для борьбы с инфекционными заболеваниями. Вакцина должна пройти регистрацию и отвечать соответствующим нормам законодательства РФ. Разрешается проведение вакцинации и ревакцинации с использованием комбинированных вакцин.
- Накануне процедуры самому пациенту или его законному представителю должны быть разъяснены следующие моменты:
- необходимость данного медицинского вмешательства,
- возможные побочные эффекты после прививки,
- последствия отказа от вакцинации.
В обязательном порядке должно быть оформлено добровольное согласие на проведение подобной процедуры.
- Граждане, которые планируют участвовать в профилактической вакцинации, должны пройти врачебный осмотр.
- Если произошло смещение сроков вакцинации, то ее схема проведения должна регламентироваться на законодательном уровне. Одобряется вариант введения сразу нескольких вакцин в рамках одного визита в прививочный кабинет, но при условии использования разных шприцов и выполнения прививки в разные места. Исключение составляет только прививка от туберкулеза.
- Если ребенку не была поставлена первая прививка против пневмококковой инфекции в первые полгода после рождения, то предусматривается ее двукратное выполнение с промежутком не меньше двух месяцев.
- Календарь прививок 2021 также регламентирует процесс вакцинации детей, которые были рождены от ВИЧ-инфицированной матери. В данном случае необходимо учесть сразу ряд факторов: наличие ВИЧ-инфекции у ребенка, вид препарата, иммунные характеристики организма, возраст пациента и наличие иных заболеваний.
- Существуют особые правила вакцинации детей от туберкулеза, которые были рождены от матери с диагнозом ВИЧ, но при этом они прошли трех-этапную профилактику химическими препаратами, предупреждающими передачу ВИЧ-инфекции от матери к ребенку. В таком случае прививка делается сразу после рождения с использованием препаратов для предупреждения туберкулеза.
- Для детей с ВИЧ-инфекцией, которые относятся к первой и второй иммунной категории, производится процедура с использованием живых вакцин. Исключение составляет только вакцина от туберкулеза.
- Если ребенок родился от ВИЧ-инфицированной матери, но данный диагноз у него не подтвердился, то вакцинация выполняется с использованием живых вакцин. При этом даже не проводится первичное иммунологическое обследование.
- Для всех детей, появившихся на свет от ВИЧ-инфицированной матери, предусмотрено введение анатоксинов, убитых и рекомбинантных вакцин. Введение данных препаратов для детей с ВИЧ-инфекцией допускается только в том случае, если не наблюдается тяжелого и выраженного иммунодефицита.
- В рамках вакцинации граждан РФ применяются только те препараты, в состав которых входят актуальные для данной страны антигены. Подобная мера позволяет создать максимальный эффект от проведенной процедуры.
- В вакцине не должны содержаться консерванты, если:
- ставится прививка от гепатита B для ребенка первого года жизни;
- проводится вакцинация детей от гриппа, возраст которых превышает 6 месяцев;
- в качестве пациентов выступают ученики общеобразовательных учреждений;
- прививается беременная женщина.