Причины
Этиология
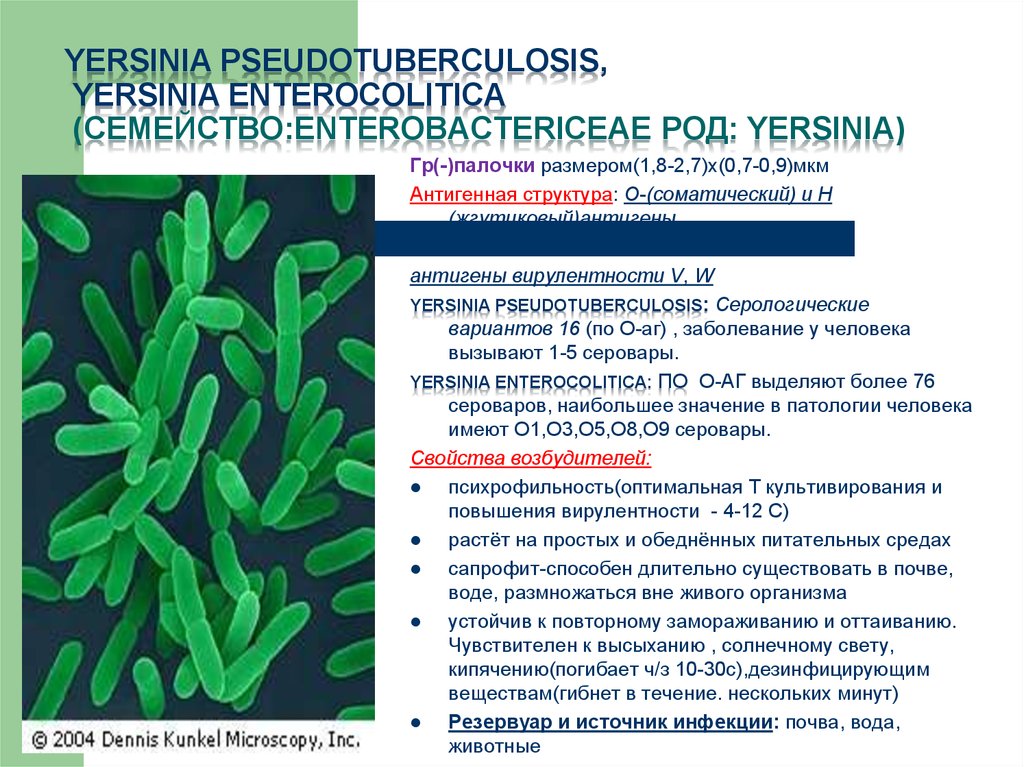
Yersinia enterocolitica/Yersinia pseudotuberculosis представляют собой грамотрицательные короткие (0,8-2 х 0,5-0,8 мкм) палочки (рис. ниже), имеющие капсулоподобную субстанцию, факультативные аэробы, не образуют спор, образуют эндотоксин. Имеют жгутиковый (Н-) и соматический (0) антиген. Вирулентность бактерий Yersinia ассоциируется с наличием плазмиды pYV и pVM 82, которые кодирует комплекс белков, предназначенных для нейтрализации иммунокомпетентных клеток человека/животного.
Хорошо сохраняются во внешней среде при температуре от +4 до 400 С, чувствительны к дезинфицирующим растворам, воздействию солнечного света, высушиванию, но могут длительно сохраняться в холодильнике при температуре до -20°С. Иерсинии погибают практически мгновенно при кипячении, способны длительно существовать и размножаться в пищевых продуктах. Иерсиниозы характеризуются сезонным подъем заболеваемости: пик заражения Y. enterocolitica приходится на февраль – май, а Y. pseudotuberculosis — на март/май.
Эпидемиология
Обе нозоформы инфекций (псевдотуберкулез и кишечный иерсиниоз) имеют фекально-оральный механизмом передачи. Факторами передачи чаще всего при иерсиниозе являются зараженные мясные продукты, овощи, молоко; при псевдотуберкулезе – овощные. Факторами передачи возбудителя являются в основном овощи/корнеплоды и корнеплоды (капуста, репчатый/ зеленый лук, морковь, свекла) и молочные продукты, которые не прошли термическую обработку. Водный фактор (употребление инфицированной воды из открытых водоемов) может явиться причиной заражения обоими видами инфекций.
Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
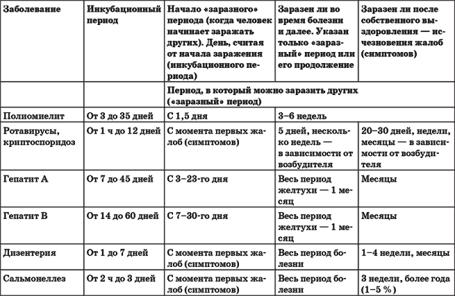
Восприимчивость к иерсиниозу/псевдотуберкулезу всеобщая, однако наиболее чувствительными к иерсиниозам лица младшего детского возраста и пожилые люди. Передача иерсиний от больных животных (кошек, хомяков, собак, мышей, морских свинок) контактно-бытовым путем теоретически возможна, но на практике встречается редко. Больной человек/бактериовыделитель могут стать источником инфекции лишь при кишечном иерсиниозе. При псевдотуберкулезе инфекция может передаваться и аэрогенным путем (через воздух, пыль). Инкубационный период при иерсиниозе составляет 2–6 дней (при пищевом заражении), а при контактно-бытовом может удлинятся до 15 дней. При псевдотуберкулезе — варьирует в пределах 3-18 суток, чаще 7-10 дней.
Основные симптомы
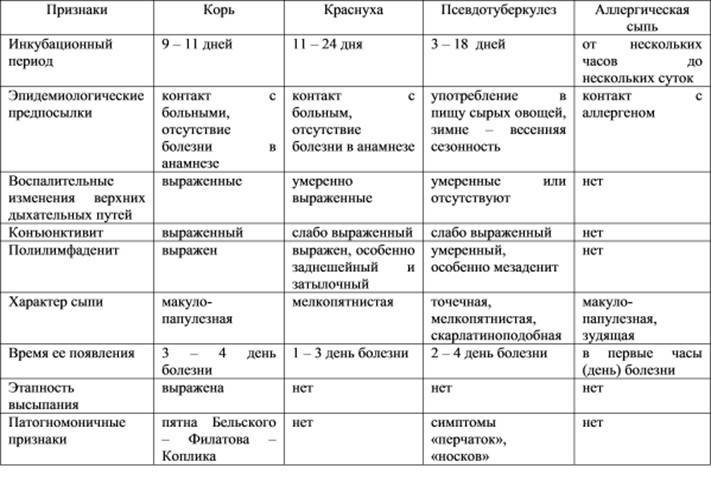
Как и для любого инфекционного заболевания, для псевдотуберкулёза характерно наличия инкубационного периода, который составляет 3-17 дней. То есть в этот период возбудитель уже проник в организм, но клинических проявлений ещё никаких не наблюдается.
Затем, как правило, остро начинают появляться жалобы. Сначала обычно это неспецифические симптомы в виде лихорадки, слабости, вялости, снижения аппетита, головной боли, боли в мышцах и/или суставах.
Одним из постоянных симптомов псевдотуберкулёза является лихорадка. Длительность лихорадочного периода различна, но в среднем этот период составляет до 1 недели и затем температура идёт на спад.
Поражение кожных покровов
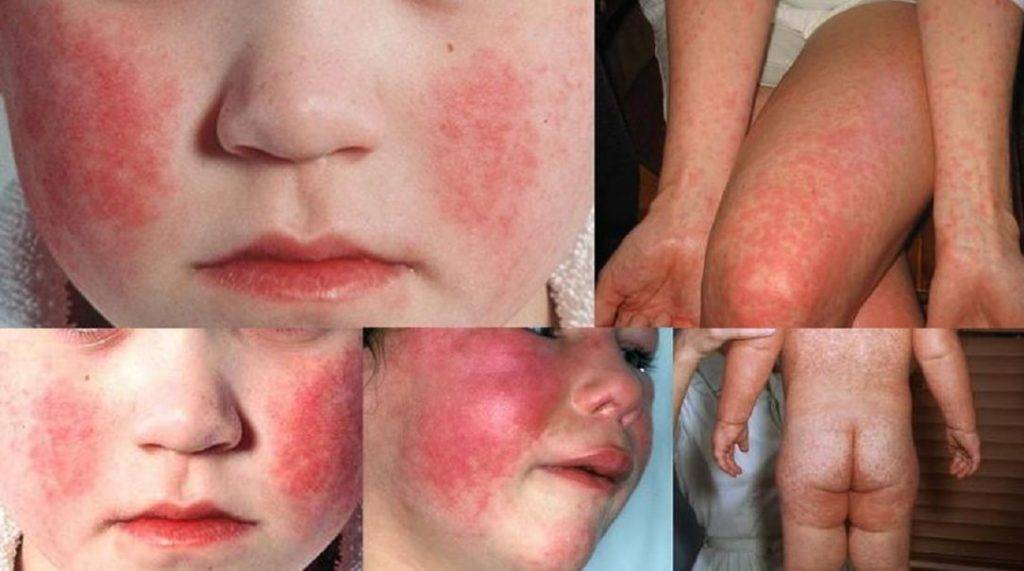
Поражение кожных покровов проявляется в виде сыпи на теле ребёнка. Характер этой сыпи может быть разнообразным и имитировать некоторые другие заболевания, что усложняет правильную постановку диагноза. Однако это один из частых симптомов при этом заболевании.
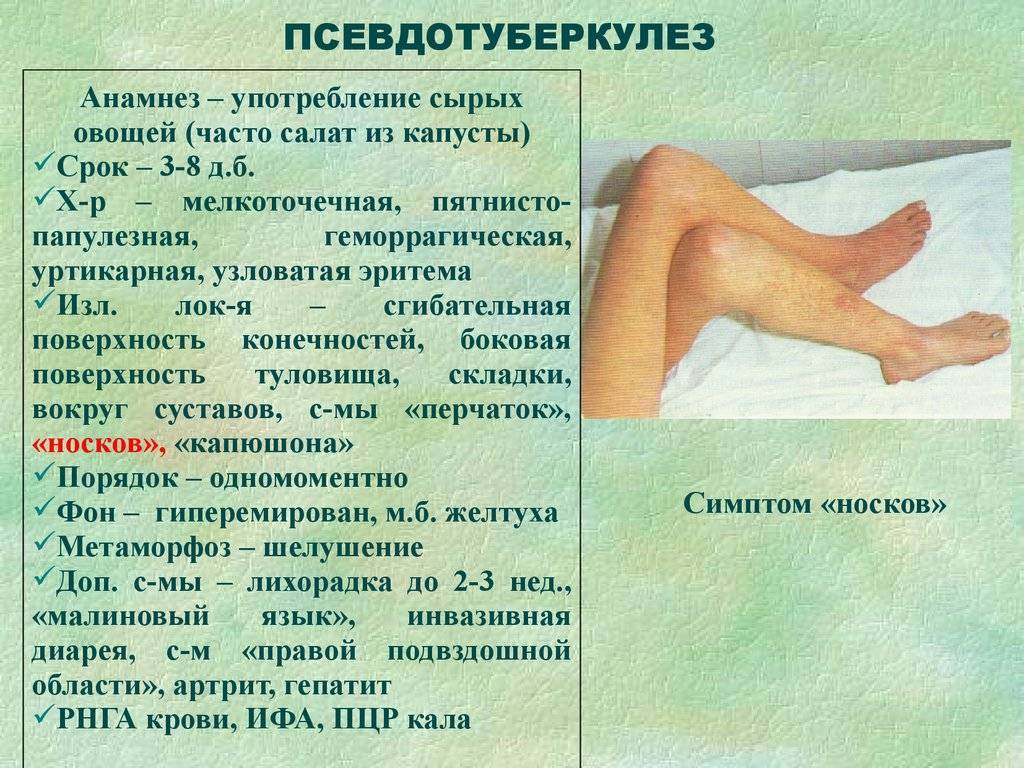
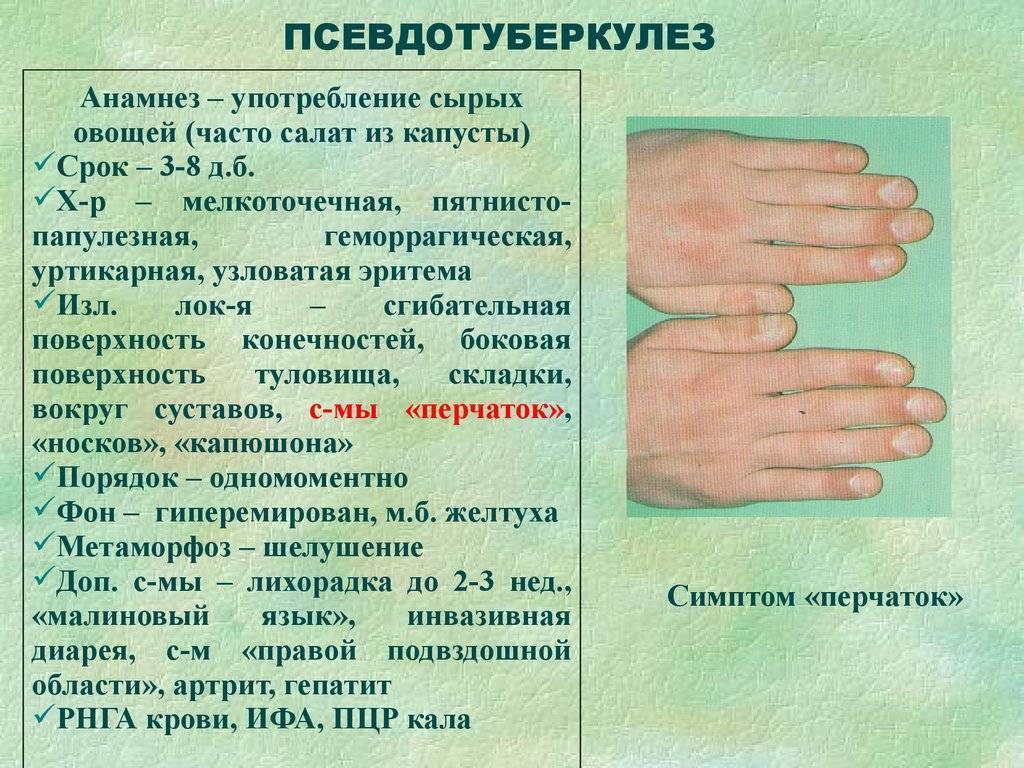
В классическом варианте сыпь носит скарлатиноподобный характер и выглядит яркой мелкоточечной на груди, подмышечных впадинах, паховой области, вокруг суставов. Она распространяется постепенно и выглядит обильной. При классическом проявлении появляются симптомы «перчаток» и «носков». То есть за счёт сгущения сыпи на кистях и стопах создаётся впечатление, что ребёнок одел перчатки или носки.
Сыпь также может носить кореподобный характер и выглядеть как обильная, пятнисто-папулезная на лице, животе, спине, конечностях.
Кроме этого, встречаются случаи петехиальной сыпи в подмышечных впадинах, на груди. Могут также появляться узловые болезненные элементы сыпи на ногах.
Угасает сыпь постепенно. После неё может оставаться пигментация на коже и на ладонях, и стопах часто появляется крупнопластинчатое шелушение.
Симптомы со стороны органов пищеварения
Одним из частых вариантов течения заболевания является абдоминальная форма. Проявления выглядят в виде резких сильных болей в животе. Боли локализуются в эпигастральной и правой подвздошной областях. Эта форма имитирует клинику острого аппендицита у ребёнка, и такие дети нередко попадают на операционный стол к хирургам. При чём эта бактерия в ряде случаев действительно может вызвать развитие деструктивного аппендицита.
Другими симптомами со стороны желудочно-кишечного тракта могут быть тошнота, рвота, жидкий стул, отсутствие аппетита
Обращает на себя внимание обложенность белым налётом языка. Он постепенно очищается и приобретает яркий, малиновый вид
Однако этот симптом есть не у всех.
Жидкий стул при псевдотуберкулёзе встречается редко и в основном у детей раннего возраста. Стул обычно кашицеобразный, обильный, может содержать примеси слизи.
Очень часто у детей выявляются нарушения со стороны печени при данном заболевании. Обычно развивается реактивный гепатит. Он протекать по типу желтушного и безжелтушного вариантов. В анализах у ребёнка в таких случаях повышены печёночные ферменты. Может отмечаться желтушность кожных покровов, иктеричность склер и потемнение мочи.
В редких случаях могут наблюдаться нарушения работы поджелудочной железы с недостаточностью её ферментов.
Нарушения со стороны суставов
Поражения суставов при данном заболевании обычно проявляются в виде жалоб на боли в конечностях. Встречается у половины пациентов, примерно, и чаще поражается несколько суставов. Возможно развитие их воспаления (припухлость, отёчность сустава, гиперемия).
Нарушения со стороны почек
Симптомы поражения почек разнообразны по своим проявлениям и по степени тяжести. Это может быть появление в моче белка, увеличение числа лейкоцитов вплоть до развития острой почечной недостаточности. Возможно формирование тубуло-интерстициального нефрита.
Поражение почек – это один из самых частых симптомов при псевдотуберкулёзе.
Нарушения со стороны других систем органов
Кроме вышеописанных, при псевдотуберкулёзе могут быть нарушения со стороны сердечно-сосудистой системы, лимфатической системы в виде увеличения регионарных лимфоузлов, дыхательной системы. В очень редких случаях может быть задействована и нервная система с развитием менингита или менингоэнцефалита.
Поражение сердца разнообразно. Могут наблюдаться различные аритмии (брадикардия, тахикардия, нарушение проведения импульсов). Встречается развитие миокардитов при псевдотуберкулёзе. У части детей могут быть жалобы на боли в сердце, одышку при нагрузке.
Со стороны дыхательной системы могут быть жалобы на кашель, боль в горле, насморк. Могут отмечаться явления конъюнктивита. В редких случаях описано возникновение пневмонии и плеврита.
Общие сведения
Термин «иерсиниозы/иерсиниозная инфекция» объединяет два инфекционных заболевания — псевдотуберкулез и иерсиниоз, которые вызываются бактериями Enterobacteriaceae рода Yersinia: иерсиниоз — патогенными Y. Еnterocolitica, а псевдотуберкулез — Y. Pseudotuberculosis. Проявляются интоксикационно-воспалительным синдромом, поражением желудочно-кишечного тракта, печени, суставов, а при генерализованных и смешанных формах – полиорганными поражениями.
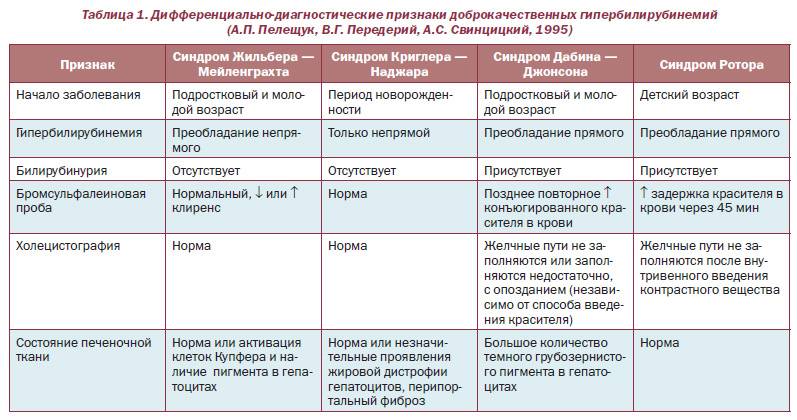
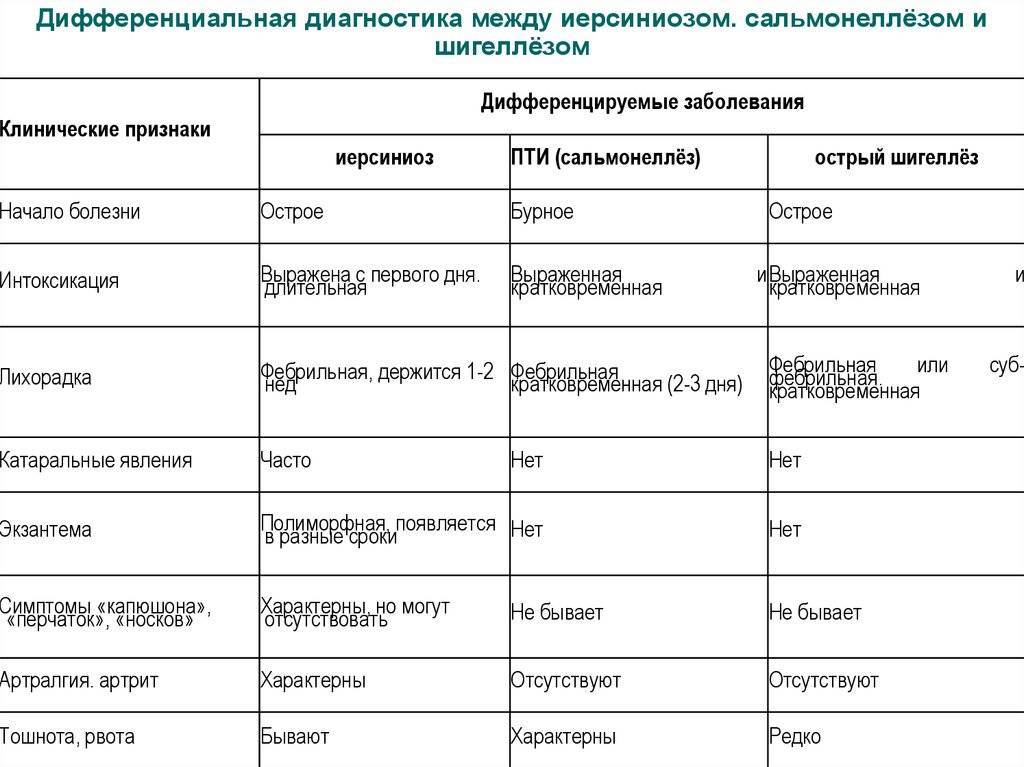
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины
Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
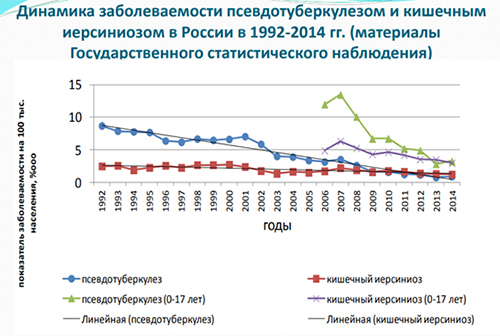
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Иерсиниозы у детей
Иерсиниоз у детей протекает аналогично взрослым, однако имеется ряд особенностей. Типичные симптомы иерсиниоза у детей включают выраженную диарею и абдоминальный синдром. Стул жидко-кашицеобразный до 10 раз в сутки, реже с прожилками крови. Характерно острое начало, температура, нарушение аппетита, у маленького ребенка – беспокойство/заторможенность, появление рвоты, обложенность языка, бледность кожных покровов.
У детей раннего возраста возможно развитие тяжелых форм гастроэнтероколита с эксикозом и токсикозом, развивающихся на фоне многократной диареи и рвоты (до 20 раз в сутки). У детей старшего возраста длительно сохраняется выраженный абдоминальный синдром с болями в животе в правой подвздошной области, метеоризмом и синдром общей интоксикации при относительно умеренных проявлениях энтерита.
У 5-12% детей появляется экзантема в виде пятнисто-папулезной сыпи (симптом «перчаток» и «носков»), в области суставов на фоне склерита и «летучих» артралгий. Характерны изменения на языке («малиновый» язык), незначительное увеличение печени, шелушение кожи после экзантемы, панкреатопатии.
Реконвалесценция у детей старшего возраста наступает после 3–7 дней болезни, а у грудных детей — на 2-й неделе.
Для подростков и детей школьного возраста характерна абдоминальная форма иерсиниоза, частое развитие желтушного/безжелтушного паренхиматозного гепатита и артритов, развивающихся на фоне лихорадки и интоксикационного синдрома.
У детей до года, имеющим отягощенный преморбидный фон (синдром мальабсорбции, иммунокомпрометация, дистрофия, болезни крови, микст-инфекции, диабет) может происходить генерализация заболевания, протекающая со стойкой длительной гипертермией с периодами ознобов/потливости, срыгивания на фоне умеренной диареи, потери массы тела, синдрома диссеминированного внутрисосудистого свертывания, гепатолиенального синдромома, повторными высыпаниями, лимфаденопатией. Вне очагов кишечного иерсиниоза наиболее трудны для диагностики клинические варианты иерсиниоза, протекающего в виде фарингита, высыпаниями, сходными с различными токсико-аллергическими/инфекционными экзантемами.
Наиболее патогномоничные симптомы псевдотуберкулеза у детей — диспептические проявления и боли в животе, а также экзантема, развивающаяся на фоне лихорадки и синдрома интоксикации. Клинические проявления псевдотуберкулеза у детей в начальном периоде манифестируют лихорадкой до 39–40°С, выраженной интоксикацией, рвотой, головокружением, снижением аппетита, головной болью.
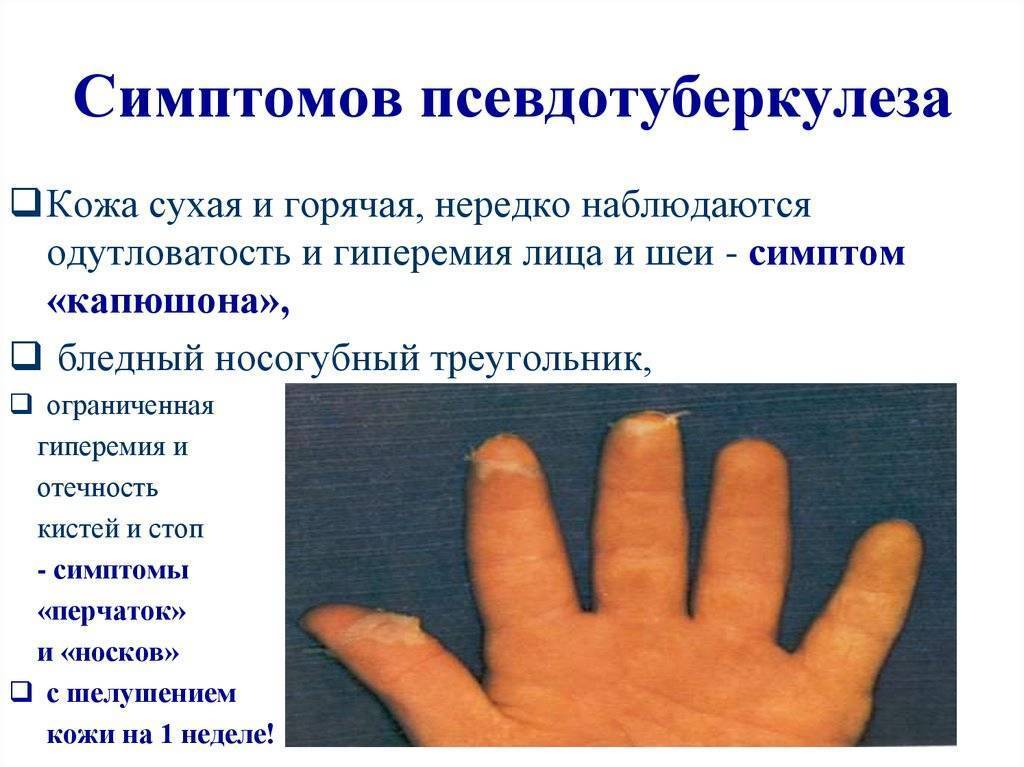
Жалобы на першение в горле, миалгию, артралгию, при осмотре — «малиновый язык» с разлитой гиперемией зева, лимфаденопатия, гиперемия и одутловатость лица с пастозностью век, бледностью кожи в носогубного треугольнике. Отмечаются симптом «капюшона», выраженные боли в животе, запор, а у детей младшего возраста – диарея. Патогномоничен выраженный симптом «перчаток»/«носков», сыпь сохраняется на протяжении 3–7 дней с дальнейшей пигментацией и шелушением кожи в области ногтевых фаланг, ладоней и стоп, мочек ушей, брюшной стенки, поясницы.
Для детей старше 5 лет универсальным проявлением заболевания является абдоминальная («псевдоаппендикулярная») форма, обусловленная развитием катарального аппендицита, мезаденита, терминального илеита.
Часто встречаются осложнения в виде абсцессов, деструктивного аппендицита, разлитого перитонита и реактивного панкреатита. При неблагоприятном течении возможно присоединение суставного синдрома. У детей старшего возраста, особенно у девочек в пубертатном периоде частыми и тяжелыми проявлениями являются артриты средних/крупных суставов конечностей с дальнейшим анкилозированием и деформацией, выраженные миокардиальные нарушения. Относительно редко у детей заболевание протекает в форме фарингита и энтерита. Псевдотуберкулезный сепсис у детей наблюдается крайне редко. Тяжелые формы часто дополняют пневмония и пиелонефрит, реже — менингит, полинейропатия.
Лечение Псевдотуберкулеза у детей:
Ребенка лечат в постельном режиме, пока температура не вернется к нормальным значениям, и пока не исчезнут симптомы интоксикации. Питание должно быть полноценным. Но, если возникают симптомы поражения ЖКТ или печени, тогда необходимы ограничения в питании согласно типу поражения (по общим принципам для данных заболеваний).
Проводят этиотропное лечение левомицетином, курс составляет 7-10 суток. Иногда после отмены левомицетина проводят курс лечения цефалоспориновым антибиотиком 3-го поколения. Тяжелые формы псевдотуберкулеза требуют лечения двумя антибиотиками (следует учитывать их совместимость при назначении).
Дезинтоксикационную терапию проводят внутривенным вливанием реополиглюкина, альбумин, 10% раствора глюкозы. Также больному прописывают энтеросорбенты, такие как энтеросгель, энтеродез и прочие на протяжении всего периода болезни.
В тяжелых случаях врачи могут назначить прием кортикостероидов курсом от 5 до 7 дней. Их назначают в особенности при развитии узловатой эритемы и полиартритах. Десенсибилизирующую терапию проводят антигистаминными препаратами, такими как супрастин, тавегил и проч. Нормализацию иммунной системы проводят вобэнзимом.
Часто врачи назначают препараты для стимуляции иммуногенеза, такие как анаферон детский, полиоксидоний, гепон. Важна также посиндромная терапия.
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация эндоскописта |
| Консультация гинеколога |
| Консультация стоматолога |
| Консультация доктора-УЗИ |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация иммунолога |
| Консультация гастроэнтеролога детского |
| Консультация инфекциониста |
| Консультация эндокринолога |
| Консультация ортопеда-травматолога |
| Консультация вертебролога |
| Консультация уролога |
| Консультация гастроэнтеролога |
Новости медицины
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Профилактика Псевдотуберкулеза у детей:
Важная профилактическая мера – борьба с грызунами. Следует правильно хранить фрукты, овощи, различные продукты питания, чтобы исключить вероятность заражения их возбудителем псевдотуберкулеза и другими инфекциями. Необходим строгий санитарный контроль за технологией приготовления пиши, особенно блюд, которые не подвергаются термической обработке – салатов, винегретов, фруктовых нарезок и пр. Санитарный контроль проводят также за водоснабжением в сельской местности.
Противоэпидемические мероприятия в очаге инфекции в целом такие же, как и при кишечных инфекциях. После госпитализации больного проводится заключительная дезинфекция. Мер специфической профилактики нет.
Лечебная тактика
Лечение псевдотуберкулёза всегда проводится в условиях стационара и должно быть комплексным.
Основные препараты
Основными препаратами для лечения псевдотуберкулёза являются антибактериальные препараты. Из них применяются цефалоспорины 3-го поколения (Цефтриаксон, Цефотаксим), аминогликозиды (Амикацин, Тобрамицин). Могут по показаниям использоваться фторхинолоны (Ципрофлоксацин, Пефлоксацин). Стоит отметить, что к цефалоспоринам первых 2 поколений иерсинии показывают абсолютную устойчивость.
Курс проведения антибактериальной терапии обычно составляет 10 дней, но при тяжёлом и осложнённом течении может удлиняться до 2-3 недель.
При наличии абдоминальной формы дополнительно назначаются спазмолитики (Дротаверин, Но-шпа). При вовлечении в процесс печени добавляются желчегонные препараты (препараты урсодезоксихолевой кислоты).
При наличии артралгической формы назначаются короткими курсами нестероидные противовоспалительные препараты (Ибупрофен).
При присоединении аллергического компонента лечение дополняют антигистаминными препаратами (Супрастин, Фенкарол, Парлазин).
При наличии выраженной интоксикации, водно-электролитных нарушений обязательно проводят инфузионную терапию глюкозо-солевыми растворами.
При развитии диарейного синдрома назначаются энтеросорбенты (Полисорб, Смекта, Активированный уголь, Энтеросгель).
В отдельных случаях может рекомендоваться коротким курсом применение глюкокортикоидных препаратов.
Таким образом, лечение псевдотуберкулёза у ребёнка – это сложная задача для доктора и требует всестороннего подхода и наблюдения.
Режим
Режим для ребёнка в лихорадочный период должен быть постельным, а затем после купирования лихорадки постепенно двигательная активность расширяется.
Важно не забывать, что дети быстро утомляются и в период болезни лучше отдавать предпочтение чтению сказок с ребёнком, просмотру мультфильмов нежели подвижным играм. То есть двигательный режим должен быть щадящим
Диета
Диета в период заболевания должна соответствовать основным возрастным потребностям ребёнка и должна быть легкоусвояемой. Кроме этого, есть некоторые ограничения в зависимости от формы заболевания. Например, при поражении почек и печени рекомендуется ограничение солёной пищи. При наличии аллергического компонента в клинике заболевания рекомендована гипоаллергенная диета (исключаются красные и оранжевые овощи и фрукты, сладости, шоколад, газированные напитки).
При развитии абдоминальной формы заболевания и жалоб со стороны желудочно-кишечного тракта ограничиваются продукты, содержащие грубую клетчатку, жареная, острая и жирная пища. Предпочтение отдаётся отварным и паровым продуктам питания. Может быть рекомендован в этой ситуации стол №4 по Певзнеру.
Общие сведения о псевдотуберкулёзе у детей
Происхождение названия
Понятие «псевдотуберкулёз» было введено немецким врачом Эбертом в 1885 году. Он выделил возбудителя из разных органов кроликов. Регистрировать это заболевание стали только в середине XX века, а до этого считалось, что это патология животных. Благодаря сходству проявлений со скарлатиной, вначале заболевание называлось «Дальневосточная скарлатиноподобная лихорадка».
Интересно отметить, что Yersinia pseudotuberculosis (возбудитель псевдотуберкулеза) принадлежит к одному роду Yersinia вместе с возбудителями чумы и кишечного иерсиниоза.
Частота встречаемости
Псевдотуберкулёз широко распространён во всем мире. До середины прошлого века этот диагноз ставился только на патологоанатомическом исследовании. Вспышки этого заболевания редки, в основном отмечаются отдельные единичные случаи псевдотуберкулёза.
Заболевание регистрируется в течение всего года, но риск его развития и распространения несколько выше при достижении температуры +2-+4 градуса, что обусловлено основными свойствами иерсинии.
Наиболее уязвимым возрастом для этого заболевания считается 3-6 лет. У детей более раннего возраста псевдотуберкулёз практически не выявляется, что связано с особенностями их рациона питания.
Характеристика возбудителя
Возбудителем псевдотуберкулёза является Yersinia pseudotuberculosis. Это грамотрицательная бактерия, которая способна приспосабливаться к различным условиям. Это очень хитрый микроогранизм. Он способен жить в теплокровном хозяине, во внешней среде и активно размножаться при низкой температуре.
Иерсиния прекрасно чувствует себя, находясь на овощах в холодильнике или на складе и даже при этом активно размножается. Она хорошо растёт как на жидких, так и на твёрдых питательных средах. При этом оптимально комфортная для этого температура комнатная, но при температуре +2-+4 градуса способность роста сохраняется.
То есть иерсиния может жить и размножаться как при комнатной температуре, так и находясь в холодильнике. При чём низкая температура может даже усиливать активность некоторых ее ферментов.
Иерсиния выдерживает замораживание, а в горячей воде погибает только спустя 40 мин-1 час. Она боится только действия ультрафиолетовых лучей и хлорсодержащих дезинфицирующих растворов.
Таким образом, иерсиния коварна, неприхотлива и способна длительно жить и размножаться во внешней среде без хозяина.
Факторы, предрасполагающие к развитию заболевания
- Источником псевдотуберкулёза в природе являются дикие и домашние животные. Переносчиками чаще всего выступают грызуны (мыши, крысы, полёвки), которые обитают в овощехранилищах, складах, подвалах.
- Заражение также может произойти от домашних животных – кроликов, кошек, морских свинок, собак.
- Инфицирование и развитие заболевания возможно при непосредственном контакте с животными, при разделке мяса или его недостаточной термической обработке.
- Источником может выступать и непастеризованное молоко.
- Значимую роль в возникновении псевдотуберкулёза занимает употребление в пищу овощей и фруктов, обсеменённых иерсиниями в почве либо в процессе хранения.
- Не следует забывать о том, что источниками могут быть и факторы внешней среды – вода, почва, в которых иерсинии не только живут, но и активно размножаются.

Патогенез псевдотуберкулеза
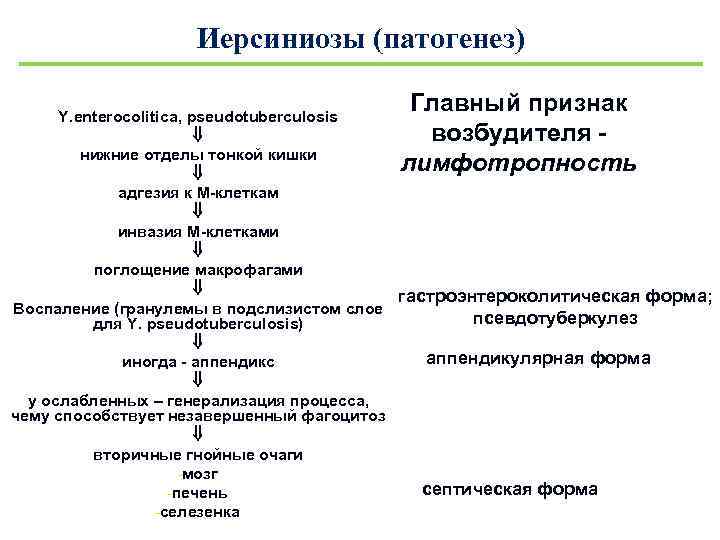
Внедрение Y. pseudotuberculosis начинается сразу в ротовой полости, что клинически проявляется синдромом тонзиллита. Значительная часть возбудителя, преодолев желудочный барьер, колонизирует эпителий преимущественно лимфоидных образований подвздошной и слепой кишки (первая фаза). Затем происходит инвазия эпителия слизистых оболочек кишечника; возбудитель проникает в слизистый слой и преодолевает эпителий кровеносных сосудов — развиваются первичная бактериемия и гематогенная диссеминация (вторая фаза). Далее наблюдают генерализацию инфекции, характеризующуюся диссеминацией возбудителя в органах и тканях, размножение в них и развитие системных нарушений (третья фаза). Основную роль в этом процессе играют инвазивность и цитотоксичность Y. pseudotuberculosis. Проникновение через кишечный эпителий осуществляется через эпителиальные клетки и межклеточные пространства с помощью М-клеток и мигрирующих фагоцитов. Размножение Y. pseudotuberculosis в эпителиоцитах и макрофагах приводит к разрушению этих клеток, развитию язв и внеклеточному размножению иерсиний в центре формирующихся милиарных абсцессов во внутренних органах. Микроколонии бактерий, располагающиеся внеклеточно, вызывают кариорексис полинуклеаров, которые их окружают. На месте этих очажков во многих внутренних органах формируются гранулёмы.
Таким образом, при псевдотуберкулёзе наблюдают гематогенную и лимфогенную диссеминацию Y. pseudotuberculosis и резко выраженный токсико-аллергический синдром. Максимальные клинико-морфологические изменения развиваются не во входных воротах инфекции (ротоглотка, верхние отделы тонкой кишки), а во вторичных очагах: в печени, лёгких, селезёнке, илеоцекальном углу кишечника и регионарных лимфатических узлах. В связи с этим любая клиническая форма заболевания начинается как генерализованная инфекция.
В период реконвалесценции (четвёртая фаза) происходит освобождение от возбудителя и восстанавливаются нарушенные функции органов и систем. Y. pseudotuberculosis элиминируют поэтапно: сначала из кровеносного русла, затем из лёгких и печени. Длительно иерсинии сохраняются в лимфатических узлах и селезёнке. Цитопатическое действие бактерий и их длительная персистенция в лимфатических узлах и селезёнке могут привести к повторной бактериемии, клинически проявляющейся обострениями и рецидивами.
При адекватном иммунном ответе заболевание заканчивается выздоровлением.
Единой концепции механизма формирования вторично-очаговых форм, затяжного и хронического течения инфекции нет. У 9–25% больных, перенёсших псевдотуберкулёз, формируются синдром Рейтера, болезнь Крона, Гужеро–Шёгрена, хронические заболевания соединительной ткани, аутоиммунные гепатиты, эндо-, мио-, пери- и панкардиты, тромбоцитопении и др.
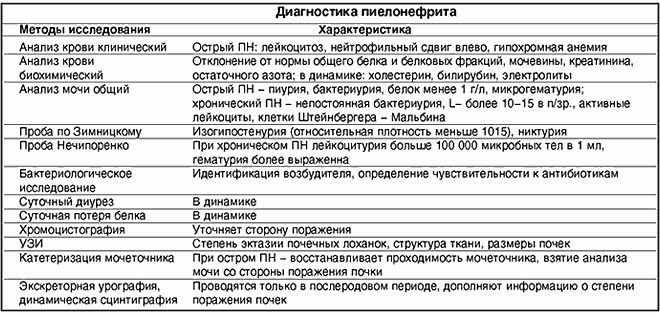
Диагностика Псевдотуберкулеза у детей:
Диагноз «псевдотуберкулез» ребенку ставят на основе клинических (симптомы, развитие болезни) и лабораторных данных (результаты анализов).
Подозрение на псевдотуберкулез возникает при сочетании скарлатиноподобиой сыпи с симптомами поражения других органов и систем, особенно при длительной лихорадке и волнообразном течении. Врачи учитывают сезонность (зима и весна), а также групповую заболеваемость лиц, которые употребляли пищевые продукты или воду из одного источника.
Решающее слово при диагностике данной болезни принадлежит бактериологическим и серологическим методам исследования. Для анализов у больного ребенка берут кровь, фекалии, мокроту, мочу, ротоглоточные смывы.
Используют такие серологические методы как РА, РП, РСК, РПГА, ИФА, РТПГА. Экстренную диагностику проводят с помощью ПЦР и метода иммунофлюоресценции.
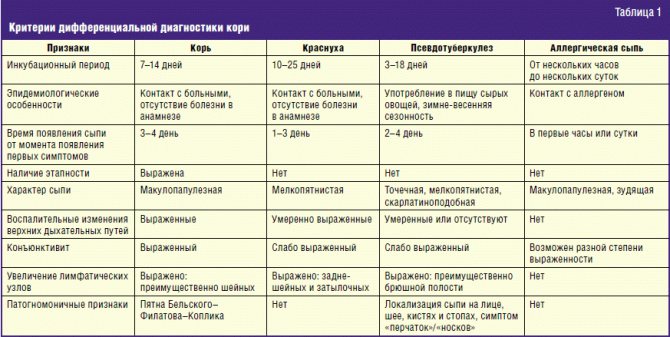
Псевдотуберкулез отличают при диагностике от скарлатины, кори, ревматизма, энтеровирусной инфекции, сепсиса, вирусного гепатита, тифоподобных заболеваний.
Профилактика
Специфическая профилактика до настоящего времени не разработана. Неспецифическая профилактика иерсиниоза/псевдотуберкулеза заключается в соблюдении личных и общественных санитарно-гигиенических норм, правил хранения и приготовления пищи. Большое значение в системе неспецифических профилактических мероприятий при иерсиниозной инфекции отводится борьбе с источником и резервуаром иерсиний — грызунами (дератизационным мероприятиям). Меры направленные на пути распространения иерсиниоза и псевдотуберкулеза включают строгий санитарный надзор за продуктами питания и системой водоснабжения, постоянный контроль за технологическим режимом хранения и обработки пищевых продуктов, не подвергающихся достаточной термической обработке.
Краткий исторический очерк и географическое распространение
Возбудитель П. открыт и описан Малассе и Виньялем (L. Ch. Malassez, W. Yignal, 1883). Впоследствии Манфреди (L. Manfredi, 1886), Д. A. Юркевич (1911) и др. описали единичные случаи заболевания П., большинство которых закончилось летально. С 1953 г. диагностировали преимущественно мезентериальные лимфадениты псевдотуберкулезной этиологии. Дальнейшие исследования показали, что П. часто диагностируют как гастроэнтерит, полиартрит, регионарный илеит и др. С 1959 г. во Владивостоке и его окрестностях стали регистрировать случаи заболеваний, протекающих с лихорадкой, интоксикацией, мелкоточечной скарлатиноподобной сыпью, получившие название «дальневосточная скарлатиноподобная лихорадка». Исследования их были проведены Г. П. Сомовым. В опыте с самозаражением В. А. Знаменский (1966) доказал, что скарлатиноподобную лихорадку вызывают иерсинии псевдотуберкулеза.
П. зарегистрирован во многих странах Азии, Америки, Европы, в СССР — на Дальнем Востоке, в Сибири, на Урале, в европейской части РСФСР, на Украине, в Грузии и др.
Возбудитель П.— иерсиния псевдотуберкулеза — Yersinia pseudotuberculosis (Pfeiffer, 1889) Smith et Thal 1965 из семейства Enterobacteriaceae, трибы Yersinieae представляет собой грамотрицательную факультативно-анаэробную палочку. По О-антигену различают 6 серотипов возбудителя П. В патологии человека наибольшее значение имеют I, III и IV серотипы.
Патогенез
Входными воротами иерсиниозной инфекции является ЖК тракт. Микроорганизмы в большинстве случаев через полость рта проходят транзитом и значительно реже смогут повреждать слизистую желудка и внедряться в ткани, а затем проникать в регионарные лимфоузлы, вызывая клинику шейного лимфаденита/фарингита (катаральный синдром). Основная масса возбудителя иерсиниозов попадает в желудок и в тонкий кишечник, где проникает в слизисто-подслизистый слой, вызывая воспаление с развитием илеита или острого аппендицита. Некоторая часть микроорганизмов в толщу тканей не проникает, а фиксируется на поверхности слизистой кишечника, выделяя экзотоксин с развитием клинической симптоматики диарейного синдрома, а при попадании в толстую кишку иерсинии вызывают воспаление с развитием колитического синдрома.
Далее микроорганизмы проникают из стенки кишки в солитарные фолликулы и мезентериальные лимфоузлы. В случаях преодоления лимфатического барьера развивается фаза гематогенной диссеминации. В процессе разрушении микроорганизмов выделяется эндотоксин, который попадая в кровь поражает ЦНС и вегетативную нервную систему. Иерсинии с током крови разносятся по организму и попадают в паренхиматозные органы, что приводит к развитию в печени селезенке, легких вторичных патологических изменений в этих органах. У больных с иммунодефицитом заболевание может протекать в виде сепсиса.
Иерсинии обладают выраженным сенсибилизирующим действием, что проявляется в виде гиперартралгий. Характерен выраженный иммунный ответ. За бактериальным периодом часто развиваются реактивные состояния (синдром Рейтера, узловатая эритема, моно/олигоартриты и др.).
Yersinia pseudotuberculosis служит пусковым механизмом развития коллагенозов. Иммунитет обеспечивается гуморальными/клеточными факторами защиты, ведущим из которых является фагоцитоз. Специфические антитела обнаруживаются 6-8 день болезни, титр которых постепенно нарастает. Иммунитет нестойкий, формируется медленно, сохраняется на протяжении года. Схематически стадии патогенеза представлены на рисунке выше.
Классификация
В основу клинической классификации иерсиниоза положено несколько признаков, в соответствии с чем выделяют:
- Гастроинтестинальную форму с различными вариантами течения (гастроэнтерит, гастроэнтероколит, энтероколит).
- Абдоминальную форму (острый аппендицит, мезентериальной лимфаденит, терминальный илеит).
- Генерализованную форму (смешанный и септический вариант).
- Вторично-очаговую (узловатая эритема, артрит, синдром Рейтера).
По тяжести течения: легкую, среднетяжелую и тяжелую.
По течению: острое (до 1 месяца), затяжное (3-6 месяцев) и хроническое (после 6 месяцев).
Псевдотуберкулез (синоним «дальневосточная лихорадка») также может протекать с разными вариантами клинического течения с развитием изолированных/смешанных синдромов. Выделяют скарлатиноподобную, артралгическую, абдоминальную, смешанную форму и септический вариант течения.