Диагностика
До открытия генетической причины синдром Ретта был обозначен в Диагностическом и статистическом руководстве по психическим расстройствам (DSM) как распространенное расстройство развития вместе с расстройствами аутистического спектра . Некоторые возражали против этого убедительного определения, потому что RTT напоминает неаутичные расстройства, такие как синдром ломкой Х-хромосомы , туберозный склероз или синдром Дауна, которые также проявляют аутистические черты. После того, как исследования подтвердили молекулярный механизм, в 2013 году DSM-5 полностью исключил синдром из классификации как психическое расстройство.
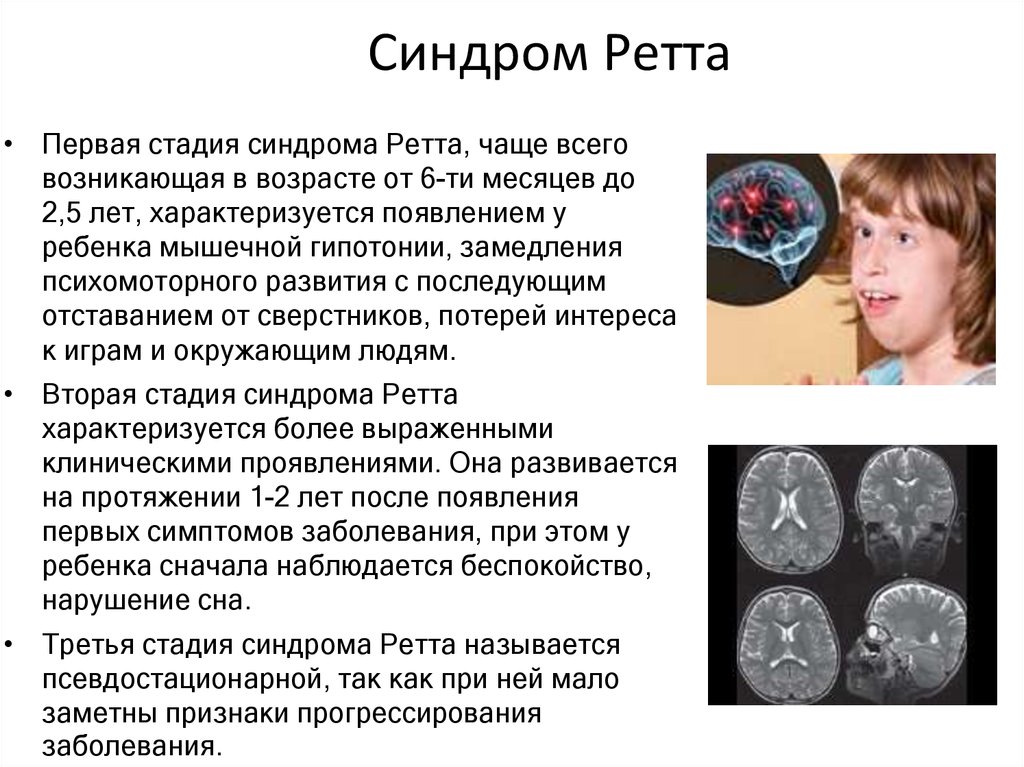
Диагностика синдрома Ретта включает пристальное наблюдение за ростом и развитием ребенка, чтобы выявить любые отклонения в отношении основных этапов развития. Диагноз считается, когда наблюдается снижение роста головы. Сначала необходимо исключить состояния с подобными симптомами.
Есть определенные критерии, которым должен соответствовать диагноз. Анализ крови может выявить или исключить наличие мутации MECP2, однако эта мутация присутствует и в других условиях.
Для классического диагноза должны быть соблюдены все четыре критерия для постановки диагноза, а также два критерия для исключения диагноза. Также могут присутствовать поддерживающие критерии, но они не требуются для постановки диагноза. Для атипичного или вариантного диагноза должны быть соблюдены по крайней мере два из четырех критериев определения диагноза, а также пять из одиннадцати поддерживающих критериев. Также должен наступить период регресса симптомов с последующим выздоровлением или стабилизацией симптомов. У детей часто ошибочно диагностируют аутизм, церебральный паралич или другую форму задержки развития. Положительного теста на мутацию MECP2 недостаточно для постановки диагноза.
Правящий в
- Снижение или потеря способности использовать мелкую моторику
- Снижение или потеря вербальной речи
- Аномалии походки
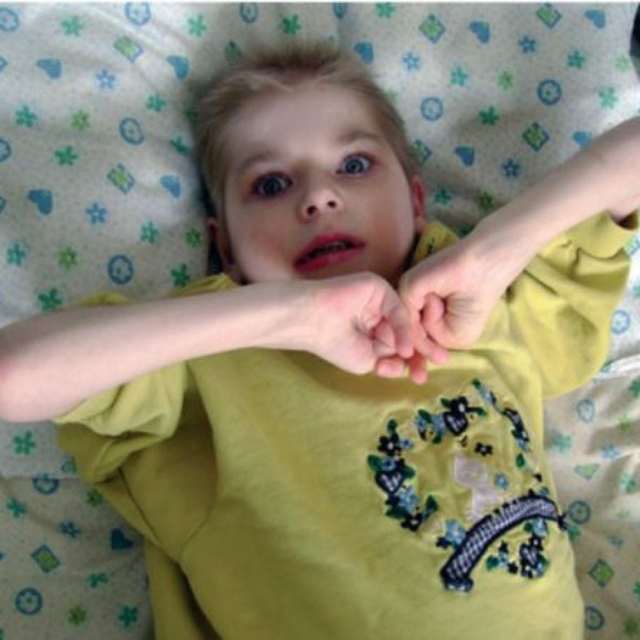
- Повторяющиеся движения рук, такие как выкручивание / сжатие или хлопанье / постукивание
Исключая
- Черепно-мозговая травма, нейрометаболическое заболевание или тяжелая инфекция, которые могут лучше объяснить симптомы
- Аномальное психомоторное развитие в течение первых шести месяцев жизни
Поддерживающие критерии
- Нарушения дыхания в бодрствующем состоянии
- Бруксизм наяву
- Нарушение режима сна
- Ненормальный мышечный тонус
- Периферические вазомоторные нарушения
- Сколиоз / кифоз
- Задержка роста
- Маленькие холодные руки и ноги
- Неприемлемые заклинания смеха / крика
- Снижение реакции на боль
- Интенсивное зрительное общение (наведение глаз)
Дифференциальная диагностика
Признаки синдрома Ретта, похожие на аутизм :
- кричащие припадки
- безутешный плач
- избегание зрительного контакта
- отсутствие социальной / эмоциональной взаимности
- заметно нарушенное использование невербального поведения для регулирования социального взаимодействия
- потеря речи
- сенсорные проблемы
- регресс сна
Признаки синдрома Ретта, которые также присутствуют при церебральном параличе (регресс типа, наблюдаемого при синдроме Ретта, будет необычным при церебральном параличе; такую путаницу можно редко допустить)
- возможен низкий рост, иногда с необычными пропорциями тела из-за трудностей при ходьбе или недоедания, вызванного затрудненным глотанием
- гипотония
- задержка или отсутствие возможности ходить
- затруднения походки / движения
- атаксия
- микроцефалия у некоторых – аномально маленькая голова, плохой рост головы
- желудочно-кишечные проблемы
- некоторые формы спастичности
- хорея – спазматические движения мышц рук или лица
- дистония
- бруксизм – скрежетание зубами
К каким докторам следует обращаться если у Вас Синдром Ретта:
Психиатр
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома Ретта, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Интрацеребральные мероприятия
- Фармакологические
методы.На данный
момент отсутствуют, с точки зрения доказательной медицины, эффективные и
безопасные методы фармакологического воздействия на головной мозг в
постреанимационном периоде. Целесообразно применение перфторана: уменьшает отек
головного мозга, выраженность постреанимационной энцефалопатии и повышает
активность коры мозга и подкорковых структур, способствуя быстрому выходу из
коматозного состояния. - Физические методы. Гипотермия наиболее многообещающий метод нейропротекторной
защиты головного мозга.
Терапевтический эффект гипотермии обеспечивается
реализацией следующих механизмов:
- сохранение пула АТФ и улучшение утилизации глюкозы тканью
мозга; - ингибирование деструктивных энзиматических реакций;
- супрессия свободнорадикальных реакций и ингибирования
аккумуляции продуктов липидной пероксидации; - уменьшение внутриклеточной мобилизации Са2+;
- протекция пластичности липопротеинов цитоплазматических
мембран; - снижение потребления О2в регионах головного мозга с низким
кровотоком; - снижение внутриклеточного лактат-ацидоза;
- ингибирование биосинтеза и продукции эксайтотоксичных
нейротрансмиттеров; - снижение нейтрофильной миграции в зонах ишемии;
- снижение риска развития цитотоксического и вазогенного отека
головного мозга.
Выявлено, что снижение температуры
тела на 1°С в среднем уменьшает скорость церебрального метаболизма на
6–7%.
По современным рекомендациям
Европейского совета по реанимации 2005 года, пациентам без сознания, перенесшим
остановку кровообращения, необходимо обеспечить проведение гипотермии тела до
32–34 °С в течение 12–24 часов.
Реабилитация в клинике «Времена года»
Продолжительность коматозного периода
может составлять от нескольких недель до 12-16 месяцев и более. Возможно
несколько вариантов выхода из комы. Наиболее благоприятной является
ситуация, при которой отмечается восстановление личностных характеристик с
наличием продуктивного контакта. Завершение
интенсивной терапии и подключение современных методов физической реабилитации
позволяет преодолеть неврологический дефицит и постепенно восстановить
сознание, и двигательную активность пациента, в ряде случаев достаточную для
элементарного самообслуживания и постепенному возврату в социальную среду.Степень восстановления неврологических функций при этом может быть различной.
Возможен и выход из комы в так
называемое состояние «малого сознания», которое еще называют вегетативным
состоянием. Это собирательный термин, объединяющий в себе ряд неврологических
синдромов (акинетический мутизм, аппалический синдром, синдром
«электро-функционального молчания» и т.д.). Главной отличительной особенностью
этого состояния является отсутствие осознания пациентом себя и окружающей среды
с полным отсутствием мыслительной активности. Вегетативное состояние
подразделяется на персистирующее, при котором сохраняются теоретические шансы
на восстановление личностных характеристик, и хроническое, когда вероятность
положительных неврологических сдвигов минимальна. Критериев, позволяющих с
большой точностью оценить вероятность благоприятного неврологического исхода, в
настоящее время не существует.
Лечение пациентов с персистирующим
или хроническим вегетативным состоянием заключается в проведении комплекса
реабилитационных мероприятий, профилактике и лечении осложнений, уходе.
Нейрореабилитация заключается в
полимодальной стимуляции, направленной на активизацию чувствительных,
двигательных анализаторов, восстановление речевой продукции и т.д. (подробнее
см. раздел «Содержание комплекса восстановительного лечения (нейрореабилитации)
Определенное место в комплексе лечебных мероприятий занимает лекарственная
терапия, направленная на активацию отдельных медиаторных систем, уменьшение
выраженности спастического синдрома, судорожной готовности. Высокая вероятность
развития гнойно-инфекционных и трофических расстройств обусловливает
первостепенную значимость мероприятий по уходу, необходимости поддержания
положительного питательного статуса.
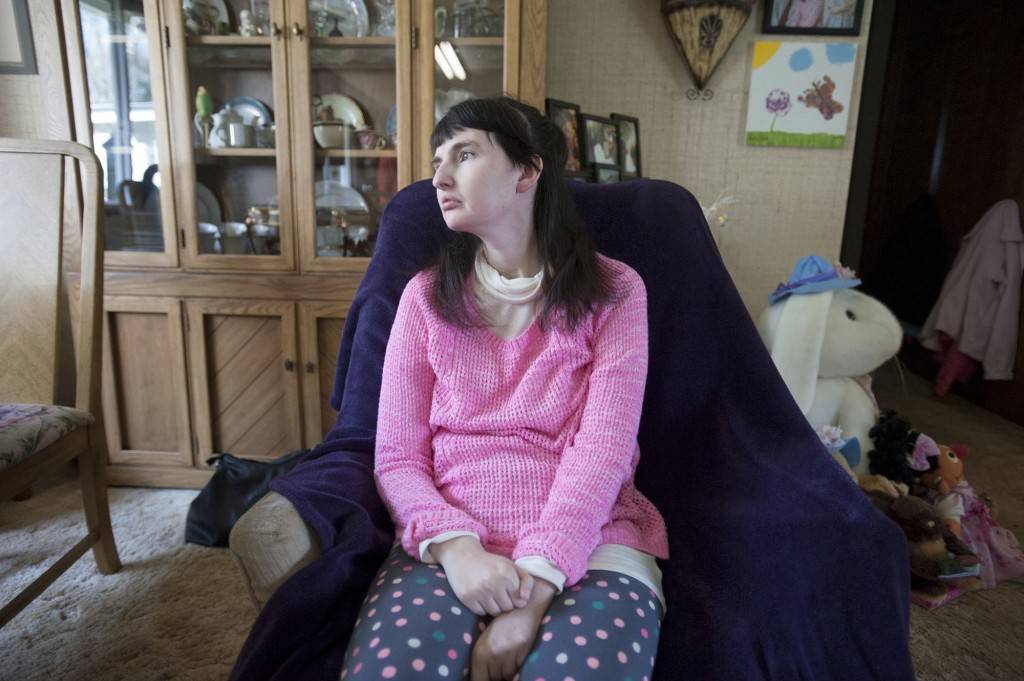
Самые частые симптомы расстройства
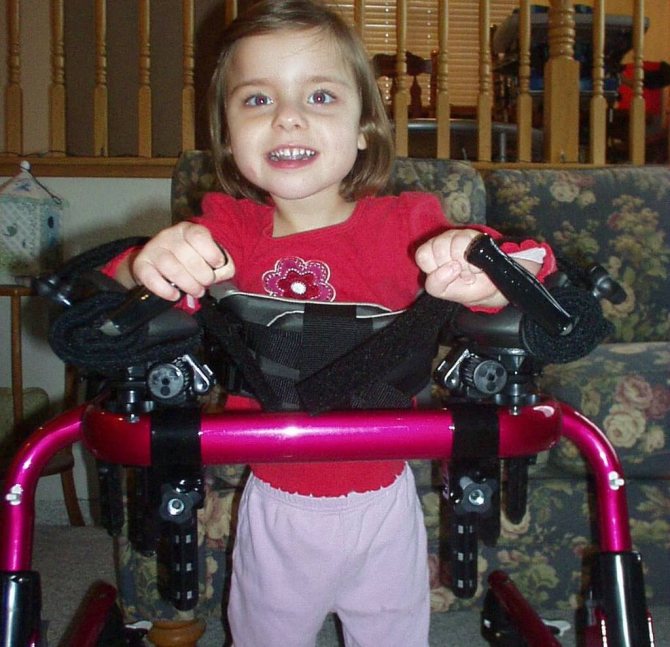
Типичные симптомы для синдрома Ретта – мышечные и двигательные нарушения. Мышцы находятся в гипертонусе или же, наоборот, теряют его. В этом случае у ребенка развивается неправильное положение тела, прогрессирует частичные параличи и нарушение координации. Например, девочки скрещивают ноги во время ходьбы.
Синкинезии – патологические сокращения мышц, возникают вслед за произвольным движением: простая улыбка способна вызвать резкий взмах ногой. Такое явление постепенно приводит к повреждению суставов, сухожилий и связок, провоцирует ортопедические нарушения. Последние проявляются во всевозможных деформациях и также очень часто сопровождают таких детей. Среди них выделяют вывих тазобедренного сустава, провоцируемый малой подвижностью.
Статическая деформация стопы чаще развивается из-за нарушенного мышечного тонуса. Распространенной считается патология под названием «конская стопа», связанная со снижением подвижности голеностопного сустава. Ее можно узнать по пятке, которая не достигает земли, стопа при этом смещается кнаружи или вовнутрь. Причина патологии – гипертонус икроножной мышцы.
Сколиоз – боковое искривление позвоночника, который провоцирует массу проблем у таких пациентов: деформации суставов и костей, боли во время ходьбы, в стоячем или сидячем положении, утрата способности передвигаться. Сколиоз грудного отдела вызывает легочную недостаточность. Появляются также проблемы с пищеварением.
У детей с синдромом Ретта наблюдается повышенное слюнотечение. Но это происходит не из-за избытка количества слюны, а потери способности сглатывать ее.
Нарушение питания может развиваться из-за частых приступов тошноты. Она появляется на любые аспекты питания: на определенный продукт, его температуру, на способ приготовления. Так, ребенок способен отрицательно реагировать на пищу, поданную кусочками, или на комочки в блюде.
Постоянная тошнота провоцирует отказ от питания, а значит, потерю в весе.
Плохое сглатывание слюны, которая регулирует кислотность в желудке, и повышенное внутрибрюшное давление вызывают желудочно-пищеводный рефлюкс, то есть забрасывание содержимого желудка в пищевод. Это чревато такими последствиями, как воспаление стенки пищевода, респираторные инфекции.
Малоподвижный образ жизни, неврологические расстройства, неправильное питание провоцируют возникновение запоров у детей с синдромом Ретта. Они носят тяжелый характер, поскольку способны вызывать закупорку кишечника и сильные боли.
Повышенное слюнотечение, тошнота, рефлюкс снижают потребление ребенком пищи и даже развивают на нее негативную реакцию. В результате этого ребенок теряет в весе. Этот процесс стоит строго контролировать, поскольку он чреват истощением.
Другое тяжелое расстройство связано с работой дыхательной системы, развивающееся вплоть до приступов апноэ. Это явление настолько часто среди детей с синдромом, что нередко стает причиной их гибели.
Важными патогномоничными признаками синдрома считаются проявления аутизма. Именно из-за них заболевание изначально считали одной из форм этого расстройства, а в настоящее время относят к болезням аутистического спектра.
Аутистические признаки проявляются в отстранении от окружающего мира, в том числе и от родственников. Ребенок замыкается в себе, может не откликаться, когда его зовут. Предпочитает одиночество. Дети боятся чужих людей и непривычных ситуаций.
Лицо такого ребенка становится похожим на каменное. Взгляд блуждающий или устремлен в одну точку. Поведение часто непредсказуемо: случаются приступы неутомимого смеха или плача. Склонны к самоповреждениям: царапают кожу, кусают пальцы, вырывают волосы.
Лечение
Методов лечения синдрома Ретта (проверенных) на сегодняшний день не существует. Интенсивная реабилитация, которая в частности включает образование (должно соответствовать возможностям ребенка), работу логопеда и детского психолога, способны обеспечить самостоятельное существование 2-15% пациенток. Также важна диета, так как кормление, характеризующееся повышенным содержанием жиров, увеличивает вес больных, а кормление детей умеренными порциями через каждые 3–4 часа обеспечивает стабилизацию их состояния.
Ученые доказали возможность полного устранения болезни при восстановлении активности гена МЕСР2.
При проявлении эпиприпадков возникает надобность в антиконвульсантной терапии при том, что ее эффективность ограничена. Также большую роль для детей при синдроме Ретта играет лечебная физкультура. Она включает в себя упражнения для поддержания гибкости движений конечностей и для максимально длительного сохранения навыка ходьбы. Огромное значение имеет музыкальная терапия.
Эпидемиология
Около 25% всех смертельных
исходов не связано с неизлечимыми
заболеваниями либо старческими или деструктивными изменениями в мозге. В Европе
ежегодно регистрируется около 700000, а в США – 400000 случаев
внезапной смерти.
В результате реанимации на
догоспитальном и госпитальном этапах примерно в более чем половине случаев
удается восстановить спонтанное кровообращение. Однако 50% из этих пациентов в
последующем умирает, главным образом в результате кардиального или
церебрального повреждения.
Уровень выживаемости пациентов
(число выживших после реанимации пациентов, которые выписались из лечебного
учреждения), перенесших остановку кровообращения в больничных условиях,
колеблется от 0 до 29% (в среднем 14%), а внебольничных — от 0 до 40%.
Основной фактор, влияющий на уровень выживаемости – длительность интервала
времени с момента остановки кровообращения до начала СЛР. Важным
прогностическим фактором исхода СЛЦР является первичный механизм остановки
кровообращения. В возрасте менее 10 лет более высокий уровень выживаемости, чем
старше 10 лет; уровень выживаемости не отличается у пациентов в возрасте 10–70
лет и прогрессивно снижается у лиц старше 70 лет.
Исследования синдрома велись и российскими учеными
С 1991 года – научными сотрудниками Московского НИИ педиатрии и детской хирургии МЗ и СР РФ – проф. Л. З. Казанцевой, доц. В. Ю. Воиновой-Улас; руководителем лаборатории цитогенетики НИИ педиатрии и детской хирургии МЗ и СР РФ проф., д.б.н. С.Г. Ворсановой, руководителем лаборатории цитогенетики центра психического здоровья РАМН проф. Ю.Б. Юровым, ведущим научным сотрудником НЦПЗ РАМН И.Ю. Юровым, а также руководителем научно-образовательного центра «Нейробиологическая диагностика наследственных психических заболеваний детей и подростков», д.б.н. Н.Л. Горбачевской.
В 1998 году детский благотворительный фонд поддержки, участия и помощи «Окно в НАДЕЖДУ» начал создавать базу данных детей с синдромом Ретта по всей России и формировать информационный банк данных на русском языке. Сегодня в НИИ педиатрии и детской хирургии МЗ и СР РФ (Москва) еженедельно регистрируют 1-2 случая синдрома, вместе с тем, у нас нет точных данных – сколько таких детей в России. В 1999 году мы присоединились к Eвропейской ассоциации людей с синдромом Ретта на конференции в Берлине. В октябре 2008 г. участвовали в международном конгрессе по синдрому Ретта в Париже. Начиная с 1999 года нас поддерживают члены Европейской Ассоциации синдрома Ретта и финляндской ассоциации аутизма Йорма Сювоярви и Лена-Майя Савелла-Сювоярви.
В настоящее время мутации в X-сцепленном гене MECP2 рассматриваются учеными как основная причина синдрома. У больных детей обнаружен также особый тип репликации хромосомы X (тип C), что позволяет использовать цитогенетические методы для диагностики синдрома. Результаты цитогенетических и молекулярных исследований детей и их матерей легли в основу разработки комплексного подхода к диагностике синдрома Ретта. Он основан на применении клинико-диагностических критериев, цитогенетических методов, молекулярно-цитогенетического анализа с учетом локализации специфичных ДНК проб в участке MECP2 на хромосоме X, определении мутаций гена MECP2, анализе особенности инактивации хромосомы X. Комплексный анализ данных лабораторных исследований и клинического описания случаев повышает эффективность диагностики и медико-генетического консультирования семей.
У 73 детей с RTT исследованы мутации гена МЕСР2 методом прямого секвенирования. Мутации были обнаружены у 64 из 73 больных (88%). Используя специально разработанную шкалу количественной оценки экспрессивности клинических проявлений RTT в баллах, авторы исследовали влияние типа и позиции мутации в гене МЕСР2 на тяжесть течения заболевания. Суммарная оценка экспрессивности клинических проявлений RTT у детей с миссенс-мутациями (30,9 балла) была статистически достоверно ниже, чем в группе больных с нонсенс-мутациями и мутациями со сдвигом рамки считывания (44,4 балла) (t-тест, р менее 0,001). Сравнение этих групп по выраженности отдельных клинических признаков обнаружило, что у детей с миссенс-мутациями статистически значимо меньше нарушаются эмоциональное общение, экспрессивная речь, целенаправленные движения рук, жевание и глотание, статические функции и ходьба, меньше выражена микроцефалия (тест Манна-Уитни, р менее 0,05). Анализ влияния позиции мутации в гене МЕСР2 обнаружил, что наиболее тяжелое течение заболевания наблюдается при мутациях R168X, R255X, R270X, а легкое течение – при мутациях R133C, R294X и R306C. Таким образом, подтверждено существование корреляции типа и позиции мутации с тяжестью течения RTT и экспрессивностью клинических признаков RTT. Определяющим условием для выявления корреляций в данной работе было использование адекватной клинической шкалы, которая позволила повысить эффективность исследований корреляций генотипа и фенотипа при данной патологии2.
1 – И. Ю. Юров, С. Г. Ворсанова, В. Ю. Воинова-Улас и др. Комплексный клинико-генетический подход к диагностике синдрома Ретта у детей / Вопросы современной педиатрии: научно-практический журнал / Союз педиатров России (М.). — 2007. — Том 6,N 4 . — С. 38-42.
2 – В. Ю. Воинова, С. Г. Ворсанова, И. Ю. Юров и др. Анализ корреляций генотипа и фенотипа при синдроме Ретта: использование оригинальной клинической шкалы / Медицинская генетика: ежемесячный научно-практический журнал. — 2009. — Том 8,N 1 . — С. 9-18.
Современные принципы интенсивной терапии
Терапия постреанимационного периода
осуществляется по следующим принципам: экстракраниальные и интракраниальные
мероприятия.
Экстракраниальные мероприятия:
1. Так как уровень мозгового
кровотока становится зависимым от уровня среднего артериального давления, в
первые 15–30 минут после успешной реанимации рекомендуется обеспечить
гипертензию (САД
2. Поддержание нормального уровня
РаО2и РаСО2.
3. Поддержание нормотермии тела.
Риск плохого неврологического исхода повышается на каждый градус > 37 °С.
4. Поддержание нормогликемии
(4,4–6,1 ммоль/л). Гипергликемия ассоциируется с плохим неврологическим
исходом.
5. Поддержание уровня гематокрита в
пределах 30–35%. Проведение мягкой гемодилюции, обеспечивающей снижение
вязкости крови, которая значительно повышается в микроциркуляторном русле
вследствие ишемии.
6. Контроль судорожной активности
введением бензодиазепинов.