Этиопатогенетические факторы
Синдром Шершевского-Тернера — наследственная патология, обусловленная отсутствием половой хромосомы, которая, можно сказать, окончательно делает из женщины женщину. Некорректное деление клеток в процессе зачатия приводит к выстраиванию генетического материала с явными нарушениями. К указанному хромосомному дисбалансу ведут неправильно «вставшие» молекулы ДНК.
Недуг также развивается в результате неправильного формирования Х-хромосомы. Причинами ее аномального строения являются:
- потеря участка хромосомы в результате ее разрыва,
- перенес участка хромосомы,
- образование хромосомы в виде кольца,
- прочие хромосомные перестройки — мутации или аберрации.
Мозаицизм имеет большое значение в развитии недуга. У больных в тканях обнаруживают генетически разнородные клетки в различных вариациях. Все эти варианты характерны для женщин. У мужчин синдром возникает крайне редко. Его основными причинами являются транслокация или мозаицизм. Мейотическое расхождение хромосом лежит в основе патологического процесса.
Некорректная хромосомная «сборка» может заключаться в наличии Y-хромосомного элемента в кариотипе. Таким больным удаляют яичники. Это необходимое мероприятие, позволяющее продлить жизнь людям с данным недугом, поскольку Y-хромосомный элемент часто провоцирует развитие раковой опухоли — гонадобластомы.
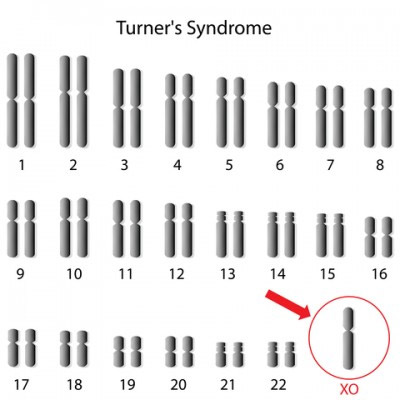
Кариотипы при данном синдроме:
- Кариотип 45Х0 — замена железистой ткани яичника соединительнотканными тяжами. Нефункционирующие женские железы приводят к необратимому бесплодию. Для продолжения рода прибегают к помощи ЭКО. Этот тип синдрома является самым распространенным и одним из самых тяжелых. Он отличается ярко выраженной симптоматикой и развитием тяжелых осложнений. Синдром с трудом поддается лечению.
- Мозаичный кариотип 45 X0/46 XY – отсутствие матки и недоразвитие влагалища, высокий риск онкологии. Для предупреждения рецидивов болезни показано удаление яичников. Мозаичный кариотип 45 Х0/46 ХХ — ничтожно малые размеры яичников. Беременность возможна при участии донорской яйцеклетки. Мозаичный тип синдрома отличается более легким течением: пороки развития не наблюдаются, симптомов возникает намного меньше и они менее выражены. Недуг хорошо лечится. Мозаичный тип отличается сочетанием двух видов клеток — с нормальным кариотипом и без одной Х-хромосомы. От их пропорционального соотношения будет зависеть состояние здоровья женщины.
Первоначально у эмбриона закладывает нормальное количество половых клеток. В процессе роста и развития плода они подвергаются инволюции. Новорожденная девочка имеет очень мало фолликулов в яичнике или не имеет их вовсе. Кроме дисфункции яичников у больных в процессе эмбриогенеза формируются многочисленные пороки внутренних органов.
Клиническая картина
Симптоматика заболевания довольно яркая и позволяет при тщательном осмотре поставить предварительный диагноз. К внешним признакам синдрома Шерешевского-Тернера относятся:
- лимфостаз, проявляющийся отеками конечностей;
- укороченная шея, причем данный симптом отмечают уже при рождении (у ребенка на шее много крыловидных кожных складок);
- «лицо сфинкса», которому присущи полуоткрытый рот, невозможность наморщить лоб, слабая мимика;
- излишняя масса тела, увеличенный объем грудной клетки;
- признаки отставания в психическом развитии.
У новорожденных отмечаются малый вес и рост при рождении даже при доношенной беременности, нарушение сосательного рефлекса, рвота или усиленное срыгивание пищи. Кроме того, такие младенцы беспокойны, капризны.
У большинства больных клиническая картина заболевания наблюдается с рождения, только примерно у 1-2 пациентов из 10 симптомы проявляются в пубертатном периоде. Во время полового созревания отмечают недоразвитие вторичных признаков и отставание в росте. Кроме того, в раннем детском возрасте часто наблюдаются проблемы сердечно-сосудистой, опорно-двигательной и выделительной систем: нарушения функции почек, остеопороз, порок межжелудочковой перегородки, коарктация аорты, деформация суставов, плохой слух.
Диагностировать заболевание можно при наличии трех составляющих:
- малый рост до 1,5 м – данный признак наблюдают практически во всех случаях патологии;
- гипогонадизм;
- пороки развития.
Как выглядят дети с синдромом Шерешевского-Тёрнера?
У детей с синдромом Шерешевского-Тёрнера могут наблюдаться следующие особенности:
- появление родинок;
- прогрессирующее отставание в физическом развитии;
- отставание в умственном развитии;
- дефекты развития зубов;
- функциональные расстройства;
- половой инфантилизм.
Функциональные расстройства
Наиболее распространенными нарушениями при этом являются:
- Нарушение сосательного рефлекса. Данная проблема возникает не только при «готическом» нёбе, о котором говорилось выше. Даже при отсутствии аномалий развития ротовой полости могут наблюдаться нарушения на уровне нервной системы. Ребенок плохо контролирует работу мышц.
- Общее беспокойство. Данное нарушение не имеет конкретных проявлений. Чаще родители так характеризуют поведение малыша в целом. Ребенок плохо спит, не всегда реагирует на обращение к нему, часто плачет без причины. Все эти проблемы обычно исчезают в первые годы жизни, по мере развития центральной нервной системы и приобретения определенных навыков и рефлексов.
- Срыгивание еды. После кормления дети срыгивают плохо переваренные остатки пищи. Это может говорить о сопутствующих аномалиях развития пищеварительной системы (сужение или атрезия пищевода). Однако и без структурных нарушений срыгивание встречается очень часто. Причина в том, что мышцы в стенках желудочно-кишечного тракта (ЖКТ) не сокращаются равномерно и плохо проталкивают пищевой комок. Еда задерживается в желудке и иногда срыгивается обратно. В более старшем возрасте дети, конечно, уже не отрыгивают еду, но те же нарушения моторики кишечника могут быть причиной запоров.
- Поздние речевые навыки. Дети с синдромом Шерешевского-Тёрнера начинают говорить позже, чем их сверстники. Отчасти это объясняется некоторой задержкой умственного развития. Такая проблема, однако, наблюдается только у 15 – 20% детей.
- Недержание мочи. Данная проблема также связана с нарушением иннервации. Энурез (недержание мочи во сне) может встречаться до начального школьного возраста. Со временем он проходит.
Половой инфантилизм
внешность и половое развитиеОсновными симптомами у девочек в подростковом возрасте являются:
- Аномалии развития наружных половых органов. В норме дифференциация наружных половых органов в пубертатный период обуславливается высокой концентрацией гормонов. У девочек с синдромом Шерешевского-Тёрнера их недостаточно. Из-за этого кожа половых губ бледная, больше напоминает обычные кожные складки (мошонкообразная форма). Клитор может быть несколько увеличен. Вход во влагалище деформирован и напоминает воронку, а само влагалище имеет удлиненную форму.
- Аномалии развития молочных желез. Увеличение груди в подростковом возрасте также вызвано повышенной концентрацией половых гормонов. У девочек с данным заболеванием грудь практически не увеличивается. Соски уменьшены, несколько втянуты. Ореол вокруг соска, который в норме пигментируется меланином, бледнеет.
- Нарушения оволосения кожного покрова. В подростковом возрасте появляется волосяной покров в области лобка и подмышечных впадин. В данном случае он будет очень слабо развит либо будет отсутствовать вовсе. Иногда из-за пониженного количества эстрогенов имеются признаки оволосения по мужскому типу (больше волос на руках, груди, верхней губе). Дело в том, что даже при отсутствии Y-хромосомы некоторые ткани в женском организме производят андрогены (мужские половые гормоны). В норме они подавляются высоким уровнем эстрогена, но у пациенток с синдромом Шерешевского-Тёрнера это не происходит.
- Дисменорея. Дисменорея, или нарушение менструального цикла, встречается у большинства пациенток. В ряде случаев менструации отсутствую вовсе (аменорея). Это объясняется тем, что в яичниках большинство фолликулов заросло соединительной тканью. Они не созревают и не выходят из органа (нет овуляции). Матка и маточные трубы также развиты плохо.
- Отсутствие психологической зрелости. Отсутствие психологической зрелости часто путают с пониженным уровнем интеллекта. На самом деле, задержка в половом созревании откладывает определенный отпечаток на личность пациентки. У них обычно слабо развиты волевые качества, присутствует «детская» несерьезность при решении проблем. Однако интеллект как таковой в этом возрасте практически нормален. Девушки бывают эмоционально неустойчивы. Все это порой создает препятствия для самостоятельной жизни. Определенный отпечаток накладывает и психологическая закомплексованность. Она вызвана видимыми отличиями от сверстниц и своеобразной «стигматизацией» со стороны окружающих. Как правило, после 18 – 20 лет пациентки все же успешно адаптируются в обществе.
Основные сведения
Чёткой связи возникновения синдрома Тёрнера с возрастом и какими-либо заболеваниями родителей не выявлено. Однако беременности обычно осложняются токсикозом, угрозой выкидыша, а роды часто бывают преждевременными и патологическими. Особенности беременностей и родов, заканчивающихся рождением ребёнка с синдромом Тёрнера, — следствие хромосомной патологии плода. Нарушение формирования половых желёз при синдроме Тёрнера обусловлено отсутствием или структурными дефектами одной половой хромосомы (X-хромосомы).
У эмбриона первичные половые клетки закладываются почти в нормальном количестве, но во второй половине беременности происходит их быстрая инволюция (обратное развитие), и к моменту рождения ребёнка количество фолликулов в яичнике по сравнению с нормой резко уменьшено или они полностью отсутствуют. Это приводит к выраженной недостаточности женских половых гормонов, половому недоразвитию, у большинства больных — к первичной аменорее (отсутствию менструаций) и бесплодию. Возникшие хромосомные нарушения являются причиной возникновения пороков развития. Возможно также, что сопутствующие аутосомные мутации играют определённую роль в появлении пороков развития, поскольку существуют состояния, сходные с синдромом Тёрнера, но без видимой хромосомной патологии и полового недоразвития.
Кариотип 45,(X0)=70 % / 46,(XX)=30 % — мозаичная форма синдрома Тёрнера.
При синдроме Тёрнера половые железы обычно представляют собой недифференцированные соединительнотканные тяжи, не содержащие элементов гонад. Реже встречаются рудименты яичников и элементы яичек, а также рудименты семявыносящего протока. Другие патологические данные соответствуют особенностям клинических проявлений. Наиболее важны изменения костно-суставной системы — укорочение пястных и плюсневых костей, аплазия (отсутствие) фаланг пальцев, деформация лучезапястного сустава, остеопороз позвонков. Рентгенологически при синдроме Тёрнера турецкое седло и кости свода черепа обычно не изменены. Отмечаются пороки сердца и крупных сосудов (коарктация аорты, незаращение боталлова протока, незаращение межжелудочковой перегородки, сужение устья аорты), пороки развития почек. Проявляются рецессивные гены дальтонизма и других заболеваний.
Синдром Шерешевского-Тёрнера встречается намного реже, чем трисомия X, синдром Клайнфельтера (XXY, XXXY), а также XYY, что указывает на наличие сильного отбора против гамет, не содержащих половых хромосом, или против зигот XО. Это предположение подтверждается достаточно часто наблюдемой моносомией X среди спонтанно абортированных зародышей. В связи с этим допускается, что выжившие зиготы XО являются результатом не мейотического, а митотического нерасхождения, или утраты X-хромосомы на ранних стадиях развития. Моносомии YО у человека не обнаружено. Популяционная частота 1:1500.
Лечение ЗПРР при хромосомных заболеваниях.
Основой лечения является уникальная методика патогенетической терапии речевых расстройств при хромосомной патологии – биофизическая активация нейромоторных структур, основу которого составляет щадящая стимуляция проводников нервной системы микротоками с использованием нейрофизиологического прибора. Метод лечения базируется как на активации самих речевых центров, так и на восстановлении нарушенных связей между центрами и полушариями головного мозга. Помимо этого, восстанавливаются разрозненные связи речевых центров с другими областями мозга, участвующими в реализации речевой функции. В процессе лечения формируется физиологичное, последовательное взаимодействие всех зон мозга, связанных с речепродукцией. В результате появляется речь.
Проведение биофизической активации сочетается с дополнительными методиками лечения, такими как — лимфомежклеточная терапия, которая применяется для регулирования интегративной деятельности и восполнения дефицита энергетической системы мозга и позволяющая применять малые дозы церебропротекторов, которые вводятся эндолимфатически и попадают в ткани головного мозга, минуя гематоэнцефалический барьер.
В качестве другого способа использования препаратов с нейротрофическим и антиоксидантным действием применяется методика эндоназального электрофореза кортексина, что позволяет вводить лекарственные препараты непосредственно в ткани головного мозга.
Исследования последних десятилетий выявили, что у большинства детей с речевыми и поведенческими проблемами в различной степени нарушены функции мозжечка и базальных ганглиев. Именно функционирование мозжечка определяет успешность ребенка в обучении. С этой целью применяется уникальная разработка Центра авиакосмической медицины — подошвенный имитатор опорной нагрузки «Корвит», применяемый для нейрофизиологической регуляции стато-кинетической функции ЦНС. В основе терапевтического воздействия аппарата «Корвит» лежит процесс активации опорной афферентации, отвечающей за нормализацию процессов возбуждения и торможения в центральной нервной системе, что приводит к уменьшению спастичности мышц, развитию и закреплению функциональных связей в головном мозге, способствующих восстановлению координации движений, и, опосредованно, улучшению речи и мышления.
Также для успешного лечения различных форм ЗПРР специалистами применяется одно из достижений современной науки – метод аудиовокальной терапии RUSTOMATIS. Прибор использует звукозаписи высокочастотных и низкочастотных компонентов. При чередовании такой музыки путем напряжения и расслабления у ребенка тренируется аппарат среднего уха – молоточек и стремечко, с помощью чего расширяется диапазон восприятия внешних факторов, увеличивается концентрация внимания, в мозг поступает новая информация и, как следствие исчезают многие нарушения и расстройства.
Обязательным звеном в лечебном комплексе у детей с наличием речевых расстройств является занятия с клиническим психологом, а также логопедическая коррекция, которая включает диагностику степени нарушений, ежедневные занятия, направленные на улучшение речевой функции и логопедический массаж для коррекции различных видов дизартрии и дисфагии.
На фоне сочетания проведения биофизической активации со вспомогательными методиками лечения наблюдаются положительные изменения, которые могут быть видны уже через несколько процедур, но максимальный эффект развивается через полтора-три месяца после курса. Как правило, для закрепления полученных результатов и дальнейшего развития двигательных и когнитивных навыков специалистами центра рекомендуется повторный курс лечения через 5-6 месяцев.
Причины возникновения синдрома
Вся информация о человеке, его предках закодирована в 46 хромосомах. Код несут в себе находящиеся в определенном порядке гены. 44 хромосомы передают общую информацию об организме. Две оставшиеся определяют пол. У женщин две хромосомы Х, у мужчин – ХY. Когда в женском генетическом коде отсутствует одна хромосома Х, это является причиной синдрома Тернера-Шерешевского.
Недостаток половой хромосомы появляется в результате отклонения кариотипа от нормы. Предугадать патологию невозможно. Больной ребенок может родиться у здоровых родителей.
Изучение наследственной аномалии выявило связь ее возникновения со следующими факторами:
- перенесенные матерью половые инфекции;
- неблагоприятная экология;
- электромагнитное излучение;
- истощение организма матери;
- длительное голодание перед зачатием;
- злоупотребление алкоголем при вынашивании малыша.
Терапевтические мероприятия

Цели лечебных мероприятия при синдроме Тернера: стимуляция роста пациента, активизация формирования половых признаков, регуляция и нормализация менструального цикла, коррекция патологий внешности, возвращение женщине детородной функции.
- Стимуляция роста осуществляется с помощью гормональной терапии «Соматотропином», «Генотропином», «Джинтропином» в сочетании с анаболическими стероидами – «Прогестерном». Инъекции препаратов продолжают до 15 лет, пока ребенок активно растет.
- Заместительная терапия эстрогенами начинается с 13-летнего возраста и нормализует половое созревание девочки. Ее телосложение феминизируется, развиваются вторичные половые признаки, нормализуются размеры матки, улучшается трофика половых путей. Эстроген-прогестероновые оральные контрацептивы принимают курсами женщины до самого климакса. Они ускоряют половое развитие, формируют менструальный цикл и купируют возможность развития остеопороза.
- Экстракорпоральное оплодотворение позволяет больным женщинам забеременеть. Им подсаживают донорские яйцеклетки или свои собственные, если имеется хоть незначительная активность яичников.
- Общеукрепляющее лечение заключается в применении витаминных комплексов, посещении массажного кабинета и выполнении ЛФК. Большое значение имеет качественное и полноценное питание.
- Физиотерапия также дает хороший оздоравливающий эффект – электрофорез, УВЧ и другие.
- Пластические операции устраняют имеющиеся косметические дефекты – складки на шее, дефекты ушей и век, половых органов, а другие виды хирургического вмешательства — пороки развития внутренних органов.
- Психотерапевтическое лечение.
С синдромом Тернера можно жить полноценной жизнью, если его вовремя выявить и лечить. Необходимо подготовить родителей и пациенток к курсу основной терапии. Бесплодие — тяжелый симптом. Большинство больных женщин не могут иметь детей. Лишь у 5% пациенток сохраняется фертильность, и они самостоятельно рожают. Остальным показано лечение бесплодия. С помощью ЭКО при наличии сформированной матки можно подсадить собственную или донорскую оплодотворенную яйцеклетку.
Приводим историю болезни одной нашей пациентки.
Больная С-ва, 35 лет, обратилась в эндокринологический диспансер Москвы в связи с желанием родить второго ребенка.
Впервые диагноз СШТ был ей поставлен в 12-летнем возрасте. Кариотип 45, ХО. Отставала в росте от сверстников (рост 144 см). Клиническая симптоматика: короткая шея с низким ростом волос, высокое “готическое” нёбо, множественные пигментные невусы, витилиго, широко расставленные соски молочных желез. При обследовании выявлена первичная недостаточность гонад. С 14 лет велась заместительная гормональная терапия: этинилэстрадиол (микрофоллин) 0,05 мг (1/4 таблетки 1 раз в день в течение года), затем этинилэстрадиол 1/4 таблетки 1 раз в день, туринал 0,005 г (1/2 таблетки 1 раз в день) в цикловом режиме, что привело к развитию нормального женского фенотипа: начали развиваться молочные железы, появились оволосение на лобке и менструации. С 22 лет женщина стала получать заместительную терапию синтетическими прогестинами — антеовином. В 29 лет переведена на заместительную терапию фемостоном 2/10 в циклическом режиме. На фоне проводимой терапии отмечалось увеличение размеров матки до необходимых для возможного вынашивания беременности. В ММА им. И. М. Сеченова, на кафедре акушерства и гинекологии, в отделении экстракорпорального оплодотворения, по желанию пациентки был применен этот метод (программа донорской яйцеклетки), в результате чего состоялась маточная беременность. В качестве заместительной терапии использовали прогинову, ут- рожестан, прогестерон.
Беременность протекала без осложнений и закончилась своевременными родами (кесарево сечение). Родилась здоровая девочка массой 2500 г, длиной 45 см с оценкой по шкале Апгар 8—9 баллов. Послеродовой период протекал без осложнений. Грудное вскармливание — 1 год 9 мес по желанию больной.
При обследовании в 2005 г. на МРТ головного мозга выявлены признаки микроаденомы гипофиза, киста аденогипофиза. При гормональном обследовании отклонений от нормы не выявлено. Нельзя исключить, что длительное кормление грудью отразилось на функции гипофиза и привело к гиперплазии отдельных клеток.
После родов проведено обследование органов малого таза: матка размером 47 х 30 * 55 мм, однородной структуры, эндометрий — 5 мм (6-й день цикла), однородный, соответствует 1-й фазе цикла. Яичники — 20 х 15 и 2 х 16 мм, фолликулы не визуализируются.
После окончания лактации и по настоящее время больная получает заместительную терапию: фемостон 2/10. Клинических данных нарушения функции гипофиза не выявлено.
Девочка растет и развивается нормально, возраст 3 года. Пациентка изъявляет желание провести повторное искусственное оплодотворение.
В настоящее время подбор лекарственных препаратов для лечения больных с СШТ проводится с учетом возраста больных . Так, в допубертатном периоде, начиная с 2—5 лет, рекомендуется лечение гормоном роста. После 8 лет добавляется ок- сандролон. С 15 лет используются эстрогены. В дальнейшем применяются эстроген-прогестероновые препараты, что позволяет добиться имитации функции нормальных яичников. Проведение гормональной заместительной терапии больным с СШТ, помимо развития вторичных половых признаков, улучшает минерализацию костной ткани, психологический статус и подготавливает женщину к материнству .
При правильном ведении больных с СШТ с раннего детства и при достижении эффекта от заместительной гормональной терапии стало возможным использовать экстракорпоральное оплодотворение для рождения у них ребенка. Показано, что процент хороших исходов у больных с СШТ сходен с результатами проведения этого метода лечения при другой патологии и составляет 24—47% . Отмечено, что у больных с СШТ при проведении экстракорпорального оплодотворения в процессе беременности могут возникнуть нарушения со стороны сердечно-сосудистой системы, повышение артериального давления. Ввиду этого и других причин необходимо проводить подсадку 1 или 2 яйцеклеток, чтобы избежать многоплодной беременности и кардиоваскулярных осложнений .
Таким образом, больные с СШТ должны наблюдаться и лечиться с раннего возраста. На каждом жизненном этапе необходима адекватная терапия.
Симптомы синдрома Шерешевского-Тёрнера
У многих новорожденных отмечаются только очень легкие проявления; однако у некоторых наблюдаются выраженная дорсальная лимфедема кистей рук и ступней, а также лимфедема или кожные складки на задней поверхности шеи. Другие распространенные аномалии включают крыловидные складки шеи, широкую грудную клетку и втянутые соски. У пораженных девочек отмечается низкий рост по сравнению с членами семьи. Менее частыми признаками являются низкая линия роста волос на задней поверхности шеи, птоз, множественные пигментные невусы, короткие четвертые пястная и плюсневая кости, выступающие подушечки пальцев с завитками на концах пальцев, а также гипоплазия ногтей. Также отмечаются cubitus valgus (вальгусное отклонение в локтевом суставе).
Распространенные аномалии сердца включают коарктацию аорты и двухстворчатый клапан аорты. Часто с возрастом развивается гипертензия, даже в отсутствие коарктации. Нередко встречаются аномалии почек и гемангиомы. Иногда в ЖКТ обнаруживают телеангиэктазию, с развивающимися желудочнокишечными кровотечениями или потерей белка.
Дисгенезия гонад (яичники замещаются двухсторонними тяжами фиброзной стромы с отсутствием развивающихся половых клеток) отмечается у 90 % больных, приводя к отсутствию пубертата, отсутствию увеличения грудных желез, аменорее. В то же время у 5-10 % пораженных девочек спонтанно происходит менархе, и очень редко пораженные женщины фертильны и имеют детей.
Задержка умственного развития отмечается редко, но у многих пациентов наблюдается снижение некоторых перцептивных возможностей и вследствие этого низкие оценки в невербальных тестах и по математике, даже несмотря на то, что баллы, полученные за вербальный компонент тестов на интеллект, средние или даже высокие.
Установление диагноза
У младенца синдром Шерешевского может выявить неонатолог или педиатр, для этого достаточно провести визуальный осмотр. Указывает на наличие патологии крыловидные складки на шее и отечные конечности. Если явные наружные симптомы отсутствуют, то болезнь обнаруживается в подростковом возрасте по низкому росту, отсутствию первого менструального кровотечения. Кроме того, у больного слабо выражены вторичные половые признаки.
Диагностика обязательно включает анализ на гормоны. Во время исследования обнаруживается увеличение количества гонадотропинов, снижение уровня эстрогенов. Большое диагностическое значение имеет исследование и кариотипа. Обнаружить специфические признаки патологии врач может после акушерского УЗИ. При подозрении на СШТ назначается пренатальная диагностика:
- УЗИ плода показывает, что у него отсутствует носовая кость, увеличена толщина воротникового пространства, недостаточно длинные бедренные или плечевые кости и т. д. Комплексное исследование включает биохимию крови матери на β-ХГЧ, РАРР-А.
- Инвазивные исследования (амниоцентез, биопсия хориона) являются более точными, чем вышеописанный скрининг. Пункцию амниотической оболочки (амниоцентез) и биопсию хориона (зародышевая часть плаценты) чаще всего назначают при повышенном риске рождения ребенка с СШТ, женщинам старше 35 лет, а также при плохих результатах неинвазивных исследований.
Инвазивные исследования проводят только по особым показаниям, они способны с высокой точностью определить патологию.
Больному может понадобиться помощь различных специалистов: генетика, эндокринолога, кардиолога, нефролога, офтальмолога, ЛОР-врача, гинеколога, андролога и т. д.
Чтобы обнаружить врожденные пороки и сопутствующие болезни, назначаются следующие исследования:
- Эхокардиография.
- МРТ сердца.
- Электрокардиограмма.
- УЗИ почек.
- Рентген позвоночного столба, суставов конечностей и остального скелета.
- Денситометрия для проверки плотности костей.
- Гинекологические исследования.
- УЗИ органов малого таза, мошонки и т. д.
Чтобы отличить СШТ от гипофизарного нанизма (задержка физического развития вследствие недостатка соматотропного гормона), нужно провести анализ на гормоны гипофиза, рентген турецкого седла (образование в клиновидной кости черепа), ЭЭГ (электроэнцефалографию).
Лечение
Так как синдром Тёрнера является хромосомным заболеванием, излечить его невозможно. Однако с помощью комплексного подхода получается значительно снизить выраженность симптомов. Основной упор делается на стимулирование роста ребёнка, развитие у него вторичных и первичных половых признаков. Процесс терапии очень сложен и требует больших усилий, чтобы полностью восполнить недостаток функционирования организма.
Медикаментозная терапия
С раннего возраста пациентам назначается соматотропный гормон роста (Соматотропин, Генотропин, Сайзен, Джинтропин).

Иньекции гормона роста позволяют достичь увеличения роста пациента примерно до 155 см
Обычно использование гормона роста продолжают примерно до 15 лет, постепенно сокращая его дозировки. Иногда параллельно назначается курс анаболических стероидов (Прогестерон), усиленно формирующих мышечную массу. Применение этих медикаментов может привести к различным осложнениям, поэтому необходим постоянный контроль эндокринолога и гинеколога за развитием ребёнка.
В пубертатном возрасте (около 13 лет) подростку назначают гормональную терапию препаратами с содержанием эстрогена (Эстрадиол, Новинет, Прогинова и т. д.). Стимулируется половое развитие, рост молочных желёз, вторичных половых признаков, матки. Примерно через полтора года начинают приём специальных оральных контрацептивов, регулирующих менструальный цикл. Процесс продолжается примерно до 50 лет.
Лекарства, назначаемые при патологии, на фото
Джинтропин —человеческий гормон роста, являющийся основным методом лечения синдрома Тёрнера

Новинет — гормональный препарат, стимулирующий половое развитие
Прогестерон — анаболический стероид, формирующий мышечную массу
Хирургическое вмешательство
К методам пластической хирургии прибегают для устранения внешних дефектов (удаление крыловидных складок, деформации ушей и опущения век, интимная пластика).
В некоторых случаях при патологиях развития сердечно-сосудистой системы или любых других органов назначаются специальные операции для корректировки здоровья пациента.
Дополнительные методы лечения
Пациентам полезно заниматься различными видами спорта, чтобы укреплять мышцы и стимулировать кровообращение. Нелишними будут курсы массажа или различные физиотерапевтические процедуры (электрофорез, УВЧ и т. д.).
При синдроме Тёрнера не требуется соблюдения особых диет, врач может дать только общие рекомендации по питанию, которые полезны для всех людей. Специальных народных рецептов, назначаемых при этом заболевании, не существует.







