Лечение
Течение тиреотоксикоза при диффузном токсическом зобе характеризуется сменой обострений и ремиссий, хотя бывают и неуклонно прогрессирующее течение, и одиночные приступы. Лечения, направленного на причину болезни нет, и по-настоящему излечить диффузный токсический зоб невозможно. Поэтому лечение направлено на снижение уровней тиреоидных гормонов в крови — либо за счет подавления их синтеза, либо путем разрушения ткани щитовидной железы. Есть три основных пути достижения этой цели: 1) антитиреоидные средства, 2) радиоактивный йод, 3) хирургическое вмешательство. Антитиреоидные средства, подавляя синтез тиреоидных гормонов, позволяют изменить течение болезни и вызвать ремиссию тиреотоксикоза. Лечение радиоактивным йодом и операция уменьшают количество ткани щитовидной железы. Выбор лечения должен быть индивидуальным; он определяется пожеланиями больного и наличием опытных хирургов.
Антитиреоидные средства. Обычная начальная доза тиамазола (Мерказолила) — 20—40 мг/сутки внутрь в один прием, пропилтиоурацила (Пропицила) — 300—450 мг/сутки внутрь в 2—3 приема. При тяжелом тиреотоксикозе, а также при очень большом зобе могут потребоваться большие дозы. По достижении эутиреоидного состояния (нормализации уровней тиреоидных гормонов), обычно через 12 недель, дозу антитиреоидного средства можно снизить. Поддерживающие дозы составляют 5—10 мг/сутки для тиамазола и 50—200 мг/сутки для пропилтиоурацила. Затем рекомендуются повторные визиты к врачу каждые 3 месяца.
Через год после отмены антитиреоидного средства ремиссия сохраняется у 10—90% больных (в среднем у 50%). Чем дольше длится лечение, тем более вероятна ремиссия.
Рецидив диффузного токсического зоба обычно происходит в первые несколько месяцев после отмены антитиреоидного средства. В таких случаях лучше прибегнуть к радикальному лечению, но можно назначить и повторный курс антитиреоидного средства. Многолетнее применение антитиреоидных средств считается безопасным у больных, которые не способны сохранить ремиссию после отмены препарата и не соглашаются лечиться радиоактивным йодом или подвергаться операции. Больные, у которых наступила ремиссия, должны обследоваться на предмет рецидива каждые 3—6 месяцев или при появлении симптомов.
Самый тяжелый побочный эффект антитиреоидных средств — агранулоцитоз (критическое снижение количества нейтрофилов в крови), который обычно (но не всегда) развивается в первые 3 месяца лечения. Пропилтиоурацил и тиамазол вызывают агранулоцитоз с одинаковой частотой — 0,1—0,5%. Риск агранулоцитоза, вызванного тиамазолом, зависит от его дозы; при дозах менее 30 мг/сут этот побочный эффект наблюдается редко. Для пропилтиоурацила зависимость от дозы не отмечена. Каждого больного предупреждают, что при появлении лихорадки или боли в горле нужно прекратить прием антитиреоидного средства и срочно обратиться к врачу.
Лечение радиоактивным йодом. Радиоактивный йод захватывается щитовидной железой и разрушает ее клетки. Многие врачи предпочитают этот способ лечения, особенно у пожилых. Радиоактивный йод не назначают детям, беременным и кормящим женщинам.
Нормализация функции щитовидной железы и уровня ТТГ обычно происходит через 1—2 месяца, но может наступить и через год. За редкими исключениями повторную дозу радиоактивного йода назначают не раньше чем через 3—6 месяцев после первой.
Хирургическое лечение. Субтотальную резекцию щитовидной железы проводят: 1) больным с большим зобом, 2) детям, страдающим аллергией к антитиреоидным средствам, 3) беременным, страдающим аллергией к антитиреоидным средствам (обычно во II триместре), 4) больным, которые предпочитают операцию лечению антитиреоидными средствами и радиоактивным йодом.
Самые частые осложнения субтотальной резекции щитовидной железы — огрубление голоса из-за повреждения возвратного гортанного нерва и гипопаратиреоз. Если операцию проводит опытный хирург, частота этих осложнений низка (менее 1%). Примерно у 5% больных возникает рецидив тиреотоксикоза, примерно у 60% развивается гипотиреоз.
Профилактика тахикардии при беременности
Избежать развития патологических симптомов всегда проще, чем потом их лечить.

Если у вас подтвердилась беременность, тахикардия возникнет с меньшей вероятностью при выполнении таких рекомендаций:
- употребление здоровой витаминизированной пищи
- прием достаточного количества воды
- ограничение употребления чая, кофе
- полное исключение вредных привычек, стрессов
- прогулки на свежем воздухе
- умеренная физическая активность, занятия йогой,
медитацией
Каждая женщина способна следить за своим состоянием и в обязательном порядке информировать своего врача о возможно появившихся симптомах тахикардии. Беременность в таком случае будут протекать правильно, а ребенок — расти здоровым.
Если вас беспокоят какие-либо патологические симптомы, в клинике Харт Лайф Хоспитал вы можете пройти обследование у опытных докторов на современном оборудовании.
Мы точно определим причину состояния и поможем сохранить здоровье будущей мамы и плода.
Для записи звоните или заполняйте онлайн-форму.
⟸ Предыдущая статья Следующая статья ⟹
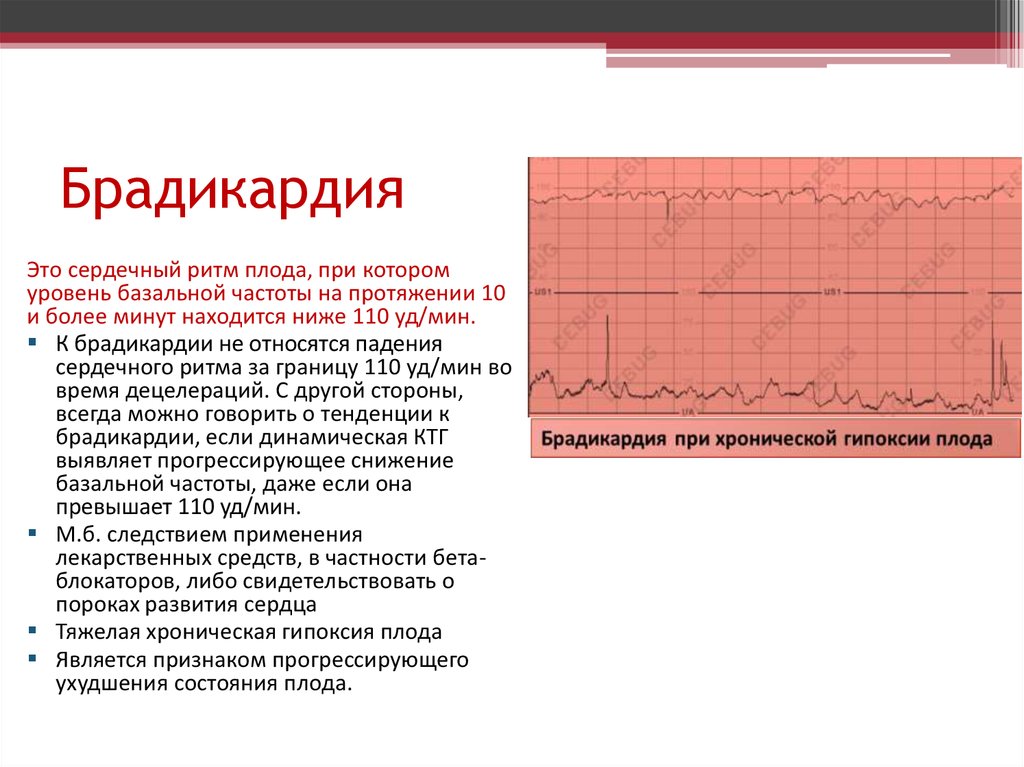
Диагностика брадикардии у плода
Если с выявлением нарушений сердечного ритма у самой матери проблем не возникает, то в случае эмбриональной брадикардии ситуация сложнее. Обнаружить патологию можно только путем наблюдения за самим плодом. Для этого применяются следующие методы:
- Аускультация. Это прослушивание сердцебиения плода с помощью стетоскопа. Оно проводится снаружи через брюшную стенку матери. Это самый простой, но и наименее надежный способ диагностики, так как на показания влияет наличие у женщины жировой прослойки, а также двигательная активность плода.
- УЗИ. Ультразвуковое исследование позволяет не только услышать сердцебиение плода, но и визуализировать сам эмбрион. УЗИ может проводиться абдоминально (через брюшину) или трансвагинально (с введением датчика во влагалище). При этом врач получает данные о характере и интенсивности двигательной активности плода, частоте его дыхания и сокращений сердца.
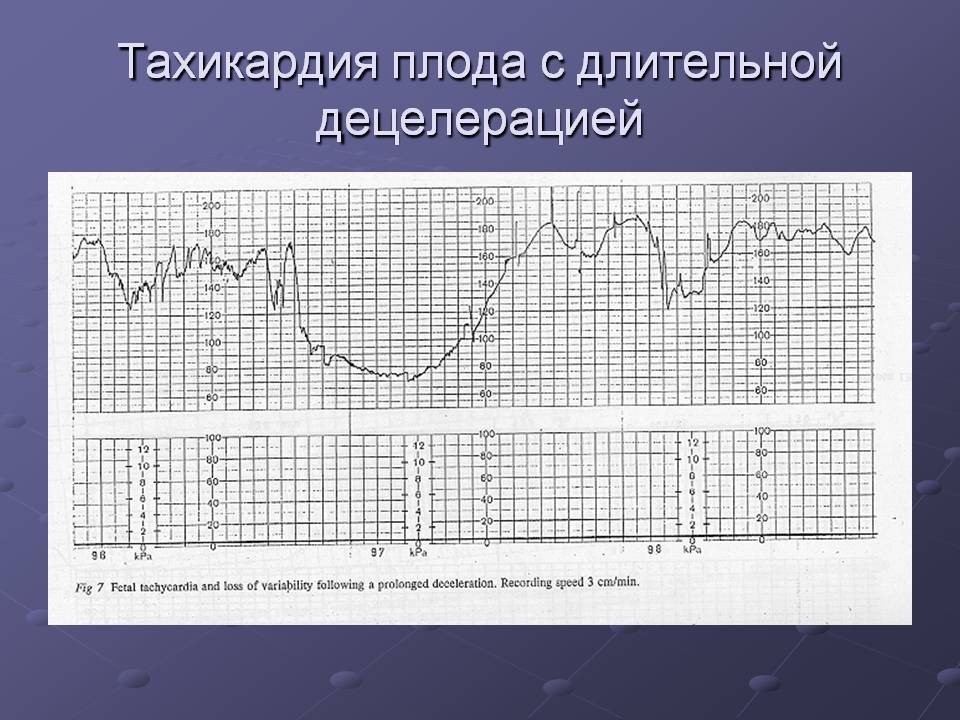
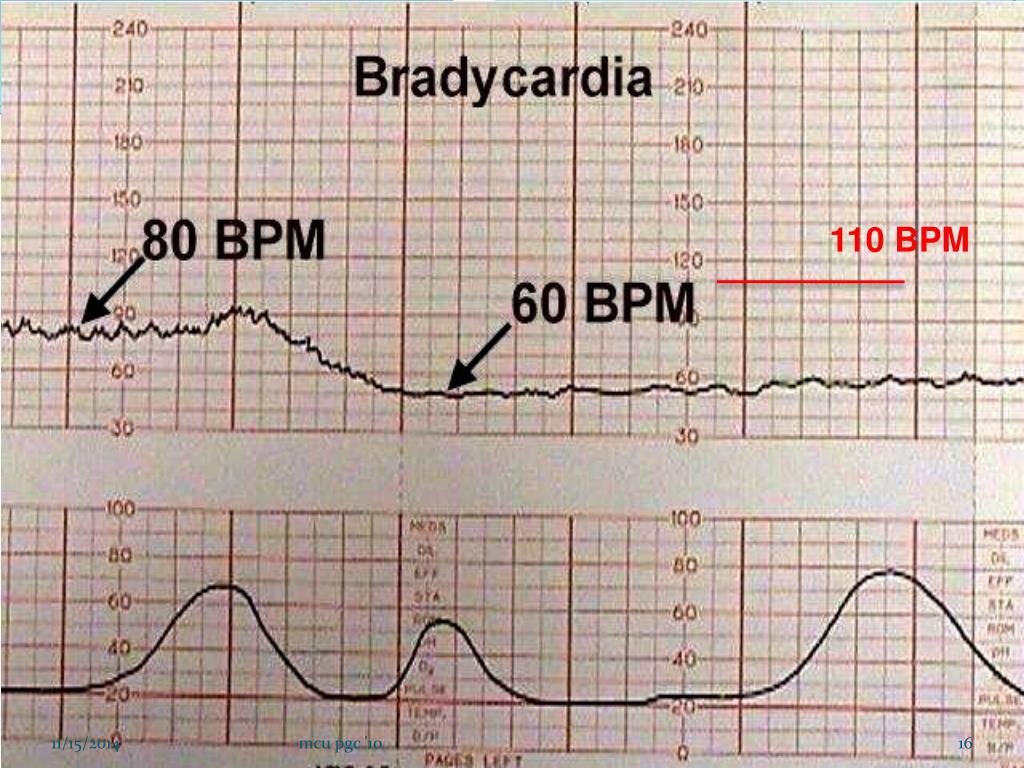
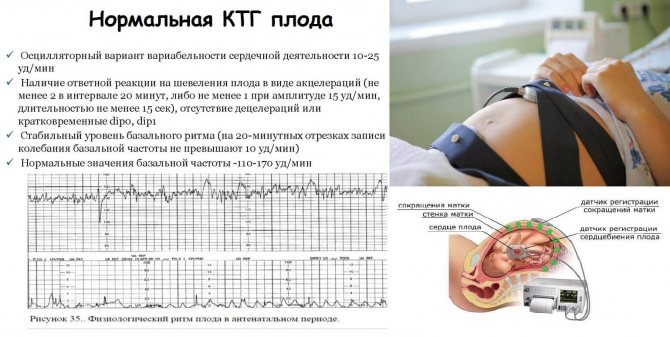
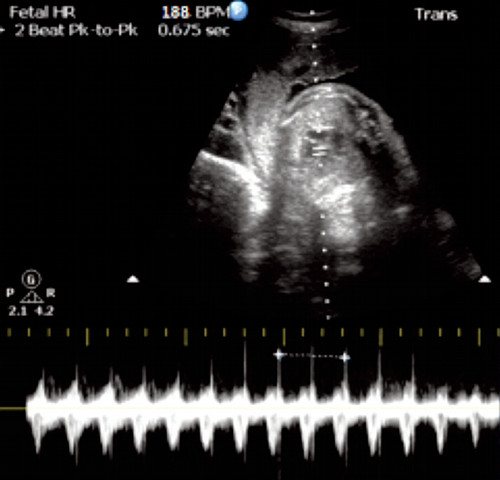
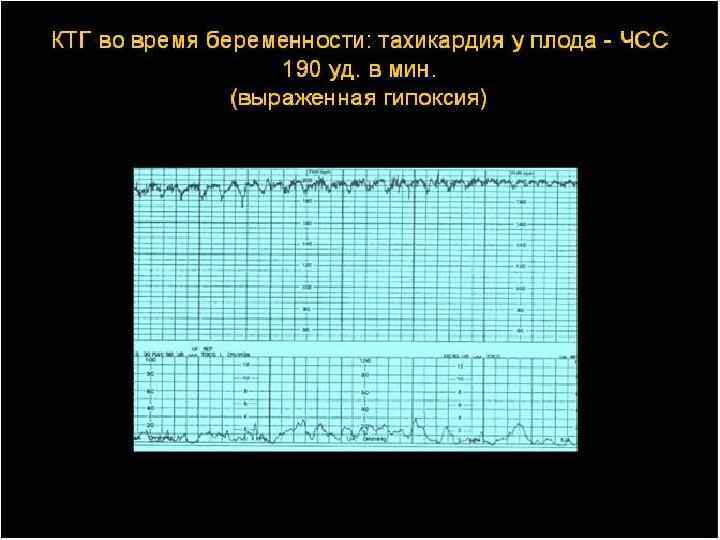
- КТГ (кардиотокография). Это один из самых точных способов диагностировать брадикардию у плода на поздних сроках. Он заключается в записи пульса эмбриона и его сопоставлении с частотой сокращений матки матери. Оценка происходит по 10-бальной шкале: при 8-10 баллах патологии не выявляется, при 6-8 – диагностируется легкая аномалия, а при менее 6 баллах – тяжелая форма. Преимуществом КТГ является возможность использования этого метода при наличии у матери эндокринных и сердечно-сосудистых нарушений.
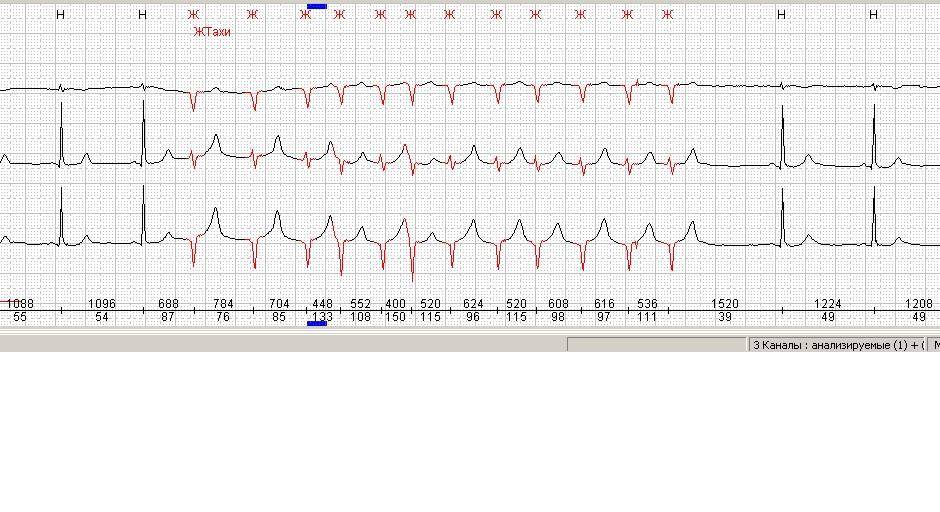
- ЭКГ (электрокардиография). Данный метод заключается в регистрации электрических импульсов сердца плода, часто в сочетании с записью сердечных шумов (фонокардиографией). Полученные данные в реальном времени отображаются в виде кардиограммы – линейных графиков на бумажной ленте. На брадикардию указывает наличии в них Р-зубца и увеличенных интервалов Т-Р и Т-Q.
В зависимости от степени выраженности заболевания проводятся некоторые из этих тестов или они применяются комплексно. Направление на их прохождение дает врач, ориентируясь на состояние матери, ее возраст, наличие у нее подобных проблем при прошлых беременностях и т. д.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
К ним относятся:
1. Контроль ритма /контроль частоты пульса
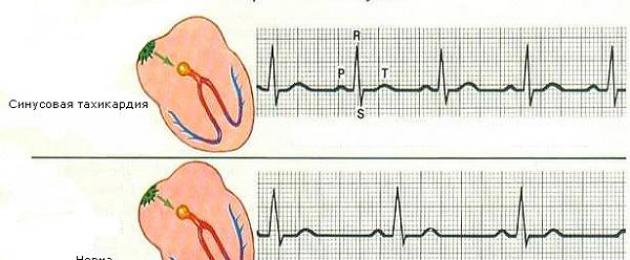
- бета-блокаторы (метопролол, бисопролол, карведилол)
- пропафенон
- амиодарон
- сотагексал
- аллапинин
- дигоксин
- комбинация лекарственных средств
2.Профилактика осложнений:профилактика инсульта и тромбоэмболийпрофилактика развития сердечной недостаточностиСердечная недостаточность (СН)3.Хирургическое лечение применяется в случае отсутствия эффекта от медикаментозных средств и проводится в специализированных кардиохирургических клиниках. Виды хирургического лечения МА:
- имплантация электрокардиостимулятора при брадиформе МА
- радиочастотная аблация устьев лёгочных вен и других аритмогенных зон
- при пароксизмальной тахиформе фибрилляции и трепетания предсердий
Таким образом, лечение мерцательной аритмии – это образ жизни, подразумевающий «работу над собой» пациента. И в этом ему помогает врач-аритмолог
Жизнь с мерцательной аритмией – процесс непростой и очень важно, чтобы пациент чувствовал поддержку и помощь доктора. Мы рады помочь Вам в этом и готовы предложить программы диспансерного наблюдения кардиолога, аритмолога и кардиохирурга в нашей клинике.
Лабораторные и инструментальные исследования
Признаки тиреотоксикоза — повышенные уровни тиреоидных гормонов и пониженный уровень тиреотропного гормона (ТТГ). Повышены как общие, так и свободные T4 и T3; иногда наблюдается повышение уровня только одного из гормонов. Увеличение концентрации тироксинсвязывающего глобулина или его сродства к T4, что бывает при беременности и заместительной терапии эстрогенами, может повысить общий T4 до уровня, характерного для тиреотоксикоза.
Антитиреоидные антитела (к тиреоглобулину и к йодидпероксидазе) обнаруживаются примерно у 70% больных диффузным токсическим зобом. Определение титра антител не является необходимым, но оно помогает поставить диагноз, особенно в отсутствие поражения глаз (офтальмопатии).
Ритм под контролем
Врачом выбирается стратегия противоаритмического лечения. Основным вариантом для нормализации нарушений ритма сердца являются антиаритмические препараты. Медикаментозная терапия назначается в строго индивидуальном порядке. Она зависит от формы тахикардии, имеющихся хронических заболеваний и нарушений, а также от причин вызвавших такое состояние! Существуют различные группы антиаритмических препаратов в зависимости от основного механизма действия. Из-за индивидуальных особенностей в назначении терапии категорически не заниматься самолечением. В сложных случаях необходимо срочное медицинское вмешательство для купирования приступа.
Дополнительно кардиолог оценивает факторы риска, которые могут ухудшить состояние пациента. Это может быть семейный анамнез, пожилой возраст, артериальная гипертония, некоторые хронические заболевания, образ жизни и пр. Положительным эффектом обладаютпростые правила адекватного режима труда и отдыха. Это полноценный и спокойный сон, хорошее питание, ограничение стрессовых ситуаций, правильный подход к физической нагрузке. При тахикардии не следует курить, употреблять спиртные напитки. Алкоголь и никотин могут самостоятельно влиять на сердечный ритм, а также стать провокаторами более серьезных патологий
Если возникает учащенное сердцебиение, то очень важно всегда соблюдать все назначения врача постоянно приходить на плановые осмотры. Специалист оценит эффективность назначенной терапии, уточнит самочувствие. Не отменяйте назначенные лекарственные препараты самостоятельно. Только кардиолог поможет выбрать правильную тактику и взять ритм Вашего сердца под контроль
Как выбрать кардиолога
Если Вы хотите обратиться в медицинское учреждение для консультации из-за учащенного сердцебиения, то в первую очередь важно выбрать ту клинику, которая хорошо себя зарекомендовала. Преимущества Клиники ЭКСПЕРТ:
- многопрофильный медицинский центр, что позволяет при необходимости получить консультацию у разных узких специалистов
- опытные и внимательные кардиологи
- современное оборудование для обследования, а также практикующие специалисты ультразвуковой и функциональной диагностики
- возможность оперативно взять все анализы, предоставить результаты обследований
- самое внимательное отношение к пациентам, только индивидуальный подход, детальное изучение проблемы
- удобство и комфорт в клинике, отзывчивый медицинский персонал.
Не откладывайте посещение врача кардиолога, ведь своевременное выявление главной проблемы «учащенного сердцебиения» может порой спасти вашу жизнь.
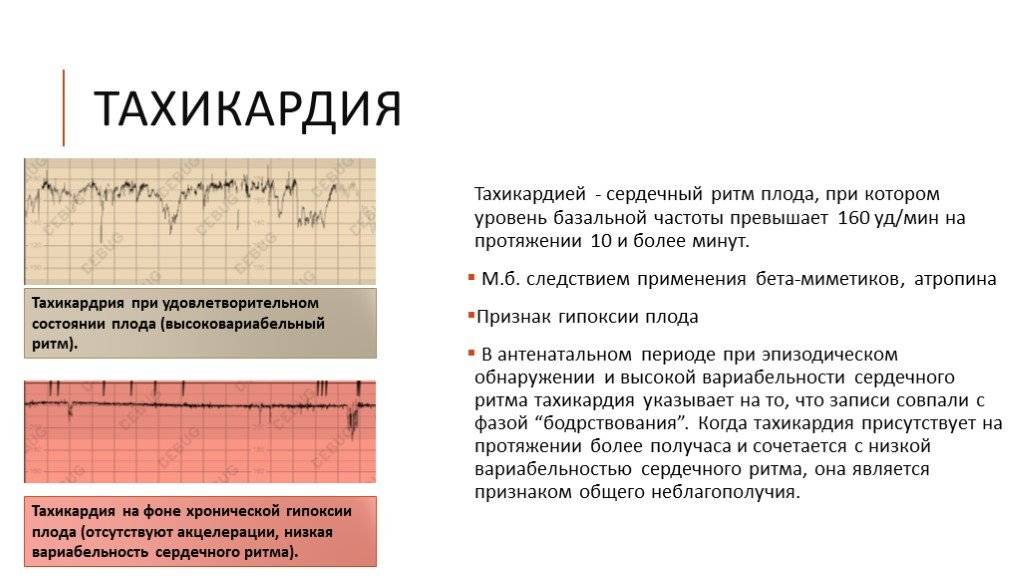
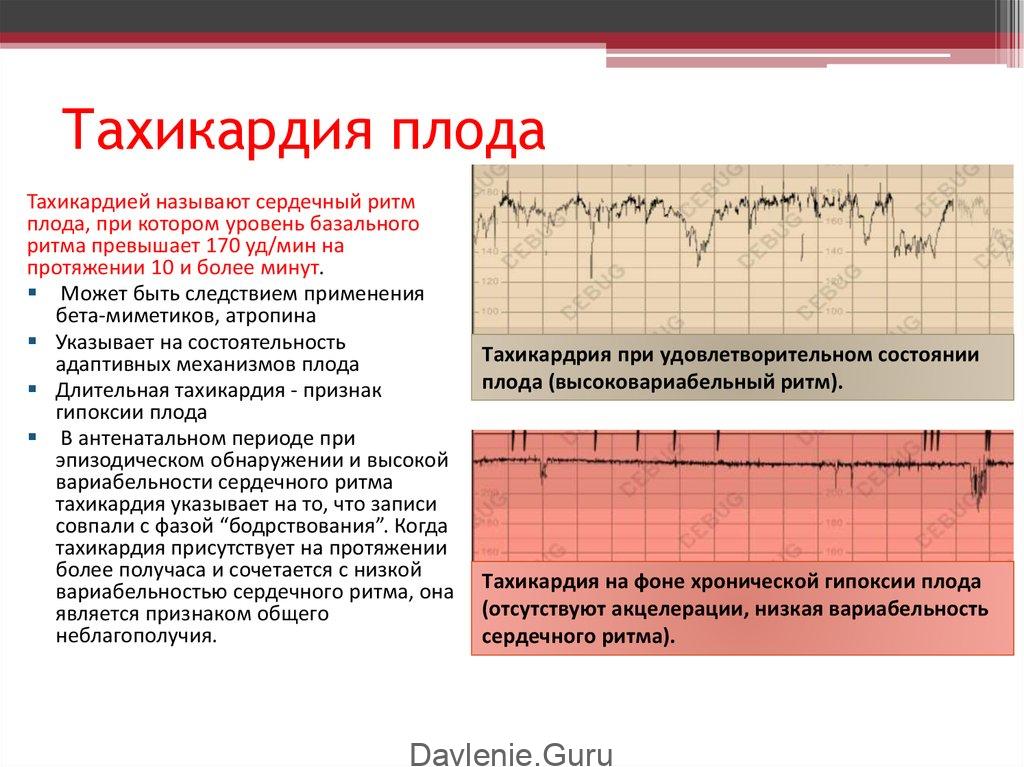
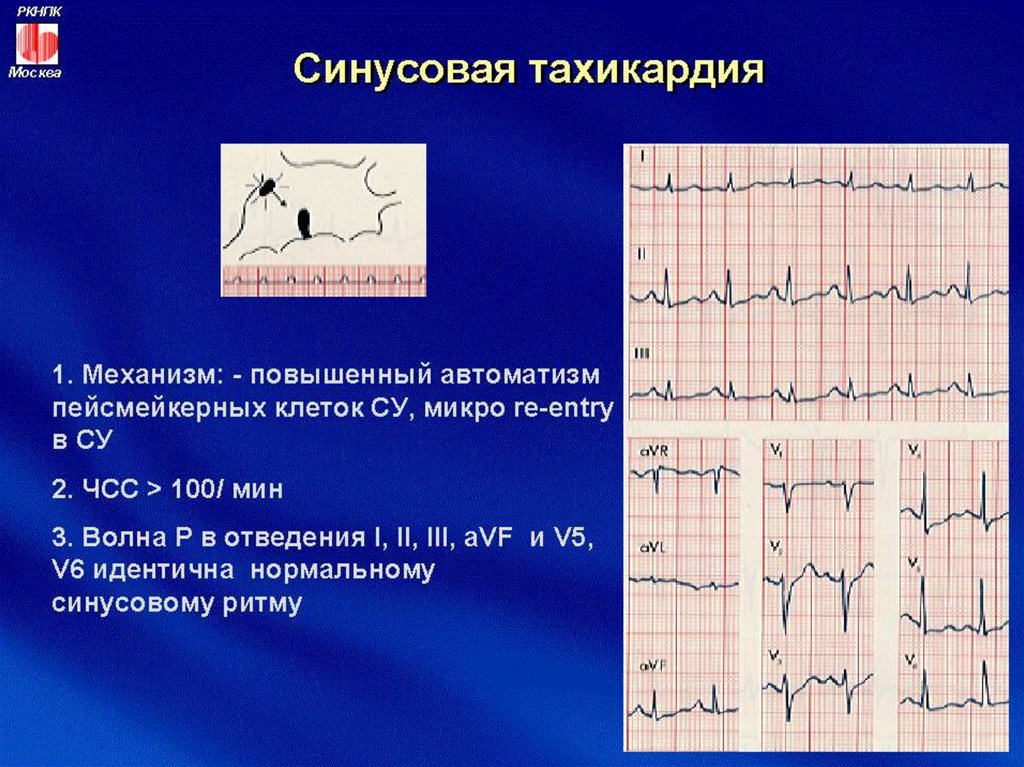
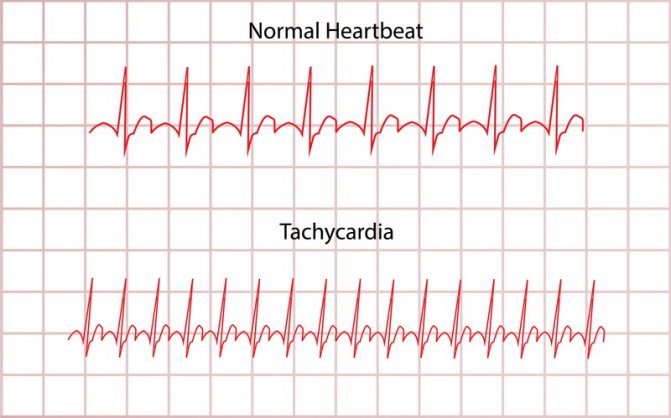
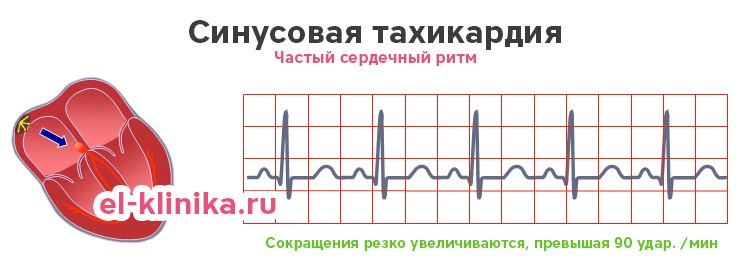
Патологическая синусовая тахикардия
Патологическая синусовая тахикардия характеризуется частотой >100 ударов в минуту. Частота при средней дневной ЧСС> 90 уд / мин. остается в течение 24 часов при отсутствии первопричины (гипотиреоз, анемия и др.). При этом пациенты всегда ощущают симптомы:
- учащенное сердцебиение;
- одышку;
- головокружение;
- снижение толерантности к нагрузкам.
Расстройство чаще встречается у женщин. Патологическая тахикардия может длиться месяцами и даже годами. Чтобы исключить все другие возможные причины тахикардии, рекомендуется лечение бета-адреноблокаторами. Если симптомы сохраняются при приеме бета-адреноблокаторов, возможно лечение ивабрадином (в виде монотерапии или в комбинации с бета-адреноблокаторами).
Если желаемый эффект не достигается, последний вариант лечения — радиочастотная катетерная модификация синусового узла. К сожалению, даже после процедуры возможны симптоматические рецидивы, когда требуются повторные процедуры:
Бета-адреноблокаторы. Это препараты первого ряда для лечения патологической синусовой тахикардии. Рекомендуется начинать лечение с 50 мг метопролола длительного действия, увеличивая дозу до желаемого эффекта. Симптоматический контроль часто требует больших доз, которые плохо переносятся. Адекватные эффекты бета-адреноблокаторов наблюдаются при активности симпатической нервной системы, но в других случаях симптомы часто сохраняются.
Ивабрадин. При стойкой патологической тахикардии ивабрадин является препаратом второй линии. Его назначают в виде монотерапии или в комбинации с бета-адреноблокаторами. Ивабрадин уменьшает симптомы у большинства пациентов, но увеличивает риск фибрилляции предсердий и считается тератогенным. Пациентам, у которых развивается фибрилляция предсердий, следует прекратить прием этого лекарства.
Катетерная абляция. Когда все терапевтические возможности исчерпаны, пациентам с патологической синусовой тахикардией можно предложить модификацию синусового узла с помощью радиочастотного катетера
Важно оценить, не вызвана ли тахикардия POTS, поскольку абляция вредна и усугубляет симптомы у этих пациентов. Процедура сложная, но при очень тщательном отборе пациентов эффективность составляет 76-82%.
Катетерная абляция
Причины тахикардии при беременности
Факторов, и состояний организма, которые вызывают повышение ЧСС очень много. Основные из них следующие:
- Аллергические реакции на различные препараты, применяемые будущей мамой.
- Избыток массы тела, возникающий при вынашивании плода.
- Анемия беременных.
- Воспалительные заболевания органов, возникающие ввиду снижения иммунитета организма женщины.
- Осложнения беременности (отслойка плаценты, угрозы прерывания беременности, кровотечения, токсикозы).
- Изменения в работе нервной системы.
- Физическое смещение сердца из-за того, что беременная матка поднимает все органы брюшной полости вверх к диафрагме.
Полностью все причины повышения ЧСС во время беременности не известны. Доказан лишь факт того, что причиной тахикардии является повышенный уровень гормонов надпочечников, который вызывает подъем кровяного давления и учащение пульса. При беременности даже малые физические нагрузки заставляют женщину применять значительные усилия для их выполнения. Это также является причиной тахикардии.
Профилактика приступов тахикардии
Существуют также различные методы профилактики приступов учащенного сердцебиения. Если приступы вызваны усталостью, употреблением большого количества алкоголя или кофеина, интенсивным курением, рекомендуется избегать этих причин.
При необходимости для профилактики приступов тахикардии врач назначит лекарственное средство, которое будет замедлять электрические импульсы в сердце. Такие препараты нужно принимать ежедневно в форме таблеток. Это может быть дигоксин, верапамил и бета-блокаторы. Побочные эффекты: головокружение, понос и нечеткость зрения. Прием бета-блокаторов может вызывать хроническую усталость, а у мужчин — нарушение эрекции. Менее распространенные побочные эффекты — бессонница и депрессия. Если назначенное лекарство не помогает или вызывает неприятные побочные эффекты, врач может назначить другое средство.
Радиочастотная абляция (РЧА) — назначается в редких случаях, когда приступы тахикардии очень тяжелые или часто повторяются. Цель лечения — удалить дополнительные пути проведения электрического импульса в сердце, которые вызывают нарушение ритма. Это безопасный и очень эффективный метод лечения, после которого больше не потребуется принимать лекарства.
В ходе операции в вену на бедре или в паху вводится катетер (тонкий провод), а потом проводится к сердцу. Там он измеряет его электрическую активность, чтобы определить точное место, вызывающее нарушения. После этого, дополнительный путь проведения импульсов разрушается с помощью радиоволн высокой частоты, и на этом месте остается небольшой шрам.
Во время процедуры человек находится в сознании, но под действием успокоительного. Место введения венозного катетера обезболивается. РЧА обычно длится полтора часа и после нее можно сразу идти домой, однако в некоторых случаях требуется остаться на ночь в больнице (например, если абляция проводилась поздно вечером).
Данная процедура очень эффективна в предотвращении будущих приступов тахикардии (в 19 из 20 случаев достигается полное излечение), но как и при любых операциях, существует риск осложнений. Например, кровотечение и образование синяков в месте введения катетера, однако даже большие синяки не требуют лечения и проходят через две недели.
Чем опасна тахикардия во время вынашивания ребенка?
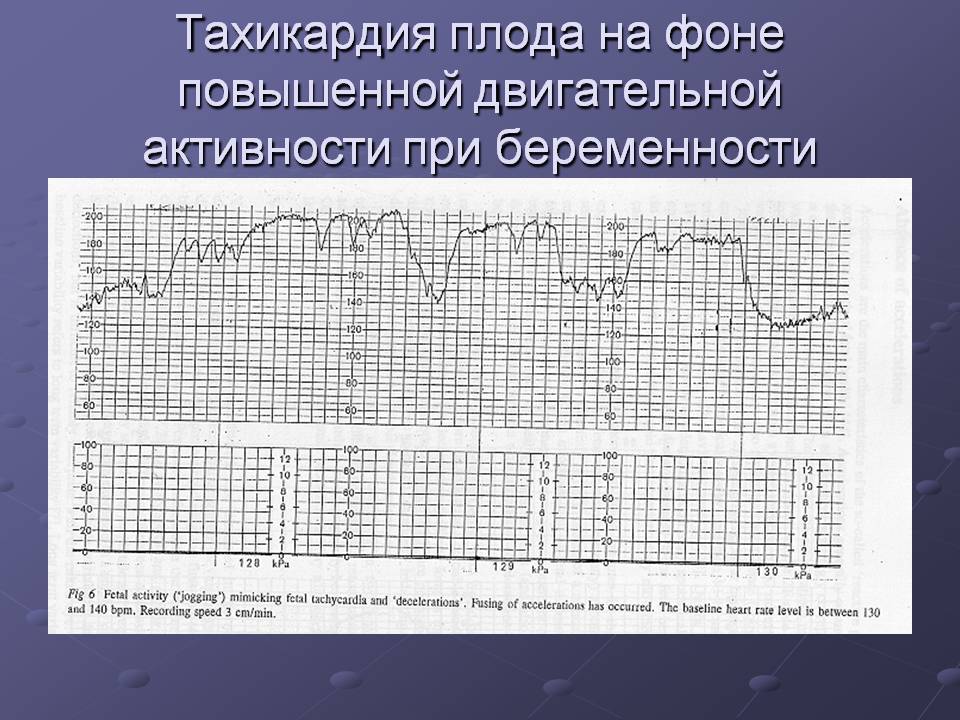
Тахикардия при беременности на ранних сроках обнаруживается примерно у 16 % абсолютно здоровых женщин. Обычно это касается лиц, ведущих активный образ жизни. Виною всему физические перенапряжения, волнения, стрессы на работе. Оптимальное решение и лечение по совместительству – покой и релаксация, выход в декретный отпуск.

Факторы риска для малыша и матери налицо, если сердечный ритм нестабилен с первых недель беременности. Кроме того, если женщина наблюдает приступы с тошнотой, рвотой, болью в груди, головокружением. Срочная госпитализация требуется, когда у сердца не стабильный ритм. Также требуется госпитализация, если наблюдается пропуск ударов (признак параксизмальной тахикардии).
У беременных с сердечно-сосудистой недостаточностью нередко рождаются слабые дети с аналогичными проблемами. К примеру, тахикардия у ребенка излечима. Состояние приходит в норму приблизительно в течение года. Но встречаются патологии тяжелой формы, как порок сердца, который не всегда поддается лечению
Вот почему здоровье матери немаловажно для развития плода
Беременность – индикатор уязвимых мест женского организма. Сердечное недомогание на любом сроке вынашивания иногда становится первым симптомом текущей хронической болезни или предрасположенности к заболеваниям сосудов
На этом этапе важно поддержать организм, не дать тахикардии прогрессировать
Тахикардия при беременности на поздних сроках беременности, в третьем триместре, развивается почти всегда. Это обусловлено изменениями в организме женщины. Сердечно-сосудистая система подвергается большой нагрузке из-за роста плода, увеличения объема крови и давления на внутренние органы.
Бить тревогу стоит, если:
- сердечная мышца сжимается чаще 100 раз в минуту;
- ощущается нарастающий дискомфорт в груди.
Чем опасно заболевание:
- развитие плода слабого плода с патологиями сердца;
- истощение сердечной мышцы у матери с перерождением заболевания в хронические проблемы;
- преждевременные роды.
90% случаев тахикардия во время беременности не приносит вреда матери и ребенку.
Причины учащенного сердцебиения
Существует естественная (физиологическая) тахикардия, когда учащенное сердцебиениевозникает в ответ на какую-то физическую нагрузку, сильный стресс и эмоциональное перенапряжение, при повышении температуры тела и т.д. В этом случае сердечным ритм самостоятельно приходит в норму. Физиологическая тахикардия наблюдается и в период беременности (особенно в III триместре). К нарушениям в работе сердца могут приводить самые разные причины. В первую очередь к ним относятся заболевания сердца (например, пороки, эндокардит). Тахикардия является одним из клинических проявлений анемии.
Повышенное сердцебиение возникает при некоторых заболеваниях эндокринной системы (например, сахарный диабет, патология щитовидной железы). Тахикардия появляется при расстройствах вегетативной нервной системы, из-за гемодинамических нарушений, при регулярном приеме некоторых лекарственных препаратов и пр.
Кардиологи Клиники ЭКСПЕРТ учитывают всё многообразие причин, которые «заставляют» сердце биться чаще. Именно поэтому пациентам предлагается всестороннее обследование позволяющее точно определить причины и правильно назначить лечение, которое так необходимо пациенту.
Симптомы
Многие женщины не обращают внимания и не придают значения симптомам, связанным с тахикардией. С одной стороны, это правильно, однако, при часто возникающих приступах необъяснимого изменения состояния здоровья все же необходимо насторожиться. Незначительное повышение ЧСС при беременности является вариантом нормы. Это связано с увеличение объема крови, проходящей через сердце и необходимостью обогащения ее кислородом.
К опасным симптомам тахикардии во время беременности, при которых обязательна консультация специалиста, являются:
- частые головокружения;
- рвота и изменения работы желудочно-кишечного тракта в виде поносов или запоров;
- онемение частей тела;
- боли в области сердца.
Методы лечения аритмии
Лечение аритмии зависит от ее вида, причины, обусловившей возникновение аритмии, и индивидуального состояния пациента.
При любой аритмии полезны действия, направленные на нормализацию образа жизни и общее оздоровление, в том числе правильное питание, здоровый сон, отказ от курения и других вредных привычек, дозированные физические нагрузки, такие как лечебная ходьба, плавание, катание на велосипеде.
Медикаментозное лечение
Основу медикаментозного лечения составляют антиаритмические препараты. В некоторых случаях врач может посчитать, что медикаментозного лечения не требуется. Ни в коем случае нельзя применять препараты по собственному усмотрению, без консультации с врачом.
Консультация специалиста
Для лечения аритмии следует обращаться к кардиологу.
Врачи-кардиологи АО «Семейный доктор» имеют богатый опыт
диагностики и лечения аритмий. Если Вам необходимо углублённое обследование состояние Вашего сердца, обращайтесь в высокотехнологичные подразделения нашей сети – Центр реабилитации (Поликлиника №5) и Госпитальный
центр.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Лечение тахикардии
Во многих случаях симптомы пароксизмальной тахикардии быстро проходят и лечения не требуется. Если же приступы учащенного сердцебиения повторяются часто и тяжело переносятся человеком, врач может назначить лечение, которое позволит быстро останавливать приступы и предотвращать их появление в будущем. В случае если приступ тахикардии приводит к потере сознания или другим серьезным нарушениям здоровья, требуется госпитализация в кардиологическое отделение больницы и специализированную клинику для более детального обследования и лечения.
Как остановить приступ пароксизмальной тахикардии
Обычно для прекращения приступа пароксизмальной тахикардии хорошо помогают различные приемы, которые оказывают воздействие на блуждающий нерв. Кроме того, могут использоваться лекарственные препараты, а в крайних случаях — воздействие на сердце электрическим разрядом — электроимпульсная терапия.
Воздействие на блуждающий нерв — вагусные пробы. Данные приемы позволяют стимулировать работу блуждающего нерва, благодаря чему снижается скорость передачи электрических импульсов в сердце и останавливается приступ тахикардии, однако это помогает только в одном случае из трех.
- Проба Вальсальвы. Необходимо задержать дыхание на вдохе на 20-30 секунд и потужиться: напрячь мышцы брюшного пресса и грудной клетки, а затем с усилием выдохнуть.
- Холодовая проба. При появлении тахикардии нужно опустить лицо в емкость с холодной водой.
- Проба Ашнера. Во время учащенного сердцебиения рекомендуется закрыть глаза и аккуратно надавить на глазные яблоки.
Врач также может провести массаж каротидного синуса — особой рефлексогенной зоны, которая находится на шее.
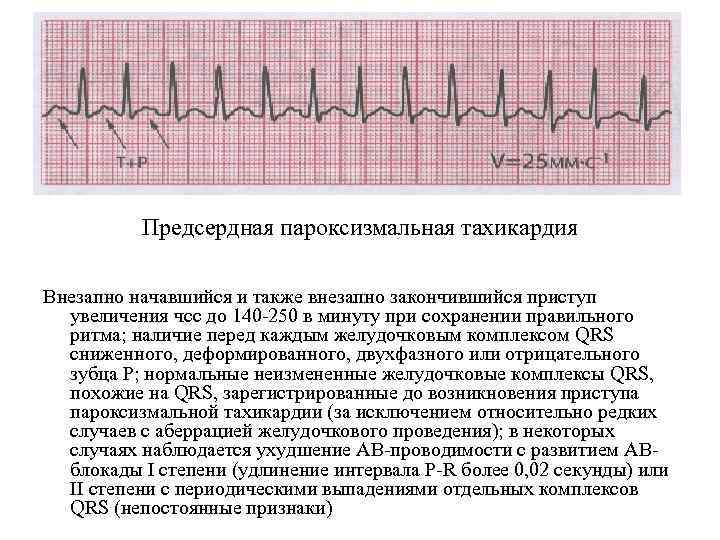
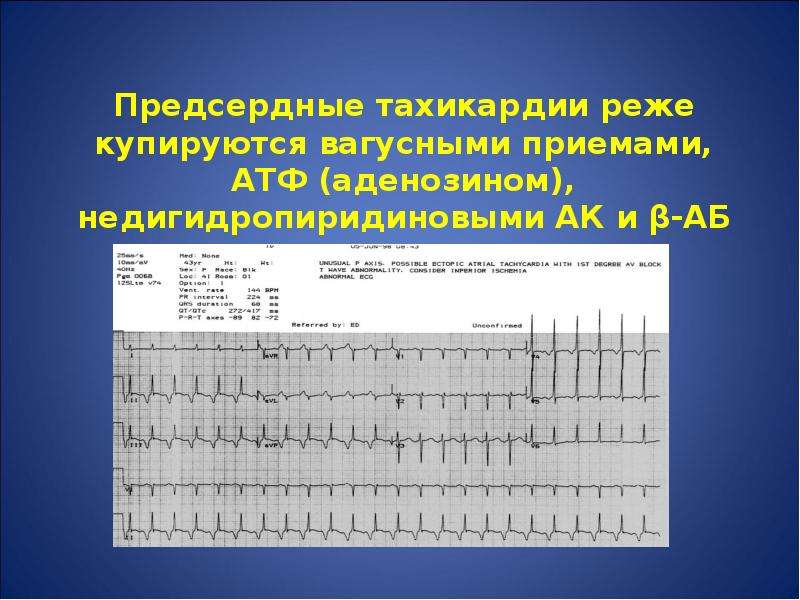
Вагусные пробы эффективны только при самом распространенном типе пароксизмальных тахикардий — наджелудочковых (суправентрикулярных) тахикардиях.
Лекарственные препараты при пароксизме тахикардии. Если не удается остановить приступ с помощью вагусных проб, необходимо обратиться к врачу. Врач может назначить ряд лекарственных средств, которые вводятся внутривенно и помогают быстро восстановить нормальный сердечный ритм. Чаще всего назначаются такие препараты, как аденозин, верапамил, трифосаденин, пропранолол, дигоксин, амиодарон и др.
Электроимпульсная терапия (кардиоверсия). При продолжительном приступе тахикардии, который не реагирует на стимуляцию блуждающего нерва и лекарственные препараты, или при невозможности использования данных методов ритм восстанавливают с помощью дефибриллятора. Это относительно простая процедура, в ходе которой через специальный аппарат в грудную клетку подается электрический ток. Сердце получает разряд электричества и начинает сокращаться в нормальном ритме. Обычно кардиоверсия проводится под общим обезболиванием.
Кардиоверсия — это очень эффективная процедура, тяжелые осложнения при её проведении редки, однако после нее мышцы груди могут болеть, а на участках кожи, контактировавших с электричеством, еще несколько дней может сохраняться покраснение и раздражение.
Диагностика и лечение тахикардии
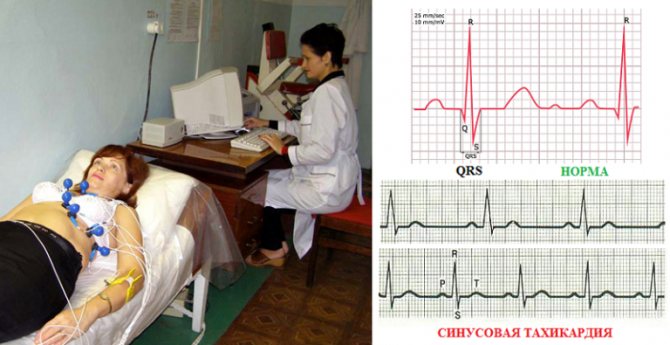
Вы испытываете учащенное сердцебиение, что делать в этой ситуации? Ответ прост – обратиться к кардиологу. Первым делом врач проведет точную диагностику. Начинается она с подробного опроса пациента
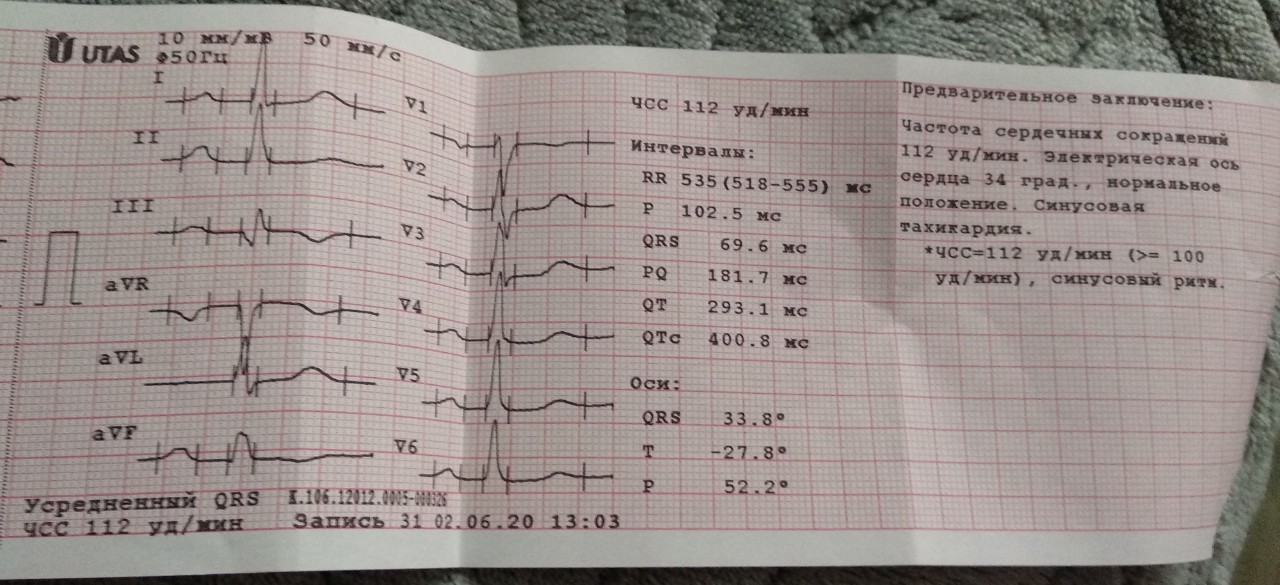
Врачу важно услышать обо всех имеющихся жалобах, а также о хронических заболеваниях, наследственности и пр. Главный метод обследования – ЭКГ. В настоящее время имеется современная аппаратура для получения ЭКГ-данных
С помощью неё максимально точно определяется любая аритмия сердца. Правильный анализ ЭКГ имеет особое значение, поэтому расшифровку полученных данных проводит опытный кардиолог. В ряде случаев для уточнения диагноза требуются другие методы обследования пациента: эхокардиограмма, Холтеровское мониторирование ЭКГ и пр. Нельзя забывать о дополнительных методах исследования: анализы крови, УЗИ щитовидной железы и т.д.
В Клинике ЭКСПЕРТ возможен весь необходимый комплекс диагностических мероприятий. Имеется современная аппаратура для ЭКГ, поэтому кардиолог всегда поставит быстро и точно диагноз.
Причины пароксизмальной тахикардии
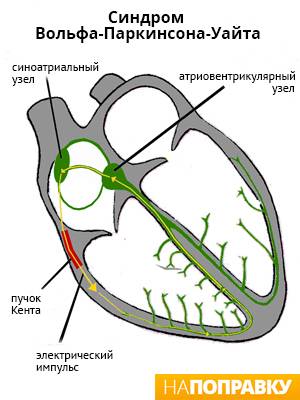
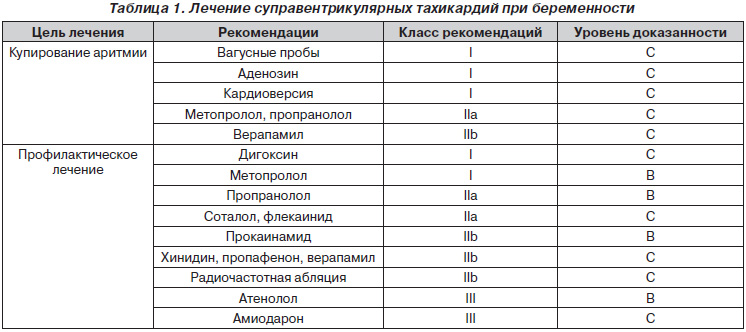
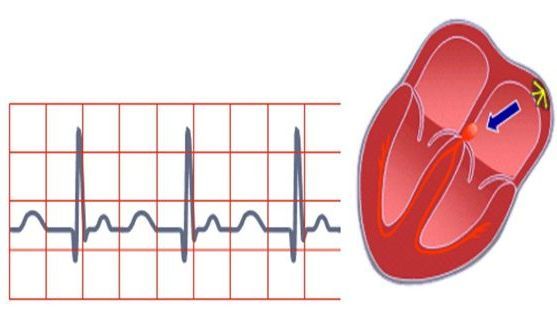
Приступы тахикардии происходят из-за нарушения передачи электрических импульсов в сердце. За его равномерную работу отвечает небольшая группа клеток, расположенных в верхней части сердца — в синусном узле. Он генерирует электрические сигналы, которые распространяются по проводящим путям на предсердия, из-за чего они сокращаются и толкают кровь дальше — в желудочки.
После этого сигнал попадает в другую группу клеток, расположенную в средней части сердца, — предсердно-желудочковый узел. Оттуда сигнал проходит по проводящим путям желудочков, из-за чего они сокращаются и выталкивают кровь из сердца в кровеносные сосуды организма.
При нарушении работы этой системы и происходят приступы тахикардии, во время которых по сердцу проходят более быстрые сигналы, что повышает частоту сердцебиения. В большинстве случаев это проходит в течение нескольких секунд, минут или часов.
Существуют различные нарушения электрической активности сердца. Одним из распространенных является синдромом Вольфа — Паркинсона — Уайта (WPW-синдром). У людей с WPW-синдромом с рождения между предсердиями и желудочками есть дополнительный путь проведения (пучок Кента), из-за которого в сердце периодически происходят «короткие замыкания». Нервный импульс бегает по короткому кругу, в обход естественных путей, вызывая приступ тахикардии.
Однако пароксизмальная тахикардия может возникать и без дополнительных проводящих путей, а иногда это случается из-за того, что электрический сигнал из другой части сердца оказывается сильнее, чем сигнал из синусного узла.
Факторы риска пароксизмальной тахикардии
Пароксизмы тахикардии обычно происходят после экстрасистолы — внеочередного сокращения сердца. Изредка экстрасистолы бывают и у здоровых людей. Однако их вероятность повышают следующие факторы:
Тахикардия у женщин: понятие, причины, признаки
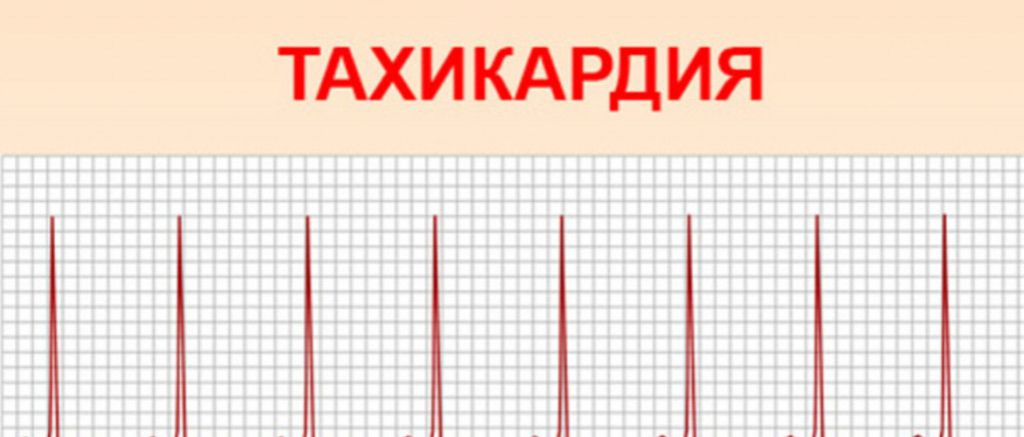
Учащенное сердцебиение больше 90 ударов в минуту называют тахикардией. Различают как самостоятельное заболевание и как здоровую реакцию.
Заболевание является результатом дисбаланса в органах и системах. Чаще этому служат нарушения в сердечно-сосудистой, эндокринной и нервной системах.
В роли временного симптома, присущему здоровому человеку, тахикардия случается под влиянием внешних факторов. Например, это могут быть: спорт, волнение, перевозбуждение.
Учащенный ритм сердца – следствие эмоциональной восприимчивости, нервных встрясок и гормонального всплеска. Потому преимущественное число пациентов – женщины до 50 лет. К примеру, при беременности тахикардия на фоне гормонов считается здоровой реакцией организма на физиологические изменения.
К причинам болезни относят:
- инфекционные заболевания;
- дыхательная дисфункция;
- травмы, большая потеря крови;
- сахарный диабет;
- анемия;
- пищевые или химические отравления;
- побочный эффект лекарственных препаратов;
- гормональные скачки.
Гормональные изменения при становлении цикла в подростковом возрасте, климаксе и беременности – распространенная причина тахикардии.
Тахикардия у беременных выражается:
- учащенным ритмом сердца;
- одышкой;
- обмороками;
- болью в груди;
- жаром;
- головокружением;
- рвотой, тошнотой;
- бледностью кожи или синюшностью;
- необоснованной возбужденностью, тревожностью;
- частой усталостью;
- обильным выделением пота.
Мерцательную аритмию принято подразделять на следующие формы:
1.По механизмам развития;
- правильная форма
- неправильная форма
2.По частоте сердечных сокращений(ЧСС);
- тахисистолическая (ЧСС 90-100 в минуту и выше)
- брадисистолическая (ЧСС 60 в минуту и ниже)
- нормосистолическая (ЧСС 60-80 в минуту)
3.По периодичности появления аритмии;
- пароксизмальная (возникающая периодически, каждый такой пароксизм (эпизод аритмии) длится не более 7 дней и нередко проходит самостоятельно, иногда требует приема специальных лекарств для восстановления ритма)
- персистирующая (длится более 7 дней и требует активного восстановления ритма)
- перманентная (длится более года и может быть предпринята попытка восстановления ритма)
- постоянная (длится более года, восстановление ритма не показано в силу его неэффективности)
Методы диагностики аритмии
Для диагностики аритмии используются:
ЭКГ
ЭКГ – простое и информативное исследование, позволяющее врачу получить необходимую информацию о ритме сердечной мышцы. На электрокардиограмме видно, есть аритмия или нет, а если есть, то ЭКГ позволит определить вид аритмии.
Холтеровское мониторирование
Холтеровское мониторирование используется для диагностики аритмии и контроля за ходом её лечения. Пациенту на тело прикрепляется прибор, ведущий запись активности сердца в течение суток. При этом человек ведёт обычный для себя образ жизни (единственное, прибор нельзя мочить). Результаты мониторинга потом обрабатываются на компьютере. Подобный метод позволяет выявить эпизоды аритмии, вызванные привычной ежедневной нагрузкой, – для этого не требуется оказаться на приёме у врача именно в этот момент.
Эхокардиография
Эхокардиография при аритмии проводится с целью выявления функциональных и морфологических изменений сердца.
Тредмил-тест
Тредмил-тест – это электрокардиографическое исследование, которое выполняется во время физической нагрузки на специальной беговой дорожке (тредмиле). Подобная функциональная проба позволяет выявить нарушения ритма сердца, которые обычно проявляются только во время повышенной нагрузки, а в состоянии покоя отсутствуют.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Когда сердце просит помощи
Своевременная диагностика заболеваний часто играет решающую роль, особенно если речь идет о кардиологических проблемах
Чем раньше поставлен точный диагноз, тем быстрее можно назначить правильное лечение. Очень важно быть внимательным к своему сердцу и обращаться к врачу при появлении любых признаков неблагополучия. Тахикардия – это увеличение частоты сердечного ритма больше нормы. В некоторых случаях она является одним из признаков заболевания сердца
Обратитесь к врачу при появлении следующих симптомов:
- у Вас уже выявлена какая-либо форма тахикардии, но Вы не обращались к кардиологу для дальнейшего наблюдения и/или лечения
- периодически появляется частое сердцебиение
- боли в груди, «колит» сердце
- затруднение дыхания, чувство нехватки воздуха
- предобморочные состояния или обмороки (даже без неприятных ощущений в области сердца)
- головокружения
- при подсчете пульса в домашних условиях Вы самостоятельно обнаружили частоту пульса 90 ударов в минуту и более
- повышение или понижение артериального давления
- наличие кардиологических заболеваний у Вас или у родственников.
Даже если приступ тахикардии у Вас возник впервые, то обращение к врачу считается обязательным.
Жалобы на учащенное сердцебиение являются серьезным поводом для срочного обследования. В Клинике ЭКСПЕРТ ведут прием врачи с большим опытом работы. Возможна самая современная диагностика нарушений сердечного ритма.
Какие симптомы
Если женщина начинает ощущать резкую тошноту и кружение головы, а также у нее появляются приступы рвоты, ей непременно стоит задуматься о качестве работы своего сердца. Ведь такие симптомы говорят о патологической форме. Такое заболевание характеризуется более длительными и тяжелыми приступами повышения ЧСС.
Во время беременности женщине ни в коем случае не рекомендуется испытывать длительные физические нагрузки или переживать какие-либо нервные потрясения. Если у пациентки возникла тахикардия на фоне вынашивания плода, то врачи настоятельно советуют ей уберечь себя от всяческой активности, больше отдыхать и расслабляться.
Подобные меры в большинстве случаев помогают избежать усиления ЧСС и приступов. Но если после отдыха пациентки этого не произошло, больной стоит обратиться к врачам за помощью.
И хотя не многие понимают, что делать, если тахикардия при беременности имеет патологический характер, но и подобную проблему можно решить в условиях современных клиник
Поэтому так важно своевременно диагностировать и начать лечить подобное заболевание.