купитьОНЛАЙН-КУРС ПЕРВОЙ ПОМОЩИ «ПОМОЩЬ ДЕТЯМ»
Продолжительность онлайн-курса: 12 видео-уроков.
Доступ к онлайн-курсу: 60 дней.
Цель: обучение оказанию Первой помощи детям и младенцам при экстренных состояниях, травмах,
кровотечении, обострении заболеваний и др. проблемах со здоровьем.
Для кого: для родителей, бабушек/дедушек, нянь, педагогов, воспитателей, тренеров и других сотрудников, работающих с детьми.
Формат онлайн-курса: видео-уроки с самостоятельной отработкой практических навыков.
Проверка знаний: тест самопроверки в каждом уроке и по итогам курса.
Сертификат: выдается по итогам прохождения онлайн-курса.
- Вступление:
- знакомство с инструктором (тренером);
- как лучше проходить обучение на Онлайн-курсе;
- что узнаете на онлайн-курсе и что понадобится во время обучения;
- все про тест и Сертификат.
- Введение:
- страхи и опасности при оказании Первой помощи;
- юридическая ответственность за оказание/не оказание Первой помощи;
- личная безопасность при оказании Первой помощи;
- основы психологической поддержки детям при ЧС;
- что такое Первая помощь.
- Алгоритм (шаги) оказания Первой помощи:
- Шаг 1 — осмотр и оценка безопасности места происшествия;
- Шаг 2 — осмотр пострадавшего (определение признаков жизни);
- Шаг 3 — вызов «Скорой помощи» и работа этой службы;
- Шаг 4 — оказание Первой помощи.
- Пострадавший без сознания (дыхание есть):
- проверка наличия сознания и дыхания;
- проверка дыхания;
- восстановительное положение для ребенка и младенца;
- Первая помощь при частичной потере сознания (обморок).
- Основы анатомии и физиологии человека:
- краткая информация об органах человека, на которые влияем при оказании Первой помощи;
- дыхательная система;
- система кровообращения.
- Остановка дыхания и сердца:
- причины остановки сердца;
- сердечно-легочная реанимация (СЛР) для ребенка и младенца.
- Ребенок подавился (нарушение проходимости дыхательных путей):
- причины, профилактика;
- признаки частичной и полной непроходимости дыхательных путей;
- Первая помощь ребенку и младенцу.
- Кровотечения:
- способы остановки кровотечений, наложение давящей повязки;
- Первая помощь при носовом кровотечении;
- признаки и Первая помощь при внутреннем кровотечении.
- Раны:
- Первая помощь при незначительных ранах, ссадинах и порезах;
- Первая помощь при ранах с инородным телом.
- Ожоги:
- виды ожогов;
- Первая помощь при различных ожогах;
- когда необходимо вызывать Скорую помощь.
- Травмы опорно-двигательного аппарата:
- общие признаки травм конечностей у детей;
- наложение шин и фиксирующих повязок из подручных средств;
- Острые состояния и обострения заболеваний:
- сахарный диабет;
- эпилепсия;
- нарушение дыхания (аллергия, Астма…).
- Итоговый тест самопроверки
4.Лечение заболевания
Когда тахикардия сердца не вызывает каких-то серьезных симптомов и ухудшения самочувствия, она обычно не требует лечения. Но если тахикардия становится причиной различных проблем со здоровьем, врач назначит необходимое лечение тахикардии. Для лечения приступа тахикардии могут быть рекомендованы лекарства, которые нужно будет принимать во время приступа тахикардии. Кроме того, врач расскажет, каким образом можно замедлить сердечный ритм без медикаментов. Это можно сделать, например, покашляв, спровоцировав рвотный позыв или опустив лицо в ледяную воду.
Если это не помогает, а тахикардия довольно серьезная, нужно обратиться за неотложной помощью. Врачи остановят тахикардию, применив сильные быстродействующие лекарства, а в особо серьезных случаях выполнят процедуру электрической кадиоверсии, в ходе которой для снижения сердечного ритма применяется электрический ток.
Если случаи тахикардии происходят часто, может потребоваться ежедневный прием лекарств, чтобы предотвратить приступы или замедлить частоту сердцебиения. Еще одним способом лечения тахикардии является хирургический метод разрушения крошечного участка сердца, который вызывает тахикардию.
Диагностика и лечение
Тактика устранения тахикардий у детей определяется клиническим случаем и первопричиной выявленного отклонения. Если учащенное сокращение сердца провоцируется физиологическими причинами и после их устранения состояние ребенка полностью стабилизируется, то терапия не назначается. В остальных случаях лечение назначается специалистом после анализа данных ЭКГ, холтеровского мониторинга и комплексного обследования, направленного на выявление патологических причин и проявлений, настораживающих и ухудшающих общее самочувствие и качество жизни.
При выявлении тахикардии родителям нужно знать, что делать при развитии этого состояния, если ребенок жалуется на ухудшение самочувствия. Детские кардиологи в этих случаях рекомендуют провести следующие мероприятия:
- детям 3–4 лет выполняется так называемая проба Вальсальвы – натуживание при закрытых носовых ходах на протяжении 10–15 секунд. Также проводится массаж в области сонных артерий с обеих сторон на протяжении 5–10 секунд;
- детям старше 7 лет рекомендуется выполнять глубокие и медленные глотательные движения, обтирание холодной водой. Можно нажать на корень языка обратной стороной ложки или шпателем.
Синусовая, выраженная в слабой или среднетяжелой форме, или патологическая пароксизмальная формы тахикардии обычно устраняются при помощи этих приемов.
Родители должны помнить о том, что при тахикардии у детей нельзя нажимать на глазные яблоки. Этот прием воздействия на блуждающий нерв, раздражение которого замедляет пульс, опасно проводить из-за высокого риска отслоения сетчатки глаз.
Тахикардия может провоцироваться разными факторами – и физиологическими, и патологическими. Понять, чем угрожает это состояние и что делать, поможет врач. Если тахикардия возникает часто и ухудшает состояние ребенка, для диагностики факторов появления этого симптома проводятся ЭКГ, холтеровское мониторирование.
Стоимость услуг
- Программа «Жизнь с кардиостимулятором»
20 400 руб. - Программа «Жизнь со стентом – 1»
9 600 руб. - Программа «Жизнь с гипертонией»
20 200 руб. - Программа «Жизнь с аритмией»
22 000 руб. - Программа «Жизнь со стенокардией»
19 000 руб. - Программа «Ваш кардиолог»
9 600 руб. - Программа «Жизнь со стентом – 2»
22 000 руб.
- Первичная консультация врача – кардиолога – аритмолога
1 400 руб. - Первичная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 800 руб. - Повторная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 600 руб. - Повторная консультация врача – кардиолога – аритмолога
1 250 руб.
- Первичная консультация врача – кардиолога
1 400 руб. - Первичная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 500 руб. - Повторная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 200 руб. - Повторная консультация врача – кардиолога
1 250 руб. - Первичная консультация врача – кардиолога, консультанта Уральского государственного медицинского университета, КМН Липченко А.А.
3 000 руб.
- Назад
- 1
- Вперед
- Первичная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 500 руб. - Первичная консультация врача – кардиохирурга
1 650 руб. - Повторная консультация врача – кардиохирурга
1 400 руб. - Повторная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 200 руб. - Первичная консультация заведующего отделением рентгенхирургических методов диагностики и лечения, КМН Козлова С.В.
2 500 руб.
- Назад
- 1
- Вперед
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
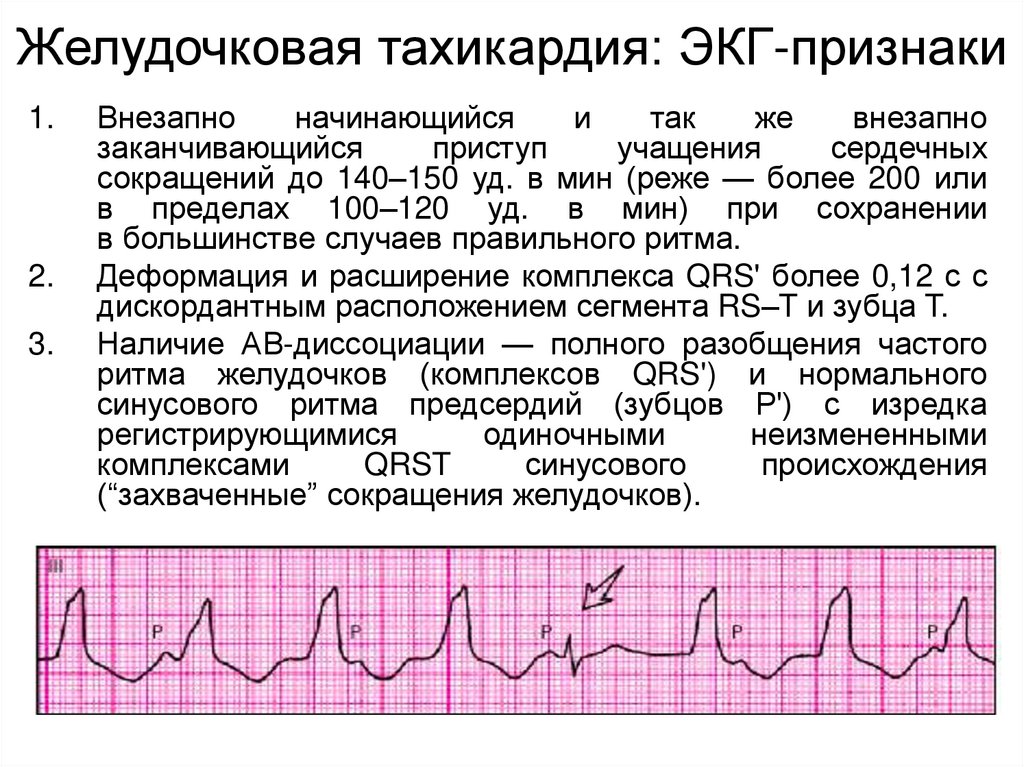
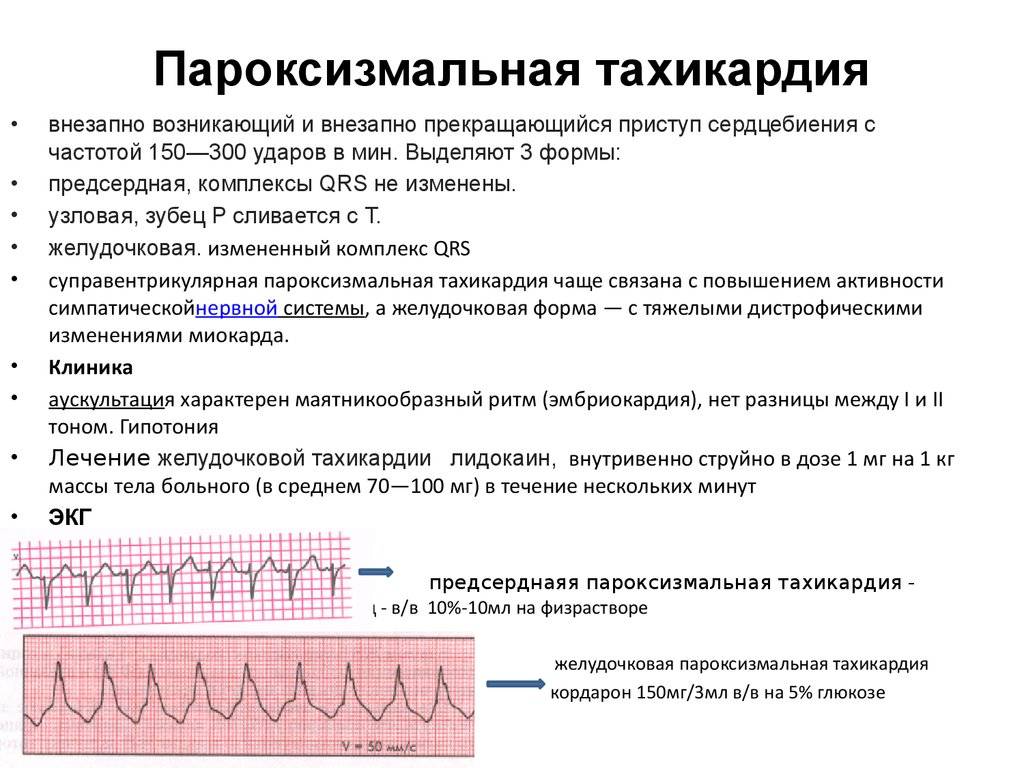
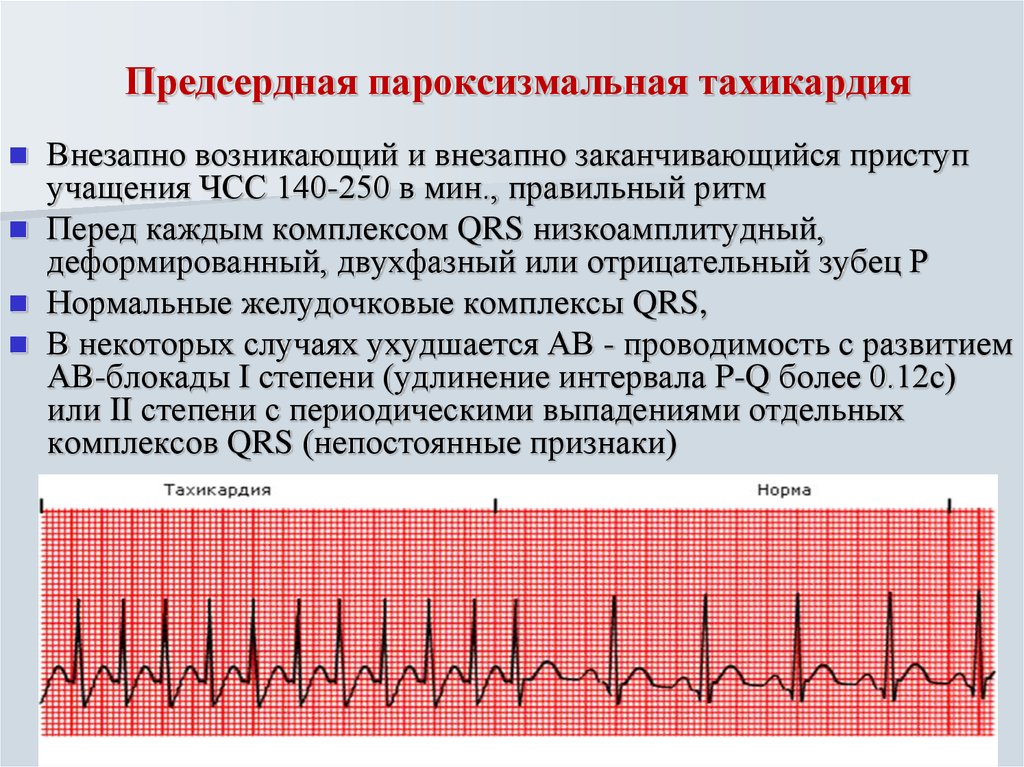
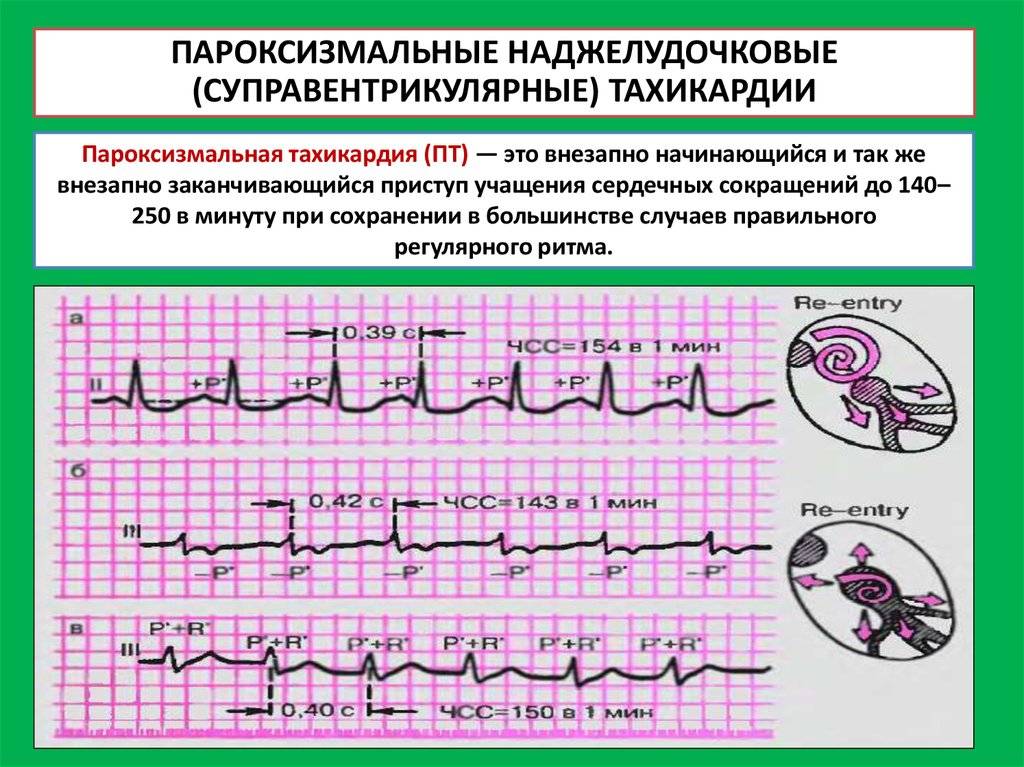
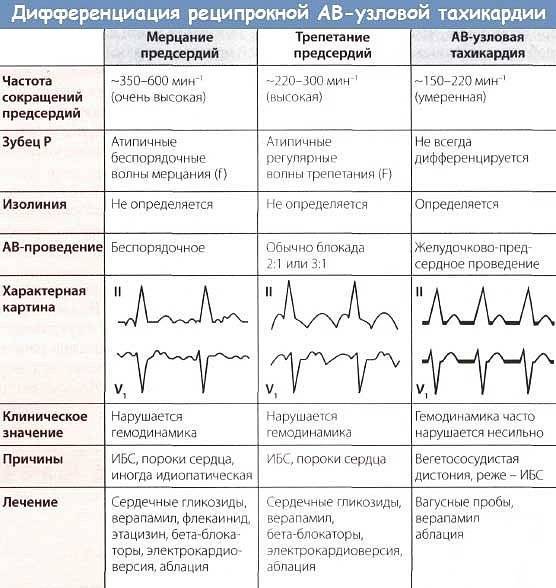
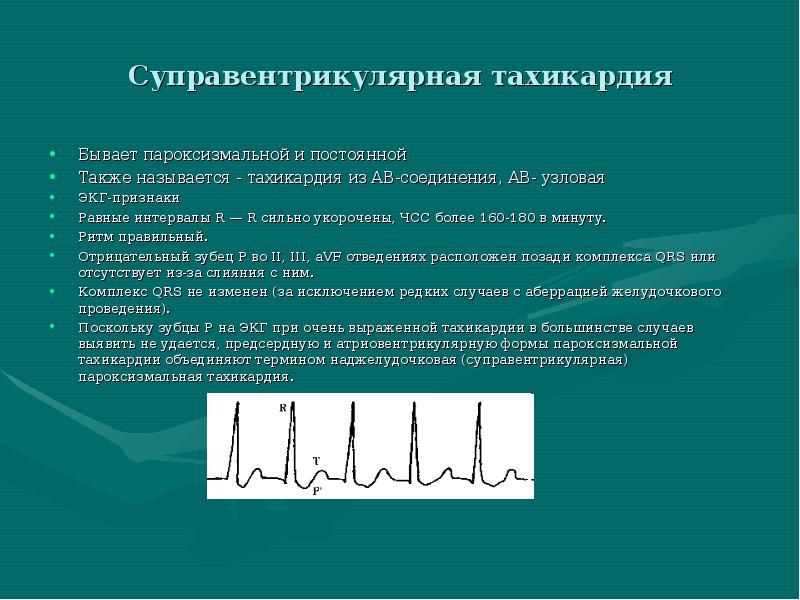
Тахикардия у ребенка: формы, классификация
У детей могут выявляться следующие виды тахикардии:
- физиологическая – в большинстве случаев синусовая, является неопасной и провоцируется изменениями в организме, которые преимущественно вызываются внешними или возрастными факторами;
- патологическая – вызывается заболеваниями и патологиями сердечно-сосудистой системы или других органов и систем.
Даже при выявлении физиологической тахикардии решение о том, необходимо ли лечение, должно приниматься врачом! Это правило актуально, даже если у ребенка выявляется умеренная, но патологическая тахикардия.
В детском возрасте обнаруживаются следующие формы тахикардии:
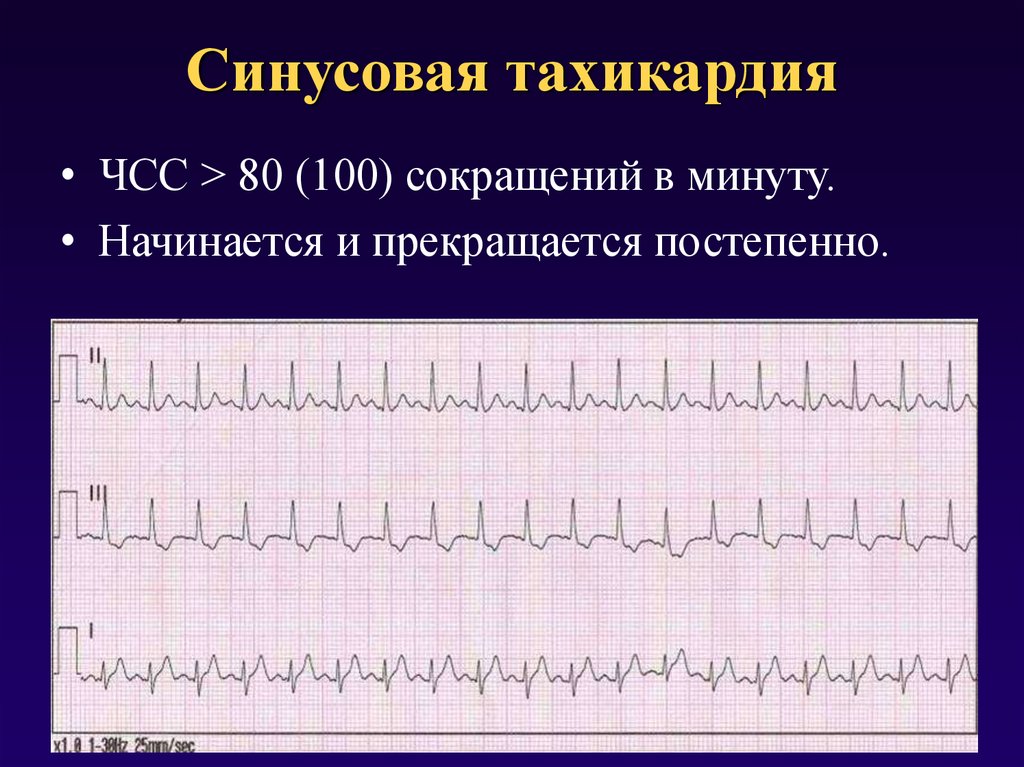
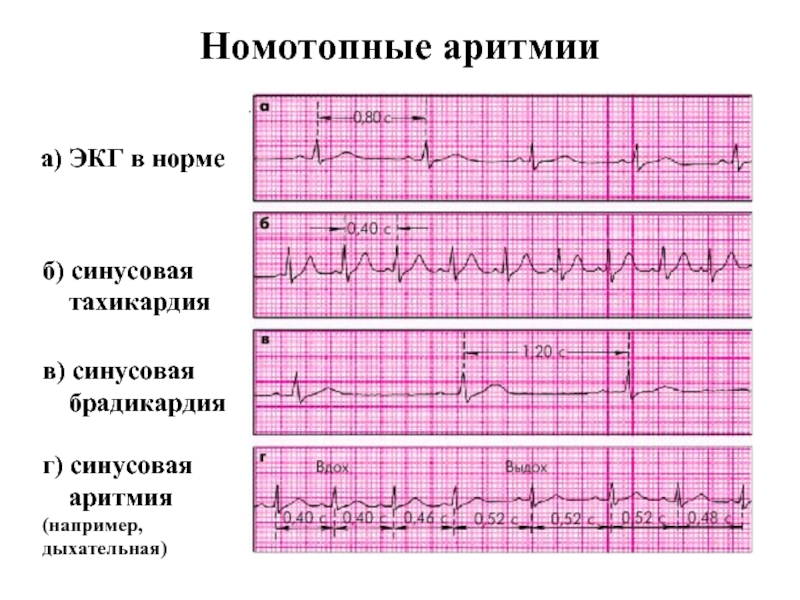
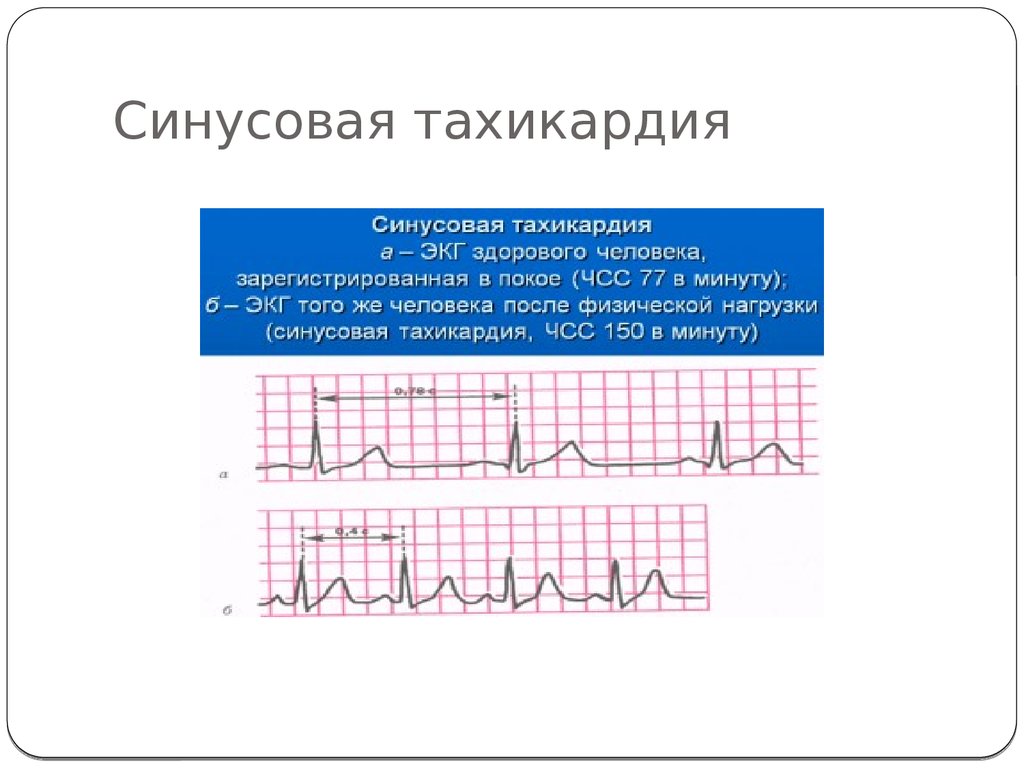
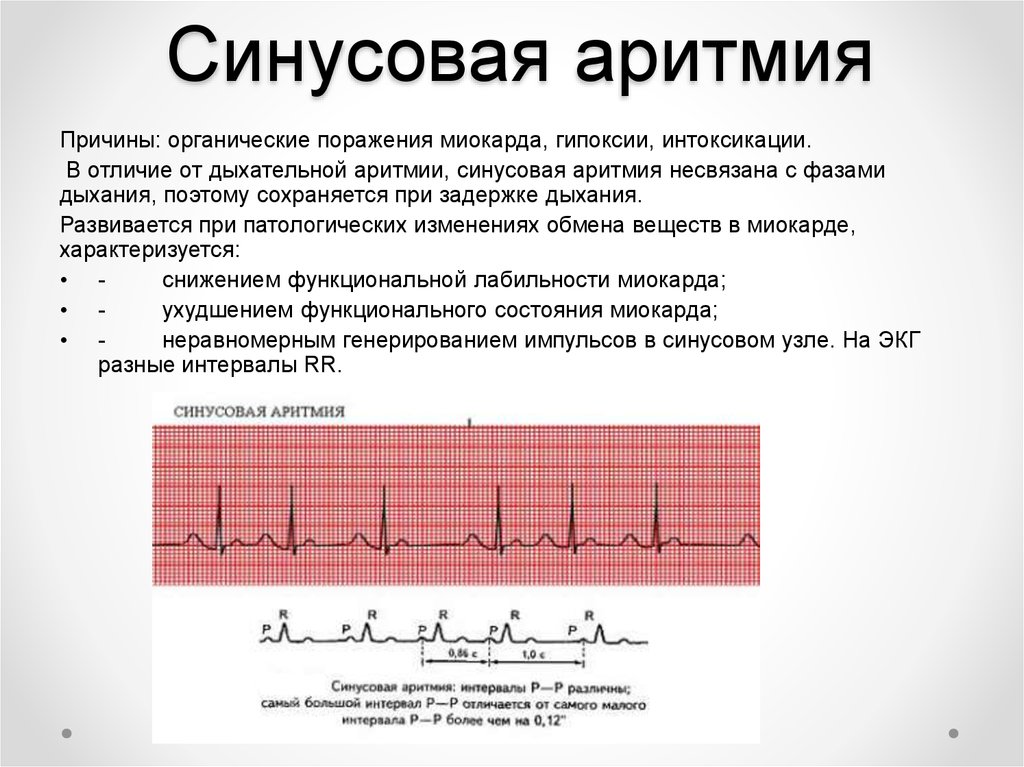
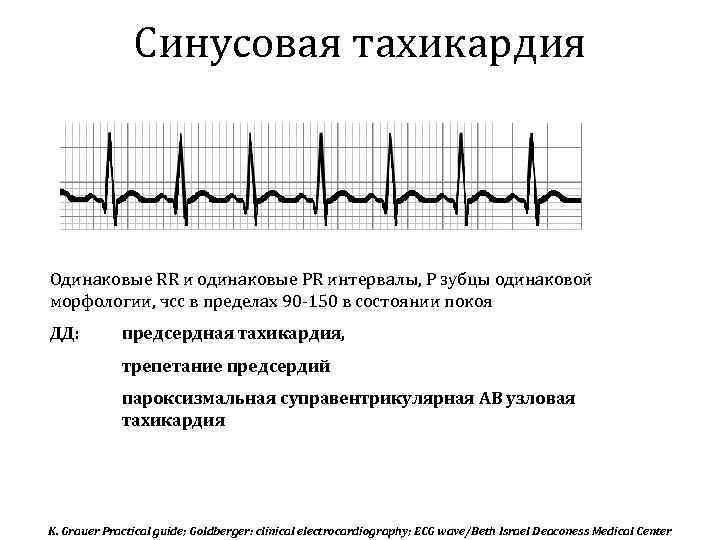
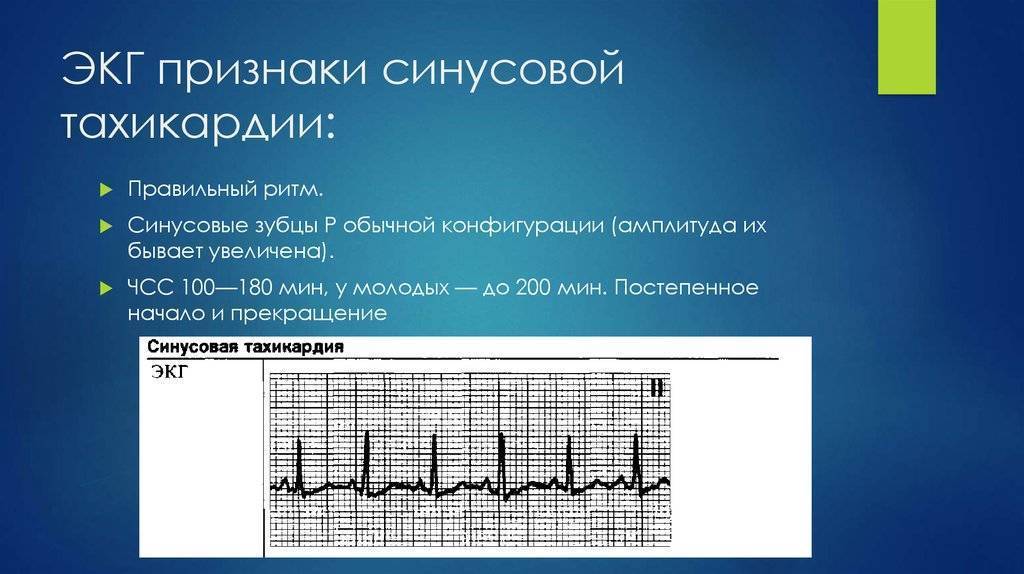
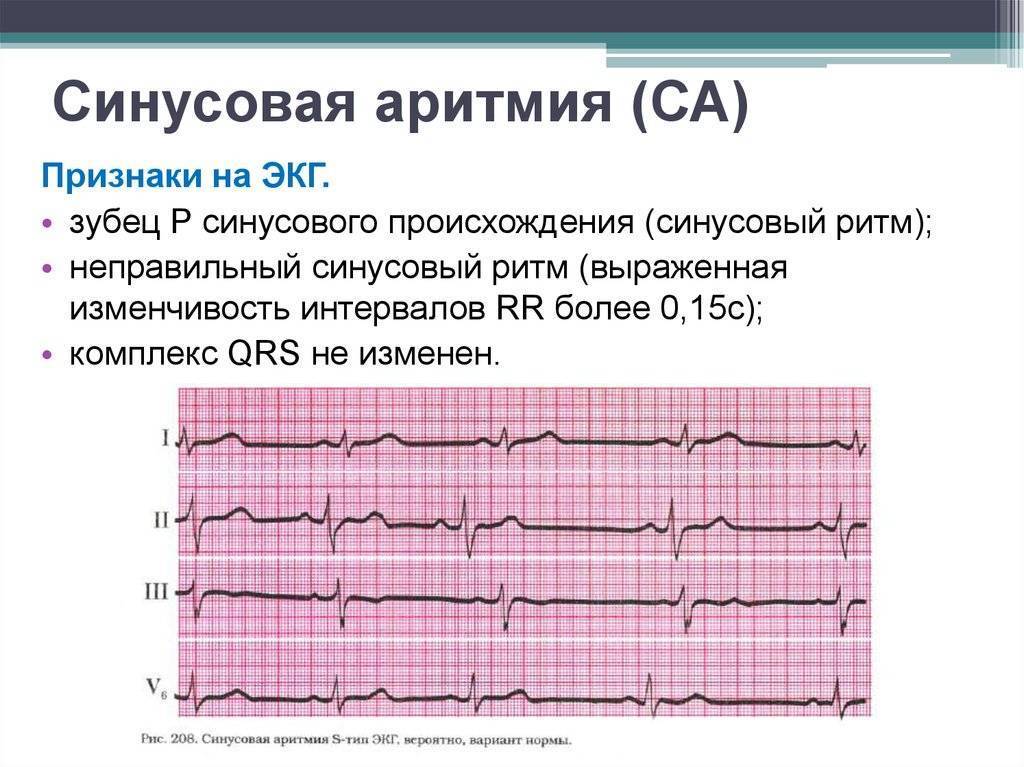
- синусовая. Выявляется чаще всего. При этом варианте учащения пульса ритм остается таким же, как в норме, увеличивается только частота. В большинстве случаев является неопасной и самоустраняется после устранения фактора, провоцирующего приступ;
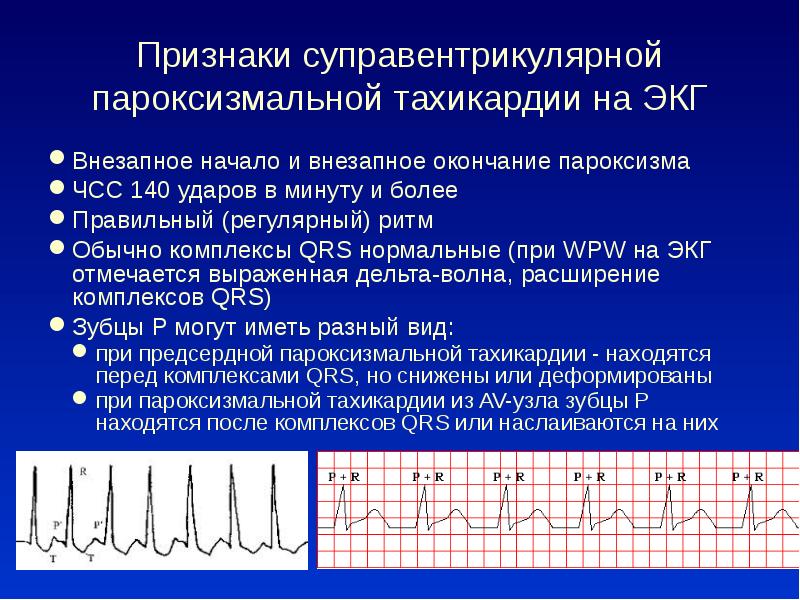
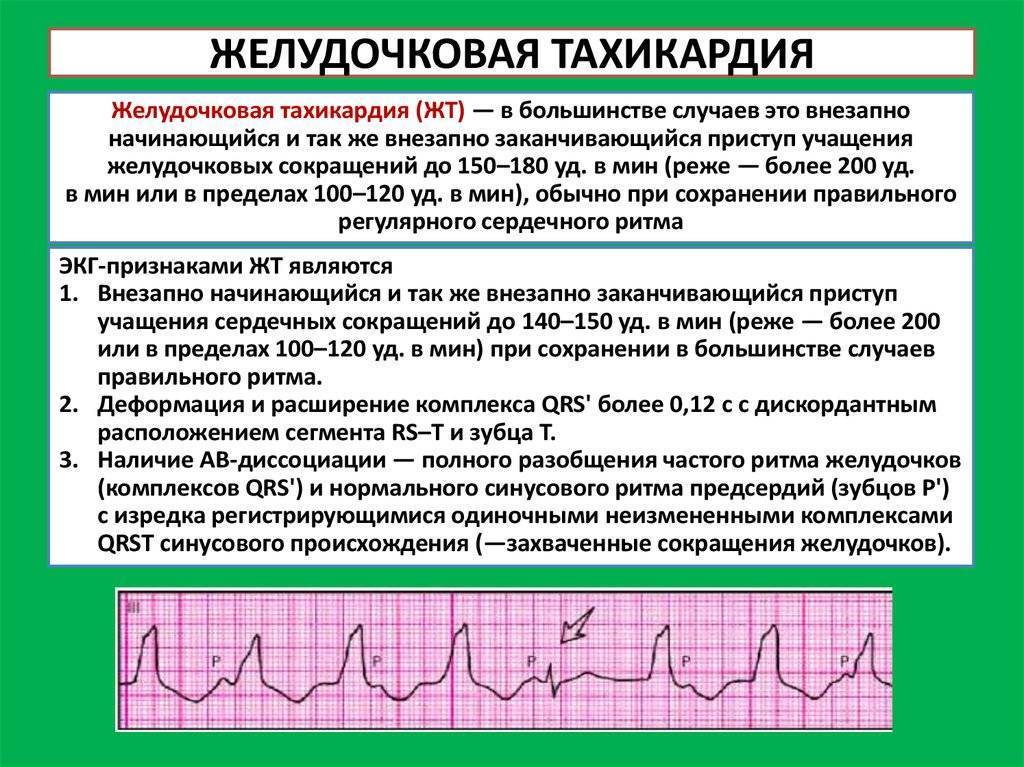
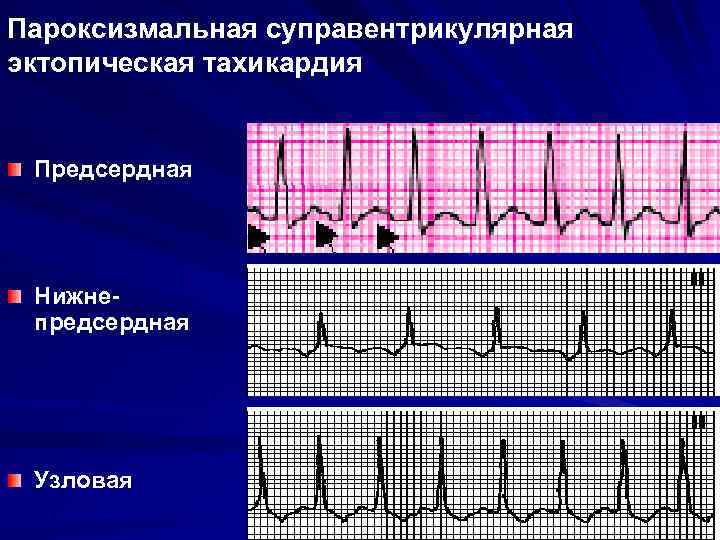
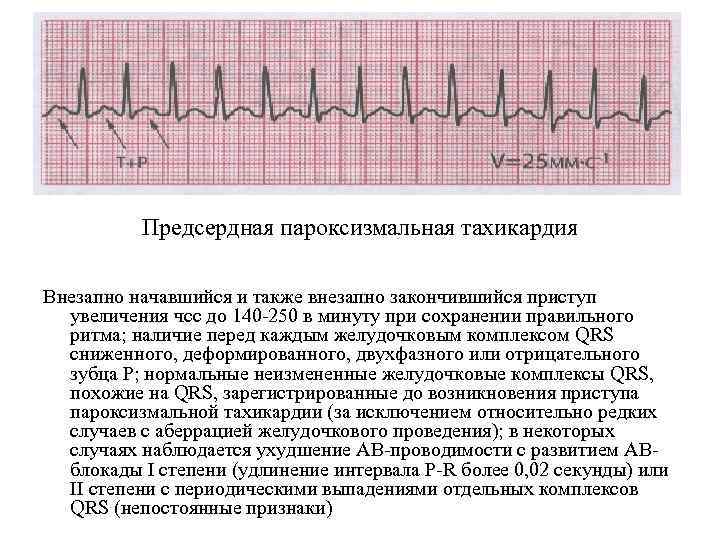
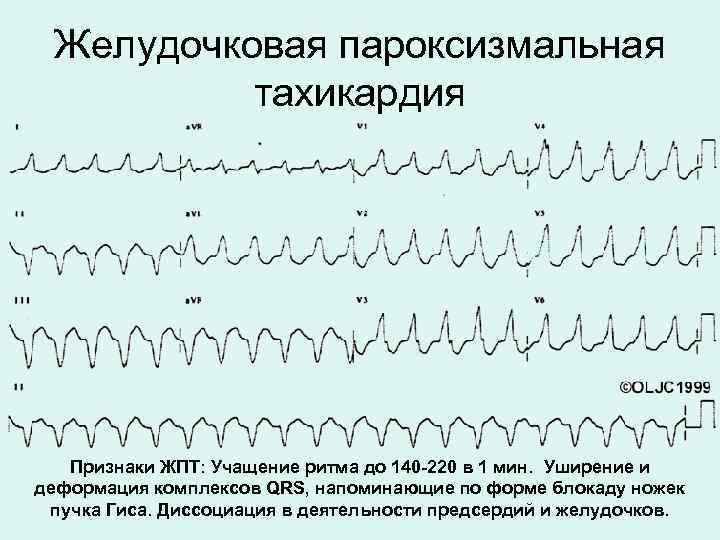
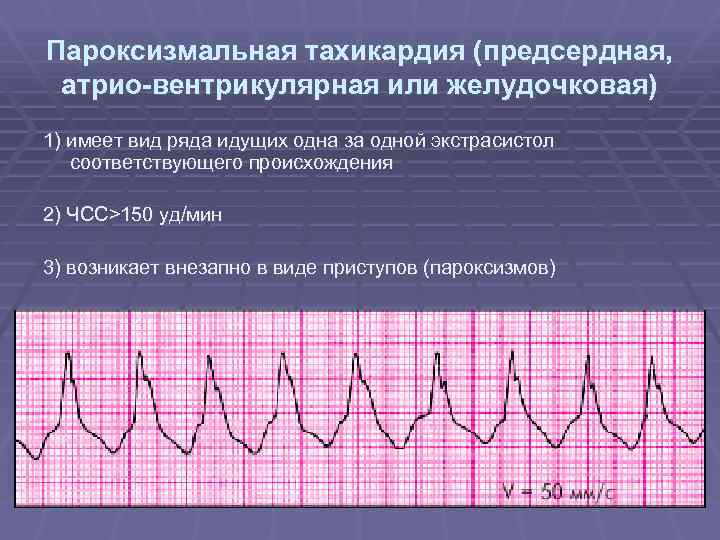
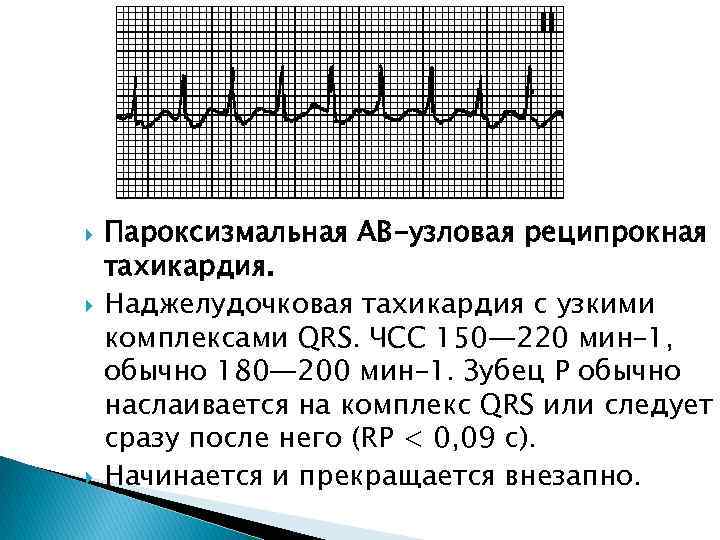
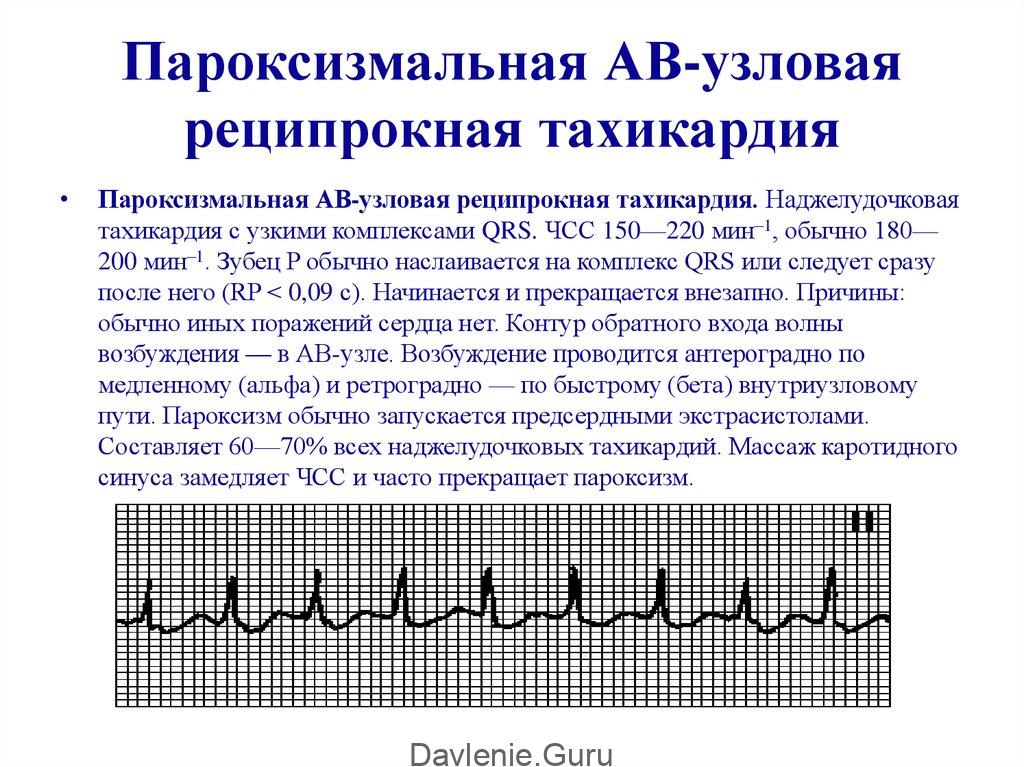
- пароксизмальная. Появляющиеся приступы учащения пульса называют пароксизмами. Эти нарушения в сокращении сердца возникают внезапно и являются опасными для здоровья. У новорожденного пароксизмы могут приводить к остановке сердца. Приступ продолжается от 2–3 минут до 3–4 часов и прекращается так же внезапно, как и начинается. Среди детей младшего возраста при пароксизме пульс может достигать 200 ударов в минуту, а у детей старшего возраста – 160 ударов.
Пульс регулируется нервными и гуморальными факторами. Понять, что это такое, поможет краткая справка об анатомии и физиологии. Функцию водителя ритма в норме выполняет синусовый узел, который локализируется в месте впадения в правое предсердие верхней полой вены. На него оказывает влияние вегетативная нервная система: парасимпатические нервы подавляют его работу и пульс замедляется, а симпатические, наоборот, активизируют его деятельность. Их чрезмерная активность может становиться первопричиной развития тахикардии.
Среди синусовых тахикардий выделяют три степени тяжести, зависящие от уровня повышения пульса:
- умеренная – пульс возрастает на 10–20%;
- средней тяжести – показатели возрастают на 20–40%;
- выраженная – частота сокращений сердца возрастает на 40–60%.
Для детей опасны те варианты синусовой тахикардии, которые протекают длительно и могут становиться причиной развития сердечной недостаточности. Например, они могут наблюдаться при ожирении или приеме некоторых лекарств.
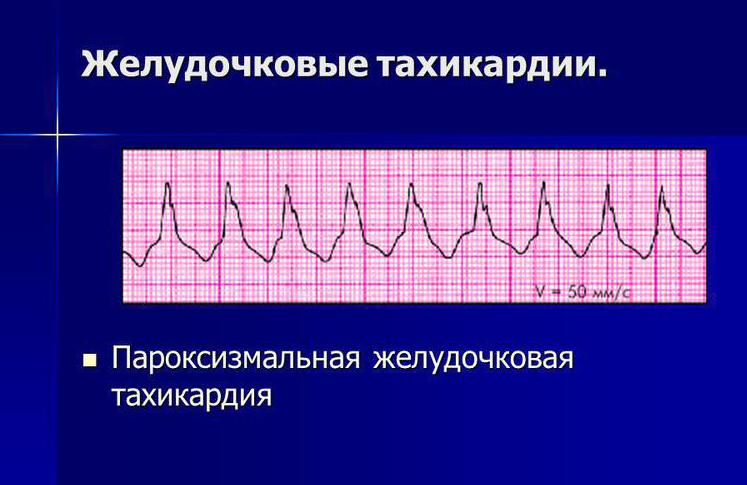
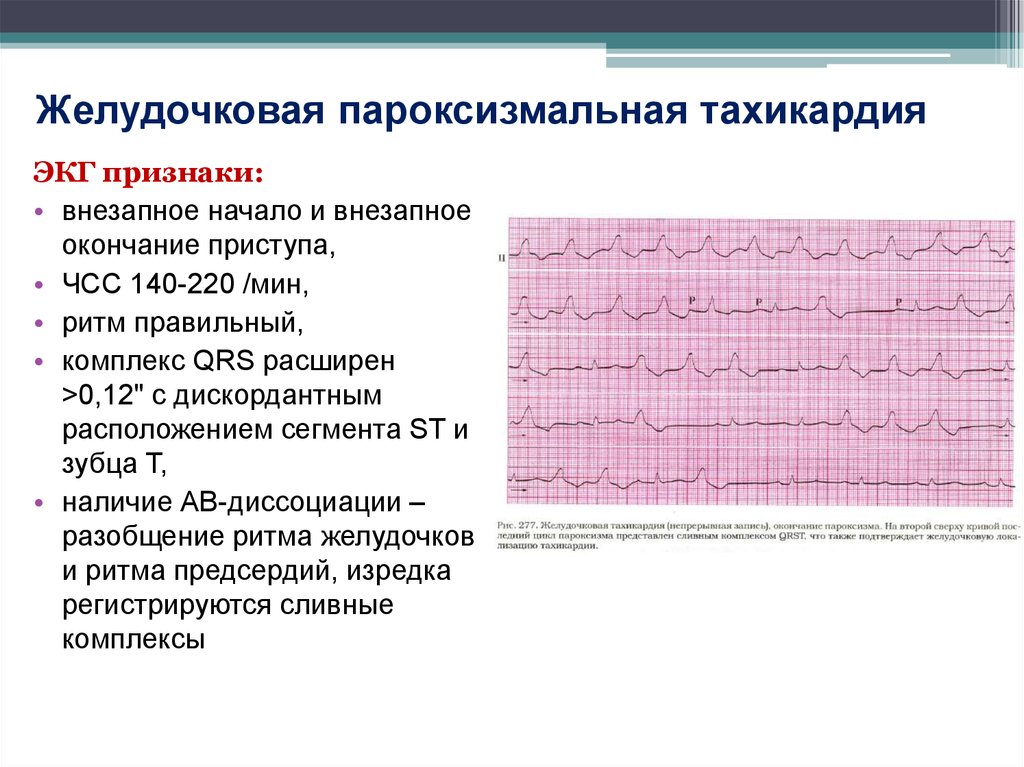
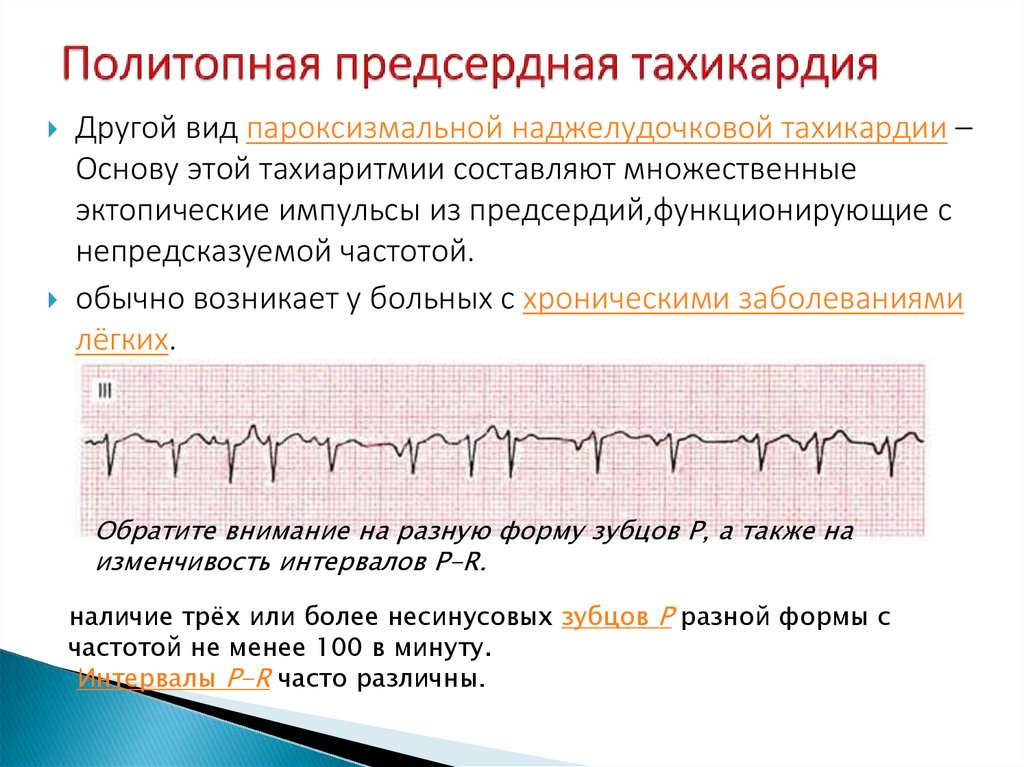
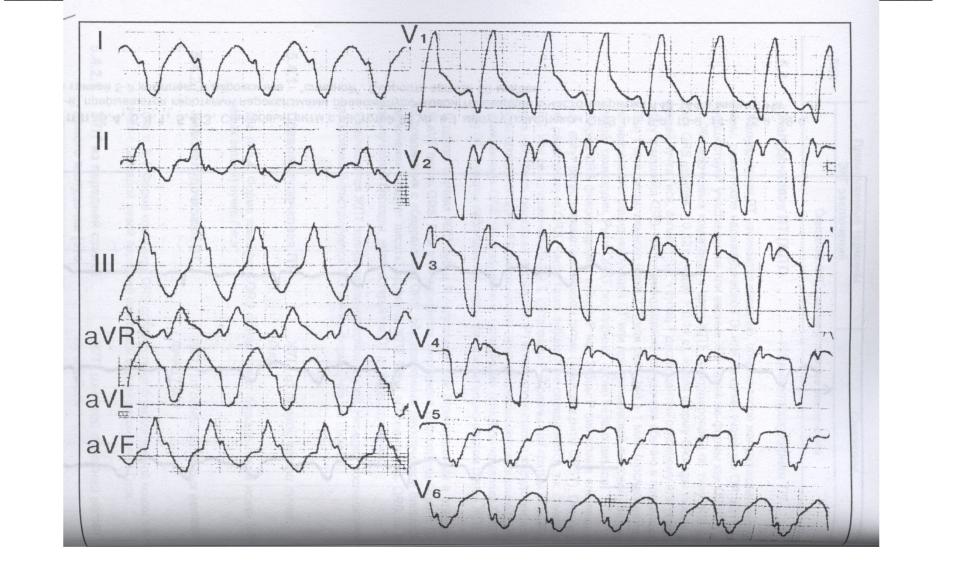
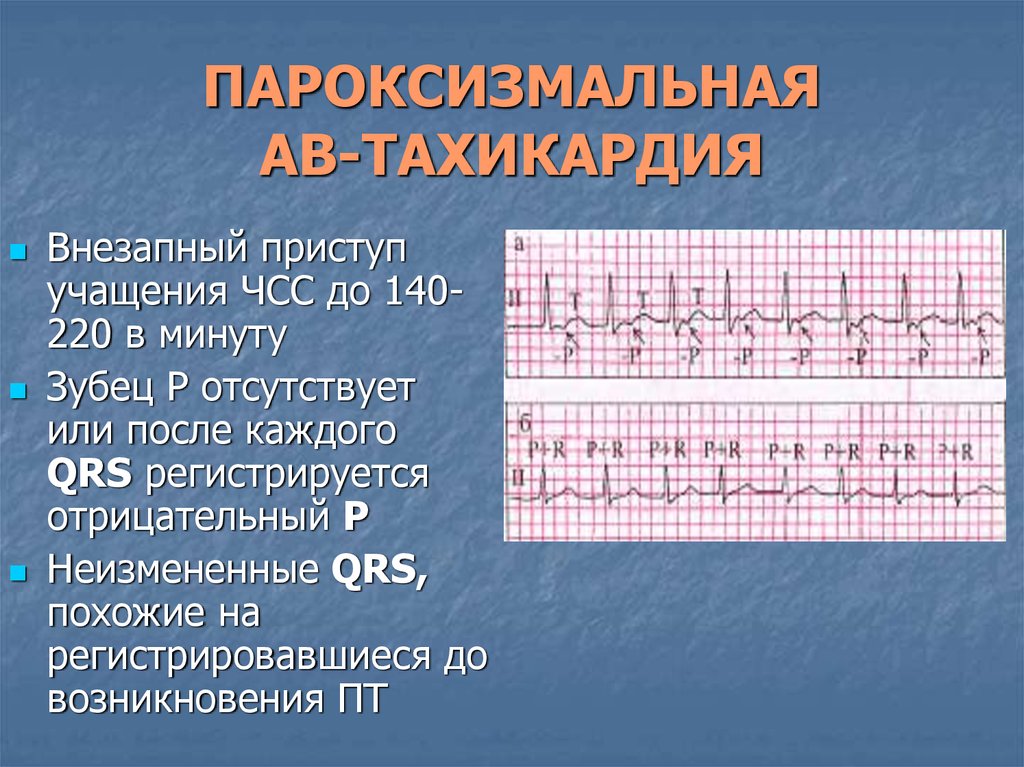
В зависимости от первопричин развития, среди пароксизмальных тахикардий выделяют:
- желудочковые пароксизмы – провоцируются нарушениями работы миокарда;
- наджелудочковые пароксизмы – чаще вызываются внесердечными патологиями.
Первопричины пароксизмальной тахикардии определяют форму пароксизма.
Что такое тахикардия?

В миокарде находится большая группа клеток, выполняющая роль водителей ритма. Они работают с частотой 60-80 в минуту. При усилении работы со стороны нервной системы дается сигнал, идущий далее по проводящим путям сердца.
Пейсмейкеры (водители) стимулируют кардиомиоциты на выполнение большей работы. Такое состояние может быть физиологическим, и через кратковременный промежуток времени функция сердца нормализуется. В норме сохраняется синусный ритм.
Под влиянием органической патологии такого не происходит. Уже в раннем возрасте появляется аритмия, основной признак которой – тахикардия у ребенка.
Неотложная помощь при тахикардии
Если у ребенка внезапно появились жалобы, заставляющие вас подозревать у него приступ тахикардии (её несложно определить, приложив руку к груди малыша или нащупав сонную артерию), и вы не видите очевидной причины, вызвавшей её (к примеру, пробежка, испуг, пеленание и так далее), первое, что вам следует сделать – это вызвать скорую помощь.
Пока вы ждете прибытия бригады, есть несколько способов, которые помогут вам облегчить состояние малыша. Они хороши тем, что: во-первых, не требуют особых навыков, а во-вторых, безвредны даже в том случае, если вы ошиблись с диагнозом.
Первое, что следует сделать — это постараться успокоить малыша, ведь возбуждение само по себе способно усугублять тахикардию. Обеспечьте приток свежего воздуха – например, откройте форточку.
Затем примените один из этих приемов или каждый из них последовательно.
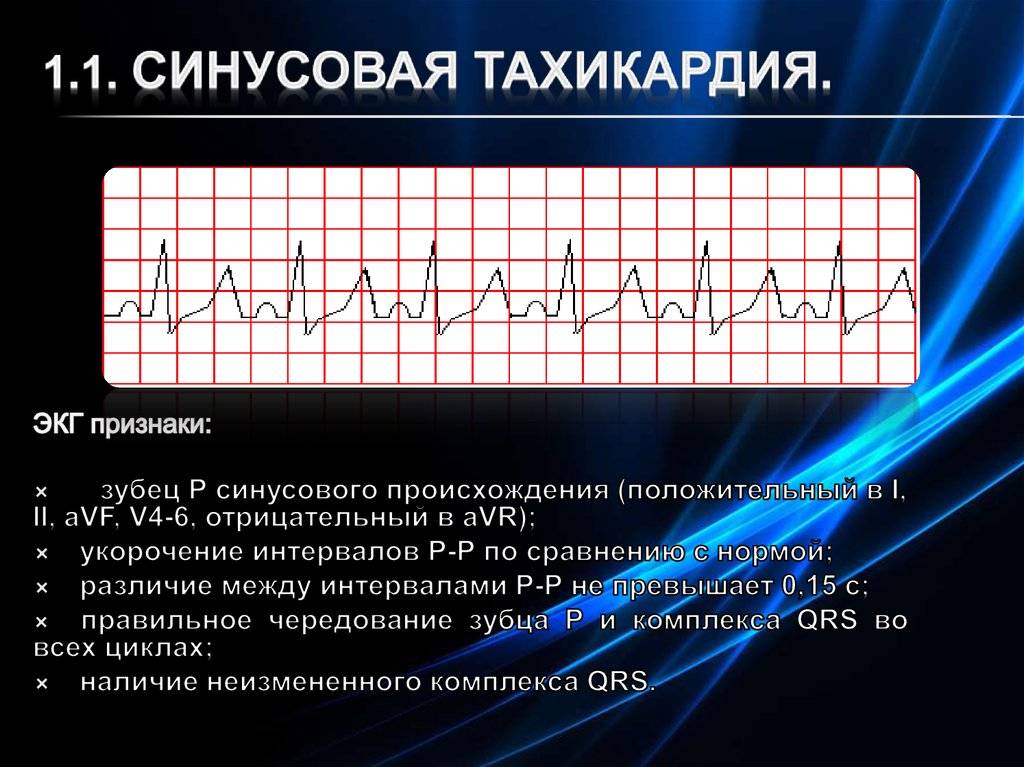
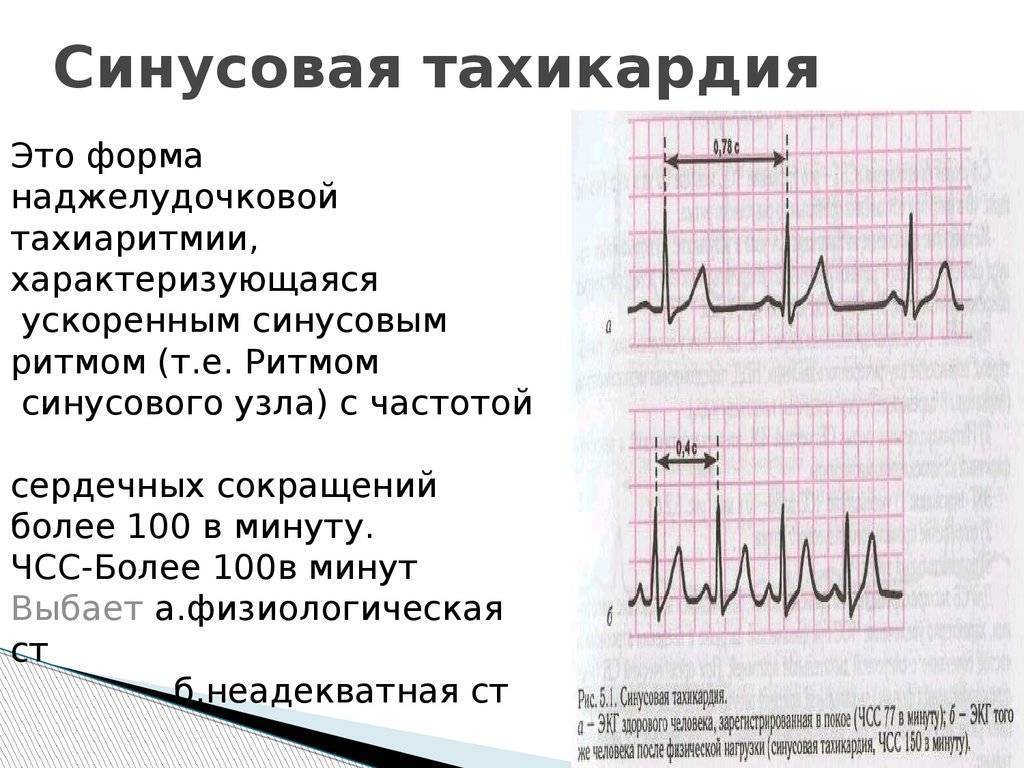
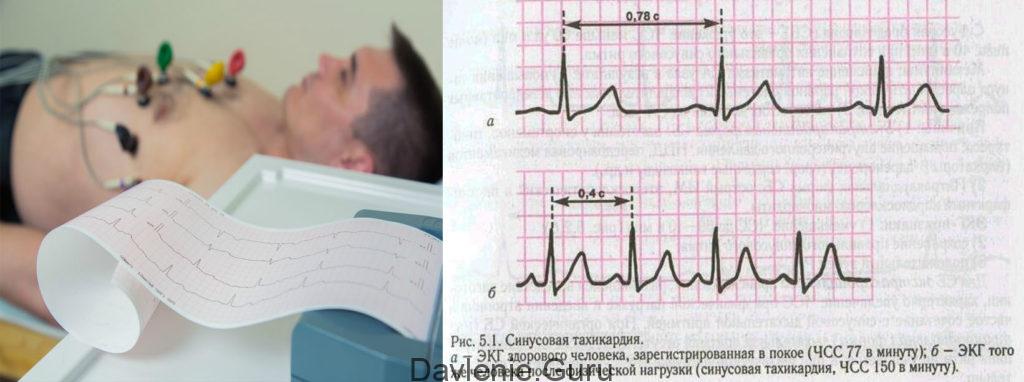
Что такое синусовая тахикардия?
Тахикардией называется сердцебиение, ускоренное более чем на 20 ударов в минуту по сравнению с нормативным показателем. Считается, что это нарушение возникает только во взрослом возрасте. Однако дети младшего возраста (в том числе новорожденные) и подростки страдают им не реже.
| Возраст | Норма, ударов в минуту | Границы нормы, ударов в минуту |
| Новорожденные | 140 | 110-170 |
| 1-12 месяцев | 132 | 102-162 |
| 1-2 года | 124 | 94-154 |
| 2-4 года | 115 | 90-140 |
| 4-6 лет | 106 | 86-126 |
| 6-8 лет | 98 | 78-118 |
| 8-10 лет | 88 | 68-108 |
| 10-14 лет | 80 | 60-100 |
По каким причинам возникает учащение пульса? Существует 2 вида тахикардии: синусовая и пароксизмальная. Синусовая тахикардия у детей делится на:
- Физиологическую. Она возникает при стрессе, изменении положения тела, тревоге, после приема пищи и питья, при недостатке кислорода. В подростковом возрасте учащение пульса возникает по причине переходного возраста, когда происходит активный рост организма. Большие нагрузки в школе, недосыпание и гормональные изменения вызывают ускорение сердечного ритма.
- Патологическую. Причинами ее возникновения являются: гипертермия, интоксикация организма, гипогликемия, анемия, расстройства эндокринной системы.
- Кардиальную. Она появляется при органическом поражении сердца и сохраняется даже в состоянии покоя, независимо от внешних условий. Это нарушение характерно для миокардита, эндокардита, перикардита, ИБС, инфаркта миокарда и прочих заболеваний.
Пароксизмальная тахикардия присуща детям младшего школьного возраста и часто диагностируется в возрасте 7 лет. Ей свойственно внезапное появление и исчезновение. Возникает пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта, вегето-сосудистой дистонии, неврозах, органических поражениях сердца.
Как понять, что грудного ребенка 1 года жизни мучает синусовая тахикардия:
- учащается дыхание;
- малыш плачет и беспокоится или, наоборот, становится вялым, сонливым;
- отказ от груди или бутылочки.
У дошкольников
Если тахикардия периодически появляется до 3-5 лет, это считается вариантом нормы. У детей в этом возрасте причиной аритмии, как правило, является ускоренный метаболизм или нехватка кислорода.
Когда тахикардия не проходит в 10 лет и старше – это серьезный повод обратиться за консультацией к кардиологу. В 9-11 лет детям свойственно появление аритмии при физических нагрузках, например, на уроках физкультуры. Девочки подвержены ей в большей степени, при этом наблюдается умеренное нарушение ритма.
В 14-16 лет происходит быстрый рост миокарда, который приводит к его гипертрофии. На этом фоне и возникает учащение пульса. По мере взросления подростка сосуды адаптируются к новым условиям, и учащенный пульс проходит. Нарушения работы сердца в этом возрасте может спровоцировать неправильный образ жизни, раннее курение и употребление алкоголя.
Учащение сердцебиения у ребёнка – это нормальное явление при наличии физических нагрузок, избыточных эмоций и заболеваний, сопровождающихся повышением температуры тела. Работа сердца возвращается к прежнему ритму по истечении некоторого времени в спокойном состоянии. Если температура тела высокая, то умеренная синусовая тахикардия сохраняется до момента понижения температуры.
Тахикардия у детей разного возраста имеет разные причины. У новорожденных диагностируется тахикардия при ударах от 170 раз в минуту, которая продолжается более 10 секунд. Её причинами может быть:
- сердечная недостаточность;
- низкое содержание глюкозы в крови;
- малокровие;
- нарушение работы центральной нервной системы;
- физиологические причины, вызванные любым дискомфортом.

Тахикардия у подростков связана с другими причинами:
- избыточная физическая нагрузка;
- эмоциональное напряжение;
- возрастная физиология;
- нарушения в эндокринной системе;
- нарушения в работе сердца и сосудов;
- анемия.
Симптомы тахикардии представлены:
- учащённым сердцебиением;
- темнотой в глазах;
- головокружением;
- одышкой;
- недомоганием и слабостью в теле.
Эти же признаки обнаруживаются, когда имеет место пароксизмальная синусовая тахикардия у детей. Для неё показательны внезапные приступы учащённого сердечного ритма.
На вопрос: опасна ли синусовая тахикардия, врач ответит отрицательно. Поскольку угрозы жизни не представляет.
Лечение и прогноз
При внезапных приступах тахикардии ребенка нужно вынести на свежий воздух, снять с него тесную одежду, а на лоб положить влажный платок, после чего вызвать врача. Если патологии нет, и к ускорению кардиоритма приводят гормональные перестройки, стрессы, для лечения тахикардии у детей кардиолог назначит медикаментозную терапию (бета-адреноблокаторы, сердечные гликозиды, антагонисты кальция, успокоительные препараты). Вспомогательные мероприятия: лечебная физкультура, вальгусные приемы. Для облегчения состояния рекомендуют диету, при которой нежелательно употреблять шоколад, чай, острое, соленое.
Дети, которые соблюдают рекомендации врача, как правило, возвращаются к прежней жизни и активности. В редких случаях, когда болезнь развивается из-за других серьезных патологий, которые не поддаются консервативному лечению, назначают операцию.
Популярные вопросы
Как часто нужно водить ребенка с таким диагнозом к кардиологу?
Если в анамнезе была тахикардия, посещать доктора стоит раз в полгода. Во время каждого приема рекомендуют проходить ЭКГ.
Что можно и нельзя делать ребенку с тахикардией?
При таком диагнозе нежелательно волноваться, неправильно питаться и набирать вес, нужно полноценно отдыхать. В то же время нужно обеспечить умеренные физические нагрузки, по показаниям принимать седативные препараты и витаминные комплексы.
Как нужно поступать при судорогах?
Если у ребёнка начались судороги, не стоит пытаться прекращать их самостоятельно и, тем более, удерживать конечности больного. Прекращение судорожного состояния в таких случаях, обычно, наступает самопроизвольно, спустя три-пять минут. Чаще всего судорожный синдром сопровождает заболевания с высокой температурой тела. При эпилептическом статусе (в данном случае судорожные приступы длятся постоянно и продолжаются от 10 до 15 минут) врачебная помощь требуется незамедлительно.
Главное — чтобы ребёнок лежал на ровной поверхности, а место было безопасным, и он не получил травму при возобновлении судорожного состояния. Предметов, имеющих острые края, избегайте или вообще уберите их из комнаты. Нужно снять с ребёнка одежду, стесняющую движения, и расстегнуть воротник, и повернуть набок, чтобы запавший язык не спровоцировал удушье. Под голову надо положить какой-нибудь мягкий или плоский предмет. Находиться с ребёнком следует постоянно, до момента прибытия бригады «Скорой».
Как оказывают первую помощь в случае удушья у детей?
Признаки попадания инородного тела в дыхательные пути:
- ребёнок внезапно начинает задыхаться, но не может крикнуть;
- малыш хрипит, у него появляются свистящие шумы;
- все попытки откашляться оказываются безрезультатными;
- если удушье продолжается, лицо пострадавшего быстро синеет.
Маленького ребёнка уложите себе на ладонь так, чтобы его лицо было обращено книзу, а грудь находилась в области ладони. Двумя пальцами (большой и указательный) аккуратно сделайте обхват нижней челюсти
Далее надо сесть и, осторожно оперевшись рукой с малышом об колено или поверхность своего бедра, опустить его голову вниз. Поскольку одна рука остаётся свободной, ею следует резко ударить ребёнка в межлопаточный промежуток на спине
Количество ударов – 4.
После этого ребёнка надо переложить на другую ладонь — так, чтобы его лицо было обращено вверх, а рука опиралась об колено или бедро. Голова пострадавшего должна находиться под наклоном. Выберите точку на грудной клетке, расположенную ниже уровня сосков. Далее нужно надавить на это место с помощью пальцев. Длительность надавливания — 5 секунд, количество — 4 раза.
После проведения этой манипуляции снова уложите ребёнка на другую ладонь и ударьте его по спине 4 раза.
Если от удушья пострадал ребёнок от года и старше, технику следует выполнять так: с резкими толчками в верхней части живота и чередованием приёмов в виде ударов по спине (4) и надавливаний на грудную клетку (тоже 4) до того, как удастся вытолкнуть инородное тело наружу.
При потере сознания главное — чтобы спина пострадавшего находилась в прямом положении. Поддержите его шею и голову и уложите на пол так, чтобы лицо ребёнке было обращено вверх. Обнажив грудь пациента, аккуратно откройте ему рот с помощью большого и указательного пальцев, затем надавите на язык, чтобы понять, есть ли в дыхательных путях инородное тело. Иногда его удаётся увидеть и извлечь в зависимости от того, куда оно попало. Тем не менее, даже если после извлечения инородного предмета ребёнок чувствует себя хорошо, надо обязательно проконсультироваться с врачом.
Диагностика при тахикардии у детей
Итак, вы заподозрили или выявили самостоятельно тахикардию у своего малыша. Каковы дальнейшие действия?
В таком случае вам строго необходимо обратиться к врачу-педиатру. Его задача будет состоять в выявлении тахикардии и в поиске её причины. Вся сложность в таком случае состоит в том, что если это окажется пароксизмальная тахикардия, ее повторный приступ может и не случиться в момент вашего общения с врачом.
К каким же методам обычно прибегает педиатр или детский кардиолог?
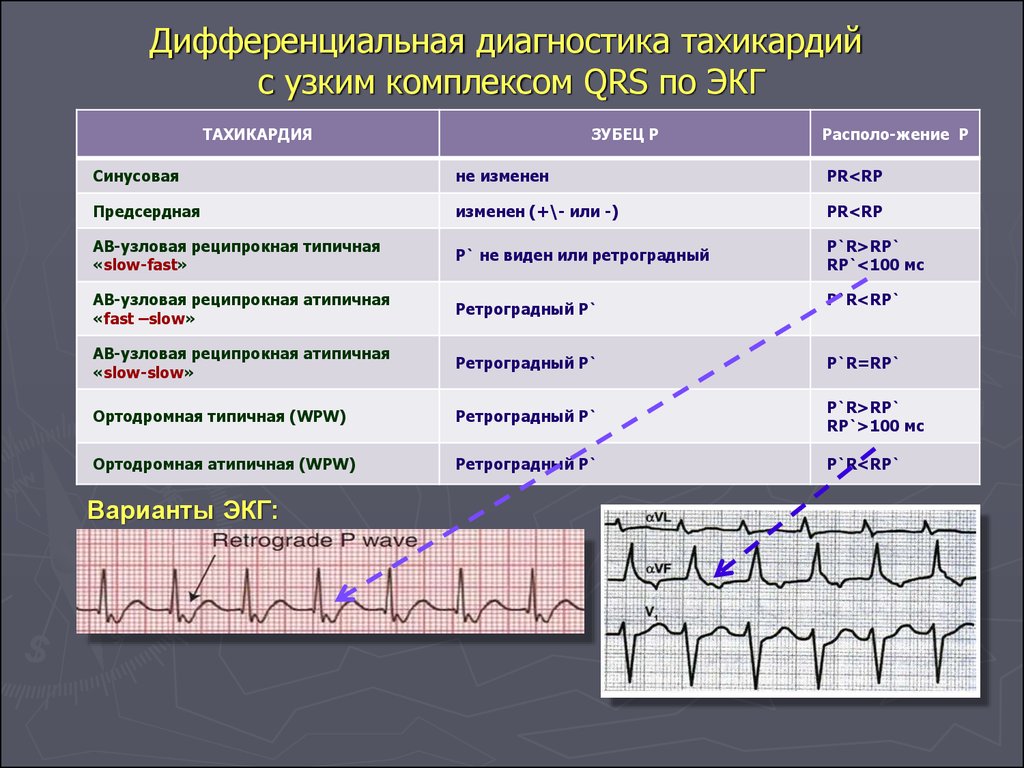
- В первую очередь, это ЭКГ (электрокардиография). Иногда уже этого исследования достаточно, чтобы определить тип тахикардии и подобраться ближе к ее причине, увидев на пленке, к примеру, признаки сердечной недостаточности.
- Суточное (или Холтеровское) мониторирование ЭКГ – незаменимый способ для обнаружения и изучения пароксизмальной тахикардии у ребенка. Для этого исследования к коже малыша прикрепляют специальные электроды и выдают компактный аппарат в удобной сумочке, который осуществляет непрерывную регистрацию электрической активности сердца (то есть постоянно записывает ЭКГ) в течение суток. Иногда для выявления пароксизма требуется больше, чем одни сутки. Прибор зарегистрирует любые нарушения ритма, которые могут возникнуть у малыша.
- Эхо-КГ (или УЗИ сердца). С помощью этого метода врач оценивает строение сердца и может увидеть нарушение структуры миокарда (сердечной мышцы), клапанов сердца и его крупных сосудов. Таким образом, можно увидеть врожденные или приобретенные пороки сердечка, оценить объем камер сердца, толщину его стенок и сократительную функцию.
- Общий анализ крови, который сможет выявить анемию как одну из возможных причин тахикардии.
- Биохимический анализ крови с обязательной оценкой электролитного состава крови (содержание калия, натрия, кальция и магния), уровня глюкозы.
- Анализ крови на содержание гормонов щитовидной железы.
- Электроэнцефалография.
- МРТ сердца (применяется довольно редко).
- ЭФИ – электрофизиологическое исследование сердца, которое позволяет детально изучить его электрическую активность и найти эктопический генератор импульсов при пароксизмальной тахикардии.
Диагностика детской тахикардии
В ряде случаев тахиаритмии у детей протекают бессимптомно, а выявляют такие состояния во время диспансерного обследования.
Для уточнения диагноза используются следующие методы:
- ЭКГ предоставляет возможность получить данные о ритмичности кардио сокращений даже у новорождённых, поэтому электрокардиограмма считается первичным и самым доступным методом исследования;
- суточный мониторинг (холтер) также пригоден для применения в любом возрасте, этот метод позволяет получить более информативные данные о работе сердца на протяжении 20 – 24 часов;
- Эхо КГ – процедура, позволяющая определять наличие тахикардии синусового типа, потенциально опасной сердечной патологии;
- электрофизиологическое исследование предоставляет возможность определять механизм возникновения патологии;
- электроэнцефалограмма проводится, если необходимо исключить такие диагнозы, как заболевания ЦНС и кроветворные патологии.
Правильное и своевременное диагностирование болезни – залог исключения сердечно-сосудистых проблем в будущем.
Нормы пульса у детей по возрасту
На состояние пульса оказывают влияние многие факторы, воздействующие на организм ребенка. Основным из них является возраст.
Для того чтобы родители могли заметить развитие тахикардии сердца, важно, чтобы они знали, каковы показатели нормы пульса в зависимости от возраста:
- до 12-ти месяцев частота сердечных сокращений в среднем составляет 140 ударов в минуту: до первого месяца этот показатель может составлять 110–170 ударов в минуту, а от месяца до года – 100–160 (в среднем 132);
- в один год и до двух лет пульс замедляется до 124–132 ударов за одну минуту, до четырех лет – снижается до 115 ударов;
- в пять лет среднее значение пульса составляет до 106–110 ударов за одну минуту;
- в шесть лет показатели частоты сокращений сердца снижаются до 98–106 ударов за минуту;
- в семь лет пульс замедляется до 98–102 ударов в минуту, а его среднее значение приближается к 100;
- в восемь лет частота сокращений приближается к 88–98 ударам за минуту и в среднем составляет около 93;
- в десять лет и до 14-летнего возраста показатель пульса колеблется от 75 до 88 ударов в минуту и составляет в среднем 80;
- в подростковом возрасте – к 14–15 годам показатели пульса приближаются к значениям измерений частоты сокращений сердца взрослого и составляют около 70–75 ударов за минуту.
Приведенные показатели являются усредненными и не всегда указывают на патологическую тахикардию. Значения измерений могут зависеть от роста и веса ребенка, состояния его нервной системы в то или иное время суток и других параметров. Именно поэтому частота пульса должна измеряться в спокойном состоянии и примерно в одно и то же время. В таком случае патологическая тахикардия сердца может фиксироваться даже при помощи обычного подсчета, выполненного в домашних условиях. Например, пароксизмальная тахикардия характеризуется значительным увеличением количества сердечных сокращений.
Лечение тахикардии у детей и подростков
Если приступ учащённого сердцебиения сопровождается выраженной симптоматикой, перед приездом скорой помощи необходимо предпринять меры, которые позволят облегчить состояние ребёнка:
- произвести лёгкий массаж в области брюшины;
- вызвать у больного рвотный эффект;
- попробовать оказать небольшое давление на глазные яблоки.
Такая первая неотложная домашняя помощь обычно купирует у детей приступ синусовой или пароксизмальной тахикардии. Если же симптомы учащённого сердцебиения наблюдаются у новорождённого, необходимо обеспечить доступ к малышу свежего воздуха, а на область лба положить охлаждённое полотенце. До приезда врача такие несложные процедуры позволяют уменьшить симптоматику аритмии.
Детям старшего возраста допускается дать несколько капель «Корвалола» или «Валокардина».
Медикаментозное лечение при детской тахикардии назначает только кардиолог на основании проведения диагностических процедур, позволяющих определить степень патологии и причину её возникновения.
При тахикардии II степени терапия приступов заключается в приёме успокоительных медпрепаратов, лекарств, содержащих валериану, БАДов и витаминных комплексов.
Наличие сердечно-сосудистых проблем – основание для назначения сердечных гликозидов, при диагностировании анемии в схему лечения включают железистые препараты.
Обычно патологическая аритмия исчезает после курсового лечения заболевания, вызвавшего сбои в сердечном ритме. В частности, высокая температура при простудных заболеваниях является причиной длительного учащённого сердцебиения, и спад температуры автоматически приводит в норму и ЧСС.
Детям старше семи лет при диагностировании синусовой тахикардии, спровоцированной неврогенными факторами, назначают седативные медпрепараты («Седуксен», «Люминал»). Для меньшей возрастной группы наиболее подходящими будут гомеопатические препараты.
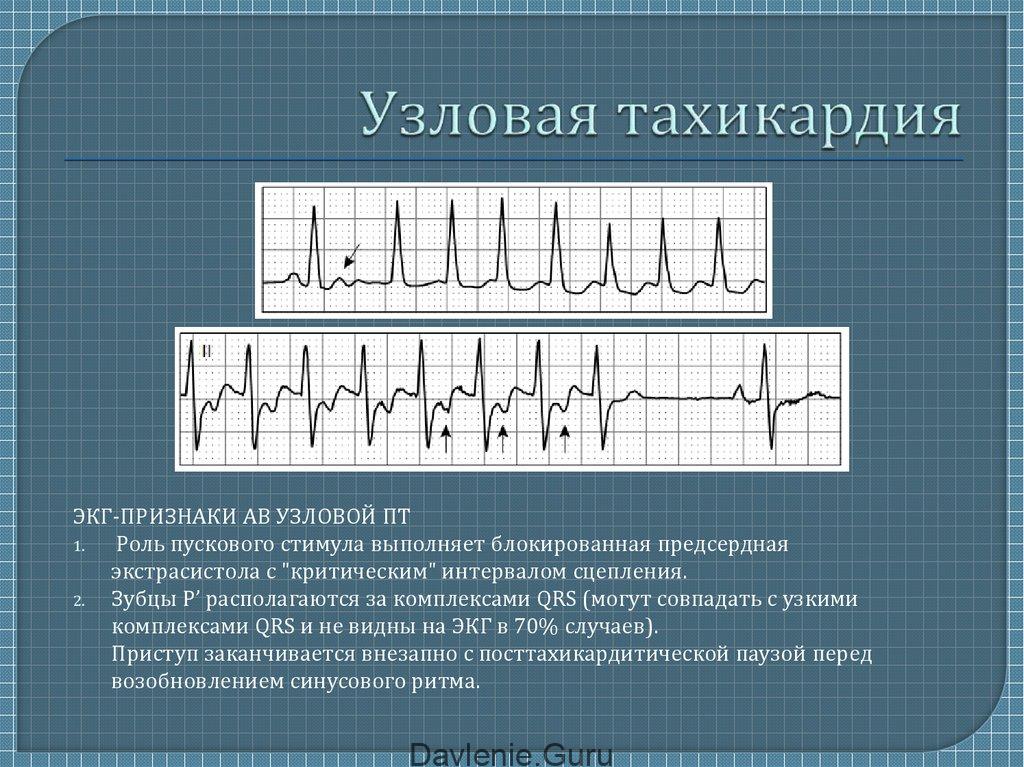
Наджелудочковая тахикардия у новорожденных детей
Приступ заболевания начинается, как правило, внезапно. Кроха испытывает ощущение аномально сильного биения сердечка. При этом возникает чувство нехватки воздуха, развивается головокружение.
Тут стоит обратить внимание на тот факт, что груднички в силу известных особенностей не в состоянии пожаловаться на сердечный дискомфорт. Это говорит о том, что родителям следует всегда очень внимательно отслеживать состояние малютки и при первых же тревожных симптомах обращаться за помощью к докторам
К признакам, которые могут указывать на тахикардию у новорожденного относится слабость в теле, повышенное отделение пота и бледность покровов кожи. При возникновении рассматриваемого патологического состояния отмечаются также тошнота и полиурия.
Биения сердца учащаются настолько, что подсчитать их частоту не удается. Если при этом провести аускультацию (прослушивание), то можно услышать, что тоны сердца приобрели хлопающий характер. А если посмотреть на шею малыша, можно заметить набухание вен.
При затянувшемся приступе появляются симптомы сердечной недостаточности в виде понижения давления, уменьшения диуреза и развития одышки.
ПРОФИЛАКТИКА ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
- Знание семейного анамнеза. Если были внезапные смерти в семье (особенно у родственников первой-второй линии в молодом возрасте), то обратитесь к кардиологу для выявления риска развития ПЖТ.
- Профилактика развития сердечно-сосудистых заболеваний (инфаркт, кардиомиопатия): контроль артериального давления, отказ от курения, профилактика и лечение вирусных заболеваний
- Здоровый образ жизни (отказ от курения, алкоголя)
- Прием антиаритмических средств и установка имплантируемых кардиовертеров-дефибрилляторов
Пациенты с этой патологией наблюдаются и лечатся у кардиологов-аритмологов и кардиохирургов. Все эти услуги доступны в нашей клинике «Новая больница».
Причины
Разделяют физиологическую и патологическую (кардиальную, экстракардиальную) синусовую тахикардию.
Физиологическая и патологическая экстракардиальная тахикардия возникает как реакция сердца на внесердечные раздражители.
Причины физиологической тахикардии:
- физические, психоэмоциональные нагрузки;
- страх;
- повышение температуры среды, в которой пребывает человек;
- обильный прием пищи, питья;
- нехватка кислорода в помещении;
- высотная гипоксия, вызываемая кислородным голоданием по причине низкого парциального давления кислорода в воздухе.
При физиологической тахикардии ритм восстанавливается через 3–5 минут после воздействия такого фактора.Экстракардиальную патологическую тахикардию провоцируют внутренние факторы — повышение температуры тела, падение уровня глюкозы, кислорода в крови при анемии, болезнях легких, тиреотоксикоз, феохромоцитома (опухолевое заболевание), прием и передозировка некоторых лекарственных средств.

Такая тахикардия протекает по умеренному типу в покое и характеризуется сильным учащением сердцебиения при обычных физических и психоэмоциональных нагрузках. Расстройством обычно страдают девочки в возрасте 7–12 лет.
Кардиальная синусовая тахикардия связана с заболеваниями сердца — воспалительными (перикардит сердца, миокардит у детей, эндокардит), ишемически-некротическими (инфаркт миокарда, ишемическая болезнь), дегенеративными, дистрофическо-склеротическими процессами в органе. Также возникает при недостатке или переизбытке калия, пониженном содержании магния.
Обычными причинами тахикардии в школьном возрасте являются:
- переживания;
- физические нагрузки;
- половое созревание и связанные с этим изменения в организме;
- железодефицитная анемия.
Вызвать учащенное сердцебиение у грудничка может пеленание, перегрев, сильный плач.
Узнайте больше о детской тахикардии из видео:
Лечение дискинезии желчевыводящих путей
Как лечить дискинезию желчевыводящих путей у взрослых и детей? Гастроэнтерологи (педиатры) центра «МедПросвет» используют комбинацию медикаментозных средств и коррекции питания. Изменение рациона в сочетании с подбором лекарств способствует стабилизации моторной функции желчевыводящих проток. Наши врачи назначают препараты в зависимости от особенностей клинической ситуации конкретного пациента.
Лекарства
Лечение дискинезии желчевыводящих путей препаратами у взрослых и детей направлено на устранение гипер- или гипофункции гладких мышечных волокон, которые располагаются вокруг желчевыводящих проток. Это минимизирует выраженность клинической симптоматики.
Для снижения тонуса мускулатуры используются спазмолитики. При гипотонии назначаются прокинетики, желчегонные средства.
Поскольку ДЖВП является вторичной патологией, для ее устранения нужно выявить и ликвидировать первичное заболевание. Если причиной проблемы является гастрит или язва, тогда проводится терапия с применением антацидов, ингибиторов протонной помпы и т.д.. Если дискинезия является следствием гормональных расстройств, пациенту назначается заместительная терапия для стабилизации концентрации этих биоактивных веществ в крови. Возникновение ДЖВП на фоне бактериальных заболеваний (холецистит, аппендицит, перитонит) требует обязательного использования антибактериальных средств. В такой ситуации сначала нужно устранить жизненно опасную патологию, а уже потом стараться восстановить функцию желчевыводящих проток.
Диета при ДЖВП
Лечение холецистита и дискинезии желчевыводящих путей невозможно без соблюдения диеты. Пациентам с ДЖВП назначается диетический стол №5 по Певзнеру. Его суть заключается в минимизации функциональной нагрузки на ЖКТ с целью стабилизации работы желчевыводящих путей и других органов пищеварения.
Принципы лечебной диеты:
кушать часто, но дробными порциями. Оптимальным является 5-6-ти кратный прием пищи. Чем меньше еды попадает за 1 раз в ЖКТ, тем легче ее переварить;
употреблять достаточное количество воды (до 2 л в сутки)
С осторожностью этот пункт нужно выполнять пациентам, страдающим от сердечной и почечной патологии. Предварительно стоит проконсультироваться с врачом;
отказ от жареного и жирного
Предпочтение стоит отдавать тушенным и вареным блюдам;
уменьшение в рационе острой пищи, консервантов, маринадов. В ежедневном меню нужно увеличивать количество овощей и фруктов, кисломолочных продуктов, хлебобулочных изделий из отрубей.
Соблюдение только диеты помогает 20-30% пациентов минимизировать дискомфортные ощущения во время очередного приступа.