Болезни
Если причина болей — воспалительные процессы в суставах, игнорировать такие жалобы никак нельзя. Огромное количество болезней, как инфекционных, сосудистых, неврологических, так и опорно-двигательных способны вызывать такой малоприятный симптом. Эти недуги могут быть и врожденными, и приобретенными.
Если с врожденными все более понятно, поскольку родители знают, с чем имеют дело, и догадываются, чем могут быть вызваны боли, то с приобретенными все сложнее. Причиной болезненных изменений в мышцах, суставах и костях ног могут быть:
сколиоз;
плоскостопие и вальгусная деформация стоп;
болезнь Шляттера;
дефицит кальция и фосфора;
сахарный диабет;
пороки сердца и сосудов с недостаточным кровоснабжением нижних конечностей;
лейкемия;
варикоз;
инфекционные болезни;
нейроциркулярная дистония;
ревматизм или ревматоидный артрит;
хронические заболевания носоглотки (тонзиллит, аденоиды).
Если сустав стал красным, серым или бурым, это может говорить о системной инфекции, в больницу нужно отправляться незамедлительно. Если нет возможности доехать самим, следует вызвать «Скорую помощь».
А вот при боли в коленном суставе и ниже него, когда со стороны передней части чашечки время от времени простреливает, следует отнестись с пониманием — это, так называемая болезнь Шляттера. Происходит она по неизвестным пока медицине причинам, но особого риска для ребенка не представляет и в большинстве случаев проходит с возрастом. Чаще всего она регистрируется у детей, которые активно занимаются спортом.
Обзор
Простудные заболевания или ОРЗ (ОРВИ) — это большая группа острых инфекций дыхательных путей, которые имеют схожий механизм передачи и развития заболевания.
ОРЗ — аббревиатура от «острое респираторное заболевание» — может быть вызвано вирусами, бактериями и другими микроорганизмами, ОРВИ — острое респираторное вирусное заболевание. Так как на практике очень сложно определить, какой вид возбудителя вызвал симптомы простуды, обычно ставят диагноз ОРЗ (ОРВИ), а некоторые врачи, учитывая, что 90% всех простудных заболеваний вызваны вирусами, пишут просто ОРВИ.
Грипп тоже относится к респираторным (дыхательным) заболеваниям. Однако принято рассматривать его отдельно, как одно из самых тяжелых ОРВИ. В этой статье речь пойдет главным образом о легких простудных заболеваниях, про грипп можно почитать здесь. Кроме того, простудой на губах часто называют проявления простого герпеса. Об этом заболевании читайте подробнее в статье «Герпес на губах».
Симптомами простуды также сопровождаются кишечные инфекции, вызванные ротавирусом (чаще у детей) и норовирусом (у взрослых).
Простуда — очень распространенное заболевание, которое обычно не представляет серьезной угрозы здоровью и проходит самостоятельно в течение недели или двух. Однако на протяжение этого периода и за несколько дней до появления первых симптомов человек является источником инфекции для окружающих, поэтому во время болезни желательно оставаться дома.
Заразиться простудой можно:
- вдыхая мельчайшие капельки жидкости, которые содержат возбудителей инфекции — они попадают в воздух, когда больной человек чихает или кашляет;
- касаясь объектов, загрязненных выделениями, в том числе кожи больного человека, руками, а затем — своего лица, рта, носа или глаз.
Легче всего простуда распространяется среди людей, которые находятся в постоянном тесном контакте, например, в семье, в группе детей детского сада или школы. Чаще вспышки заболеваемости отмечаются в зимнее время года, хотя причины сезонности до конца не ясны.
Возбудителей простуды очень много, поэтому бывают случаи повторных заболеваний, когда вслед за первым ОРЗ следует другое, вызванное иной инфекцией и т. д. Наиболее частыми возбудителями ОРЗ (кроме гриппа) являются:
- аденовирусы, энтеровирусы, реовирусы, риновирусы, коронавирусы, вирусы герпеса, вирусы парагриппа, респераторно-синцитиальный вирус и другие;
- бактерии: стрептококки, стафилококки, менингококки, гемофильная палочка, легионеллы, пневмококки и др.
- хламидии, микоплазмы, а также группы вышеуказанных инфекционных агентов.
Симптомы ОРВИ
Инкубационный период ОРВИ, как правило, составляет 1-3 дня.
Обычно развитие заболевания начинается с насморка. В зависимости от того, какой участок дыхательных путей оказался наиболее подвержен инфекции (где сконцентрирован воспалительный процесс), ОРВИ может протекать в виде:
- ринита (поражается слизистая носа);
- фарингита (воспаляется слизистая оболочка глотки);
- ларингита (воспалительный процесс локализуется в гортани);
- трахеита (воспаляется слизистая трахеи).
Инфекция, как говорят, «спускается» по дыхательному пути. Чем ниже спустилась инфекция, тем тяжелее протекает заболевание. Через какое-то время после начала воспалительного процесса вирус попадает в кровь, вызывая симптомы интоксикации (озноб, головную боль, ломоту в спине и конечностях).
Обычно не позднее чем через 7 дней больной чувствует значительное улучшение состояния. Большинство больных выздоравливают в течение 10 дней.
Больной максимально заразен в первые 2-3 дня, в дальнейшем активность вируса снижается. Однако угроза заразить окружающих сохраняется до последнего дня болезни.
Основными симптомами ОРВИ являются:
Насморк
Насморк может проявляться в виде заложенности носа, чихания, выделения слизи из носа. Средняя продолжительность насморка при ОРВИ – 7 дней.
Боль в горле
Ещё один типичный симптом ОРВИ – боль в горле или болезненность при глотании. С острой болью в горле при правильном лечении (тепло, полоскания) удается справиться менее, чем за 3 дня.
Кашель
Кашель при ОРВИ сначала сухой. Переход к мокрому кашлю говорит о том, что больной пошёл на поправку.
Повышение температуры
При ОРВИ обычно наблюдается повышение температуры (в большинстве случаев незначительное – 37-37,5 или до 38° C; при гриппе температура может подниматься и выше).Повышенная температура, как правило, держится не дольше 3-х дней.
Как помочь в домашних условиях?
При физиологических болях достаточно слегка помассировать ступни утром, после пробуждения, это поможет наладить хорошее кровоснабжение нижних конечностей. Вечером, после всех активных игр для ног можно приготовить теплую ванночку с отваром ромашки или подорожника. После этого ступни следует опять же немного помассировать перед сном. Применения лекарственных средств такое состояние не требует, как и специальных навыков в искусстве массажа.
При некоторых ортопедических заболеваниях — ношение изготовленной по специальным размерам с учетом углов отклонения от нормы ортопедической обуви. Почти все эти процедуры родители вполне могут проводить ребенку в домашних условиях — и массаж, и ЛФК (после предварительного обучения у специалиста).
При воспалении суставов хорошо помогают нестероидные мази, а также средства с местным обезболивающим эффектом. Иногда с ними разрешено делать компрессы. При недостатке кальция и фосфора ребенку назначают соответствующие препараты с содержанием нужных веществ.
Лечение тревожного расстройства
В лечении тревожных расстройств применяют лекарственную терапию и метод рационального убеждения или их комбинирование. Психотерапия поддерживающей направленности поможет разобраться в факторах, оказывающих влияние на тревожное расстройство, а в конечном итоге – справиться с ними. Медитация и релаксация также могут стать причиной уменьшения тревожности. Для чрезмерно суетливых пациентов и людей с большим мышечным напряжением существуют абсолютно безопасных лекарственных препаратов, позволяющих справиться с данными симптомами и спать спокойно. От курения, употребления кофеина и алкоголя необходимо полностью отказаться: они усиливают тревогу. В случае, когда вы уже принимаете лекарственные средства от тревожных расстройств, обязательно консультируйтесь с врачом, когда появилась необходимость в употреблении других медикаментов или алкогольных напитков. В каждом конкретном случае план лечения является разным, индивидуальным. Поэтому лучше проконсультироваться у специалиста, чем потом пытаться перебороть необратимые последствия.
Тревожные расстройства как заболевание редко проходят, когда их пускают на самотек. Куда чаще они перерастают в нечто большее: в депрессию, тяжелую генерализованную форму заболевания, болезни внутренних органов, гипертонию, язвы и так далее.
Психотерапия – основа лечения тревожного расстройства. Благодаря данному методу лечения доктор, в первую очередь, узнает причины возникновения заболевания, а затем обучает пациента способам контроля над собой и своим необычным состоянием. Благодаря уникальным методикам чувствительность к факторам-провокаторам существенно снижается, у пациента появляется непреодолимое желание справиться с заболеванием. Именно это желание является необходимой составляющей успешного лечения.
Из медикаментов могут назначаться транквилизаторы, антидепрессанты и адреноблокаторы.
Адреноблокаторы позволяют справиться с симптомами по вегетативной части (артериальное давление, сердцебиение). Транквилизаторы снимают мышечное напряжение, нормализуют сон, а также существенно снижают чувство страха и тревоги. Однако медикаментозные препараты данной группы вызывают зависимость, поэтому их назначают, как правило, коротким курсом и только при острой необходимости
Также при приеме транквилизаторов требуется максимальная осторожность: употребление алкоголя вместе с этими медикаментами может привести к полной остановке дыхания. Их употребление не рекомендуется больным с профессией, требующей повышенного внимания.
При медикаментозном лечении чаще всего назначаются антидепрессанты. Они не вызывают зависимости, поэтому могут назначаться длительным курсом. Механизм действия препаратов данного профиля направлен на поступательный эффект: в течение нескольких дней либо даже недель эффективность лечения «разгоняется». Спустя некоторое время пациент ощущает значительное ослабление страха и тревоги. Также препарат помогает при вегетативных расстройствах, назначается при хронических болях.
При тревожных расстройствах необходимо обращаться к психологу.
Возможные причины – физиологические
Чаще всего на боль в ногах жалуются маленькие дети в возрасте 2-3-4-5 лет, чуть старше и подростки. И у тех, и у других появление дискомфорта обычно связано с самой естественной причиной — стремительным ростом костей, за которыми мышечный скелет и связки не всегда «успевают».
Это связано с тем, что до 6-7 лет в организме ребенка недостаточно эластичных волокон. Особенность детского организма в том, что стопы и икры растут быстрее остальных частей конечности. Понятно, что им требуется усиленное кровоснабжение. А оно может быть только днем, когда ребенок бегает, прыгает, играет, когда его мышцы работают. По ночам интенсивность циркуляции крови несколько замедляется, отсюда – появление болевых ощущений.
Такие физиологические боли не являются заболеванием, но родителям все-таки нужно следить за походкой и состоянием ребенка, чаще обращать внимание на время возникновение болей (ножки болят после сна или после длительного хождения, связаны ли боли с погодой и т. д
). Чаще всего физиологически обусловленные неприятные ощущения возникают по вечерам, после того, как ребенок целый день двигался. Они имеют характер ломоты, особенно сильно болят колени, голеностоп, ахиллово сухожилие.
Как определяется степень тяжести COVID-19
! Легкое течение
– температура < 38 °C, кашель, слабость, боли в горле;
– частота дыхания ≤ 22;
– сатурация ≥ 95%.
! Среднетяжелое течение
– температура > 38 °C
– частота дыхания > 22/мин
– одышка при физических нагрузках
– изменения при КТ/рентгенографии: объем поражения минимальный или средний (КТ 1-2)
– уровень С-реактивного белка в крови >10 мг/л
! Тяжелое течение
– частота дыхания > 30/мин
– сатурация ≤ 93%
– нестабильная гемодинамика: систолическое (верхнее) артериальное давление менее 90 мм рт.ст. или диастолическое (нижнее) давление менее 60 мм рт.ст.)
– объем поражения легких значительный или субтотальный (КТ 3-4)
– снижение уровня сознания, ажитация.
7. Как решается вопрос о проведении компьютерной томографии легких?
Необходимость такого обследования определяет врач. При этом должны учитываться возраст пациента, наличие сопутствующих хронических болезней, жалобы, объективное состояние и клиническая картина развития пневмонии (по итогам «прослушивания» легких, измерения сатурации, частоты дыхания и т.д.).
Методичка Минздрава рекомендует назначать КТ, если есть признаки среднетяжелой формы COVID-19 (см. выше «Справку «КП»). Порядок и сроки проведения КТ определяются возможностями региональной системы здравоохранения, говорится в документе.
8. При каких симптомах больного должны госпитализировать?
Согласно Рекомендациям Минздрава, если больному поставлен диагноз COVID-19 и он лечится дома, ему полагается госпитализация при сохранении температуры ≥ 38,5 °C в течение 3 дней.
Также должны госпитализировать пациентов в состоянии средней тяжести, у которых есть любые два из следующих показателей:
* сатурация < 95%;
* температура ≥ 38 °C;
* частота дыхания > 22;
* признаки пневмонии с распространенностью изменений в обоих легких более 25% (при наличии результатов КТ легких).
Кроме того, госпитализируются вне зависимости от тяжести ковида пациенты, относящиеся к группе риска, а именно:
* старше 65 лет;
* с сопутствующими заболеваниями и состояниями: артериальной гипертензией; хронической сердечной недостаточностью; онкологическими заболеваниями; гиперкоагуляцией; ДВС-синдромом; острым коронарным синдромом; сахарным диабетом; болезнью двигательного нейрона; циррозом печени; длительным приемом ГК и биологической терапии по поводу воспалительных заболеваний кишечника; ревматоидным артритом; пациенты, получающие гемодиализ или перитонеальный диализ; иммунодефицитными состояниями, в том числе с ВИЧ-инфекцией без антиретровирусной терапии; получающие химиотерапию);
* пациенты, проживающие в общежитии, многонаселенной квартире, с лицами старше 65 лет, с лицами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
9. В каком порядке госпитализируют больных с коронавирусом и можно ли выбрать больницу?
Госпитализация происходит по направлению участкового врача или врача “скорой”. Медик запрашивает по телефону наличие свободных мест в ближайших ковидных стационарах и принимает решение, куда направить больного. Права выбора у пациента в данном случае нет.
Человека с подозрением на коронавирус или подтвержденной covid-инфекцией должны везти в больницу на машине Скорой или специальным медицинским транспортом (если направление дает участковый).
10. Что делать, если нарушаются перечисленные правила?
Можно звонить на единую «горячую линию» по коронавирусу: 8-800-2000-112; на «горячие линии», работающие в каждом регионе.
В то же время, как показывает практика, один из наиболее действенных способов – обращение к своему страховому представителю по ОМС. Напомним, страховые компании, выдающие нам полисы ОМС, занимаются бесплатным консультированием и защитой прав пациентов. Сейчас работа страховых представителей «заточена» на помощь больным, столкнувшимся с проблемами при заражении коронавирусом, рассказали «КП» во Всероссийском союзе страховщиков. Звонить в свою страховую медицинскую организацию можно в любое время суток, телефон найдете на полисе или через поиск в Интернете по названию компании.
Причины ОРВИ
Как правило, ОРВИ проникает в организм вместе с вдыхаемым воздухом. Больной человек чихает и кашляет, рассеивая вокруг себя частицы слизи, содержащие вирус. И если мы оказываемся рядом и не предпринимаем простейших мер безопасности (например, не надеваем марлевую повязку), то рискуем заразиться.
В теплом, сухом, пыльном и неподвижном воздухе вирусы сохраняют свою активность в течение многих часов (в некоторых случаях – до нескольких суток). Поэтому возможен и бытовой способ заражения – через грязные руки. Само по себе нахождение возбудителя ОРВИ на коже не страшно, для того, чтобы вызвать болезнь, он должен попасть на слизистую оболочку, например, рта. Взрослый человек вряд ли будет облизывать руки, а вот малышам это свойственно. Дети и пальцы в рот кладут, и мир познают, пробуя окружающие их предметы на вкус. В результате дети до 3-х лет заболевают ОРВИ чаще других возрастных групп.
Факторами, также способствующими развитию ОРВИ, являются:
- ослабленный иммунитет;
- стрессы;
- значительные физические нагрузки;
- аллергические заболевания;
- курение;
- нарушение обменных процессов (ожирение, сахарный диабет).
Полезные советы
С раннего детства, когда ребенок начинает делать первые шаги, у него должна быть удобная и правильная обувь, которая фиксирует стопу. Лучше всего, если она имеет закрытые носы и небольшой каблук, а также жесткий задник.
При жалобах на боли в ногах ребенку нужно чаще ходить босиком — и дома, и на улице (если есть свой двор, дача, домик в деревне, где можно погулять по траве, камням, песку босыми ногами). Это способствует правильному формированию свода стопы и уменьшению болевых ощущений при физиологических причинах, при плоскостопии. До них вообще может не дойти, если ребенок с первых шагов приучен ходить босиком — у таких малышей жалоб на ноги обычно нет.
Носить ортопедическую обувь, если ее не назначил врач, нет никакого смысла. Если она изготовлена без учета индивидуальных особенностей стопы, то лечебной пользы от нее нет.
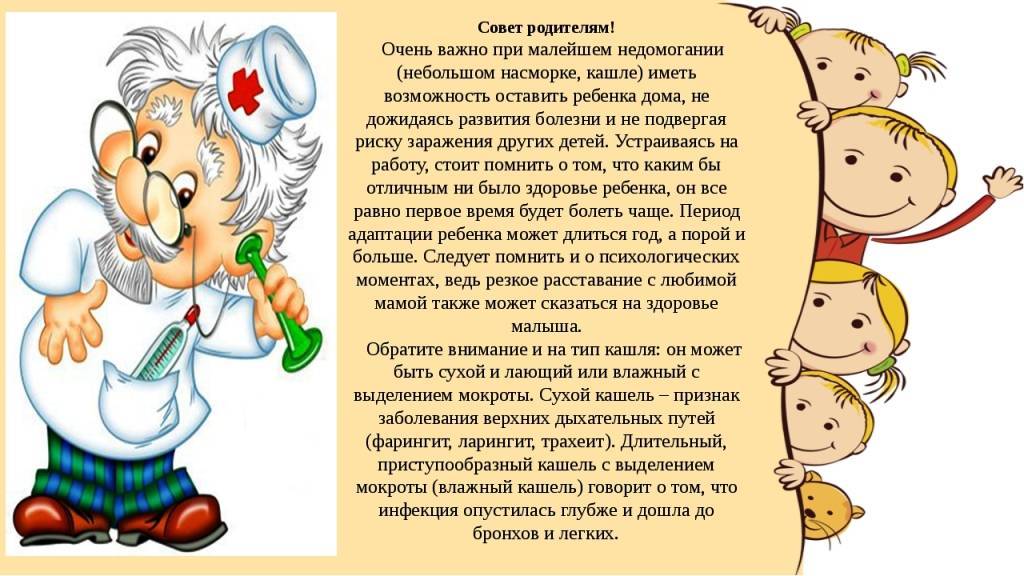
Следует вовремя делать все профилактические прививки, это защитит ребенка от инфекций, которые могут давать осложнения на ноги. Также нужно своевременно лечить грипп, ОРВИ и посещать стоматолога для проведения санации полости рта.
Не стоит пытаться помочь ребенку с болями в ногах народными средствами без консультации с врачом. Это может привести к потере драгоценного времени, которое нужно специалистам, чтобы вовремя прийти на помощь малышу при серьезных заболеваниях.
Подробнее о причинах болей в ногах и что делать, вы узнаете из следующего видео.
Болезнь ребенка — испытание не только для него, но и для родителей. Порой маленькое недомогание превращается в большую проблему. Если ребенок без видимой причины начал жаловаться на боли в ногах, тревога усиливается. Чем скорее найдутся причины патологии и начнется лечение, тем лучше. Боли в ногах порой являются следствием нормальных физиологических процессов, но иногда сигнализируют о необходимости срочного медицинского вмешательства.
Когда ребенок жалуется на боли в ногах, его обязательно необходимо показать опытному специалисту
Что такое Тревожное расстройство
Человека на протяжении всей жизни охватывают различные тревоги. Как правило, они представляют собой реакцию на стрессовые ситуации, происходящие в быту, на работе и так далее. Однако говорить о тревожном расстройстве как о заболевании можно лишь в случаях, когда систематическая тревога существенно влияет на качество жизни человека, заставляет его корректировать свой образ жизни.
Симптомы тревожных расстройств крайне своеобразны и зависят от типа заболевания. На сегодняшний день выделяют генерализованное расстройство и адаптивное расстройство, имеющее тревожное нарастание. Генерализованное тревожное расстройство характеризуется постоянной излишней тревогой, которая окутывает больного практически при любой ситуации, даже самой обыденной. В свою очередь, люди с адаптивным тревожным расстройством сложно приспосабливаются к стрессовым ситуациям. Постоянный страх, беспокойство, напряженность и тревога при данном заболевании могут оказать влияние на работу различных органов и систем: человек может быть подвержен учащенному сердцебиению, одышке, «нервному» желудку и так далее.
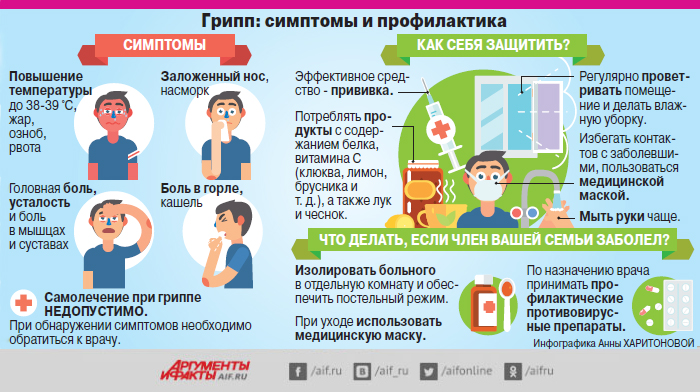
Симптомы простуды (ОРЗ, ОРВИ)
Симптомы ОРЗ или ОРВИ обычно развиваются в течение нескольких дней, а не внезапно. Основные из них:
- боль в горле или осиплость голоса;
- заложенность носа или выделения из носовых ходов;
- чиханье или кашель;
- общее плохое самочувствие.
Реже наблюдаются:
- повышение температуры тела, как правило, до 37-39 оС;
- головная боль;
- боль в ухе (выраженная боль в ухе может говорить о присоединении среднего отита);
- потеря обоняния и притупление вкуса;
- легкое раздражение глаз;
- ощущение давление в ушах и лице, как результат воспаления и отека.
Самое плохое самочувствие обычно характерно для 2-3 дня болезни, затем состояние начинает потихоньку улучшаться. У взрослых и детей старшего возраста симптомы простуды могут сохраняться на протяжение 7-10 дней или несколько дольше. Например, кашель может длиться до 2-3 недель.
Более длительным течением характеризуются простудные заболевания у детей до 5 лет — продолжительность болезни у них, в среднем, составляет 10-14 дней.
Простуда или грипп: как отличить?
Не всегда удается наверняка отличить обычное ОРВИ от гриппа, но существуют некоторые характерные признаки, по которым можно предположить природу простудного заболевания.
Симптомы гриппа начинаются остро, признаки болезни появляются в течение нескольких часов:
- головная боль, боль в мышцах, костях, глазных яблоках, сильная слабость, разбитость — признаки интоксикации;
- повышение температуры тела до 39оС и выше;
- саднение глубоко в горле, за грудиной, сухой кашель — проявления трахеита;
- насморк для гриппа не характерен вообще или появляется только на 2-3 день болезни.
Симптомы обычной простуды, как правило, начинаются постепенно, самочувствие ухудшается в течение 1-2 дней:
- первыми появляются насморк, чиханье, краснота и боль в горле, усиливающаяся при глотании, только на 2-3 день возможно появление кашля;
- температура редко поднимается до отметки 39оС и выше, обычно держится в пределах 37,5-38,5 оС или вовсе остается нормальной;
- общее состояние страдает в меньшей степени, чем при гриппе.
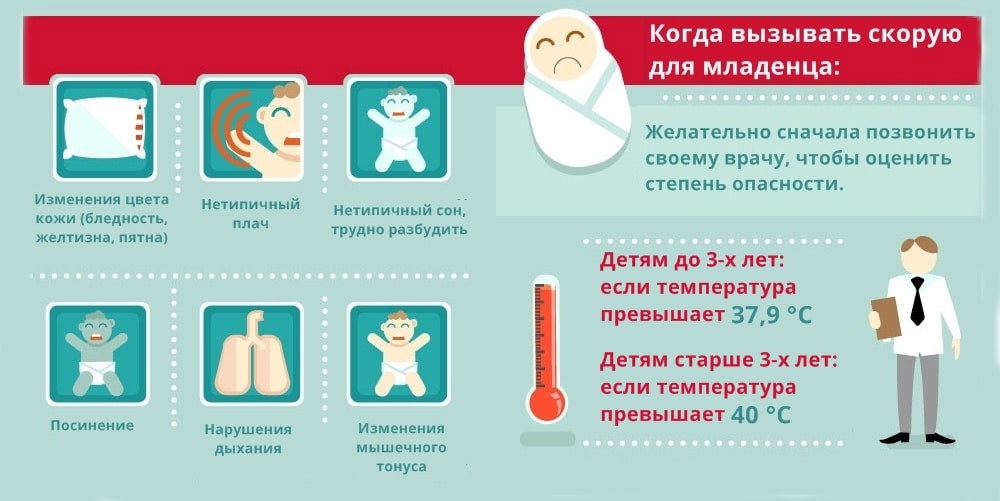
В каких случаях необходимо срочно вызывать врача?
- если возникают проблемы с дыханием, или если дыхание кажется необычным
- если появились проблемы с глотанием, особенно если у ребенка обильное слюнотечение, или слюна начала пузыриться
- если у ребенка стали жесткими напряженными мышцы шеи
- если поднялась температура выше 38С°
- если ребенок отказывается пить или пьет намного меньше, чем обычно
- если вы видите, что ребенок не может глотнуть, или каждый глоток дается ему с большим усилием
- если боль в горле очень сильная
- если ребенок стал настолько сонный, что его трудно разбудить или поддерживать в бодрствующем состоянии
- если помимо больного горла появилась сыпь, головная боль, боль в животе или рвота
Если же у ребенка ничего из этого перечня симптомов не проявляется, то, скорее всего, у него обычная простуда, и он будет в порядке через несколько дней (до 5-7 дней).
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров
Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.

Методы лечения ОРВИ
Если иммунитет не ослаблен, защитные силы организма в состоянии самостоятельно справиться с инфекцией. Большинство симптомов ОРВИ представляют собой как раз защитную реакцию организма на проникновение вируса.
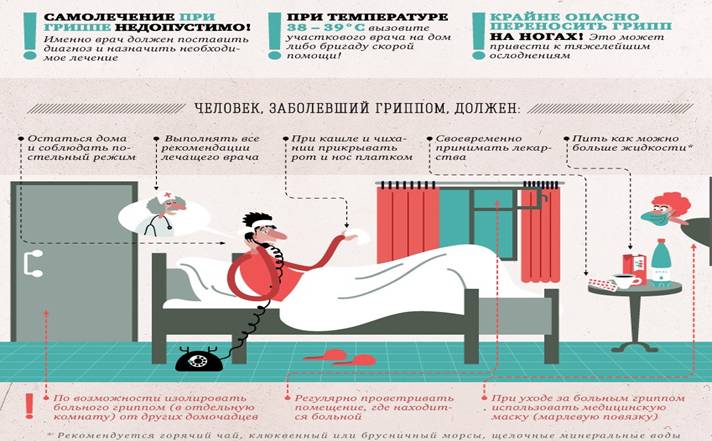
Борьбе организма с вирусом можно помочь, а можно помешать. В последнем случае возможны осложнения и длительное протекание болезни. Поэтому врачи не рекомендуют больным самостоятельно применять медицинские препараты. Применение лекарств должно быть целевым и оправданным, и потому курс медикаментозного лечения должен назначаться врачом.
Не повредят такие домашние средства как обильное питье, полоскание горла (при боли в горле), постельный режим. Помещение, где находится больной, должно часто проветриваться. При проветривании больного желательно переводить в другое помещение – организм должен оставаться в тепле.
Обязательно следует обратиться к врачу, если:
- симптомы ОРВИ сохраняются более 7 дней;
- на фоне других симптомов замечена одышка (затрудненность дыхания);
- имеются сильно выраженные симптомы – высокая температура, острая боль в горле, сильный кашель, сыпь и т.д.
- есть подозрения на осложнения. Типичными осложнениями ОРВИ являются синусит (воспаление придаточных пазух носа), острый бронхит (впоследствии может перейти в пневмонию), средний отит (воспаление среднего уха).
Консультация специалиста
Терапевты и педиатры «Семейного доктора» имеют большой опыт в диагностике и лечении ОРВИ. Вы можете обратиться в любую из поликлиник, а при высокой температуре – вызвать врача на дом.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
В каких случаях лучше сразу обращаться за медицинской помощью?
Жалобы на боль с утра или в течения дня – верный повод для консультации с педиатром или врачом общей медицинской практики. Возможно, маленькому пациенту порекомендуют сдать кровь на содержание кальция в организме. От этого химического элемента зависит рост и плотность костей. Также врачи могут посоветовать проверить концентрацию витамина D. Он отвечает за регуляцию кальциевого обмена и представлен в двух основных формах: холекальцифероле (витамин D3) и эргокальцифероле (витамин D2). Первую организм вырабатывает сам, а вторую получает из продуктов питания. Недостаток витамина D у быстрорастущих маленьких детей приводит к рахиту – болезни костной и нервной систем, вызванной нарушением обмена веществ.
Как правильно полоскать горло ребенку:
Полоскание горла – процедура, которую ребенок должен делать добровольно
Если он не умеет, физически не может или наотрез отказывается – не заставляйте, это бесполезно и может даже навредить.
Если ребенок уже в сознательном возрасте, и вы можете ему объяснить что делать, тогда приготовьте раствор для полоскания.
Очень важно: раствор должен быть НЕ горячим (не кипяток!) и не холодным. Вполне нормально чтобы он был чуть теплее комнатной температуры (35-40 градусов)
«Кипяток» ничего не дезинфицирует, он просто добавит к воспалению термический ожог! Помните, полоскать должно быть комфортно, а не больно. Задача полоскания – облегчить состояние горла. Как правило, уже после 2-3 полосканий боль в горле уменьшается а отек – спадает.
Для полоскания можно применять в принципе – любую жидкость, даже просто воду. Механизм действия крайне прост: микроорганизмы смываются с миндалин и горла, а значит – смывается токсин, который собственно вызывает воспаление и боль.
Что можно применить как раствор для полоскания: слабый (5%) раствор фурацилина (продается в аптеке), раствор люголя, отвар ромашки, отвар эвкалипта, отвар шалфея (тут – выбирайте то, что на вкус и запах ребенку понравится больше), очень слабый водный раствор йода (5 капель на стакан теплой воды). Так же как и в питье – не стоит полоскать жидкостями, содержащими растворенный сахар, он является «кормом» для микрофлоры. Чем сильнее боль в горле, тем «мягче» должен быть раствор.
Главный принцип полоскания – частота! Полоскать горло надо хотя-бы один раз в два часа, иначе весь процесс теряет смысл. Оптимально полоскать несколько раз с интервалом в 20 минут.
Не занимайтесь «самолечением». Красивые и спасающие от «всего на свете» лекарства из рекламы в милых баночках (с «мишками и зайками») – не лучшее решение, если не ясен диагноз. Лекарственные препараты ребенку должен назначать врач. Особенно – антибиотики.
Обратиться к врачу по поводу больного горла у ребенка – это не каприз а необходимость. Мы всегда рады помочь. Чем быстрее ваш ребенок получит правильное лечение, тем меньше вероятность осложнений.