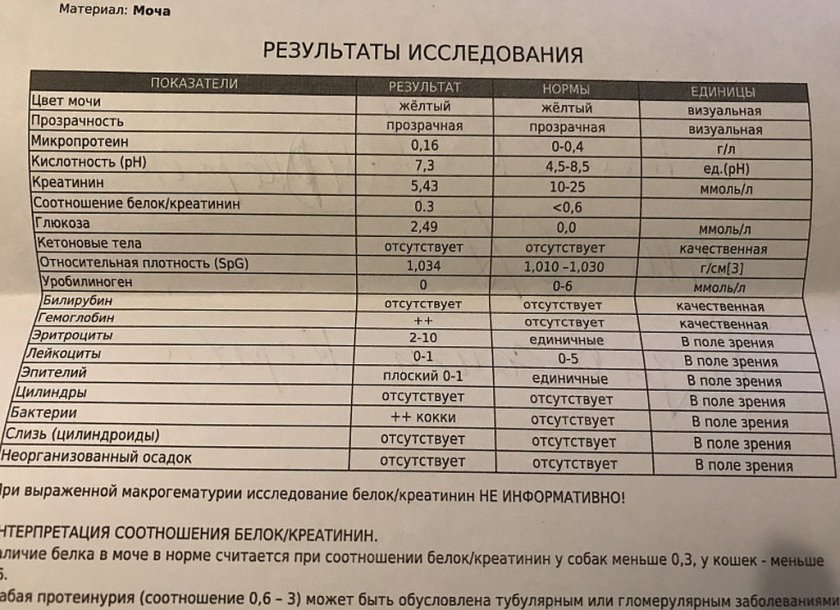
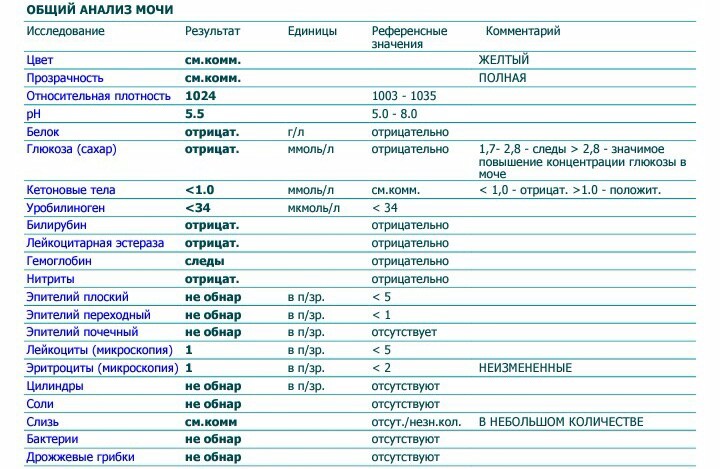
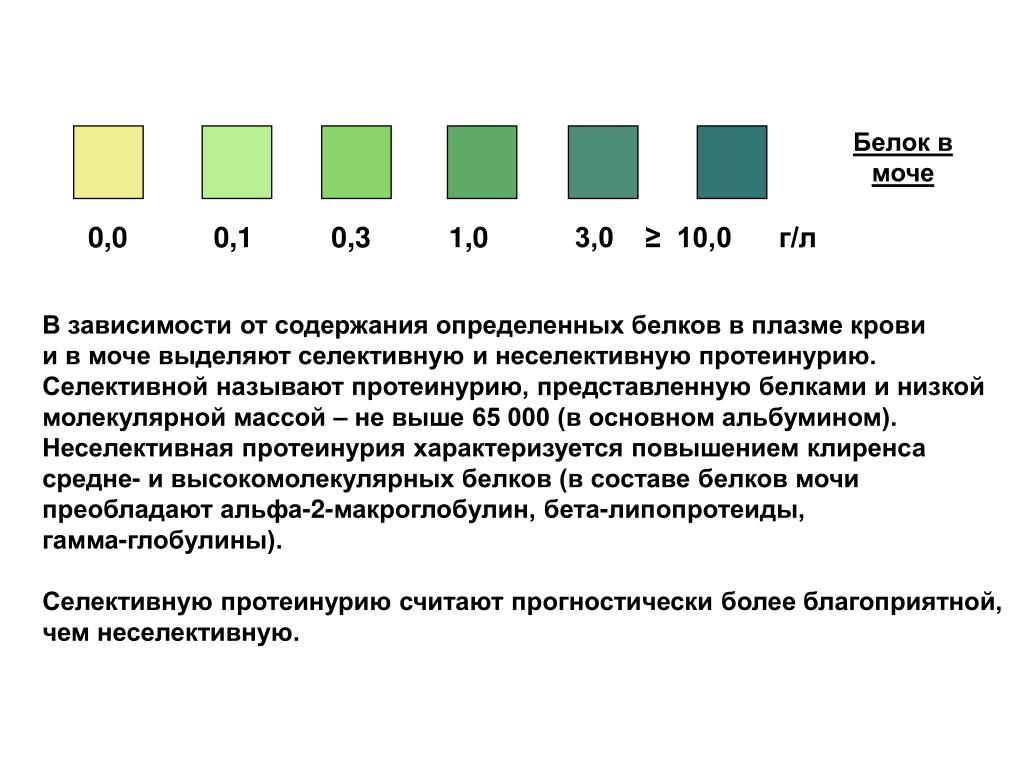
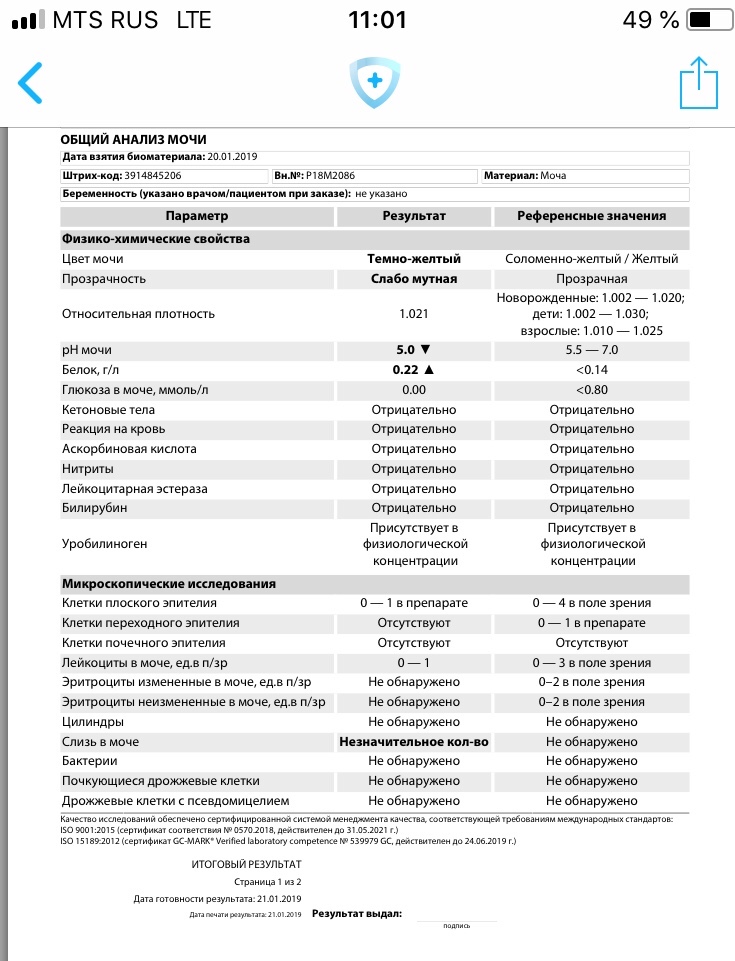
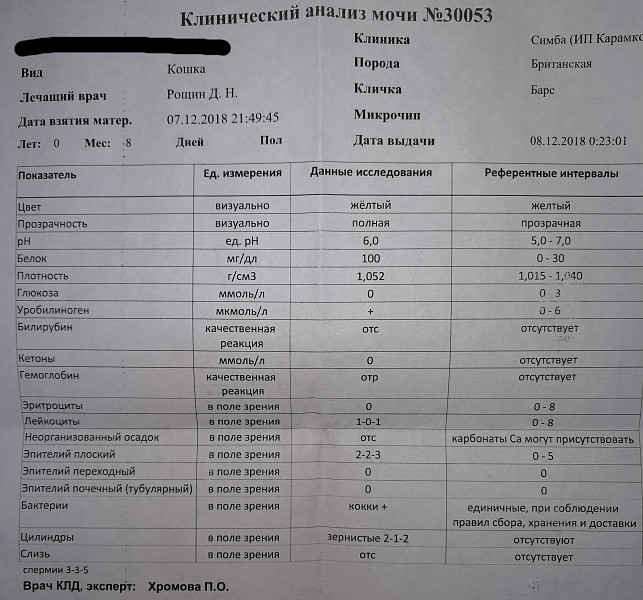
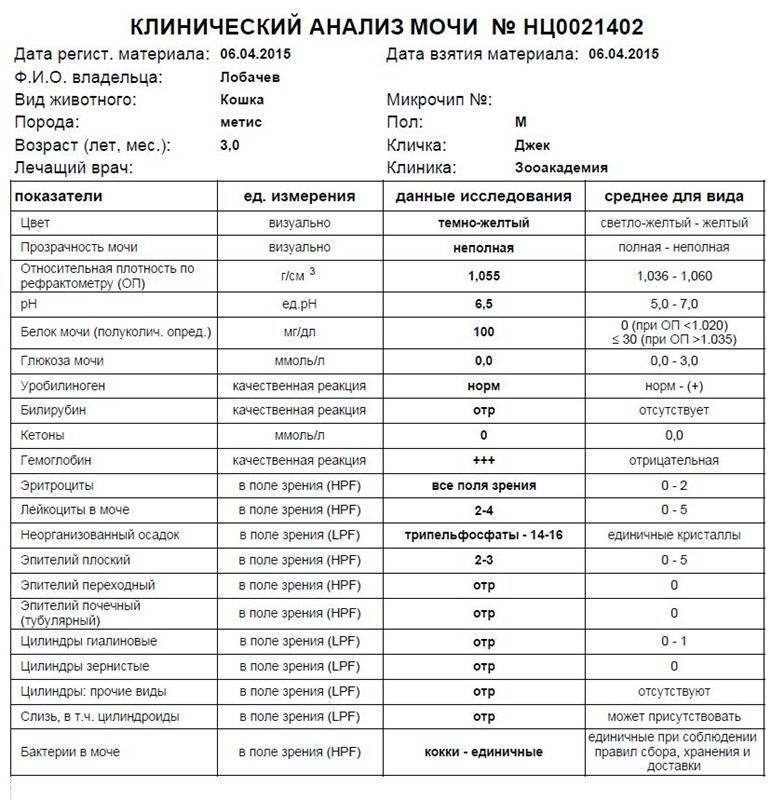
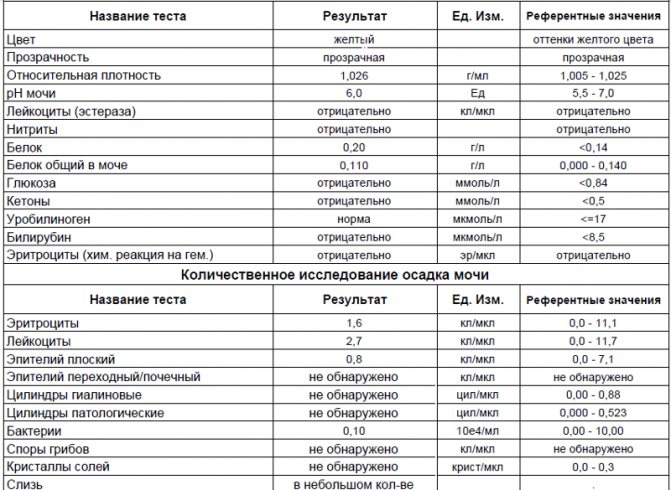
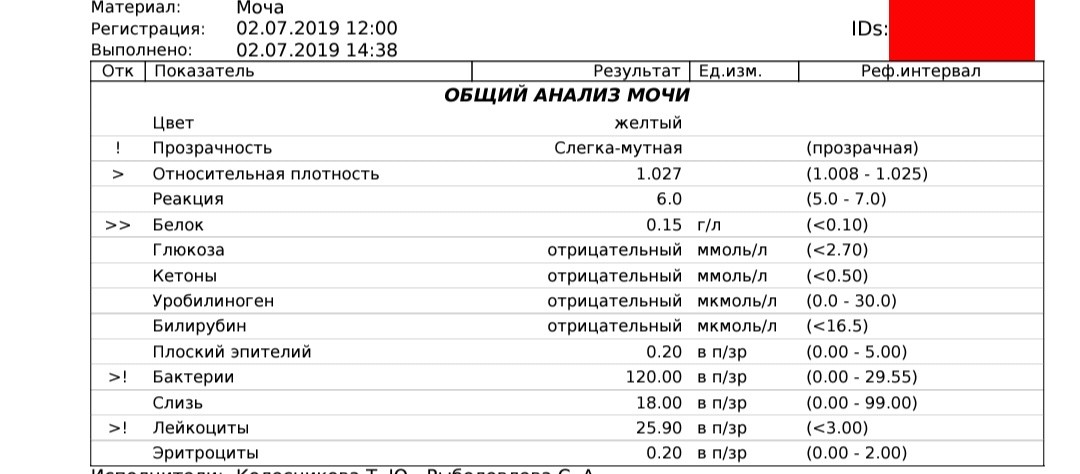
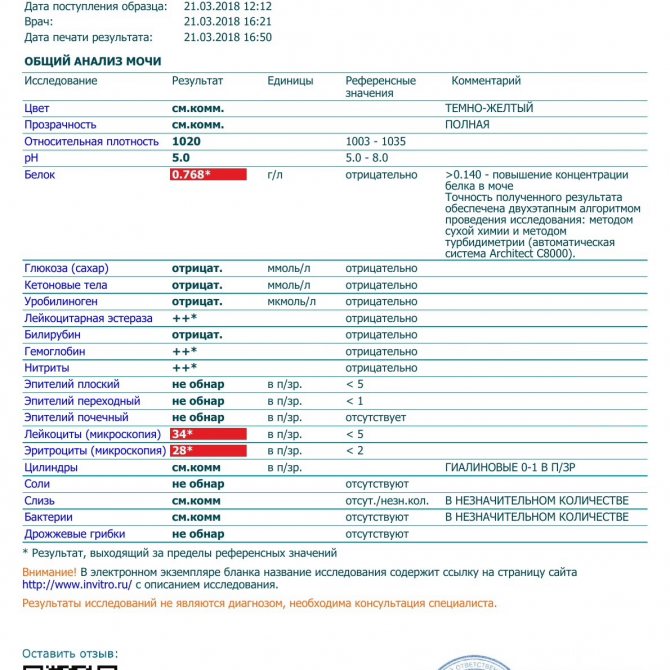
Диагностика гематурии
В домашних условиях родители могут выявить только макрогематурию – это наличие в моче такого количества крови, которое заметное в результате смены цвета самой мочи. В то время как микрогематурию можно констатировать, только используя лабораторные методы исследования. Часто микрогематурию выявляют случайно в результате прохождения общего медицинского осмотра детей со сдачей анализов. Для диагностики гематурии используются следующие методы.
Выявление гематурии можно сделать по результатам:
- УЗИ мочеполовой системы;
- общего и биохимического анализа крови;
- коагулограммы;
- посева мочи на флору и чувствительность к антибиотикам;
- проб Каковского-Аддиса и Нечипоренко;
- томографии, цистоскопии, рентгенографии.
Родителям очень важно обратить внимание, когда именно происходит выделение крови во время писанья. При поражении мочевого пузыря появление крови характерно в конце мочеиспускания. Кровь в моче у детей в начале процесса свидетельствует о возможных проблемах с уретрой
При поражении почек присуще наличие в мочи не только крови, а и белка. Присутствие кровяных сгустков также говорит о болезни почек, но иногда может присутствовать и в результате кровотечения из иных отделов выделительной системы.
Кровь в моче у детей в начале процесса свидетельствует о возможных проблемах с уретрой. При поражении почек присуще наличие в мочи не только крови, а и белка. Присутствие кровяных сгустков также говорит о болезни почек, но иногда может присутствовать и в результате кровотечения из иных отделов выделительной системы.
Причины повышения лейкоцитов в моче и как это изменить
У здоровых женщин уровень лейкоцитов повышается:
- в период, предшествующий началу менструации;
- в период беременности (независимо от триместра);
- в процессе родовой деятельности.
У здоровых мужчин частой причиной является чрезмерная физическая активность, профессиональные занятия спортом.
У детей при высоких эмоциональных перегрузках, волнениях, перепадах настроения также может быть лейкоцитурия.
Заболевания, при которых лейкоциты повышаются
Лейкоциты в анализе мочи должны стать поводом для детального обследования, дополнительного проведения других исследований и диагностики. Заболевания, при которых может наблюдаться лейкоцитурия:
- инфекции мочеполовой системы (провоцирующими факторами являются застой мочи, установленный катетер, камни или песок в почках);
- простатит (воспаление простаты у мужчин);
- воспалительные заболевания органов малого таза у женщин (выделения из влагалища попадают в мочу при ее сборе и отображаются в результатах исследования);
- гельминтоз (уже доказано, что белые кровяные тельца активно пытаются бороться с личинками гельминтов, мигрируя к «эпицентру» скопления патогенных микроорганизмов и восстанавливая поврежденные ткани);
- сахарный диабет (патологический процесс негативно сказывается на работе мочевыводящей системы в целом: содержащаяся в моче глюкоза является благоприятной средой для размножения патогенных микроорганизмов, которые провоцируют воспаление и лейкоцитный рост).
- У детей с рождения и до года помимо основных патологий (воспалительных заболеваний мочевыводящих путей) причиной повышения лейкоцитов могут быть:
- аллергический дерматит (диатез, спровоцированный внешними и внутренними аллергенами);
- опрелости;
- период активного прорезывания зубов;
- вульвит (у девочек).
У детей после года лейкоцитурию провоцируют аппендицит, травмы почек.
Прием некоторых лекарственных средств (неважно — длительный или кратковременный, но в момент сбора анализа) может стать причиной повышенных лейкоцитов в анализе мочи. Поэтому, перед тем, как сдавать анализ, следует предупредить лечащего врача о принимаемых медицинских препаратах.
Что делать, если лейкоциты повышены?
В обязательном порядке после получения плохого результата необходимо пересдать анализ. Женщинам рекомендовано перед сбором жидкости ввести во влагалище тампон, а мужчинам — тщательно провести гигиену половых органов. Если после повторной сдачи анализ далек от нормы, требуется проведение дополнительных исследований:
- проба Аддиса-Каковского;
- бакпосев;
- анализ мочи по Нечипоренко.
От типа воспалительного заболевания зависит дальнейший ход обследования и выбирается тактика последующей терапии. Воспалительные заболевания почек и мочевыводящих путей и требуют проведения в обязательном порядке ультразвукового исследования.
Анализ на бакпосев позволит определить разновидность патогена, спровоцировавшего повышение лейкоцитов. На основании полученных результатов врачом подбирается препарат из группы антибактериальных лекарственных средств (антибиотиков), чувствительных к патогенному микроорганизму.
Расшифровка общего анализа мочи при беременности
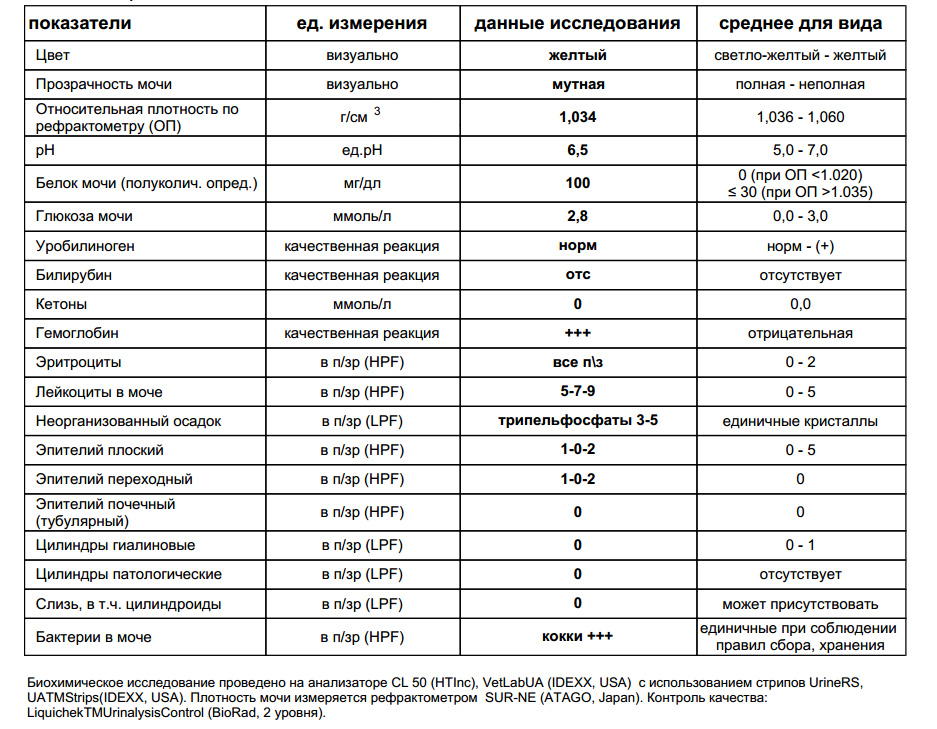
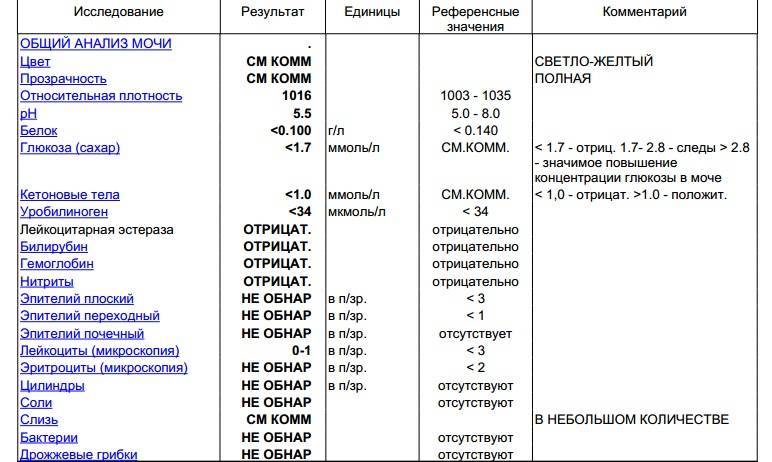
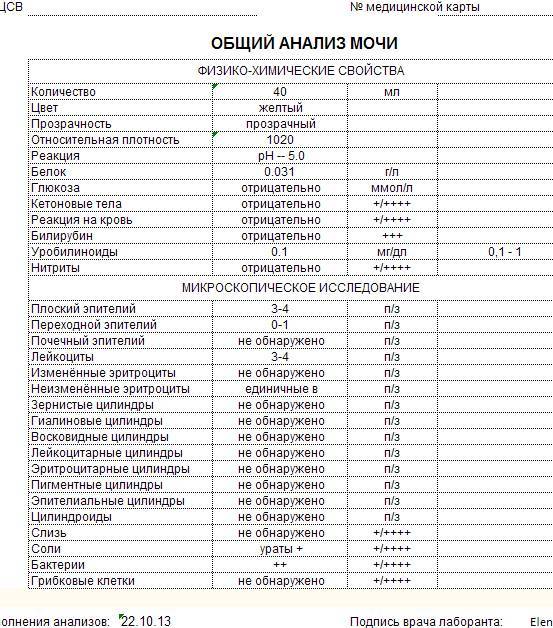
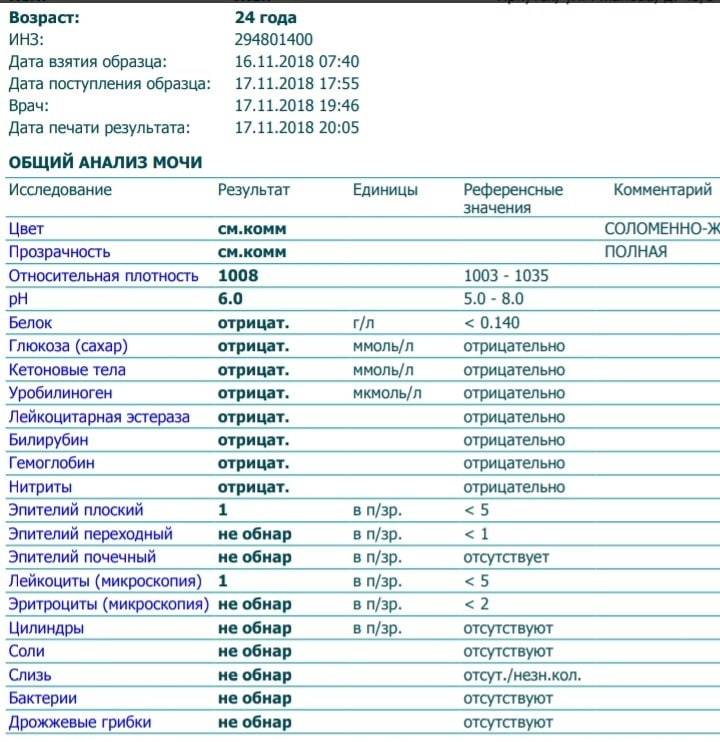
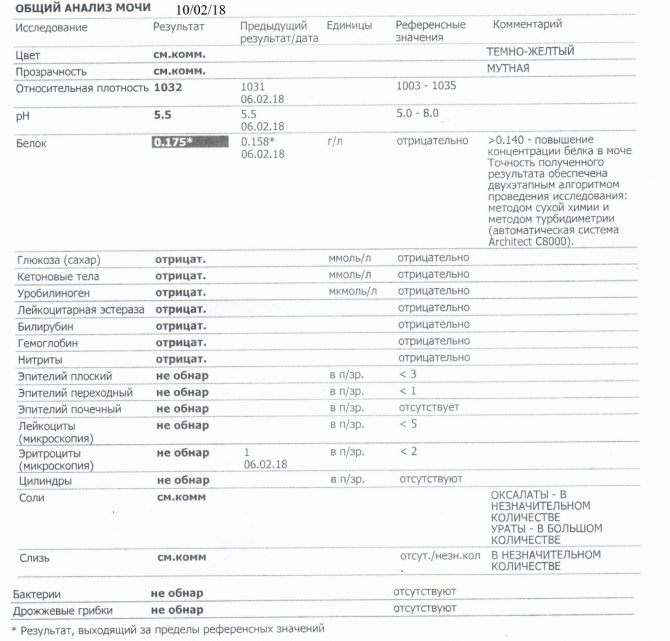
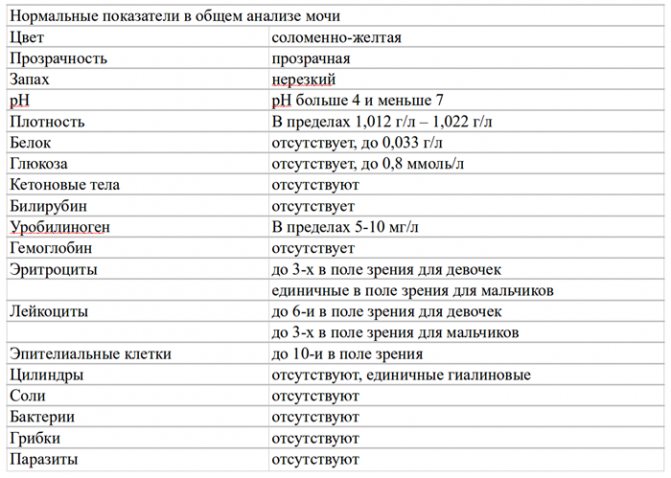
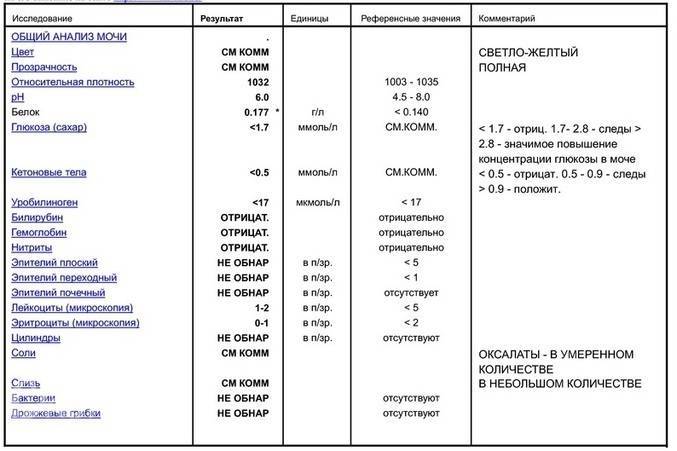
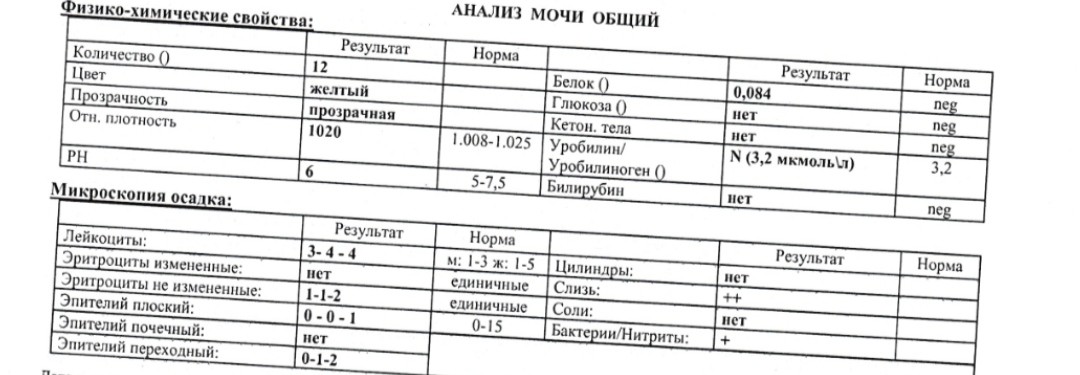
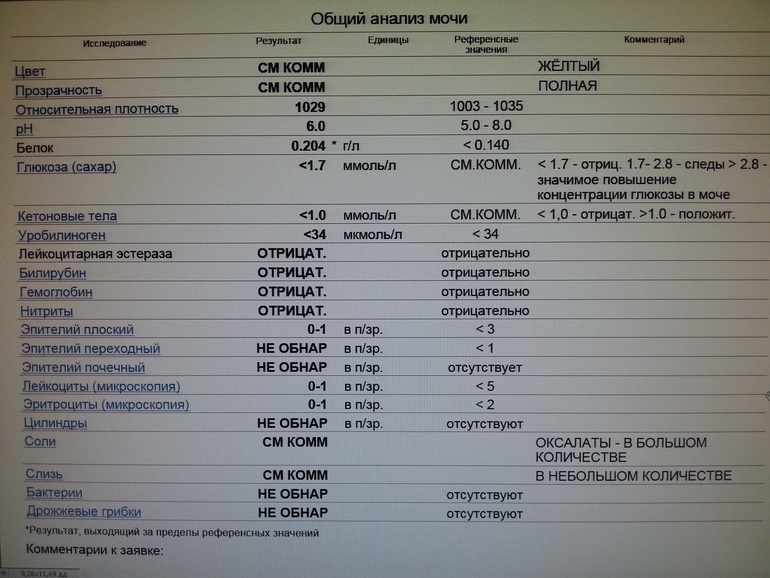
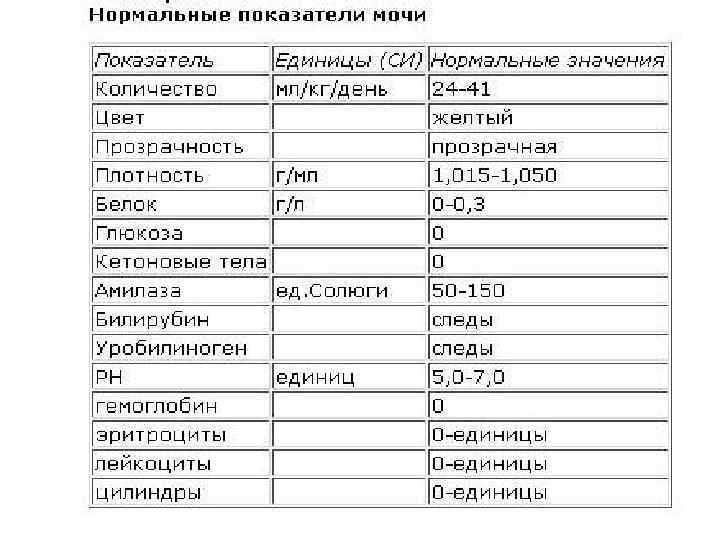
В ОАМ изучают ее физические и химические свойства, а также проводится микроскопическое исследование мочи:
Физические свойства
Для анализа производится забор утренней порции мочи. Общий ее объем в норме должен быть 150-250 мл.
Плотность мочи
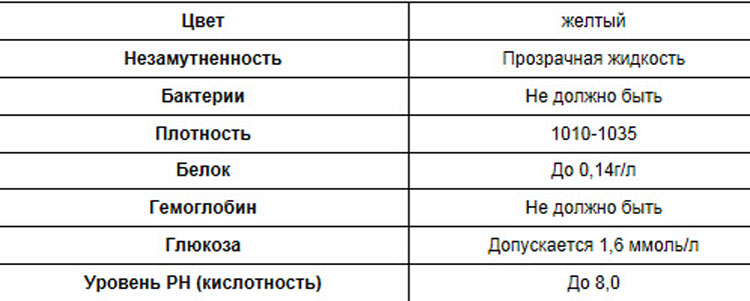
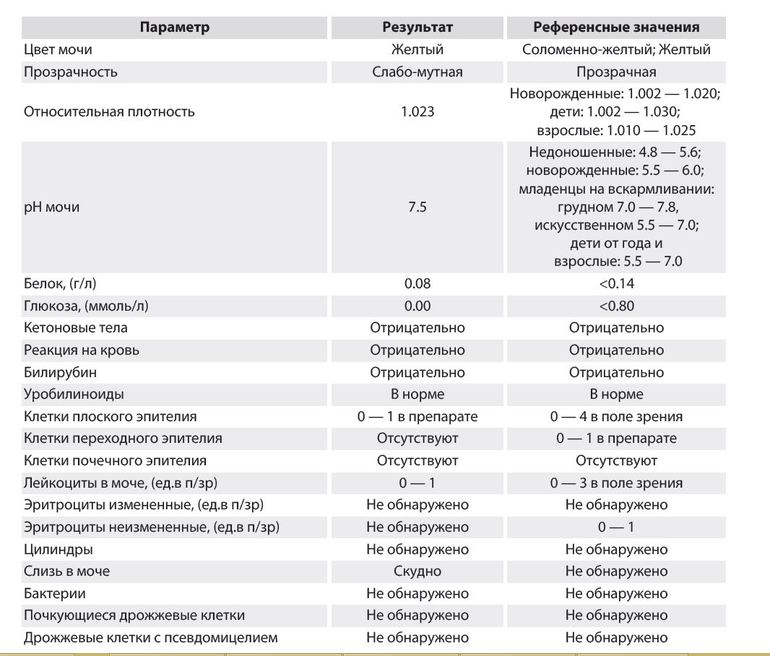
Плотность мочи в норме составляет 1010-1030 г/л и зависит от содержания растворенных в ней веществ (белок, глюкоза, соли, мочевина и пр.).
Повышение плотности мочи наблюдается при гломерулонефрите, возможном сахарном диабете или при малом потреблении жидкости.
Понижение плотности присуще хронической почечной недостаточности.
Цвет и прозрачность мочи
Цвет мочи у здоровой женщины соломенно-желтый. Прозрачность мочи – в норме прозрачная, мутная наблюдается при мочекаменной болезни.
Химические свойства
Кислотность
Кислотность или рН в норме от 5 (кислая) до 8 (слабощелочная).
Кислотность может снижаться при почечной недостаточности, сахарном диабете и туберкулезе мочевыделительной системы.
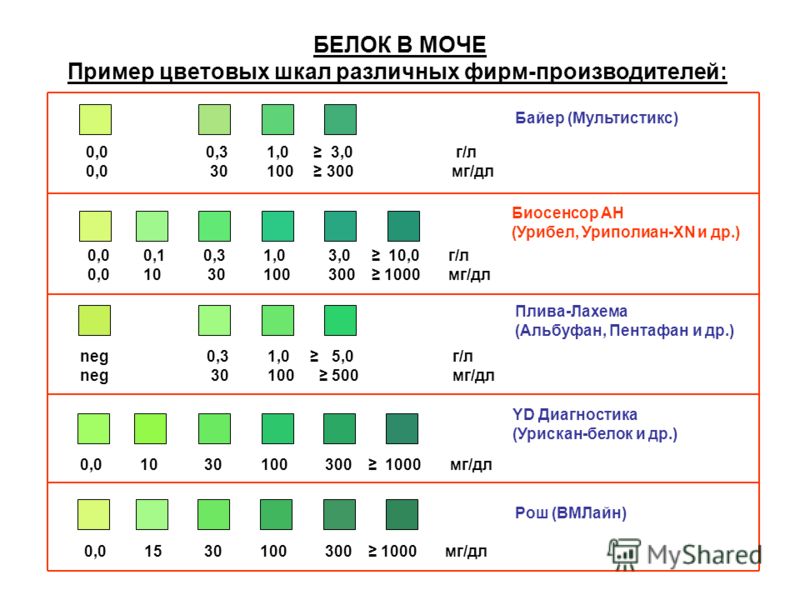
Белок
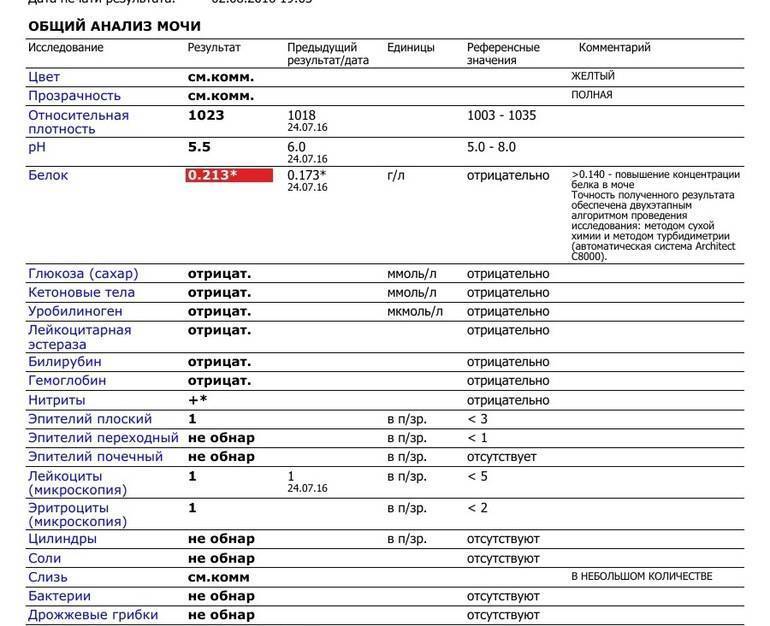
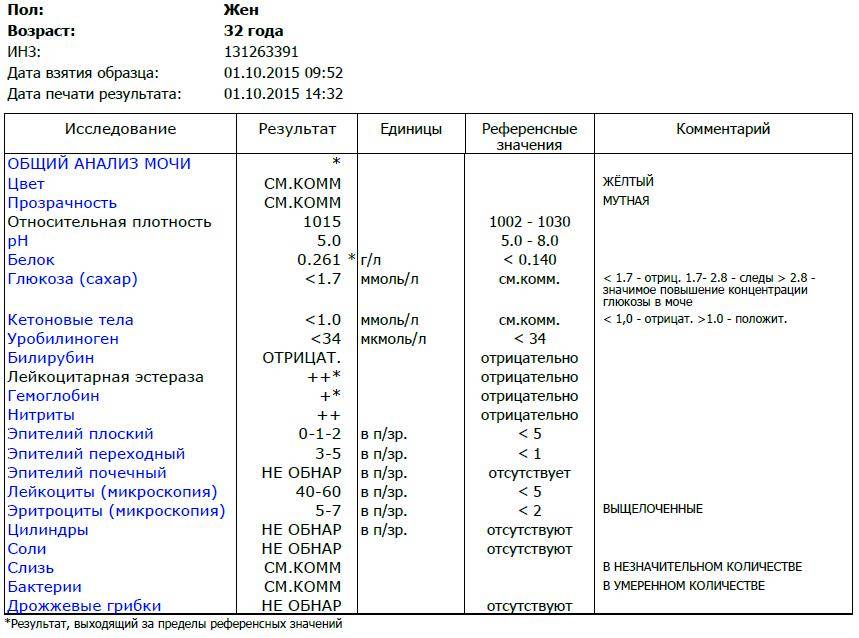
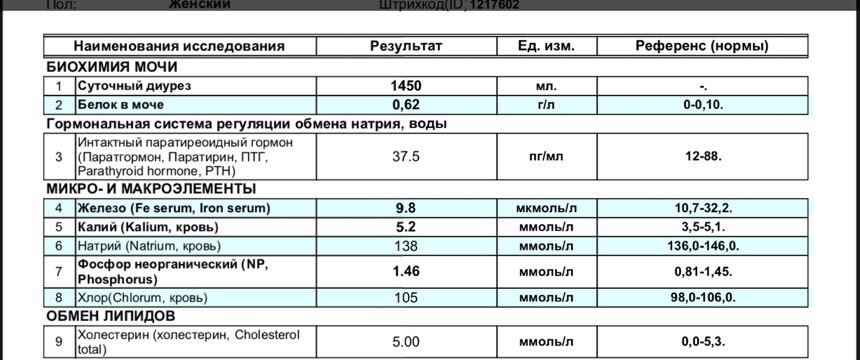
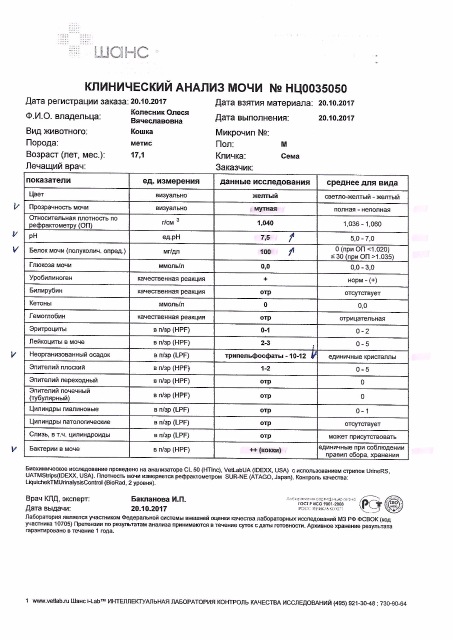
Белок в моче должен отсутствовать в норме.
Обнаруженный белок в моче – протеинурия. Физиологическая протеинурия может быть обусловлена приемом белковой пищи, физической нагрузкой, стрессом.
Патологическая протеинурия свидетельствует о начинающемся гестозе. У беременных допускается количество белка в моче не более 0,033 г/л.
Глюкоза
Глюкозы в ОАМ быть не должно.
Возможно обнаружение глюкозурии при гестационном сахарном диабете. А также кратковременное присутствие глюкозы в моче может быть после употребления углеводной пищи или стресса.
Билирубин и кетоновые тела
Билирубина и кетоновых тел в моче нет.
Обнаружение билирубина говорит о механической желтухе или вирусном гепатите, а кетоновые тела свидетельствуют о раннем токсикозе беременных, анемии или сахарном диабете беременных.
Уробилиноген
В норме в ОАМ присутствуют следы уробилиногена.
Если их нет, значит, нарушено поступление желчи в кишечник (холестаз, камни в желчном пузыре).
Микроскопическое исследование
В общем анализе мочи выделяют организованный (эритроциты, лейкоциты, эпителиальные клетки и цилиндры) и неорганизованный осадок (соли кристаллов).
Эритроциты
Эритроциты в ОАМ либо отсутствуют, либо единичны (1-3).
Большее количество говорит о патологии мочевыделительной системы (например, при гломерулонефрите).
Лейкоциты
Лейкоциты должны быть не более 5 в поле зрения.
Лейкоцитурия может быть при воспалении органов мочевыделительной системы или асептической.
Также повышенное количество лейкоцитов наблюдается при нарушении личной гигиены или в случае попадания в мочу влагалищных белей (при кольпите).
Эпителий
Эпителий в общем анализе мочи должен быть не больше 3.
Увеличение количества плоского эпителия говорит о цистите или уретрите, а при повышении клеток переходного эпителия наблюдается при пиелонефрите, камнях в почках.
Цилиндры
Обнаружение цилиндров говорит о почечном заболевании.
В случае обнаружения гиалиновых цилиндров, возможно, что женщина занималась физической нагрузкой, и они могут быть в норме. Эпителиальные цилиндры свидетельствуют о воспалении, восковидные цилиндры признак тяжелого поражения почечной паренхимы.
Бактерии и грибы
Бактерий и грибов в нормальном ОАМ быть не должно.
Бактериурия говорит либо о пиелонефрите, либо о пренебрежении интимной гигиеной.
Соли
Из солей в моче не должно быть кристаллов мочевой кислоты (симптом почечной недостаточности), а также отсутствуют гемосидерин, гематоидин, фосфаты, холестерин, жирные кислоты.
Т4 общий
Разбирая, какие гормоны щитовидной железы существуют, невозможно не сказать про одного из их важнейших представителей — Т4. Его подавляющая часть пребывает в связанном с белками состоянии. Показатели этого гормона нередко не соответствуют референсным значениям у лиц с эутиреоидным статусом или соответствует норме при расстройствах функционирования щитовидки. Из-за этого для диагностической оценки общего Т4 рекомендуется определить уровень циркулирующего в кровяном русле тироксин связывающего глобулина.
Максимальный уровень тироксина наблюдается с 8 до 12 часов, а самый низкий — с 23 до 3 часов. На протяжении года пик общего Т4 выявляется между сентябрем и февралем, а спад — в летний период. У беременной женщины общий Т4 увеличивается, достигая максимальных цифр во время третьего триместра. Этот скачок основан на повышении тироксин-связывающего глобулина, возникающий на фоне действия эстрогенов. Гормональный фон у обоих полов остается стабильным на протяжении жизни. Проверить эти гормоны щитовидной железы рекомендуется при:
- Симптомы гипертиреоза или гипотиреоза.
- Профилактика поражения щитовидки (как отдельным анализом, так и в комплексе с другими). Особенно полезно людям, проживающим в местности с низким йодосодержанием, придерживающихся определенных ограничений в еде и тем, кто имеет отягощенную наследственность.
- Оценка эффективности медикаментозной терапии — минимум 1 раз в 3 месяца.
- Первые дни жизни ребенка, родившегося от матери, имеющей проблемы с щитовидными гормонами.
Ревматоидный фактор
Исследование крови на ревматоидный фактор направлено на выявление специфических антител класса IgM к антителам класса IgG.
Лабораторный тест на ревматоидный фактор является скрининговым исследованием, направленным на выявление аутоиммунных нарушений. Главная задача исследования на ревматоидный фактор – выявление ревматоидного артрита, болезни и синдрома Шегрена и ряда других аутоиммунных болезней.
Анализ на ревматоидный фактор может потребоваться при следующих симптомах:
- боли и отечность в суставах;
- ограничение подвижности в суставах;
- чувство сухости в глазах и во рту;
- кожные высыпания по типу кровоизлияний;
- слабость, упадок сил.
1
Ревматоидный артрит
2
Ревматологическое обследование
3
Ревматологическое обследование
Нормы ревматоидного фактора в крови
Теоретически в здоровом организме ревматоидного фактора быть не должно. Но все же в крови у некоторых даже здоровых людей этот фактор присутствует в небольшом титре. В зависимости от лаборатории верхняя граница нормы ревматодного фактора варьирует от 10 до 25 международных единиц (МЕ) на 1 миллилитр крови.
Ревматоидный фактор одинаковый у женщин и мужчин. У людей пожилого возраста показатель ревматоидного фактора будет несколько выше.
Ревматоидный фактор у ребенка должен составлять в норме 12,5 МЕ на миллилитр.
Анализ на ревматоидный фактор используется для диагностики следующих заболеваний:
- ревматоидный артрит;
- системные аутоиммунные заболевания;
- риоглобулинемия.
Другие причины повышения ревматоидного фактора
Дополнительные причины повышения ревматоидного фактора могут быть следующими:
- сифилис;
- краснуха;
- инфекционный мононуклеоз;
- малярия;
- туберкулез;
- грипп;
- гепатит;
- лейкемия;
- цирроз печени;
- сепсис
Если причина повышенного ревматоидного фактора – инфекционные заболевания, например, инфекционный мононуклеоз, то титр ревматоидного фактора обычно меньше, чем при ревматоидном артрите.
Тем не менее, анализ на ревматоидный фактор прежде всего помогает распознать ревматоидный артрит. Однако следует подчеркнуть, что ставить диагноз лишь на его основании нельзя. Поскольку ревматоидный фактор может быть повышенным при многих других патологических состояниях аутоиммунной и не аутоиммунной природы. Кроме этого, примерно у 30% больных ревматоидным артритом анализ крови на ревматоидный фактор может оказаться отрицательным (серонегативный вариант ревматоидного артрита).
Анализ крови на ревматоидный фактор проводят утром натощак (с последнего приема пищи должно пройти от 8 до 12 часов).
Гломерулонефрит
Гломерулонефрит относится к аутоиммунным заболеваниям, является осложнением некоторых инфекций (ангина, скарлатина, малярия, вирусный гепатит, корь и др.) или может провоцироваться различными аллергенами. Аутоиммунное – значит, что клетки иммунной системы ошибочно начинают атаковать здоровые клетки собственного организма, в данном случае клетки гломерул, из которых состоят ткани почки.
Симптомы заболевания:
- повышение температуры;
- высокое артериальное давление;
- головные боли;
- отеки;
- моча цвета “мясных помоев”.
Опасен гломерулонефрит тем, что может закончиться хронической почечной недостаточностью и понадобиться пожизненный гемодиализ либо пересадка органа. Лечение проводится под контролем врача-нефролога, в тяжелых случаях требуется госпитализация.
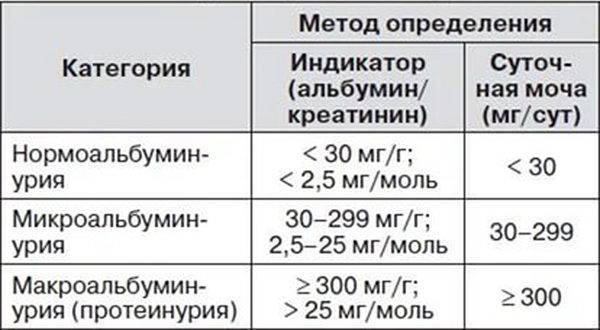
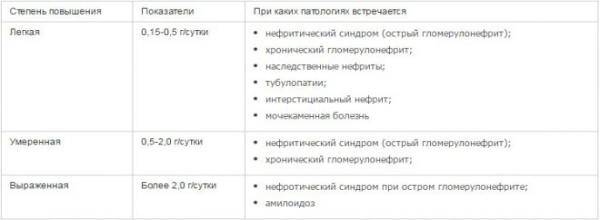
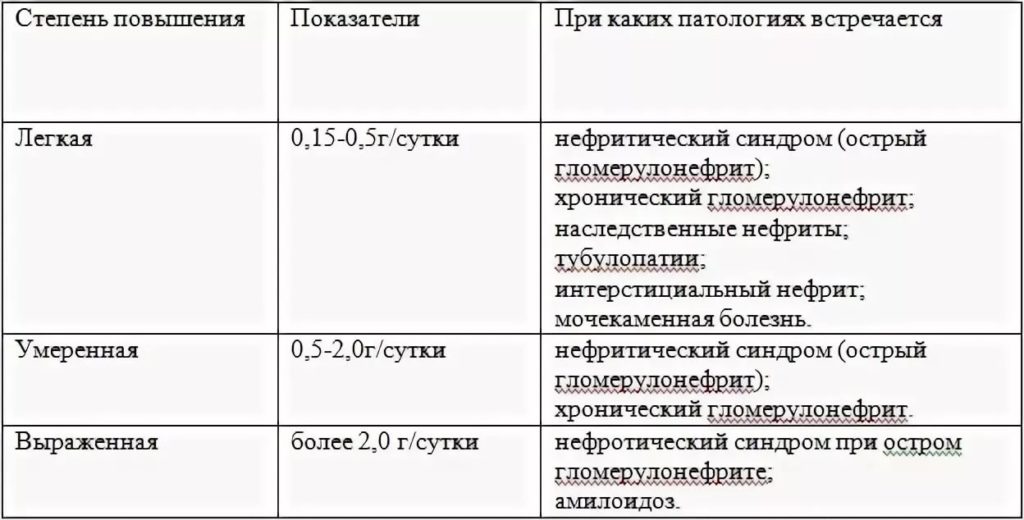
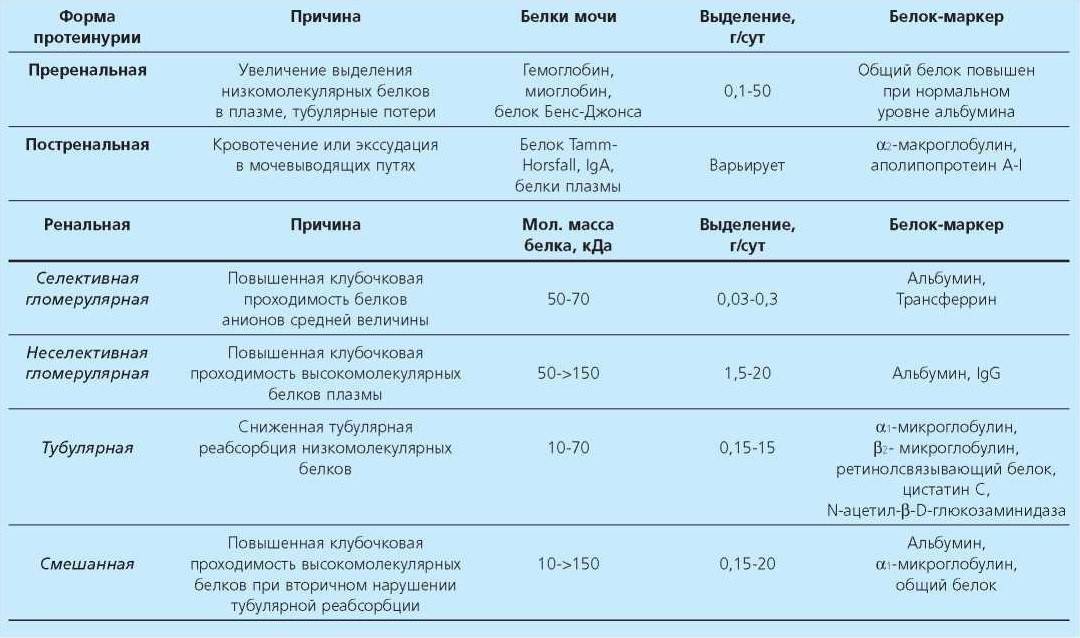
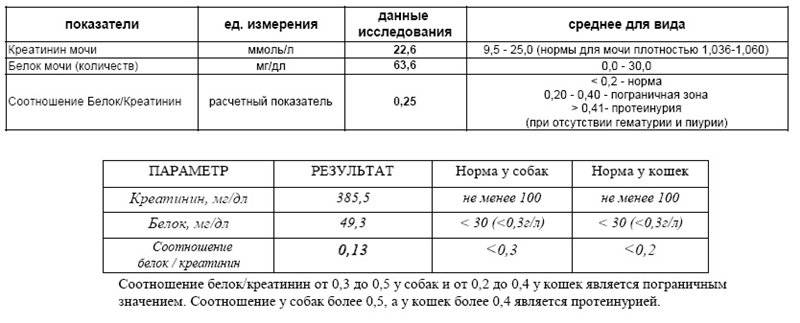
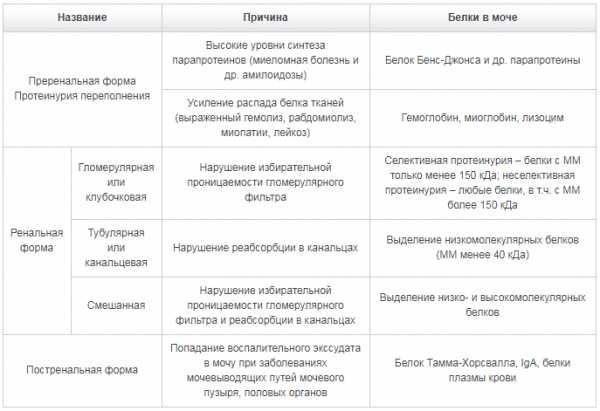
Виды протеинурии
По месту возникновения патологического процесса протеинурию принято делить на три основные группы:
1. Преренальная;
2. Ренальная;
3. Постренальная.
Преренальная протеинурия возникает из-за патологий, не связанных с мочеполовой системой. К ним относятся миеломная болезнь, лимфома, миопатия, сильные интоксикации, повышенное разложение гемоглобина в крови.
Ренальная протеинурия возникает из-за поражения самой почки. Постренальная форма болезни связана с другими органами мочевыводящей системы – мочевым пузырем, мочеточниками, мочевыделительным каналом. Она наблюдается при:
1. Уретрите;
2. Цистите;
3. Воспалительном процессе в мочеточниках.
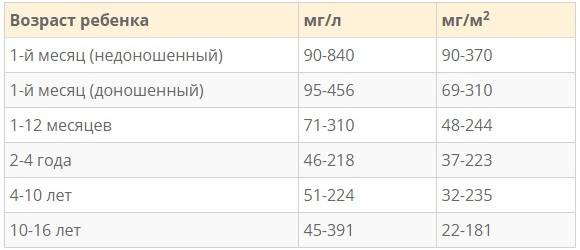
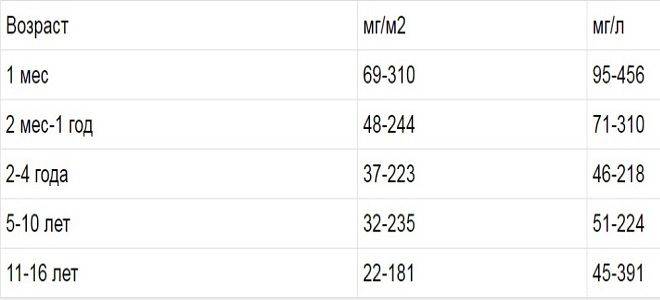
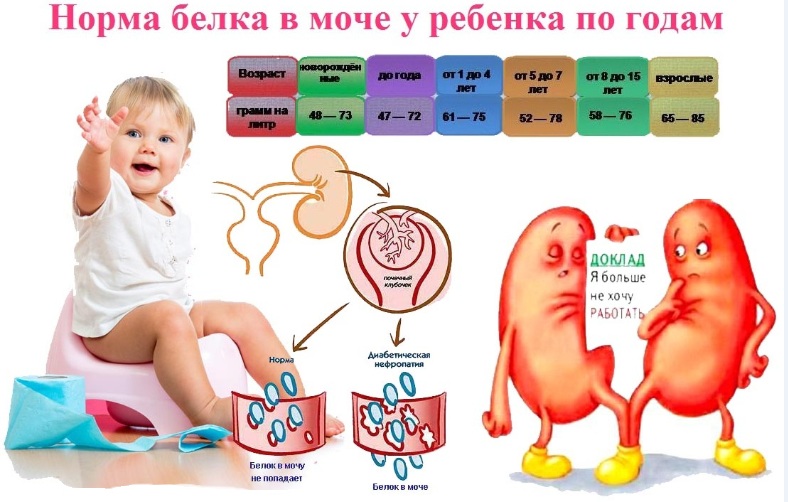
Повышение содержания белка в моче у ребенка
Увеличение уровня белка в моче ребенка может быть кратковременным и постоянным.
Временное увеличение
В некоторых случаях у ребенка может наблюдаться кратковременное повышение содержания белка в моче, часто оно даже бывает физиологичным, то возникает по естественным причинам и проходит самостоятельно, без какого-либо лечения.
Так, в первые несколько дней жизни большинство новорожденных имеют физиологическую протеинурию. Она связана с тем, что организм ребенка адаптируется к окружающей среде. В утробе матери уровень метаболизма у него был минимальным, после рождения же начинается активизация всех органов и систем, однако почки еще не могут обеспечивать нормальные потребности организма в выведении. После полной стабилизации кровообращения это явление исчезает.
Часто возникновение протеинурии у младенцев может быть связано с тем, что мать перекармливает ребенка. В грудном молоке содержится много белка, который проходит через неокрепшие почки младенца и выделяется с мочой. Чтобы устранить эту форму протеинурии, необходимо ограничить кормление ребенка и снизить количество молока, потребляемого им за сутки.
У более взрослых детей появление кратковременной протеинурии может быть обусловлено патологическим воздействием на организм некоторых неблагоприятных факторов, к которым относятся:
- Длительное пребывание на солнце;
- Лихорадка, озноб;
- Сильное обезвоживание;
- Общее переохлаждение организма ребенка;
- Аллергические реакции на какие-либо раздражители;
- Стрессовые ситуации, эмоциональные перенапряжения ребенка (длительный плач, сильный испуг);
- Небольшие ожоги;
- Прием некоторых лекарственных средств.
Такие явления протеинурии обычно быстро проходят без проведения лечения. Уровень повышения белка в данном случае небольшой.
Еще одна разновидность физиологической протеинурии – это ортостатическая. Она связана с изменением положения тела ребенка. Так, если он лежит на боку, то белок поступает из капилляров в канальцы гораздо менее активно. Если же малыш постоянно находится в вертикальном положении и активно двигается, то у него возможно небольшое повышение уровня белка, содержащегося в моче. Обычно такие изменения проходят с возрастом.
После того, как ребенку исполнится месяц, уровень белка в его крови резко падает и остается на уровне «следовых концентраций» – минимальных значений. Если сохраняется небольшое повышение, то это можно считать индивидуальной особенностью организма младенца, однако если значительная протеинурия сохраняется продолжительное время, стоит заподозрить наличие патологического процесса.
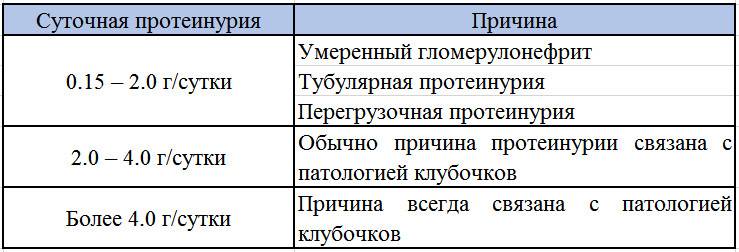
Протеинурия при заболеваниях
При обнаружении сильного повышения содержания белка в моче необходимо обратиться к врачу, так как протеинурия может быть симптомом какого-либо тяжелого заболевания, требующего ранней диагностики и своевременного лечения. Ребенку назначается тщательное обследование органов мочеполовой системы (мочеточников, почек, мочевого пузыря).
За состоянием младенца необходимо следить, так как именно в раннем возрасте очень велика вероятность появления заболеваний почек. Они могут появляться из-за нарушений во время родов (травма, гипоксия), заражения инфекциями или других факторов. Поэтому рекомендуется регулярно сдавать анализ на содержание белка в моче.
Признаками нарушений работы почек можно считать следующие симптомы:
1. Отечность на лице и на ногах;
2. Бледная кожа;
3. Болезненность во время мочеиспускания;
4. Лихорадка, озноб;
5. Появление следов на коже после ношения плотной одежды.
К заболеваниям почек, при которых чаще всего появляется протеинурия, относятся:
- Гломерулонефрит;
- Пиелонефрит;
- Опухолевые разрастания;
- Туберкулез почки;
- Травматическое поражение.
Однако повышение белка в организме ребенка не всегда связано с заболеваниями мочеполовой системы. Оно может возникать при следующих состояниях:
1. Сильное обезвоживание;
2. Повышение артериального давления;
3. Тяжелые инфекционные заболевания;
4. Миеломная болезнь;
5. Сахарный диабет;
6. Эпилепсия;
7. Гемобластозы.
Повышенное выделение белков с мочой приводит к тому, что их уровень в крови значительно снижается. Белки крови имеют очень важные функции, поэтому их недостаточность почти сразу же проявляется внешними симптомами:
- Постоянной сонливостью;
- Повышенной утомляемостью;
- Повышением температуры тела;
- Рвотой и тошнотой;
- Нарушением аппетита.
Заподозрить изменение состава мочи можно в том случае, если меняется ее окраска. Бурый цвет считается признаком протеинурии.
Цвет мочи
В норме цвет мочи может быть в пределах от светло соломенного до янтарного оттенка, и определяется пигментами крови, и концентрацией растворенных веществ. Если человек пьет много воды, то цвет мочи становится светлее. Утренняя моча обычно насыщеннее, чем последующие порции. Это связано с ночным воздержанием от мочеиспускания. Также некоторые продукты и лекарства могут изменять цвет мочи, и это никак не влияет на интерпретацию общего анализа. Прием антибактериальных препаратов группы цефалоспоринов окрашивает мочу в светло-красный цвет, сульфаниламидов – в коричневый. 5-НОК, рибофлавин, фурагин делают мочу ярко-желтой.
При заболеваниях печени и желчного пузыря моча становится коричневой, говорят о цвете пива, или желто-зеленой.
Грязновато-красный цвет, цвет мясных помоев – воспаление почек, цвет говорит о наличии крови в моче.
Молочно-белый оттенок – высокая концентрация жиров и фосфатов.
При разрушении эритроцитов и гемолитической анемии моча становится почти черного цвета.
При полиурии – слишком частом мочеиспускании – моча становится бесцветной. Такое состояние может быть симптомом пиелонефрита, сахарного диабета, несахарного диабета.
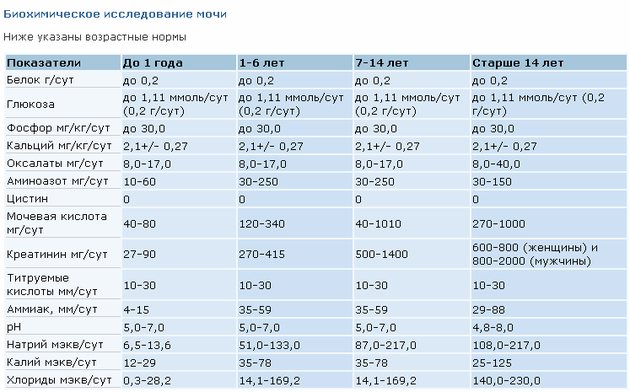
Мочевина в крови: нормы и особенности оценки результатов
Образование мочевины — разложившегося белка в организме — определяется количеством белка, потребляемого с пищей, а также деградацией, так называемого эндогенного (вырабатываемого в организме) белка. Мочевина выводится с мочой или , при нарушениях, попадает назад в кровь.
Выделение мочевины зависит в значительной степени от количества выделяемой мочи. При уменьшении диуреза – например, застойной сердечной недостаточности или дегидратации (обезвоживании), наблюдается значительная реабсорбция (обратное всасывание) мочевины, поэтому уровень ее в сыворотке крови повышается.
В случае почечной недостаточности, если есть нормальное (не высокое, ни низкое) потребление пищевых белков, количество мочевины будет только увеличиваться из-за значительного снижения качества фильтрации почек.
Количество мочевины зависит также от наличия лихорадки (высокой температуры) и приема некоторых лекарств.
Таблица: нормы мочевины в крови, ммоль/л
| Возраст, пол | Референсные значения | |
| Малыш до 4-х лет | 1,8 – 6 | |
| Ребенок 4 года – 14 лет | 2,5 – 6 | |
| Подросток, юноша, девушка 14-20 лет | 2,9 – 7,5 | |
| 20 – 50 лет | мужчина | 3,2 – 7,3 |
| женщина | 2,6 – 6,7 | |
| более 50 лет | мужчина | 3 – 9,2 |
| женщина | 3,5 – 7,2 |
Как лечить гематурию у детей?
Процессом лечения такой болезни как гематурия занимается детский уролог. Методы лечения базируются на результатах назначенных анализов и осмотра малыша. Например, если причина гематурии кроется в наличии камней, то курс лечения будет направлен на их удаление. Если это инфекция мочевыводящих путей, то в большинстве случаев лечение ограничится приемом антибиотиков
Важно понимать, что гематурия – это симптом заболевания, поэтому ее выявление дает толчок на поиск истинной проблемы мочеиспускания с кровью.
Посетив нашу клинику, уролог предоставит вам квалифицированную консультацию, сделает осмотр вашего малыша и назначит эффективный курс лечения. Так что у нас ваше чадо попадет в надежные руки профессионалов.
Полезная информация по теме:
- Определение крови в моче
- Причины крови в моче
- Обследование при крове в моче
- Кровь в моче у беременных
- Кровь в моче
- Кровь в моче у женщин
- Кровь в моче у мужчин
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории – Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Автор статьи: Ерхан Каролина Павловна
Врач акушер-гинеколог, врач УЗИ (УЗД)
Стаж: 15 лет
Консультация гинеколога — 1200 руб.
или звоните
Подготовка к процедуре — основные правила сбора
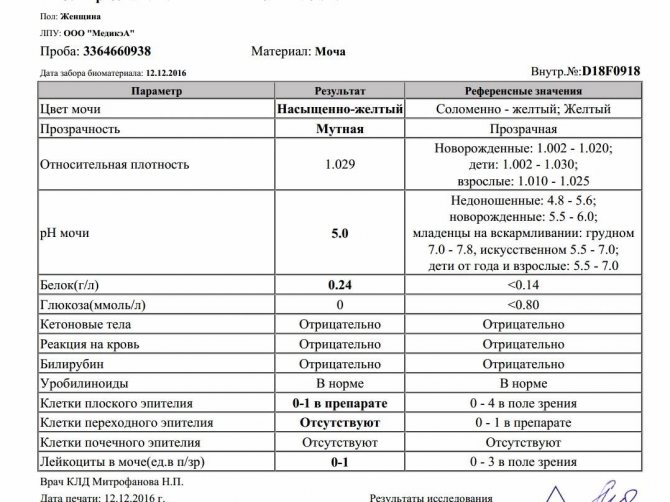
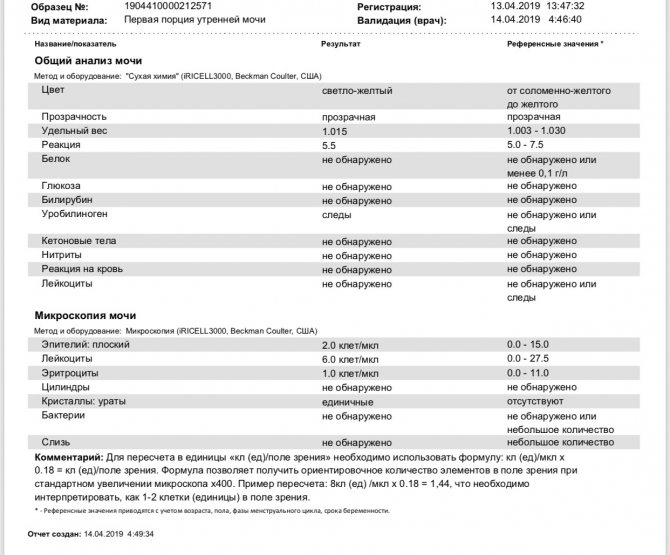
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).
Антитела к тиреоглобулину (АТ-ТГ)
Тиреоглобулин представляет собой гликопептид, являющийся предшественником Т3 и Т4. Он синтезируется исключительно щитовидной железой и скапливается в её фолликулах в виде коллоида. При выработке гормонов тиреоглобулин в маленьких концентрациях проникает в кровяное русло. Из-за неустановленных на данный момент причин он может трансформироваться в аутоиммунного агента, на который организм начинает формировать антитела. Это становится пусковым механизмом для развития воспалительного процесса в органе. АТТГ могут препятствовать нормальному гормональному функционированию, приводя к гипо или гиперфункции.
Согласно статистическим данным, АТТГ выявляется у 40-70% людей с хроническим тиреоидитом и у 75% больным гипотериозом. При этом, незначительное повышение его нормального показателя может не указывать на личике болезни (достаточно часто встречается у пожилых людей). Анализ на АТ-ТГ особое значение в диагностике при диффузном токсическом зобе, токсическом узловом зобе и Базедовой болезни. Если во время беременности у женщины выявляется поражение щитовидки или прочая аутоиммунная патология, то анализ на АТТГ назначается в первом триместре и за несколько дней до планируемых родов. Это основывало на минимизации риска поражения щитовидки у новорожденного.
1.Общие сведения
Знакомая многим фразам «Нашли белок в анализе мочи» на медицинском языке звучит кратко: протеинурия. Именно так называют повышенную концентрацию полипептидных аминокислотных соединений, – белков, – в составе выводимой из организма мочи.
Чаще всего пациент, у которого лабораторно диагностирована протеинурия, первым делом думает о чем-то вроде урогенитальной инфекции или почечного воспаления – и действительно, во многих случаях причина кроется именно в этом. Однако наиболее известные из существующих классификаций протеинурии (по Бергштейну, по Робсону и т.д.) насчитывают свыше двадцати различных ее видов и типов, разбиваемых на несколько крупных групп. Есть также отдельный нозологический код в Международной классификации болезней: N06, «Изолированная протеинурия с уточненным морфологическим поражением», который, в свою очередь, предполагает ряд подвидов.
Повышенное содержание белка в моче может быть физиологической, естественной реакцией организма на определенные условия – реакцией преходящей, не связанной с какой-либо патологией мочевыводящей системе и не оставляющей последствий. Однако в большинстве случаев это все-таки симптом, признак нефрологического неблагополучия, который (даже при отсутствии других симптомов или, вернее сказать, особенно в этом случае) нуждается в обязательном дальнейшем исследовании и уточнении.
Причины появления белка в моче
- Физиологические, при которых появление белка в моче является функциональной особенностью работы организма.
- Физическая нагрузка, вызывающая усиление белкового метаболизма, и употребление в пищу большого количества продуктов, богатых белком. Эти ситуации возникают у спортсменов и культуристов, особенно старающихся таким образом накачать мышцы.
- Постуральная (ортостатическая) протеинурия возникает при длительном стоянии на ногах или ходьбе у больных, страдающих искривлением позвоночника. Позвоночный столб сдавливает нижнюю полую вену и нарушает кровоток в почечных сосудах, что приводит к появлению белка в моче.
- Беременность – белок в моче является признаком позднего токсикоза. Однако небольшое количество альбумина на позднем сроке не считается опасным.
- Переохлаждение и перегревание организма – в этом случае возможны сбои в работе почек, которые проходят самостоятельно.
- Стрессовая протеинурия, возникающая при психологических нагрузках.
Патологические, вызванные неправильной работой мочевыделительной системы и патологиями других органов:
- Почечная – в этом случае появление белка в моче вызвано патологиями выделительной системы – нефритом, начавшейся почечной недостаточностью, пиелонефритом, мочекаменной болезнью, опухолями, циститом, почечным туберкулезом, диабетическим поражением почек.
- Преренальная – появляется при высокой концентрации белка в крови, который не успевают фильтровать почечные структуры. Частые причины такого состояния – злокачественные опухоли костного мозга, разрушение красных кровяных телец, миопатии (нарушение работы мышц), лейкоз.
- Внепочечная – появляется в моче при заболеваниях, поражающих не только почки, но и весь организм. Альбуминурия может появиться при сердечной недостаточности, интоксикациях, инфекциях, гипертонической болезни, нарушениях обмена веществ.
Чтобы выявить причину, вызвавшую протеинурию, нужно обратиться к врачу-урологу, который проведет обследование. В некоторых случаях нужна консультация других специалистов – гинеколога, онколога, гематолога, терапевта, фтизиатра.
Кетоновые тела (ацетон в моче)
В норме кетоновые тела в моче выявить не удается, потому считается, что они отсутствуют.
Кетоновые тела образуются при распаде жира, и выявляются при нарушенном обмене веществ. В норме организм извлекает энергию из глюкозы, или гликогена – запасов глюкозы в печени. Когда это становится невозможным, все запасы исчерпаны и глюкоза не поступает – энергия начинает вырабатываться из жиров. В процессе образуются вещества, имеющие характерный запах. Наличие ацетона в моче у ребенка может объясняться истощением и чрезмерной физической нагрузкой. Диагностическим признаком сахарного диабета является наличие в моче кетоновых тел вместе с глюкозой.
Тяжелые интоксикации, с обильной рвотой и диареей также сопровождаются кетоновыми телами в анализе мочи.
Есть три уровня градации наличия кетоновых тел в моче: слабо положительная +, положительная ++ или +++, резко положительная ++++. Выраженность патологического процесса прямо влияет на количество ацетона в моче.