Причины появления акне у новорожденных
- в результате большого количества в крови младенца гормонов, которые передаются от матери малышу на третьем триместре беременности;
- несовершенной работы сальных желез малыша, которые в первые недели жизни не способны справиться с высокой нагрузкой, происходящей из-за перестройки гормонального фона;
- во время кормления грудью, малышу продолжают вместе с молоком передаваться гормоны, в том числе и кортизол, который оказывает негативное действие на обмен веществ и способствует выработке кожного жира. Он поступает в организм в моменты волнений и стрессов, поэтому кормящая мама должна меньше волноваться, а также правильно питаться;
- иногда акне у новорожденных могут появиться, как последствия адаптации нежной кожи в нестерильном мире.
Как самостоятельно отличить акне от аллергии?
Две проблемы, начинающиеся с «А», весьма похожи. Если акне не требует скорой медицинской помощи, а то и вовсе проходит без медикаментозного лечения, то аллергия требует быстрого вмешательства квалифицированных специалистов, точной диагностики.
ЧИТАЕМ ТАКЖЕ: что делать, если у грудничка не проходит аллергия на лице?
 Аллергия у новорожденных по внешним проявлениям сильно отличается от акне. Кроме того, кроха испытывает сильный зуд, пытается все время дотянуться до корочек, он беспокоен и раздражителен
Аллергия у новорожденных по внешним проявлениям сильно отличается от акне. Кроме того, кроха испытывает сильный зуд, пытается все время дотянуться до корочек, он беспокоен и раздражителен
ИНТЕРЕСНО: до скольки месяцев меняется цвет глаз у новорожденных?
Родители могут лишь предполагать, какого рода высыпания обнаружены у их крохи, анализируя картину заболевания по фото других грудничков:
- Если вы видите «красно-белый айсберг», включающий перламутровые оттенки (точная копия подростковых прыщей) – расслабьтесь: это не аллергия. Достаточно упорядочить питание мамы, проследить за рационом младенца – проблема исчезнет сама по себе, ведь речь идет об акне.
- Кожные изменения не вызывают зуда, у грудничка не ухудшается аппетит. Он прекрасно спит, весел, игрив – это тоже акне.
- При других изменениях кожных покровов дитя неспокойно, плаксиво, пытается расчесать прыщики. Возможный диагноз – аллергия. Спешите к педиатру и доверьтесь ему.
- Красные пятнышки «усеяли» тельце младенца: поражены не только лицо и шея, носогубные складки. Прыщи «затаились» на бедрах, спине, попке малыша – без лечения они не исчезнут. Будьте готовы к длительным системным процедурам, определению аллергена, подбору искусственного питания.
- Если вы отметили не только изменения кожных покровов, но и шершавость, сухость кожи, расстройство стула малыша – как можно быстрее обратитесь к педиатру.
ЧИТАЕМ ТАКЖЕ: красные прыщики и другие виды сыпи на лице у грудничка
Лечение фурункула у врача
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Знакомство с внешним миром
Еще в роддоме от родителей можно услышать вопрос: «Что за белые точки на носу у новорожденного?». Ответ на него достаточно прост, это обыкновенные милии, которые встречаются практически у всех крох, только появившихся на свет.
Как правило, проявляются они на 1-4 день после родов. Представляют собой совокупность небольших белых точек размером с игольное ушко. Милия – скопление секрета. Проще говоря, закупорка сальных желез и, как следствие, протоков. Запомните, все системы малыша совершенствуются и активно приспосабливаются к новым условиям жизни в течение первого месяца. Прыщики нельзя выдавливать, мазать спиртовыми растворами, зеленкой, йодом, прикладывать мазь «Вишневского» и прочие средства, которые убирают нагноение.
Все что требуется от родителей – игнорировать белые точки на носу у новорожденного. Как бы это смешно ни звучало, но только этот способ поможет им быстрее пройти.
Есть ситуации, которые должны насторожить патронажную медсестру:
точки увеличиваются в размерах и распространяются по телу;
не проходят по истечении месяца.
Это может быть индивидуальной особенностью малыша, но все равно лучше обратиться к дерматологу.
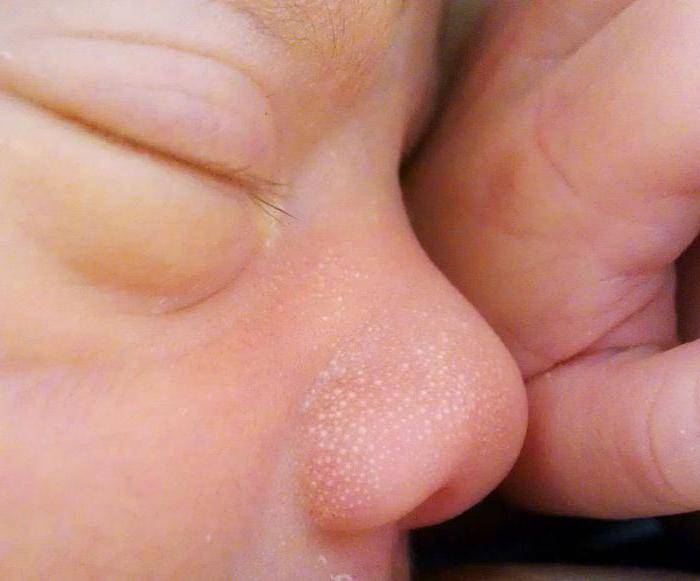
Обязательно ли лечить акне?

Многие мамы, у которых есть ребенок с такой проблемой, как прыщи, задаются вопросом: нужно лечить акне или нет? Акне новорожденных не обладают вирусным или аллергическим характером, а являются гормональной сыпью, которая не нуждается в лечении. Прыщики у новорожденных проходят сами после того, как из их организма полностью выводятся гормоны матери и нормализуется гормональная система. Весь процесс выздоровления занимает не более 2-х месяцев, после чего от сыпи не останется ни следа.
Но можно ускорить процесс выздоровления. Для этого нужно соблюдать следующие правила:
- лицо малыша всегда должно находиться в чистоте. В качестве умывающего средства можно использовать мягкое детское мыло, а протирать лицо вообще лучше всего смоченными в ромашковом отваре ватными тампонами;
- оберегайте малыша от царапин. Ногти младенца должны быть всегда коротко стриженными, чтобы малыш не смог расцарапать прыщики, в результате чего может занестись инфекция;
- кожа на лице новорожденного всегда должна быть сухой, поскольку вода раздражает прыщи;
- одежда малыша всегда должна быть чистой. Регулярная чистка одежды ребенка обезопасит его от различных бактерий и микробов. Поэтому, нужно следить за тем, чтобы вся одежда и полотенца, которые используются для новорожденного, были чистыми;
- необходимо проводить влажную уборку и регулярное проветривание комнаты, в которой находится малыш;
- правильное питание мамы во время грудного вскармливания также играет большую роль для здоровья малыша, поэтому стоит внести в свой рацион больше фруктов и овощей;
- можно смазывать прыщи мазью, которая подсушивает высыпания, например, Пантенол.
Лечение заболеваний языка
Комплексное лечение любого заболевания языка включает в себя обследование с обязательными анализами крови, биопсией и другими назначенными лечащим врачом пунктами. Если язык поражён вследствие внутреннего сбоя в организме или инфекции, то сначала устраняется ключевая первопричина, и только потом начинается лечение слизистой оболочки.
Комплексное лечение включает в себя обследование
Говоря об общих рекомендациях стоматологов, занимающихся заболеваниями языка, называются следующие пункты:
- Если болезнь вызвана травмой любого рода, то назначаются полоскания антисептическими растворами на основе хлоргексидина и прочих составов. Болезненные ощущения ослабляются анестезирующими мазями и гелями.
- Если первопричина – инфекционное заболевание, то пациент после обследования получает назначенный курс противовирусного препарата. Без консультации врача такие средства покупать категорически запрещено!
- Если причина в неправильно установленном зубном протезе или пломбе – то решать это нужно, не выходя из кабинета стоматолога.
- Вне зависимости от причины воспалённого языка, пациенту назначается строгая диета, исключающая алкоголь, твёрдую пищу и другие продукты, способные спровоцировать рецидив.
- Самостоятельное лечение дома можно производить только при одобрении врача, и только если речь об обработке поражённой области антисептическим раствором.
Даже в запущенных случаях заболеваний языка оперативное вмешательство считается крайней мерой. Почти всегда, при должном приёме медикаментов и регулярных осмотрах у лечащего врача можно обойтись консервативными методами лечения.
Лечение различных видов хейлита
Хейлит требует разного лечения в зависимости от его разновидности. Обычно правильную форму заболевания устанавливает терапевт – он назначает анализы и отличает хейлит от других похожих болезней. Дальнейшим лечением могут заниматься разные врачи: аллергологи, стоматологи, а иногда и дерматовенерологи.
Лечение эксфолиативной формы
Чтобы вылечить эксфолиативный хейлит нужно в первую очередь воздействовать на психоэмоциональную сферу. Для этого психоневролог или невропатолог прописывает транквилизаторы и успокаивающие средства, либо проводит психотерапию.
Лечение эксфолиативного хейлита основано на воздействии на психоэмоциональную сферу. С этой целью невропатологом или психоневрологом назначаются успокаивающие средства, транквилизаторы, проводят психотерапию.
Местно при этом назначается лазеротерапия, лучевая терапия и ультразвуковое введение разных гормональных средств. Смазывать губы можно гигиенической помадой, наиболее эффективно использовать средства с витаминами группы С и В.
Чтоб повысить реактивность организма, можно принимать такие препараты, как продигиозан или пирогенал, также хороший эффект дает аутогемотерапия.
Лечение гландулярного хейлита
Для лечения грандулярного хейлита в основном применяют различные противовоспалительные мази, например, оксолиновую или тетрациклиновую. Однако наилучший эффект дает электрокоагуляция увеличенных слюнных желез, либо их вылущивание хирургическим путем.
Также можно использовать лазерную абляцию с применением хирургического лазера. В качестве профилактики рекомендуется провести санацию полости рта, а также устранить сухости и мокнутия губ и нормализовать микробный пейзаж полости рта.
Лечение атопических хейлитов
При лечении атопического хейлита нужно в первую очередь установить и устранить основной раздражитель. Местно применяются гормональные мази с противовоспалительным, противозудным и противоаллергическим действием, например, фторокорт или флуцинар.
Также активно проводится противоаллергическая терапия, внутрь назначают тавегил, кларитин, фенкорол и другие препараты.
При этом важно соблюдать особую диету – полностью исключить все продукты, провоцирующие аллергию, такие как цитрусовые, шоколад, клубнику, икру, а также пряную и острую пищу. каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Лечение метеорологической формы
Метеорологический хейлит в первую очередь требует немедленно прекратить неблагоприятное воздействие солнечного облучения. После этого можно применять мази с гормонами, а также различные защитные крема, защищающие от ультрафиолета. Внутрь прописываются витамины группы РР, В и другие.
ВАЖНО: Самая частая причина хейлитов – это различные дерматозы. Губы легко могут быть вовлеченя в воспалительный процесс при псориазе, сифилисе, туберкулезе, красном плоском лишае и прочих заболеваниях кожи
Лечение макрохейлита
Чтобы вылечить макрохейлит, требуется совместить иммунокоррегирующую, десенсибилизирующую и противовирусную терапию. Для этого назначаются:
- Гормоны, например, дексаметазон;
- Окситетрациклин;
- Витамины С, РР и В;
- Противоаллергические средства (супрастин, тавегил);
- Иммунокорректирующие средства, например, ликопид;
- Противовирусные средства: лейринферон, зовиракс, ацикловир и бонафтон.
Неплохой эффект дает лазеротерапия на область губ и зону, пораженную невритом лицевого нерва.
Если форма макрохейлита очень стойкая, то во время ремиссии показана стимулирующая терапия продигиозаном, пирогеналом и другими средствами.
Также необходимо лечение неврита с применением токов Бернара, ультразвука и физических факторов. Специалисты говорят о полезности электрофореза гепариновой мази.
Если же выявляется повышенная чувствительность к бактериальным аллергенам, то показана специфическая гипосенсибилизация бактериальными аллергенами.
Чтобы улучшить внешний вид губ, иногда применяется хирургическое иссечение части губы. К сожалению, этот способ не предотвращает рецидивов.
Категорически запрещается
Обнаружив на лице новорожденного белые точки, родителям нужно знать, что категорически запрещено делать:
Протирать настойками, содержащими спирт. Подобные методы приведут к ожогам кожи ребенка.
Исключите лечение зеленкой, йодом, фукорцином.
Жирный крем, масло, лосьоны тоже не помощники в данном случае. Они лишь «забьют» поры, прыщики будут медленнее проходить.
Сушить кожу с помощью присыпок также не стоит.
Принимать лекарственные препараты (антибиотики, антигистаминные, сорбенты). Все лекарства может назначать только врач.
Выдавливать прыщики, стараться всяческим образом убрать их с лица младенца (использовать пилинг способ, лазерное вмешательство и другое).
Известны случаи, когда лечение обычных милий были причиной серьезных повреждений кожи у малышей. Помните, прежде чем применить один из вышеизложенных способов, необходимо проконсультироваться с педиатром и дерматологом.

Опрелости (пеленочный дерматит)
Раздражение кожи под подгузником или пеленками называется опрелостью или пеленочным дерматитом. Он проявляется сыпью на ягодицах грудничка в виде красных пятен, узелков и пузырьков. Пузырьки могут лопаться с выделением жидкости. Сыпь может чесаться, причиняя беспокойство, но общее состояние малыша обычно не нарушается.
Причиной опрелости обычно является длительный контакт кожи с мочой или калом, реже — грибковая инфекция. Чтобы избежать пеленочного дерматита, старайтесь сохранить кожу вашего малыша сухой и чистой, а также используйте, при необходимости, крем под подгузник. В случае инфекции может пригодится противогрибковый крем.
Осложнения фурункулов и карбункулов
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
- уколы кортикостероидов — помогает разгладить приподнятый рубец;
- давящая повязка — помогает разгладить и размягчить рубец;
- пластическая операция.
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Инфекционные осложнения фурункулов и карбункулов
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
- импетиго — крайне заразное заболевание кожи при котором на теле появляются множественные гнойнички;
- септический артрит — инфекционное воспаление суставов;
- остеомиелит — воспаление и разрушение костной ткани;
- эндокардит — воспаление внутренней оболочки сердца;
- септицемия — заражение крови;
- абсцесс головного мозга, менингит — гнойные заболевания головного мозга и его оболочек.
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
- острая и сильная головная боль;
- опухание и выпячивание глаза;
- интенсивная боль в глазу.
Причины появления младенческого акне
Гормональный дисбаланс
Это основная причина появления неонатального пустулеза («цветения»). В первые недели после рождения ребенка в его крови повышен уровень женских половых гормонов эстрогенов: их уровень резко повышался в крови мамы на третьем триместре беременности, и тогда же они попали в его организм. А затем эстроген продолжает поступать к ребенку с маминым молоком при грудном вскармливании.
Кожные явления может вызывать и другой гормон, кортизол – гормон стресса, который появляется в грудном молоке, если мама сильно переживает. Кортизол стимулирует работу сальных желез, приводит к увеличению продуцирования кожного жира. Однако в норме даже при мамином стрессе (которого, разумеется, лучше избегать) организм малыша со временем справится с ненужной гормональной нагрузкой.
Несовершенная работа потовых желез
Эта причина «цветения» новорожденного связана с предыдущей. Стабилизация работы эндокринной системы младенца идет постепенно. Сальные железы малыша пока не справляются с чрезмерной нагрузкой – ведь, как мы помним, избыток гормонов приводит к их активности, к выработке в больших количествах подкожного жира. Протоки на коже младенца закупориваются и возникает жировая пленка, с возникновением сыпи и прыщиков.
Проблемы с гигиеной
Само по себе недостаточное соблюдение гигиены не может привести к «цветению» – это, скорее, одна из причин появления потницы, дерматита или стафилококковой сыпи.
Но, тем не менее, если малыш редко купается, если родители злоупотребляют кремами с различными добавками и одевают его одежду из синтетических тканей (в которых тело не дышит), то потовым железам работать ещё труднее, к тому же на коже оседают бактерии, которые приводят к гнойным воспалениям.
Питание мамы
Этот фактор в возникновении младенческого акне, пожалуй, стоит на последнем месте по значимости. Напомним, что «цветение» – не аллергия, и прямой связи с каким-то продуктом здесь нет.
В то же время более тяжелая пища, если она преобладает в рационе кормящей мамы – обилие жирного, жареного, мучного, сладкого – становятся нагрузкой на пищеварение ребенка, которое еще только налаживается. Соответственно, затрудняется вывод избытка гормонов из организма малыша.
Милиумы могут появляться как поодиночке, так и группами. Чаще всего они возникают на:
носу;
подбородке;
висках;
веках.
Некоторые замечают их на лбу или шее, другие – на половых органах. Они не вызывают дискомфорта и болезненных ощущений, никак себя не проявляют и становятся причиной для опасения только из-за того, что портят внешность пациентов.
Интересно, что в отличие от угрей милиарные кисты состоят не из кожного сала, смешанного с пылью и другими микрочастицами, в котором развиваются микробы и воспалительные процессы, а из кератина. Милиум состоит из оболочки, выстроенной из эпителиальных клеток. Внутри нее находится кератиновый сгусток с вкраплениями наслоившихся ороговевших клеток и совсем небольшими – жира, выступающего в роли связывающего агента.
Отличия акне от аллергии
- простая детская сыпь имеет вид прыщей, которые снизу красные, а сверху белые и гнойные. При аллергии же прыщики тоже имеют красный оттенок, но белые гнойные верхушки отсутствуют;
- различается место локализации прыщей. В обоих случаях сыпь находится на лице, но при цветении она находится в центре лица, то при аллергии – на щеках или других частях тела;
- при аллергической реакции сыпь чешется и приносит малышу дискомфорт, чего не наблюдается при акне;
- при наличии обычных акне, ребенок хорошо спит и имеет отличный аппетит, а при аллергии малыш плохо кушает и спит;
- при аллергии у грудничков может еще наблюдаться сильное покраснение щек, изменение стула, появление шершавых пятен по всему телу, боли в животе.
Шишка на месте непрорезавшегося зуба
Иногда родители принимают за гнойник такое новообразование, как киста на месте непрорезавшегося зуба. Она появляется примерно за две-три недели до того, как прорежется постоянный или молочный зуб. Внешне такая киста выглядит как шишка, которая заполнена синюшной или прозрачной жидкостью.
Воспаление на месте прорезывая зуба
Такие шишки встречаются редко, но при этом они не являются патологией и даже не связаны с воспалением. Чаще всего киста на десне даже не нуждается ни в каких вмешательствах.
При прикосновении такая киста абсолютно безболезненна – боль может возникнуть, только если присоединится воспаление, но такое происходит очень редко. В этом случае действительно может понадобится вмешательство стоматолога, так как кроме боли воспаление связано с температурой, отеком и ухудшением общего самочувствия.
Если же шишка просто беспокоит вас внешне, или вы боитесь повредить ее, то стоматологи рекомендуют посетить врача и под местной анестезией выпустить жидкость. Обычно в процессе этой процедуры также удаляют стенку кисты, после чего становится виден прорезывающийся зуб.
Какого цвета бывают глаза у новорождённых
Видимая окраска роговицы в первую очередь определяется содержанием в ней меланина. Это пигмент, окрашивающий кожные покровы и волосы людей в тёмный цвет. Именно поэтому дети европеоидной расы часто рождаются с голубыми, серыми, зелёными или синими глазами. Эти оттенки получаются при малом количестве пигмента. Со временем цвет может измениться или остаться таким же, как при рождении.
Радужная оболочка играет большую роль для зрительного аппарата, но её цвет на зрение не влияет
Глаза у новорождённых могут быть следующих оттенков:
- Голубые. Наиболее распространённые среди детей европейцев. Такой цвет возникает, когда меланин практически отсутствует. Имеют свойство изменяться несколько раз в течение первого года жизни, а иногда и позже. У альбиносов чаще всего голубой оттенок сохраняется на протяжении всей жизни.
- Синие. Более насыщенный цвет по сравнению с голубым, встречается реже. Определяется свойством отражать синие световые лучи. Чаще всего такие глаза встречаются у жителей северных регионов.
- Карие. С научной точки зрения, кареглазость является доминантным признаком. Поэтому этот цвет более распространён среди многих народов мира.
- Чёрные. У новорождённого ребёнка встречаются довольно редко. Такая окраска радужки характерна для негроидов и монголоидов. При этом строение оболочки глаза почти ничем не отличается от обладателей коричневых оттенков.
- Зелёные. Насыщенный цвет — большая редкость. Зелёные оттенки обусловлены присутствием дополнительного пигмента — липофусцина. Чаще всего глаза имеют не чисто зелёный, а оливковый, болотный, каре-зелёный цвет. Глаза у ребёнка со временем могут потемнеть, приобретая более коричневый оттенок. Но присутствие липофусцина от рождения с большой вероятностью говорит о том, что он с возрастом не исчезнет.
- Серые. Это наиболее близкий оттенок к голубому. Такая расцветка получается, если присутствует небольшое количество меланина и других пигментных веществ.
- Тёмно-серые. По сравнению с серыми предполагают большее количество меланина. У взрослых людей довольно распространены, а у младенцев встречаются редко. Глаза могут изменить цвет в сторону коричневого или остаться неизменными.
- Жёлтые. Встречаются очень редко. Обычно такой оттенок называют янтарным. Чаще можно увидеть жёлто-коричневый цвет. Подобная окраска получается при сочетании меланина с липофусцином (зелёным пигментом).
- Красные. Цвет говорит о полном отсутствии меланина в организме человека. Встречается у альбиносов. Красный оттенок придают капилляры, просвечивающие через прозрачную оболочку глаза.
Довольно редкое явление — гетерохромия. Это понятие используют в случаях, когда глаза имеют разный цвет или одна роговица окрашена участками в различные цвета.
Фотогалерея: каким бывает цвет глаз у маленьких детей
Голубые глаза наиболее распространены у новорождённых европейских национальностей
Синие глаза кажутся более глубокими и вдумчивыми
Карие глаза формируются рано, часто к годовалому возрасту цвет становится постоянным
Чёрный цвет глаз встречается в основном у темнокожих народов
Насыщенный зелёный цвет глаз встречается нечасто
Серый цвет в младенчестве может сохраниться или позже измениться в сторону коричневого
Гетерохромия у новорождённых — редкое явление, с возрастом глаза могут стать одинаковыми
Цветение новорожденных: признаки и причины, фото
Обычно цветение новорожденных проявляется на 2–4 неделе жизни. Это нормальное физиологическое явление, которое свидетельствует о том, что кожа младенца очищается и адаптируется к внешней среде.
Тело человека. Медицинская эниклопедия: — М., 2011
Расскажем подробнее, какие признаки, причины, что делать при появлении такой сыпи. Вот какие внешние признаки указывают на цветение кожи:
- на голове, шее ребенка, грудке и спинке появятся желтоватые, белесые или ярко-розовые участки;
- на щечках и на головке возникают белые прыщики;
- пораженные места не чешутся, дискомфорт ребенок ощущает только при касании влажным полотенцем или салфеткой пораженных участков;
- на покрасневших или побелевших местах образуется корочка.
В зависимости от причины возникновения такая сыпь может продержаться от недели до нескольких месяцев.
Геппе Н.А.: Пропедевтика детских болезней. — М., 2008
Рассмотрим, почему возникает цветение:
Естественное развитие потовых протоков малыша
Доктор медицинских наук, профессор И.Горланов и кандидаты медицинских наук Л.Леина и И.Милявская связали цветение новорожденных с особенностями строения их потовых проток (они прямые, а у взрослого человека штопороподобные). Это приводит к закупориванию и развитию воспалительных процессов. Милиумы (простыми словами младенческие белые прыщи) исчезают быстро, если родители регулярно очищают кожные покровы ребенка.
Гормональный дисбаланс
Цветение новорожденных Комаровский связывает с гормональной атакой, которую переживают малыши, перейдя на грудное вскармливание. У мальчиков такие высыпания — результат действия женского гормона эстрогена.
Эти кожные изменения вызывает и другой гормон — кортизол. Мама переживает сильный послеродовой стресс, мало отдыхает, волнуется за ребенка, и в ее молоке увеличивается количество гормона стресса. Кортизол стимулирует работу сальных желез, у младенца в том числе. Маме нужно осознать, что состояние ее нервной системы и психики — залог здоровья ребенка.
Нарушение гигиенического режима
Если родители неправильно ухаживают за кожными покровами ребенка, редко проводят водные процедуры, то засаливание потовых проток неминуемо. На коже оседают бактерии, которые приводят к гнойным воспалениям.
Таким образом, цветение новорожденных — обычное явление, которое сигнализирует о привыкании ребенка к окружающей среде, грудному молоку, новым питательным веществам и гормонам.
Обзор
Бородавки или папилломы — небольшие доброкачественные выросты на коже, которые могут иметь различную форму, цвет и связаны с влиянием вируса папилломы человека (ВПЧ).
У большинства людей когда-нибудь были или будут бородавки. Чаще они появляются у детей и подростков, чем у взрослых. Рост бородавок связан с действием вируса папилломы человека, который стимулирует деление клеток эпителия и избыточное образование кератина — белка, придающего коже жесткость и шероховатость. Однако не у всех зараженных вирусом папилломы развиваются какие-либо проявления, в том числе, бородавки. В большинстве случаев иммунитет справляется с инфекцией, не допустив развития симптомов болезни.
Бородавки могут быть разной формы и образовываться по одной или группами. Некоторые типы бородавок склонны появляться на определенных частях тела. Например, на ногах иногда возникают подошвенные бородавки, а нитевидные бородавки (папилломы) у женщин и мужчин чаще встречаются на участках тела с нежной и тонкой кожей.
Бородавки не считаются очень заразными, но могут передаваться контактным путем (при соприкосновении кожи). Инфекция также может передаваться опосредованно, через зараженные предметы или поверхности, например, пол у бассейна. Вероятность заражения повышается, если у вас влажная или поврежденная кожа. Между заражением и образованием бородавки может пройти несколько недель и даже месяцев.
Бородавки — доброкачественные образования, но могут напоминать некоторые виды рака. Иногда их сложно самостоятельно отличить от более опасных кожных образований. При любом сомнении лучше обратиться к врачу, прежде чем предпринимать какие-либо меры по самолечению.
В большинстве случаев бородавки безвредны и проходят сами. Сколько времени пройдет, прежде чем бородавка исчезнет, зависит от каждого конкретного случая. Организму может потребоваться до двух лет, чтобы избавиться от вирусной инфекции, тогда же исчезнет и бородавка. Если же вы хотите ускорить процесс или бородавка вызывает дискомфорт, существуют различные методы удаления бородавок и папиллом как в домашних условиях, так и у врача.







