Обзор
Корь – это крайне заразное вирусное заболевание, которое сопровождается повышением температуры тела, сыпью на коже и слизистых оболочках, воспалением дыхательных путей и слизистой глаз.
Заразиться корью может любой человек, если ему не делалась прививка или он раньше не болел корью, но чаще всего ей болеют дети в возрасте от одного до четырех лет. Если вы переболели корью, крайне маловероятно, что вы заболеете ей повторно, потому что ваш организм выработает иммунитет (сопротивляемость) к вирусу.
Первые симптомы появляются обычно через 10 дней после заражения. Корь начинается с симптомов простуды, повышения температуры тела, покраснения глаз. Через несколько дней появляется характерная сыпь.
По данным Роспотребнадзора, в нашей стране сохраняется неблагополучная ситуация по кори. Это связано с частым посещением нашими туристами регионов, где заболеваемость корью достаточно высока: Турция, Индонезия, Таиланд, Китай и др.
В 2013 году случаи кори зарегистрированы в 58 субъектах Российской Федерации, около 45% заболевших – дети, преимущественно, не вакцинированные. Групповые очаги кори зарегистрированы в Астраханоской области, Республике Дагестан. Вспышки кори у непривитых зафиксированы в Рязанской, Ярославской, Тульской, Калужской, Оренбургской, Саратовской, Нижегородской областях, республиках Башкортостан и Адыгея, Ставропольском крае. Крупная вспышка кори с числом пострадавших свыше 90 человек, зарегистрирована в Курской области среди членов религиозной общины, которые отказываются от вакцинации.
Люди, не переболевшие корью и не получившие прививку остаются восприимчивыми к болезни на протяжении всей жизни. Роспотребнадзор рекомендует плановую вакцинацию от кори в сроки, предусмотренные Национальным календарем профилактических прививок. Особенно это актуально для лиц, регулярно выезжающих в неблагополучные по кори страны.
Вирусы кори содержатся в слюне, которая при чиханье и кашле выделяется из дыхательных путей в виде миллионов микроскопических капель. Заразиться корью можно, вдохнув эти капельки, то есть воздушно-капельным путем. Кроме того, вирусы кори могут оседать на поверхности предметов. С грязными руками инфекцию можно легко занести в организм, дотронувшись до носа или рта. Находясь на поверхностях предметов, вирус кори может сохранять жизнеспособность в течение несколько часов.
Попав в организм, вирус размножается на горле и легких, после чего распространяется по всему телу. Больные корью становятся заразными за 1-2 дня до первых симптомов и до конца 4-го дня после появления сыпи. Поэтому нужно оставаться дома как минимум четыре дня с момента появления сыпи, чтобы ограничить распространение болезни.
Если вы думаете, что у вас или вашего ребенка корь, вызовите врача на дом. Не стоит самостоятельно идти на прием в поликлинику, чтобы не подвергать риску заражения других людей. Для диагностики кори врачу обычно достаточно простого осмотра. Однако в некоторых случаях может потребоваться дополнительные анализы.
Специального лечения кори нет, но ваш иммунитет должен самостоятельно побороть болезнь за 7-10 дней. Если болезнь протекает тяжело, особенно если появились осложнения, вам может потребоваться госпитализация в больницу.
Что делать, если произошел контакт с больным корью?
Данная ситуация регламентируется Санитарно-эпидемиологическими правилами СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита»
5.10. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
5.12. Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
5.14. Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения, указанного в пункте 5.7 настоящих санитарных правил.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Реакции ребенка после прививки
Все возможные побочные эффекты производители обязательно указывают в инструкции к препарату для иммунизации. Перед прививкой не только можно, но даже нужно внимательно изучить документ, посмотреть на срок годности вакцины, проверить целостность упаковки
Родителям важно внимательно наблюдать за состоянием своего ребенка после вакцинации. Умеренные изменения на коже в месте инъекции не считаются осложнением прививки
Покраснение, отечность, болезненность в месте укола — нормальная реакция организма, которая проходит через несколько дней самостоятельно. Слабость, вялость, сонливость, отсутствие аппетита — это тоже «норма».
Важно помнить, что местная реакция — это распространенная реакция на прививку. Например, при введении БЦЖ на плече долго не заживает язвочка, а постановка АКДС часто приводит к образованию болезненной шишки в месте инъекции
Такое уплотнение проходит самостоятельно, но некоторое время может быть причиной прихрамывания и болезненных ощущений.
После введения живых вакцин
Ослабленные живые микроорганизмы обычно вызывают побочные эффекты на 5–12 день после прививки. Например, вакцина против кори может вызвать реакцию, похожую на заболевание — температуру, боль в горле, насморк и небольшую сыпь. Все симптомы не требуют лечения и проходят самостоятельно.
Аллергическая реакция
Аллергия может проявиться как непосредственно в области введения вакцины, например, в форме сильного отека, так и перейти в системную реакцию и даже привести к анафилактическому шоку — опасному для жизни состоянию.
Наиболее распространенные симптомы аллергии на вакцину:
- красная сыпь;
- зуд кожи;
- сильная отечность в месте укола;
- выраженные отеки конечностей, лица;
- насморк, кашель;
- затруднения дыхания;
- охриплость голоса;
- чувство беспокойства;
- учащение сердцебиения.
При развитии шока ребенок ведет себя беспокойно, у него наблюдается быстрое снижение давления, учащение частоты сердечных сокращений, он может потерять сознание.
Анафилактическая реакция чаще всего развивается в течение 30 минут после введения вакцины, но может быть отсроченной, тогда симптомы проявят себя уже дома. При развитии аллергии следует сразу дать ребенку таблетку антигистаминного препарата, исключить контакт с другими аллергенами
Важно внимательно наблюдать за малышом: в случае развития анафилактического шока нужно немедленно вызвать «Скорую помощь», поскольку состояние быстро может привести к отеку дыхательных путей и летальному исходу.
В ожидании медицинской помощи следует расстегнуть все давящие элементы одежды ребенка, уложить его головой вниз, а при развитии рвоты — повернуть голову набок, чтобы освободить дыхательные пути. Для подстраховки лучше пополнить домашнюю аптечку ампулой адреналина и преднизолона: укол одного из этих препаратов может спасти жизнь малыша.
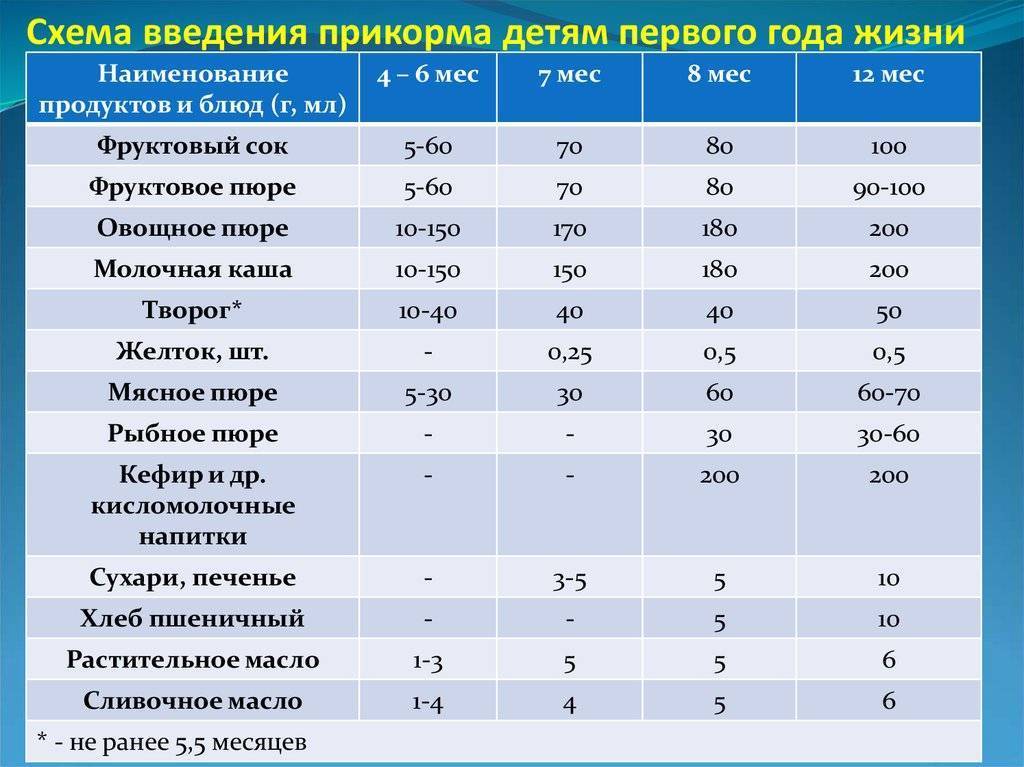
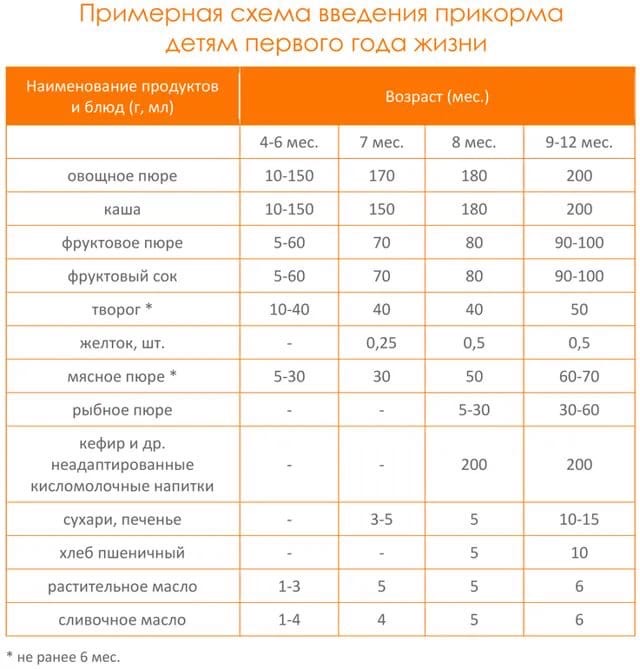
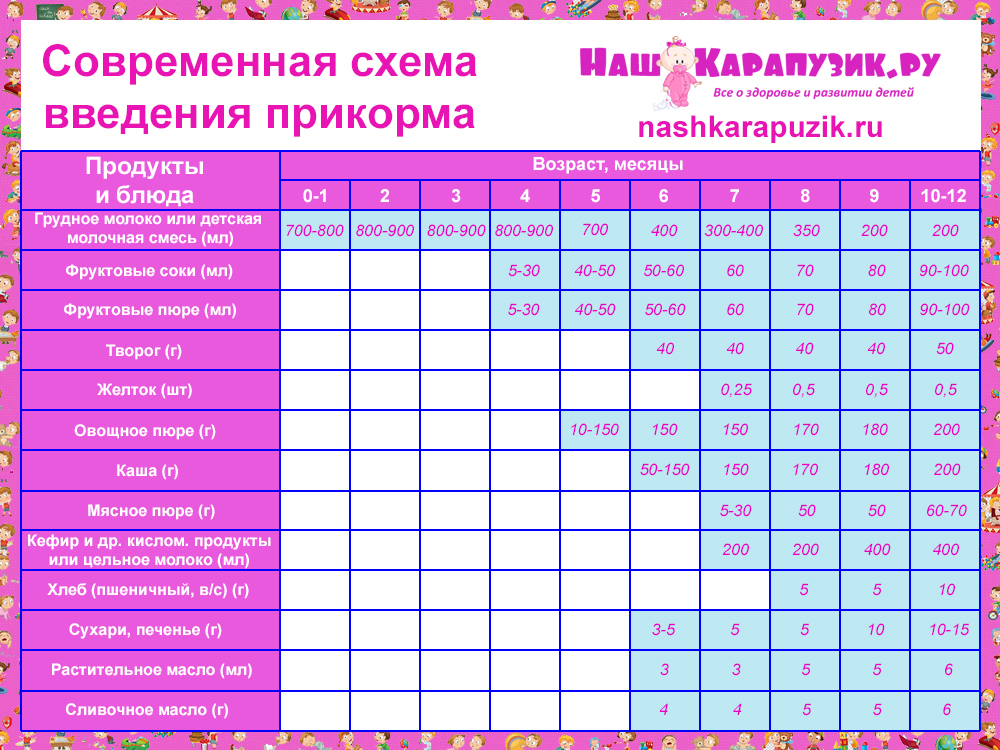
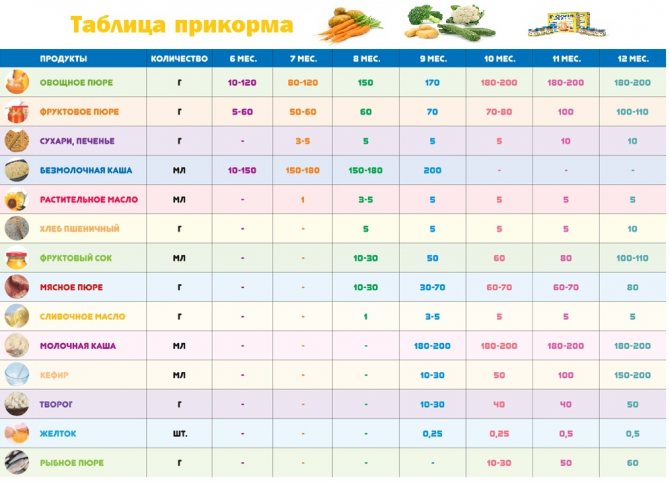
Вакцина и прикорм
Вакцина воздействует на организм ребенка, активируя резервы иммунной системы и заставляя ее работать интенсивнее. Если в этот момент ввести новый продукт питания, то, какой именно окажется реакция, никто точно не скажет. Желательно дать желудку и кишечнику некоторое время для адаптации. Таким образом, организм сможет воспринять пищу, подключив резервные механизмы.

Иногда были замечены негативные реакции на прикорм после вакцинации. Если это произошло, с данным процессом лучше повременить.
Отторжение пищи может проявиться через симптомы обыкновенной аллергии, а именно:
- тошнота;
- повышение температуры;
- высыпания и покраснения кожи;
- рвота;
- отсутствие аппетита.
Чтобы избежать таких последствий, некоторые врачи рекомендуют не вводить первый прикорм, пока не пройдет как минимум 5-7 дней после вакцинации. Еще одна причина отталкивающей реакции дитя, это большая нагрузка на организм. Когда происходит кормление, он выделяет силы на адаптацию, сделанная сразу после прикорма прививка приведет в перенагрузке. Поэтому лучше делать паузы до и после вакцинации. Чтобы успеть дать ребенку это время, родителям стоит заранее узнать о плановом проведении вакцинации.
Нужно ли снимать маски?
К отмене масочного режима — и одновременно к стимулированию вакцинации — призвал в начале февраля бывший главный санитарный врач России, первый зампред комитета Госдумы по образованию и науке Геннадий Онищенко.
«Надо этим заниматься, и не только Удмуртии, а всем, потому что это затянувшееся наше болото с этими мерами, надо его раскачивать и давать возможность людям работать. И самое главное — стимулировать вакцинацию, вот это тот эффективный рычаг, который позволит нам уже превращать этот фетиш, который мы себе придумали, в нормальное сосуществование человека с этой новой инфекцией», — сказал Онищенко РИА «Новости».
В России появились прецеденты с отменой масочного режима: в середине февраля об отмене обязательного ношения масок заявили власти Удмуртии и Чечни. Правда, в Удмуртии после критики соседнего Татарстана позже заявили, что ношение маски переводят в разряд рекомендаций. В Чечне, по словам главы региона Рамзана Кадырова, региональные власти пришли к такому решению после тщательного изучения эпидемиологической ситуации, которая «складывается благоприятным образом». В конце февраля в республике заявили, что, несмотря на отмену масочного режима, заболевших становится меньше.
По поводу необходимости носить маски после прививки мнения расходятся даже у чиновников, связанных с российским Минздравом. Так, в середине января этого года директор центра Гамалеи Александр Гинцбург посоветовал «не носить маски при высоком уровне антител».
«Вируснейтрализующие антитела должны 1:3200, можно и побольше. Это хорошо. И после этого можно при таком титре антител, я еще одну крамольную вещь могу сказать, можно ходить без маски для того, чтобы этот уровень антител постоянно поддерживался на высоком уровне», — сказал Гинцбург РИА «Новости». Уровень 1:3200 является максимальным в тесте центра Гамалеи.
Глава Минздрава РФ Михаил Мурашко возразил Гинцбургу, заявив, что привитые должны носить маски вне зависимости от уровня антител, так как они все равно могут быть переносчиками вируса.
«Граждане, прошедшие вакцинацию от новой коронавирусной инфекции, должны носить маски вне зависимости от титра антител до формирования популяционного иммунитета. Вакцинация надежно защищает от тяжелого течения и в абсолютном большинстве случаев — от заболевания, но вакцинированный человек, тем не менее, может передать инфекцию тем, кто не защищен. Маски в этом случае защищают ваших близких и окружающих от возможного инфицирования», — сказал Мурашко.
Вполне возможен вариант, когда после вакцинации человек не может заболеть самостоятельно, но это не мешает ему быть переносчиком вируса. Его личные антитела, наработанные после прививки, могут справиться с вирусом, однако, нет никаких научных данных о том, что имевший контакт с ним человек, даже с антителами, не может вирус распространять.
Такой вариант вероятен, например, если вирусная нагрузка большая, а вакцинация была давно, поясняет врач Игорь Соколов. Человек станет распространителем, а соответственно, маска нужна. «Замечу, что в обоих вариантах сам вакцинированный ничего не заметит, он не заболеет и симптомов у него не будет», — говорит эксперт.
Основные причины появления
Людей, у которых образовались уплотнения, всегда интересует, почему это произошло. Какие факторы способствовали появлению шариков. Медики выделяют несколько основных причин, которые влияют на эту проблему.
- Непрофессионализм медсестер – это главная причина, из-за которой образуются шишки от уколов на ягодицах. У медицинского персонала может быть недостаточно опыта. Также уплотнения появляются, когда уколы ставит человек, не имеющий медицинского образования. Практически всегда самостоятельное введение инъекций оканчивается тем, что образуется плотный шарик под кожей. Например: игла может быть введена под неправильным углом (необходим угол 90 градусов) или введена в ягодицу не полностью и лекарство вошло под кожу, а не в мышцу.
- Аллергическая реакция на медицинский препарат – если лекарственное средство было введено впервые, то у больного может проявиться аллергия. В этом случае через несколько часов на ягодице образуется уплотнение. Также наблюдается покраснение кожного покрова, сильный зуд и жжение. Об этом необходимо предупредить лечащего врача. Вероятно, он отменит данное лекарство, заменив его на другое.
- Инфицирование – этот фактор зачастую идет следствием непрофессионализма медицинских сотрудников. Шишки на попе образовываются, если не обрабатывать кожу спиртом перед вводом лекарства. Также инфицирование случается, когда больные не держат на месте укола ватку, смоченную антисептиком (ее необходимо придерживать пару минут, пока не остановится кровь). Уплотнения появляются и в результате применения нестерильной, уже использованной ранее иглы.
Купание после вакцинации БЦЖ
Новорождённых прививают от туберкулёза на первой неделе их жизни. Едва вступившие в наш мир, крохотные детки уже должны бороться за своё выживание.
Ряд специалистов, стремящихся как можно дольше ограждать малюток от любых инфекций, твёрдо убеждены, что купание младенца после прививки нужно отодвинуть хотя бы на двое суток. Однако многие неонатологи утверждают, что привитых детей можно мыть уже на следующий день.
Лишь врачебная консультация позволит однозначно решить, опасно ли мочить водой место инъекции, когда оно стало отёчным и красным и там появился гнойник. Но даже если участковый педиатр разрешит мыть младенца сразу после прививки БЦЖ, необходимо как зеницу ока беречь формирующийся рубец от распаривания, намыливания и растирания до тех пор, пока не образуется шрам.
Вот список ЛОЖНЫХ медотводов от прививок
Перинатальная энцефалопатия. Это собирательный диагноз, объединяющий временные остаточные проявления нетяжелого повреждения ЦНС во время беременности и родов: изменение мышечного тонуса, нарушения сна, запаздывание формирования психических и моторных навыков. Для безопасной вакцинации достаточно будет осмотра неврологом в диспансерные сроки для исключения прогрессирующего процесса.
Стабильные неврологические состояния (эпилепсия с адекватной терапией, ДЦП, синдром Дауна и др.) – риск поствакцинальных реакций и осложнений не превышает таковой в обычной популяции.
Не тяжелая анемия – не повод запрещать или откладывать прививки. Параллельно с вакцинацией проводится лечение анемии. Анемия тяжелой степени может стать временным медотводом от вакцинации для выявления ее причин и подбора терапии.
“Дисбактериоз” – это не медотвод и даже не диагноз в практике современного врача. Изменения состава микрофлоры в анализе кала не является поводом ни для диагноза, ни для откладывания прививок.
Увеличение тени тимуса на рентгенограмме. Обычно это случайная находка при рентгенографии грудной полости. Является вариантом нормы или результатом временной послестрессовой гиперплазии тимуса (например, после ОРВИ). На эффективность вакцинации не влияет, риск осложнений от нее не увеличивается.
Аллергические заболевания. За исключением анафилактических реакций на предыдущие введение конкретных вакцин или на их компоненты, аллергопатология – это не постоянное противопоказание. Прививки вводятся на фоне максимально достижимой ремиссии (хотя бы даже на фоне применения лекарственных препаратов, иногда иммуносупрессивных).
Аллергия на белок куриного яйца любой степени тяжести – не противопоказание к введению вакцины против кори-краснухи-паротита по западным протоколам (США, Великобритания, Австралия). Однако в российских инструкциях к вакцинам от кори в противопоказаниях значатся гиперчувствительность/ тяжелые аллергические реакции/ анафилаксия на белок куриного яйца.
Врожденные пороки развития, в т. ч. пороки сердца – также частые ложные медотводы.
Лечение хронического заболевания, в том числе антибактериальными и гормональными препаратами – как правило, не препятствие для прививок. Иногда, при системной гормональной терапии, вопрос решается совместно с аллергологом. Местная гормональная терапия (кожная, ингаляционная) не должна быть поводом для медотвода.
Тяжелые заболевания в анамнезе. Младенцы, перенесшие после рождения тяжелые заболевания (сепсис, пневмония, выраженная желтуха) и поправившиеся, прививаются в обычном или догоняющем режиме.
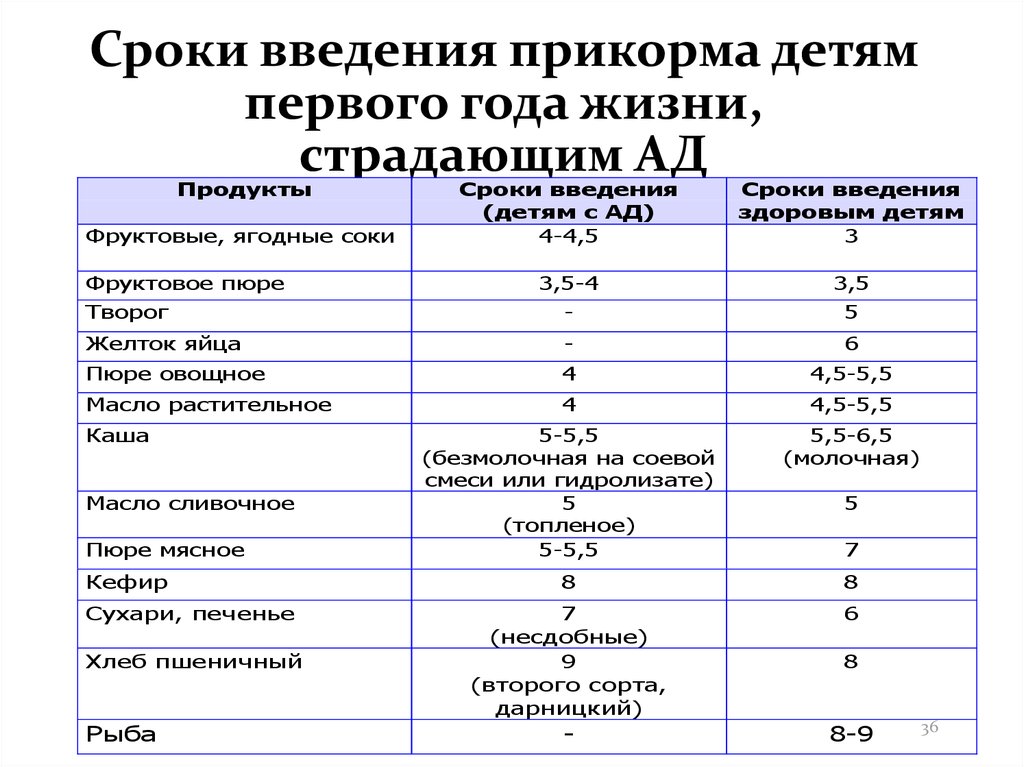
Можно ли вводить прикорм перед и после прививки
Опытные педиатры всегда предупреждают женщин о том, что прикорм нельзя делать перед прививкой. Объясняется это тем, что если он спровоцирует аллергию, организму дитя будет очень сложно справиться со сложившейся ситуацией. Об этом педиатр должен сообщить за три дня до укола. Столько же дней после него, ребенку назначено давать антигистаминные лекарства, например, Зертек или Фенистил.
Предугадать реакцию организма ребенка в такой ситуации сложно, все зависит от индивидуальных особенностей реакции иммунной системы каждого дитя.
Профилактика осложнений
За 1-2 дня до вакцинации (особенно это касается АКДС и БЦЖ) не следует сильно напрягать ребенка физическими упражнениями и умственными нагрузками. В день прививки их следует вовсе исключить. Также помните следующее:
- постарайтесь не допускать слишком активных игр на улице и меньше посещайте общественные места – следует защитить малыша от инфекций;
- нежелательно прививать детей в течение 2-3 недель перед поступлением в детский сад, а также сразу же после зачисления в него;
- ставить прививки лучше в теплое время года, когда в организме много витаминов для нормализации работы иммунитета;
- дети, склонные к аллергии, напротив, лучше переносят вакцинацию зимой;
- нельзя ставить прививку повторно, если в первый раз на нее была плохая реакция.
При соблюдении всех требований и противопоказаний даже самые сложные и тяжелые прививки будут переноситься относительно легко организмом ребенка.
Что это за болезни
Именно корь, краснуха и паротит (свинка) считаются одними из самых опасных болезней. У них есть общие симптомы и отдельные особенности. О каждой инфекции в отдельности.Паротит называют свинкой. Вирус заражает отделы головного и спинного мозга. Это не очень распространённая болезнь (около 40% заражённых), но симптоматика протекает очень тяжело. В течение 12 – 20 суток вирус проходит инкубационный период, после у ребенка начинает отекать и очень сильно болеть околоушная слюнная железа. В исключительных случаях симптомы наблюдаются в области разнообразных органах, например яичках, или простате.Корь – ода из самых опасных заболеваний. Она очень тяжело проходит у любого, независимо от пола и возраста, оставляя за собой характерный отпечаток. Энцефалит – как один из побочных эффектов (очень опасный) может развиться у ребёнка. Осложнение редкое, только у 0,5% детей, которые переболели корью, выявляют эту болезнь.Краснуха проявляет себя в виде небольших высыпаний и воспаления лимфатических узлов. Но дальнейшее развитие болезни может, в очень редких случаях, вызвать лихорадку. Когда у беременной женщины проявляется краснуха – это значит, что у плода возникают серьёзные осложнения:
- Катаракта;
- Умственная отсталость;
- Недоразвитие плода;
- Проблемы с сердцем;
- Потеря слуха.
 Но у этих трёх болезней существуют общие симптомы, по которым очень тяжело определить природу болезни:
Но у этих трёх болезней существуют общие симптомы, по которым очень тяжело определить природу болезни:
- Резкое увеличение температуры тела до 40оС;
- Высыпания на коже (сыпь может проявляться как по всему телу, так и на отдельных участках);
- Типичные проявления катаральных симптомов (обычно это боязнь света, конъюнктивит, слизистые выделения из носа, мокрый кашель);
- Отравление организма, из-за которого пациент теряет аппетит, возникают головные боли, ломота в суставах и т.д.).
Все вирусы распространяются воздушно-капельным путём, и защитить ребёнка от заражения бывает очень сложно. Так как он постоянно контактирует с другими детьми и взрослыми: школа, детский садик, городской транспорт, очереди в магазинах, и т.д.Когда у вируса наступает инкубационный период не только ребёнок, любой человек является угрозой для окружающих. Симптомы ещё не проявили себя, но он может заразить любого через поцелуй, кашель, чихание и т.д. Прививка от кори, краснухи, паротита снизит риск заражения от болезней и обезопасит окружающих.
Почему необходимо проводить прививку в возрасте одного года?
До года ребенок защищен антителами полученным от переболевшей или вакцинированной матери. К годовалому возрасту защитный эффект этих антител заканчивается, поэтому минимальный возраст для вакцинации установлен в 1 год.
Если у матери ребенка подтверждено отсутствие антител (например, если мама не болевшая и не вакцинированная), то минимальный срок введения вакцины регламентируется инструкцией к вакцине. Для некоторых препаратов указан минимальный возраст 8 месяцев.
Вторая доза вакцины вводится перед началом школьного периода и увеличивает шансы ребенка получить поствакцинальный иммунитет.
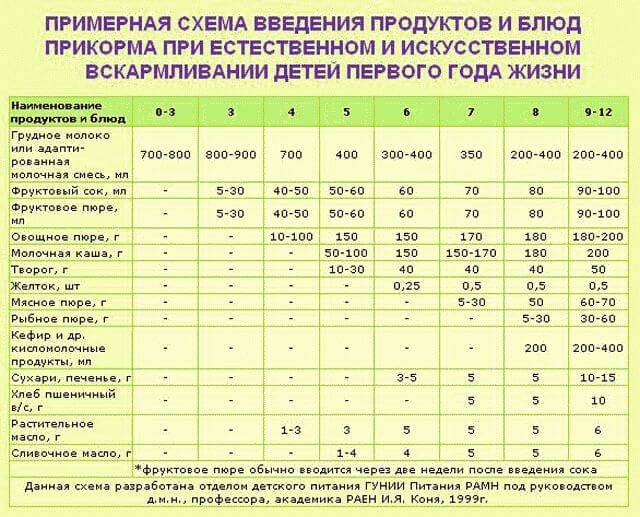
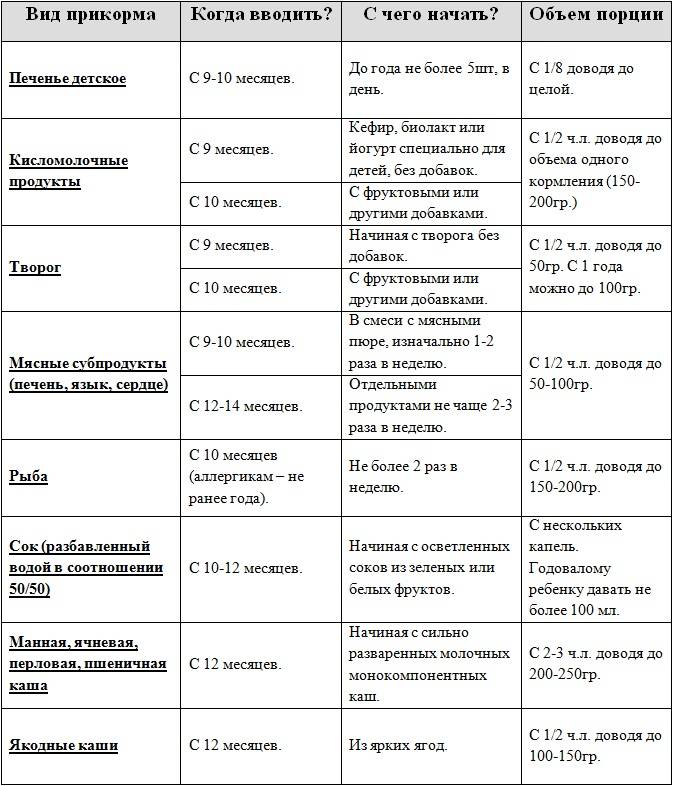
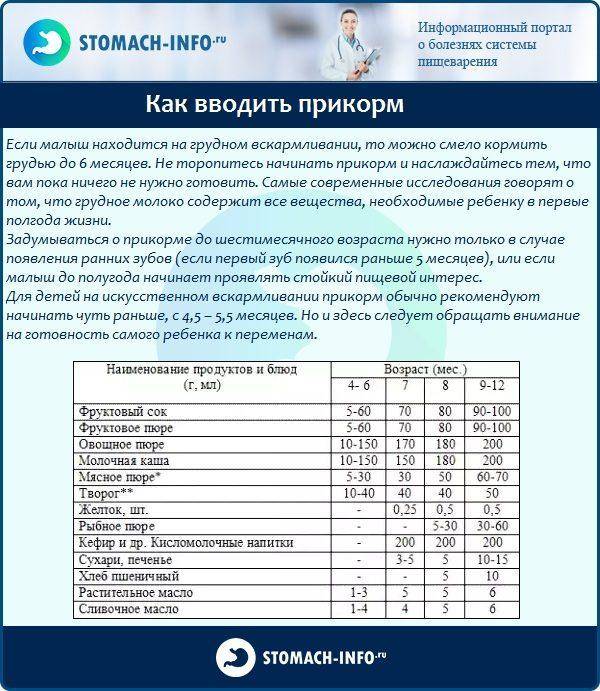
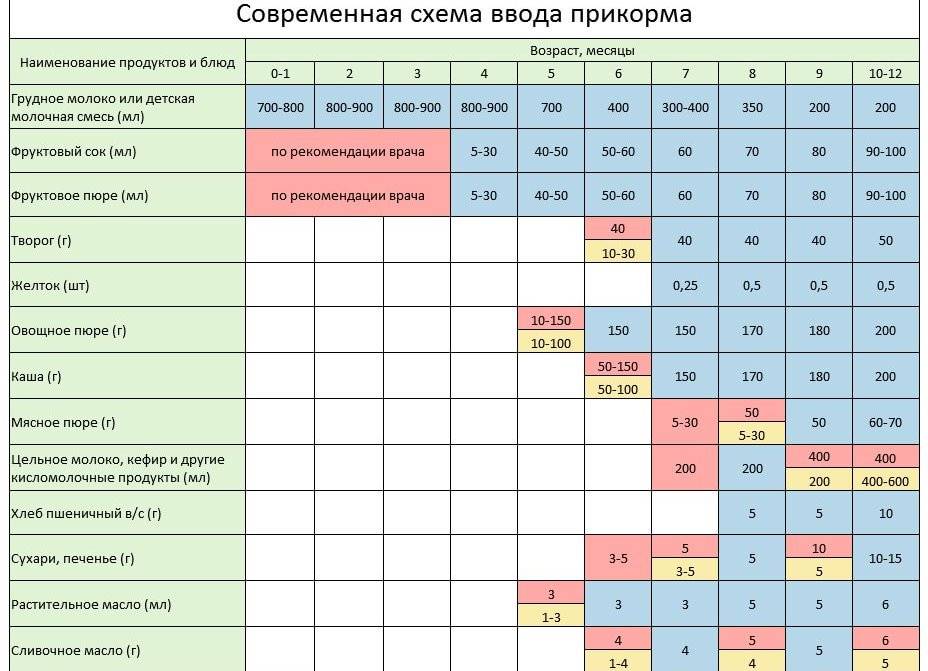
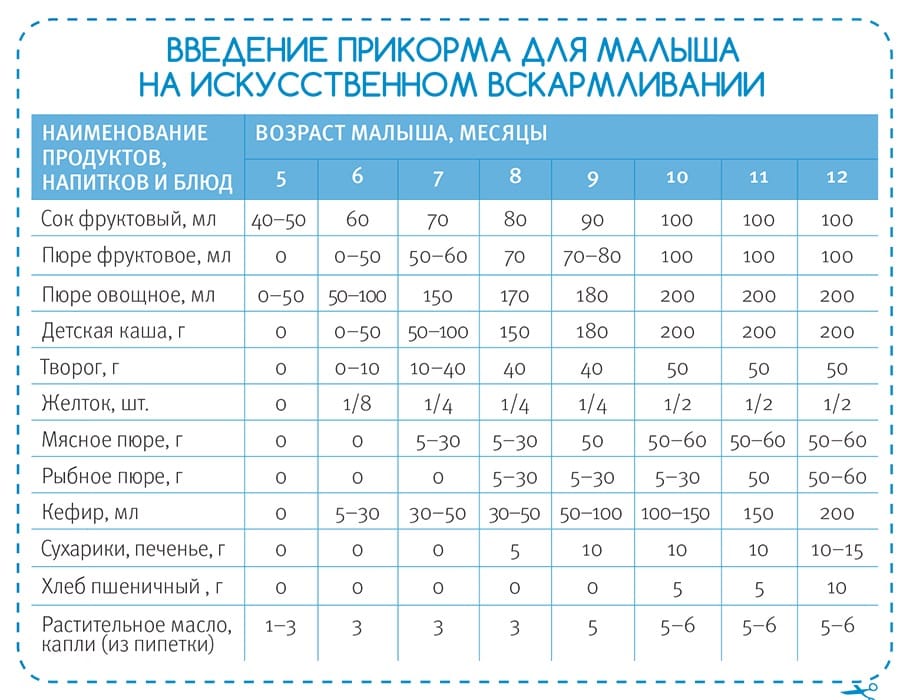
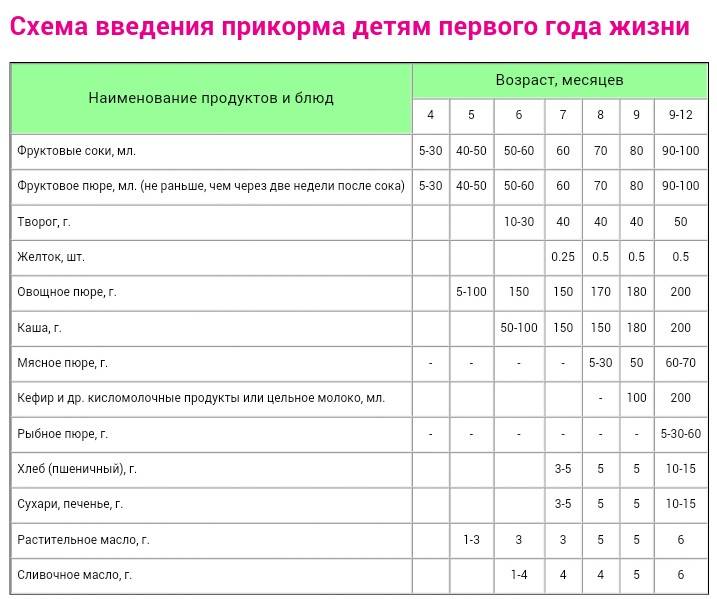
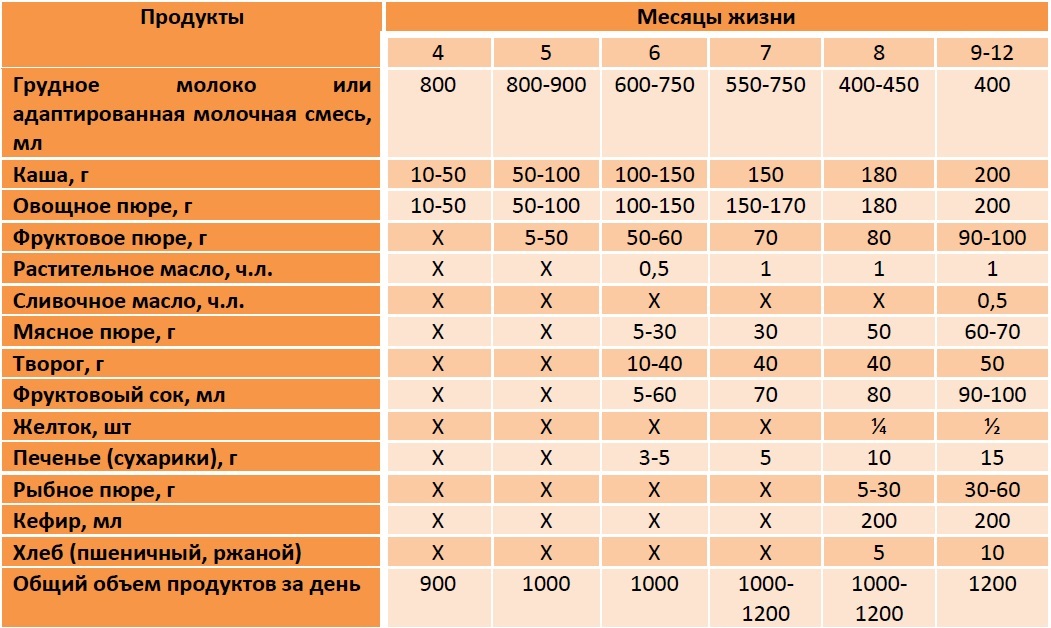
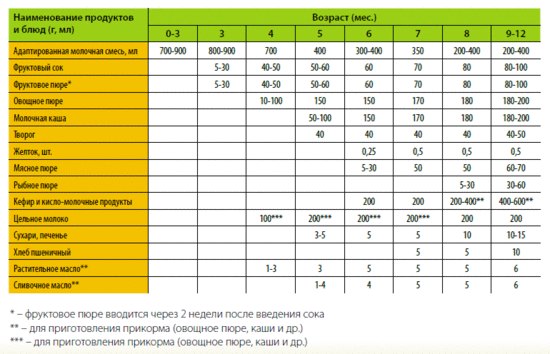
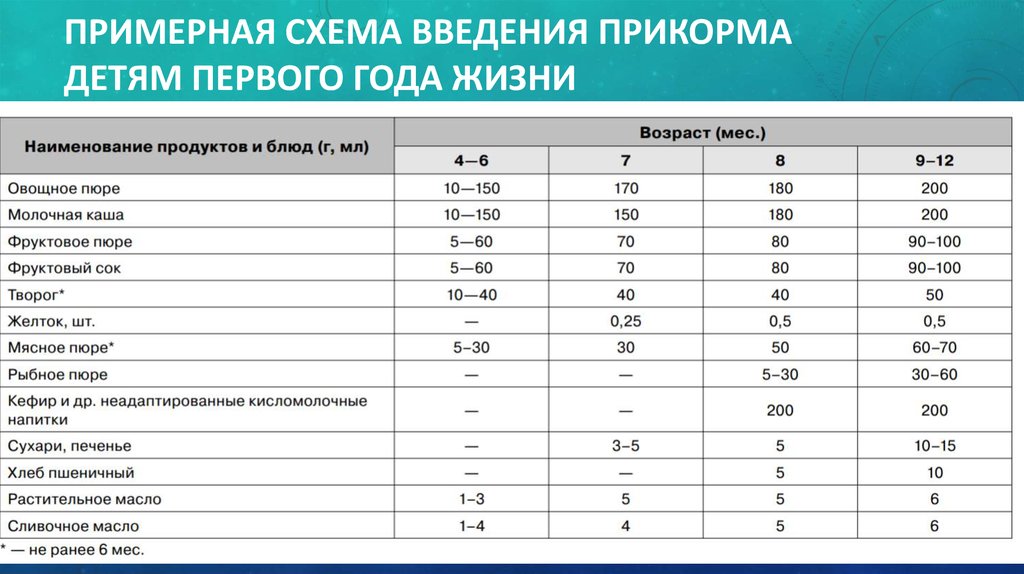
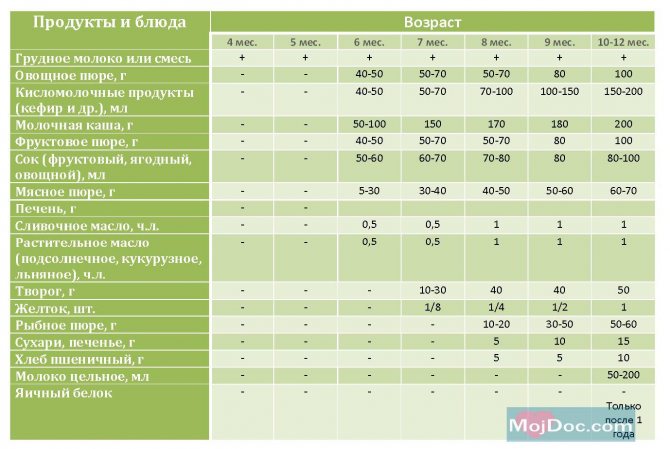
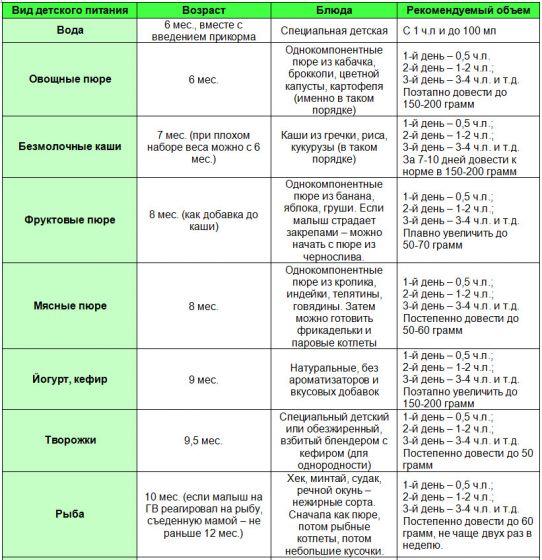
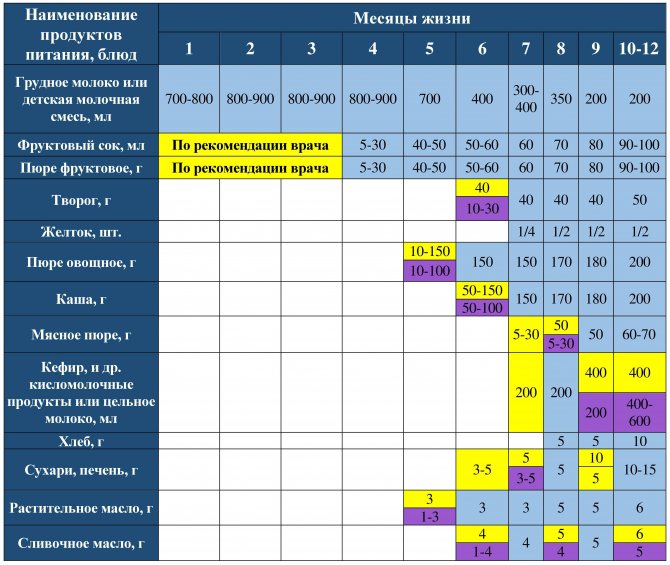
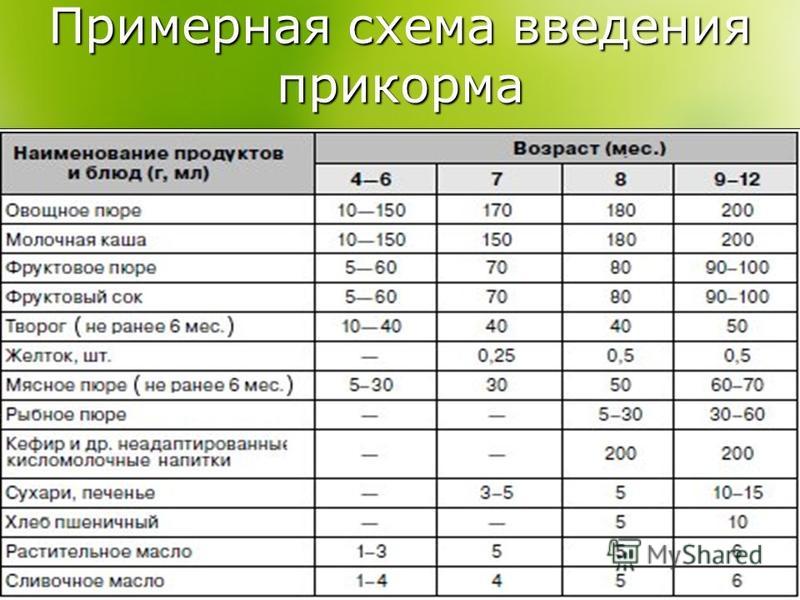
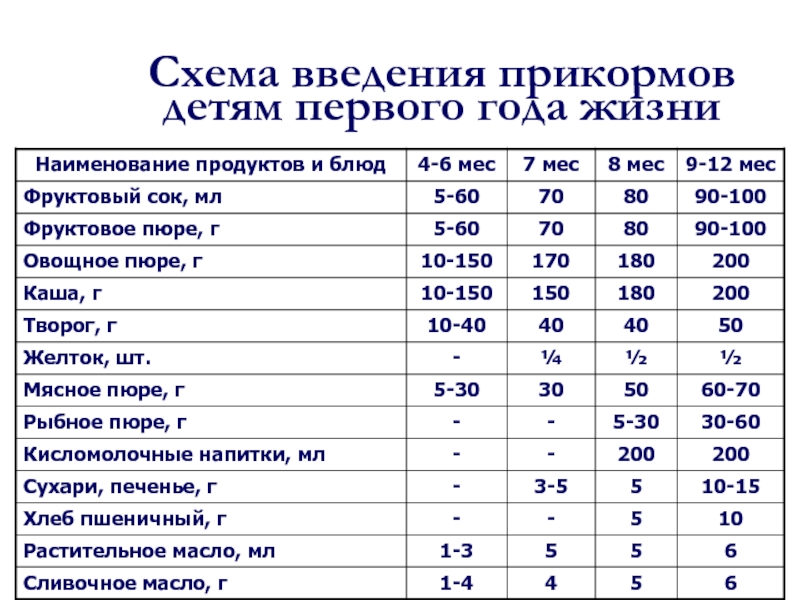
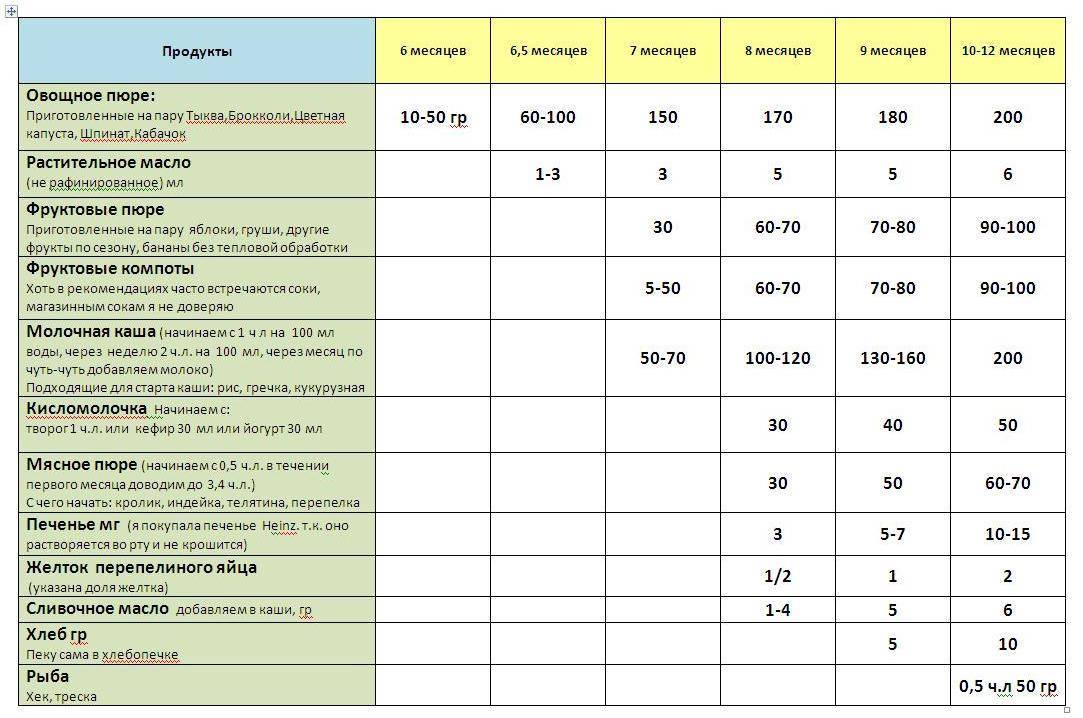
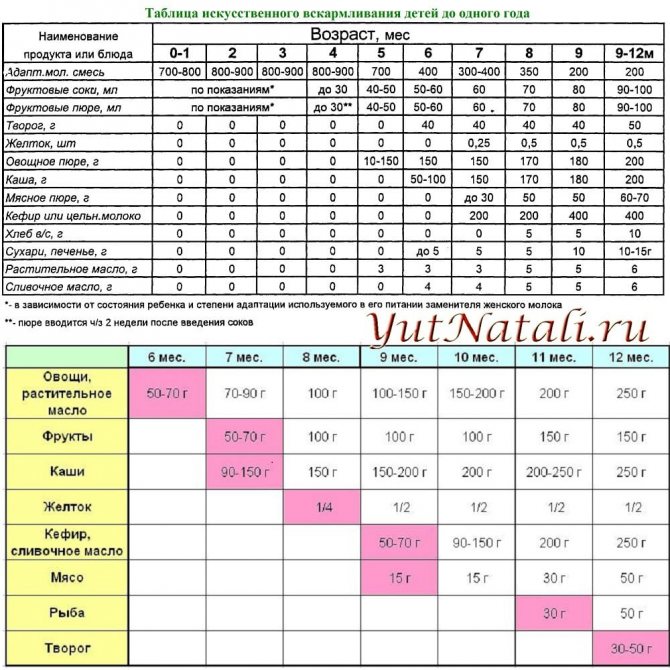
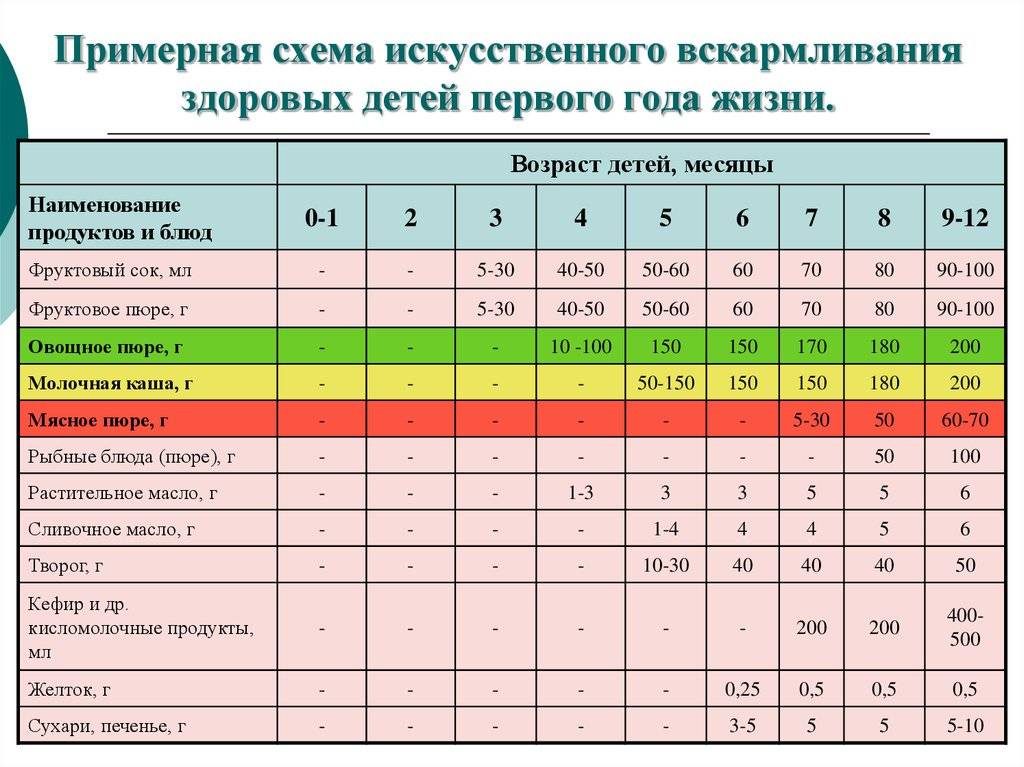
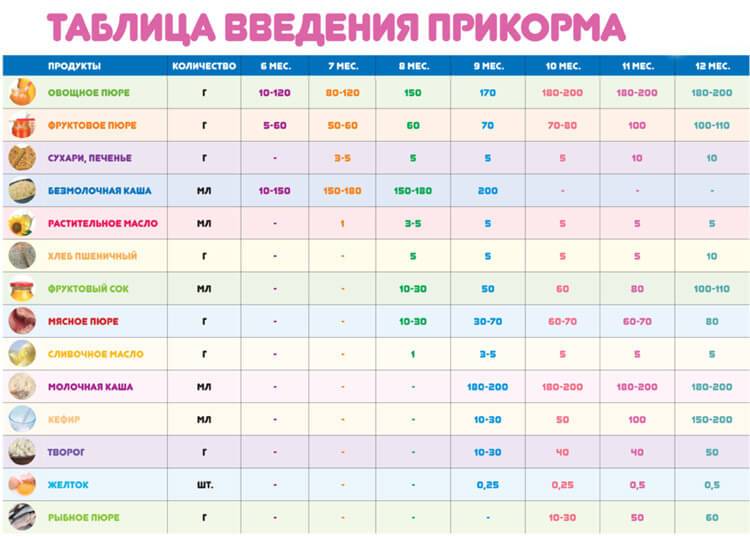
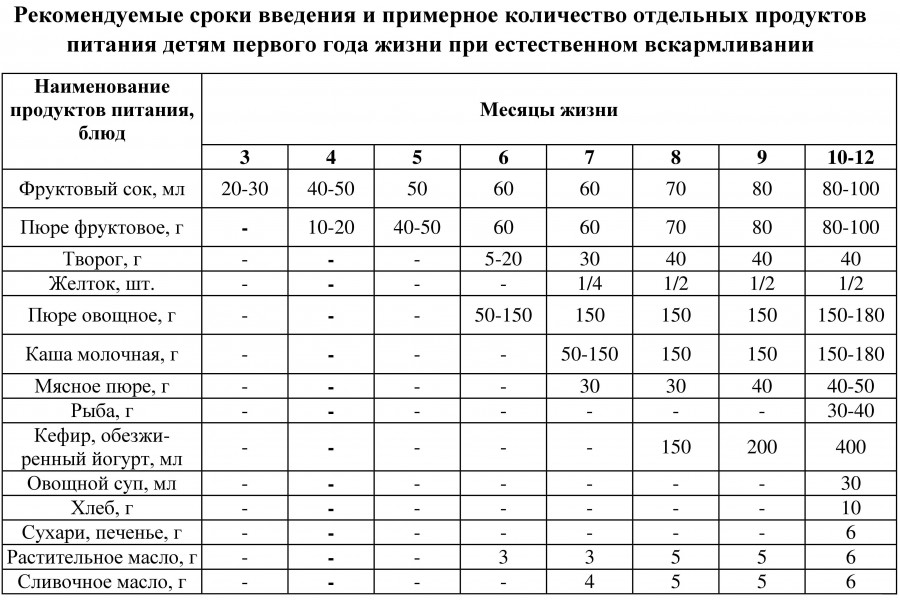
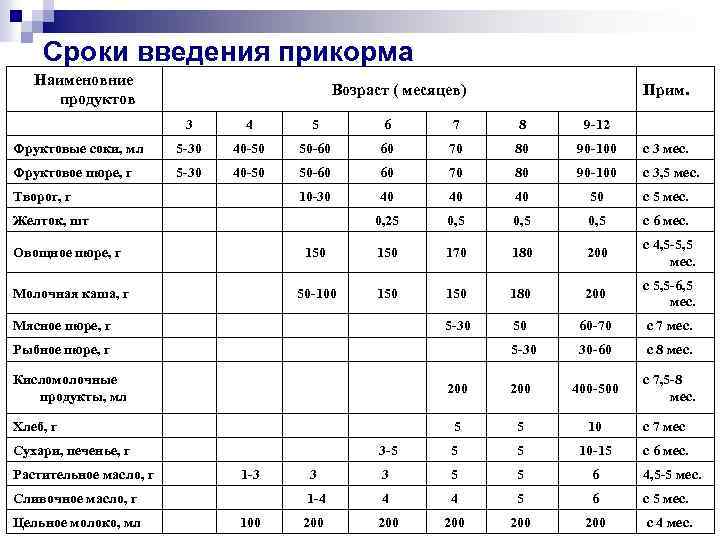
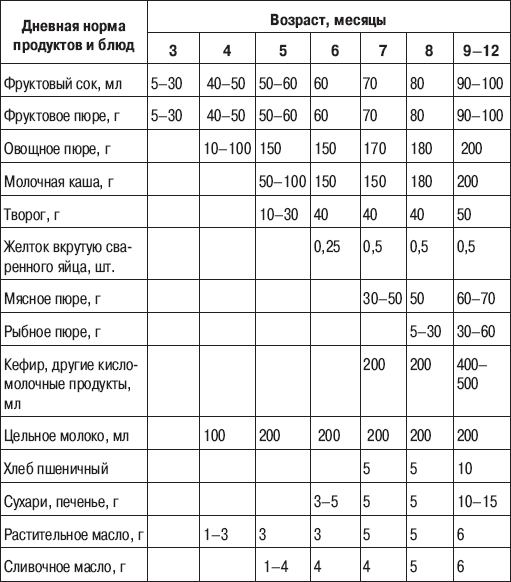
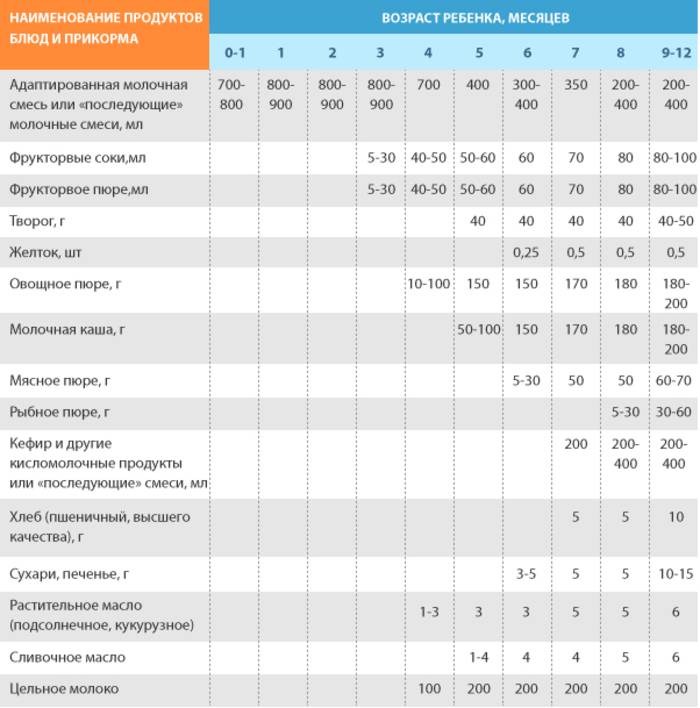
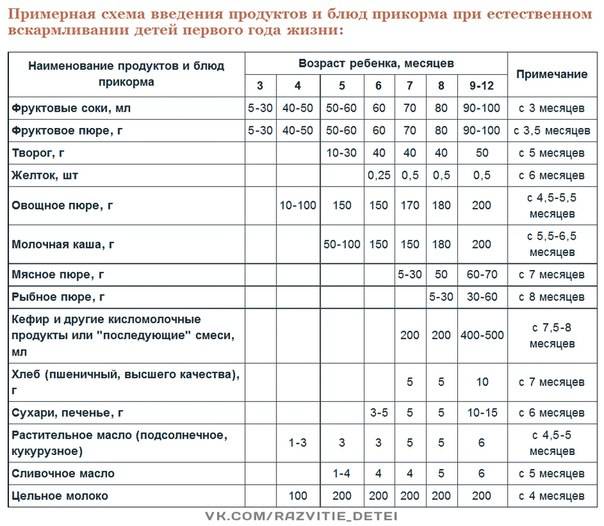
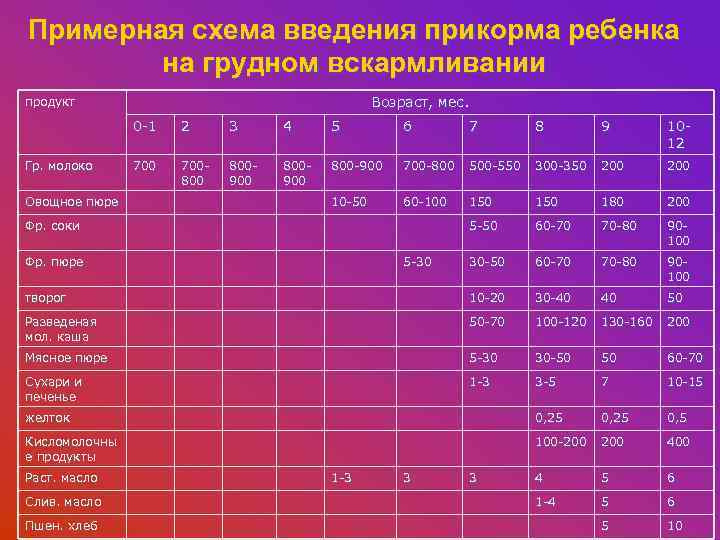
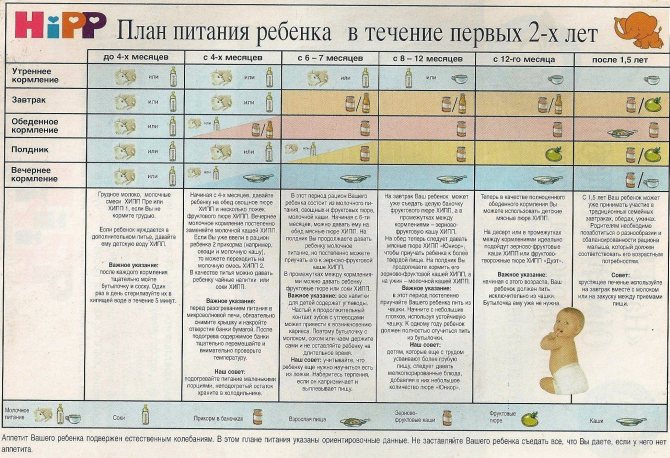
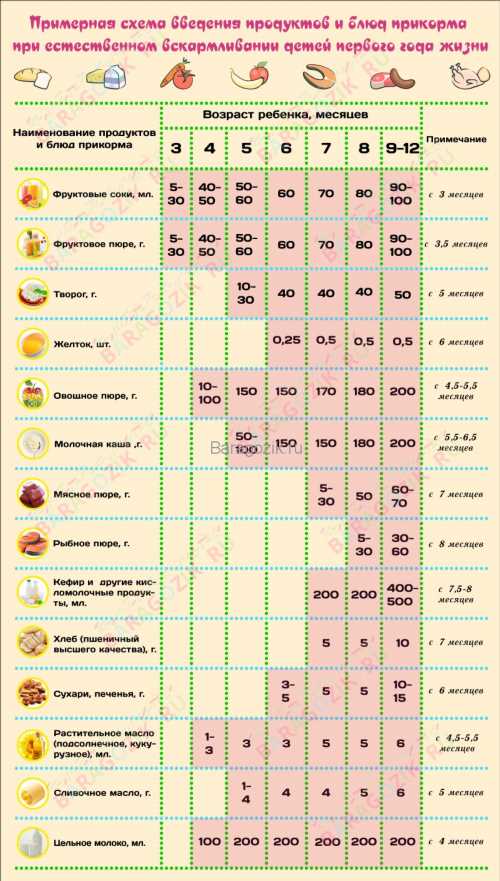
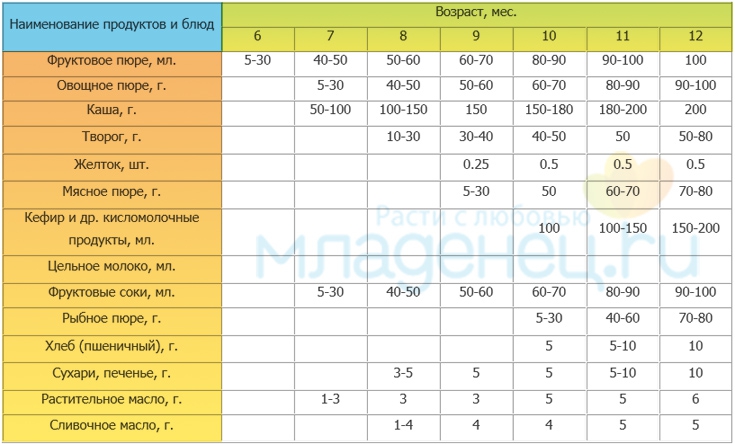
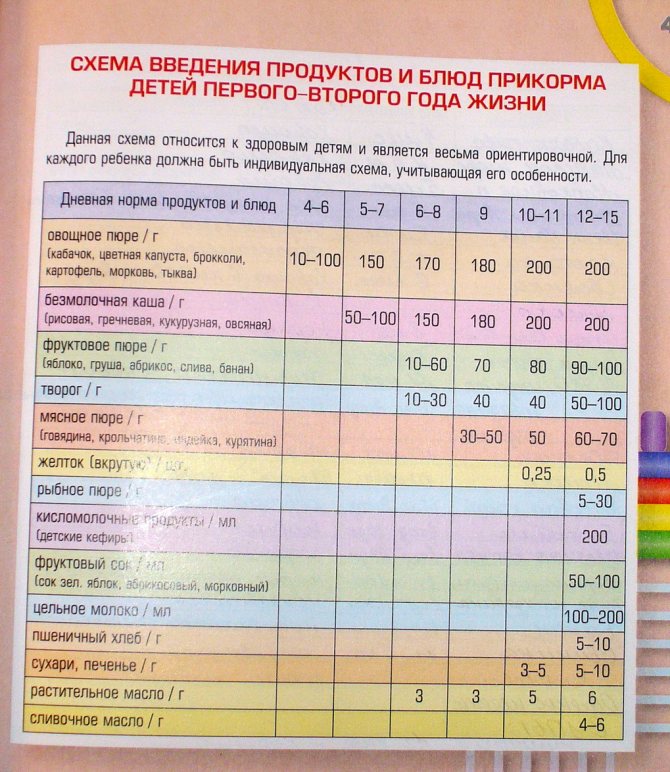
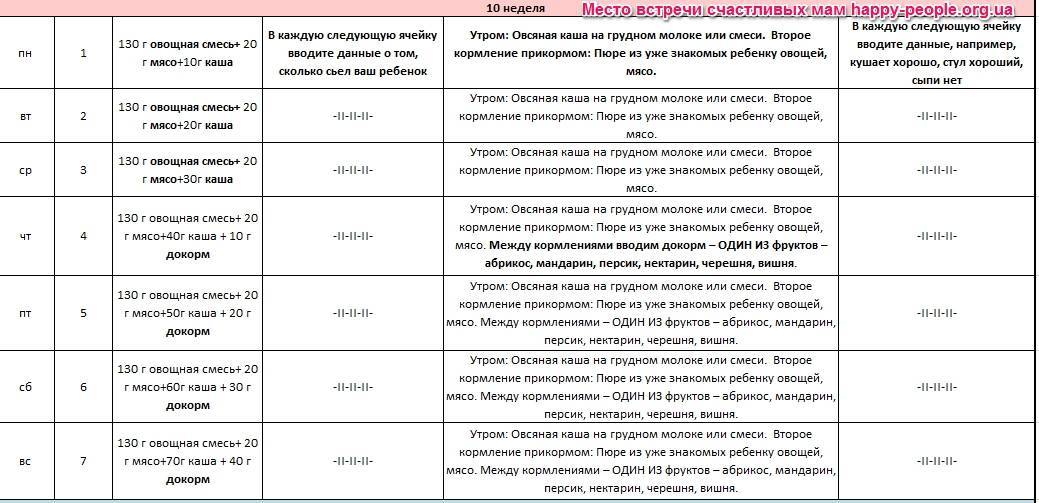
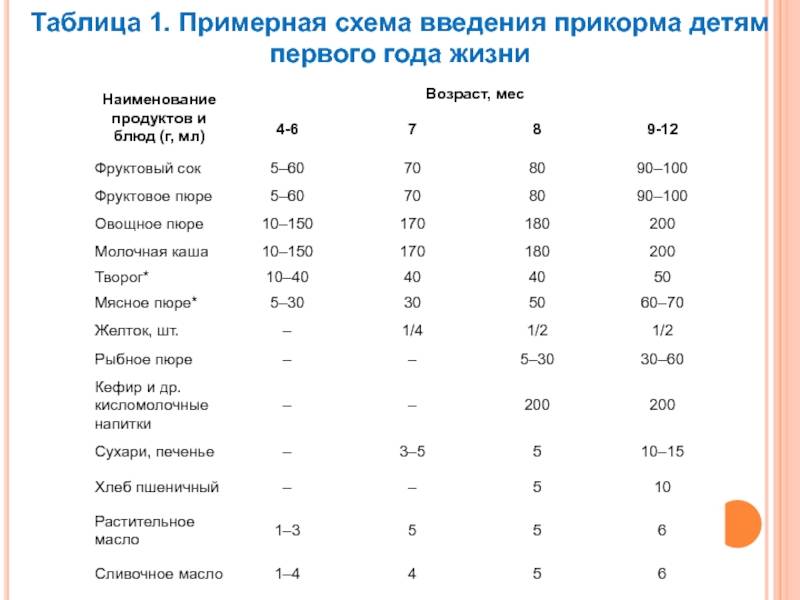
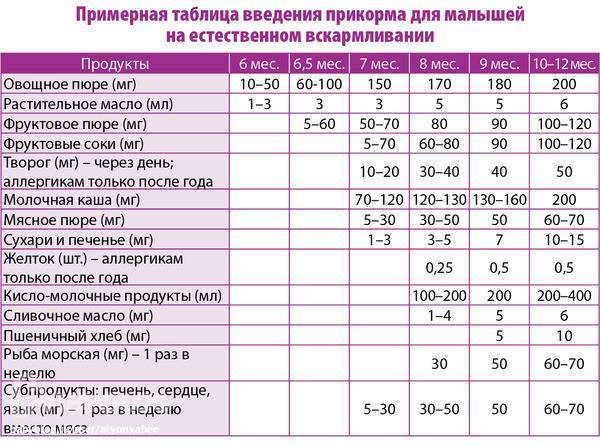
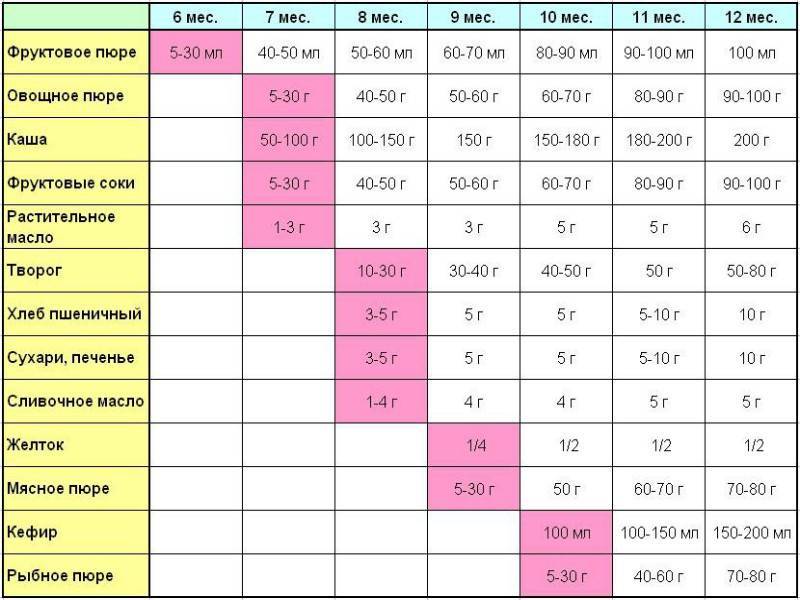
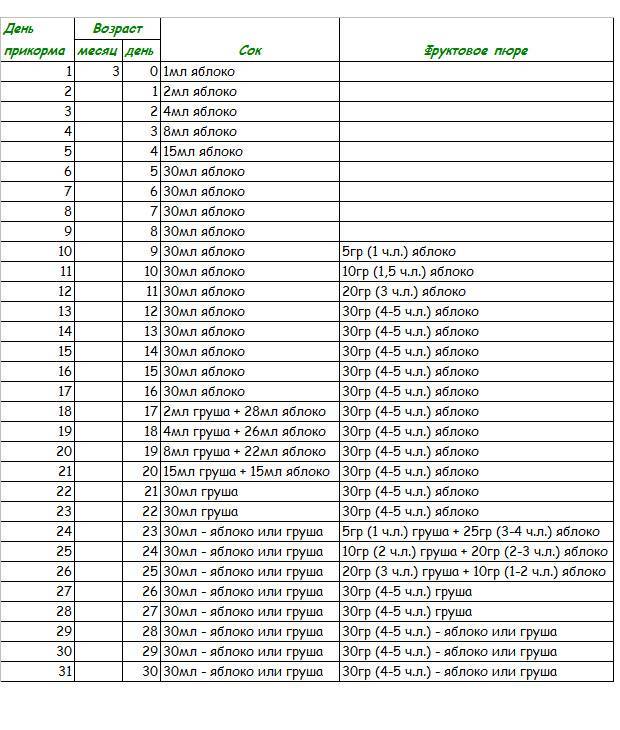
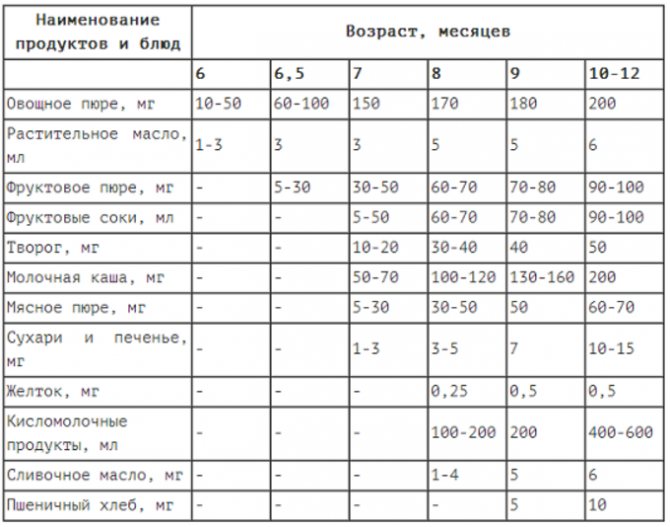
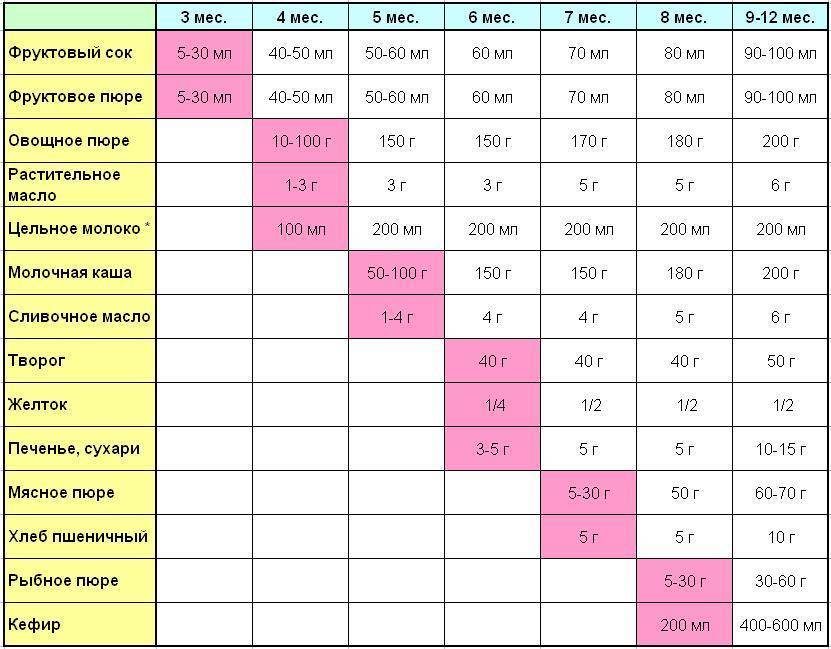
Через сколько времени после прививки можно вводить прикорм и почему нельзя перед ней
После того, как ребенку сделают прививку, родители начинают интересоваться, через сколько времени можно ввести первый прикорм. Каждая мать должна знать, что врачами предусмотрен конкретный порядок действий, позволяющий правильно отучить дитя от грудного вскармливания или адаптивных смесей. Чтобы не сделать ошибок, рекомендуется пройти консультацию еще до проведения плановой прививки.
Можно ли вводить прикорм перед и после прививки
Опытные педиатры всегда предупреждают женщин о том, что прикорм нельзя делать перед прививкой. Объясняется это тем, что если он спровоцирует аллергию, организму дитя будет очень сложно справиться со сложившейся ситуацией. Об этом педиатр должен сообщить за три дня до укола. Столько же дней после него, ребенку назначено давать антигистаминные лекарства, например, Зертек или Фенистил.
Если в первую ночь после прививки у дитя появилась температура выше 38 градусов, ему стоит давать жаропонижающее средство. Для этого хорошо подходит Панадол.
Предугадать реакцию организма ребенка в такой ситуации сложно, все зависит от индивидуальных особенностей реакции иммунной системы каждого дитя.
Вакцина и прикорм
Вакцина воздействует на организм ребенка, активируя резервы иммунной системы и заставляя ее работать интенсивнее. Если в этот момент ввести новый продукт питания, то, какой именно окажется реакция, никто точно не скажет. Желательно дать желудку и кишечнику некоторое время для адаптации. Таким образом, организм сможет воспринять пищу, подключив резервные механизмы.

Иногда были замечены негативные реакции на прикорм после вакцинации. Если это произошло, с данным процессом лучше повременить.
Отторжение пищи может проявиться через симптомы обыкновенной аллергии, а именно:
- тошнота;
- повышение температуры;
- высыпания и покраснения кожи;
- рвота;
- отсутствие аппетита.
Чтобы избежать таких последствий, некоторые врачи рекомендуют не вводить первый прикорм, пока не пройдет как минимум 5-7 дней после вакцинации. Еще одна причина отталкивающей реакции дитя, это большая нагрузка на организм.
Когда происходит кормление, он выделяет силы на адаптацию, сделанная сразу после прикорма прививка приведет в перенагрузке. Поэтому лучше делать паузы до и после вакцинации.
Чтобы успеть дать ребенку это время, родителям стоит заранее узнать о плановом проведении вакцинации.
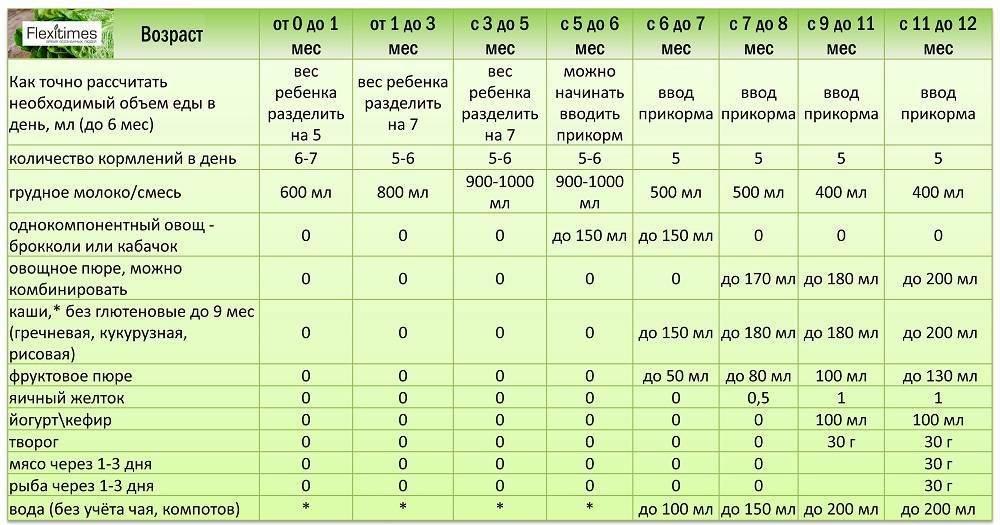
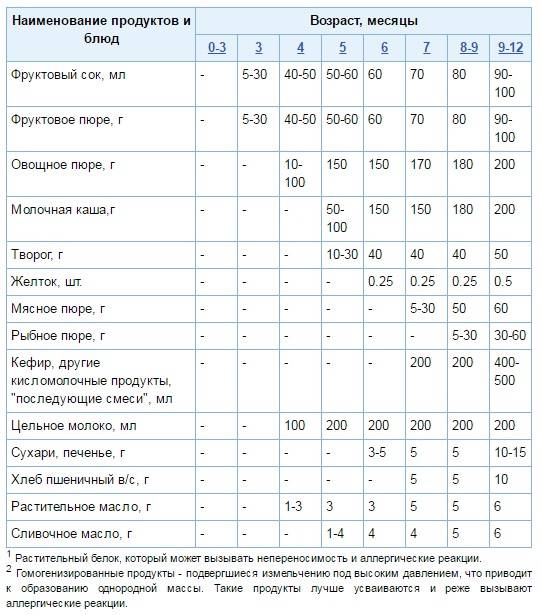
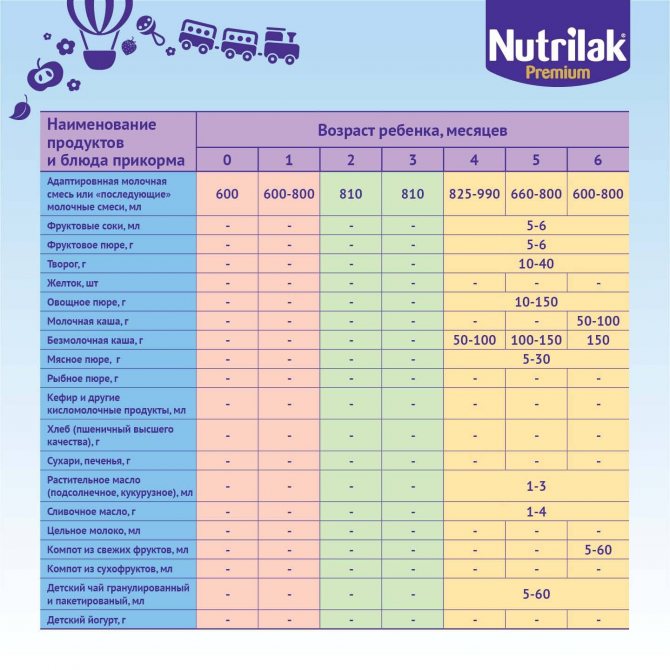
Когда начинать водить первый прикорм
Однозначного ответа на вопрос о том, сколько нужно дать времени организму дитя после прививки нет. Родители часто говорят, что достаточно 3-дней после и до вакцинации. Но педиатр иногда советует увеличить этот срок до 7 дней, если ребенок может пострадать от прикорма в силу особенностей своего организма.

Если из-за несоблюдения таких правил возникнут осложнения, они могут проявиться следующим образом:
- Судороги.
- Нагноения.
- Сильное повышение температуры.
- Потеря сознания.
Полезные советы
Когда родители слышат о запретах проведения прививки или первого прикорма, у них возникает вопрос, почему же нельзя этого делать. Причин бывает сразу несколько. Во-первых, стоит учитывать индивидуальные особенности организма ребенка и его реакции на различные действия до этого.