Причины возникновения
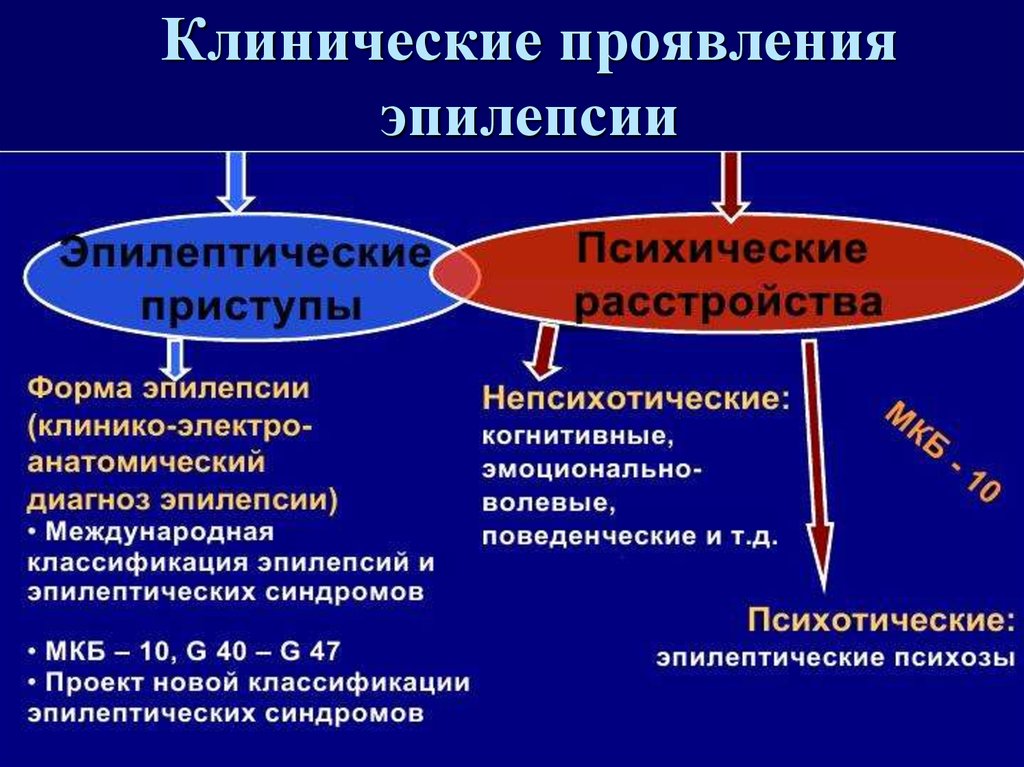
Эпилептический приступ возникает в результате нарушений процессов возбуждения и торможения в клетках коры головного мозга. Головной мозг состоит из плотного сплетения нервных клеток, связанных между собой. Клетки преобразуют возбуждение, воспринятое органами чувств, в электрический импульс и в виде электрического импульса передают его другим клеткам. Поэтому эпилептический приступ можно сравнить с электрическим разрядом наподобие грозы в природе.
Существует множество факторов, способствующих возникновению эпилепсии. Немаловажная роль принадлежит и наследственной предрасположенности. Замечено, что в тех семьях, где имеются родственники, страдающие эпилепсией, вероятность развития эпилепсии у ребенка выше, чем в тех семьях, где заболевания у родственников отсутствуют. В последние годы убедительно доказана наследственная природа ряда форм эпилепсий, так как обнаружены гены, ответственные за их возникновение. В то же время ошибочно мнение, что эпилепсия обязательно передается по наследству. В подавляющем большинстве случаев эпилепсия не является наследственной болезнью, то есть не передается от отца или матери к ребенку. Многие формы эпилепсий имеют мультифакториальную природу, т. е. обусловлены совокупностью генетических и приобретенных факторов. Вклад генетических факторов значителен, но не является решающим.
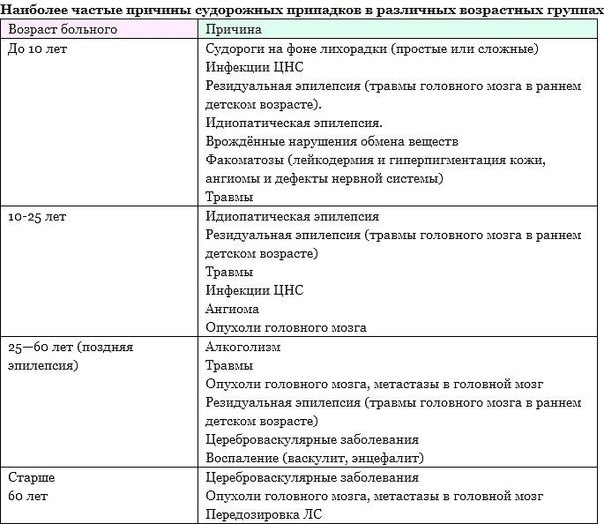
При некоторых формах эпилепсий, которые получили название симптоматических, причиной развития заболевания служит повреждение головного мозга вследствие:
- врожденных аномалий развития (пороки развития коры головного мозга)
- внутриутробных инфекций
- хромосомных синдромов
- наследственных болезней обмена веществ
- родовых повреждений центральной нервной системы
- опухолей
- инфекций нервной системы
- черепно-мозговой травмы
Презентация Всемирного дня мозга 2015 / PPT, 9 МБ
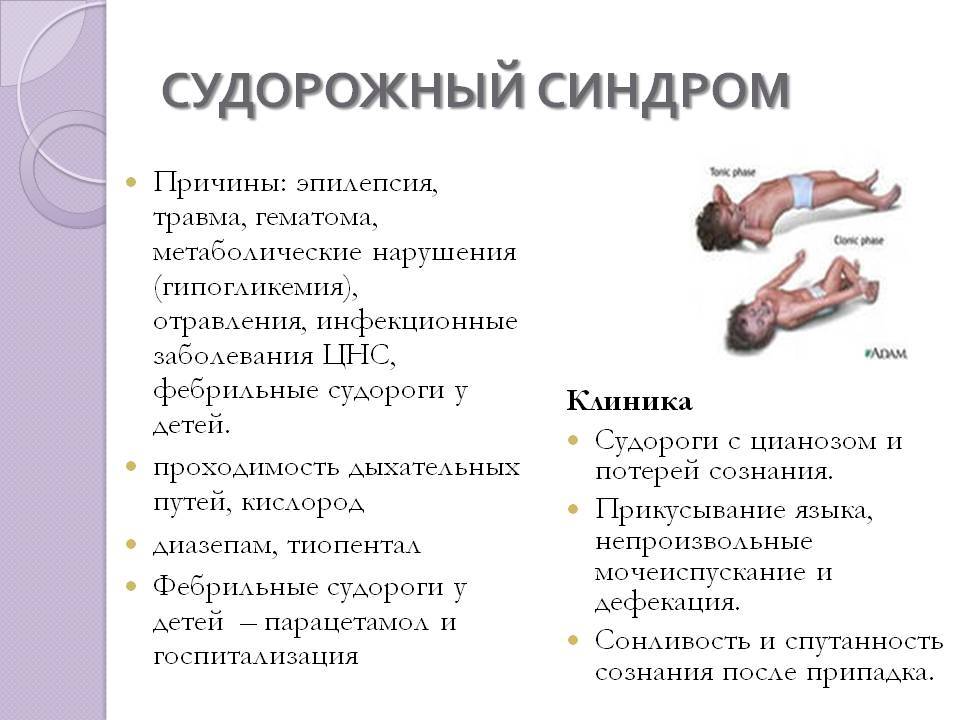
Что делать при приступе судорог?
В большинстве случаев судорожные приступы заканчиваются самостоятельно в течение нескольких секунд или минут. Вне зависимости от причины приступа первая помощь заключается только в предотвращении травм и обеспечении свободного дыхания. Во время приступа больной должен находиться вдали от тяжелых, неустойчивых, колющих и режущих предметов. Не следует с силой удерживать пациента. Ни в коем случае нельзя пытаться разжимать челюсти и доставать язык — это бесполезно, для обеспечения проходимости дыхательных путей достаточно положить пациента на бок с поворотом лица вниз. В таком положении язык не западет и не перекроет дыхание. Попытки разжимания зубов часто заканчиваются травмами, обломки зубов могут попасть в дыхательные пути и вызвать остановку дыхания, вплоть до летального исхода. Избежать прикусывания языка после начала приступа обычно уже невозможно, а попытки достать язык приводят только к дополнительным травмам. Бесполезно делать человеку в судорожном приступе искусственное дыхание и массаж сердца. Таким образом, все, что нужно — это убрать опасные предметы подальше от больного, положить его на бок лицом вниз и вызвать 03. Одновременно желательно вспомнить о рекомендации видеосъемки событий, это может делать помощник.
После окончания приступа больному надо дать отдохнуть, возможна сонливость. Необходимо убедиться, что пациент пришел в себя, ориентируется в обстановке, нет нарушений речи и сохранены движения в конечностях (попросить ответить на простые вопросы, поднять и удерживать руки и ноги). До полного исчезновения нарушений сознания нельзя давать ничего есть и пить, чтобы исключить попадание пищи, воды или лекарств в дыхательные пути.
При некоторых типах приступов (например, абсансах и инфантильных спазмах) экстренная помощь в момент приступа не требуется.
Разновидности детской эпилепсии
У детей выделяют следующие типы приступов:
- Абсансные или бессудорожные генерализированные. Распространенный тип, проявляется в периоде с рождения до полового созревания. Обнаружить сложно, абсанс длится 5-20 секунд. Ребенок «выключается» из окружающего мира. Такие приступы могут сопровождаться небольшим запрокидыванием головы и дрожанием век. С равной вероятностью после полового созревания могут пропасть или наоборот – усилиться.
- Абсанс — закатывание глаз и дрожание век
- Детские спазмы проявляются в 2-3 года. Рано утром после пробуждения, на протяжении нескольких секунд тело контролируется не полностью. Малыш кивает головой, выпрямляет ноги, руки, подносит их к груди, туловище наклоняется вперед.
- Атонические – внешне кратковременный обморок, на время которого тело полностью расслабляется, а сознание помрачается на несколько секунд.
- Полноценные припадки с сильными судорогами, утратой ориентации в пространстве.
- Ночные приступы, проходящие во сне можно распознать по лунатизму. Как правило, проходят к периоду взросления самостоятельно без необходимого лечения. Симптоматика детской эпилепсии часто проявляется слабо, родители и близкие не замечают наличие болезни длительный период. Схожесть проявлений с другими болезнями усложняет диагностику и назначение правильного лечения. Средний возраст выявления больных 5-18 лет.
С уверенностью определить, можно ли вылечить эпилепсию полностью у подростка, маленьких детей или нет, как это сделать, реально только при некоторых ее вариантах. Тех, причины развития которых детально установлены. Чаще приходится надеяться на позитивную динамику, с ослаблением судорог, урежением припадков.
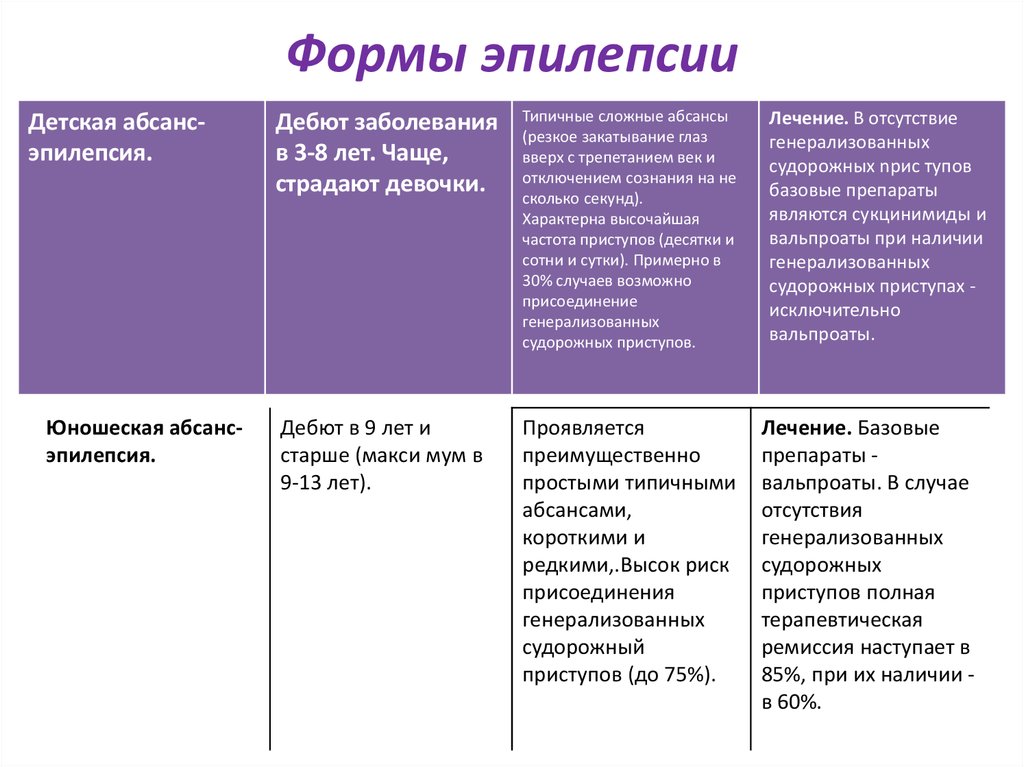
Диагностика абсансной эпилепсии
Диагностика детской абсансной эпилепсии, как правило, не вызывает затруднений, так как симптомы достаточно специфичны. Если родитель жалуется, что ребенок часто задумчив, невнимателен, плохо справляется со школьной программой, тогда педиатр может заподозрить данное заболевание. Необходимо собрать полный анамнез ребенка, и выяснить когда и какие травмы имели место быть. При осмотре проводятся тесты, которые помогают выявить неврологические симптомы, а так же соответствие интеллекта возрасту. Случается так, что во время осмотра можно зафиксировать приступ.
Электроэнцефалография является обязательной для подтверждения детской абсансной эпилепсии. Но опыт показал, что в редких случаях изменения на электроэнцефалограмее могут отсутствовать. Так же может быть полное отсутствие симптоматики при наличие очага заболевания. Несмотря на это, ЭЭГ является обязательным методом исследования, и проводится в 100 % случаев. Регулярные пик-волны с частотой от 2,5 до 4 Гц являются патогномоничными изменениями на ЭЭГ. У 30 % детей фиксируется биокципитальное замедление. Редко встречается дельта-активность в затылочных долях при закрывании глаз.
Такие исследования, как МРТ и КТ, при диагностике абсансной эпилепсии не показаны. Но так же могут проводиться для того, чтобы исключить симптоматическую эпилепсию и найти причину приступов. Например, киста, опухоль, энцефалит и др.
Как диагностируют эпилепсию у детей?
Современная диагностика эпилепсии у детей предполагает проведение следующих процедур:
Продолжительный ЭЭГ-видеомониторинг – благодаря этому методу измеряют электрическую активность в головном мозге. Длительный видеомониторинг ЭЭГ показывает невропатологу / эпилептологу, как выглядит приступ, как он начинается, и как меняется ЭЭГ во время приступа. Мониторинг продолжается как во время бодрствования, так и сна. ЭЭГ может помочь неврологу определить, в какой области (или областях) мозга происходит приступ.
Позитронная эмиссионная томография (ПЭТ) мозга – метод, который показывает, сколько глюкозы используется в разных областях мозга, чтобы обеспечить его функционирование. Область мозга, которая использует меньше глюкозы, может быть очагом патологического процесса. Другими словами, это может быть область мозга, которая вызывает приступы у ребенка. Вредного излучения при ПЭТ-сканировании гораздо меньше, чем при компьютерной томографии.
Магнитно-резонансная томография (МРТ) головного мозга – необходима для выявления типа эпилепсии. Благодаря МРТ с высоким разрешением (3 Тесла) можно выявить аномалии, которые не определяет аппарат 1,5 Тесла.
Нейропсихологическое тестирование – метод, который использует педиатрический нейропсихолог для проверки картины сильных и слабых сторон когнитивных способностей ребенка (длится 4-8 часов).
В некоторых клиниках для более точной постановки диагноза, определения типа эпилепсии у ребенка и области (областей) поражения назначают также тест Вада (с целью планирования нейрохирургического вмешательства без риска вызвать функциональные нарушения у ребенка), метод SPECT (для исследования кровотока в мозге во время приступа), магнитоэнцефалографию (для измерения магнитных полей, что помогает вместе с данными МРТ определить локализацию очага патологии), функциональную МРТ (с целью измерения небольших метаболических изменений, происходящих в активной части мозга). Если ребенку показана операция, назначают инвазивный внутричерепной мониторинг ЭЭГ.
Узнайте больше информации о диагностике и методах лечения эпилепсии у детей обратившись к врачам-координаторам международной медицинской платформы MediGlobus. Оставляйте свою заявку – мы свяжемся с Вами в кротчайшие сроки.
Эпилепсия: причины возникновения заболевания
Причины, приводящие к формированию эпилептического очага, разнообразны, ведущими среди них являются органические поражения мозга и наследственное отягощение. Развитие методов нейровизуализации позволило расширить и углубить представления об органической основе эпилепсии. Исследования с помощью методов компъютерной томографии (КТ), магнитно-резонансной томографии (МРТ), позитронно-эмиссионной томографии (ПЭТ) позволили выявить у значительного числа больных эпилепсией структурные изменения головного мозга. В детском возрасте они чаще всего являются следствием перинатальных повреждений мозга (гипоксии, инфекций, родовой травмы), врожденных пороков развития мозга. У взрослых основное значение приобретает повреждение мозга в связи с:
- черепно-мозговыми травмами,
- инфекциями центральной нервной системы,
- метаболическими расстройствами,
- токсическими факторами.
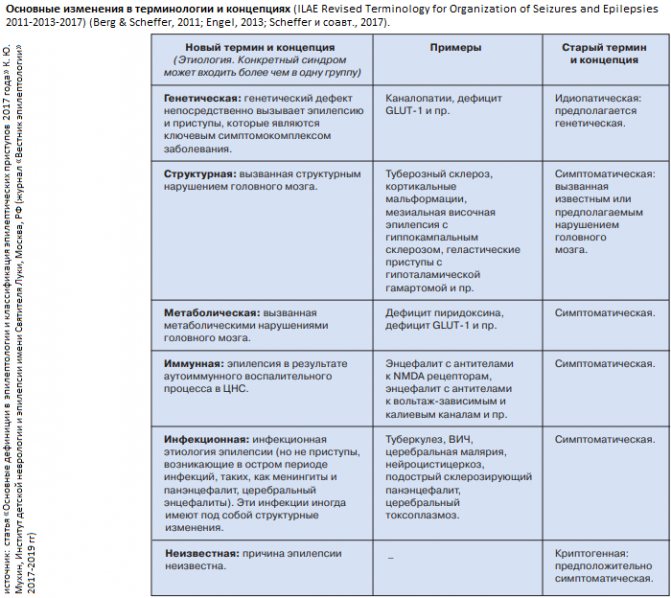
При эпилепсии пожилых людей главными факторами риска являются цереброваскулярные заболевания и опухоли головного мозга. Случаи, когда установлены наличие органического поражения головного мозга и его причина, относят к симптоматической эпилепсии. К криптогенной эпилепсии относят те клинические наблюдения, когда удается выявить поражение мозга, но причина его остается неизвестной. В большинстве случаев эпилепсии никакой причинной связи заболевания с конкретной патологией выявить не удается (идиопатическая эпилепсия). В развитии этой формы эпилепсии большое значение придают генетической отягощенности.
По мнению ученых, по наследству передается не сама болезнь, а предрасположенность к ней, обусловленная определенными биохимическими изменениями вещества мозга, повышающими его «судорожную готовность». Наследственно обусловленная предрасположенность к судорогам может проявиться при неблагоприятных условиях: врожденных пороках развития, болезнях матери во время беременности, родовых травмах, различных инфекционных заболеваниях, травмах раннего периода детства. Согласно современным представлениям, эпилепсию обусловливает комбинация наследственных и средовых факторов.
Значимость различных этиологических факторов заболевания существенно изменяется с возрастом. Так, в детском возрасте чаще встречаются генетически обусловленные формы эпилепсии, у взрослых наблюдается значительное превалирование симптоматических эпилепсий, в развитии которых генетические факторы не имеют решающего значения.
Лечение эпилепсии
Сейчас для лечения эпилепсии широко применяют противосудорожные препараты. Их назначают в малых дозах, постепенно доводя до концентрации, достаточной для прекращения приступов. Препарат отменяют в случае, когда приступы не повторяются более 4-ех лет при нормальных показателях ЭЭГ. Иногда лекарства приходится принимать пожизненно, сочетать два и более препаратов, однако это оправдывается существенным повышением качества жизни больного.
Если было выявлено, что причиной судорожных припадков являются новообразования в мозгу, проводится хирургическое лечение.
В клинике «Семейный доктор» предоставляют все необходимое для диагностики этого опасного заболевания:
- консультацию профессионального невролога-эпилептолога;
- электроэнцефалографию (ЭЭГ) бодрствования и дневного сна;
- видео-ЭЭГ мониторинг дневного сна (ВЭЭГМ);
- ультразвуковое обследование;
- лабораторные анализы;
- дополнительную консультацию специалистов для уточнения причины возникновения судорожных припадков (психолога и психиатра, кардиолога, эндокринолога, гастроэнтеролога и других).
ЭЭГ и ВЭЭГМ могут быть проведены в один и тот же день. В этот же день можно записаться на консультацию эпилептолога.
Не откладывайте визит к врачу, диагностику необходимо проводить после первого же приступа! Чем раньше начато лечение, тем больше вероятность, что ваш ребенок сможет излечиться.
В клинике «Семейный доктор» прием ведет опытный эпилептолог – врач-невролог, специалист, способный вовремя распознать судорожный припадок и назначить эффективное лечение. Он знаком с особенностями протекания заболевания у детей самого раннего возраста.
+7 (495) 775 75 66
Как проявляется роландическая эпилепсия?
Существует два вида приступов роландической эпилепсии:
- Простые парциальные припадки. Характеризуются непродолжительными судорогами одной половины лица, а так же односторонними короткими подергиваниями, обездвиживанием и онемением мышц глотки, гортани, губ и языка.
- Сложные парциальные припадки. Могут проявляться в виде моторных и вторично-генерализованных приступов. При моторных приступах происходят тонические судороги языка, глотки, сопровождающиеся повышенным отделением слюны и нарушением речи. При вторично-генерализованных приступах наблюдается переход в генерализованный судорожный приступ.
Рассмотрим характерные черты роландической эпилепсии у детей:
- Приступы эпилепсии возникают в ночное время суток. Чаще наблюдаются при пробуждении и засыпании ребенка;
- Приступ начинается с ощущения онемения, начинает пощипывать, покалывать в области глотки, языка, а затем в области десен. Дальше развивается сам приступ;
- Одним из более характерных проявлений простого припадка являются нестандартные звуки. Например: «бульканье в горле» или «хрюканье»;
- Продолжительность припадков может начинаться от 5-10 секунд и достигать 2-3 минут;
- Роландическая эпилепсия сложнее протекает у детей раннего возраста, и сопровождается более частыми припадками. Это связано с тем, что нервная система перестраивается и повышается выработка специфических веществ, которые начинают активируют передачу нервных импульсов. Со временем, по мере роста, припадки наблюдаются реже.
- Прогноз лечения роландической эпилепсии благоприятный. Кроме тяжелой злокачественной формы, всегда заканчивается самопроизвольной ремиссией.
Диагностика данного вида эпилепсии начинается с жалоб пациента, осмотра. Затем проводятся специфические тесты и электроэнцефалография.
ЭЭГ (электроэнцефалография) является одним из главных методов диагностики данного вида эпилепсии. Обнаруживается наличием высокоамплитудных пиков, а так же волн в центральных височных отделениях головного мозга (так называемый «роландический комплекс»). Эти волны локализуются на той стороне, которая является противоположной судорожному приступу.
Сложность диагностики может возникнуть из-за наступления приступов в ночное время. Например, если проведенное в дневное время ЭЭГ нормальное, но приступы сохраняются, то следует дополнительно провести полисомнографию. Полисомнография – это ЭЭГ, проведенное в ночное время.
Так же, при необходимости, для полной диагностики с другими неврологическими заболеваниями проводится КТ и МРТ (компьютерная томография и магниторезонансная томография).
Симптомы абсансной эпилепсии
Абсансная эпилепсия может начаться в промежутке от 4 до 10 лет. Заболевание проявляется в виде пароксизмов с характерной клинической картиной. Абсанс начинается неожиданно и так же внезапно кончается. Во время припадка ребенок будто замирает. Он не реагирует на диалог, взгляд ребенка устремлен в одну сторону. Внешне можно подумать, что ребенок просто о чем-то задумался. Продолжительность такого приступа в среднем колеблется от 10 до 15 секунд. Приступ, как правило, забывается полностью. Состояние слабости или сонливости после пароксизма отсутствует. Такой вид абсанса называется простым, и встречается лишь у трети пациентов. В структуре абсанса гораздо чаще присутствуют дополнительные элементы. К данному приступу может добавиться тонический (закатывания глаз или запрокидывания головы назад) и атонический (выпадение предметов из рук) компоненты. Могут присоединиться такие автоматизмы, как облизывание, поглаживание рук, повторение отдельных звуков или слов. Такой вид абсанса называется сложным. И сложные, и простые абсансы можно отнести к проявлению типичной детской абсансной эпилепсии. Но, если приступ становится более продолжительный, частично или полностью утрачивается сознание, после приступа появляется слабость, то можно судить о неблагоприятном течении болезни.
Абсансная эпилепсия характеризуется высокой частотой пароксизмов. Припадки часто вызываются гипервентиляцией. В 30-40% случаев бывают генерализованные конвульсивные припадки, которые сопровождаются потерей сознания, а так же тонико-клоническими судорогами. Случается так, что такая форма припадка может опережать появление типичных абсансов. Детскую абсансную эпилепсию принято считать доброкачественной, так как влияние на интеллект и неврологические изменения отсутствуют.
Какие ограничения существуют для детей с эпилепсией?
При отсутствии частых приступов или психических нарушений на фоне какой-либо прогрессирующей болезни дети с эпилепсией могут посещать детские учреждения, а в дальнейшем и учиться в институтах.
Традиционно у многих пациентов исключаются спортивные занятия на снарядах (например, на канате) и в воде. Если эпилептические приступы у пациента можно чем-то спровоцировать (недосыпанием, ритмическим мелькающим светом), то ограничивают именно провоцирующие факторы (например, посещение дискотек). Иногда при чувствительности к световым мельканиям запрещают работать на компьютерах и смотреть телевизор, хотя обычно достаточно соблюдать простые правила — не смотреть ТВ в темноте и не включать развлекательные программы с часто мелькающими изображениями, либо просматривать эпизоды с мельканиями, закрывая один глаз. Кроме того, после распространения жидкокристаллических дисплеев опасность мельканий снизилась. На обложках видеофильмов и компьютерных игр часто указывается наличие сцен, способных спровоцировать приступы.
В целом, пациентам с достигнутым контролем над приступами вполне можно заниматься физкультурой, смотреть телевизор, работать на компьютере.
В стабильной ситуации, когда диагноз ясен, приступы исчезли на фоне терапии или не прогрессируют, прививки обычно не противопоказаны.
Нет никаких оснований лишать помощи всех детей с эпилепсией, нуждающихся в реабилитации и лечебной физкультуре. Провокация приступов упражнениями бывает нечасто, и в подобных случаях нужно не запрещать занятия, а сменить реабилитационную методику.
Люди с эпилепсией могут летать на самолетах
Меры предосторожности заключаются в четком соблюдении режима приема лекарств и по возможности достаточном сне в дни, связанные с перелетом, чтобы не спровоцировать приступ недосыпанием.
1 группа инвалидности
Значительно выраженные нарушения психических функций
При значительно выраженных нарушениях наблюдается наличие грубой очаговой неврологической симптоматики, резкое снижение памяти, внимания, утрата прежних знаний и навыков, резкие аффективные нарушения, адинамия, апатия, акинез, галлюцинаторно-бредовые переживания и другие.
Отсутствие критики к своему состоянию, реакции или неадекватное поведение на обычную ситуацию, несоблюдение личной безопасности, затруднение контакта с людьми на бытовом уровне.
Наличие эпиприступов любой частоты.
Значительно выраженные нарушения психических функций приводят к ограничению способности контролировать свое поведение 3-й степени, к ориентации 3-й степени, самообслуживанию 3-й степени, трудовой деятельности 3-й степени; обучению 3-й степени. Устанавливается I группа инвалидности.
Нарушение стато-динамической функции
Незначительно выраженные нарушения стато-динамической функции
Незначительно выраженные нарушения стато-динамической функции проявляются:
легкий парапарез, тетрапарез, гемипарез, монопарез нижней конечности с гипотрофией мышц бедра и голени на 1,5-2,0 см (вялый парез), снижение мышечной силы (до 4 баллов); легкий парез одной или обеих верхних конечностей с гипотрофией мышц плеча, предплечья на 1,5-2,0 см (вялый парез), снижение мышечной силы во всех отделах одной или обеих верхних конечностей до 4 баллов.
Незначительно выраженные нарушения стато-динамической функции (в виде легкого снижения силы в одной или во всех четырёх конечностей до 4 баллов из 5-ти необходимых) к ограничению категорий жизнедеятельности не приводят, группа инвалидности не устанавливается.
Не показано оформление инвалидности при легком снижении силы до 4 баллов.
3 группа инвалидности
Умеренно выраженные нарушения стато-динамической функции
При умеренно выраженных нарушениях наблюдаются:
умеренный парез обеих нижних конечностей, тетрапарез, гемипарез, монопарез с гипотрофией мышц бедра на 5-7 см, голени — на 4-5 см, повышением мышечного тонуса по спастическому типу или гипотонией мышц, умеренным снижением мышечной силы (до 3 баллов), спастической, паретической, перонеальной походкой с незначительным или умеренным свисанием стоп; передвижение иногда с использованием дополнительной опоры (трость); умеренный парез верхней конечности со снижением мышечной силы во всех отделах одной или обеих верхних конечностей до 3 баллов.
Умеренно выраженные нарушения стато-динамической функции (в виде умеренного снижения силы в одной или во всех четырёх конечностей до 3 баллов из 5-ти необходимых) приводят к ограничению способности к передвижению 1-й степени, самообслуживанию 1-й степени, трудовой деятельности 1-й степени, обучению 1-й степени. Устанавливается III группа инвалидности.
2 группа инвалидности
Выраженные нарушения стато-динамической функции
При выраженных нарушениях статодинамической функции наблюдаются:
выраженный парез обеих нижних конечностей, тетрапарез, трипарез, гемипарез с выраженным повышением мышечного тонуса по спастическому типу или гипотонией мышц со снижением мышечной силы (до 2 баллов) нижних конечностей, спастической, паретической походкой с выраженным свисанием стоп, передвижение с дополнительной опорой (костыли); выраженный парез верхней конечности со снижением мышечной силы во всех отделах одной или обеих верхних конечностей до 2 баллов.
Выраженные нарушения стато-динамической функции (в виде значительного снижения силы в одной или во всех четырёх конечностей до 2 баллов из 5-ти необходимых) приводят к ограничению способности к передвижению 2-й степени, самообслуживанию 2-й степени, трудовой деятельности 2-й степени, обучению 2-й степени. Устанавливается II группа инвалидности.
1 группа инвалидности
Значительно выраженные нарушения стато-динамической функции
Значительно выраженные нарушения проявляются:
нижняя параплегия, резко выраженный тетрапарез, парапарез с повышением мышечного тонуса по спастическому типу или гипотонией со снижением мышечной силы (до 1 балла), с невозможностью самостоятельного передвижения; резко выраженный парез верхней конечности со снижением мышечной силы во всех отделах одной или обеих верхних конечностей до 1 балла.
Значительно выраженные двигательные нарушения (обездвиженность) приводят к ограничению способности к передвижению 3-й степени, самообслуживанию 3-й степени, трудовой деятельности 3-й степени, обучению 3-й степени. Устанавливается I группа инвалидности.
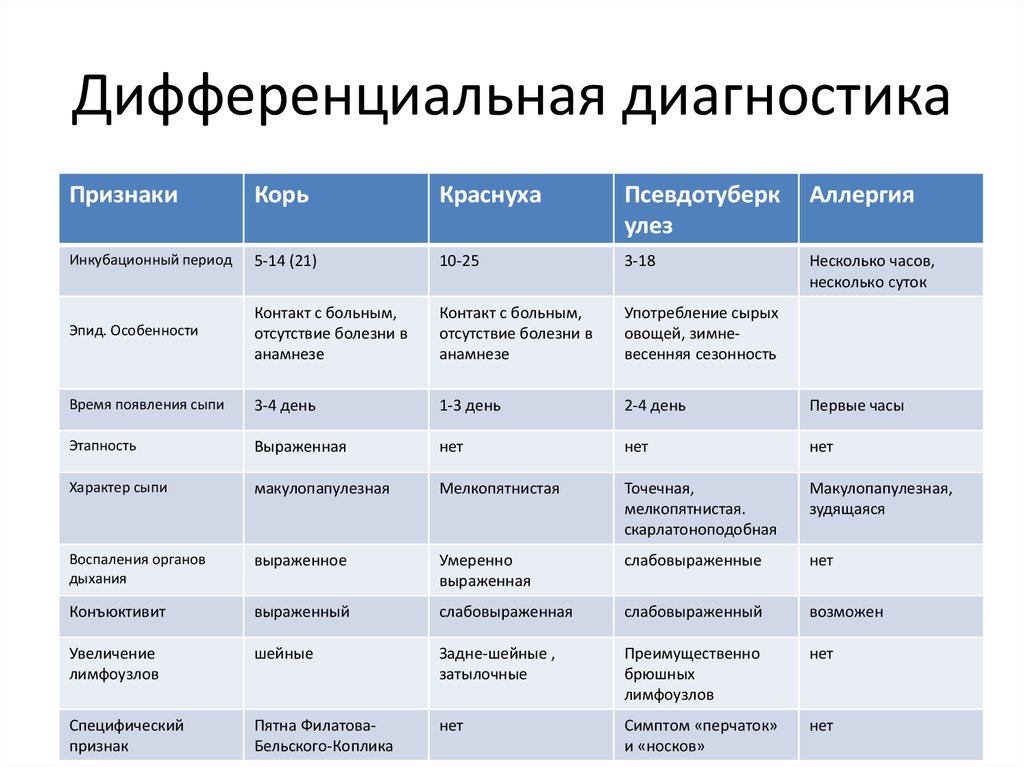
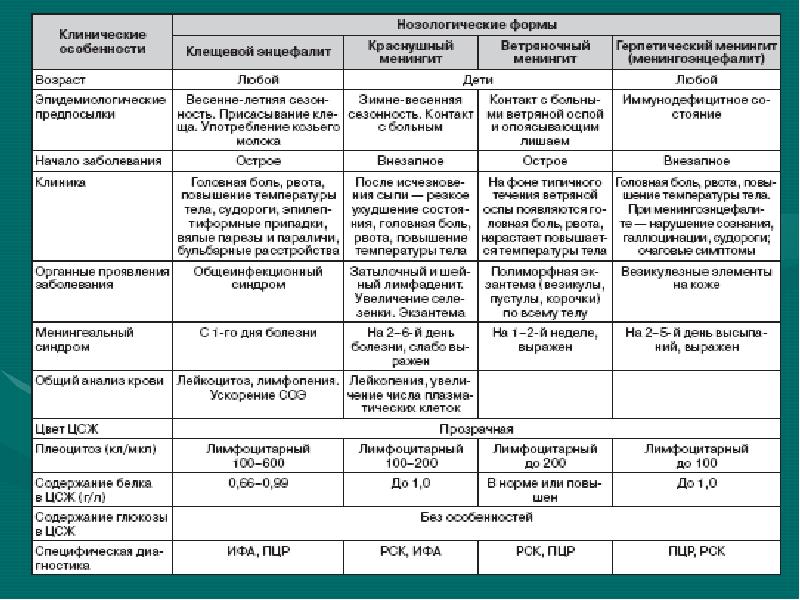
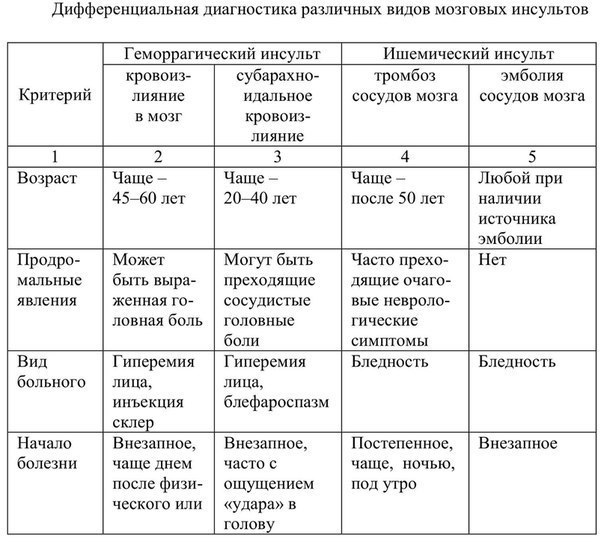
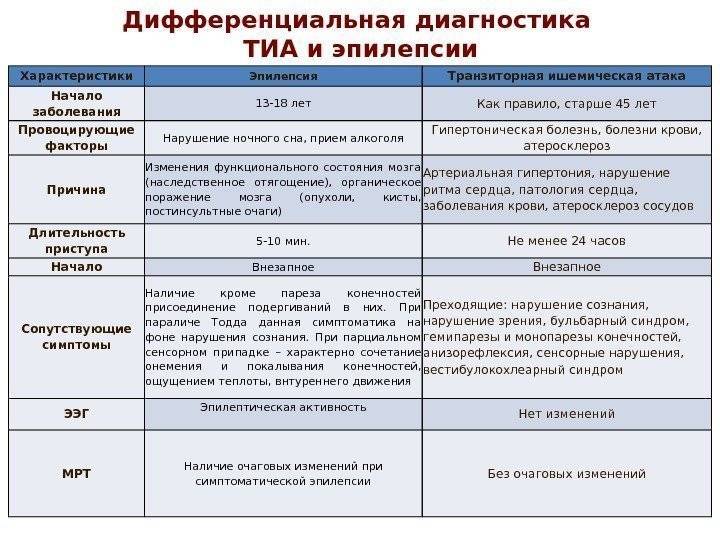
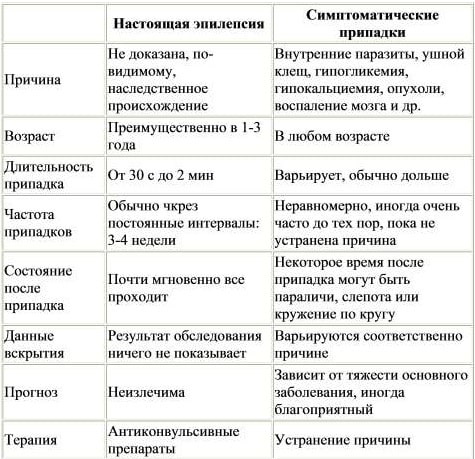
От каких заболеваний нужно отличать эпилепсию?
В периоде новорожденности двигательное беспокойство и тремор (дрожание) могут напоминать проявления приступов.
У детей от эпилептических приступов нужно отличать: псевдоэпилептические («истерические») приступы, обмороки, мигрень, тики (и другие гиперкинезы), неэпилептические миоклонии, ночные страхи, сомнамбулизм (снохождение), некоторые заболевания желудочно-кишечного тракта (гастро-эзофагальный рефлюкс), доброкачественное пароксизмальное головокружение, нарушение обмена (гипокальциемия).
Под «маской» эпилепсии во взрослом возрасте могут протекать псевдоэпилептические приступы, обмороки, мигрень, транзиторные ишемические атаки, приступы обструктивного апноэ во время сна, нарколепсия, каталепсия, панические атаки, гипогликемия.
Дифференциальный диагноз эпилепсии в пожилом возрасте включает сердечные аритмии, транзиторные ишемические атаки, метаболические нарушения и апноэ сна.
Можно ли вылечить эпилепсию у ребенка?
Главный вопрос, который беспокоит родителей: можно ли полностью вылечить эпилепсию у ребенка. Ни один доктор не сможет пообещать вам навсегда вылечить ребенка от эпилепсии. Можно говорить лишь об избавлении ребенка от мучительных приступов на длительное время (стойкая ремиссия) или же полное избавление от патологических симптомов. Уже через 2-5 лет при условии отсутствия приступов ребенок может прекратить прием лекарственных препаратов без рецидивов в будущем.
Что касается прогноза хирургического лечения эпилепсии, общий уровень успеха будет зависимость от причин приступа, типа эпилепсии и области резекции. При мезиальной височной эпилепсии позитивный результат достигается в 90-95% случаев. Если патология ограничена одним полушарием и предотвращен риск распространения патологического процесса, результат успеха близится к 100%. Шанс на полное избавление от приступов у пациентов с кортикальной дисплазией равен 50-67%.