Материал для исследования

Для обнаружения специфических антител к токсоплазме производится забор крови из вены, особой подготовки процедура не требует. Для проведения ПЦР-реакции подходит любой биологический материал – кровь, слюна, образцы тканей, другие биологические жидкости (ликвор, моча).
Если возникает потребность в диагностике токсоплазмоза у плода возможен забор крови из пупочного канатика. Процедура назначается редко потому что связана с высоким риском осложнений и преждевременного прерывания беременности. Более щадящая методика – взятие на анализ околоплодной жидкости путем пункции. Эти методики применяют в случае, когда результаты специфических анализов беременной с подозрением на токсоплазмоз не дают достаточной ясности диагноза.
Показания к применению различных лабораторных исследований и особенности интерпретации результатов у разных категорий обследуемых
В зависимости от категории пациента (возрастной группы, группы риска) показано применения различных наборов методик диагностики. Особенно важен правильный выбор диагностических методов в случае подозрений на токсоплазмоз у беременных женщин.
Повышенные и пониженные показатели
Многие люди, когда видят результаты исследований с низким или высоким уровнем гидрокортизона, начинают паниковать и искать у себя опасные для жизни заболевания. Однако далеко не всегда результаты лабораторных исследований указывают именно на них. Даже кортизол у мужчин и женщин в норме будет сильно варьироваться, не говоря про другие факторы. Есть масса обыденных причин, которые могут спровоцировать усиленный синтез
На низкий показатель нужно обратить особое внимание
Понижение: причины и клинические проявления
Если повышенный синтез может быть связан с совершенно нормальными физиологическими изменениями, то низкие показатели говорят о наличии в организме значительной патологии. Клинические признаки отличаются в каждом случае и могут служить возможностью для установки верного диагноза врачом, поэтому при обращении стоит указывать все симптомы изменения гормона кортизола в крови, которые кажутся незначительными.
Как проводится анализ и как к нему подготовиться
Чтобы гарантировать точность результатов, необходимо ответственно подходить к сдаче анализов. Многие негативные факторы могут смазать клиническую картину, что станет причиной неправильного диагноза и лечения, а это опасно для жизни пациента. Поэтому, если врач назначил анализ на гормон кортизол, необходимо знать, как проводится процедура и процесс подготовки. Это поможет быть уверенным в точности результатов.
- анализ берется из локтевой вены;
- слюны — ватным тампоном собирается биоматериал из ротовой полости;
- мочи — собирается утренняя первая порция после гигиенических процедур, сдается в стерильной таре.
Кортизол, как сдавать правильно:
- не меньше чем за 36 часов исключить интенсивные физические нагрузки;
- за день до сдачи не курить, не употреблять алкогольные напитки;
- за неделю проводится отмена гормональной терапии;
- сдавать необходимо строго натощак, не пить даже воду;
- отменить прием оральных контрацептивов за 7-10 дней;
- не проходить исследования с использованием радиации.
Это несложные правила, которые помогут гарантировать точный результат исследований. В частной клинике для максимально прозрачной картины, специалисты могут попросить прилечь на кушетку и постараться расслабиться, чтобы возможные стрессы по дороге не смазали результат.
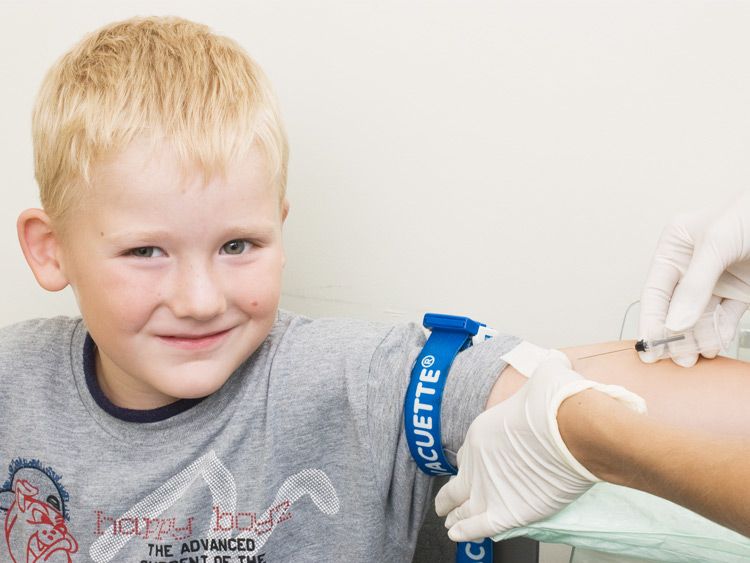
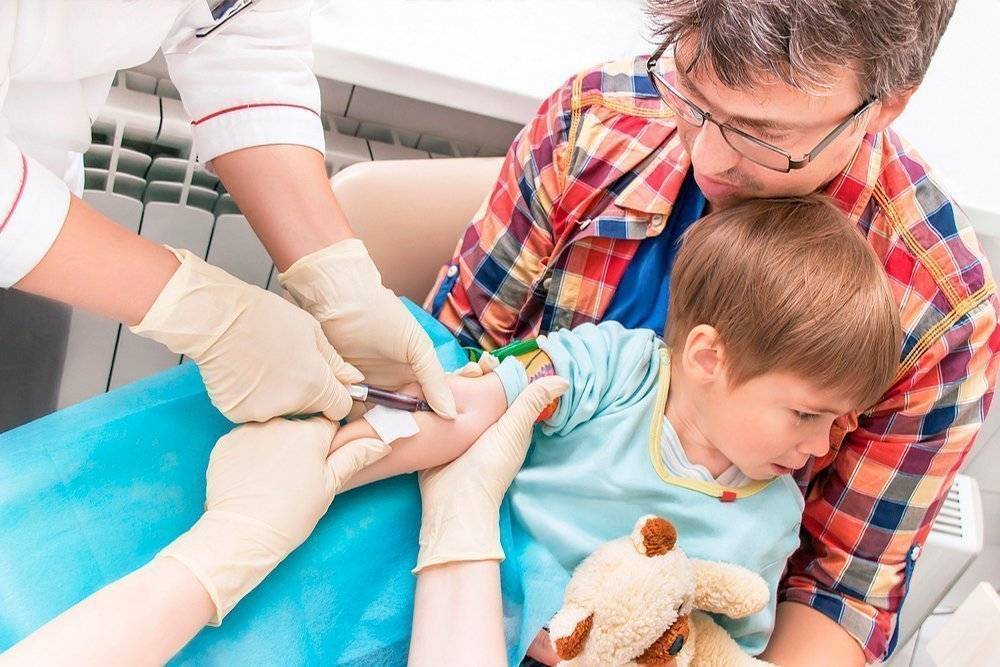
Как правильно подготовить ребенка к сдаче анализа
Анализ на свертываемость крови сдается натощак, правда можно сделать при этом исключение – разрешить ребенку пить воду. Забирается кровь для исследования из вены.
Коагулограмма являет собой комплекс показателей, которые указывают на процесс свертываемости. Так как именно свертываемость оказывает защитную функцию, обеспечивает нормальный гемостаз, то второе название такого анализа — гемостазиограмма или коагуляционный гемостаз. Но система свертываемости не является единственным механизмом, что поддерживает организм. Первичный гемостаз позволяют обеспечить свойства сосудов и тромбоциты.
При гиперкоагуляции (повышении свертываемости) при кровотечении формируются тромбы, но может развиваться патология в виде тромбэмболии и тромбозов. При кровотечении также бывает гипокоагуляция (снижение свертываемости), ее подконтрольно используют для лечения тромбозов.
Все те показатели, которые составляют коагулограмму крови, можно отнести к ориентировочным. Чтобы провести полную оценку, нужно исследовать факторы свертываемости. Всего их тринадцать, но при недостаточности хотя бы одного из них у человека возможны серьезные проблемы.
Суть и принцип действия
Впервые методика аутогемотерапии стала применяться в начале 20 века. Использовалась она для стимуляции защитных свойств организма, восстановления после операций и травм, а также повышения физической и психической трудоспособности. В начале 21-го века манипуляция стала активно применяться в гинекологии, а затем – в косметологии.
Суть метода заключается во введении пациенту его же собственной крови. По сути, это одна из разновидностей переливания, которое, как известно, усиливает кровообращение и помогает повысить иммунитет. Аутогемотерапия относится к традиционным способам лечения фурункулов и угревой сыпи. Кроме этого, метод активно применяется для омоложения кожи.
Как подготовиться к сдаче анализа
Для получения максимально достоверных данных рекомендуется выполнить ряд подготовительных мероприятий. Они помогут не «смазать» общую картину и точно диагностировать любое отклонение от нормы. Перед забором крови необходимо отказаться от приёма пищи как минимум за 4 часа до этой процедуры. Также накануне рекомендуется исключить тяжелые физические нагрузки, эмоциональные расстройства и стрессы. Принимая какие-либо лекарственные препараты, стоит заранее поговорить с лечащим врачом, который сможет оценить их состав и понять, способен ли их приём повлиять на анализ. Если медикаменты влияют на показатели, то потребуется за несколько дней до сдачи ограничить их употребление. Также нужно отказаться от распития алкогольных напитков и наркотических средств. Для достижения достоверности, перед анализом лучше не курить.
Процедура забора крови
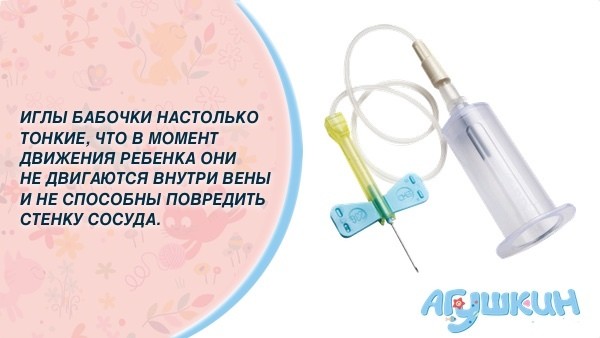
Как уже говорилось, кровеносные сосуды младенцев существенно меньше. По этой причине, забор крови осуществляется немного из других мест, чем у взрослого человека. Как правило, кровь берут с тыльной стороны руки либо в венке на голове. Несмотря на то, что процедура выглядит настораживающе, венки именно на этих участках тела максимально видны, шанс оказаться в них с первого раза выше всего именно там.
Молодые родители часто интересуются вопросом — чем берут кровь из вены у грудничка? Эта процедура осуществляется таким же образом, как у взрослых: рука затягивается жгутом, место укола мажут спиртом, делается укол иглой, кровь собирается в пробирку или вакуумную систему, затем жгут снимают, иглу вытаскивают и кладут ватку со спиртом.
Есть некоторые правила, выработанные медиками, которые позволят собрать нужное количество крови за один раз, не делая дополнительных уколов. Так, вместо привычных 1,5 мл крови можно набрать нужные 5 мл. Для этого в день сдачи анализа крови из вены у грудничка, нужно обильно покормить ребенка и дать ему 50 мл жидкости, которую он обычно пьет.
Еще, следует обратить внимание, чтобы в тот момент, когда происходит забор крови, руки младенца были теплые
Это самое важное требование, которое даст возможность работнику собрать нужное количество материала. Поэтому, если вы пришли с холода или в манипуляционном помещении прохладно, обязательно согрейте руки малышу
Поэтому, если вы пришли с холода или в манипуляционном помещении прохладно, обязательно согрейте руки малышу.
Важно держать ребенка, чтобы ему было удобно и комфортно, а перед сдачей крови дать ему возможность осмотреться и успокоиться. Бывают случаи, когда лаборант может попросить родителей выйти из кабинета и оставить ребенка
Отнеситесь к просьбе с пониманием. Если брать кровь в медицинском заведении практикуется именно так, значит будьте уверены, что все пройдет правильно. А вот после процедуры одарите ребенка теплыми и положительными эмоциями, позанимайтесь с ним его любимыми делами, чтобы стереть негативный след окончательно.
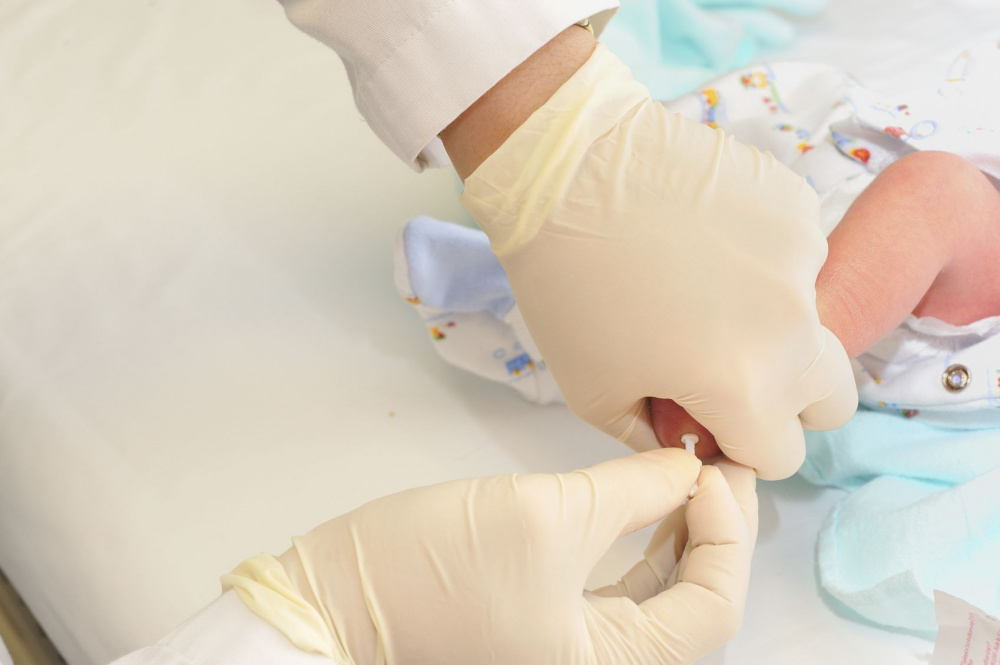
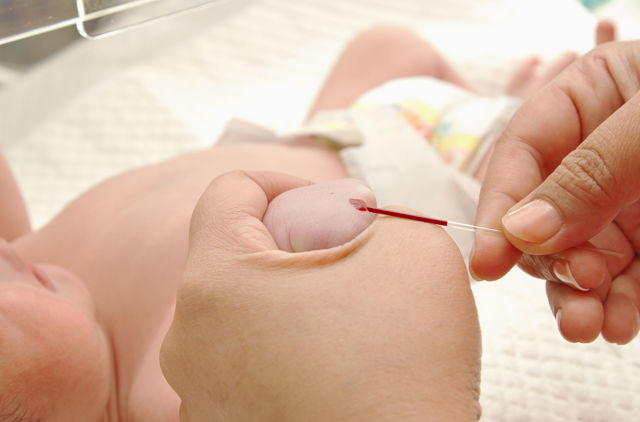
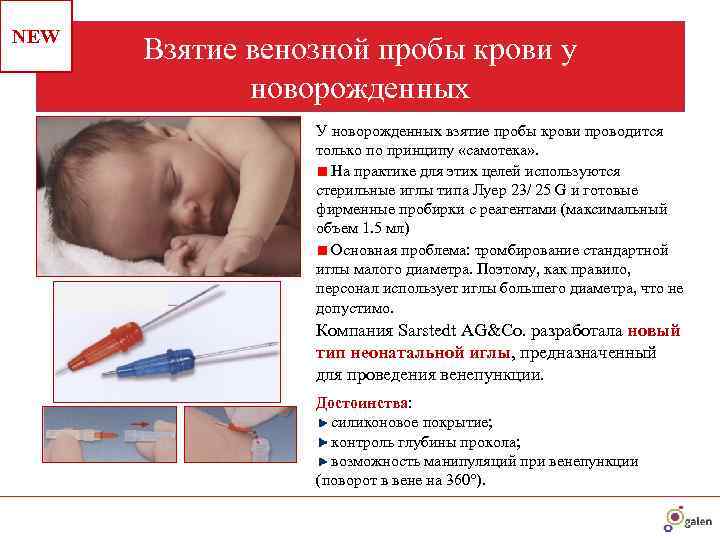
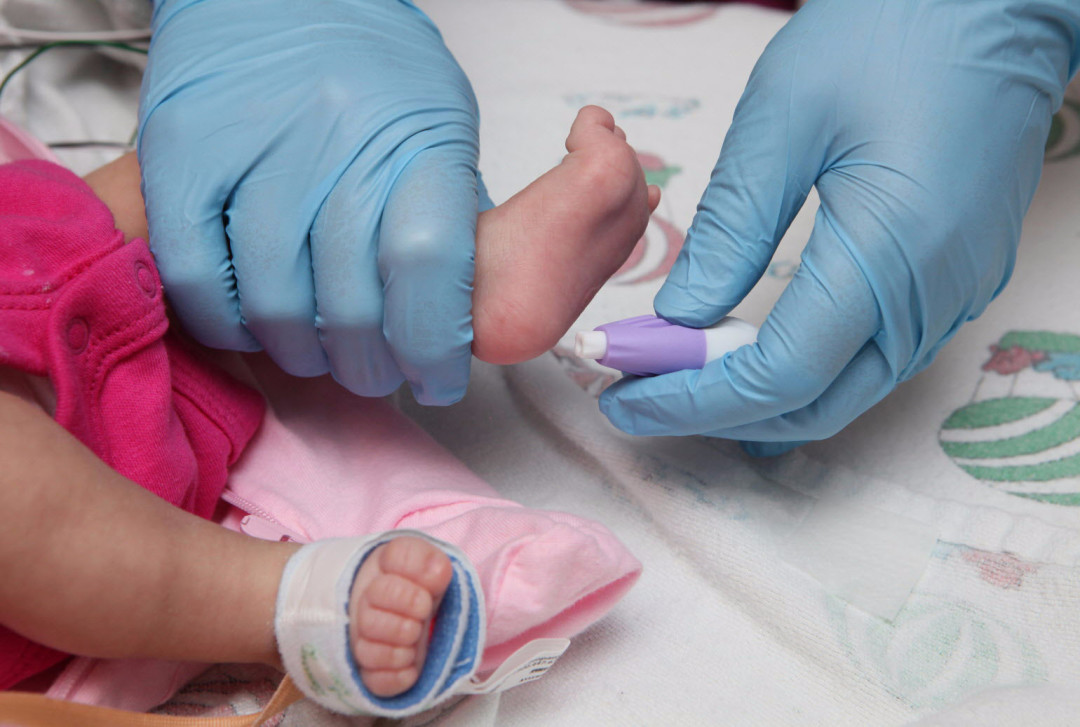
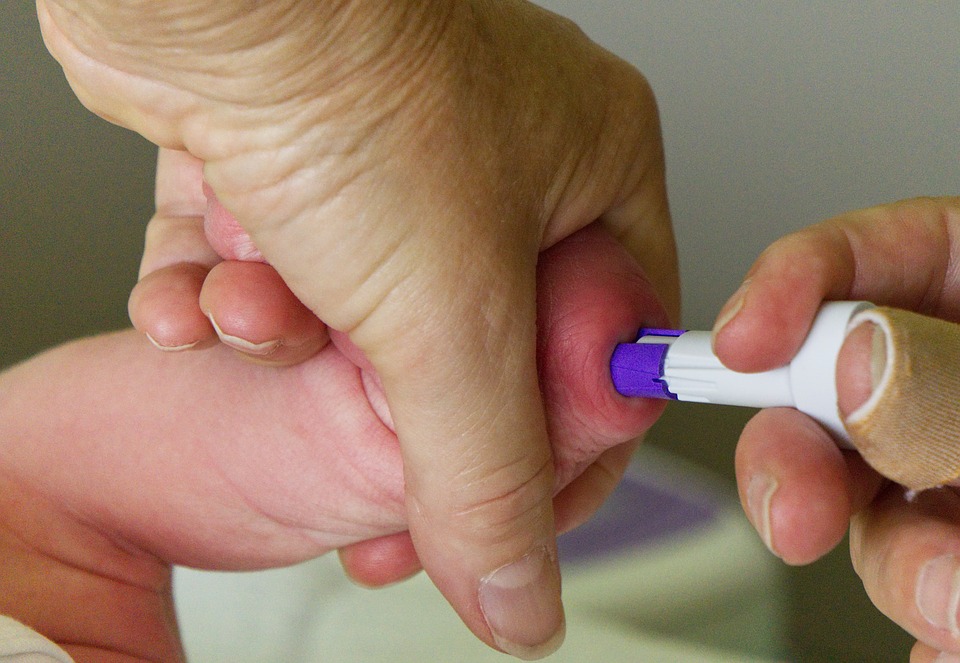
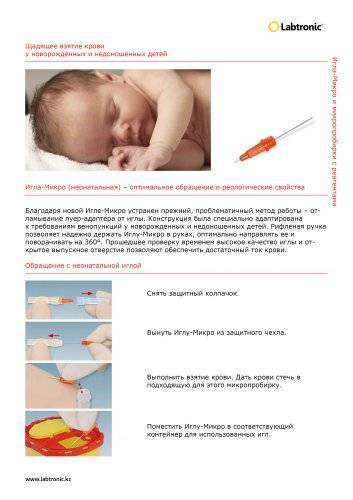
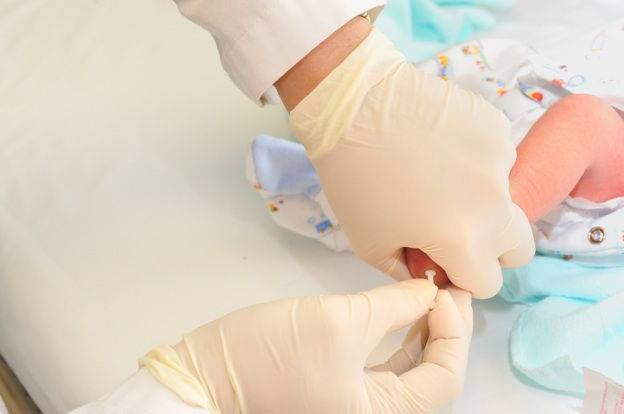 Забор крови из пятки у новорожденного
Забор крови из пятки у новорожденного
Во многих больницах последнее время практикуется брать кровь у младенцев из пальчика или пяточки: достаточно пары капель крови, нанесенных на тестовую полоску, чтобы провести самые разные анализы. Столь небольшие изменения дали отличные результаты: родители перестали бояться доставлять своему малышу подобные мучения. Данная технология успешно применяется в частных клиниках, но спросить про данный метод можно и в государственном учреждении.
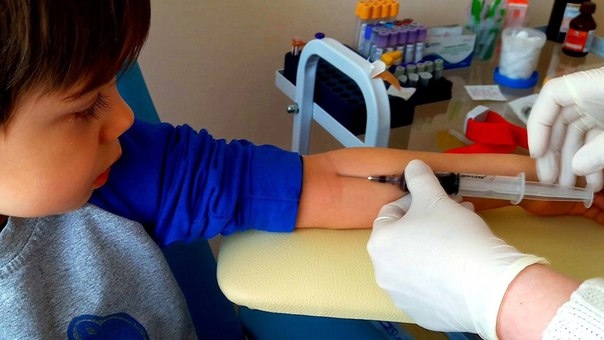
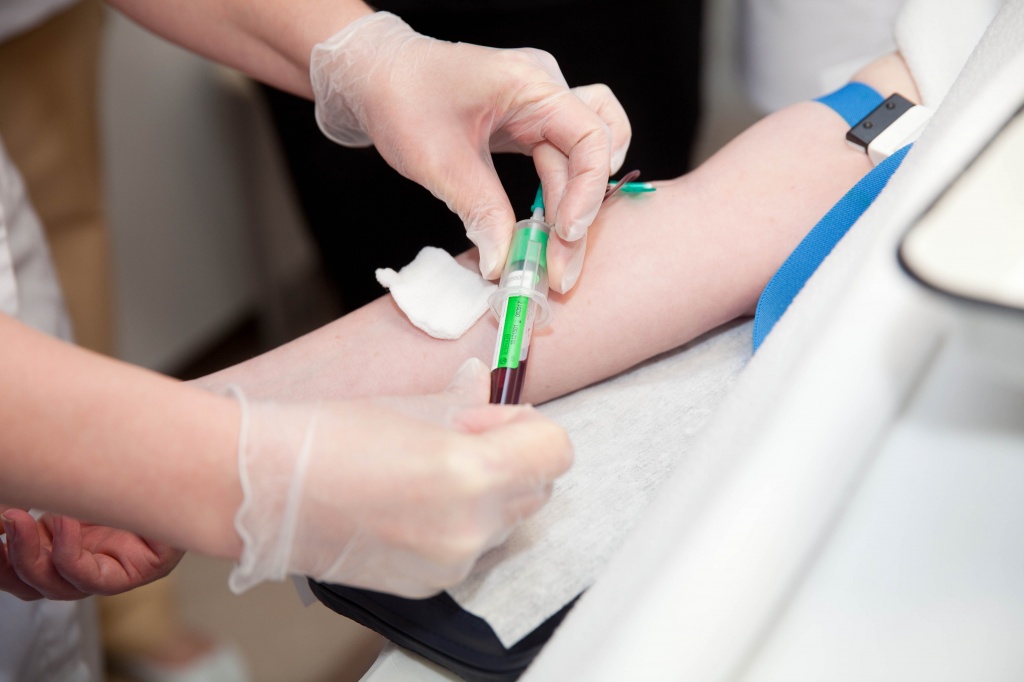
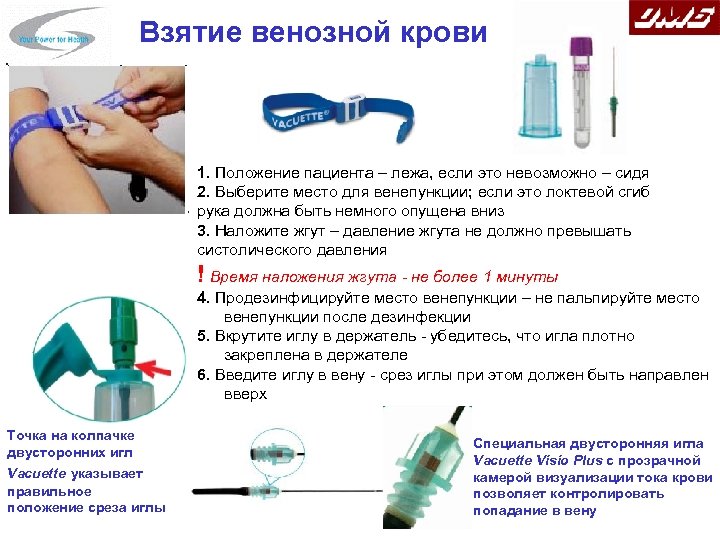
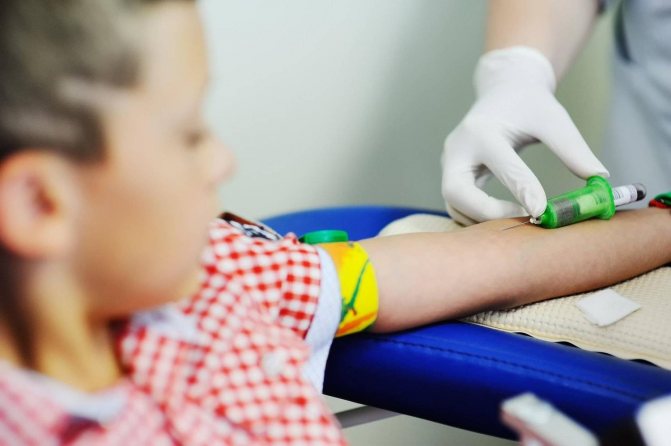
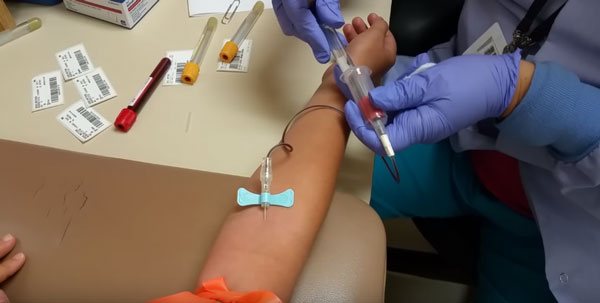
Алгоритм взятия крови из вены
Процедура проводится в специализированном кабинете. Медсестра тщательно моет руки и обрабатывает их антисептиком, а взятие крови из вены, согласно правилам, осуществляется только в перчатках. Подушка, жгут и остальные приспособления, контактирующие с пациентами, обрабатываются после каждого больного специальными дезинфицирующими растворами. Всё это делает процедуру максимально безопасной.
В большинстве случаев для манипуляции взятия крови используется локтевая вена, но при определенных анатомических особенностях – венозные сосуды кисти.
В клинике применяется метод взятия крови из вены с помощью специальных вакуумных пробирок, позволяющих наиболее легким способом получить нужное количество материала.
Порядок взятия крови из вены проходит согласно следующему алгоритму:
- Больной садится на стул рядом с процедурным столиком и кладет на него руку. При плохом самочувствии и склонности к обморокам пациента кладут на кушетку.
- На расстоянии 10 см выше предполагаемого места прокола накладывается жгут, создающий искусственный венозный застой. Пациента просят несколько раз сжать и разжать кулак. Это повышает давление в пережатых сосудах и упрощает забор материала.
- Согласно стандартам взятия крови из вены, место прокола (венепункции) обрабатывают двумя спиртовыми салфетками. Первая обеззараживает более широкую область, а вторая – участок, расположенный непосредственно над венозным. Затем берётся игла из специального набора для взятия крови, и с неё снимается защитный колпачок. Обратная сторона иголки фиксируется в специальном переходнике.
- При правильном взятии крови из вены игла находится под углом примерно в 10 градусов по отношению к коже срезом вверх. После вхождения в венозный просвет обратной стороной иглы прокалывают резиновую крышку пробирки, а жгут снимают. Поскольку система работает по принципу вакуума, она за счет разрежения сама возьмет необходимое количество материала.
- При взятии большого объема крови каждую наполненную пробирку отсоединяют от переходника, заменяя пустой. Общий объем материала зависит от количества исследуемых показателей и техники проведения исследований. Персонал «Университетской клиники» возьмёт материала ровно столько, сколько нужно.
- После взятия крови из вены игла извлекается, а на место венепункции кладется стерильный ватный шарик или салфетка. После этого больного просят согнуть руку в локте и подержать ее таким образом примерно 5 минут. Это позволит избежать образования кровоподтеков под кожей.
- Подписанные пробирки помещаются в специальный контейнер и доставляются в лабораторию на анализ. Теперь только надо подождать, пока результаты будут готовы.
Процедура взятия крови из вены в «Университетской клинике» проводится без очередей в комфортных условиях. Специалисты внимательно наблюдают за состоянием больного, чтобы помочь при возникновении неприятных ощущений и ухудшении самочувствия.
Обследование на токсоплазмоз при беременности
Если в процессе беременности у беременной выявлены симптомы которые могут свидетельствовать о развитии острого токсоплазмоза необходимо при помощи серологических методов установить уровень специфических иммуноглобулинов.
Для выявления острой стадии заболевания лучше всего подходит иммуноферментный метод (ИФА). Он наиболее точно показывает концентрацию IgM, повышение уровня которого свидетельствует о протекающем, либо недавно присутствовавшем остром токсоплазмозе.
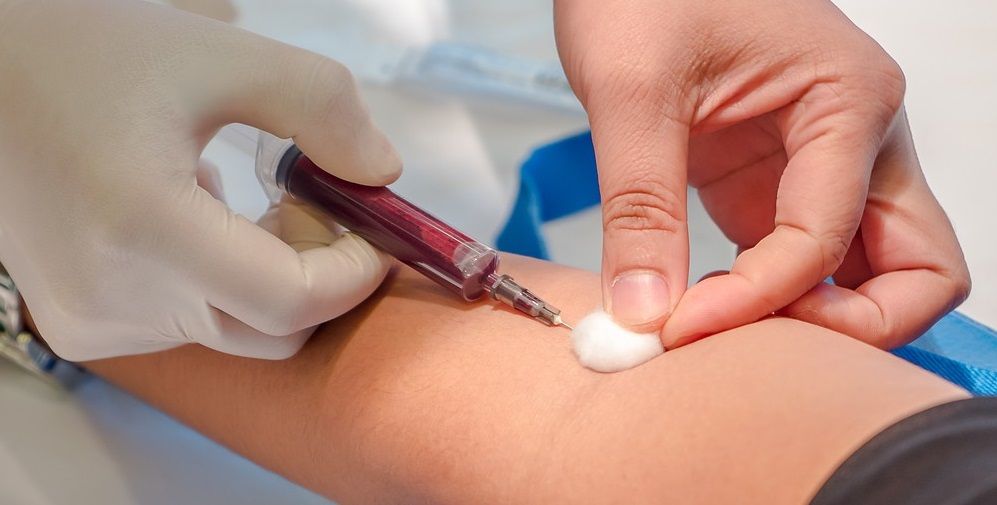
Определение уровней IgG менее информативно так как эти антитела сохраняются долгое время после перенесенной инфекции и свидетельствуют скорее о носительстве, чем о недавнем заражении либо обострении. Женщины, перенесшие инфицирование токсоплазмой до беременности застрахованы от заражения плода и не входят в группу риска.
Также важно получение иммунологической картины в динамике, для чего специфические тесты проводятся не реже 1 раза в 2 недели. Изучение динамики изменений титров антител позволяют с большей точностью установить диагноз
Нужно учитывать, что серологическая картина, свидетельствующая об инфицировании токсоплазмой не является 100% показанием для прерывания беременности. В этом случае потребуется проведение дополнительных анализов путем взятия крови плода из пупочного канатика и образцов амниотической жидкости пункционным методом.
Отличия от плазмолифтинга
Не следует путать аутогемотерапию с плазменным омоложением, так как эти процедуры имеют ряд отличий.
Плазмолифтинг предполагает введение плазмы, насыщенной тромбоцитами. Для этого кровь пациента предварительно помещается в центрифугу, после обработки удается получить необходимый компонент. Аутогемотерапия предполагает введение свежей крови, не прошедшей никакой подготовки.
Плазма чаще всего применяется для улучшения качества кожи, повышения ее упругости и эластичности, устранения неровностей и рубцов. Аутогемотерапия активно используется при лечении дерматологических заболеваний, а также для профилактики процессов старения. Как правило, такая методика имеет более продолжительный результат, но требует до 8-10 сеансов (в то время, как для плазмолифтинга достаточно 3-4 процедур).
Почему важно знать группу крови
Определение совместимости по группе крови необходимо, прежде всего, для трансфузии (переливания крови). Большая потеря крови смертельно опасна. С давних времен предпринимались попытки возместить кровопотерю за счет вливания крови другого человека. Но первую попавшуюся кровь использовать нельзя. При смешивании крови «вслепую» примерно в половине случаев происходит агглютинация: красные кровяные тельца (эритроциты) начинают склеиваться между собой, образуя скопления. Хлопья, возникающие при агглютинации, видны в пробирке невооруженным глазом; понятно, что если этот процесс случится внутри кровеносной системы, ничего хорошего для человека ждать нельзя.

В начале XX века было установлено, почему происходит агглютинация. На поверхности мембраны эритроцита (красной кровяной клетки) находятся особые белки-антигены (их назвали агглютиногенами). Антигенами они называются потому, что могут связываться с другими веществами – антителами. Связь эта специфична, то есть данный антиген может быть связан только конкретным антителом. Когда мы говорим о группах крови, мы пользуемся системой, которую интересует только два антигена (на самом деле их «ездит» на эритроцитах гораздо больше). Для удобства эти антигены (агглютиногены) обозначены первыми буквами латинского алфавита – A и B. Соответствующие им антитела (их называют агглютининами) обозначены первыми буквами греческого алфавита – α (альфа) и β (бета).
Очевидно, что антиген и соответствующее ему антитело одновременно в крови находиться не могут, иначе пошла бы реакция (агглютинация). А вот другие комбинации возможны. Именно они и определяют, к какой группе принадлежит наша кровь.
Цены
Аутогемотерапия
| Комплексное аутоклеточное омоложение (набор Anti-аge = 2 синие + красная) – Лицо, шея, декольте | 38000 руб. | |
| Аутоклеточное омоложение с гиалуроновой кислотой (желтая пробирка) | 33500 руб. | |
| Аутоклеточное омоложение с гиалуроновой кислотой (желтая + синяя пробирка) | 45000 руб. | |
| Комплексное аутоклеточное омоложение (набор Anti-age + желтая пробирка) | 56000 руб. | |
| Комплексное аутоклеточное омоложение (набор Экстра = 2 синие пробирки) – Лицо, шея | 22500 руб. | |
| Комплексное аутоклеточное омоложение Плазмагель (1 синяя + 1 красная пробирка) | 27000 руб. | |
| Аутоклеточное омоложение – Лица (1 синяя пробирка) | 13500 руб. | |
| Аутоклеточное омоложение (1 красная пробирка, без антикоагулянта, для получения сыворотки, усиления эффекта омоложения) | 13500 руб. | |
| Аутоклеточное омоложение – Шеи, декольте | 13500 руб. | |
| Восстановление роста волос (ВЧГ) (внутрикожное введение собственной плазмы, обогащенной тромбоцитами) | 13500 руб. |
Что такое лейкоциты, их роль, виды
Лейкоциты образуются в костном мозге. Проходя ряд промежуточных стадий развития, в кровь попадают уже зрелые клетки, способные бороться с инфекцией. Однако срок их жизни довольно короткий (варьируется от 4 до 20 дней), поэтому обновление происходит регулярно. Резкое увеличение выработки лейкоцитов происходит в ответ на любое повреждение тканей или возникновение вредоносных агентов для того, чтобы вовремя дать воспалительный ответ, целью которого является изоляция повреждения, уничтожение возбудителя и восстановление тканей.
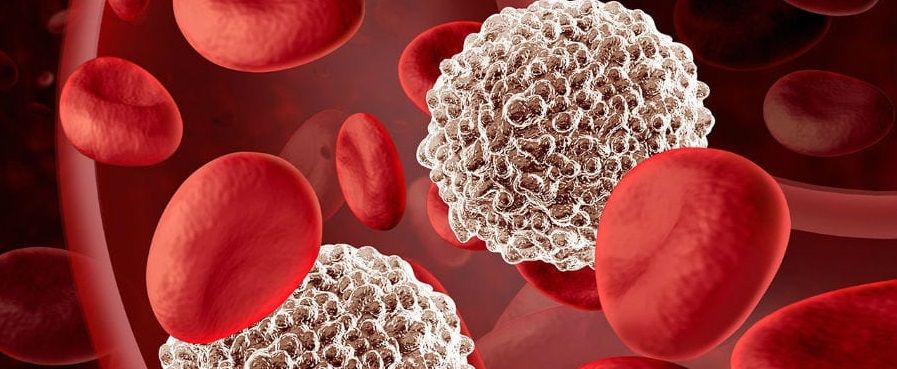
Клетки лейкоцитарного ряда делятся на 5 типов, каждый из которых обладает индивидуальными особенностями и функциями:
- Базофилы. Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены;
- Эозинофилы. Являются основными эффекторными клетками при инфекционных, паразитарных, аллергических и онкологических заболеваниях. Именно они выделяют токсичные для тканей медиаторы, которые поддерживают воспаление;
- Моноциты. Это самый большой вид лейкоцитов, основной функцией которых является фагоцитоз, иными словами — поглощение, в том числе и довольно крупных инородных частиц;
- Лимфоциты. Они, пожалуй, выполняют одну из самых важных защитных функций – отвечают за иммунитет. Именно они вырабатывают антитела, которые препятствуют повторному заболеванию. Составляют от 25 до 40% от общей массы лейкоцитов в крови;
- Нейтрофилы. Это своеобразные универсальные бойцы, которые способны покидать кровяной поток и устремляться к инфекции, активно способствуя воспалению. Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
Врожденный токсоплазмоз, возникающий при беременности

Возникает при проникновении паразита через плацентарный барьер и заражении плода. В большинстве случаев происходит при первичном заражении во время беременности, реже – при рецидиве токсоплазмоза связанном со снижением иммунитета. Основная группа риска – женщины, которые не были заражены токсоплазмой до наступления беременности. Если в результате контакта с возбудителем произойдет манифестация заболевания в процессе вынашивания плода – достаточно высока вероятность развития врожденного токсоплазмоза.
Процент выживаемости детей при внутриутробном инфицировании зависит от срока, на котором оно произошло:
- При инфицировании на первом триместре шанс на выживание плода – 15%
- На втором – 30%.
- На третьем – 60%
Даже если беременность успешно завершается, сохраняется крайне высокая степень развития врожденных патологий и врожденного токсоплазмоза. Болезнь протекает тяжело, особенно если инфицирование произошло на ранних сроках. Развивается характерная тетрада патологигй:
- Гидроцефалия.
- Двусторонний ретинохороидит.
- Задержка психофизического развития.
- Церебральные кальцификаты.
Прогноз в случае врожденного токсоплазмоза неблагоприятный, в большинстве случаев болезнь завершается смертью новорожденного либо тяжелой инвалидизацией. Даже если после внутриутробного заражения острая клиническая картина не возникла такие дети находятся в группе риска развития:
- Умственной недостаточности.
- Эпилепсии.
Возможно развития многих других патологий, которые проявляются спустя месяцы и годы после рождения. По этой причине острая форма токсоплазмоза, возникшая во время беременности – показание к проведению аборта даже на поздних сроках. При беременности необходимо сдавать массу анализов, которые помогают выявить наличие не только токсоплазмоза, но и ЦМВ-инфекции.
Преимущества оказания медицинских услуг на дому
Детские медицинские центры Группы Компаний «ВИРИЛИС» предоставляют возможность получения квалифицированной медицинской помощи на дому, обеспечивая высочайший уровень диагностики, лечения, сопровождения и реабилитации наших маленьких пациентов и поддержку их семей с использованием всех имеющихся ресурсов наших клиник:
- вызов на дом врачей всех специальностей;
- медицинские процедуры и забор анализов на дому;
- выезд в любой район города и области без ограничений;
- для получения медицинской помощи не требуется страховой полис, регистрация или гражданство;
- оказание помощи детям любого возраста: грудничкам до 1 года, младенцам в возрасте 1-3 года, дошкольникам 3-7 лет и детям школьного возраста 7-18 лет;
- опыт ответственного лечения детей в Санкт Петербурге 26 лет;
- 6 собственных детских медицинских центров с 650 специалистами 49 специальностей;
- возможность проведения диагностики и продолжения лечения в наших клиниках;
- координация с другими врачами: быстрое получение консультаций и помощи врачей-специалистов. Мы – команда, а не отдельные врачи из «мобильной» клиники;
- круглосуточный контактный центр;
- выдача официальных медицинских справок и документов;
- возможность покупки пакета комплексной медицинской программы для ребенка, в том числе пакеты «Экстренная помощь» и «Комплексный осмотр на дому»;
- специальные медицинские программы для новорожденных и грудничков.
Узнайте о спецпредложении «Комплексный осмотр на дому»: удобство данной программы заключается в том, что вы можете выбрать из списка детских врачей именно тех специалистов, которые нужны вашему ребенку и индивидуальный набор медицинских услуг со скидкой 20%!
Расширенные показатели коагулограммы
В некоторых случаях для диагностики той или иной патологии нужно определить поражения звена всей свертывающей системы крови более точно. Для этого определяются дополнительные показатели коагулограммы.
Тромбиновое время
Показатель определяют способность плазмы свертываться при добавлении в нее стандартного раствора активного тромбина. В норме он становит 15-18 секунд. Увеличивается тромбиновое время недостаточности фибриногена наследственного характера, поражениях печени, повышенном внутрисосудистом свертывании. Используется при лечении гепарином и фибринолитическими препаратами.
Ретракция кровяного сгустка
Метод имеет схожесть с предыдущим, но позволяет не только определить свертываемость сгустка, а также степень его сжатия. Результат можно получить как в количественном определении (норма 40-90%) и качественном (1 – имеется, 0 – отсутствует). Показатель увеличивается при анемиях разной этиологии, снижается при тромбоцитопениях.
Время рекальцификации плазмы
На водяной бане плазму смешивают с раствором кальция хлорида в соотношении 1:2, затем включается секундомер и засекается время, когда появляется сгусток. Повторяется такое исследование трижды и вычисляется средний результат. Норма времени рекальцификации плазмы1-2 минуты. Показатель может увеличиваться при недостаточности факторов свертываемости плазмы врожденного характера, тромбоцитопениях, наличия в крови гепарина. Если время укорачивается, это может говорить об гиперкоагуляционных свойствах крови.
Фибринолитическая активность
При помощи этого анализа можно оценить, насколько собственная кровь способна растворить тромбы. Зависит этот показатель от наличия фибринолизина в плазме. В норме он становит от 183 минут до 263. Снижение фибринолитической активности свидетельствует о повышенной кровоточивости.
Тромботест
Данный анализ – это визуальная качественная оценка наличия фибриногена в крови. Нормальный показатель тромботеста – 4-5 степень.
Как поддерживать показатель в норме
Повысить гидрокортизон, к сожалению, самостоятельно не получится. Его причины требуют незамедлительного лечения и применения строгой медикаментозной терапии. Поэтому с нормализацией уровня при низких показателях — необходимо четко следовать указаниям специалиста.
А вот при незначительных колебаниях гормона кортизола в крови в обратную сторону, когда специалист не выявил патологических нарушений, можно воспользоваться нескольким способами:
- устранить из ежедневного рациона кофеин, энергетические напитки, иные стимуляторы;
- отказаться от никотина и приема алкоголя;
- регулярно посещать массажи, медитировать, слушать спокойную музыку;
- стараться избегать стрессов;
- нормализовать режим дня, обязателен ночной сон продолжительностью не менее 8 часов;
- правильно питаться, избегая длительных перерывов между приемами пищи;
- употреблять черный чай;
- прогулки на свежем воздухе, поездки на природу, общение с друзьями;
- многие врачи советуют терапию с животными;
- занятия приятными делами, хобби;
- посещать увеселительные мероприятия, смотреть комедии, читать веселые истории, смех — лучший источник снятия напряжения.
Способы, которые помогают людям расслабиться индивидуальны. Главное, что поможет поддерживать гормон кортизол — это правильный режим дня и питания, отсутствие стрессов.