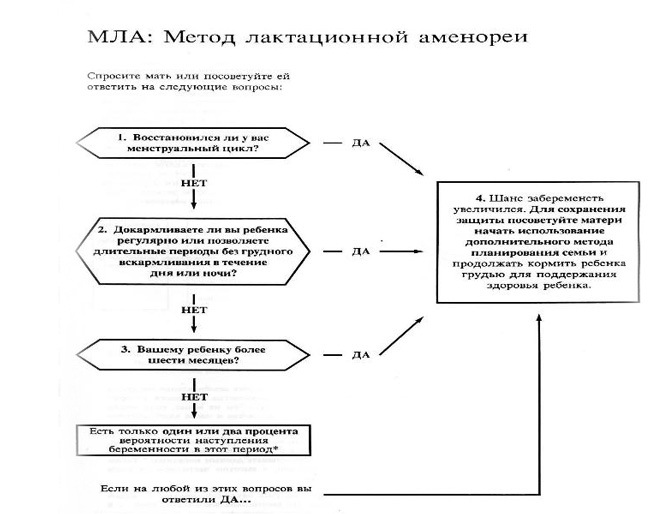
Использовать как противозачаточное средство
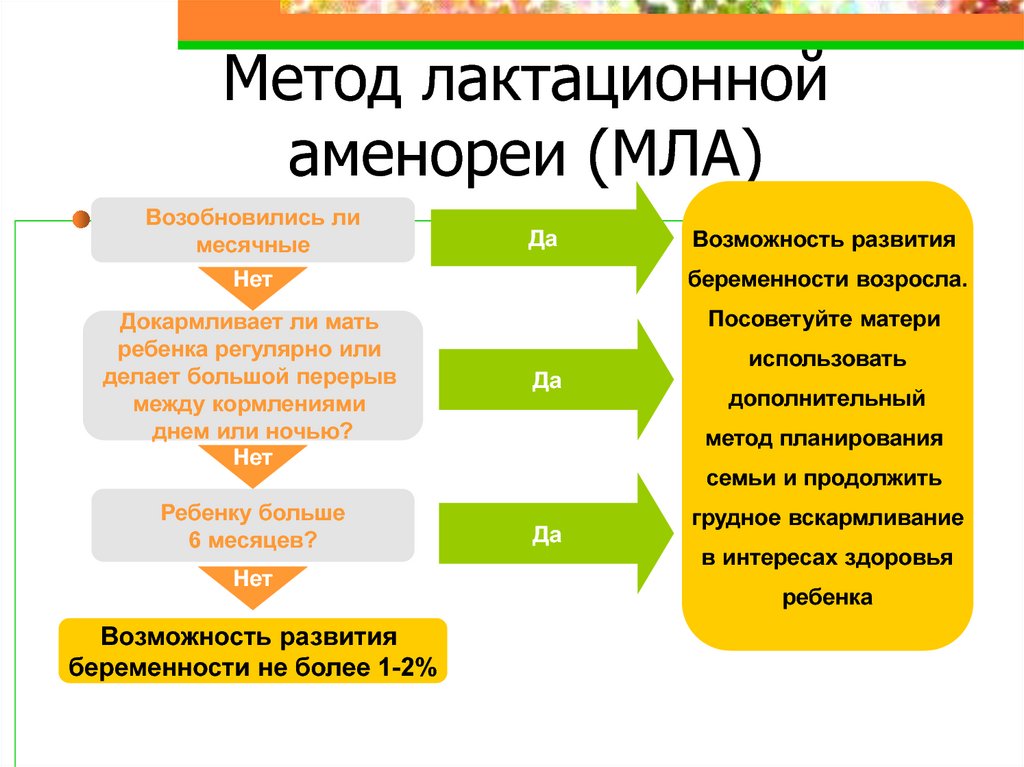
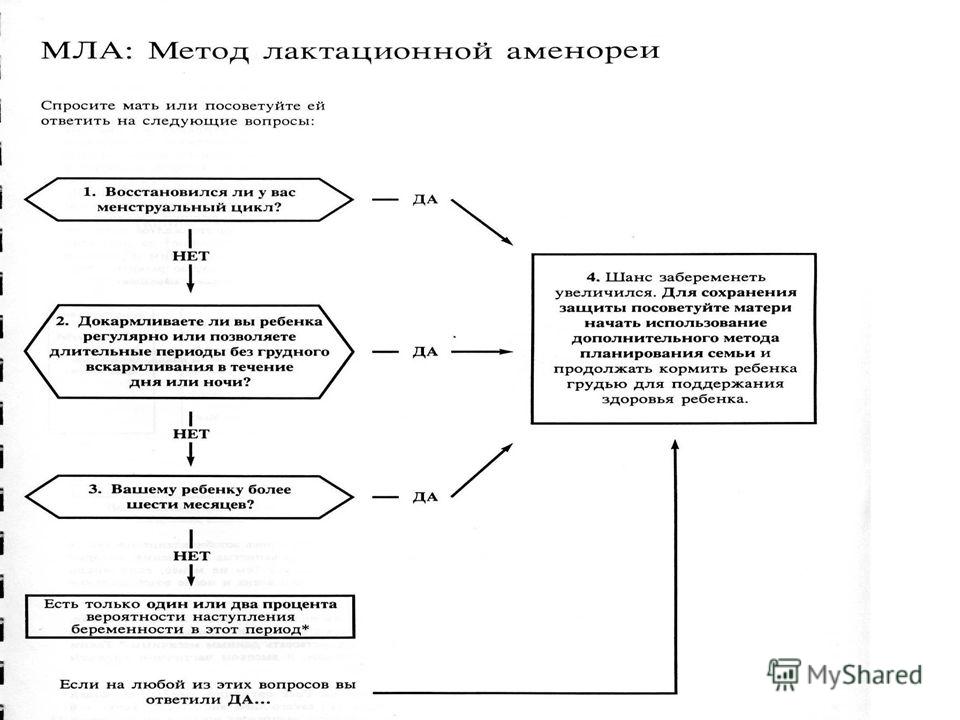
Для женщин, которые следуют рекомендациям и соответствуют критериям (перечисленным ниже), метод лактационной аменореи ( МЛА ) эффективен> 98% в течение первых шести месяцев после родов.
- Грудное вскармливание должно быть единственным (или почти единственным) источником питания младенца. Смесь для кормления, сцеживание вместо кормления и кормление твердой пищей – все это снижает эффективность ЛАМ.
- Младенец должен кормить грудью не реже одного раза в четыре часа днем и не реже одного раза в шесть часов ночью.
- Младенцу должно быть меньше шести месяцев.
- У матери не должно быть менструаций после 56 дней после родов (при определении фертильности кровотечение до 56 дней после родов можно не учитывать).
- А чтобы в полной мере использовать LAM, лучше не закрывать лицо ребенка во время кормления. Регулярное укрытие ребенка уменьшает доступ ребенка к кислороду и зрительный контакт с матерью, что приучает ребенка ускорять процесс сосания и, таким образом, сокращает период времени, делая LAM менее эффективной.
Если не в сочетании с барьерными контрацептивами, спермицидов, гормональных контрацептивов или внутриматочных спиралей, LAM можно рассматривать естественное планирование семьи в Римско – католической церкви .
Высокоэффективные и низкоэффективные методы контрацепции
Все методы контрацепции можно разделить на высокоэффективные и низкоэффективные. Многолетний опыт акушеров-гинекологов нашего медицинского центра «Евромедпрестиж» свидетельствует, что ТОЛЬКО использование высокоэффективных методов контрацепции может гарантировать предупреждение нежелательной беременности.
Низкоэффективные — это «традиционные» методы контрацепции:
- Барьерные (механические);
- Спермициды (химические);
- Ритмические (физиологические);
- Прерванный половой акт.
Просто удивительно, с какой настойчивостью женщины из поколения в поколение передают друг другу «традиционные» средства избежать беременности и доверяют химическому способу, ритмическому или физиологическому методам, кондомам, прерванному половому акту!.. Все средства массовой информации просто переполнены информацией о современных противозачаточных средствах, эффективность которых составляет почти 100%. И врачи, если спросишь, обо всем расскажут.
Но большинство женщин, даже имеющих высшее образование, владеющих языками, успешно строящих свою жизнь и карьеру, обходится «старинными» методами, хотя они малоэффективны, и нежелательная беременность наступает у КАЖДОЙ ТРЕТЬЕЙ-ШЕСТОЙ женщины.
Забудьте о традициях! Всегда и везде нужно заботиться о собственной безопасности и иметь под рукой хотя бы некоторые достаточно надежные средства самообороны. Итак, что к ним относится.
К современным высокоэффективным методам контрацепции относятся:
- Гормональная контрацепция, особенно КОК;
- Внутриматочная контрацепция, ВМС;
- Добровольная хирургическая стерилизация (ДХС);
- При соблюдении определенных условий, метод лактационной аменореи (МЛА)
К сожалению, универсального метода контрацепции, который помог бы всем женщинам, не существует. У каждой женщины — свой гормональный фон, гинекологические заболевания, особенности сексуальной жизни и желание зачать. Эти и некоторые другие факторы требуют индивидуального подхода к выбору метода контрацепции у каждой конкретной пациентки.
Сегодня наибольшей популярностью пользуются КОК, комбинированные оральные контрацептивы. Правда, женщины и сейчас используют эти таблетки с опаской — мол, от них легко растолстеть. Сегодня это уже миф. Эта информация была справедливой только для 60-х годов ХХ века, когда таблетки содержали высокие дозы гормонов. Более подробно всю информацию о современных КОК, об их положительных и отрицательных сторонах, показаниях и противопоказаниях вы сможете прочитать в статье «КОК, комбинированные оральные контрацептивы».
К гормональным контрацептивам относят также гестогенсодержащие контрацептивы — мини-пили, посткоитальные контрацептивы и средства длительного действия, или депо, пролонгированные контрацептивы.
Нигде в Европе вы не сможете приобрести гормональные средства контрацепции без рецепта гинеколога. У этой меры свои весомые плюсы — женщины в нашей стране, кажется, уже забыли, что гормоны — это медикаментозный препарат, и принимать его по собственному разумению или по совету подруги просто недопустимо. Гормональные препараты назначаются профессионалом — врачом-гинекологом индивидуально каждой женщине. При этом перед выбором препарата, врач может назначить вам специальное обследование (см., в частности, Анализы при подборе КОК).
Наряду с гормональным контрацептивами (в частности, таблетками), одним из популярных и высокоэффективных методов предохранения от беременности является внутриматочная контрацепция. В настоящее время различают нейтральные внутриматочные контрацептивы и медикаментозные внутриматочные средства (ВМС). Последние содержат медь, гестоген.
Как же разобраться во всем многообразии контрацептивов и подобрать для себя наиболее подходящий? (См. также сводную таблицу Выбор метода контрацепции). Наилучший способ, который можно предложить, — это консультация специалиста в данной области, гинеколога, который учтет все индивидуальные особенности вашего организма и специфику половой жизни. Помимо этого вам необходимо владеть хотя бы минимальной информацией о методах контрацепции, чтобы «быть готовой» на случай непредвиденной ситуации. Мы постараемся разъяснить вам методы контрацепции, но все же настаиваем на индивидуальном подборе контрацептивов. Этот вопрос решается совместно с врачом, только в этом случае можно говорить о надежности методики.
Виды природной контрацепции и способы применения
Календарный, или ритмический метод. Подходит для лиц с регулярными менструальными циклами. Для определения фертильных дней у конкретной женщины она должна наблюдать за периодами менструального цикла в течение 12 месяцев (или не менее 6).
Чаще всего овуляция, иначе говоря выход яйцеклетки, происходит на 14-й день цикла. Вероятная продолжительность благоприятного времени составляет не менее 2 дней до и после овуляции. Начало и конец периода фертильности рассчитываются по следующей формуле. Из общего количества дней самого короткого за последний год цикла нужно вычесть 18 (20), а из суммы дней самого длинного цикла в прошедшем году нужно вычесть 10 (или 11).
Допустим, за последние 12 месяцев менструальный цикл повторяется каждые 26-29 дней, значит с 6-го по 19-й день цикла мы имеем благоприятные для зачатия дни. Пары должны избегать интимной близости в этот период, либо пользоваться барьерной контрацепцией.Метод базальной температуры. основан на повышении температуры тела (0,2-0,4 ° C) после овуляции до конца цикла из-за влияния прогестерона желтого тела яичника. Таким образом, овуляторные циклы характеризуются двухфазной температурой тела. Неблагоприятные для зачатия дни начинаются на третий день после повышения температуры.
Этот метод требует ежедневного измерения температуры тела и отображения данных в таблице. Необходимо ежедневно в момент пробуждения измерять температуру в одном и том же месте (в подмышке, во рту или в анусе) с помощью удобного термометра.
Измерения должны производиться каждый месяц. Известно, что внешние факторы: стресс, болезнь, алкоголь, лекарства и т. п., влияют на колебания температуры тела, вызывая погрешности способа.Метод цервикальной слизи (Биллинга). Цервикальная слизь изменяется во время менструального цикла из-за воздействия гормонов. Для определения овуляции и фертильных дней оцениваются характер слизистых выделений. Этот метод контрацепции не подходит при наличии инфекции во влагалище или в шейке матки, а также во время грудного вскармливания.Характер слизи:
- Первый этап – до овуляции. Область гениталий сухая, на белье нет слизи или следов выделений Эти дни бесплодны.
- Второй этап – это способствующая зачатию фаза. Выделения более прозрачные, влажные, тягучие, их все больше и больше. В самый фертильный день вид слизи имитирует сырой яичный белок. Дни, подходящие для оплодотворения, — это время обильных выделений слизи до пика (максимального ее количества) и первые 3 дня после пика.
- Третий этап – после овуляции, нет слизистых выделений, есть “сухость” или небольшое количество белой, липкой слизи. Бесплодные дни начинаются на четвертый день после пика выделений.
Симптотермический путь представляет собой комбинацию нескольких природных способов защиты, используемых для определения первого и последнего дней фертильного периода. Первый благоприятный день цикла может быть определен методом оценки цервикальной слизи. Последний подходящий для зачатия день менструального цикла определяется календарно, базальной температурой тела или изменениями слизистой шейки матки.Прекращение полового акта – это низкоэффективный метод, потому что у определенного количества мужчин небольшое количество спермы выделяется до оргазма. Возможность оплодотворения сохраняется даже тогда, когда сперма локализуется на внешних гениталиях. Этот метод не подходит для мужчин, страдающих преждевременным семяизвержением. Он требует хорошей потенции партнера.
Лактационная (послеродовая) аменорея. Во время лактации процесс овуляции отсутствует также как месячные из-за эффекта соответствующих гормонов. Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы женщина постоянно кормящая младенца грудью после родов, прибегала к надежной контрацепции уже через 3 месяца после появления ребенка. Если женщина не полностью практикует грудное вскармливание, начинать предохраняться необходимо спустя 3 недели после разрешения от беременности.
Барьерные методы контрацепции
Этот способ предохранения от нежелательной беременности малоэффективен – уровень защиты около 85%. Принцип действия заключается в создании препятствия для попадания сперматозоидов в полость матки механическим путем.
К барьерной контрацепции относится:
- презерватив (мужской и женский);
- вагинальная диафрагма;
- шеечный колпачок.
Презерватив — единственное средство из всех, защищающее от ЗППП. Его высокая популярность обусловлена низкой стоимостью, доступностью и удобством эксплуатации.
Существует мужской и женский презерватив.
- Мужской презерватив представляет собой оболочку из латекса, полиизопрена или полиуретана, надеваемую на эрегированный пенис. На конце оболочки находится так называемый резервуар для накопления спермы после эякуляции.
- Женский презерватив (фемидом) отличается своеобразной конструкцией. Это полиуретановая или латексная трубка с гибкими кольцами разного размера на концах. Фемидом предназначен для введения во влагалище.
Вагинальная диафрагма – многоразовое контрацептивное средство. Она имеет вид куполообразного колпачка с гибким ободком, обычно из резины или латекса. Диафрагма вводится во влагалище так, чтобы она полностью закрывала шейку матки. Выполнить это необходимо за полчаса-час до полового акта. Извлекается по прошествии минимум 6 часов после секса, но не более чем через 24 часа.
Шеечный колпачок лишь немного отличается от диафрагмы – его диаметр значительно меньше. Он имеет вид латексной или силиконовой чаши (реже – металлической или пластиковой). И диафрагму, и колпачок категорически нельзя подбирать самостоятельно, это может сделать лишь гинеколог. Для повышения эффективности этих средств рекомендуется их использование в сочетании со спермицидами.
Преимущества, недостатки, способы применения барьерной контрацепции
Барьерную контрацепцию применяют в случаях:
- при невозможности использования других методов;
- во время лактации (она не оказывает влияния на количество и качество молока);
- в первом цикле приема оральных контрацептивов с пятого дня цикла, когда активность яичников еще не подавлена;
- при необходимости приема лекарственных препаратов, которые нельзя сочетать с оральной контрацепцией или снижающих ее эффективность;
- после выкидыша до момента наступления благоприятного периода для нового зачатия;
- перед стерилизацией как временное средство.
Преимущества барьерной контрацепции:
- доступность и простота использования;
- безопасность – практически не имеют побочных эффектов и противопоказаний;
- используются только местно и не вызывают системных изменений;
- презервативы способны защитить от ЗППП.
Недостатки барьерной контрацепции:
- сравнительно низкая эффективность;
- требуют прерывания полового акта для начала использования;
- подбор диафрагмы или колпачка требует консультации гинеколога;
- эффективность средства зависит от правильной установки и использования;
- презервативы снижают чувствительность, могут порваться;
- способны вызвать аллергическую реакцию на латекс;
- диафрагма оказывает давление на стенки мочеиспускательного канала, в результате чего может
- развиться инфекционный процесс мочеполовой системы или воспалительный процесс мочевого пузыря в виде уретрита, цистита, пиелонефрита;
- при неправильной установке контрацептива может травмироваться слизистая оболочка влагалища, что приведет к развитию эрозивных процессов.
Их нельзя использовать при:
- менструации;
- воспалительных заболеваниях мочеполовой системы;
- эрозивных процессах на шейке матки;
- аномалиях строения влагалища и матки;
- опущении влагалища;
- индивидуальная непереносимость материала, из которого изготовлено средство.
Вторичная аменорея
При этом заболевании критические дни пропадают на срок более 6 месяцев. Заболевание вызывается гипофизарной недостаточностью, воспалительными процессами или дисфункцией яичников, щитовидной железы, надпочечников. Отсутствие месячных может также вызываться дисфункцией нервной или пищеварительной систем.
Наиболее частые причины такого состояния:
- Стрессы – менструация прекращается из-за попадания женщины в сложные психоэмоциональные ситуации. Возникает стрессовое состояние, сопровождающееся перегрузкой нервной системы, приводящей к неправильной работе репродуктивных органов.
- Резкое снижение массы тела. Ученые считают, что отсутствие месячных при снижении веса – защитный природный механизм, наблюдаемый у всех живых существ, которые перестают размножаться во время голода.
- Приём гормонсодержащих препаратов, особенно не назначенных врачом. Эндокринная система женщины легко ранима, поэтому гормональный избыток приводит к тяжелым нарушениям, в том числе связанным с менструальной функцией.
- Неправильная работа надпочечников и щитовидной железы. Месячные могут исчезнуть при недостатке или избытке соединений, вырабатываемых этими органами.
- Патологии гипофиза – мозгового придатка, расположенного в углублении черепа – турецком седле. Его недостаточность возникает после инфекций, беременности, сопровождающейся тяжелыми токсикозами, черепно-мозговых травм и кровоизлияний в эту область. В этом случае придаток мозга не может вырабатывать фолликулостимулирующий и лютеинизирующий гормоны, что сопровождается менструальной дисфункцией.
- Различные патологии яичников. Причиной отсутствия критических дней могут послужить опухоли или их истощение – ранний климакс.
- Поликистоз – заболевание, при котором во время овуляции яйцеклетка не покидает яичник, а остается внутри, превращаясь в кисту. В результате орган постепенно становится похожим на виноградную гроздь. Функция при этом сбивается, что ведет к прекращению менструального цикла.
- Воспалительные процессы и осложнения поздних абортов, сопровождающихся значительным повреждением маточных тканей.
- Гиперпролактинемия – повышенная выработка гипофизом пролактина. В норме это вещество отвечает за образование молока в период кормления грудью и вызывает лактационную аменорею – отсутствие месячных во время вскармливания. Однако иногда он начинает вырабатываться у некормящих женщин, отключая менструальный цикл. Самая частая причина такого явления – опухоль, выделяющая пролактин.
Что говорят гинекологи
Конечно же гинекологи выступают против естественной контрацепции. И это понятно: ведь прерывать незапланированные беременности приходится именно им.
Ненадежность естественных методов связана с особенностями организма каждой женщины, цикл может сбиться даже из-за легкого стресса или приема распространенных лекарств от температуры. Отследить проблему быстро не получится, поэтому повышается вероятность ошибки расчетов.
Да и есть ли смысл так рисковать, когда существует множество надежных методов предохранения. Более того, среди них многие применяются ещё и с лечебными целями — нормализация цикла, гормонального фона, регуляция объема месячных выделений, дополнительная защита от инфекций. Разнообразие современных противозачаточных препаратов позволяет подобрать метод для женщины любого возраста, здоровья и с любой частотой половой жизни.
Например, женщины, кормящие грудью, могут использовать маточную спираль, которая вводится через 6 недель после родов. Таблетки, содержащие только прогестин, также подходят для периода грудного вскармливания, так как на состав молока матери не оказывают никакого воздействия.
Прогестин – препарат очень щадящего действия, не препятствуют лактации и овуляции, не нарушает менструальный цикл женщины. Он лишь меняет консистенцию слизи шейки матки до очень густой, делая ее препятствием для сперматозоидов. Слизистая оболочка в матке тоже претерпевает изменения, вызывающие невозможность эмбриона прикрепиться.
Для молодых девушек подойдут специальные таблетки мини-пили. А женщинам перед климаксом гинеколог-эндокринолог подбирает таблетки на основании результатов анализов на гормоны.
Гинекологи медицинской клиники “Диана” подберут наиболее подходящий способ контрацепции именно для вас и подробно проконсультируют по способу его применения.
Виды аменореи
Если аменорея является результатом развития того или иного
заболевания, ее считают патологической. В остальных случаях аменорея носит
физиологический характер, т. е. возникает на фоне протекания нормальных
изменений в женском организме. На основании этого различают следующие виды
аменореи:
- первичную;
- вторичную;
- лактационную;
- маточную.
Первичная аменорея
О наличии первичной аменореи говорят, при полном отсутствии
менструации у молодых девушек, уже достигших 14 лет. Она обусловлена задержкой
полового созревания, что сопровождается отсутствием вторичных половых
признаков, в том числе развития молочных желез и роста волосяного покрова в
лобковой зоне. В подобных ситуациях аменорея обычно вызвана наличием врожденных
аномалий строения внутренних половых органов, нарушениями функционирования
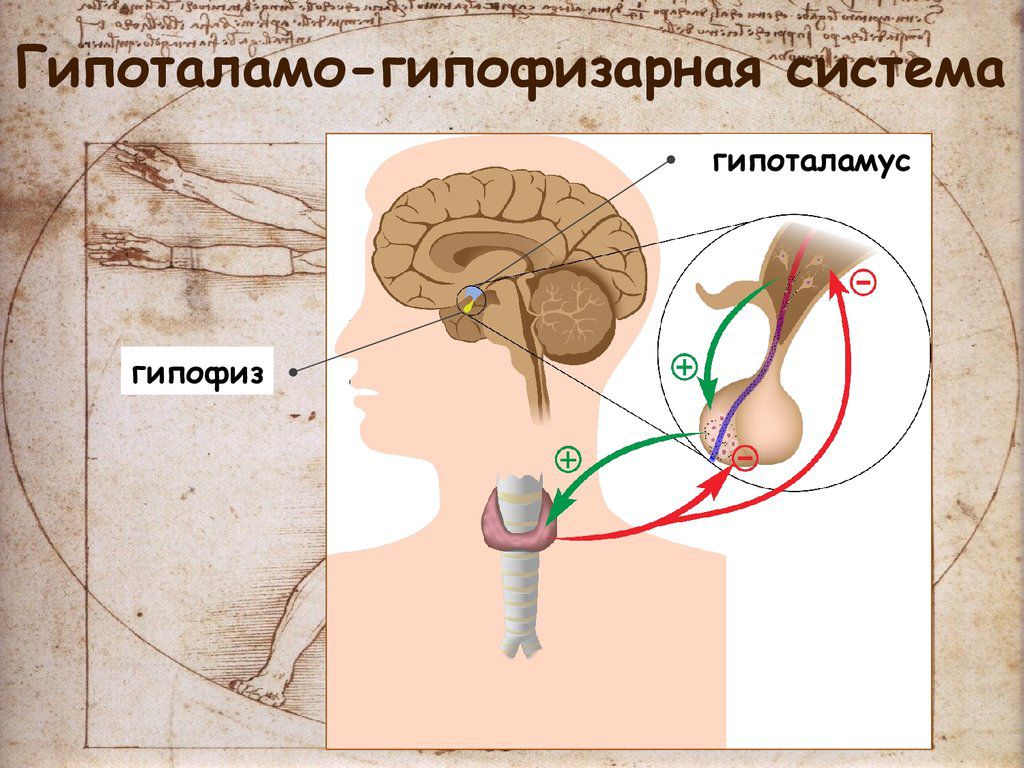
гипоталамо-гипофизарной системы или выраженным дефицитом веса.
В зависимости от того, что послужило причиной развития
аменореи, у девушек могут полностью отсутствовать любые дискомфортные ощущения
и нарушения общего самочувствия или наблюдаться:
- периодические тянущие боли внизу живота;
- повышение температуры тела;
- тошнота, рвота;
- болезненность при мочеиспускании и пр.
Вторичная аменорея
Вторичную аменорею диагностируют у девушек и женщин, у
которых уже были менструации как минимум в течение 6-ти месяцев, но затем
внезапно прекратились. Чаще всего поводом для возникновения нарушений
менструального цикла служат нарушения в гипоталамо-гипофизарной системе,
спровоцированные неправильным похудением, продолжительного действия сильного
стресса, а также развитием гиперпролактинемии и патологий яичников, в том числе
поликистоза.

Лактационная аменорея
Лактационная аменорея, о которой уже упоминалось выше, является
физиологической. Она возникает после родов на фоне лактации. В течение того
периода, пока мать кормит младенца только грудным молоком, в ее крови
наблюдается высокое содержание гормона пролактина. Это является естественным
механизмом защиты организма от наступления новой беременности до тех пор, пока
организм еще не восстановился после предыдущей.
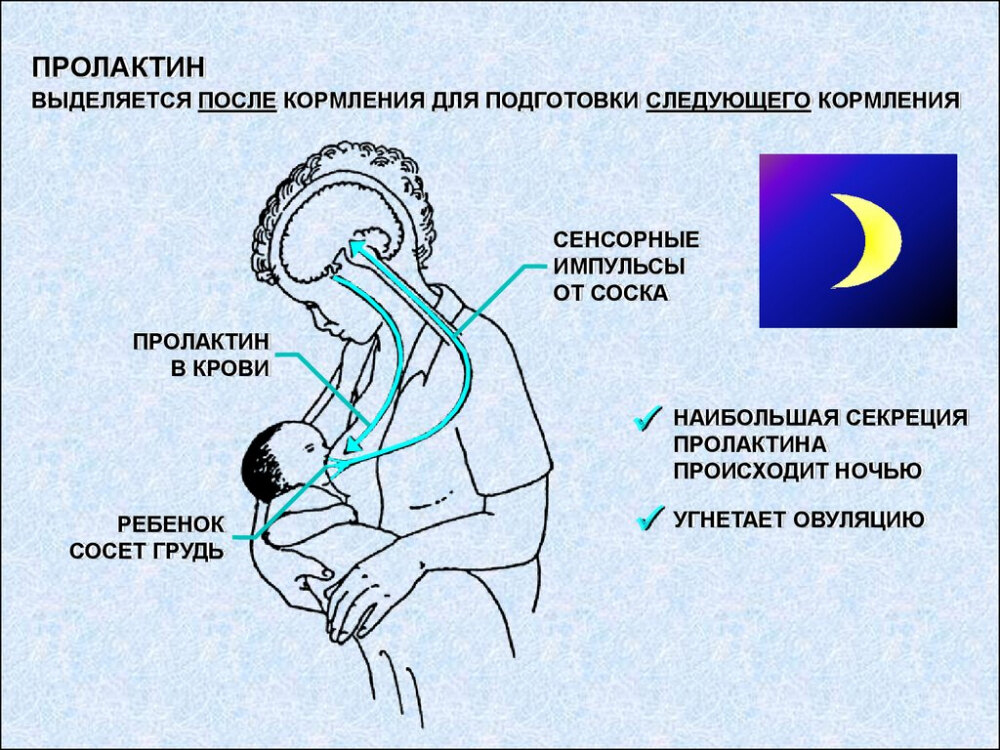
Высокие концентрации пролактина подавляют гонадотропные
гормоны гипофиза. Поэтому фолликулы не созревают, овуляция не происходит и
наблюдается отсутствие менструации. В среднем лактационная аменорея длится 6—7
месяцев, так как именно столько времени требуется желудочно-кишечному тракту
грудничка для подготовки к приему другой пищи, кроме материнского молока.

Маточная аменорея
Маточная аменорея – следствие травматизации матки при
проведении инвазивных гинекологических процедур или действия других факторов.
Наиболее часто причинами ее развития становятся:
- выскабливание слизистой оболочки матки (в
диагностических целях, при выполнении аборта, удалении плода при замершей
беременности и т. д.); - остановка маточного кровотечения методом
коагуляции; - эндометрит.
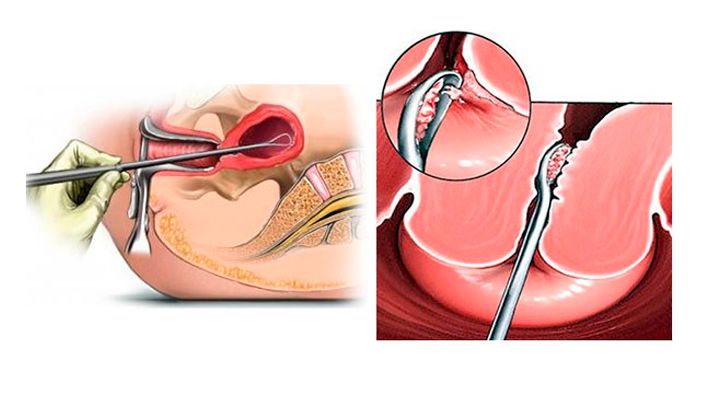
Аменорея в таких ситуациях является результатом образования
спаек в полости матки. Они могут вызывать частичную или полную непроходимость
матки, тем самым провоцируя возникновение бесплодия.
Гормональная контрацепция
В последние годы гормональная контрацепция является наиболее эффективным и самым распространенным методом предупреждения нежелательной беременности. Доказано, что при правильном назначении контрацептивов, риск для здоровья женщины в 10 и более раз ниже риска, связанного с абортами, беременностью и родами.
Наиболее широкое применение нашли комбинированные оральные контрацептивы (КОК).
Достоинства гормональных контрацептивов:
- высокая эффективность;
- простота и удобство применения;
- обратимость, овуляция восстанавливается через 2-3 месяца после прекращения приема КОК;
- мало побочных эффектов (для большинства женщин таблетки безопасны);
- большое количество благоприятных неконтрацептивных эффектов;
- отсутствие влияния на половой акт.
Недостатки гормональных контрацептивов:
- ежедневный прием таблеток, что требует от женщины самодисциплины и самоконтроля, т.к. каждая пропущенная таблетка увеличивает риск наступления беременности;
- необходимо постоянно покупать таблетки;
- эффективность данного метода может снижаться при приеме некоторых;
- возможны (хотя и редко) серьезные побочные эффекты: инфаркт миокарда, инсульт, венозный тромбоз, необходима тщательная консультация врача;
- не защищают от заболеваний, передаваемых половым путем и СПИД.
Как действуют комбинированные таблетки?
- блокируют овуляцию (созревание и выход яйцеклетки);
- способствует уплотнению и сгущению слизи в шейке матки, делая ее непроходимой для сперматозоидов;
- изменяют слизистую оболочку матки, делая невозможным прикрепление к ней оплодотворенной яйцеклетки;
- уменьшают двигательную способность сперматозоидов в маточных трубах.
Виды аменореи

Истинная физиологическая аменорея – это отсутствие месячных по физиологическим причинам. Подобная аменорея – нормальное и ожидаемое состояние. Месячные отсутствуют в детстве – до полового созревания. Во время беременности
происходит гормональная перестройка, в результате которой циклические процессы, приводящие к менструации, временно прекращаются. «Лактационная» аменорея (то есть отсутствие месячных во время кормления грудью) наблюдается у 75% женщин. Она может продолжаться от 5 месяцев до 2-х лет. Организм матери реагирует на раздражение рецепторов молочной железы выделением гормонов, тормозящих активность яичников. Наконец, месячные прекращаются с наступлением менопаузы.
Истинная патологическая аменорея – это отсутствие месячных, вызванное каким-либо заболеванием. Различают первичную и вторичную аменорею. Если менструации в подростковом возрасте (до 16 лет) так и не начались, то такую аменорею называют первичной. Если менструации когда-то были, а потом прекратились, говорят о вторичной аменорее.
Ложная аменорея – это отсутствие циклических выделений крови из половых путей, при этом циклические изменения в яичниках и матке происходят, как им и надлежит. Причина отсутствия выделений – какое-либо анатомическое препятствие.