Диета
Большое значение в лечении неспецифического язвенного колита имеет диета, которую назначают с первых дней госпитализации больного в отделение. Данная диета предполагает употребление только вареных или запеченных продуктов, пять приемов пищи за день, ужин не позже 7 часов вечера. Кроме того, больной должен потреблять в сутки не меньше 2500-3000 калорий, есть как можно больше продуктов, содержащих белок, микроэлементов и витаминов. Стоит отдать предпочтение таким продуктам, как ягоды и фрукты, нежирные сорта рыбы, отварные яйца, томатный сок, сыр, печень, говядина, курица. При этом категорически не рекомендуется употреблять алкоголь, грибы, газированные и молочные продукты, бобовые, кофе, специи, чипсы.
Осложнения при колите
Если у вас диагностирован неспецифический язвенный колит, то это заболевание может вызвать дальнейшие осложнения. Некоторые основные осложнения язвенного колита описаны ниже.
Остеопороз. Люди с неспецифическим язвенным колитом имеют повышенный риск развития остеопороза, заболевания, при котором кости становятся слабыми, и более подвержены переломам, чем у здорового человека.
Это состояние не вызывается непосредственно язвенным колитом, но может развиться как побочный эффект длительного лечения кортикостероидами. Также остеопороз может быть вызван изменениями диеты, необходимыми при этом заболевании — такими как исключение молочных продуктов, если есть основание считать, что они усугубляют симптомы неспецифического язвенного колита.
Если врач сочтет, что у вас есть риск развития остеопороза, то вам потребуются регулярные обследования на предмет оценки состояния ваших костей. Вам могут порекомендовать регулярно принимать добавки с витамином D и кальцием, так как оба этих вещества укрепляют кости.
Нарушение роста и развития. Неспецифический язвенный колит, и некоторые виды его лечения могут затронуть процесс роста и задержать половое созревание. Врачи должны регулярно измерять рост и вес у детей и подростков, страдающих язвенным колитом. Показатели сопоставляются со средними значениями роста и веса в каждом возрастном интервале. Такие проверки должны выполняться каждые 3-12 месяцев, в зависимости от возраста человека, получаемого лечения и серьезности симптомов.
Если у вашего ребенка наблюдаются проблемы с ростом и развитием, необходимо обсудить их с педиатром (врачом, занимающимся лечением детей и подростков).
Первичный склерозирующий холангит. Это заболевание вызывает непроходимость и постепенное повреждение желчевыводящих путей. Желчевыводящие пути — это маленькие трубки, через которые желчь (желудочный сок) выходит из печени и попадает в пищеварительную систему.
Как правило, первичный склерозирующий холангит не имеет симптомов до поздней стадии. Возможные симптомы:
- истощение (крайняя усталость);
- диарея;
- кожный зуд;
- потеря веса;
- озноб;
- высокая температура 38º C или выше (лихорадка);
- желтушность (пожелтение кожи и белков глаз).
Лечения самого первичного склерозирующего холангита нет, но есть препараты, которые могут облегчить многие симптомы, например, кожный зуд. В более тяжелых случаях первичного склерозирующего холангита вам может потребоваться пересадка печени.
Токсический мегаколон — это редкое и тяжелое осложнение неспецифисеского язвенного колита. В случаях сильного воспаления в толстой кишке могут скапливаться газы, в результате чего кишка распухает. Это опасно, так как может вызвать шок (резкое понижение кровяного давления), прорвать толстую кишку или вызвать заражение крови (сепсис).
Симптомы токсического мегаколона:
- боль в животе;
- высокая температура (лихорадка);
- учащенное сердцебиение.
Токсический мегаколон может лечиться внутривенным введением жидкости, антибиотиками и стероидами. Вам также потребуется ввод трубки в прямую и толстую кишку, чтобы газ мог выйти, и толстая кишка могла вновь приобрести нормальные размеры. В более тяжелых случаях требуется проведение колэктомии (хирургического удаления толстой кишки). Развитие токсического мегаколона можно предотвратить, если лечить симптомы колита до того, как они обострятся.
Колоректальный рак. Люди с неспецифическим язвенным колитом имеют более высокий риск развития колоректального рака (рака толстой или прямой кишки), особенно при тяжелом или обширном колите. Чем дольше у вас колит, тем выше риск развития этого осложнения.
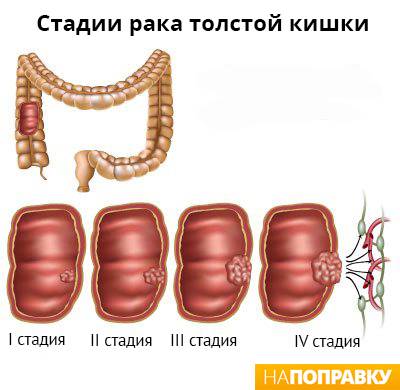
Люди с колитом часто не подозревают, что у них колоректальный рак, так как симптомы начальной стадии данного типа рака совпадают с симптомами колита: кровь в стуле, понос и боли в животе.
Поэтому, возможно, вам проходить колоноскопию, чтобы убедиться, что у вас нет рака периодически, начиная с первого десятилетия с момента выявления у вас неспецифического язвенного колита.
Частота проведения колоноскопии будет увеличиваться в зависимости от того, как долго вы живете с колитом, и будете также зависеть от таких факторов, как степень тяжести вашего заболевания и наличия у вас в семье случаев заболевания раком кишечника.
Для снижения риска развития колоректального рака, поддерживайте здоровую, сбалансированную диету с большим количеством свежих овощей и фруктов
Также важно регулярно заниматься спортом, поддерживать вес в норме и воздерживаться от алкоголя и курения
Основы правильного питания при БК и ЯК
Дети с ВЗК могут страдать от истощения. Даже при корректной терапии трудно достичь нормальных показателей веса, особенно в подростковом возрасте.
В моменты наступления рецидива ребенок теряет аппетит (это часто связано с тем, что больной перекладывает «вину» на прием пищи, сопоставляя его с обострением симптомов). Чтобы вернуть ребенка в нормальное состояние, от родителей требуется:
- Соблюдение спокойствия.
Не нужно заставлять ребенка съедать полную порцию до последней ложки
Важно понимать: отказ от еды — симптом воспалительного заболевания, а не каприз
- Умеренность в строгости.
Правильное питание — залог лечения, но иногда, чтобы поддержать ребенка, родители могут позволять ему небольшое количество «вредных» продуктов.
- Поиск подхода.
Можно предложить больному поучаствовать в процессе приготовления еды, которая не вызовет у него негативные эмоции. Приемы пищи во время рецидивов могут быть не такими объемными, но частыми.
Несмотря на определенные проблемы с физическим развитием, в 4 из 5 случаев пациенты во взрослом возрасте соответствуют требуемым параметрам. Если у родителей возникли опасения по поводу нормальности развития, они могут дополнительно проконсультироваться со специалистом.
Спрогнозировать рост помогают соответствующие графики и рентген. При необходимости лечащий врач может задействовать в диагностике эндокринолога для обсуждения вопроса о регулировании развития с помощью гормональных препаратов.
Диагностика и анализы
При нарушениях стула и других симптомах, побуждающих подозрения на воспалительные заболевания кишечника, ребенку необходима консультация детского врача-гастроэнтеролога, который в рамках диагностики назначит ряд анализов и дополнительных исследований.
В первую очередь, требуется сдать анализ крови, после — исследовать кал для изучения состава и определения инфекционной диареи.
Эндоскопия — следующий этап. Чтобы обследовать пищевод больного (верхние отделы ЖКТ), педиатр-гастроэнтеролог прибегает к методу гастроскопии. Для этого инструмент вводят через рот.
Для изучения состояния внутренней оболочки толстой кишки назначают колоноскопию. Принцип исследования практически не отличается от эндоскопии, за исключением, что врач вводит инструмент через анус, а не рот. В ходе исследования берется биопсия (небольшой кусочек кишечной ткани), благодаря чему в перспективе подтверждается или опровергается подозрение на ВЗК.
Эндоскопия — методика не из приятных, но родителям не следует беспокоиться о дискомфорте во время диагностики: ребенку вводят наркоз. Исследованию предшествует другая процедура, которая тяжело переносится в детском возрасте — удаление каловых масс. На этом этапе родители дают письменное согласие.
В обоих случаях врач не имеет возможности изучить состояние труднодоступных участков тонкого кишечника. Для детализации больного могут направлять на такие инструментальные исследования, как:
Рентгенография.
За несколько часов до процедуры обследуемому вводят в ЖКТ сульфат бария — безвредный раствор, который в момент рентгена четко обозначает контуры кишечного тракта. Взрослый человек, как правило, не испытывает трудности в подготовке к рентгенографии, в отличие от пациентов младшего возраста, которым бывает непросто выпить требуемый объем жидкости.
Капсульная эндоскопия.
Это современный метод диагностики. Он безболезненный, но не рекомендован маленьким детям с подозрениями на ВЗК из-за рисков кишечной непроходимости, характерной для некоторых типов БК. Для исследования пациент глотает капсулу, размеры которой можно сравнить с горошиной (в некоторых случаях капсулу вводят эндоскопом).
МРТ.
Как и при рентгенографии, обследуемый выпивает раствор сульфата бария.
УЗИ.
Изображение внутренних органов выстраивается с помощью воздействия ультразвуковых волн.
Компьютерная томография.
При КТ врач исследует на компьютере данные, полученные с помощью рентгена.
Госпитализация при необходимости обследования рекомендована только в случае проведения эндоскопии (ребенка кладут в больницу накануне). Время осуществления каждой из описанных процедур может длиться целый день. Родители могут рассчитывать на получение результатов спустя несколько суток.
Ребенок заболел: как не пропустить симптомы БК и ЯК
ВЗК кишечника относят к ряду хронических патологий, но это не означает, что симптомы язвенного колита и болезни Крона у ребенка присутствуют на протяжении всей жизни. У детей и взрослых с такими нарушениями наступают периоды ремиссии. При условии корректной медикаментозной терапии и соблюдения рекомендаций по основам питания, повторные рецидивы могут отсутствовать длительное время, вплоть до нескольких лет.
На ранних этапах прогрессирования заболевание трудно диагностировать — отсутствуют практически любые признаки. У разных пациентов симптоматика может отличаться.
При болезни Крона у детей чаще звучат жалобы на боли в области живота, слабость, тошноту и периодическую рвоту. Родители могут замечать кровь в стуле больного, потерю аппетита и снижение веса, повышенную утомляемость.
Ключевым симптомом считается диарея (понос при болезни Крона или язвенном колите у ребенка может протекать в тяжелой форме и длительное время, с присутствием слизи и признаков крови в жидком кале). Иногда пациенты с БК и ЯК жалуются на запоры (а в ряде случаев симптомы чередуются).
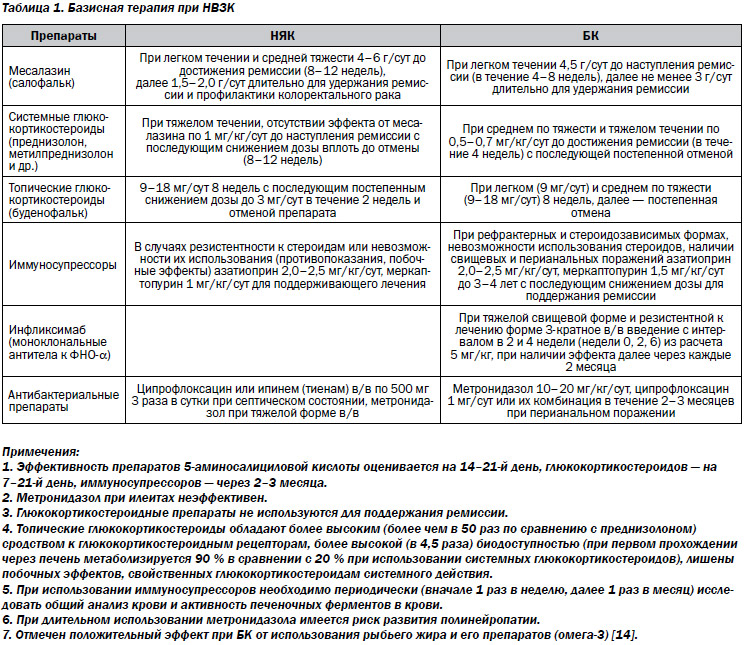
Медикаментозное лечение неспецифического язвенного колита
При первичном обнаружении НЯК симптомы, как правило, выражены неярко, и врач выбирает консервативную терапию. Назначение приёма различных медикаментозных средств может давать хорошие результаты на протяжении длительного времени. Неспецифический язвенный колит с симптомами, лечение которых не подразумевает хирургического вмешательства, может протекать годами. Цель терапии в данном случае – не допустить ухудшения состояния пациента, предупреждать обострения и удлинить ремиссию.
В каждом конкретном случае как лечить НЯК специалист решает, исходя из клинической картины. Традиционно назначается определённая комбинация противовоспалительных препаратов и антибиотиков в необходимой дозировке. В запущенных или сложных случаях НЯК, обострениях лечение может быть дополнено приёмом гормональных препаратов. Кортикостероиды, такие как преднизолон, должны назначаться курсами, так как постоянный их приём нежелателен. При неспецифическом язвенном колите диета должна быть щадящей, с исключением избыточно острой, солёной, кислой пищи и регулярным питанием.
Если длительная терапия противовоспалительными средствами, к примеру, аминосалицилатами, не приносит ощутимого эффекта, решая, как вылечить НЯК, врач-гастроэнтеролог может назначить иммуномодулирующие препараты. Среди них наиболее распространёнными являются 6-меркаптопурин и азатиоприн.
Консервативная терапия болезни НЯК может проводиться на протяжении многих лет. В периоды обострений и ухудшения состояния дозы принимаемых препаратов увеличиваются. В особенно тяжёлых случаях для быстрейшего эффекта, врач, выбирая, как лечить неспецифический язвенный колит, назначает внутривенное введение гормональных препаратов.
Иногда симптоматически требуется назначение и других лекарственных средств. Обострения неспецифического язвенного колита при беременности, а также лечение НЯК у детей могут потребовать госпитализации. Нахождение в стационаре позволит обеспечить более тщательное наблюдение за состоянием и уход за больными, отслеживать правильность питания при неспецифическом язвенном колите, своевременный и чётко дозированный приём препаратов.
Хирургическое лечение неспецифического язвенного колита
Иногда при неспецифическом язвенном колите операция является единственным возможным способом лечения. К этому методу врач прибегает только тогда, когда консервативная терапия является неэффективной или состояние больного резко ухудшается вследствие обострения.
Колопроктэктомия – удаление толстой, прямой кишки и ануса – операция, позволяющая радикально справиться с заболеванием. Минусом такого вмешательства может являться последующая необходимость на протяжении всей жизни пользоваться калоприемниками. Существует другой вариант, при котором кал выводится не сразу наружу, а во внутренний резервуар, из которого пациент сможет сам опустошать 3-4 раза в день. Здесь нужно учесть, что контейнер может протечь, что потребует ещё одной операции.
Симптомы
Характерные для язвенного колита симптомы можно разделить на три группы:
- общие
- кишечные
- внекишечные
Общие симптомы
Это проявления заболевания со стороны всего организма в целом, не являются специфичными для язвенного колита и встречаются при многих заболеваниях:
- слабость
- повышение температуры тела
- тахикардия
- похудание
Кишечные симптомы
Это разнообразные нарушения в работе кишечника, такие как:
- диарея
- в редких случаях – запоры
- кровь и слизь в кале
- «ложные» позывы, императивные (неотложные) позывы на дефекацию
- боли в животе (чаще боли возникают в левой подвздошной области, но могут распространяться по всему животу)
- вздутие, урчание живота.
Внекишечные проявления заболевания
Заболевания имеет проявления со стороны других органов, которые могут появиться раньше симптомов со стороны кишечника.
Это изменения со стороны:
- кожи (высыпания, гнойнички на коже)
- полости рта (язвочки в полости рта)
- глаз (боль, резь в глазах, покраснение глаз, слезотечение и светобоязнь, снижение зрения, изменение цвета радужки)
- поражение суставов (боль, припухлость, покраснение, скованность суставов)
- поражение печени и желчевыводящих путей (пожелтение, зуд кожи)
- другие состояния (анемия, в т.ч. железодефицитная, недостаточность питания).
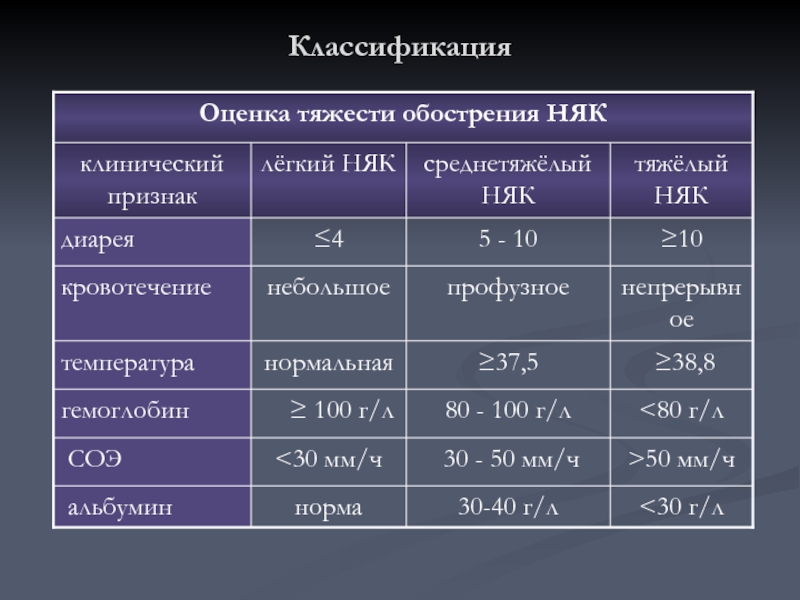
Обострения язвенного колита проявляется частым стулом, повышением температуры тела и лабораторных показателей (СОЭ, С-реактивный белок).
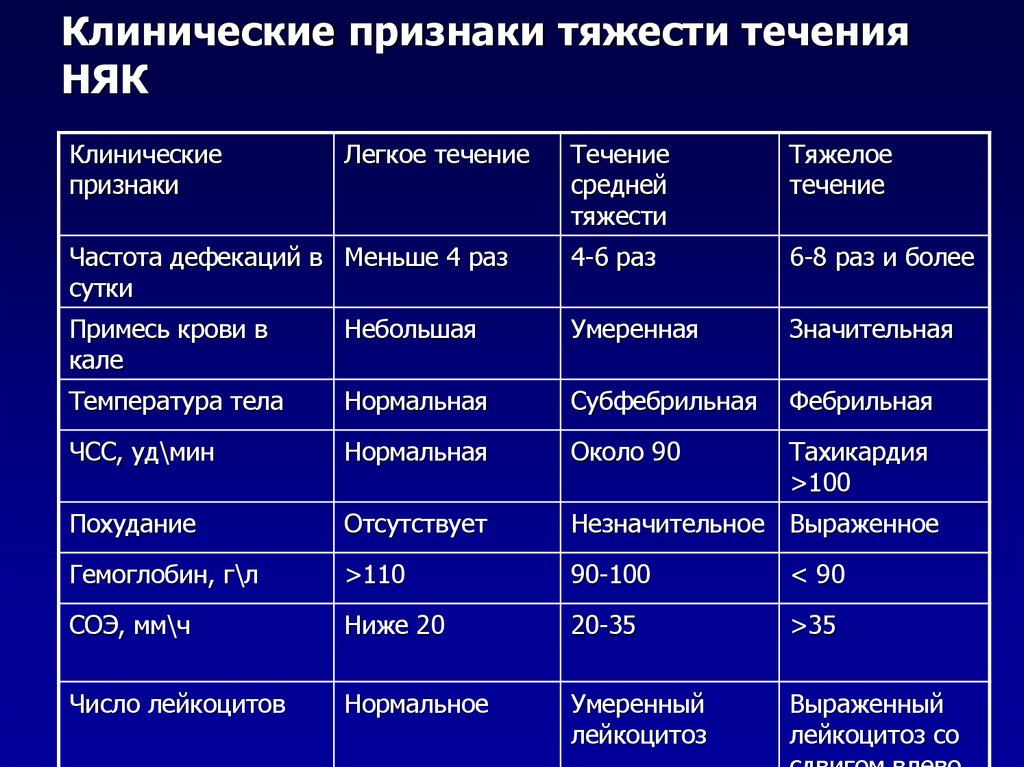
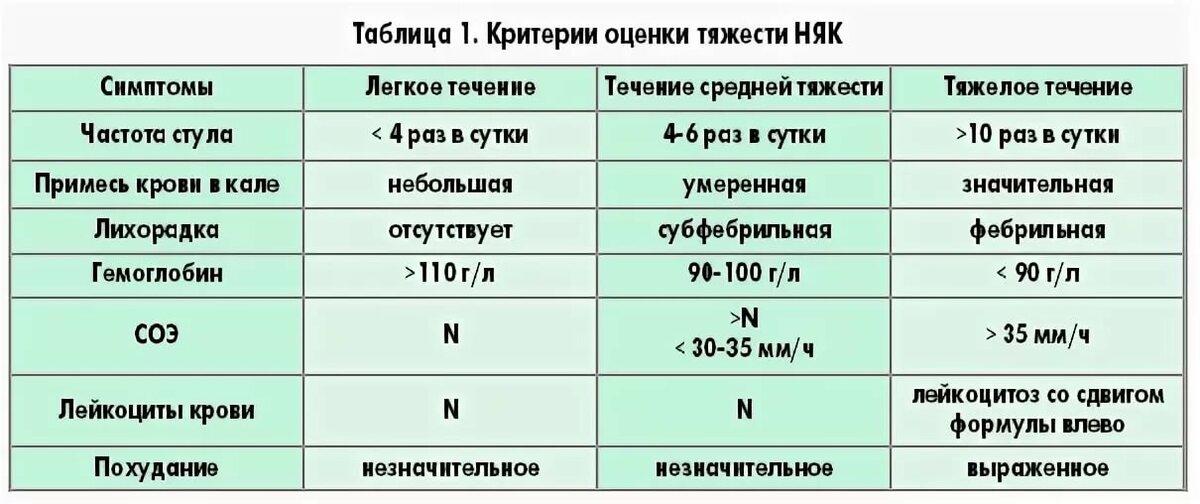
Выделяют следующие степени тяжести обострения:
Легкая
- стул с кровью менее 4 раз в день
- пульс, температура, гемоглобин и СОЭ в норме.
Средней тяжести
- стул с кровью более 4-х, но менее 6 раз в день
- пульс не более 90 уд/минуту
- температура тела не более 37,5 С
- гемоглобин меньше нормы, но не менее 105 г/л
- СОЭ больше нормы, не выше 30 мм/час
Тяжелая
- стул с кровью более 6 раз в день
- пульс более 90 уд/минуту
- температура тела больше 37,5 С
- гемоглобин меньше 105г/л
- СОЭ больше 30 мм/час.
При легкой и тяжелой степени атаки лечение возможно проводить в условиях поликлиники/дневного стационара. При тяжелой атаке необходима госпитализация в стационар.
При тяжелых формах пациентам рекомендовано обязательное обследование и лечение в стационаре, т. к. любые диагностические, лечебные процедуры и вмешательства могут иметь серьезные осложнения с риском летального исхода.
Описание
Комплексный тест, который включает:
- Антинейтрофильные цитоплазматические антитела (АНЦА) класса IgG (АНЦА IgG);
- Антитела к сахаромицетам класса IgA (ASCA IgА).
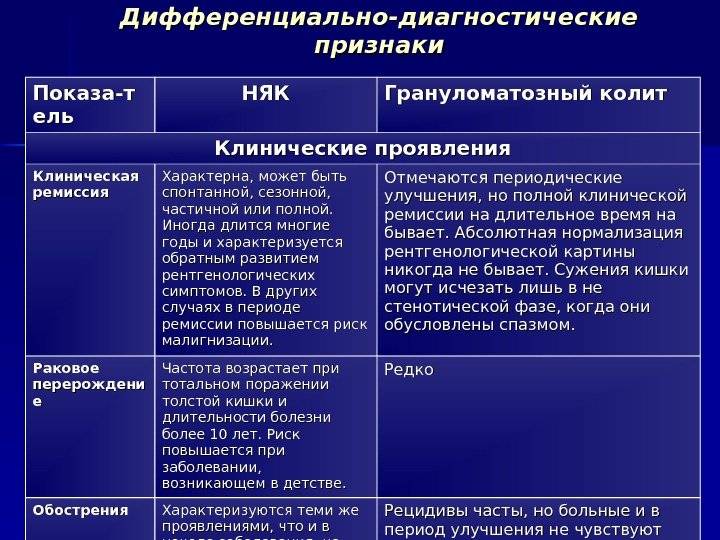
Антитела к сахаромицетам и болезнь Крона
Антитела к пекарским дрожжам Sacchаromyces cerevisiae (ASCA) являются основным лабораторным маркёром болезни Крона. В основе патогенеза болезни Крона лежит утрата толерантности к антигенам пищи, в результате чего развивается иммунный ответ на антигены пищи и антигены содержимого кишки. Кроме антител к антигенам пекарских дрожжей, при болезни Крона появляются антитела к другим комменсальным организмам ЖКТ. Так, при этом заболевании появляются антитела антигенам кишечной палочки, псевдомонад, а также антигенам полисахаридной стенки многих микроорганизмов. Основными иммуногенными эпитопами антител к сахаромицетам являются также компоненты полисахаридов, в том числе маннотетроза и маннотриоза.
Антитела к сахаромицетам выявляются при болезни Крона с частотой, составляющей в среднем около 50% (30–70%). Характерно, что антитела к сахаромицетам часто отмечаются у родственников больных воспалительными заболеваниями кишечника (20–25%). Антитела к сахаромицетам могут появляться до клинического дебюта заболевания. Титры антител не коррелируют с клинической активность процесса. Антитела к сахаромицетам редко встречаются при первичном билиарном циррозе, первичном склерозирующем холангите, целиакии. Встречаемость антител к сахаромицетам у больных с язвенным колитом не превышает 10%.
Антитела к цитоплазме нейтрофилов часто отмечаются при аутоиммунной патологии желудочно-кишечного тракта. Они встречаются при язвенном колите (70%), болезни Крона (2–5%), аутоиммунном гепатите (50%), первичном склерозирующем холангите (40%), первичном биллиарном циррозе (5%), болезни Шенлейн-Геноха (70%) и васкулитах при ревматоидном артрите (5–10%). При неспецифическом язвенном колите, выявление высоких титров антинейтрофильных антител отмечается у больных с тяжелым течением заболевания. Высокая специфичность выявления антител к сахаромицетам и антинейтрофильных антител для болезни Крона и НЯК соответственно позволяет проводить дифференциальную диагностику болезни Крона и неспецифического язвенного колита.Показания:
- диагностика и дифференциальная диагностика воспалительных заболеваний кишечника;
- диагностика неспецифического язвенного колита;
- диагностика болезни Шенлейн-Геноха;
- диагностика первичного склерозирущего холангита;
- дифференциальная диагностика полинейропатии.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак или спустя 4–6 часов после последнего приема пищи. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатов
- Выявляются только антинейтрофильные цитоплазматические антитела: неспецифический язвенный колит.
- Выявляются только антител к сахаромицетам: болезнь Крона.
- Выявляются обе разновидности антител: недифференцированный колит.
- Антитела не выявлены: инфекционная, токсическая или метаболическая причина колита или воспалительное заболевание кишечника в ремиссии.
Отпуск с больным ребенком
Если у ребенка диагностировано одно из воспалительных заболеваний кишечника, это не должно послужить причиной для отказа от совместного семейного отдыха. В то же время родителям стоит заблаговременно продумать детали (особенно, если планируется дальняя поездка):
В местах отдыха должны соблюдаться санитарные нормы, а еда и вода — быть чистыми и безопасными. Морепродукты, непастеризованные молочные изделия и другие блюда, потенциально опасные для кишечника, во время отпуска необходимо исключить.
Перед поездкой убедитесь, что вы взяли с собой все необходимые лекарства для поддержания ребенка (и в нужном количестве)
Если речь идет о перелете, то важно заблаговременно ознакомиться с правилами перевозчика и выяснить, что можно брать с собой в ручную кладь.
Обеспечьте возможность связи с лечащим врачом на случай непредвиденных обстоятельств в путешествии. Заранее проконсультируйтесь о допустимых мерах скорой помощи.
При посещении других стран иногда требуется делать прививки. Родители заранее должны поинтересоваться списком вакцин и убедиться, что они не навредят здоровью ребенка с ВЗК.
Возможные осложнения при неспецифическом язвенном колите
В сложных случаях неспецифического язвенного колита могут развиваться различные осложнения, вплоть до несущих угрозу жизни больного. К ним относятся разрывы кишки, кровотечения, тяжёлые инфекционные процессы, сопровождающиеся сильным воспалением с высокой температурой и общей интоксикацией организма. Известно, что у больных с НЯК повышен риск рака прямой кишки.
Если противовоспалительная терапия не даёт эффекта, назначается операция. Осложнениями после хирургического вмешательства могут стать возникновение различных инфекций – на фоне общего ослабления организма, прогрессировании болезни в не удалённых участках или вследствие разрыва резервуара.
Прогноз. Профилактика
При несвоевременном хирургическом лечении в послеоперационном периоде присоединяются другие осложнения в 59-81 % случаев, а летальность составляет от 11 до 49 %. При хирургическом лечении до возникновения тяжёлых кишечных осложнений (перфорация, токсическая дилатация и т. д.) эти цифры снижаются до 8-12 % и 0,5-1,5 % соответственно.
Таким образом, правильная диагностика, рациональная консервативная терапия и своевременное хирургическое лечение помогают добиться хороших результатов. В таком случае прогноз благоприятный. Но, в связи с длительным периодом нетрудоспособности, многие пациенты нуждаются в медико-социальной экспертизе и оформлении инвалидности.
Источник
Можно ли вылечить ребенка
Как вылечить болезнь Крона и язвенный колит, медицинским работникам еще не известно. Считается, что эти патологии хронические и будут сопровождать ребенка всю жизнь. Своевременная диагностика, правильный медикаментозный отпор и соблюдение диеты способствуют длительной ремиссии, во время которой человек может вести нормальный образ жизни, лишенный дискомфорта и болевых ощущений от ВЗК.
Риски рецидива язвенного колита и болезни Крона присутствуют всегда, но они, в случае наступления, сменяются ремиссиями (в течение этого периода симптомы ВЗК не проявляются). Большинство больных детей свободно получают образование (посещают школы, ВУЗы) и в будущем устраиваются на работу по специальности, обзаводятся семьями.
Как еще помочь ребенку
Рано или поздно все дети вырастают и покидают отцовские дома для создания новой семьи и самостоятельной жизни. Достижение такого периода может стать стрессом как для родственников больного, так и для него самого. К этому моменту пациент с ВЗК должен справляться со своим заболеванием самостоятельно и уметь позаботиться о себе, принимать правильные решения, в зависимости от ситуации.
Чтобы подготовить ребенка к самостоятельной жизни, родители должны научиться доверять ему прием медикаментов и составление графика лечения. По мере взросления подростки могут самостоятельно выполнять часть задач, в том числе посещать врача без присмотра родителей. Со временем дети осваивают нужные азы профилактики, которые в будущем помогают им в поддержании здоровья.
В возрасте 17-18 лет лечащие врачи начнут возлагать на пациента больше ответственности. Этот период станет переходным: ребенка постепенно переведут из педиатрического отделения во взрослое. Формально эта процедура осуществляется по достижению совершеннолетия. Подробную информацию родители подростков могут узнать, проконсультировавшись со специалистами больницы, ведущей историю болезни.
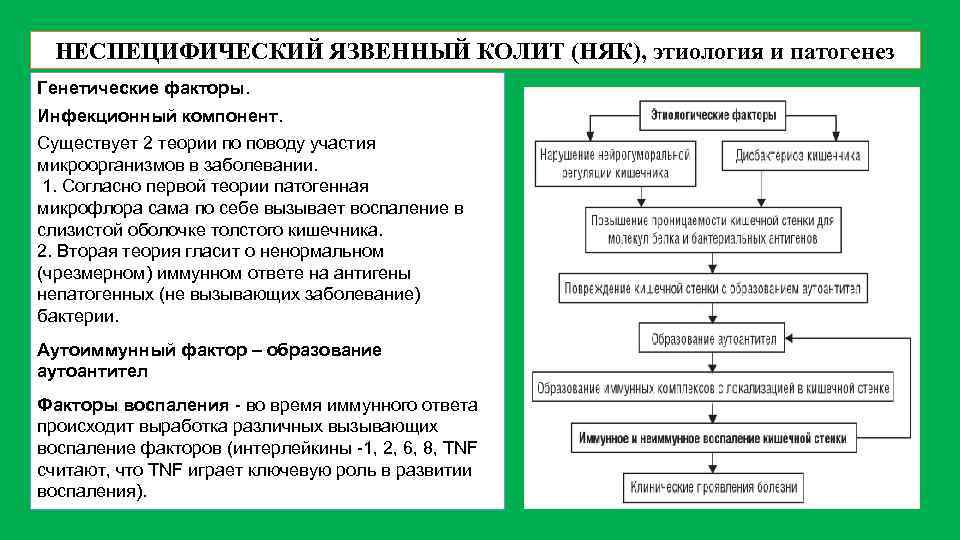
Патогенез неспецифического язвенного колита
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.
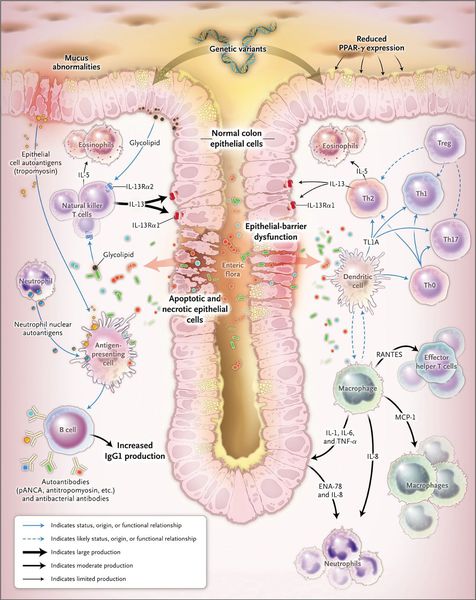
Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
Как объяснить ситуацию учителю
Если у ребенка болезнь Крона, это не означает, что он должен быть оторван от общества или получать образование в индивидуальном порядке. В большинстве случаев пациенты с ВЗК живут обычной жизнью и могут самостоятельно посещать школу, колледж и университет. Однако учителя должны быть предупреждены: в периоды рецидива плохое самочувствие служит причиной пропуска занятий
В то же время родителям важно следить, чтобы их ребенок не злоупотреблял этим дозволением: если самочувствие позволяет, ВЗК не становится предлогом для отстранения от учебного процесса. При осложнениях и тяжелых формах патологии целесообразно обсудить с учителем возможность обучения на дому
Для некоторых детей неприемлема мысль о том, что класс будет знать об их заболевании. Этот вопрос обязательно должен обсуждаться с ребенком: если больной против, то учитель не имеет права говорить о его патологии при других учащихся.
Преподаватели, зная об особенностях обучаемого, всегда пойдут навстречу родителям и их ребенку, и будут всячески оказывать поддержку в процессе обучения. Учитель должен понимать, какие условия должны соблюдаться в общеобразовательном учреждении, чтобы пациент с БК или ЯК не чувствовал дискомфорт в процессе их посещения.
1.Общие сведения
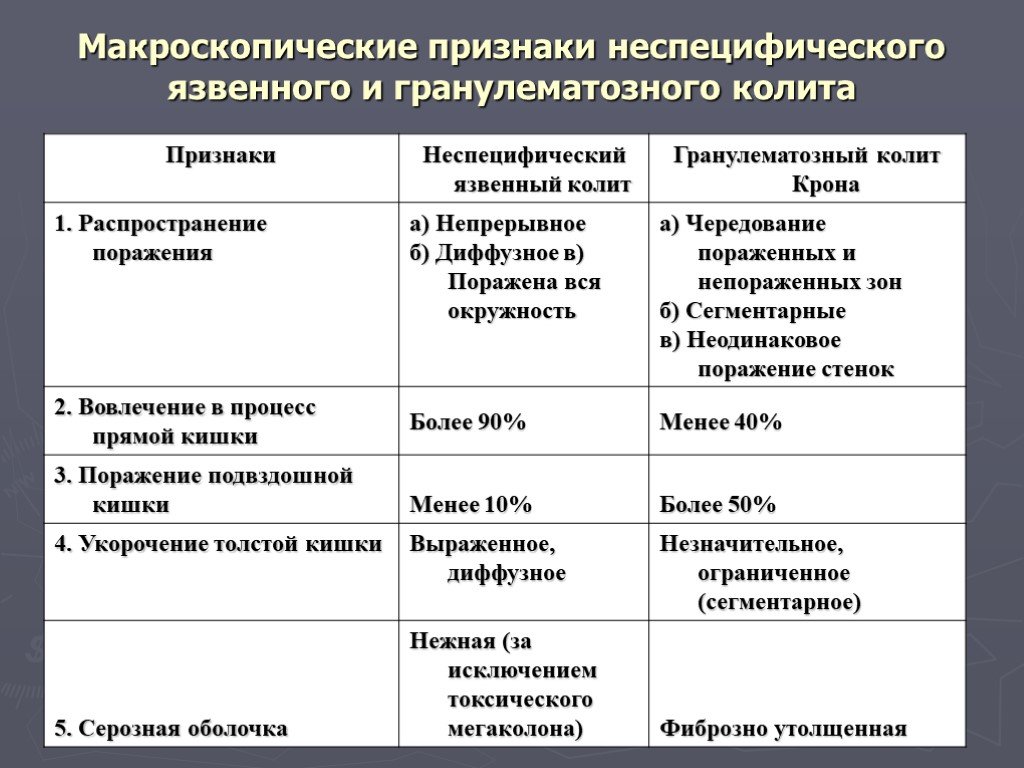
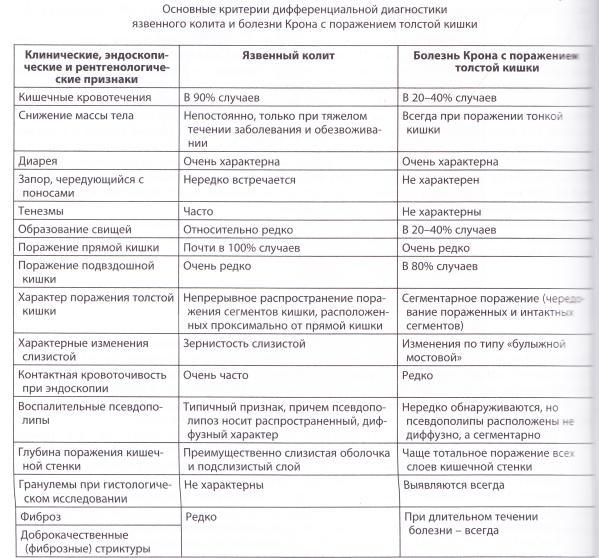
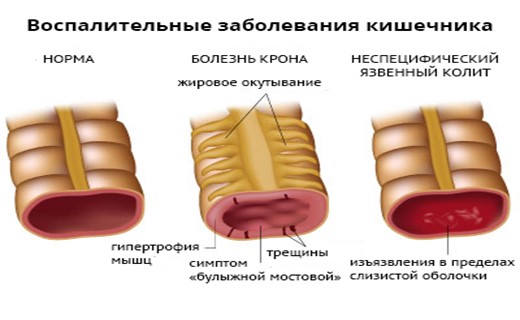
Колитом обобщенно называют любые воспалительные процессы в кишечнике. Язвенный колит, соответственно, – это воспаление кишечных стенок с изъязвлением их поверхности. Наконец, уточнение «неспецифический» дифференцирует рассматриваемый здесь вариант колита от других его вариантов, в частности, от значительно более редкой болезни Крона (см. ниже).
В общем объеме регистрируемых гастроэнтерологических заболеваний неспецифический язвенный колит (НЯК) занимает сравнительно малую долю; распространенность в пересчете на общую популяцию различными источниками оценивается, как правило, в пределах одной десятой процента. При этом прослеживаются определенные возрастные тенденции (заболевание в большинстве случаев манифестирует в подростковом и молодом возрасте) и расовая зависимость (наиболее предрасположена к неспецифическому язвенному колиту европеоидная, наименее – негроидная расы).
Диагностика неспецифического язвенного колита
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
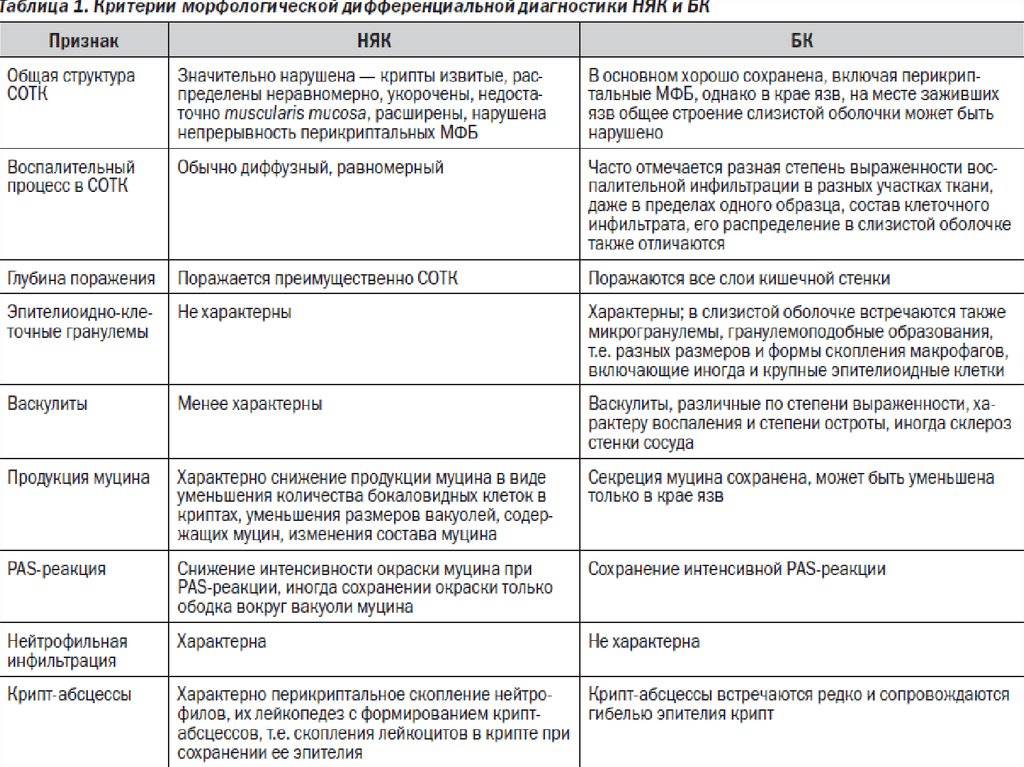
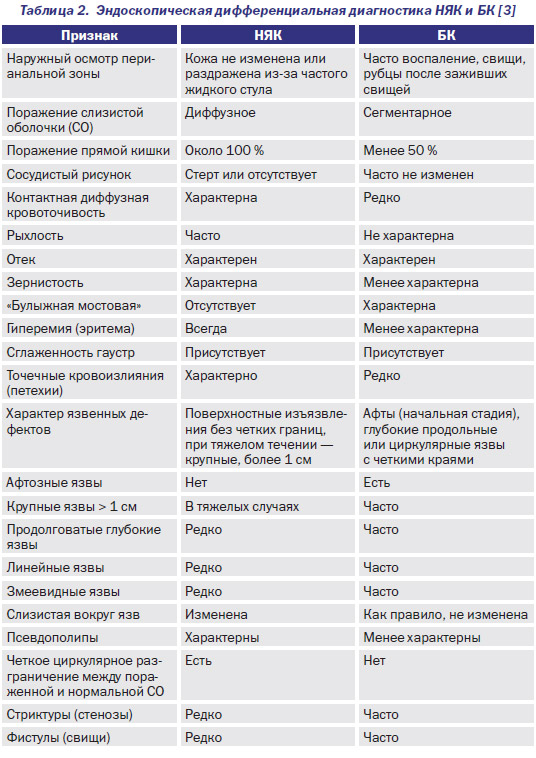
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
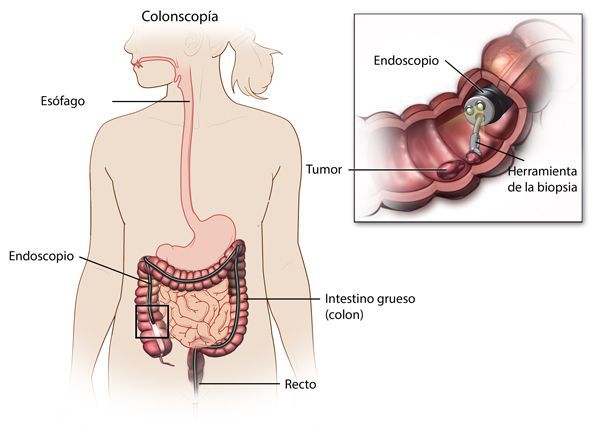
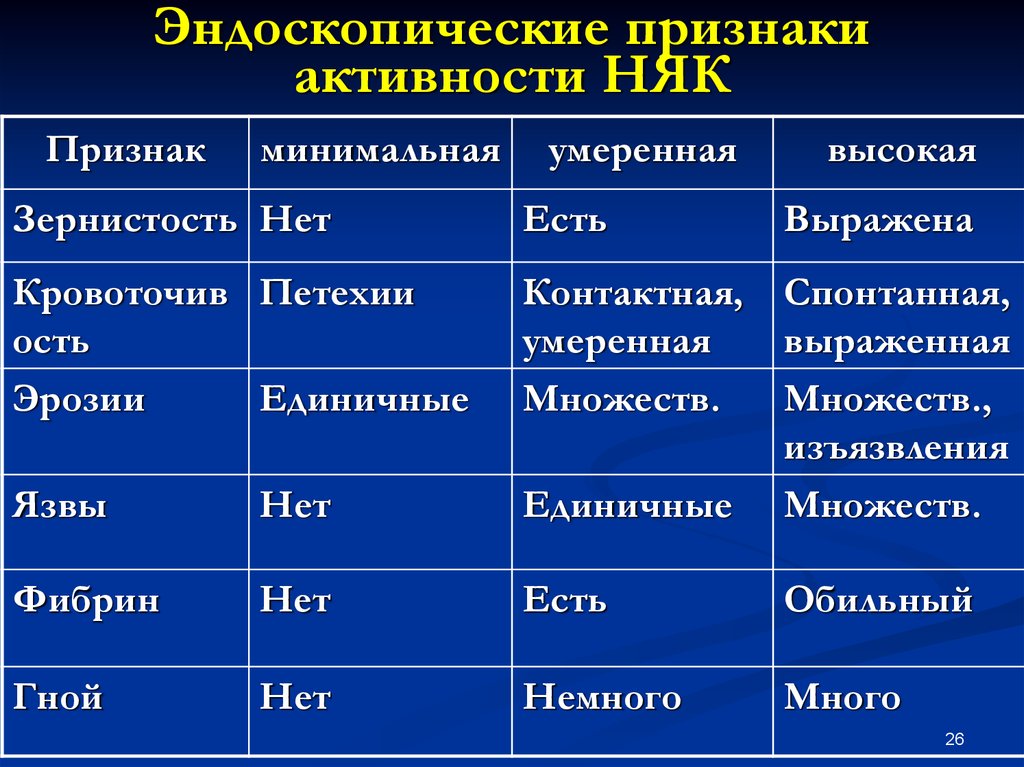
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
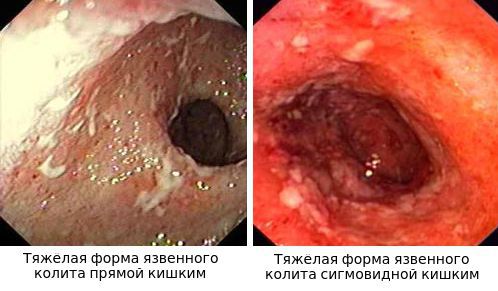
Язвы не проникают глубже подслизистого слоя.
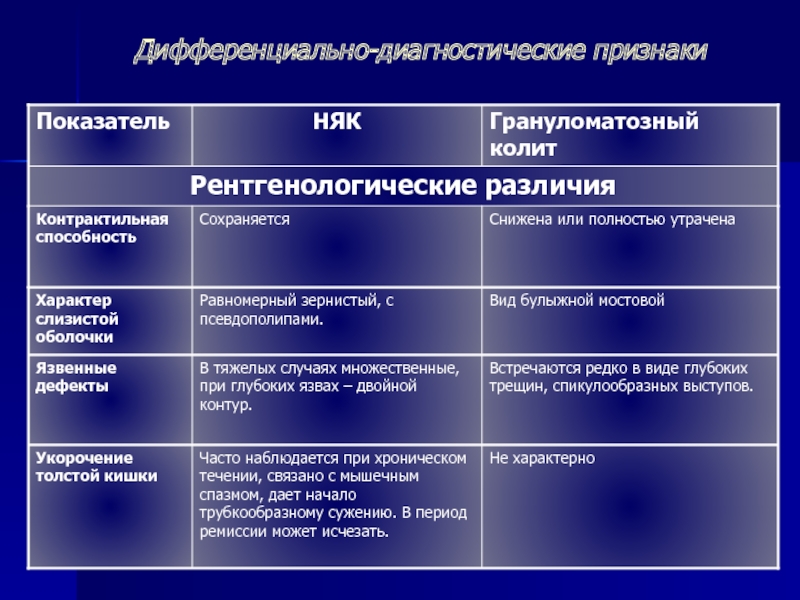
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
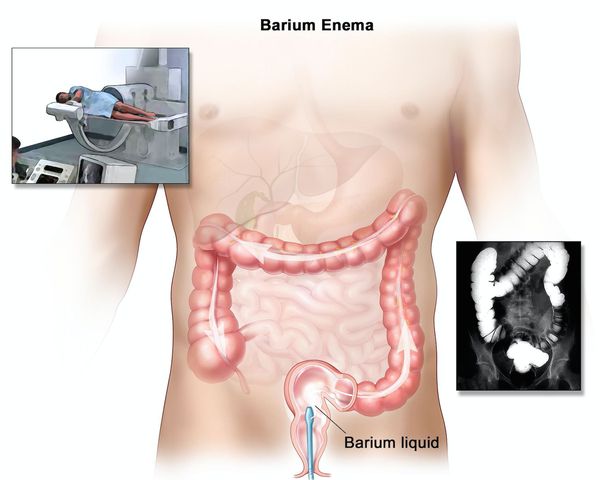
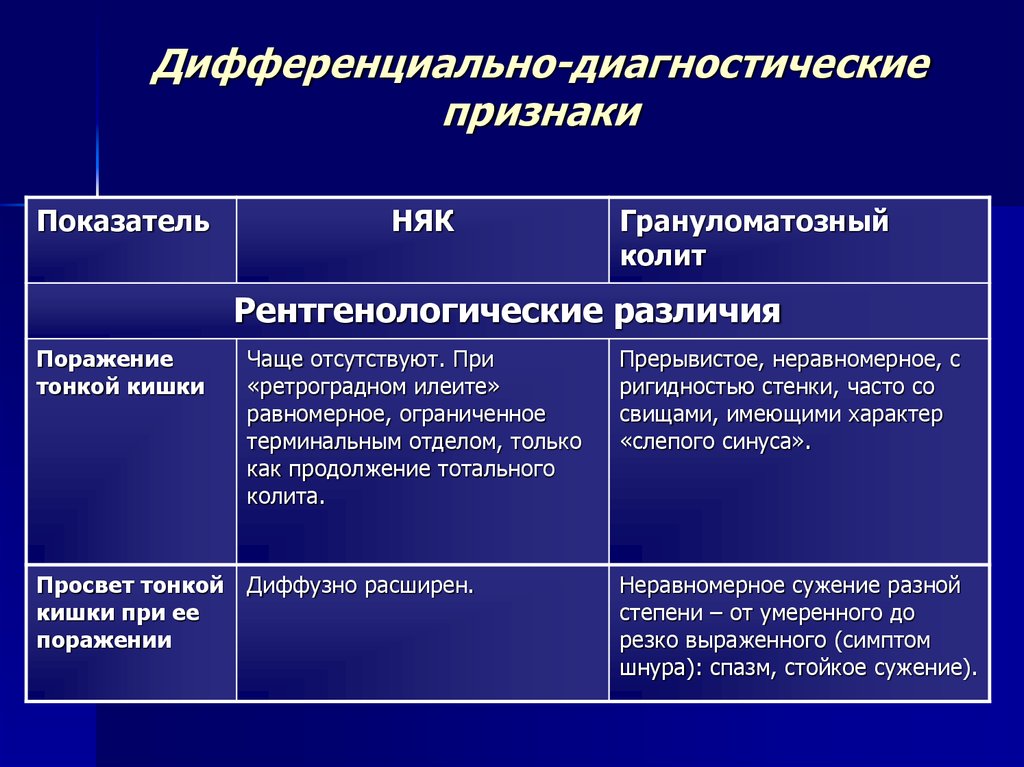
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
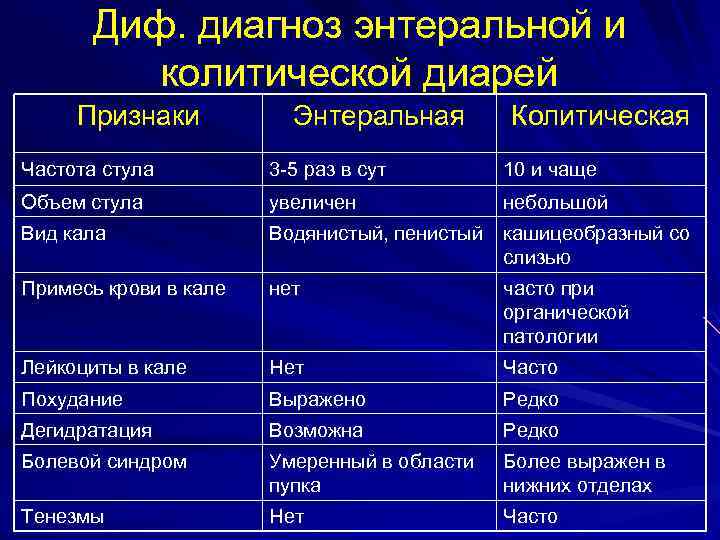
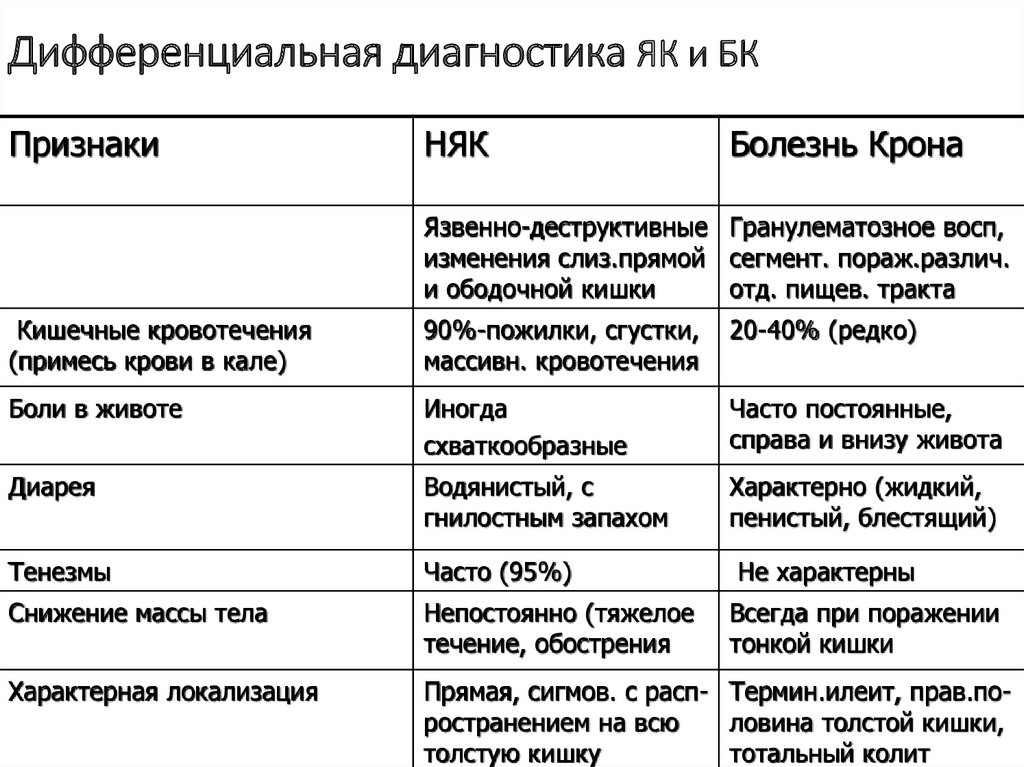
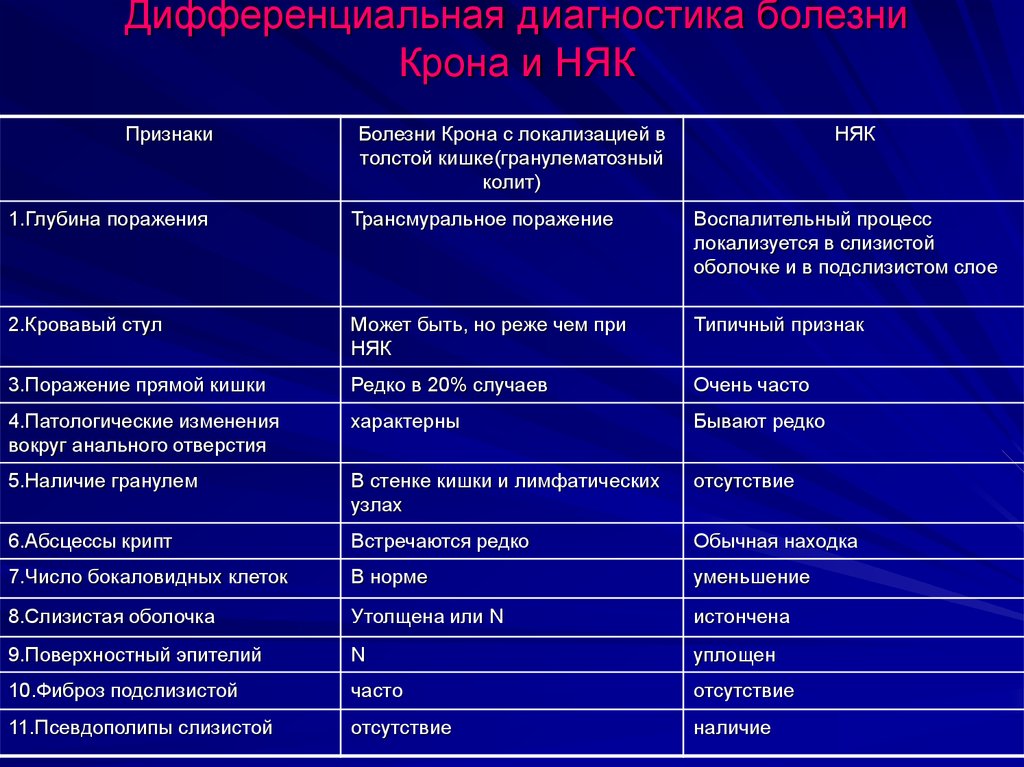
Дифференциальный диагноз:
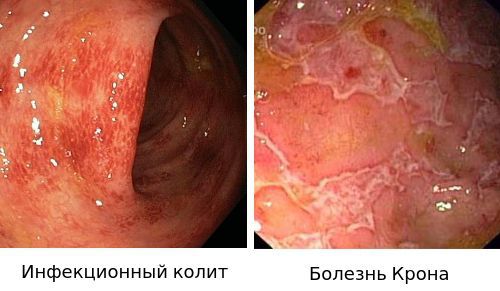
- Для подтверждения диагноза «Инфекционный колит» используют бактериологическое исследование.
- Диагноз «Болезнью Крона» ставится на основании эндоскопической картины и гистологического исследования биоптата слизистой.
- Ишемический колит.