Признаки и симптомы травмы
То, насколько выраженными являются симптомы при переломе ребер, зависит от локализации травмы, ее тяжести, а также от того, пострадали или нет органы, расположенные рядом.
Боль
Сразу после получения травмы в области пострадавшего ребра появляется тупая боль. Она вызвана тем, что костные отломки раздражают нервные окончания плевры и межреберные мышцы. Когда человек глубоко вдыхает или кашляет, болевой синдром усиливается. Если перелом располагается на передней части грудной клетки, боль отличается более высокой интенсивностью, а в случае повреждения реберных костей на задней части грудной клетки, болевой синдром менее выражен. Пострадавшие двигаются очень медленно, экономя движения. Когда пациент лежит или сидит, боль, как правило, уменьшается.
Поверхностное дыхание и синдром прерванного вдоха
В связи с тем, что при глубоком вдохе боль значительно усиливается, больной старается дышать так, чтобы движение грудной клетки было минимальным. Примечательно, что со стороны, где расположен перелом, грудная клетка словно «отстает» в дыхании.
Кроме того, у пациентов фиксируется так называемый «синдром прерванного вдоха». Человек пытается глубоко вдохнуть, однако вследствие усиления боли отказывается от этой попытки. Именно наличие синдрома «прерванного вдоха» позволяет дифференцировать перелом ребер от просто сильного ушиба грудной клетки.
Иногда невозможность сделать глубокий вдох может спровоцировать у человека паническую атаку, приступы неконтролируемого страха, которые необходимо как можно скорее купировать, чтобы состояние пациента не усугубилось.
Вынужденная поза
Чтобы уменьшить интенсивность боли, пострадавший подсознательно пытается занять такое положение, которое помогло бы минимизировать движение грудной клетки. Как правило, человек наклоняется в ту сторону, где сломаны ребра, или же охватывает руками грудную клетку, словно придерживая ее.
Симптомы растяжения связок, сухожилий и мышц
Для растяжения связок характерны следующие признаки:
- боль вокруг сустава, усиливающаяся при прощупывании и движении;
- отек (припухлость) тканей;
- кровоизлияние под кожу (гематома или синяк);
- нарушение работы сустава из-за боли.
Отек после растяжения появляется быстро, в то время как гематома (синяк) может образоваться позднее или его может вообще не быть. Иногда он появляется не в месте растяжения, а рядом с ним, так как перед попаданием в верхние слои кожи кровь из поврежденной ткани просачивается по мышцам и вокруг сустава.
Растяжение мышцы также происходит при ее чрезмерном натяжении или слишком резком сокращении мышцы. Чаще всего случается растяжение мышц бедра и спины.
Растяжение мышц сопровождается:
- болью в мышце при движении и прощупывании;
- отеком и припухлостью;
- возможно, образованием гематомы (синяка);
- болезненным уплотнением в месте травмы, что связано с сокращением поврежденных, частично порванных волокон мышцы;
- частичным или полным нарушением функции мышцы (трудности при попытке согнуть руку, удержать даже небольшой груз, наклониться и др.).
Легкие травмы проходят самостоятельно в течение нескольких дней или недель. Однако при серьезных повреждениях не стоит откладывать визит к врачу.
Признаки тяжелой травмы, требующие обязательного обращения к врачу:
- интенсивная боль и быстро нарастающий отек или гематома тканей;
- нарушение функции поврежденной части тела: невозможность пошевелить пальцем, рукой, ногой и др.
- невозможность опереться на поврежденную ногу: она подгибается;
- слишком большой, непривычный объем движения в суставе, например, чрезмерное разгибание;
- поврежденная конечность деформирована, искривлена, под кожей появились шишки, бугры;
- онемение, потеря чувствительности или бледность кожи в поврежденной области;
- в течение нескольких дней состояние не улучшается.
Оказание первой помощи при переломах

Резкий болевой синдром, крепитация, деформация в поврежденной области, отек, гематома и выраженное ограничение движения или, напротив, неестественная, чрезмерная подвижность места повреждения отличают переломы от других видов травм.
Если у вас есть подозрения на перелом у пострадавшего (открытый перелом виден по торчащим обломкам кости из рваной раны), оказывая первую помощь, категорически воздержитесь от того, чтобы поставить кость на место. Эта ошибка, помимо того, что принесет пострадавшему невыносимую боль и усугубит повреждения, может привести впоследствии к большим осложнениям: затруднит заживление и срастание кости, вплоть до развития остеомиелита (гнойно-некротического процесса в кости) из-за высокого риска инфицирования открытой раны.
Правильно будет обездвижить поврежденную область, наложив на место перелома нетугую повязку. Приложить холод.
В случае, если есть подозрение на перелом позвоночника (пострадавший жалуется на то, что не может пошевелить ногами или руками), категорически нельзя пытаться посадить, поднять, поставить на ноги человека, передвигать его с места на место. Любое тормошение в этом случае может привести к смещению обломков позвоночника, травмировать спинной мозг и вызвать необратимые последствия, вплоть до глубокой инвалидности и даже гибели пострадавшего. Правила оказания первой помощи в этом случае заключаются в том, чтобы обеспечить человеку полный покой и дождаться приезда бригады скорой помощи.
Полный алгоритм правил оказания первой помощи при переломах – здесь и здесь.
Как можно отличить возможный ушиб от перелома
Определить ушиб или перелом, можно по нескольким параметрам:
- Особенности болевого синдрома.
- Движение пальца.
- Цвет кожи в месте отечности (ушиба).
- Наличие кровоизлияния.
- Форма фаланги.
Клиническая картина при ушибе пальца выглядит следующим образом:
- У пострадавшего возникает резкая боль, которая со временем начинает утихать. Характер боли «ноющий». С помощью холодного компресса можно ускорить процесс снятия болевых симптомов.
- При ушибе палец не деформируется. Сразу после ушиба, все движения сопровождаются резкой болью (возможна пульсация), по мере утихания болевых ощущений, постепенно восстанавливается двигательная активность пальца.
- В зависимости от характера ушиба, цвет кожи в месте локализации повреждения может быть темно-красным, розовым, бледно-розовым. Отечность может проявиться сразу, спустя сутки или вообще не проявить себя. Кровь на месте ушиба растекается диффузно (рассеяно), может появиться синяк.
Какие бывают переломы: общепринятые медицинские классификации
Переломы классифицируют по нескольким критериям: по расположению отломков, локализации травмы и формы переломанного участка.
В зависимости от расположения отломков переломы кости бывают открытыми и закрытыми. В первом случае травма сопровождается повреждением мягких тканей, вплоть до того, что кость оказывается видимой. При закрытом переломе такого не случается: мягкие ткани остаются целыми, кровоизлияний нет.
Открытые переломы подразделяют на первичные и вторичные. В первом случае мягкие ткани травмируются из-за внешнего провоцирующего фактора, а во втором — из-за того, что осколок кости ранит ткани, образуя в них сквозную рану.
Есть отдельные типы, какие бывают закрытые переломы:
- Комбинированные. Характеризуются множественными повреждениями внутренних органов.
- Сочетанные. Появляются из-за внешнего воздействия, например, травм или радиации.
- Множественные. Повреждается несколько костей сразу.
- Единичные. Травмируется только одна кость.
- Полные. Концы кости отделяются друг от друга.
- Неполные — кость не разделяется, но на ее поверхности образуются трещины и краевые обломки.
Самый тяжелый вид травмы — перелом кости со смещением. Из-за перелома со смещением возникают осложнения: как паралич конечностей или потеря их чувствительности, потеря трудоспособности, а иногда и летальный исход.
По местоположению перелом классифицируют на следующие виды:
- Эпифизиолизный — с поражение зоны роста костной ткани у детей.
- Эпифизиарный — с травмированием полости сустава.
- Диафизарным — повреждение трубчатых костей.
- Вклоченным — связан с повреждением губчатых костных элементов.
Самой трудно излечимой считается эпифизиарный вид переломов. Он зачастую сочетается с вывихами, что не позволяет сразу определить тип травмы и назначить точное лечение.
Еще одну классификацию видов переломов дают по форме повреждения кости:
- Поперечные — линия разлома находится перпендикулярно относительно самой кости.
- Продольные — линия перелома расположена параллельно поврежденным кожным тканям.
- Косые — линия разлома располагается под углом к самой трубчатой кости
- Винтообразные — вид перелома, при котором костные отломки смещаются относительно первоначального положения.
- Оскольчатые — при травме не образуется ни одной линии перелома, но на участке кости появляются отдельные осколки.
- Клиновидные — это вид перелома характерен для травм позвоночника, когда одна кость вдавливается в другую и образует трещины и клиновидные дефекты на её поверхности.
- Компрессионный — вид перелома, при котором на поврежденном участке костной ткани образуется множество мелких обломков.
Почему применение гипсовых повязок ошибочно?
Рис. 1. Перелом эпифиза лучевой и Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Виды переломов
Травматические – появляются по причине повреждения костей, что приводит к изменению формы, целостности и структуры. Тяжелые травмы могут появиться вследствие ДТП, падения, ударов в контактных видах единоборств или в профессиональном спорте.
Патологические – возникают из-за нарушения плотности костей. Часто происходят при таких заболеваниях как и остеомиелит. В группу риска попадают пожилые люди и дети, так как в их организме часто наблюдается недостаток кальция.
Также происходит разделение на полные и неполные переломы. При полных наблюдается смещение костей и проникновение осколков в мягкие ткани, а при неполных частичное разрушение костной ткани из-за ударов (образуются трещины).
Всего существует 6 видов переломов, которые зависят от направления повреждения кости:
- Винтообразные – происходит проворачивание костей.
- Оскольчатые – это травмы, которые сопровождаются дроблением костей и проникновением осколков в мягкие ткани.
- Поперечные – линия перелома примерно перпендикулярна оси трубчатой кости.
- Клиновидные – кости вдавливаются друг в друга при ударе.
- Продольные – линия перелома примерно параллельна оси трубчатой кости.
- Косые – на снимке виден прямой угол между осью кости и линией перелома.
Открытый перелом
Легко определяется , поскольку осколки кости отчетливо видны из-за разрыва мягких тканей. Это самая тяжелая степень, потому что в открытую рану быстро проникают инфекции и болезнетворные бактерии. При несвоевременном обращении к врачу может начаться развитие гангрены. Если не начать лечение, то возможен летальный исход.
Закрытый перелом
Характеризуется нарушением целостности кости без разрыва мягких тканей и проникновения инфекции. Часто наблюдается смещение костей, поэтому для точной диагностики специалисты используют рентгенографию. В эту категорию также входят трещины, которые вызывают острую боль и нарушают подвижность конечности. Если не проводить лечение трещины, то возможна деформация костной ткани.
Первая помощь
При подозрении на перелом нужно обеспечить пострадавшему полный покой, обездвиживание, надежную фиксацию области предполагаемого перелома. Например, руку можно уложить в косынку, примотать бинтами или обрывками одежды к туловищу, плотной доске или куску арматуры. Ногу можно прибинтовать к арматуре, к доске, к здоровой ноге.
Диагностика
Повреждение костей легко выявляется во время рентгенографии. На рентгеновских снимках хорошо видна трещина или линия перелома. Если возникают сомнения, то проводят – исследование, которое помогает еще более точно и детально оценить состояние костей.
Наши врачи
Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием
Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 28 лет
Записаться на прием
Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 8 лет
Записаться на прием
Самиленко Игорь Григорьевич
Врач травматолог – ортопед, врач высшей категории
Стаж 24 года
Записаться на прием
Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на прием
Лечение
- При трещинах и обычных переломах без смещения накладывают гипсовую лонгету. Срок ее ношения зависит от того, какая кость пострадала, в среднем – 2 – 4 недели.
- При переломах со смещением может быть проведена закрытая репозиция: под местным или общим наркозом врач сопоставляет отломки и сразу накладывает гипсовую лонгету.
- Иногда может быть проведено скелетное вытяжение: через отломок кости проводят спицу, к которой подвешивают груз.
- При сложных переломах со смещением может быть проведена открытая репозиция и остеосинтез: врач делает разрез, сопоставляет отломки и скрепляет их при помощи различных металлических конструкций.
- Иногда показано наложение аппарата Илизарова или аналогичных аппаратов: через прокол кожи и отломки костей проводят спицы, а затем на них собирают металлический аппарат, который обеспечивает правильную конфигурацию кости.
- Другие виды остеосинтеза.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| Рентгенография костей и суставов конечностей | 2 200 |
| Гипсовая повязка | 2 500 |
- Эпикондилит
- Плече-лопаточный периартрит
Классификация детского травматизма
В зависимости от причин, возраста и обстоятельств возникновения
повреждений различают следующие виды детского травматизма:
- Родовой
- Бытовой
- Уличный (дорожно-транспортный и нетранспортный)
- Школьный (во время перемен, на уроках труда, физкультуры и других
занятиях) - Спортивный (на занятиях в спортивных секциях и др.)
- Прочий травматизм (во время учебно-производственных,
сельскохозяйственных работ, походах за город и др.).
Какие виды повреждений характерны для детского возраста? Чаще
всего у них бывают ушибы мягких тканей, растяжение связочного аппарата, вывихи.
На втором месте по частоте стоят ранения мягких тканей. Затем идут переломы
костей, ожоги, черепно-мозговая травма, повреждения внутренних органов и
нервов.
В то же время, частота перечисленных повреждений в каждом возрасте
различна, поэтому травматизм у детей принято рассматривать по возрастным
периодам.
Как известно, в жизни детей различают несколько возрастных
периодов: период новорожденности (до 10 дней), грудной (до 1 года), период раннего
детства (до 3-х лет), период первого детства (до 7 лет), период второго детства
(до 11 лет), подростковый (до 15 лет) и юношеский (до 20 лет). Период раннего
детства иногда называют также дошкольным возрастом, а другие периоды – школьным
возрастом.
Для каждого из этих периодов характерны свои психофизиологические
особенности, способствующие динамическому формированию поведения ребёнка в
окружающей среде, а значит и травмы, присущие именно этому возрастному периоду.
Признаки перелома пальцев ног
В зависимости от локализации и тяжести перелома, симптомы могут сильно разниться. При трещине фаланги боль практически не ощущается, а пострадавший может даже не догадываться о проблеме, очень часто кость зарастает без гипса и фиксации. При переломе первой фаланги пальца ощущается сильная, ноющая боль.
При переломе пальцев ног общая симптоматика выглядит следующим образом:
- образуется гематома в месте перелома;
- возможно кровоизлияние;
- кожа становится темно-синего цвета, вокруг поврежденной кости кожа набухает;
- сильная и резкая боль при любой попытке прикоснуться или пошевелить пальцем;
- неестественная подвижность поврежденного пальца;
- невозможность опереться на больную ногу;
- неподвижность или частично ограниченное движение пальца;
- повышенная температура и покраснение в месте локализации;
- при осколочном переломе возможно укорачивание пальца;
- при открытом переломе рана с костными обломками;
- выраженное подергивание или пульсирование пальца.
При физическом осмотре, хруст костных фрагментов наблюдается в случае, если с момента получения травмы прошло мало времени. Хруст – это результат трения сломленных косточек друг о друга. Переломы пальца сочетаются с повреждением связочного аппарата, растяжением и вывихами фаланговых суставов.
Виды переломов
Врач травматолог-ортопед Дмитрий Суслин подчеркивает, что любая кость может быть сломана в любой точке на всем ее протяжении.
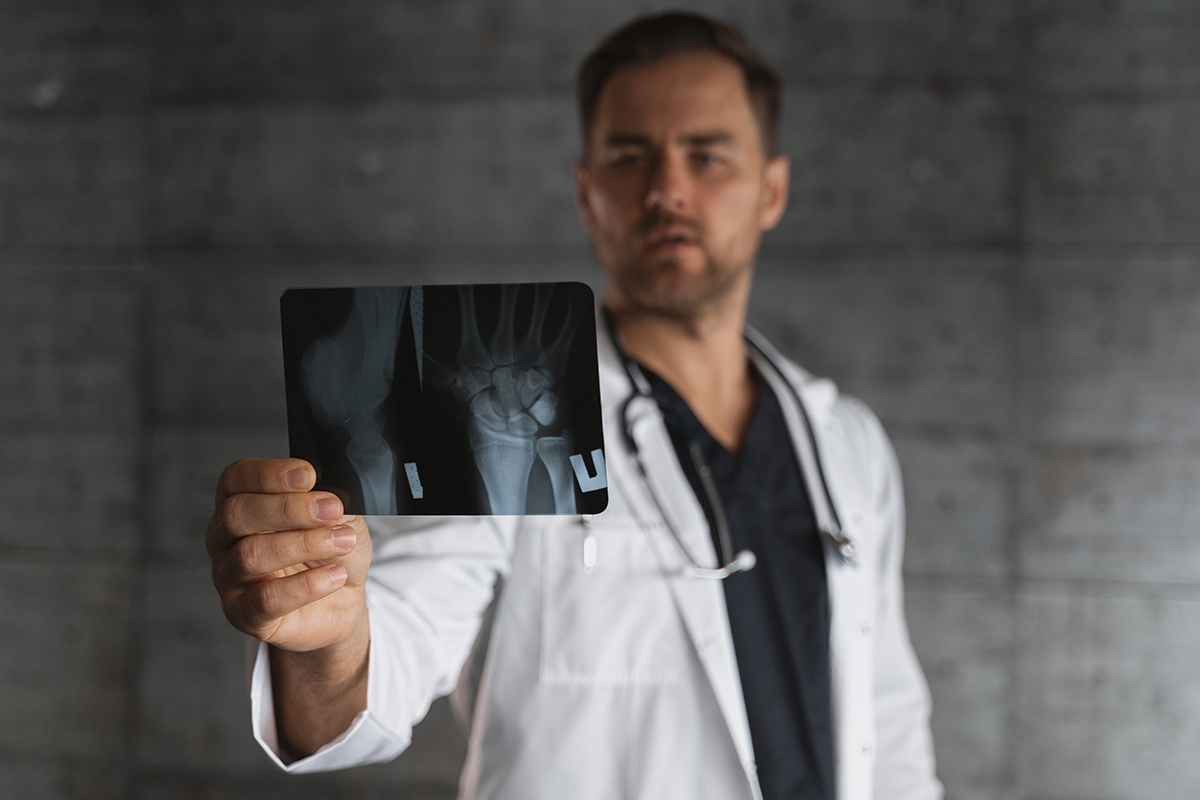
Но существуют типичные места переломов: там, где кость испытывает наибольшую нагрузку, или там, где ее прочность ниже. Например, это могут быть:
- переломы лучевой кости;
- перелом хирургической шейки плечевой кости;
- «бамперный перелом» — оскольчатый перелом голени в средней трети. Это частая травма при автомобильной аварии;
- перелом лодыжки;
- перелом шейки бедра (этот вид перелома особенно часто случается у пожилых людей);
- переломы костей черепа.
Переломы могут быть простые и осложненные: например, с кровотечением, инфекцией, болевым шоком, повреждением внутренних органов, оскольчатые (когда кость раскололась на несколько частей, компрессионные (когда части кости прижаты друг к другу).
Кроме того, переломы делят на полные и неполные. К последним относятся трещины и надломы, которые затронули не более половины диаметра кости. Чаще всего такие переломы бывают у детей. В этом случае также необходима помощь врача.
Выделяют также стрессовый, или «усталостный», перелом, который возникает из-за многократно повторяющейся нагрузки на кость и постоянных микротравм. Например, перелом стопы или голени у тех, кто занимается бегом или прыжками .
При переломах трубчатых костей из-за рефлекторного сокращения мышц происходит смещение костных отломков. Мышцы тянут за собой концы костных отломков, что может привести к дополнительным повреждениям. Множественные переломы трубчатых костей — например бедренной, локтевой, плечевой, костей фаланг пальцев — способны вызывать сильную кровопотерю и травматический шок. Восстановление после такой травмы может занять несколько месяцев.
Для оказания первой помощи важно знать классификацию переломов по целостности кожи в месте травмы :
- закрытый — сломанная кость не проколола кожу, на месте перелома образуется гематома;
- открытый — кость прорвала кожу, есть открытая рана. В этом случае вероятна сильная боль, кровотечение и инфицирование раны.
Осложнения переломов
При сложных переломах возможно выраженное нарушение функции поврежденной конечности, болевой синдром. Открытые переломы зачастую сопровождаются нарушением кровообращения. Последствия недиагностированных компрессионных переломов позвоночника у детей приводит к развитию юношеского остеохондроза – дистрофического (связанное с нарушением питания ткани) заболевания позвоночника, при котором поражаются межпозвонковые диски, что сопровождается их деформацией, изменением высоты, расслоением. Также такие переломы могут приводить к деформациям позвоночника, нарушению осанки и стойкому болевому синдрому. Переломы костей таза могут сопровождаться повреждением полых органов, например, мочевого пузыря.
Оказание первой помощи при переломах — 3 очень важных этапа
При переломах очень важно правильно и своевременно оказать доврачебную помощь. Последовательные грамотные действия позволят предупредить последствия травмы и болевой шок у пострадавшего
Правила и порядок оказания первой помощи:
- Вызвать скорую помощь. Вправлять сустав самостоятельно — это то, чего нельзя делать при переломах. До выезда неотложки пострадавшему оказывают последовательную первую помощь.
- Дать пострадавшему обезболивающие средства — Кетанов или Найз. Лучше, если обезболивающие будут введены внутримышечно, так они подействуют быстрее. Если под рукой нет ампулы с лекарством, то используют препараты в таблетированной форме. Обезболивание — это то, что обязательно нужно делать при переломах. В противном случае человек будет ощущать интенсивные боли в суставе при попытке зафиксировать пострадавшую конечность, возможен даже болевой шок.
- Зафиксировать сустав шиной. На место перелома накладывают шину, чтобы обломки кости не повредили мягкие ткани. При оказании первой помощи можно использовать подручные средства: деревянную доску, лыжные палки. Если предметы, подходящие для шинирования отсутствуют, то в качестве шины используют тело самого пострадавшего. Например, сломанную ногу фиксируют к здоровой с помощью бинта или одежды. Верхнюю сломанную конечность фиксируют шиной к шее или туловищу.
Последующие правила оказания первой помощи будут зависеть от вида перелома. Если он открытый, то помощь будет включать в себя обеззараживание раны и остановку кровотечения до наложения шины. Бактерии через рану могут быстро попасть внутрь и вызвать гангрену конечностей. Перед тем как зафиксировать сустав в одном положении. необходимо положить на травмированный участок антисептическую салфетку, смоченную перекисью водорода.
При открытом переломе из раны нередко сочится кровь, поэтому нужно знать, как правильно остановить ее. Помощники должны правильно определить вид открывшегося кровотечения:
- Венозное. Кровь идет медленно и имеет темно-красный оттенок (бурого цвета). В этом случае жгут накладывают ниже места перелома.
- Артериальное. Кровь вытекает пульсирующей струей и имеет алый окрас — жгут фиксируют выше раны побыстрее, чтобы крови вылилось как можно меньше.
Вместо жгута можно использовать бинты, повязки или лоскуты одежды; если нужно срежьте одежду ножом. Под повязку обязательно следует положить листок с запиской. В нем люди, оказывающие первую помощь, обязательно должны указать время наложения сдавливающей повязки. Если скорая задерживается, то каждые 30 минут ослабляют жгут!
Если человек сломал грудной или поясничный отдел позвоночника, то ему шину не накладывают. В этом случае первая помощь включает в себя только вызов неотложной помощи, обезболивание и остановку крови. Если нужно перенести пострадавшего с места происшествия, например с проезжей части, то для этого используют только жесткие носилки. Человека фиксируют на носилках, для того, чтобы он не слетел. При переломе шейного отдела позвоночника используют иммобилизирующий воротник.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).

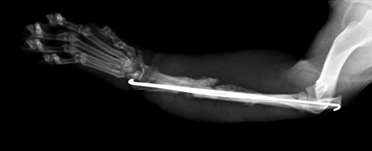 Рис. 17. Рис. 18.
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Оказание первой помощи при ранах
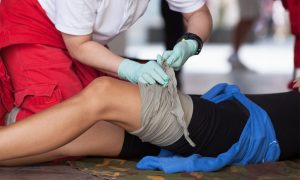
Перед тем как заклеить пластырем или забинтовать рану, необходимо ее продезинфицировать, обеззаразить. Это можно сделать любым антисептиком, который есть под рукой: йодом, зеленкой, хлоргексидином, перекисью водорода, спиртом, одеколоном и т. д. Если антисептических средств под рукой нет, подойдет чистая вода
Однако важно обработать рану правильно и не допустить ошибки
Промывать рану ни водой, ни дезинфицирующим средством самостоятельно нельзя! Но именно эта довольно распространенная ошибка происходит при оказании первой помощи. Следует аккуратно промыть края раны кусочком ваты или бинта, смоченном в антисептике. Затем забинтовать, предварительно обложив края чистой тканью, если рана обширная.
Что еще нельзя делать, так это доставать обломки инородных предметов, если они есть в ране. Такие ошибочные действия могут привести к еще большей травматизации тканей, инфицированию раны, спровоцировать обильное кровотечение.
К слову, прежде чем обрабатывать рану, следует убедиться, что кровотечения нет. Иначе в первую очередь придется остановить его, а потом уже обрабатывать саму рану.
3 признака перелома: абсолютные и относительные
Практически все виды переломов имеют общую симптоматику. Есть признаки, по которым можно лишь заподозрить травму (их называют относительными). По другим признакам (абсолютным), можно со 100% вероятностью выявить сломленную кость.
Как отличить ушиб от перелома! Верный признак, по которому отличают ушиб — это возможность двигать поврежденным суставом или конечностью (хотя это будет больно)
Очень важной отличительной характеристикой переломов выступает аннулированная возможность нормального движения и шевеления. Например, если переломана лодыжка, то человек не сможет пошевелить стопой, в том чисте и большим пальцем на ноге
К первой группе признаков перелома относят:
Боль и дискомфорт в области травмирования. Боль усиливается при попытке сдвинуться с места. Этот признак также характерен и для сильного ушиба.
Отечность мягких тканей возле болезненного сустава. Эти симптомы также характерны и для вывиха. Но есть правило, как отличить перелом от вывиха.
Как отличить перелом от вывиха! При вывихе нет патологической подвижности сустава, и не слышно хруста в месте повреждения кости, как это бывает, если сломать кость.
Кровоподтеки на пораженном участке. Признак характерен и для переломов, и для растяжений. Поэтому Вы должны ознакомиться с еще одной памяткой, как отличать травмы.
Как отличить растяжение от перелома! При растяжении не меняется длина поврежденных конечностей и не происходит деформации суставов.
По относительным признакам, нельзя точно сказать, есть перелом или нет: нужно обращать внимание на абсолютные. Если наблюдается хруст в ноге или руке, деформация сустава или его патологическая подвижность (абсолютные признаки), то можно говорить о более серьезной травме, чем растяжение, ушиб и вывих.
Переломы рук: что следует делать, а что недопустимо?
Важнейший момент — как можно быстрее обездвижить сломанную конечность, чтобы закрытый перелом не стал открытым. Для иммобилизации рук принято использовать шины, фиксируя их к конечности определённым образом. Если настоящей шины нет под рукой, допускается применение подручных материалов — например, толстой ветки дерева, фанеры, доски и проч. При сильных болях следует дать пострадавшему обезболивающий препарат. Рука с шиной должна быть согнута в локте и подвешена, а для того, чтобы не допустить развития болевого шока, больного согревают всеми возможными способами начиная от горячего чая и заканчивая одеялами или грелками.
Если у пациента открытый перелом, главная задача — это остановка кровотечения путём наложения жгута выше раневой поверхности. Время наложения жгута должно составлять не более 30, максимум 40 минут, в противном случае может развиться некроз конечности, так как она практически не получает кровотока. Если жгута поблизости не оказалось, вместо него подойдёт любое подручное средство в виде куска оторванной ткани, верёвки, ремня.
С целью предупреждения инфицирования рану обрабатывают антисептическим средством. Недопустимо дёргать больного за повреждённую конечности, пытаясь вправить кость.

Травмы ахиллова сухожилия.
Ахиллово сухожилие располагается в нижней части голени с задней стороны. При травмах этой части голени характерным признаком будет хрустящий звук. Получившееся повреждение такого рода не дает возможность поднять пятку и подняться на носок, нижняя часть ноги в течение часа отекает. Холодным компрессом можно снять боль и замедлить появление отека. Необходимо вытянуть носок стопы, немного согнуть ногу в колене и закрепить конечность в этом положении, чтобы оба сустава были неподвижны. К голени и внешней части стопы хорошо прибинтовать твердую планку, к примеру, школьную линейку или часть тонкой дощечки. Наступать на поврежденную ногу категорически не рекомендуется, а при получении разрыва следует больного отвезти в больницу.
При наличии открытых ран на голени оказание первой помощи проводится в следующем порядке:
1. Очистить кожные покровы вокруг от загрязнений, при возможности продезинфицировать.
2. Остановить кровотечение самодельным жгутом или давящей повязкой.
3. Приложить чистую марлю или кусок ткани, которые есть под рукой.
Доставить человека в лечебное учреждение необходимо быстро, чтобы в больнице сняли жгут, который перекрывает доступ кровотоку.







