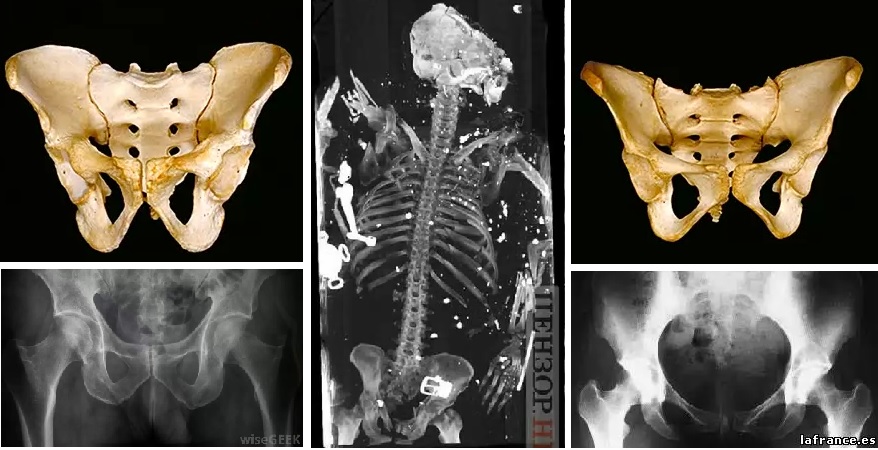
Боль в бедрах при беременности – что делать
Если у вас часто появляются болезненные ощущения в области таза, спины, обязательно сообщите об этом своему гинекологу. После осмотра он назначит необходимые анализы, при необходимости выпишет направление к хирургу или неврологу.
Как бороться с неприятными ощущениями:
- Употребляйте витаминные комплексы для беременных – в них содержатся все вещества, которые необходимы для развития плода и хорошего самочувствия будущей мамы.
- Носите бандажи для беременных, которые поддерживают живот, уменьшают нагрузку на спину, ноги.
- Пройдите курс массажа – это поможет расслабиться, устранить напряжение, боль в мышцах, процедуры хорошо помогают нормализовать тонус матки. Сеансы проводят раз в 4-7 дней.
- Спите на ортопедическом матрасе, приобретите специальную подушку для беременных в виде рогалика или бумеранга.
- Старайтесь спать на боку, чтобы уменьшить нагрузку на позвоночник во время сна.
- Соблюдайте режим дня, больше гуляйте. Не забывайте о регулярных, но умеренных физических нагрузках – хорошо укрепляет мышцы спины и живота плаванье, йога.
- При развитии или обострении радикулита, симфизита, остеохондроза ограничьте физическую активность, принимайте препараты с витаминами группы B и кальцием.
- При сильной боли помогут мази с обезболивающим и противовоспалительным действием – Фастум-гель, Вольтарен, Индометацин, но применяйте их только после консультации с врачом.
Если часто болят бедра во время сна, дискомфорт не исчезает в дневное время, неприятные ощущения отдают в другие части тела, увеличьте суточное потребление кальция до 1-1,5 тыс. мг. Лучше всего усваивается лактат или карбонат кальция, биодоступность глюконата кальция невелика, поэтому для беременных такой препарат не подходит.
Показания к проведению УЗИ бедра
Основанием для прохождения ультразвукового исследования бедра является наличие следующих симптомов:
- гематомы (кровоизлияния) в мягких тканях, возникающие в результате их ушибов, переломов или других травматических повреждений;
- болевые ощущения в тазобедренном и/или коленном суставе, ограничение его подвижности;
- различные новообразования (уплотнения, грыжи, костные наросты) в мышцах, костной или хрящевой тканях, подкожной жировой клетчатке;
- увеличение лимфатических узлов в паховой или подколенной областях, при этом осуществляют специализированное УЗИ лимфоузлов;
- появление продолжительных и беспричинных болей в мягких тканях бедра.
УЗИ бедра также используется после проведения терапевтических мероприятий с целью определения их эффективности и необходимости в корректировке лечения. Особенностью этой процедуры является то, что ее результатом становится не окончательный диагноз, а оценка состояния твердых и мягких тканей бедра, а также протекающих в них процессов. Данные, полученные в ходе обследования, дополняются другими диагностическими методиками и только после этого врач выносит окончательное заключение.
Особенности лечения
Терапия артроза лобкового сочленения состоит из консервативных мероприятий. Она направлена на купирование болевого синдрома и устранение причин патологии. Первым шагом в лечении является снижение нагрузки на суставы, для чего рекомендуется использовать бандаж. Врачи советуют исключить длительное нахождение в одной позе. Исходя из тяжести течения болезни, для 1 и 2 степени используют комплексную терапию:
- Применение медикаментозных препаратов включает в себя анальгетики, нестероидные противовоспалительные средства, витаминный комплекс, гормональные инъекции.
- Хондропротекторы используют для обновления хрящевой структуры.
- Лечебная физкультура проводится после наступления ремиссии.
- Мануальная и физиотерапия направлены на восстановление кровообращения и двигательной способности конечностей.
Оперативное лечение
Хирургическое вмешательство показано при запущенной 3 стадии артроза. Операция проводится после всестороннего медицинского обследования, подтверждающего характер разрушения и возможность проведения эндопротезирования. Функции опорно-двигательного аппарата восстанавливаются при проведении послеоперационных мероприятий:
- применение противовоспалительных средств;
- терапия антибиотиками;
- физиотерапевтические процедуры.
Боль в суставах доставляет не только неприятные ощущения, но и свидетельствует о наличии в организме патологий, которые могут привести к ограничению движений или полной обездвиженности. При возникновении даже слабых болевых проявлений в области лобка необходимо обратиться к специалисту. Ранняя диагностика и назначение корректной терапии поможет избежать необратимых последствий и предотвратит дальнейшее разрушение хряща лонного сочленения.
9836
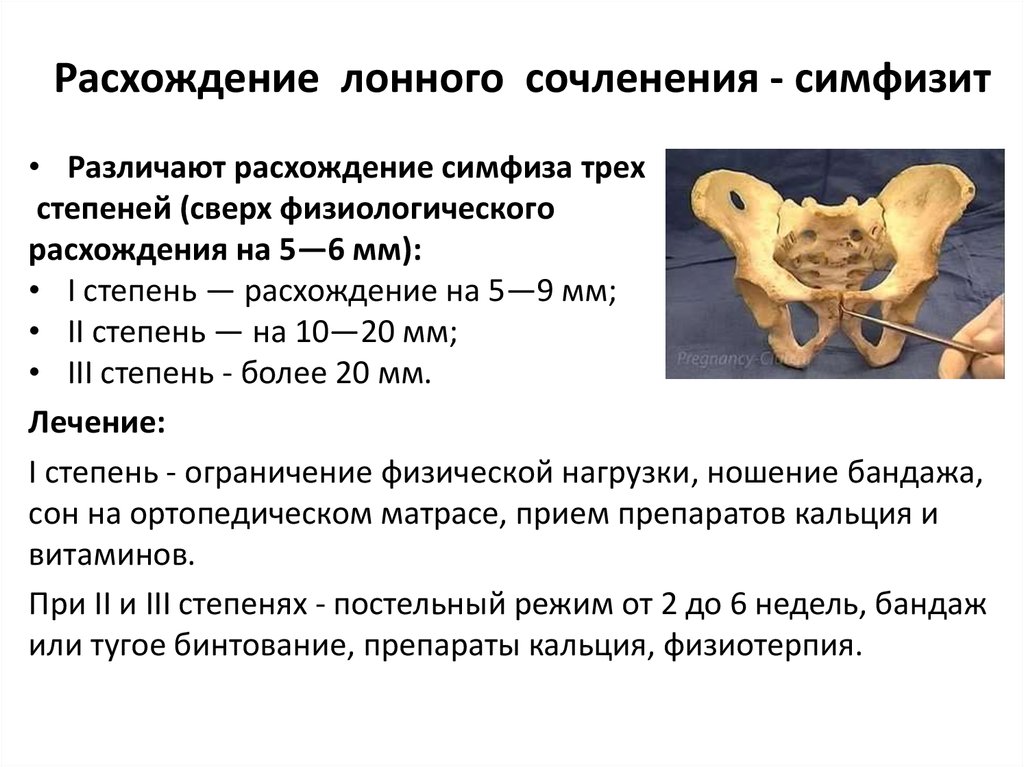
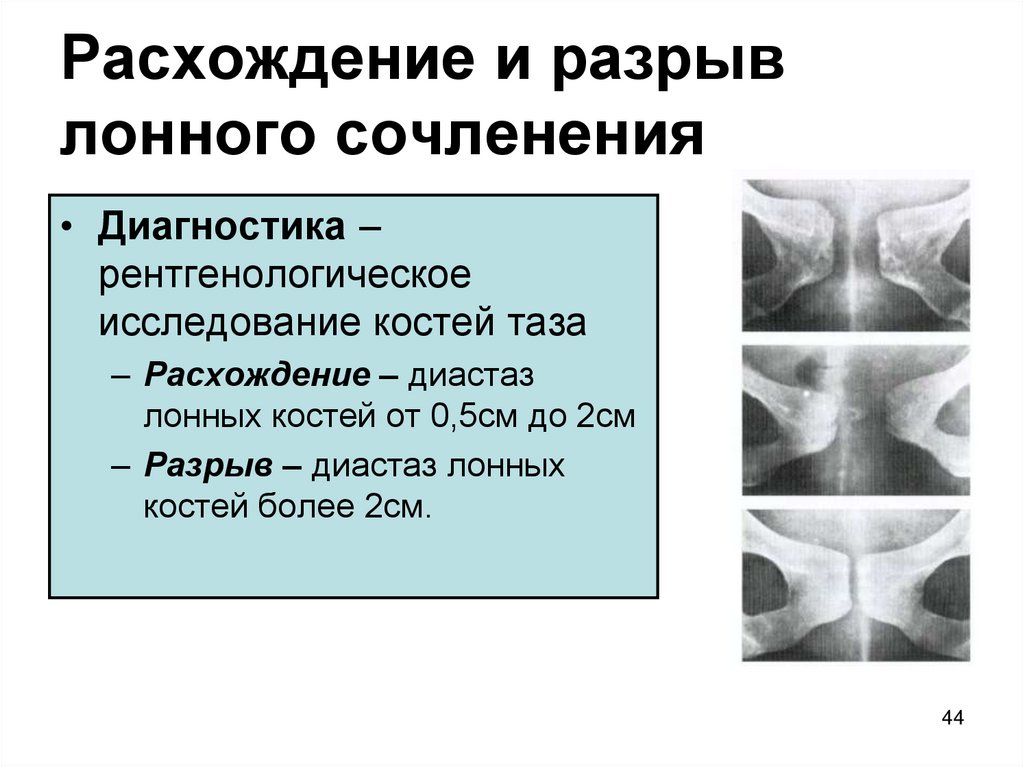
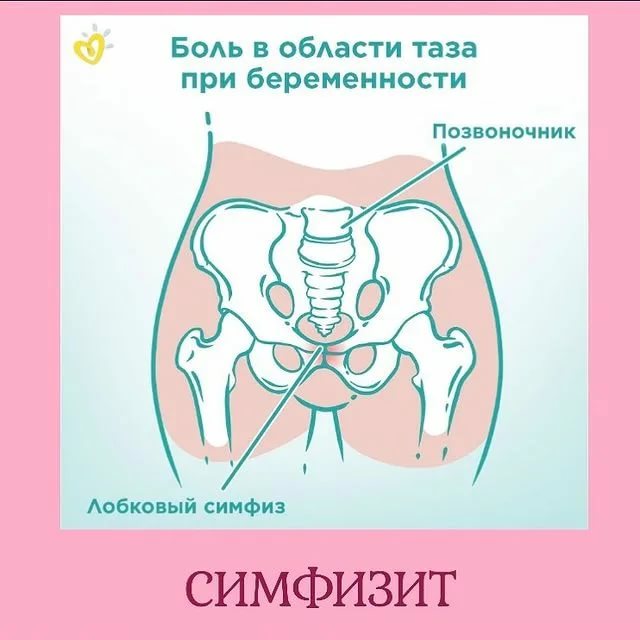
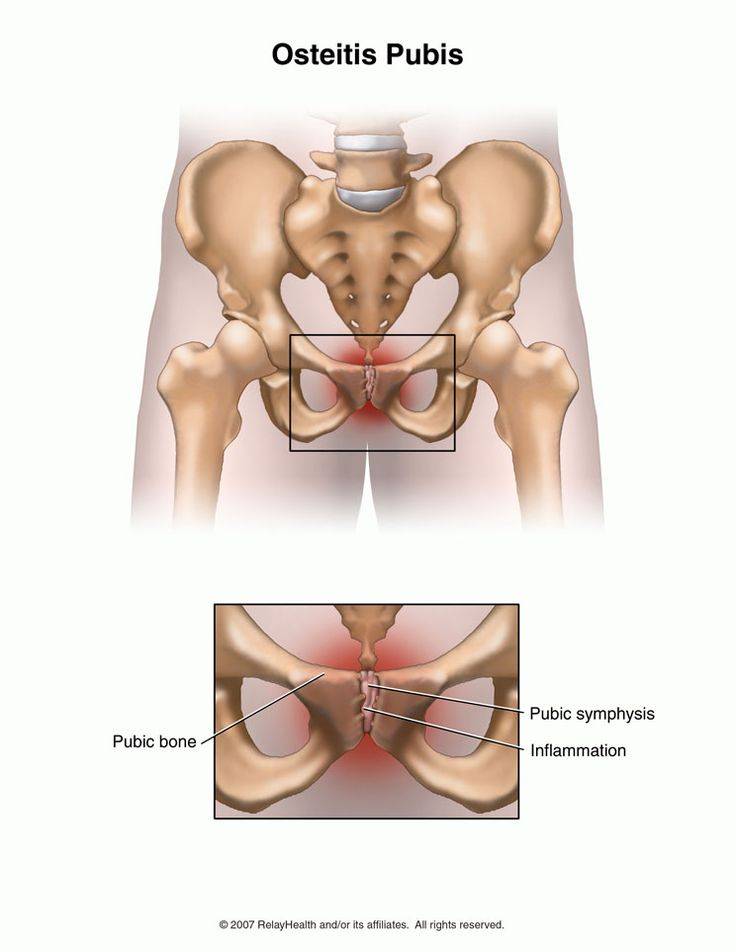
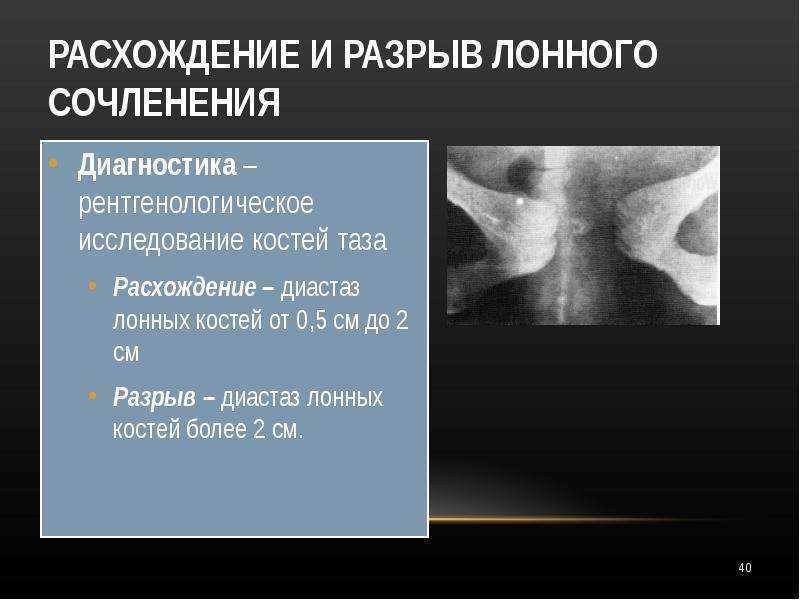
Редкой, но довольно тяжелой патологией опорно-двигательного аппарата является артроз лонного сочленения (лобкового симфиза) — несиновиального полуподвижного соединения тазового кольца. Заболевание характеризуется болевым синдромом в области лобка и тазобедренных суставов, возникающим на фоне воспалительной реакции.
Дегенеративно-дистрофические изменения могут привести к ограничению подвижности нижних конечностей и снижению качества жизни.
Лекарства
Фото:
sochi-informburo.ru
Нестероидные противовоспалительные средства (НПВС) используются в лечении симфизита для устранения воспалительного процесса. Кроме того, данные препараты обладают анальгезирующим (обезболивающим) эффектом. В настоящее время фармакологический рынок богат различными представителя нестероидных противовоспалительных средств, однако далеко не все можно использовать при беременности.
В первом и втором триместрах беременности назначаются такие препараты, как диклофенак и ибупрофен, которые обладают выраженным противовоспалительным действием. Механизм действия диклофенака основан на ингибировании (подавлении) синтеза веществ, играющих ключевую роль в процессе воспаления (простагландинов и циклооксигеназы). Помимо противовоспалительного эффекта, диклофенак оказывает обезболивающее действие. Однако стоит отметить, что диклофенак рационально использовать лишь при умеренно выраженном болевом синдроме, так как оказывает незначительный обезболивающий эффект. Ибупрофен оказывает противовоспалительное действие за счет ингибирования циклооксигеназы и уменьшения синтеза простагландинов. В результате этого уменьшается проницаемость сосудов, улучшается микроциркуляция. На более поздних сроках беременности прием данных препаратов запрещен, так как имеется риск преждевременного закрытия артериального протока у плода, нарушения функции почек и печени у новорожденного и т.д.
Препараты кальция используются при обнаружении дефицита данного микроэлемента в организме женщины. Существуют следующие наименования препаратов:
- Кальций-Д3 Никомед;
- Кальций-Д3 Никомед Форте;
- Кальций-Д3-МИК;
- Кальцемин.
Для наилучшего всасывания рекомендуется применять препараты кальция во время еды или сразу же после приема пищи. Переносятся данные препараты достаточно хорошо, в редких случаях возможно появление таких побочных эффектов, как периодические боли в эпигастральной области (верхней части живота), тошнота, расстройство стула в виде запора. Противопоказанием к приему препарата является индивидуальная непереносимость компонентов. Отмена препарата производится в случае развития побочных реакций, а также при повышенном содержании кальция в крови и моче.
Витаминно-минеральные комплексы используются для укрепления общего состояния организма. В своем составе они содержат специально скомбинированный перечень витаминов и микроэлементов, необходимых для нормального функционирования нашего организма.
Упражнения при диастазе после родов
Упражнение «мостик»
Для выполнения упражнения необходимо лечь на пол и согнуть ноги в коленях (руки выпрямлены вдоль тела). На вдохе приподнять таз, задержать на несколько секунд и на выдохе опустить. Повторить 10-15 раз.
Упражнения для мышц тазового дна могут помочь укрепить глубокие мышцы живота, потому что все основные мышцы автоматически сжимаются как единая группа. Эти упражнения могут выполняться в раннем послеродовом периоде.
Упражнение «приседание возле опоры»
Станьте ровно возле стенки, прижимаясь к ней спиной. Далее следует присесть до угла 90 градусов, поместив между ног резиновый мячик (если нет мяча, можно использовать книгу или небольшую бутылку с водой).
Упражнение «подъем ног»
Исходное положение — лежа на полу, на спине, руки вытянуты вдоль туловища. Одна нога согнута в колене, вторую нужно поднять вверх и выпрямить, удержав в воздухе 3-5 секунд. Все тоже самое повторить с другой ногой. Необходимо дойти до 3-5 подходов по 20 повторений.
Подготовка к рентгену костей таза
Подготовка к проведению процедуры требует от пациента исключения из рациона продуктов, способствующих газообразованию, проведению очистительной клизмы или приёму энтеросорбентов. Подготовительные мероприятия начинают за 72 часа до проведения диагностики. На этот период времени из рациона исключают молочные продукты, бобовые, свежие овощи и фрукты, а также чёрный хлеб. Диагностику проводят натощак: между последним приёмом пищи и процедурой должно пройти не менее двенадцати часов. Очистительную клизму делают вечером перед днём, когда будет проводиться исследование, и при необходимости — за два часа до него.
Наши врачи

Саутина Надежда Викторовна
Врач – ренгенолог
Стаж 19 лет
Записаться на прием

Винокуров Иосиф Леонидович
Врач-рентгенолог
Стаж 51 год
Записаться на прием

Назарова Елена Николаевна
Врач – рентгенолог
Стаж 26 лет
Записаться на прием
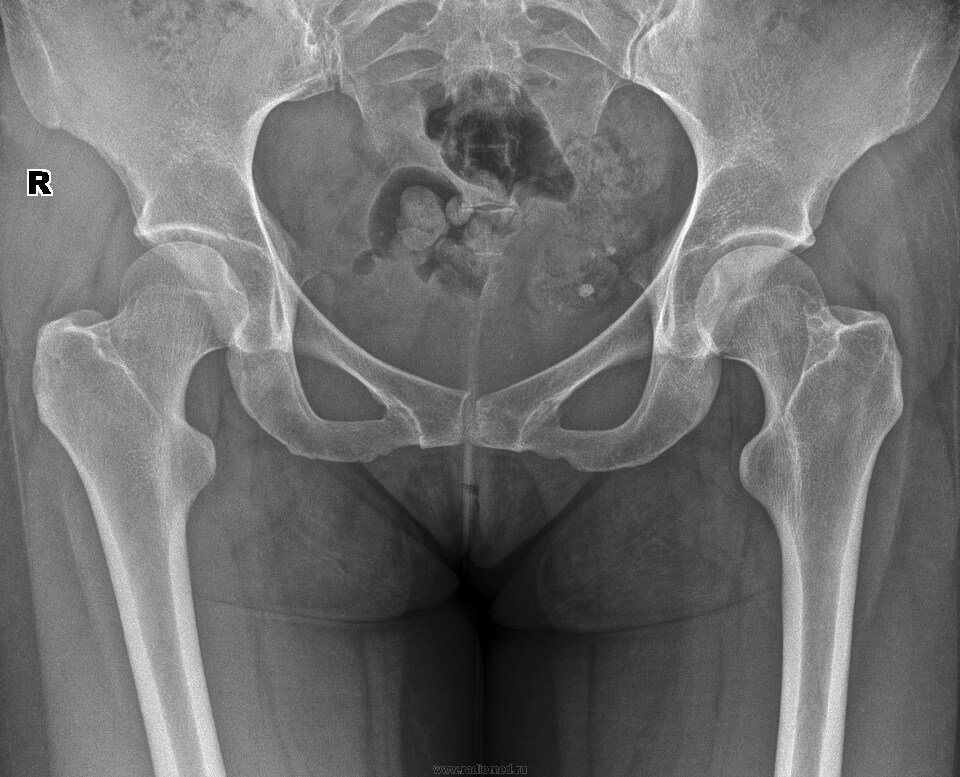
Как делают рентген костей таза?
Пациента просят снять с тела металлические предметы и сообщить, не имеются ли у него в теле трансплантаты и другие инородные предметы. Снимки выполняют в прямой и боковой проекции:
- Прямая проекция требует, чтобы пациент принял положение лёжа на спине, распрямив ноги и развернув ступни внутрь. Под колени подкладывают специальный валик. В случае, если такое положение вызывает болевые ощущения, пациента укладывают на живот, приподняв таз со стороны здорового бока;
- Боковая проекция требует, чтобы пациент лежал на боку, согнув нижнюю конечность в тазобедренном суставе. Если при этом присутствует болевая симптоматика, разрешается согнуть обе ноги.
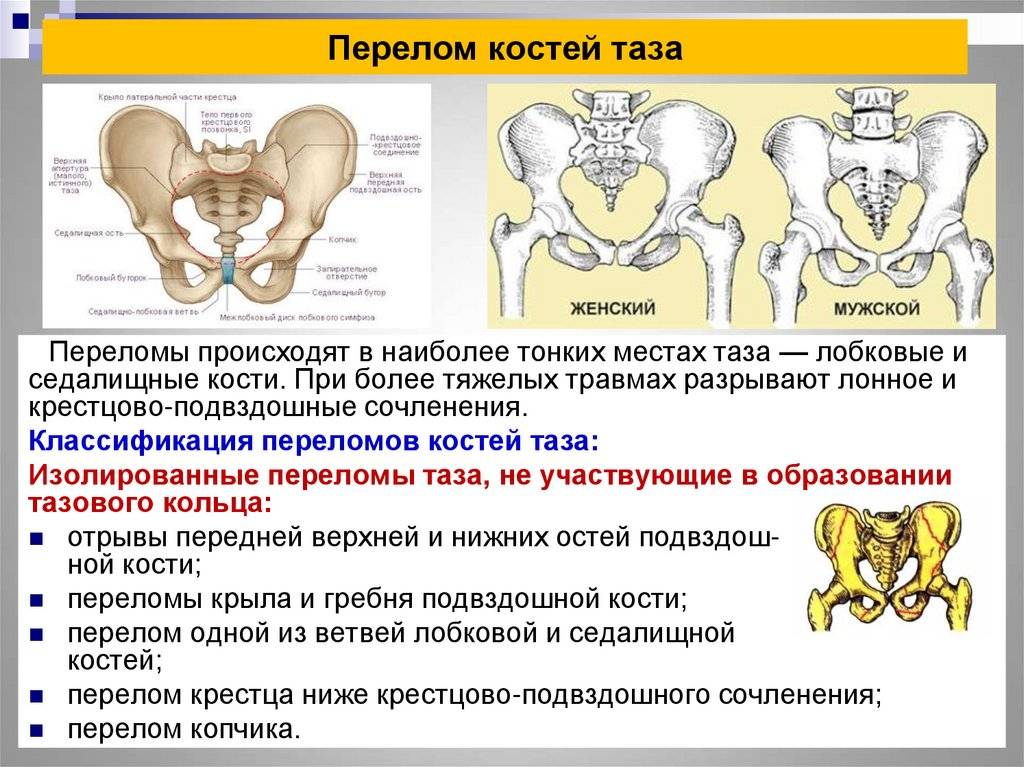
Что показывает рентген костей таза?
Расшифровка полученных результатов требует не только чётких снимков, но и соответствующих знаний у врача. Это обусловлено тем, что однотипные изменения имеют различную трактовку. Именно поэтому в процессе нужно учитывать анамнез и жалобы пациента: каждое заболевание или аномалия имеют определённые клинические проявления. Так:
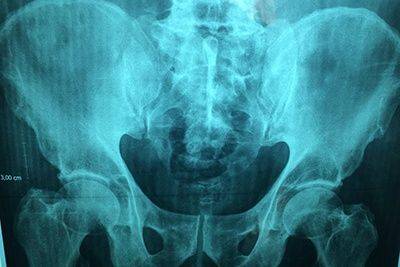
- Заметные на снимке смещения в тазобедренном суставе сигнализируют о его вывихе;
- Аномалии строения головки кости бедра и вертлюжной впадины — признаки дисплазии;
- Сужение суставной щели и наличие остеофитов говорят о таком дегенеративно-дистрофическом заболевании, как остеоартроз;
- Затемнения — признак злокачественных новообразований, тени — метастатические очаги;
- Обломки костей подтверждают подозрения о переломе;
- Хорошо заметная регенерация костных структур является симптомом асептического некроза.
- Рентген лопатки
- Рентген костей носа
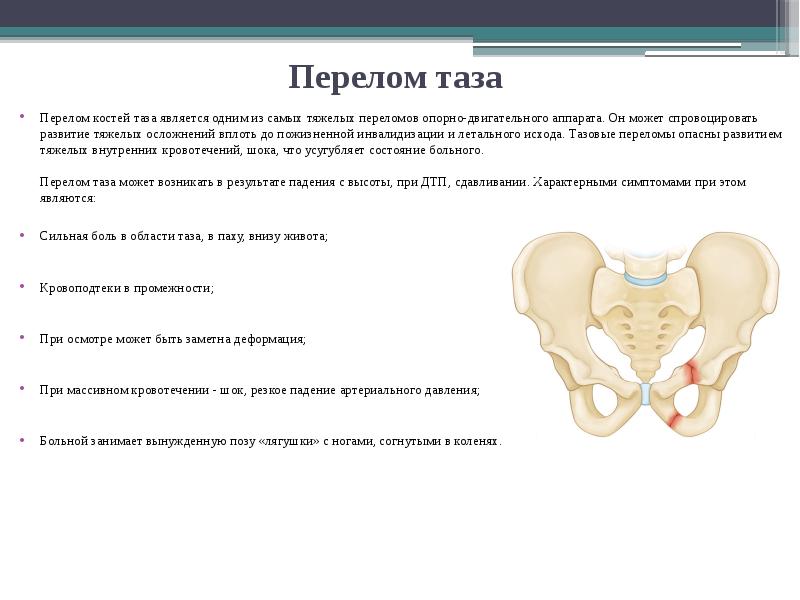
Симптомы
Длительность болевого синдрома бывает разной. В большинстве случаев он длится не более нескольких часов. У некоторых женщин болевой синдром «простреливающий», и проходит он за 20-30 минут. Женщина может жаловаться на тянущую боль. В этом случае болезненность может распространяться на область паха или на ноги. При смене положения тела этот симптом только усиливается.
Растущий малыш способствует тому, что увеличивающаяся в размерах матка оказывает сильное воздействие на внутренние половые органы, расположенные в малом тазу. Как правило, это проявляется учащением мочеиспускания или стойкими запорами. Эти симптомы наиболее распространены на поздних стадиях беременности.
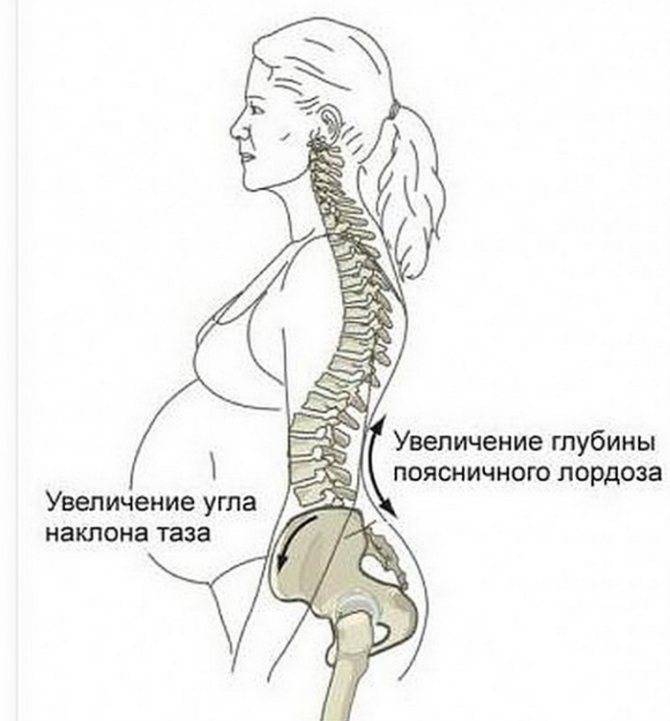
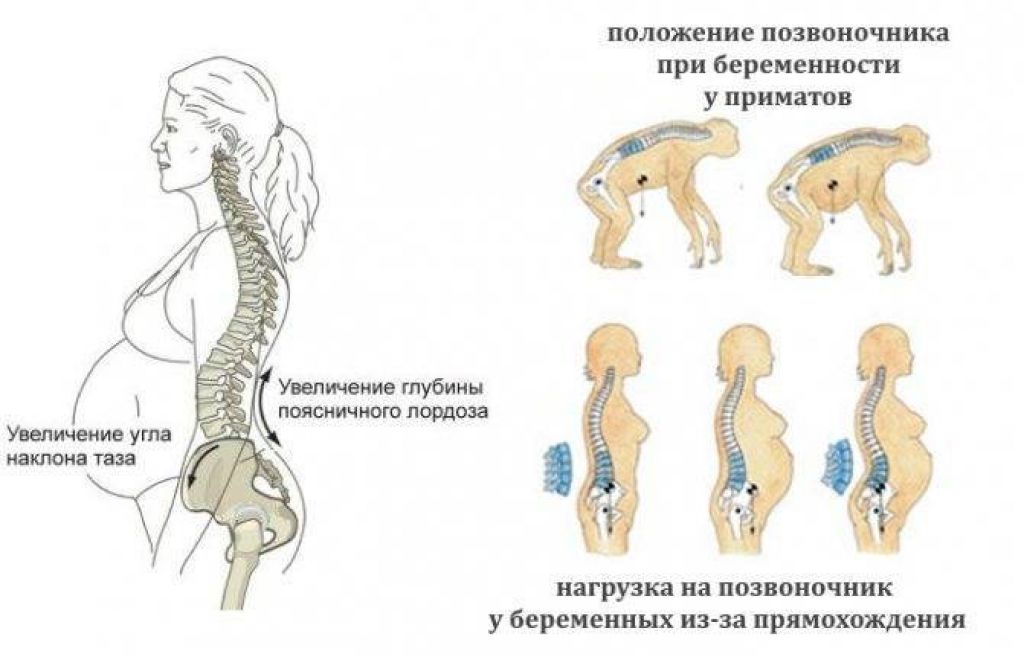
Изменение углов тазобедренных сочленений особенно ярко проявляется тем, что женщина начинает ходить прямо, усиленно выпрямляя спину. Это хорошо видно уже к родам.
Важно отметить, что правильную позу, которая не приносит женщине никакой болезненности, будущая мама выбирает инстинктивно. На поздних стадиях беременности женщине становится тяжелее вставать или садиться
Повороты в стороны или наклоны вниз также могут способствовать появлению болезненности в области таза.
МРТ костей таза с контрастом
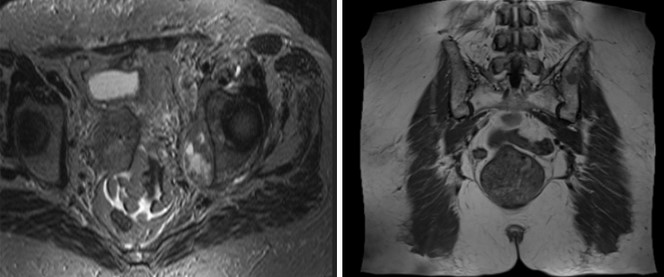
МРТ костей таза показывает множественные очаги, что говорит о метастатическом поражении
Магнитно-резонансное сканирование с контрастированием улучшает возможности визуализации. Исследование с усилением проводят для диагностики опухолевого процесса, включая обнаружение метастазов в костях таза, раннего выявления рецидива новообразования после лечения, уточнения степени выраженности воспалительного процесса, деструкции и пр. Контраст на основе гадолиния обладает высоким профилем безопасности и не требует предварительной оценки функции почек. Побочные эффекты на введение парамагнетика регистрируют крайне редко. В 99,9 % случаев исследование проходит без осложнений. Противопоказания к контрастированию:
- аллергическая реакция на гадолиний в анамнезе (при предыдущем МР-сканировании);
- получение заместительной очистительной терапии по поводу терминальной стадии почечной недостаточности;
- период вынашивания малыша;
- ранний детский возраст.
Общие противопоказания к МРТ:
- имплантированные кардио-, нейростимуляторы, слуховые аппараты, инъекторы для подачи лекарств, протезированные суставы, сосудистые клипсы и пр.;
- объем бедер больше диаметра барабана;
- острое состояние, подразумевающее реанимационную помощь;
- психические и неврологические заболевания с неконтролируемой двигательной активностью.
Питание во время беременности
Трудно переоценить вопрос о питании во время беременности. Питание при беременности подчинено двум задачам – обеспечение потребности в необходимых веществах для роста плода и подготовка матери к последующей лактации. Традиционно вопрос питания при беременности рассматривается в двух аспектах: какова должна быть прибавка в весе у беременной и какое колчество энергии и необходимых элементов должно поступать с пищей при беременности.
Беременность и набор веса
Набор веса во время беременности имеет огромное значение благодаря тому, что вес беременной непосредственно влияет на вес и размеры ребенка при рождении. В настоящее время для идентификации нормы веса применяют индекс массы тела. Индекс массы тела это отношение веса тела в килограммах к квадрату роста в метрах. В норме индекс массы тела колеблется от 19.8 до 26. Лица с индексом массы тела менее 19.8 имеют недостаточный вес. Лица с индексом массы тела более 26 – имеют избыточный вес. Если индекс массы тела более 29 – это является признаком ожирения. Патологическое ожирение характеризуется значением индекса массы тела 35 и выше.
Если у беременной индекс массы тела меньше 19, 8 у ребенка при рождении имеется недостаточный вес. Если индекс массы тела выше 26- повышается риск рождения крупного плода. Плод считается крупным, если его масса больше, чем 4000 г. У таких детей более высок риск получения родовых травм, в частности повреждения плечевого сплетения. У беременных с индексом массы тела более 35 высок риск преэклампсии, нарушений сердечной деятельности плода, гибели плода на поздних сроках беременности и ранней неонатальной смерти.
В настоящее время считается, что допустимая прибавка массы тела во время беременности должна составлять :
- При индексе массы тела до 19, 8 – от 11, 2 до 16 кг
- При индексе массы тела 19, 8-26 – от 10 до 14 кг
- При индексе массы тале 26-29 – от 6 до 10 кг
- При индексе массы тела свыше 29 – от 4, 4 до 8 кг
Жесткая диета при беременности не рекомендована. Если даже придерживаться значительного ограничения калорийности рациона это приведет в среднем к уменьшению веса тела ребенка при рождении на 250 гр. Некоторая прибавка веса тела необходима при беременности.
Если набор веса при беременности происходит в пределах указанных выше параметров, снижается количество кесаревых сечений, уменьшается количество травм при родах и уменьшается количество возникновения случаев послеродового ожирения. К сожалению в данных рамках удерживаются лишь 30 % беременных женщин.
Диета и беременность
Организм беременной женщины нуждается в дополнительной энергии для полноценного роста плода. Энергетические затраты во время беременности возрастают и составляют 17% от энерготрат небеременной женщины. Приблизительно в день необходимо дополнительно употреблять 300 ккал. Следует помнить, что в этом случае предполагается, что женщина до беременности питалась правильно и энерготраты и прием пищи у нее были сбалансированы. Для полноценного питания в дневном рационе беременной белок должен составлять 20% от общей калорийности рациона, жиры 30% и углеводы (сложные) 50%. Источником белка служит животная пища – мясо. Однако следует помнить, что часто в мясе находится повышенное количество жира, что может привести к нежелательному набору веса. В целом калорийность рациона беременной должна составлять около 2500 ккал. При питании следует предерживаться такого правила: если количество пищи, употребляемой в день, разбить на равные части, то 6-11 частей должно приходиться на злаки, 3-5 частей на овощи, 2-4 частей на фрукты, 3-4 части на молочные продукты, 2-3 части на мясо, фасоль, бобы, орехи и 1 часть на простые углеводы (сладости).
В одном исследовании было доказано, что употребление рыбы хотя бы три раза в неделю, особенно до 22 недель беременности, снижает риск преждевременных родов.
В нашей практике мы убеждаемся, к сожалению, что большинство беременных имеют очень скудные представления о правильном питании, поэтому на консультациях при ведении беременности этому аспекту уделяется повышенное внимание
Что показывает рентген костей таза?
Расшифровка полученных результатов требует не только чётких снимков, но и соответствующих знаний у врача. Это обусловлено тем, что однотипные изменения имеют различную трактовку. Именно поэтому в процессе нужно учитывать анамнез и жалобы пациента: каждое заболевание или аномалия имеют определённые клинические проявления. Так:

- Заметные на снимке смещения в тазобедренном суставе сигнализируют о его вывихе;
- Аномалии строения головки кости бедра и вертлюжной впадины — признаки дисплазии;
- Сужение суставной щели и наличие остеофитов говорят о таком дегенеративно-дистрофическом заболевании, как остеоартроз;
- Затемнения — признак злокачественных новообразований, тени — метастатические очаги;
- Обломки костей подтверждают подозрения о переломе;
- Хорошо заметная регенерация костных структур является симптомом асептического некроза.
- Рентген лопатки
- Рентген костей носа
Этиологические факторы
Заболевание развивается из-за медленно прогрессирующей дегенерации и последующего разрушения волокнисто-хрящевого диска — симфиза. Доподлинно известно, что чрезмерные физические нагрузки приводят к истончению соединительной прослойки между костными структурами скелета, в результате чего серьезно страдает ее амортизирующая функция. Хрящевая ткань изнашивается, и формируются остеофиты. Нарушение регенеративной способности сочленения и присоединившийся к этому воспалительный процесс создают благоприятную почву для разрушения костей. Выделяют следующие основные причины артроза лобкового симфиза:
- воспаление, возникающее как ответная реакция на ревматоидный фактор, гнойное поражение костно-хрящевых элементов, аутоиммунное заболевание;
- механическое повреждение, полученное при повышенной физической активности или во время операции;
- дисплазия, для которой характерна неполноценность суставного соединения, обусловленная его неправильным развитием;
- деструктивные изменения, спровоцированные нарушением метаболических процессов;
- застойные явления в тазобедренных суставах;
- гормональный дисбаланс.
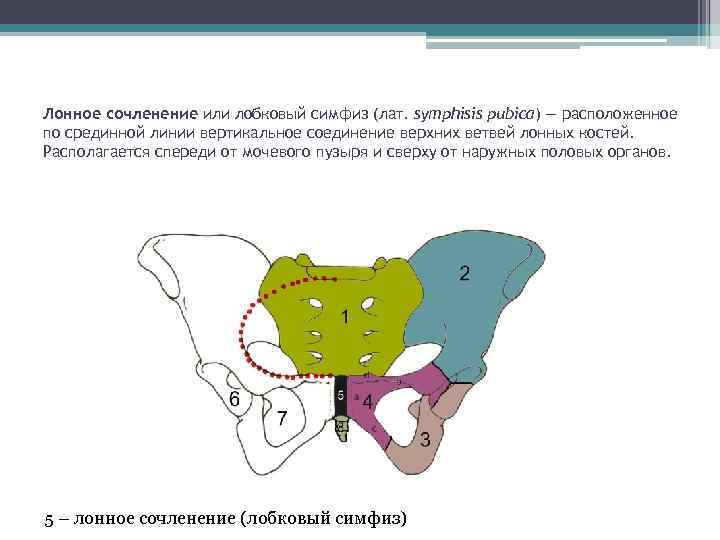
Расположенное по срединной линии вертикальное соединение верхних ветвей лонных костей особенно уязвимо во время беременности, поэтому деструктивные процессы в этой области у женщин, вынашивающих ребенка, — распространенное явление.
Также стоит отметить другие факторы, способные вызвать артроз лобкового сочленения:
- Возраст. При старении восстановительные функции организма неизбежно снижаются, ухудшается кровоток. Хрящевая ткань недополучает питательных веществ и, постепенно изнашиваясь, разрушается.
- Гиподинамия. Люди, ведущие малоподвижный образ жизни, чаще остальных испытывают проблемы с тазобедренными артикуляциями и соединениями нижних конечностей. Дефицит двигательной активности приводит к загустению крови, при этом сокращается количество сосудов, снабжающих суставы кислородом и питательными веществами.
- Переохлаждение. Регулярное воздействие низких температур вызывает спазмы капилляров, что отрицательно сказывается на регионарной микроциркуляции крови.
- Несбалансированное питание. Нехватка витаминов и минералов — еще одна причина появления разрушений в сочленяющихся поверхностях лобковых костей.
https://youtube.com/watch?v=NplnR7Kgd78
Клиническая картина
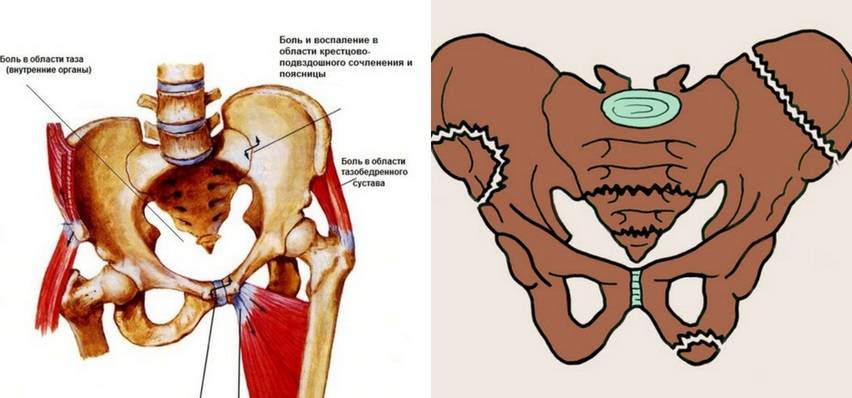
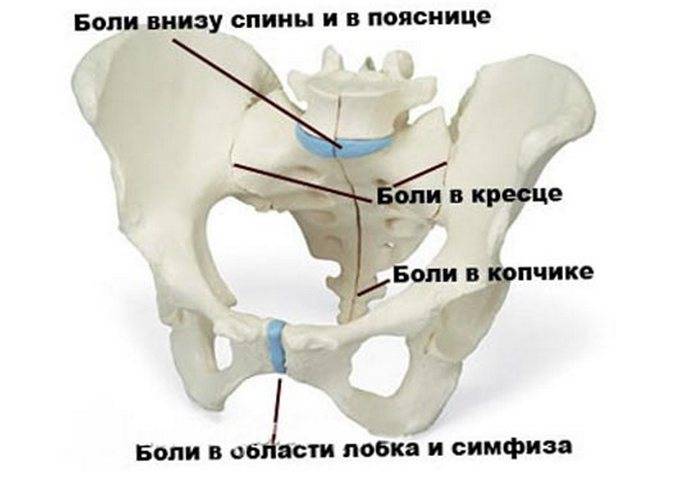
Дистрофические изменения в лонном сочленении не возникают спонтанно и без видимых причин. На первых порах человек может ощущать ноющую боль в лобковой области, отдающую в промежность. Болезненность, как правило, вызвана растяжением полусустава и увеличением амплитуды движений.
По мере прогрессирования патологического процесса артралгия становится все более выраженной. В горизонтальном положении, когда человек лежит на спине, симптомы немного стихают. Увеличение расстояния между лобковыми костями доставляет нестерпимую боль в районе поясницы и крестца. В лонном симфизе слышен характерный щелчок, развивается хромота. Симптоматика заболевания костно-суставной системы будет варьироваться в зависимости от его стадии:
- Первая. Образуются краевые костные наросты, тонус мышечных волокон сохранен. Приступы слабой боли возникают лишь при физической нагрузке или в момент интенсивных движений.
- Вторая. При артрозе лонного сочленения 2 стадии болевые ощущения, распространяющиеся на пах и область бедер, присутствуют даже в состоянии покоя. Смещенные суставные сегменты вызывают скованность тазобедренного сустава, обильно образуются остеофиты.
- Третья. Человек жалуется на постоянную резкую боль и дискомфорт, функции движения существенно ограничены. Сухожильное соединение, находящееся между лобковыми костями, сокращается, что провоцирует изменение походки.
Лечение и купирование боли
Первичная симптоматика каждого описанного заболевания идентичная, но это не означает, что лечение также будет одинаковым. После выявления первопричины аномалии назначается специфическая терапия, направленная на устранение источника заболевания.
Общими в восстановлении функциональности после МРТ тазобедренного сустава служат следующие рекомендации:
- снижение физической нагрузки с пораженной конечности, увеличение продолжительности отдыха;
- применение медикаментозной терапии, направленной на снятие воспаления, болевого синдрома, спазмов и регенерации хрящевых тканей, общее укрепление организма;
- воздействие на таз физиотерапевтическими способами (в ремиссионный период), посещение массажного кабинета и проведение курса лечебной гимнастики;
- решение вопроса о хирургическом вмешательстве, если в суставных полостях обнаружены гнойные или кровяные вкрапления, жидкости, злокачественные образования.
Во время основного лечения важно избавиться от изнуряющей боли, что поможет улучшить качество жизни и общее самочувствие. Стандартные анальгетики имеют место к применению, но приносят только временное облегчение
Для усиления эффекта рекомендуется ограничить физические нагрузки, помассировать больной участок приложить прохладный компресс, если причиной болезненности послужила травма. По рекомендации медика можно обратиться к нестероидным противовоспалительным препаратам.
Беременность и занятия спортом
Имеются данные, что у берменных женщин, которые занимаются спортивными упражнениями легче и быстрее протекают роды, дети меньше болеют и более быстро развиваются умственно и физически. В то же время, считается, что женщины, занимающиеся физическими упражнениями во время беременности в принципе внимательнее относятся к своему здоровью, придерживаются рационального питания и следуют рекомендациям врачей. При беременности частота пулься при выполнении физических упражнений не должна превышать 140 ударов в минуту. Идеальным видом спорта считается плавание, так как оно не дает нагрузки на суставы беременной и благоприятно для осанки. Также следует много ходить. Следует избегать контактных видов спорта и соревнований. Беременность – не время для начала занятий аэробными видами спорта.
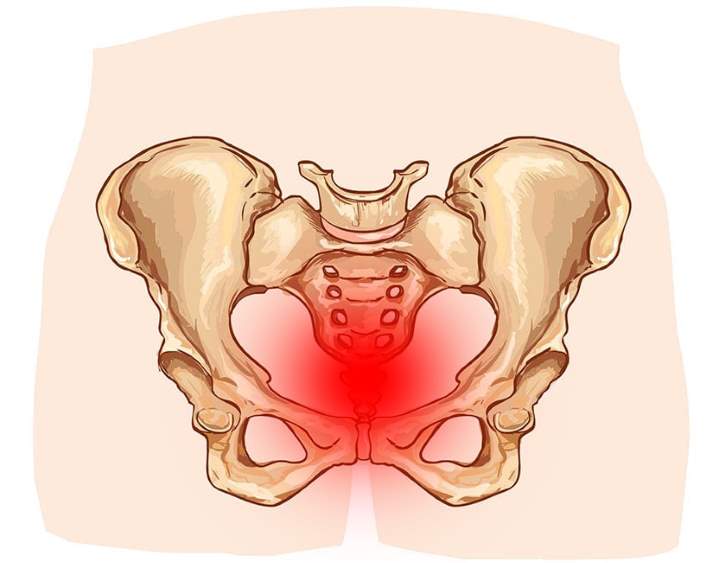
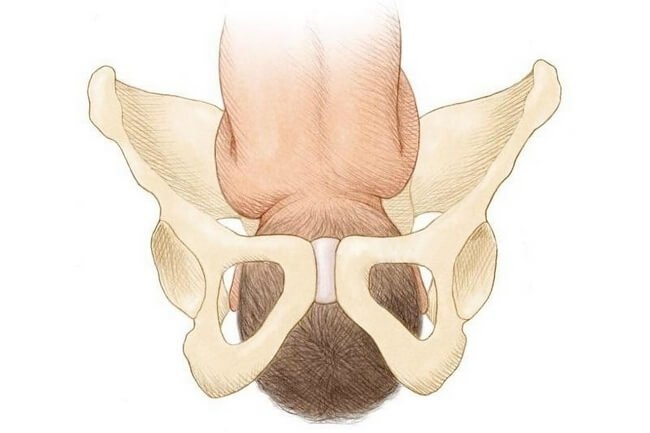
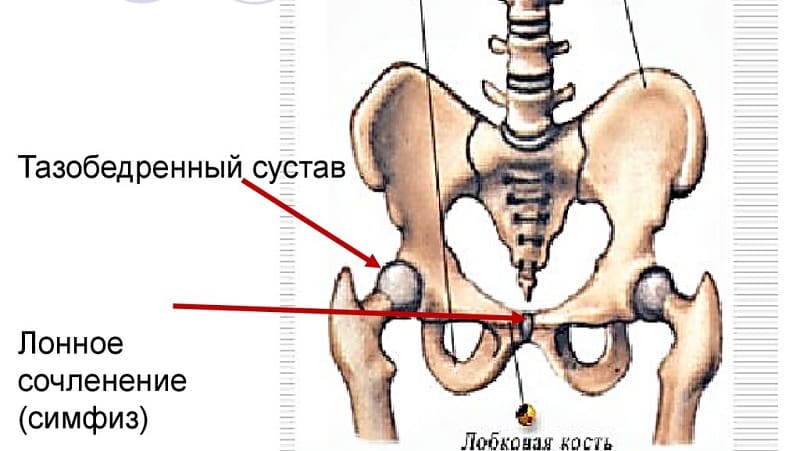
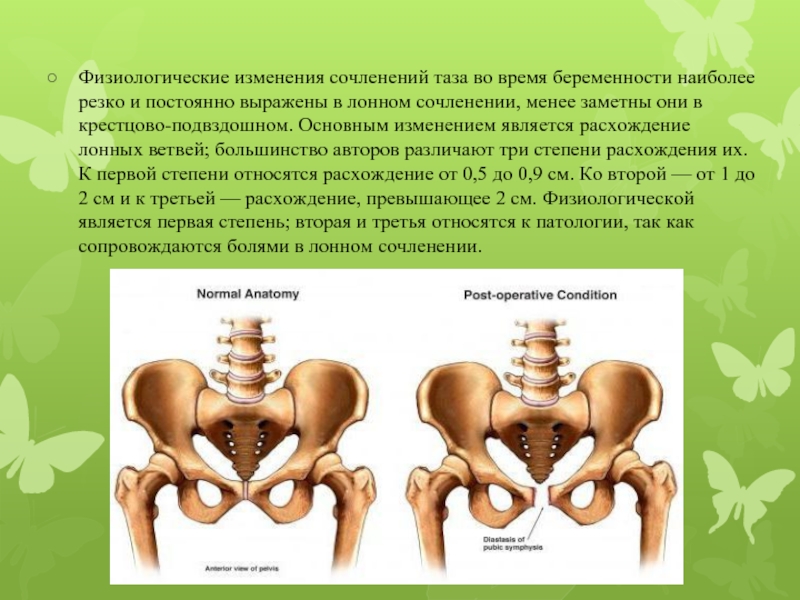
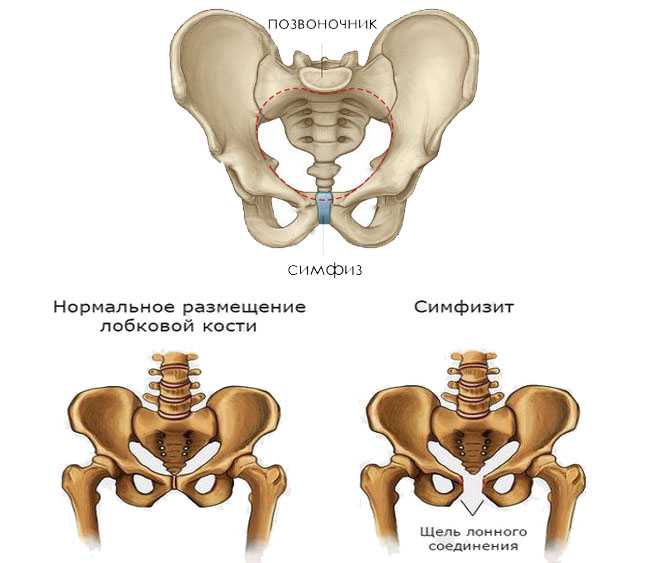
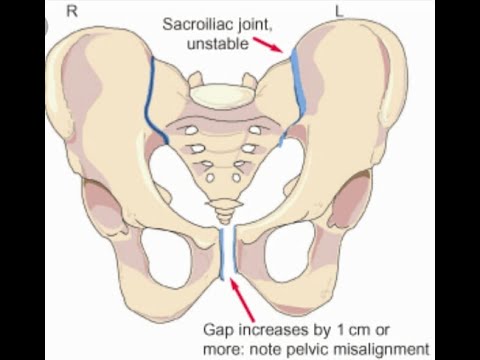
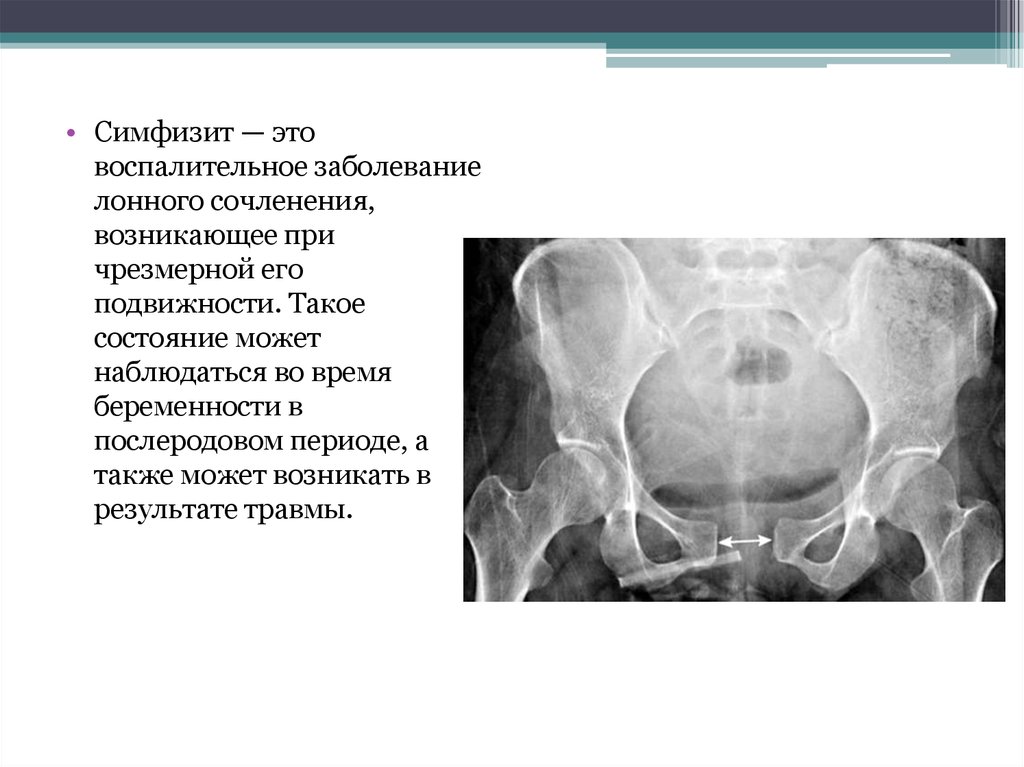
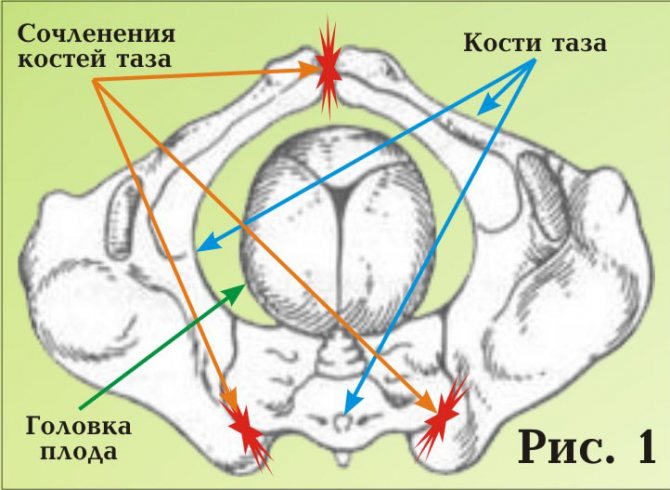
Почему расходятся кости таза при беременности?
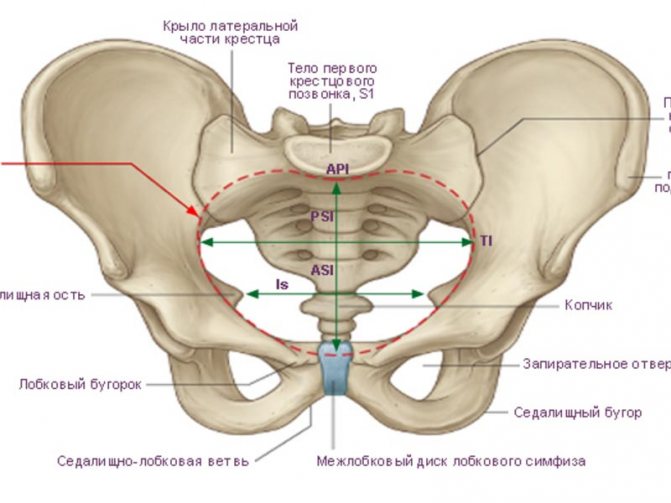
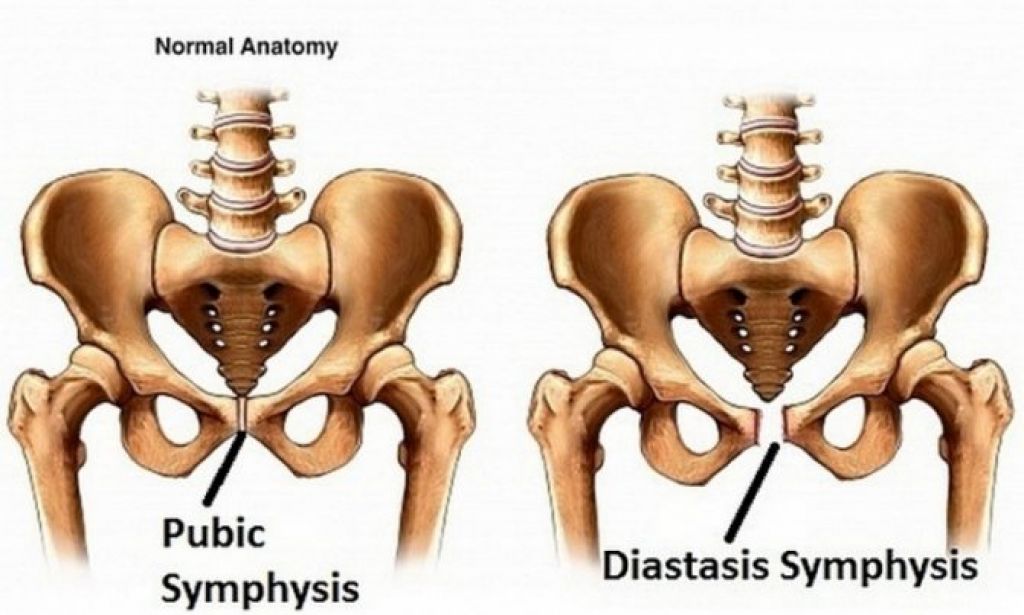
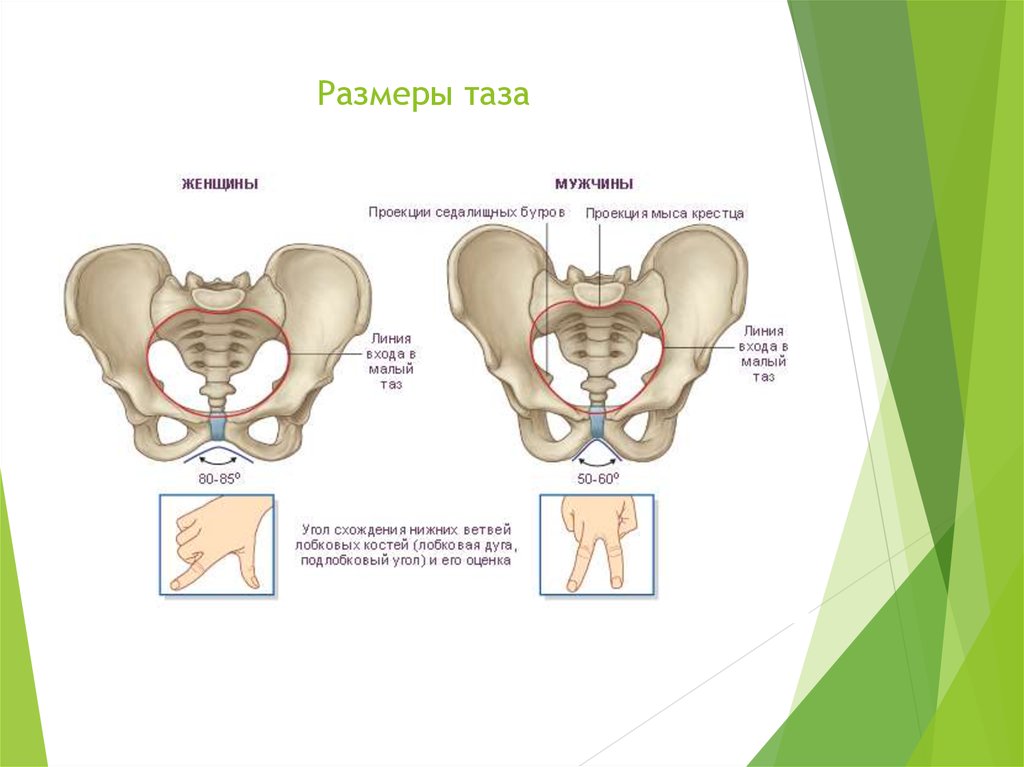
Чтобы ответить на этот вопрос, необходимо понимать строение женского скелета и сам механизм деторождения. Лобковая кость, в которой и возникают дискомфортные ощущения, состоит из верхних ветвей двух лонных костей, подвижно соединенных между собой хрящевой связкой (симфизом). Образуемое лонными костями кольцо “обхватывает” родовые пути, поддерживая органы малого таза в нормальном положении и предотвращая их опускание (пролапс) под собственным весом. Именно через это отверстие проходит плод во время рождения.
Если у Вас есть вопросы к нашим специалистам, оставьте заявку на бесплатную консультацию через форму:
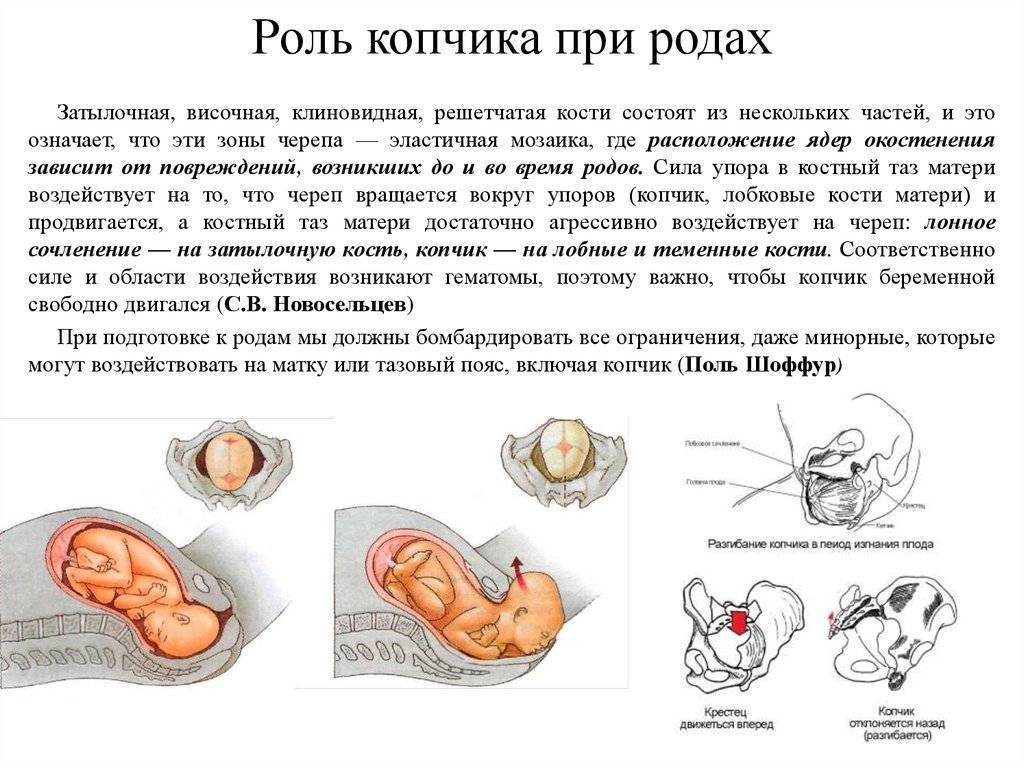
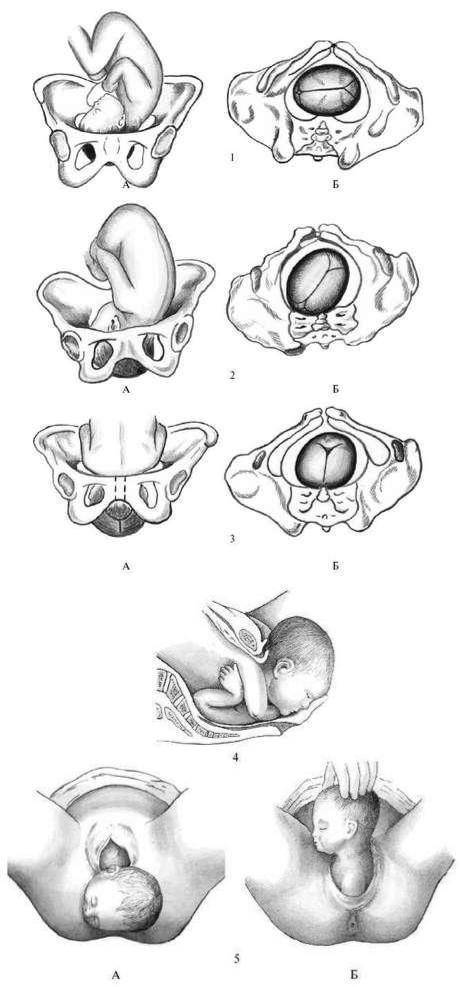
Из-за эволюционных особенностей человеческого организма (а именно прямохождения) свободное прохождение ребенка естественным путем у женщин затруднено по сравнению с родами у животных. Мудрая природа нашла компромисс – при беременности кости таза расходятся, увеличивая размер родового канала на 5-6 мм. Одновременно и у ребенка во время родов подвижно соединенные кости черепа сдвигаются, делая его головку более узкой и способствуя его прохождению через родовые пути.
Расхождению тазовых костей способствует размягчение связки-симфиза под воздействием вещества релаксина и женских половых гормонов. При этом хрящевая ткань становится более рыхлой и эластичной (при сохранении прежней прочности), в ней появляются полости, заполненные жидкостью, увеличивается местная капиллярная сеть.
Ввиду того, что этот процесс предназначен для облегчения родов, в норме он наблюдается после 20 недели или ближе к концу беременности. Точное время может разниться в зависимости от индивидуальных характеристик женщины.
Таким образом, расхождение тазовых костей при беременности является естественным процессом, облегчающим роды. Оно избавляет женщину от еще большей боли, а малыша защищает от застревания в родовых путях и черепно-мозговых травм.
Естественные роды и кесарево сечение при симфизите
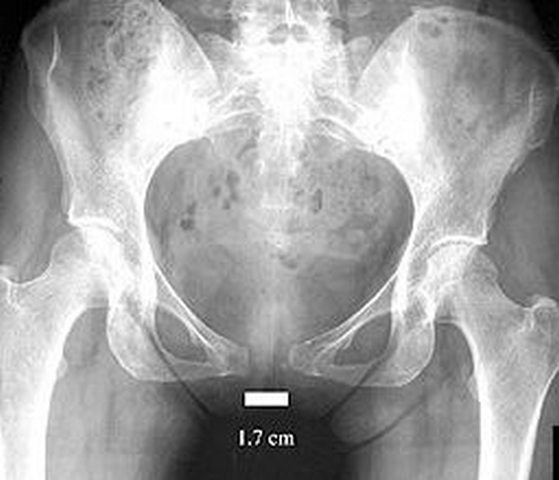
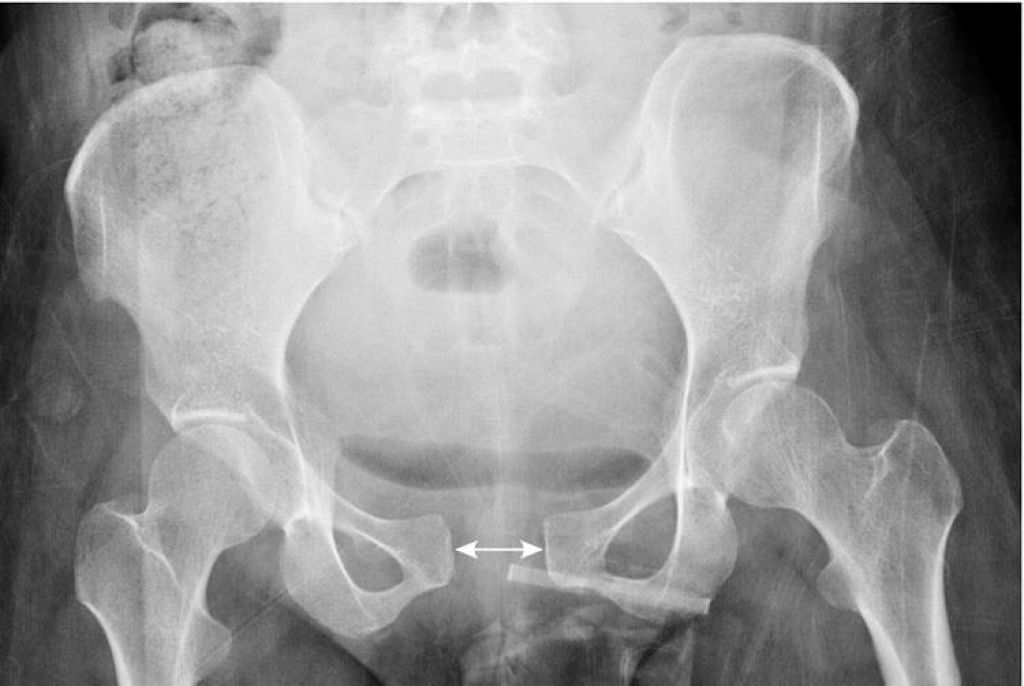
Результаты УЗИ симфиза нужно взять с собой в роддом и сразу же предупредить о наличии патологии принимающего акушера-гинеколога.
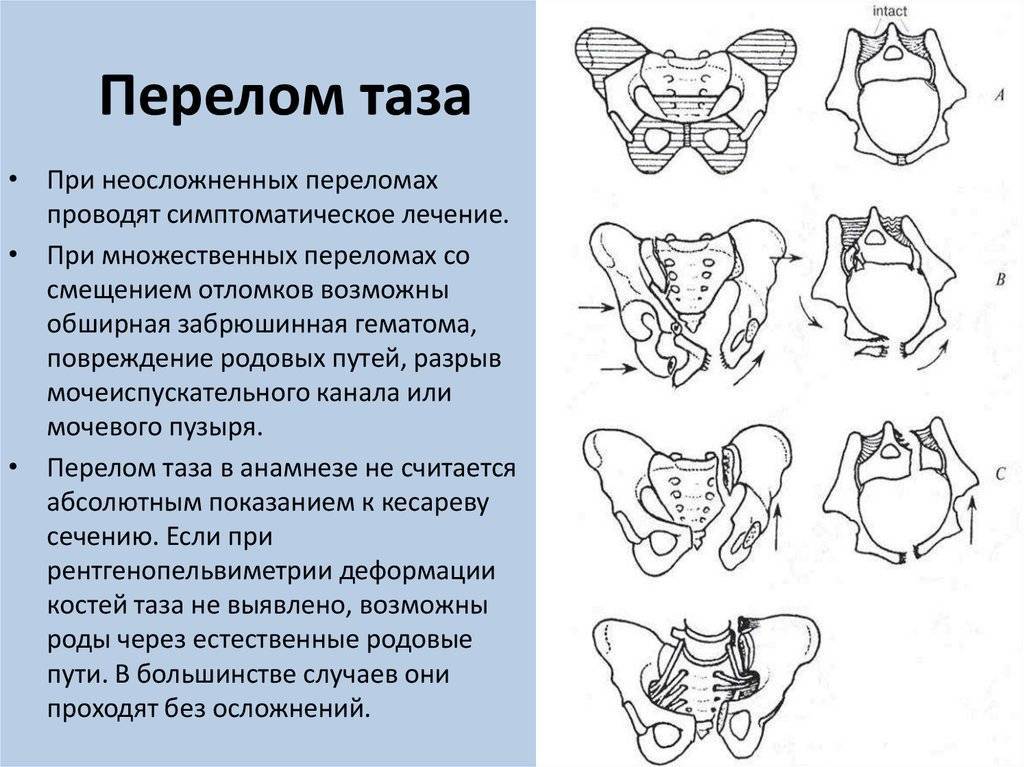
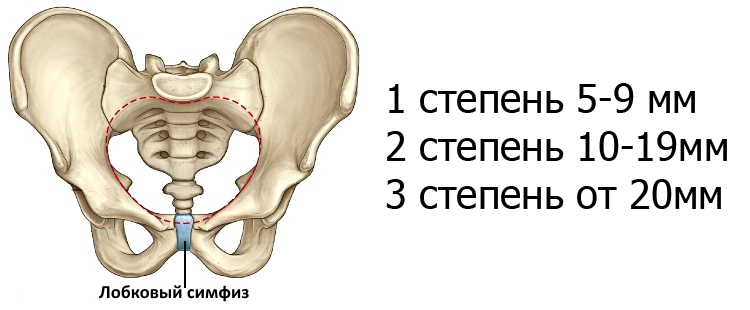
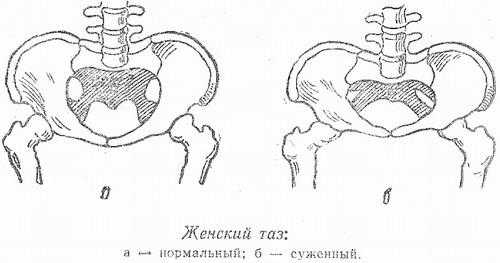
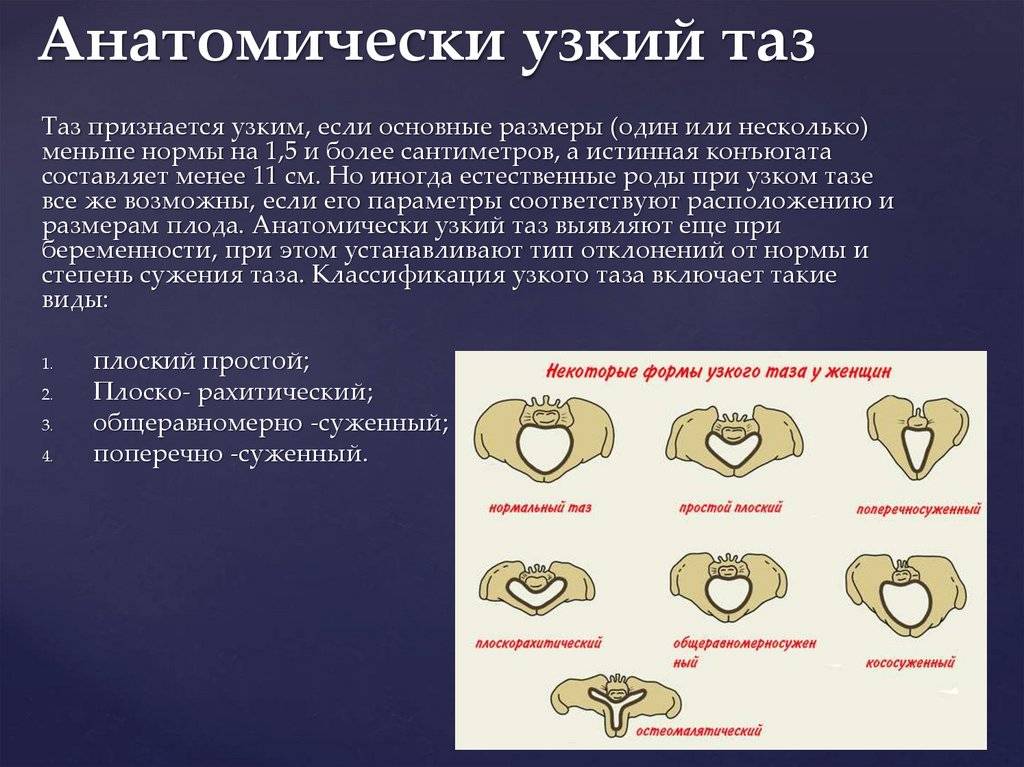
Естественные роды при симфизите допускаются при соблюдении 3-х условий:
- Патология не выходит за рамки первой степени.
- Плод имеет нормальный вес.
- Таз пациентки имеет нормальные параметры (не узкий).
В остальных случаях рекомендуется сделать кесарево сечение, хотя могут быть сделаны исключения. Например, естественные роды могут быть рекомендованы на основании опыта предыдущих беременностей, при непереносимости наркоза, необходимого для выполнения кесарева сечения, малых размерах плода и т.д. Но в этих случаях нужно понимать, что риск получить осложнения после родов, в частности разрыв лона, превышает 50%.
Если УЗИ показало растяжение связок лона, расхождение лобковых костей или воспаление в лонном сочленении, придется перестроить распорядок дня и выполнять ряд процедур.
Доктор назначит:
- ограничение движения — при значительной патологии нужно соблюдать постельный режим до родов;
- широкое бинтование специальными бинтами области таза или ношение тазового бандажа;
- диету, ограничивающую углеводы, способствующие набору веса и включающую продукты, богатые кальцием;
- витамины, глюконат кальция или БАДы, содержащие легкоусвояемый кальций;
- специальную гимнастику для беременных (ЛФК), с минимальной нагрузкой на организм.
При легких нарушениях назначается ограничение нагрузок, кальциевая диета, ЛФК.
Почему возникает боль в бедре при беременности
Основная причина появления различных тянущих, ноющих ощущений у беременных женщин – резкая перестройка гормонального фона, организму приходится быстро адаптироваться к новым условиям, чтобы обеспечить нормальные условия для роста плода.
Боль в бедрах может возникнуть при движении, после интенсивных нагрузок, часто дискомфорт беспокоит во время сна, сразу после пробуждения.
Основные причины боли
- Обострение патологий органов опорно-двигательной системы. Если у вас в анамнезе присутствует поражение хрящевых тканей тазобедренного сустава, поясничный остеохондроз, повреждения костей, то риск появления боли в области бедер довольно велик.
- Малоподвижный образ жизни до и во время беременности. Регулярные физические нагрузки укрепляют мышечный каркас спины, улучшают подвижность суставов, связок, что помогает избежать проблем, которые возникают при перемещении центра тяжести при вынашивании ребенка.
- Переутомление, длительная или интенсивная двигательная активность – на фоне увеличения веса у беременных женщин эти факторы провоцируют появление тянущих ощущений в нижней части туловища.
- Если болят ягодицы при беременности – это возможные проявления радикулита пояснично-крестцовой области, защемления седалищного нерва. Причина возникновения проблемы – увеличение размеров матки и давления на тазобедренный сустав. При этом острая, стреляющая боль имеет односторонний характер, ноги немеют, в них появляется ощущение ползающих мурашек, иногда наблюдается незначительное повышение температуры тела.
- Болит бедро при беременности на поздних сроках из-за подготовки организма к родам – активно вырабатываются гормональные соединения, которые размягчают костную ткань, чтобы кости таза могли разойтись и пропустить ребенка во время родоразрешения. Дискомфорт при этом локализуется на внутренней поверхности бедер.
- Лишний вес, неправильная осанка, неудобная обувь.
Боль в тазобедренном суставе чаще всего возникает на фоне нехватки кальция и фосфора – эти микроэлементы необходимы для формирования костной ткани у плода, поэтому при беременности практически всегда возникает дефицит этих веществ.
Во время беременности нельзя игнорировать любые неприятные ощущения, самолечение опасно для вас и вашего будущего ребенка. Но если боль в области бедер нестерпимая, не исчезает после отдыха, ходить невозможно, вы ощущаете жар в тазовой области, температура повысилась, вокруг суставов наблюдается сильная отечность, на фоне сильного дискомфорта развивается бессонница, обратитесь к врачу как можно скорее.
Почему во время беременности часто возникают инфекции мочевыводящих путей
Из-за воздействия прогестерона расслабляется мускулатура почечных лоханок и мочеточников, что влечет за собой расширение почечных лоханок, мочеточников и потенциально может вызвать заброс содержимого мочевого пузыря в мочеточники – пузырно-мочеточниковый рефлюкс. Кроме того возможно сдавление мочеточников растущей маткой. Замедление оттока мочи и попадание бактерий в мочевыводящие пути может привести к воспалительным заболеваниям мочевыводящих путей у беременных женщин. Тажелым заболеванием является пиелонефрит. Часто пиелонефрит у беременных протекает бессимптомно.