Применение интерферона при заражении крови
Интересно, что интерферон для лечения сепсиса применяется уже более 35 лет. В 1984 году было выполнено первое, революционное по тем временам, клиническое исследование, которое проводили на базе отделений хирургии новорожденных и реанимации ДГКБ N 2 им. И.В. Русакова, в рамках которого был выбран простой и безболезненный путь введения раствора интерферона в прямую кишку через тонкий катетер, определены эффективные дозы, кратность введения и длительность курса интерферонотерапии. Такой путь введения, в отличие от внутримышечного или внутривенного, не показал побочных эффектов, а также обеспечил высокую концентрацию и длительное действие вводимых лекарственных средств. Позже способ доставки был усовершенствован – вместо раствора начали использовать суппозитории.
Результаты исследования превзошли все ожидания: “Включение в программу антисептической терапии экзогенного интерферона, вводимого интраректально, в сочетании с внутримышечными инъекциями антиоксиданта витамина Е снизило число внутрибольничного инфицирования ОРВИ в 2,5 раза, число осложнений основного заболевания – в 2 раза; сократило сроки пребывания в стационаре в среднем на 13 койко-дней. Комплексный подход к изучаемой проблеме позволил снизить летальность при сепсисе новорожденных в 2,9 раза». Тогда, после окончания исследований, группой авторов под руководством В.В.Малиновской было получено Авторское свидетельство № 1309984 А1, 1987 (В.В. Малиновская, Г.Д. Марченко, А.В.Арапова, В.П. Кузнецов, В.Д. Соловьев, С.Я.Долецкий) “Способ лечения острой хирургической инфекции у недоношенных и новорожденных детей”.
Эти исследования легли в основу создания препарата ВИФЕРОН, который вот уже более 20 лет используется для лечения различных инфекционных заболеваний у взрослых и детей.
Причины
Попадание бактерий и болезнетворных микроорганизмов в кровь наблюдается при большинстве инфекционных процессов, однако в норме хорошая реактивность и полноценная работа иммунитета препятствуют развитию тяжелой клинической картины. В противном случае агрессивность инфекции преобладает над защитными силами и развивается сепсис.
Таким образом, ключевым моментом в возникновении отогенного сепсиса является ослабление или угнетение общей сопротивляемости организма или его иммунитета на фоне массивного проникновения бактерий из очага отита в кровеносное русло.
Наиболее частый путь распространения инфекции – внутричерепные венозные синусы (сигмовидный и каменистый). Эти крупные вены имеют непосредственный контакт с костными границами среднего и внутреннего уха, поэтому при наличии выраженного отита воспалительный процесс затрагивает и вены – так развивается флебит.
В результате флебита в просвете вен образуются тромбы, замедляется кровоток, повышается проницаемость сосудистой стенки, что и способствует генерализации инфекции из среднего или внутреннего уха.
Патофизиология и факторы риска
Есть ряд перинатальных и акушерских факторов, увеличивающих риск возникновения сепсиса новорождённых. Это преждевременный разрыв околоплодных оболочек (или ПРПО), симптомы которого проявляются примерно за 17-18 часов до рождения ребёнка. Также к факторам риска относят и хориоамнионит у матери. Он может начаться как в процессе родов, так и незадолго до них – с симптоматикой материнского лейкоцитоза, болезненностью матки, выделениями с неприятным запахом и тахикардией. При колонизации В-стафилококками риск возникновения сепсиса повышается в несколько раз.
Известно, что у матерей, имеющих низкую плотность колонизации стафилококками группы В, часто рождаются дети, колонизация у которых, наоборот, имеет высокую плотность. В околоплодных водах содержатся меконий и смазка. Их среда провоцирует интенсивный рост и развитие микроорганизмов (в частности, разных видов стрептококков). Если происходит преждевременный разрыв оболочек плода, патогенная микрофлора начинает усиленно размножаться. Аспирация способствует её попаданию в кровоток ребёнка, в результате чего быстро развивается бактериемия.
При позднем начале сепсиса новорождённых в качестве основного фактора риска следует отметить роды, начавшиеся преждевременно. К другим фактором относят использование внутрисосудистых катетеров, наличие ассоциированных патологий, действие некоторых антибактериальных препаратов и длительное нахождение в условиях стационара.
Грамположительные виды стафилококков попадают в организм ребёнка из внешней среды либо с кожных покровов. Грамотрицательная кишечная палочка, как правило, находится в эндогенной микрофлоре и начинает проявлять себя в условиях изменения внутренней среды организма: например, микрофлора может меняться при приёме антибиотиков или попадании резистентных бактерий. Резистентные бактерии могут оказаться внутри организма ребёнка, как минимум, двумя путями:
- через контаминированное медицинское оборудование;
- через руки медицинского персонала при некачественной обработке.
Грибковая флора, способствующая развитию сепсиса, попадает в кровь при длительном применении катетеров центрального типа, а также при регулярном перекармливании и применении некоторых антибиотиков цефалоспориновой группы.
Клиническая картина
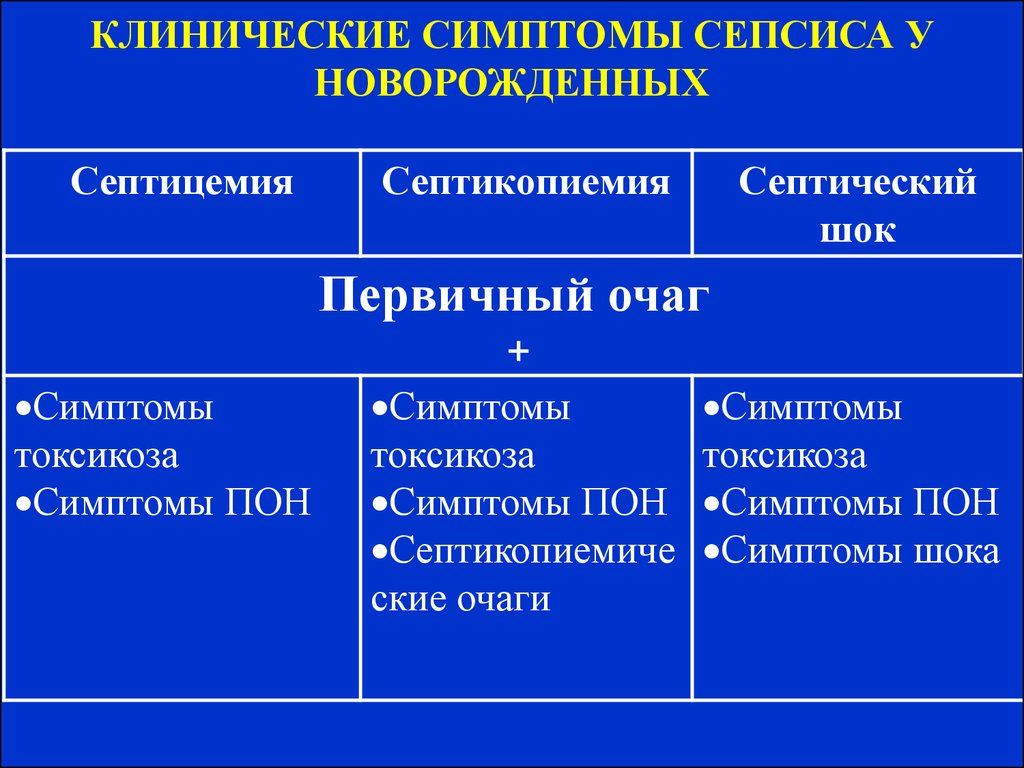
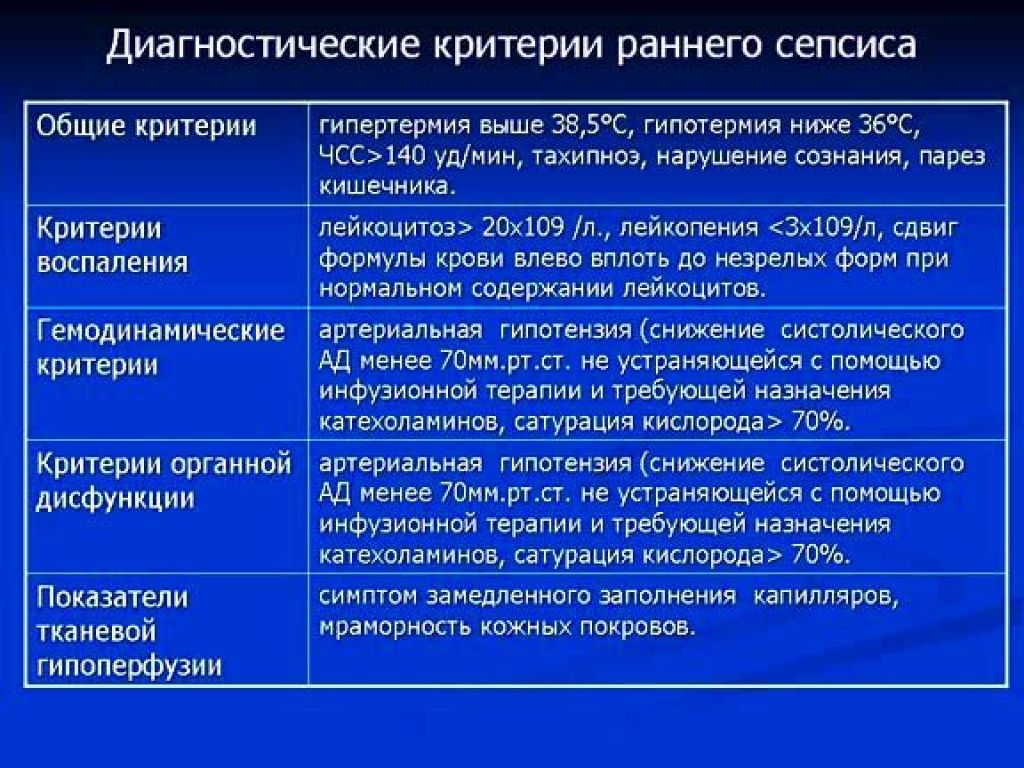
Выделяют ранний неонатальный сепсис, когда клиника появляется в первые 3 суток после рождения и поздний неонатальный сепсис, который возникает позднее 4 дня жизни новорожденного. Характерными начальными проявлениями сепсиса являются тяжелое состояние ребенка, лихорадка или гипотермия у недоношенных, нарушение ЦНС в виде угнетения или беспокойства. Кожные покровы имеют грязно-бледный цвет, выражена мраморность, черты лица заострены, нередко определяются геморрагии и акроцианоз. В дальнейшем может развиваться дыхательная и сердечная недостаточность, холестатическая желтуха, что является проявлением полиорганной недостаточности. В 10–15% случаев развивается септический шок, характеризующийся стремительным ухудшением состояния, гипотермией, тахикардией, артериальной гипотонией, кровоточивостью и ДВС-синдромом.
Лечение отогенного сепсиса
Сепсис отогенный является показанием к немедленной госпитализации пациента. При выявлении гнойного очага в полости среднего уха или в ячейках сосцевидного отростка готовится срочное хирургическое вмешательство, главная его цель которого – удалить гной, промыть пораженную полость, иссечь нежизнеспособные ткани.
Если гной находят в барабанной полости, то выполняется парацентез – небольшой прокол барабанной перепонки с целью извлечения гнойного содержимого. При наличии гноя в сосцевидном отростке проводится вскрытие его поверхностной пластинки и дренирование ячеек. После таких процедур самочувствие пациента значительно улучшается и увеличивается эффективность консервативной терапии.
Медикаментозное лечение подразумевает назначение больших доз антибактериальных препаратов с учетом чувствительности микрофлоры, инфузионную и дезинтоксикационную терапию, восстановление утраченной жидкости. Также большую роль играет общеукрепляющее лечение, поддержка иммунитета (витаминотерапия, полноценное питание).
Диагностика: признаки сепсиса у детей
Этим заболеванием, по данным ВОЗ, каждый год болеет не менее трех миллионов детей и 1.2 млн новорожденных. Недуг почти всегда сопровождается жаром, дыхательной недостаточностью, дисфункцией сердечно-сосудистой системы и других органов.
У детей все процессы скоротечны, поэтому есть ряд признаков, на которые надо обратить внимание родителям. Итак, каковы симптомы сепсиса у детей?
- слабость;
- увеличение частоты дыхания;
- кашель при воспалении легких;
- боли в спине при пиелонефрите;
- лихорадка с температурой выше 38,3°С;
- учащение пульса до 160 ударов в минуту;
- нарушения моторики ЖКТ с тошнотой и рвотой;
- снижение температуры тела ниже 36°С
Если вовремя не диагностировать сепсис крови у ребенка, то может наступить и летальный исход от септического шока.
Лечение сепсиса у детей
ВАЖНО! Лечение проводится только в условиях стационара!
Лечение сепсиса комплексное, включает массивную антибактериальную или противогрибковую терапию, дезинтоксикационную терапию. Должно проводиться в условиях отделения интенсивной терапии. В некоторых случаях может потребоваться переливание компонентов крови.
Прогноз при любой форме данного заболевания всегда серьезен. Чем раньше начато лечение, тем выше вероятность полного выздоровления. Сложность диагностики и лечения инфекции заключается в наличии большого количества стертых форм, когда клиническая картина не столь яркая.
Поэтому при лечении применяются антибактериальные препараты широкого спектра действия. Кроме того, в состав комплексной терапии могут быть включены и противовирусные и иммуномодулирующие препараты. Препарат ВИФЕРОН Свечи разрешен для применения у детей с первых дней жизни, в том числе недоношенным малышам. При комплексной терапии сепсиса рекомендуемая доза для новорожденных детей, в том числе недоношенных с гестационным возрастом более 34 недель ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 2 раза в сутки через 12 ч. Курс лечения – 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 3 раза в сутки через 8 ч. Курс лечения – 5 суток.
Рекомендуемое количество курсов при сепсисе – 2-3 курса.
Благодаря своему уникальному составу, препарат Виферон помогает не только поддержать иммунную систему пациента и блокировать размножение вирусов, но и снизить дозу антибактериальных препаратов и уменьшить интоксикацию организма.
Факторы риска сепсиса у новорожденных детей

Когда речь идет о новорожденных, то тут нужно сказать о возможности заражения ребенка еще во внутриутробном состоянии или при родах. Также это может быть и больничный сепсис.
Фактором, сопутствующим развитию недуга у новорожденных может быть осложнения беременности: лихорадка у матери во время родов, инфекции половых органов, а также ВИЧ-инфицирование матери.
Заболевание может возникнуть, если у ребенка есть такие неблагоприятные показатели как:
- врожденный порок сердца, эндокардит;
- преждевременные роды (до 37 недель);
- инфекции уха, дыхательных путей;
- большая поверхность ожогов;
- возраст менее 3-х месяцев;
- множественные травмы;
- мочеполовые аномалии;
- дисфункции селезенки
У новорожденных риск развития сепсиса очень велик, так как этому может способствовать теоретически любой воспалительный процесс. Дело в том, что у маленьких детей инфекционный процесс имеет склонность к генерализации. То есть, если у взрослого, например, возникает очаг инфекции на коже, то организм будет стараться сдерживать его в месте появления. Дети же реагируют иначе: инфекция может быстро распространиться по всему организму.
К такому диагнозу приводят бактериальные пневмонии и пиелонефриты, менингококковая инфекция. Чаще всего недуг развивается у детей, которые родились раньше срока или с экстремально низкой массой тела. У новорожденного ребенка иммунная система находится в процессе формирования, поэтому она еще не способна, в полной мере, обезопасить малыша. В первые несколько месяцев жизни малыш получает защитные антитела с молоком матери.
Таким образом, раннее искусственное вскармливание тоже можно отнести к предрасполагающим факторам развития недуга. Большому риску заражения инфекцией подвергаются грудные дети, которые проходят лечение в условиях стационара, так как именно там чаще всего встречаются бактерии невосприимчивые к антибиотикам.
Отдельно следует сказать о присущем только новорожденным – пупочном сепсисе. Как правило, он развивается при неправильных манипуляциях с пуповиной младенца при родах, особенно при популярных в последнее время домашних родах, вне стационара. В антисептических условиях в пупочную область ребенка может попасть любая инфекция и привести к летальному исходу.
ЛЕЧЕНИЕ ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ.
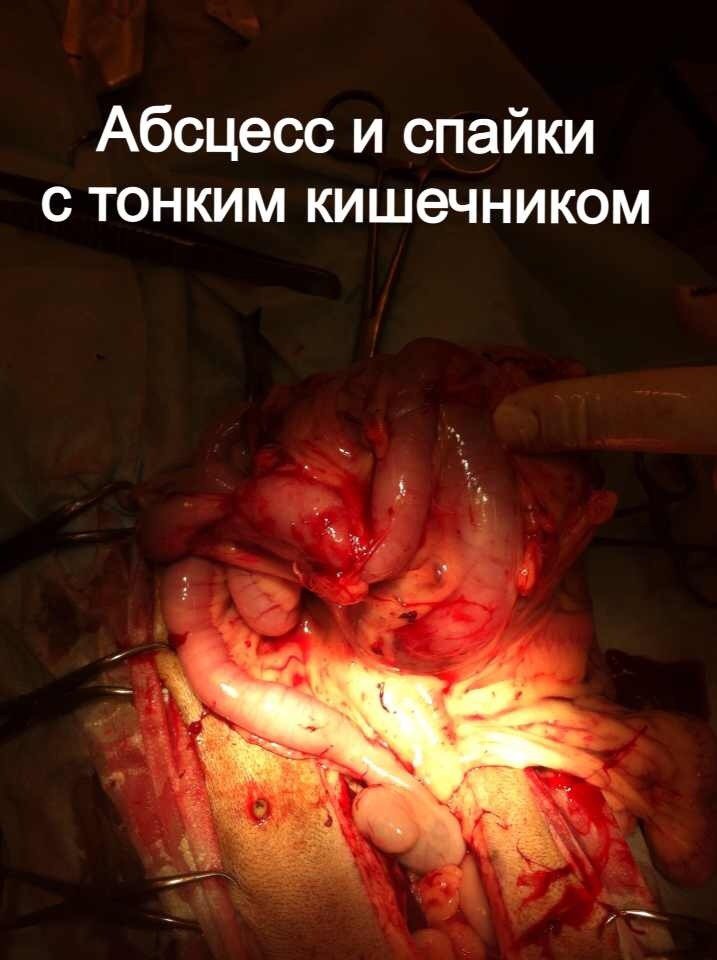
Стационарное лечение является единственным вариантом для животных с сепсисом. При подозрении на септический шок проводят реанимационные мероприятия. Необходимо обеспечить регидратацию (восстановление объема жидкости), обезболивание пациентов, оксигенотерапию, парентеральное и/или энтеральное питание, адекватное обезбливание. После стабилизации общего состояния животного требуется ликвидация первичного очага путем эвакуации гнойного содержимого или полным его иссечением (рис. 10).
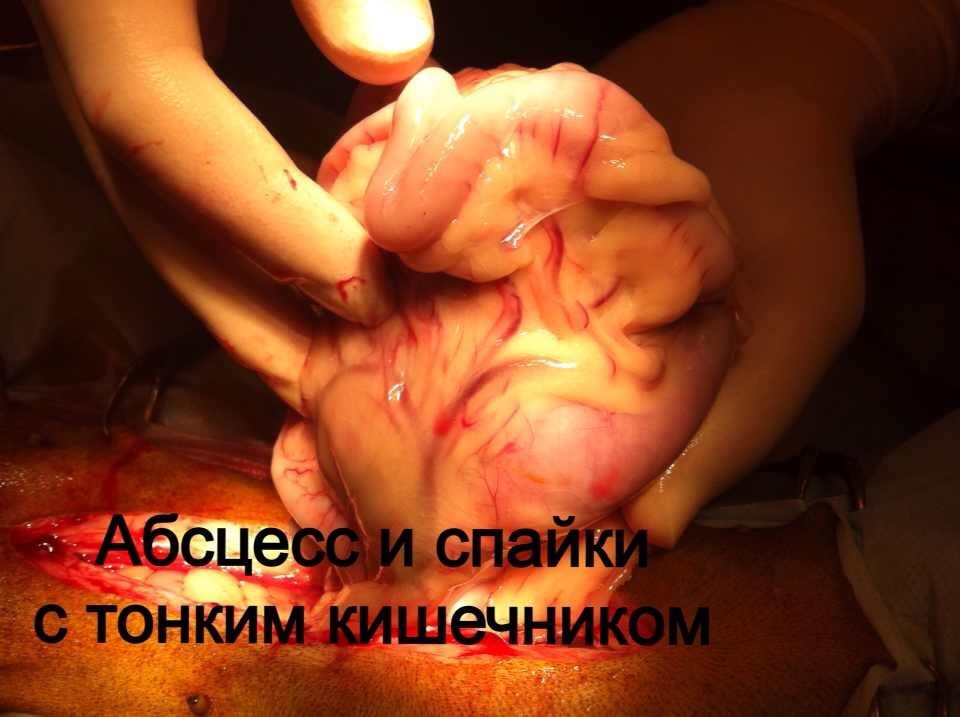

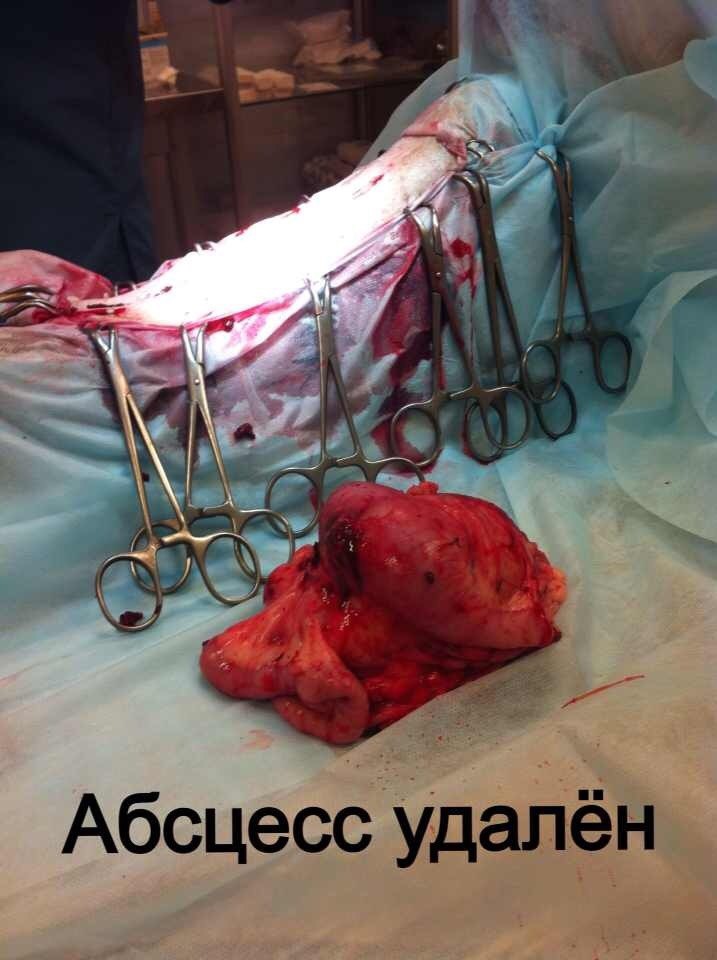

При подозрении на септическое состояние, нередко приходится сначала стабилизировать, по возможности, общее состояние животного. При этом практически всегда проводится коррекция системных нарушений.Лечение носит, в основном, этиологический характер. Желательно определить возбудитель и его чувствительность к антибиотикам. Антимикробные средства должны использоваться в максимальных дозах. Применение антибиотиков следует начинать как можно раньше. Желательно учитывать результаты бактериологических исследований, однако результаты бактериологии мы узнаем не ранее чем через 7 дней. При сепсисе это критическая задержка. Поэтому на практике мы часто вынуждены подбирать антибиотики эмпирически.
Для терапии септического шока необходимо использовать антибиотики, которые перекрывают максимальный спектр грамотрицательных микроорганизмов. Комбинация цефтазидима и имипинема эффективны по отношению к синегнойной палочке. Такие препараты как клиндамицин, метронидазол, тикарциллин или имипинем применяются как медикаменты выбора при возникновении резистентного возбудителя к другим антибиотикам. Если из крови высеяны стафилококки, нужно включать в схему лечения препараты пенициллина.
Лечение гипотонии на первом этапе заключается в адекватности внутрисосудистого объёма. Инфузионная терапия должна включать изотонические кристаллоиды и синтетические коллоиды. Если нет эффекта – то применяют инотропы (усил. сокр. сердца) и вазоконстрикторные (сосудосуживающие) препараты (мы используем допамин). Коррекцию рвоты производят при помощи препаратов:
- Метоклопрамид 1-2 мг/кг каждые 24 часа внутривенно
- Цизаприд 0,5-1 мг/кг перорально каждые 8 часов (но его сложно найти). Мы чаще всего используем препарат «серения» в дозе 0,1 мл/кг подкожно, каждые 24 часа
При тенденции к кровотечениям используется свежезамороженная плазма.Кортикостероиды (по некоторым данным) снижают реакцию макроорганизма на эндотоксины, способствуют ослаблению лихорадки, но их применение остается спорным.Собакам можно применять лидокаин внутривенно. НПВС не должны применяться пока не будет четкой уверенности в нормальной функции ЖКТ, почек, а проблема с гипотонией не будет окончательно решена.
Белов Михаил Викторович, кандидат ветеринарных наук, хирург-ортопед, травматолог Многопрофильной ветеринарной клиники «Перспектива-вет»
Сепсис отогенный. клиническая картина
Клиническая картина отогенного сепсиса отличается своей тяжестью. Это связано с непосредственной близостью очага первичного воспаления с головным мозгом.
Самый первый признак развития сепсиса – резкое повышение температуры тела до 40 Со. Такие колебания сильно изматывают пациента, сопровождаются проливным потом и выраженным ознобом.
Обильный пот приводит к быстрому обезвоживанию организма и значительному ухудшению состояния. При этом определяется учащенное сердцебиение, слабый пульс, падение артериального давления, сухость слизистых оболочек, белый налет на языке, землистый цвет кожных покровов.
При поражении оболочек головного мозга появляются выраженные головные боли, тошнота, рвота, возможно – менингеальные симптомы.
Локально, в области сосцевидного отростка черепа (за ухом) отмечается отечность, покраснение или сыпь на коже.
Лечение сепсиса новорожденных
В качестве лечения используют:
- антибиотики;
- симптоматическую (поддерживающую) терапию.
Сепсис опасен для жизни ребёнка, так как быстро разрушает его организм, поэтому лечение антибактериальными препаратами следует начинать как можно быстрее, с последующей корректировкой в соответствии с чувствительностью микроорганизмов к ним. Бывает так, что причина инфекции остаётся невыясненной, ребёнок внешне здоров, а анализы показывают отрицательные результаты бакпосевов. В таких случаях антибиотики вводят согласно установленным схемам в течение 48 часов, после чего лечение можно прекратить. Если масса тела ребёнка низкая, длительность лечения должна составлять 72 часа.
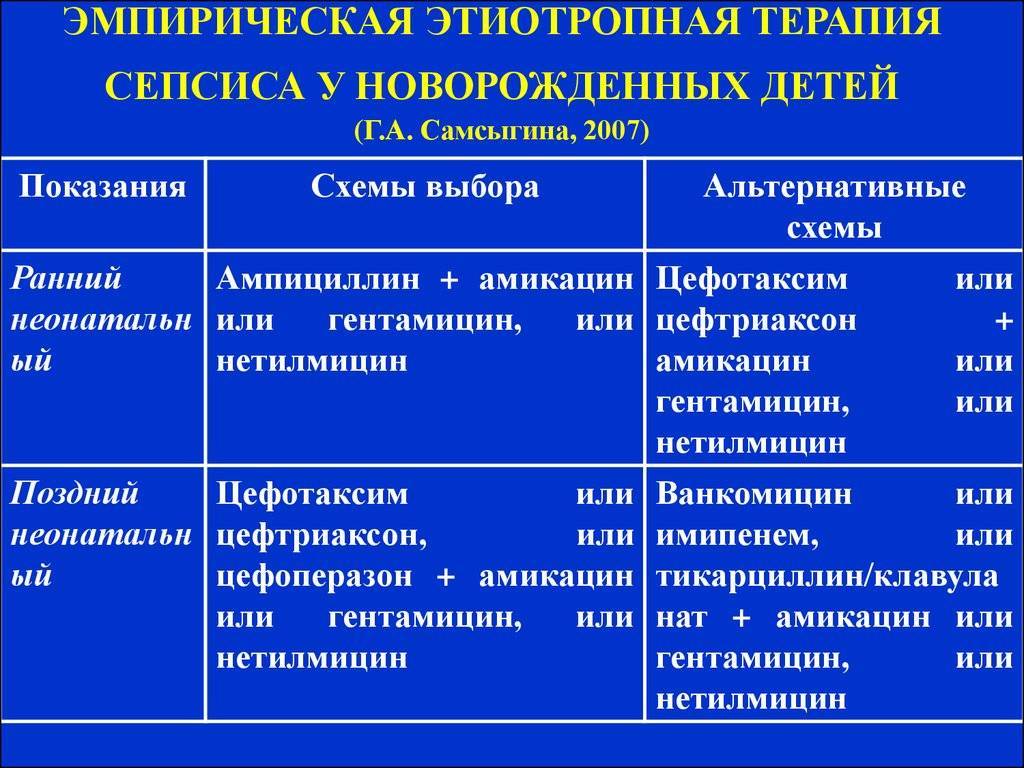
Обычно стартовую терапию лечения сепсиса начинают с аминогликозида и ампициллина, применяемых совместно. Иногда целесообразно добавление цефотаксима или его полная замена аминогликозидами в случае подозрения менингита, вызываемого грамотрицательными микроорганизмами. Замену антибиотиков, если она необходима, проводят после точного выявления возбудителя инфекции.
Здоровым детям из группы новорождённых, где находился больной ребёнок, тоже назначают антибиотики в виде комбинации гентамицина с ампициллином либо ампициллина с цефотаксимом. Если речь идёт о позднем варианте внутрибольничного сепсиса, в рамках стартовой терапии детям назначают ванкомицин.
Если ребёнок раньше уже прошёл курс лечения аминогликозидами от 7 дней до 2-х недель и нуждается в повторной терапии, нужно рассматривать другие антибактериальные препараты, относящиеся к аминогликозидам или цефалоспоринам третьего поколения.
При применении постоянных венозных катетеров есть риск инфицирования коагулазонегативным стафилококком. В данной ситуации стартовую терапию сепсиса следует начинать с ванкомицина, но если обнаружена чувствительность микроорганизма к нафциллину, препарат заменяют нафциллином либо цефазолином. Безусловно, катетер необходимо удалить. Также следует учитывать то, что при взятии анализа на бакпосев грибковые структуры проявляют себя в течение двух-трёх дней. Нужно быстро начать эмпирическое лечение амфотерицином В ещё до того как будет получен результат анализа, так как именно это может спасти жизнь новорождённого.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 15 | 15 |
Что нужно пройти при подозрении на заболевание
1. Биохимический анализ крови
Биохимический анализ крови
При сепсисе новорожденных может наблюдаться повышение уровня С-реактивного белка.
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Заторможенность | 60% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 60% |
| Бледность кожи | 50% |
| Затянувшаяся желтуха | 50% |
| Постоянная или периодическая одышка без связи с положением тела, нагрузками | 30% |
| Приступы остановки дыхания | 30% |
| Рвота разного характера, в том числе неукротимая | 20% |
| Срыгивание | 20% |
| Частый жидкий стул (понос, диарея) | 20% |
| Отечность всего тела (отек тела) | 15% |
Причины сепсиса новорожденных
В зависимости от характера и начала течения различают следующие виды сепсиса новорождённых:
- ранний (развивается спустя три дня после рождения);
- поздний (появляется позже трёх дней после рождения ребёнка).
Причиной сепсиса, имеющего раннее начало, являются патогенные микроорганизмы, которые могут попасть в организм ребёнка в родах. У большинства младенцев симптоматика развивается спустя шесть часов после того, как они рождаются, а большинство инфекций вызваны В-стрептококками и кишечной палочкой. Именно их выявляют при проведении культурального исследования мазков, взятых у 35% женщин.
Кроме В-стрептококка и кишечной палочки, сепсис новорождённых также могут вызывать:
- клебсиеллы;
- энтерококки;
- листерии;
- D-стрептококки и т.д.
Если сепсис имеет позднее начало, это означает, что попадание возбудителя в организм ребёнка происходит из внешней среды — в частности, по причине внутрибольничной инфекции. От 30 до 60% клинических случаев сепсиса обусловлены стафилококками, которые проникают через внутрисосудистые устройства. Чаще всего речь идёт о центральном сосудистом катетере. Кишечная палочка также может стать причиной позднего сепсиса, особенно если ребёнок рождается с критически низкими показателями массы тела.
Отдельно следует выделить грибковые инфекции, которые являются одной из возможных причин развития позднего сепсиса. Сепсис новорождённых грибковой этиологии возникает у 12-18% детей, имеющих низкую массу тела.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
2.Причины и факторы риска
Бактериальные инфекции являются самой частой причиной сепсиса. Но сепсис может развиться и из-за других инфекций. Инфекция может начаться в любом месте – там, где бактерии или другие инфекционные агенты могут попасть в организм. Заражение крови может стать как результатом безобидной, на первый взгляд, царапины, так и следствием серьезной медицинской проблемы – аппендицита, пневмонии, менингита или инфекции мочевыводящих путей. Сепсис может появиться при инфекциях костей – остеомиелите.
Теоретически сепсис может развитья у любого человека. Но часть людей подвергается повышенному риску развития сепсиса. Среди них:
- Люди, чья иммунная система плохо функционирует из-за таких заболеваний, как ВИЧ/СПИД или рак. В эту же группу входят пациенты, для лечения которых используются наркотические препараты, подавляющие иммунную систему (например, для предотвращения отторжения пересаженных органов).
- Младенцы.
- Пожилые люди, особенно если у них есть проблемы со здоровьем.
- Госпитализированные в стационар пациенты, в том числе, которым делались инвазивные медицинские процедуры. По статистике, распространенными зонами первичной инфекции при сепсисе являются хирургические разрезы, мочевые катетеры и пролежни.
- Пациенты с сахарным диабетом.