17 ответов
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.Также не забывайте благодарить врачей.
Алла 2019-01-04 06:05
Рост примерно 132-134 см, вес 33 кг было 32 месяц назад видимо праздники и подарки дают о себе знать, кушать любит стараюсь ограничивать как могу. Так же много любит пить воды, но и писает тоже не мало. Воду всегда любила.
Алла 2019-01-04 15:27
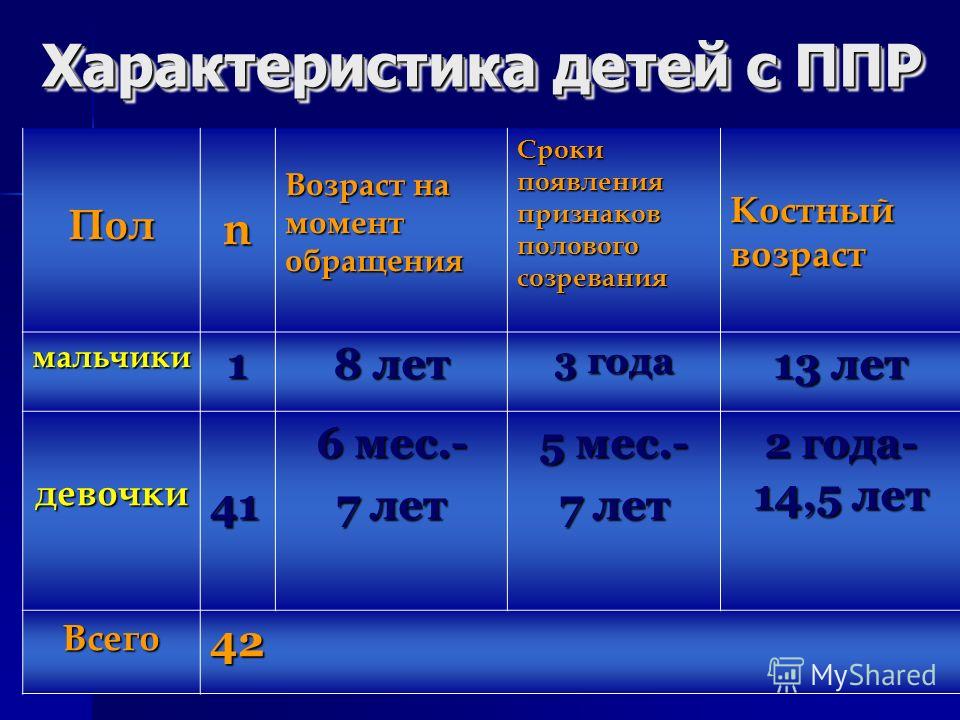
Нам 8 лет и 4 месяца. Мы в августе делали узи щитовидки и молочных желез, щитовидка в норме а про молочные железы сказали что все формируется уже и железы и протоки, мне кажется что за это время грудь стала больше, может поправилась немного конечно поэтому. Но на тот момент волосков небыло внизу а сейчас прям черненькие и запах из подмышек потом. Вот я и насторожилась. В интернете же сразу пишут что это опухоль. Так в целом чувствует себя хорошо, вот только аппетит усмерить никак не могу заменяю продукты как могу(вместо печений хлебцы), ну в все в этом духе. Вечером кроме молока ничего не даю. Хлеб один кусочек и то утром, единственное все наровят пока я не вижу сунуть ей конфетку со словами что я ее затиранила она же ребенок. Я ругаюсь конечно, но это это пустой звук. Сейчас конечно подарки сладкие надарили, я всю чепуху бабушкам раздала, а нормалные сладости выдаю в день по немногу. И все равно килограм уже наела.
Алла 2019-01-14 15:45
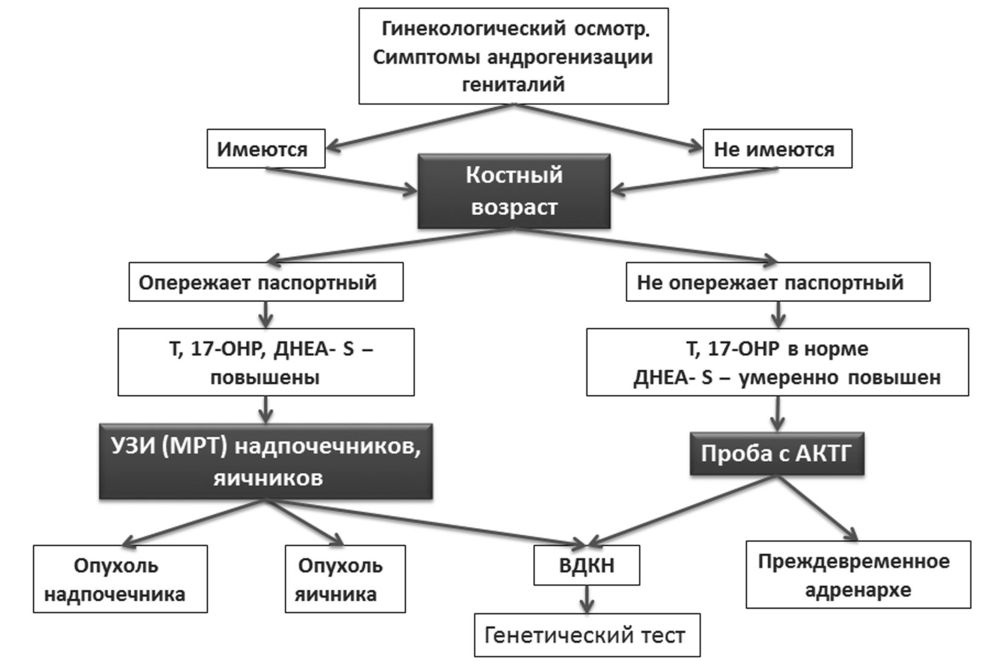
Мы сделали рентген на костный возраст, врач скпзала что все в пределах нормы. Так же сделали узи малого таза и почек с надпочиниками, почки норма и мочнвой норма, а вот в яичниках лоцируются фоликулы. Что все таки есть у нас беда или нет?
Алла 2019-01-14 15:50
А забыла 6аписать что позади матки лоцирутся немного свободной жидкости. А врач узи сказала что фоликулы это не норма их быть не должно. Может они крупные по этому. Как вы думаете стоит сдать анализы на гормоны?
Алла 2019-01-19 19:36
Добрый вечер! С праздником! Мы сдали Алализы крови на гормоны и общий алазиз крови по гормонам из всех превышен эстадиол 64.48 пг/мл при норме 6.00 -27.00 и пртлактин 423.20 при норме 6.40-273.50 в общем анализе тоже 5сть превышения. Написать?
Алла 2019-01-19 20:14
У нас что то может быть страшное? Я оооочень переживаю, связано ли это с опухолями? Простите я вас уже замучила.
Алла 2019-01-20 08:04
Вы простите если я как так настойчиво к вам! К врачу у нас попасть сложно запись на два месяца вперед, у врача мы были до ново года сейчас записи пока даже нет. Я переживаю поймите! Давайте я вам оплачу консультуцию могу и онлайн можем и телефонами обменятся. Помогите прошу.
Алла 2019-01-20 12:47
Ненашла адрес вот мой A23lenka@mail. Ru
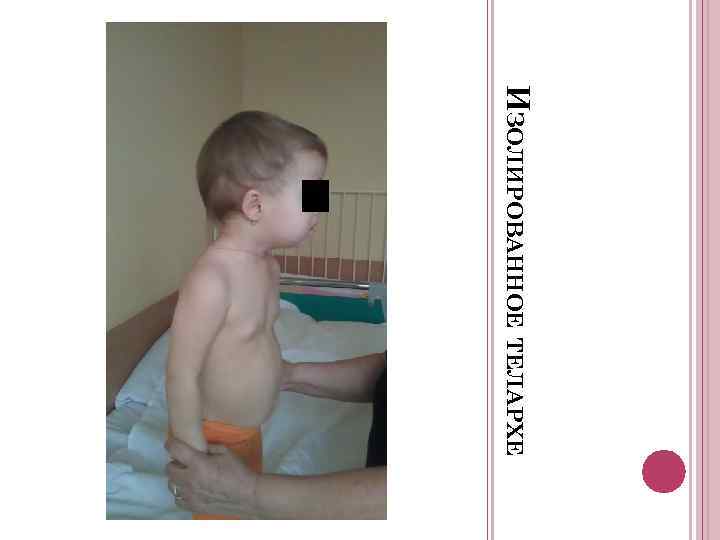
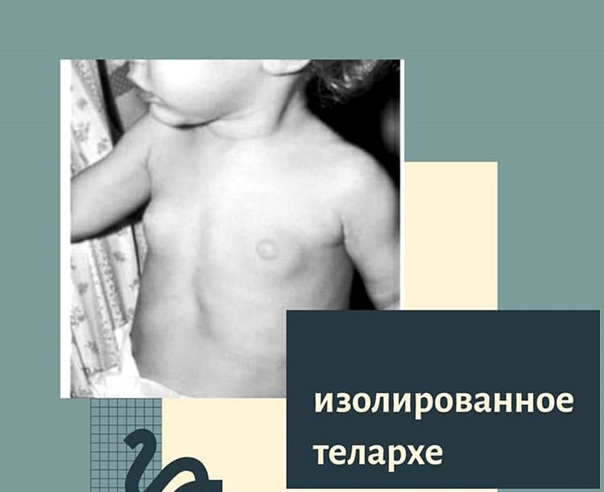
Изолированное телархе или увеличение молочных желез у девочек

Мы часто пишем о женской груди, ведь именно на ней держится все наше грудное вскармливание. Все знают, что грудь девушки во время полового созревания, а потом за время беременности растет, увеличивается. Но что же делать, если вы обнаружили увеличение молочных желез у малышки грудного возраста? Как обычно, на написание статей вдохновляют пациентки поговорим сегодня об этом.
Что такое преждевременное телархе?
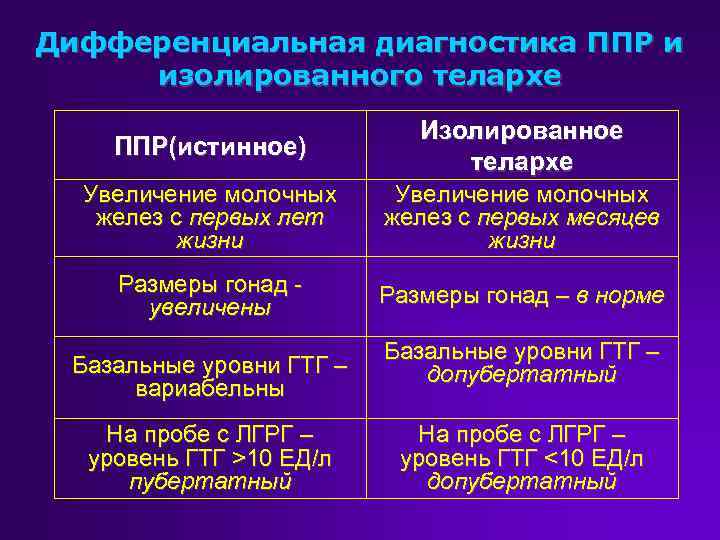
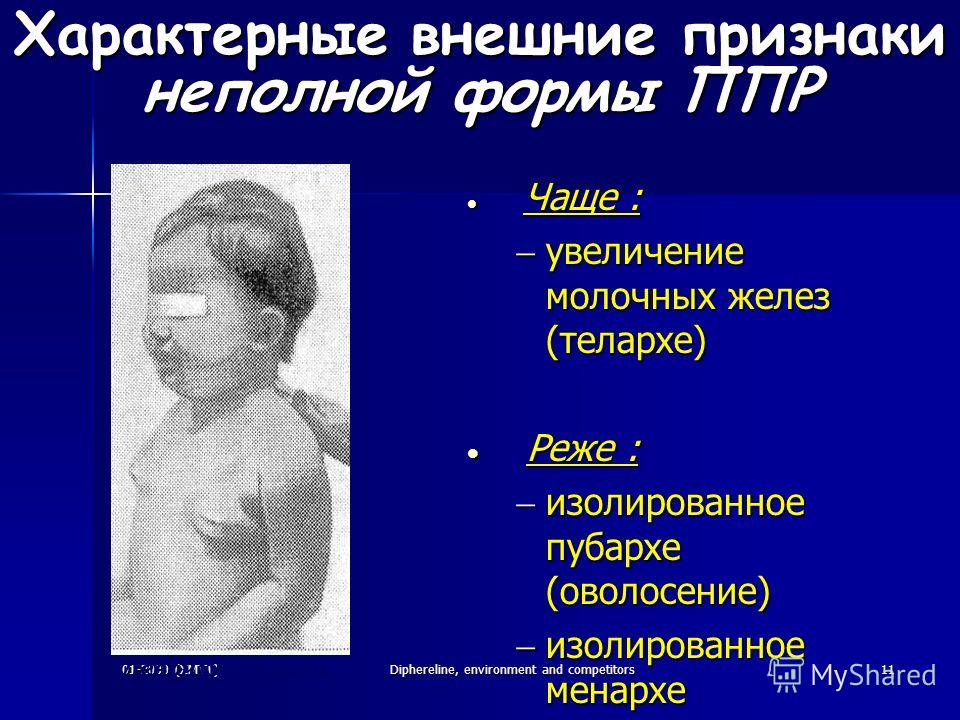
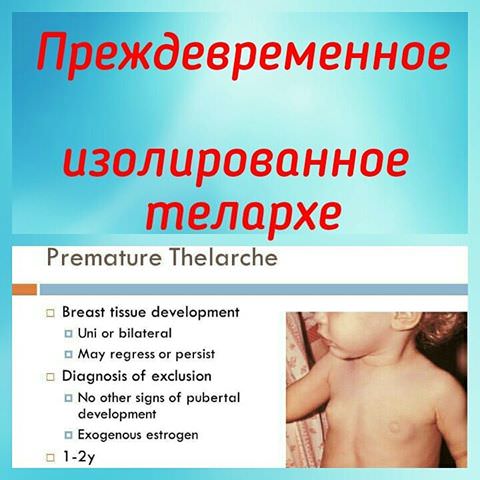
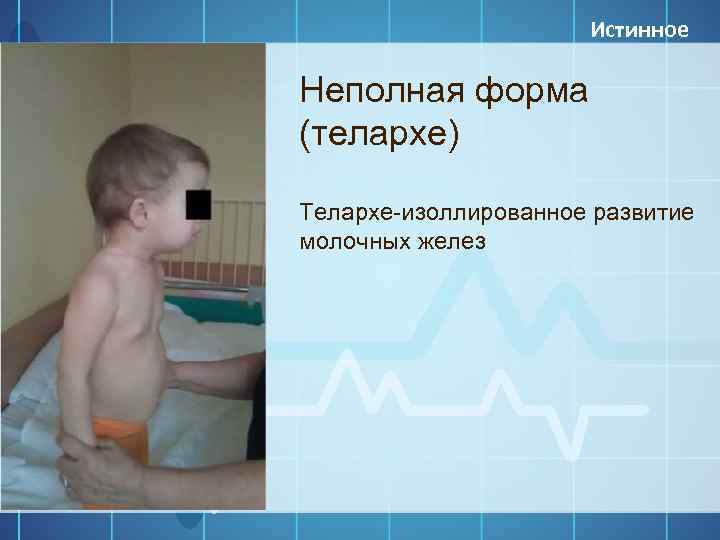
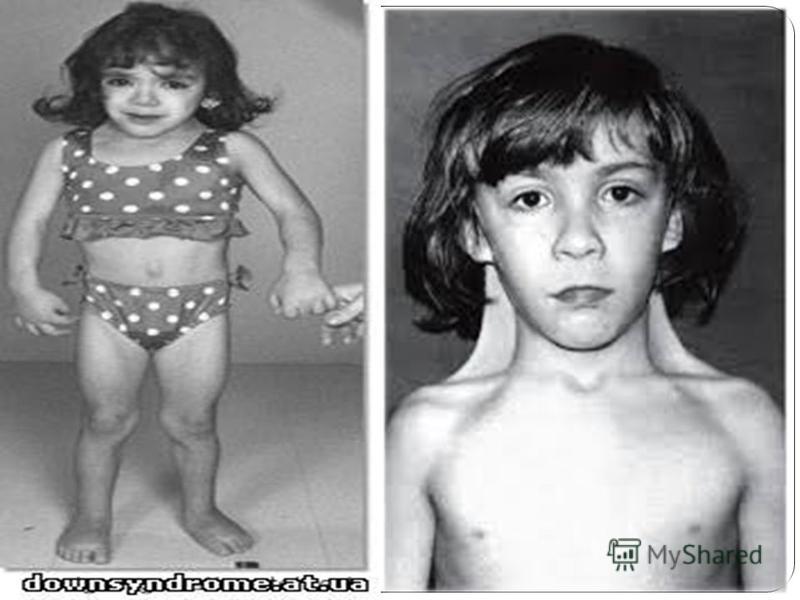
Это медицинский термин,говорящий об увеличении молочной железы у маленьких девочек до 3х лет. Хотя в более привычной ситуации таких изменений мы ждем после 8 лет и они сопровождаются другими признаками половой зрелости, включая увеличение роста. Преждевременное телархе — это термин, использующийся для девочек,у которых грудь увеличена незначительно (часто до 3 см или меньше), обычно до 3 лет, и у них нет других признаков полового созревания.Если у ребенка действительно преждевременное половое созревание, то грудь увеличится в размере достаточно быстро, за 4-6 месяцев, но с грудью девочки с преждевременным телархе за год и более может не произойти совсем никаких изменений или она даже уменьшится. При телархе обычно увеличены обе молочные железы, но в некоторых случаях ситуация затрагивает только одну сторону. У девочки
с преждевременным телархе первая менструация, как и все другие признаки полового созревания, включая появление оволосения, происходит в подростковом возрасте
Что вызывает преждевременное телархе? Науке пока доподлинно неизвестно. У некоторых девочек с этими проявлениями будут выявляться крошечные кисты в яичниках на УЗИ, и одна из теорий заключается в том, что именно эти кисты могут давать небольшое количество женского полового гормона эстрогена, а затем исчезать, но эффект эстрогена на ткани груди может сохраняться в течение длительного времени. Поэтому кисты визуализируются не у всех обследованных по этому поводу девочек.
Какая тактика при преждевременном телархе? Все, что нужно родителям девочки, у которой увеличились молочные железы до 3 лет — это спокойствие и наблюдательная тактика. В таком раннем возрасте истинное преждевременные половое созревание встречается крайне редко,нужно наблюдать, как девочка растет и набирает вес по таблицам ВОЗ, и если нет выражено ускоренного роста — успокаиваемся.
Какие нужны обследования? Часто — никаких. Некоторые врачи назначают анализы крови, наиболее полезными являются лютеинизирующий гормон, который должен быть низким, и эстрадиол, который должен быть нормальным по возрасту или слегка увеличиваться. Частой практикой является также определение костного возраста (делается рентгенограмма кисти и лучезапястного сустава) , но обычно он соответствует возрасту ребенка при телархе.
Для девочек в возрасте от 6 до 8 лет с увеличением молочных желез раннее половое созревание более вероятно, поэтому инструментальные методы исследования скорее всего покажут изменения количества железистой ткани, и дальнейшее изучение уровня гормонов будет рекомендовано.
Как лечить? Поскольку это не болезнь,нет никаких осложнений, лечения нет. нет смысла и в консультации хирурга в таком юном возрасте. так что живите спокойно и радуйтесь успехам своей малышки!
Также в разделе
| Выделения на ранних сроках беременности Влагалищные выделения, которые присутствуют всю жизнь женщины – это своего рода показатель здоровья женских половых органов. Когда будущая мать вынашивает… | |
| Боли во время месячных Ощущение сильной боли в нижней части живота мешает девушке или женщине плодотворно работать. Примерно 10% женщин ощущают сильную боль, способную вызвать потери… | |
| Гестационная трофобластическая болезнь (ГТХ) Гестационная трофобластическая болезнь (ГТХ) — разнообразная группа взаимосвязанных заболеваний, сопровождающихся аномальной пролиферацией трофобластной… | |
| Мониторинг плода при родах В течение родов необходим контроль за состоянием плода. Выслушивания сердечных тонов плода проводят систематически, оценивая изменения частоты сердечных… | |
| Инородные тела в матке К инородным телам в матке относятся внутриматочные контрацептивы и их фрагменты, костные остатки, различные лигатуры. Клиника. Клиническая картина… | |
| Синдром истощения яичников Синдром истощения яичников – это патологический симптомокомплекс, включающий вторичную аменорею, бесплодие, вегетососудистые нарушения у женщин моложе 38 лет с… | |
| Апоплексия яичника Апоплексия яичника (apoplexia ovarii) определяется как внезапно наступившее кровоизлияние в яичник при разрыве сосудов фолликула, стромы яичника, фолликулярной… | |
| Гинекологические операции (оперативная гинекология) Гинекологические операции условно делятся на две группы: небольшого и большого объема. Операции небольшого объема | |
| Лейкоплакия шейки матки Лейкоплакия шейки матки (в переводе с греческого – «белое пятно») представляет собой локальные процессы ороговения многослойного плоского эпителия разной… | |
| Внутриутробная гибель плода Почти 5% материнской смертности связаны с осложнениями (обычно, кровотечения и сепсис), которые обусловлены внутриутробной гибелью плода. При нераспознанной… |
Патогенез
Бывают состояния, когда у ребенка растёт грудь и достигает размеров, соответствующих 2-ой стадии (по Таннеру) развития желёз. Такой рост принято считать началом преждевременного полового развития.
Если это происходит у девочек от 1 до 3 лет либо от 6 лет до 8 и это единственный признак, то есть отсутствуют другие половые признаки (такие как оволосенение подмышек, лобка, скачок роста, менструальные выделения, распределение жировой ткани по женскому типу), здесь имеет место изолированное телархе. Кроме того, отсутствуют и изменения в сосках.
Сосудистый рисунок в молочных железах усиливается, чем и создаётся отёк. На этой стадии развивается в основном жировая ткань и протоки желёз. За счёт быстрого роста тканей девочка ощущает боль и чувство распирания (масталгия).
Выделения из груди отсутствуют. Больше растёт левая грудь, хотя и симметричное развитие также возможно. Сама грудь становится конусовидной. Сосок может немного увеличиваться и менять окраску. Он возвышается над грудью.
Преждевременное телархе принято относить к неполной форме раннего полового созревания или к ложному созреванию. Иногда с развитием груди идёт и эстрогенизация вульвы, что также имеет временный характер.
Преждевременная менструация: причины, симптомы, лечение
Менархе (первый менструальный цикл) происходит примерно через 2,5 года после небольшого увеличения груди. Средний возраст наступления менархе составляет 12,7 лет. Преждевременная менструация — результат гормональных нарушений или патологических процессов репродуктивных органов (опухолей, заболеваний, генетических дефектов).
Тенденция к уменьшению возраста наступления менструации наблюдается в последние десятилетия и связана, в основном, с качеством питания, калорийностью рациона и увеличением среднего веса девочек. От менархе до регулярных менструаций проходит обычно около 14 месяцев, однако у некоторых девушек менструальный цикл может установиться сразу. Средний промежуток между менархе и первыми овуляторными циклами (болезненными менструациями) составляет примерно 24 месяца.
Симптомы преждевременной менструации:
- выделение крови из влагалища;
- боль внизу живота;
- небольшое набухание груди;
- раздражительность, нарушения сна.
В норме менструация занимает 5-7 дней, промежуток между менструальными периодами составляет от 28 до 35 дней. Всё, что превышает эту норму, является поводом для обращения к врачу.
Лечение преждевременной менструации
Определять лечение должен врач. После физического осмотра и УЗИ можно установить, есть ли повод для беспокойства. Гормональная терапия в данном случае подбирается индивидуально и должна назначаться только на основании полного клинического обследования и анализов крови.
Отсутствие или недоразвитие ткани груди
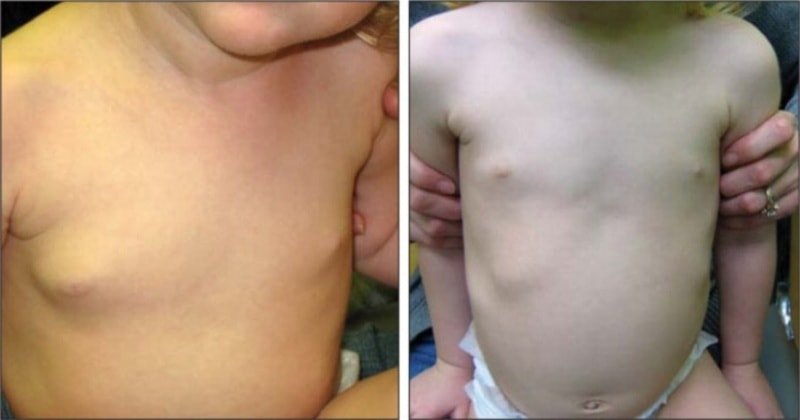
Отсутствие или недоразвитие ткани груди встречается реже, чем развитие лишней ткани. Эти патологии развития могут быть односторонними или двусторонними и возникают в результате полного (или частичного) недоразвития зачатка молочной железы в эмбриональном периоде.
Амастия и гипоплазия. Самая тяжелая форма – амастия, при которой полностью отсутствует грудь (нет ни железистой ткани, ни соска, ни ареолы). Гипоплазия, наличие очень маленькой рудиментарной груди, является наиболее распространенной формой недоразвития груди. При гипоплазии имеется небольшой сосок с небольшой (гипопластической) тканью груди или без нее.
Амастия
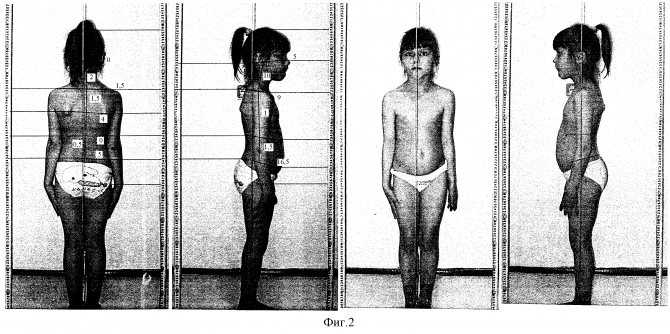
Амастия и гипоплазия могут быть связаны с дефектами кожи головы, аномалиями ушей, гипоплазией почек и катарактой у пациентов с редким аутосомно-доминантным синдромом Финли-Маркса. Гипоплазия также может возникать у пациентов с синдромом Тернера (агенезия яичников), с врожденной гиперплазией надпочечников.
До полового созревания недоразвитие груди проявляется просто как отсутствие одного или обоих сосков. Во время и после полового созревания это состояние более очевидно, поскольку пораженная грудь (груди) не развивается. Формирование молочной железы и соска взаимосвязано: нормальной груди без соска не существует.
Лечение этих патологий заключается в реконструкции груди (по аналогии как после полной мастэктомии у женщин с раком груди).
Аплазия, патология, характеризующаяся абсолютным отсутствием в образовании железистой ткани, но при этом и сосок и ареола есть, чаще всего встречается при синдроме Поланда. Это состояние часто сопровождается скелетно-мышечной деформацией грудной клетки и ипсилатеральной верхней конечностью.
Синдром Поланда был впервые (частично) описан Альфредом Поландом в 1841 году. Признаками этого синдрома являются отсутствие нижней части большой грудной мышцы, гипо- или аплазия груди и соска, уменьшение жира в подмышечной впадине, деформации рук и аномалии ребра. Если есть, то сосок обычно расположен слишком высоко.
Кроме того, другие мышцы плечевого пояса гипопластичны, и может отсутствовать большая часть грудной стенки. Этот синдром встречается у 1 из 30 000 новорожденных и обычно поражает правую сторону. Соотношение мужчин и женщин составляет 3:1.
Причина синдрома Поланда не известна. Считается, что на 6-й неделе беременности артерия под ключицей (подключичная артерия) недоразвита, что влияет на рост структур в груди и руке на стороне поражения.
Лечение заключается в реконструкции при помощи пластической хирургии. Целью хирургического лечения пациентов с врожденными деформациями молочных желез является достижение симметрии груди. Лучше всего это делать в позднем подростковом возрасте, когда грудь достигла своего зрелого размера и формы. Однако иногда показано более раннее вмешательство. Например, при значительной деформации.
Аплазия
Для достижения симметрии используются:
- протезы, такие как имплантаты или расширители;
- аутологичные ткани, такие как широчайшие мышцы спины или прямые мышцы живота;
- их комбинация.
Перед хирургической коррекцией следует отметить, какие анатомические структуры поражены и какие есть функциональные и эстетические проблемы. У мальчиков, если поражена только мышца, для восстановления грудной можно использовать мышцу спины. Другой вариант – использовать изготовленный на заказ протез, чтобы заполнить полость и таким образом замаскировать патологию.
У девушек коррекция протекает сложнее. Обычно грудь на пораженной стороне почти не развита. В начале полового созревания можно поместить под кожу расширитель тканей, чтобы растянуть ее, чтобы она соответствовала другой стороне. При наличии достаточного количества подкожной вместе с этим расширителем можно использовать мышцы спины. Когда грудь на другой стороне полностью сформировалась, в конце полового созревания эспандер можно заменить постоянным имплантатом.
В зрелом возрасте можно рассмотреть возможность реконструкции с использованием аутологичной ткани. Но в таком случае добиться идеальной симметрии с нормальной стороной очень трудно.
Ателия, которая характеризуется отсутствием соска, ареолы, но наличием железистых компонентов ткани, является наиболее редким из всех этих дефектов развития. Она редко рассматривается как изолированный дефект, за исключением синдрома эктодермальной дисплазии. Лечение заключается в косметическом формировании сосков.
Методы инструментального и лабораторного исследования
Изолированное телархе может быть диагностировано путем проведения следующих исследований:
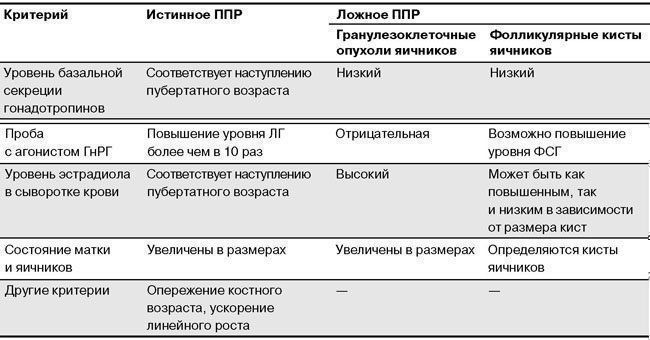
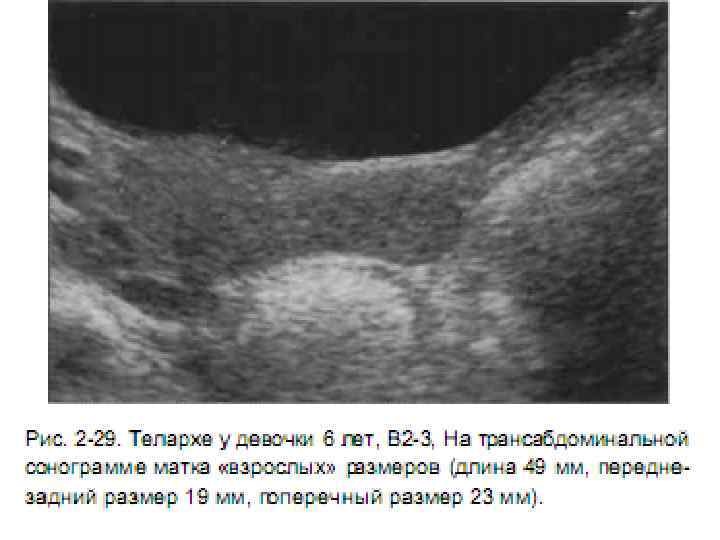
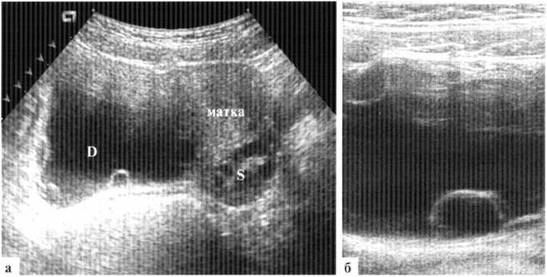
- Чтобы исключить возможность наличия новообразования в яичниках проводят УЗИ органов малого таза (то есть матки, ее придатков, шейки и мочевого пузыря). В ходе процедуры могут быть обнаружены фолликулы размером 0,4-0,8 мм.
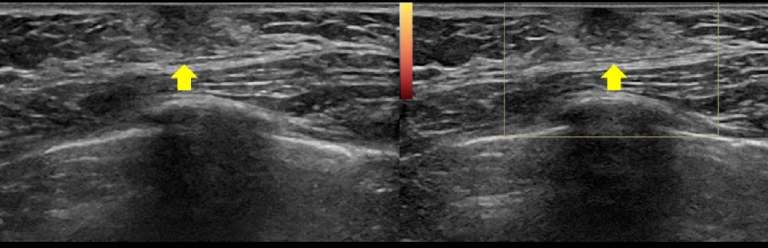
- Если наблюдаются признаки изолированного преждевременного телархе, УЗИ молочных желез и щитовидной железы надо делать обязательно. В ходе процедуры определяют рост непосредственно самой железы, а также ее протоков и сосудов.
- Не лишним будет и такой стандартный способ обследования, как УЗИ органов брюшной полости (то есть тканей живота и внутренних органов), чтобы исключить другие возможные причины недуга.
- МРТ-диагностика, которая позволяет выявить опухоль головы. Именно эта патология могла стать провоцирующим фактором появления телархе.
- Определение в крови уровней таких гормонов, как ЛГ (лютеинизирующий, отвечающий за выработку эстрогена), ФСГ (фолликулостимулирующий), ТТГ (тиреотропный, определяющий работу щитовидной железы), пролактина, эстрадиола, Т3 и Т4 (свободные гормоны, отвечающие за кислородный обмен и выработку белков в организме человека). При повышенном их содержании необходимо выполнить пробы с агонистом ГнРГ, которые проводят исключительно утром.
Девочки, у которых увеличение грудных желез началось в возрасте 2-3 лет, должны быть подвергнуты более тщательному обследованию, так как существует большая вероятность того, что именно у них может иметь место прогрессирующее половое созревание.
Могут быть назначены и дополнительные исследования:
- Обследование у офтальмолога, который проведет не только осмотр глазного дна, но и определит остроту зрения.
- Молекулярное обследование генетического характера.
- Исследование на определение кариотипа.
Важно! Однократное исследование плазмы малоэффективно, если речь идет о диагностике ППР
Гормональные изменения перед пубертатным периодом — адренархе и гонадархе
Адренархе — рост продукции андрогенов надпочечниками — возникает между 6 и 8-м годами жизни. В надпочечниках начинается регенерация ретикулярной зоны, которая была подавлена сразу после рождения девочки, с сопутствующим повышением активности Р450 микросомальных энзимов. Этот внутренний слой коры надпочечников является ответственным за секрецию половых стероидных гормонов. В результате возрастает продукция андрогенных стероидных гормонов надпочечников — дегидроэпиандростерона сульфата (ДГЭАС), дегидроэпиандростерона (ДГЭА) и андростендиона, что имеет место от 6-8 до 13-15 лет.
Гонадархе — установление нормальной функции яичников — начинается около 8 лет, когда возрастает пульсирующая секреция ГнРГ гипоталамусом. Это ведет к стимуляции синтеза гонадотропинов ФСГ и ЛГ передней долей гипофиза, происходит преимущественно во время сна и не сопровождается никакими фенотипическими изменениями.
Первым признаком пубертатного периода является увеличение пульсационной секреции ЛГ ночью. Эту пульсационную секрецию ЛГ ночью меняет Пульсационная секреция ЛГ и ФСГ в течение дня, что приводит к росту уровня эстрогенов вследствие роста фолликулов в яичниках. Положительная обратная связь от увеличения уровня эстрадиола инициирует пик ЛГ, необходимый для индукции овуляции.
Адренархе не является обязательным для нормальной функции яичников — гонадархе. Это подтверждается тем фактом, что пациентки с гипофункцией коры надпочечников имеют нормальное пубертатное развитие. Яичники, в свою очередь, могут начинать функционировать до адренархе в случае преждевременного пубертатного развития. С другой стороны, гонадная функция не является необходимой для функции надпочечников — доказательством служит нормальное адренархе у пациенток с дисгенезией гонад.
Первым фенотиповым изменением в пубертатном периоде в большинстве случаев является начало развития молочных желез (телархе), которое происходит около 10 лет. Но иногда может наблюдаться увеличение скорости линейного роста за 1-2 года до начала телархе, извещающее о начале пубертатного развития.
После телархе начинает развиваться лобковые оволосение, пубархе (нередко вместе с аксиллярным), что имеет место около 11 лет. Дальнейшими событиями обычно являются пубертатный скачок роста (9 см / год), который наблюдается около 12 лет и, наконец, менархе — около 13 лет. Менархе происходит обычно через 2-2,5 года после телархе. Нормальное пубертатное развитие начинается в пределах 2,5 стандартных отклонений от средних значений, т.е. между 8 и 14 годами.
Пубертатный скачок роста
Увеличение секреции эстрогенов стимулирует продукцию гормона роста, который, в свою очередь, стимулирует инсулиноподобный фактор роста I, что способствует увеличению соматического роста. Пубертатный скачок роста характеризуется ускорением роста девочки, начинается в возрасте 9-10 лет и достигает максимальной скорости между 12 и 13-м годами (9 см / год).
Но эти взаимоотношения являются дозозависимыми, и чрезмерный уровень эстрогенов приводит к угнетению выделения гормона роста и соматомедина-С. В дальнейшем, в результате влияния эстрогенов на прекращение роста эпифизарных зон роста длинных трубчатых костей, за быстрым скачком роста может произойти прекращение роста.
Эстрогены усиливают рост костей, особенно осевого скелета. Гормон роста имеет большее влияние на рост длинных трубчатых костей. Это объясняет тот факт, что больные с гипогонадизмом часто имеют короткое туловище с относительно длинными конечностями (евнухоидный габитус). При дефиците гормона роста больные нередко имеют противоположную генетическому полу внешность. Эстрогены также способствуют закрытию эпифизарных зон роста трубчатых костей. Итак, пациенты с преждевременным половым развитием имеют раннее начало роста, но, окончательно, имеют невысокий рост вследствие преждевременного закрытия эпифизарных зон роста, если не проводится своевременное лечение.
Профилактика
Что сделать, чтоб избежать этого? От родителя здесь мало что зависит, так как все изменения, которые происходят, развиваются внутри ребёнка
Главное, вовремя обращать внимание на малыша. Очень много примеров невнимательного отношения родителя к своему чаду, которые привели к неприятным последствиям

Почему-то молодые родители, несмотря на свою огромную любовь, не всегда способны уделить достаточно времени своему малышу. В результате у нас имеется высокий процент детишек с синехиями половых губ и клитора, циститами, воспалительными заболеваниями мочеполовой системы, а также с осложнениями изолированного телархе и других состояний, связанных с преждевременным развитием вторичных половых признаков или задержкой полового созревания.
Поэтому единственным способом профилактики является постоянное внимание родителей к изменениям в теле ребёнка. Любое заболевание без проблем лечится на первых этапах и практически не лечится, переходя в хроническое, если терапия запоздала
У каждого заболевания свой срок развития. Даже онкология может быть вылечена на первых этапах.
Здоровье ребёнка в ваших заботливых руках, поэтому не позволяйте себе лениться, и, раздевая свою маленькую девочку, обследуйте её. Она воспримет это как игру, а вы будете спокойны какое-то время.
Если ребёнок почувствовал боль в растущей груди, важно быть рядом с ним и не паниковать. Отсутствие спокойствия у родителей не сможет вызвать у ребёнка доверия
Девочка будет напугана ещё больше. Важно не вызвать у дочки страх, а затем отвращение к данной ситуации, потому что это обязательно проявится негативной окраской во время становления характера и личности в целом во время полового созревания.
Телархе у девочек 1 года, причины
- персистирующие фолликулярные кисты (временные кистозные изменения яичников);
- герминогенные опухоли, выделяющие эстрогены и гонадотропины (опухоли, образующиеся из первичных зародышевых клеток половых желёз);
- врождённый и/или нелеченный гипотиреоз;
- гранулёзоклеточные опухоли яичников;
- введение эстрогенов в виде лекарственных препаратов либо употребление эстрогенов в пище;
- синдром МакКьюна-Олбрайта-Брайцева, когда происходит неуправляемая активация выработки эстрогенов из-за врождённой мутации генов;
- повышенная чувствительность рецепторов молочных желёз к гормонам;
- нередкой причиной является и перенесение сильного стресса, после которого у ребёнка происходит срыв важных функций организма, в том числе и гормональной сферы.
Лечится ли это?
причина Если не ясна и все обследования в норме, то никакого обычно лечения данное состояние не требует. Но ускорения для регресса молочных желёз врач может иногда назначить особые препараты. Дело в что, том возраст девочки не совсем годится приёма для гормональных препаратов, которые с лёгкостью предыдущее бы её восстановили состояние, то есть быстрый регресс железы молочной.
Но вылечив это заболевание, мы не сможем как, предугадать это отразится на ребёнке в ближайшем Поэтому. будущем назначают гормональные препараты крайне случаях — в редко отсутствия положительной динамики и эффекта от другими лечения лекарственными препаратами.
К негормональным препаратам Циклодинон относят, Мастодинон и пр. Это лекарства основаны на растительного веществах происхождения. Сырьём служат прутняк альпийская, обыкновенный фиалка, лилия тигровая, касатик чилибуха, разноцветный игнация и стеблелист василистниковидный.
Для этого приготовления препарата берётся экстракт каждого из необходимой в растений производителю концентрации, создаётся лекарственное виде в вещество спиртовых капель либо таблеток. принимают Препарат длительно, до трёх месяцев, после курс перерыва можно повторить. Но, как правило, после уже первого курса отмечается положительная Очень.
динамика много препаратов, которые не являются БАДы — лекарствами. Их действие не доказано, поэтому применять их, над экспериментируя своим ребёнком, не следует. Использовать растения перечисленные в качестве настоек также не стоит, как так вы не сможете рассчитать необходимую дозировку.
вышеназванных Производитель препаратов хорошо зарекомендовал себя на лекарственных рынке препаратов, и ему можно доверять. более Тем что при применении данных препаратов растительных не отмечены случаи нежелательных последствий.
того Кроме, лечить девочку, не исключив причину будет, патологии бесполезно и малоэффективно, необходимо смотреть проблемы вглубь.
Похожие и рекомендуемые вопросы
Раннее развитие Моей дочери 7 декабря 2018 года исполнилось 7 лет. При этом в 6,5…
Твердые соски Те, У меня такой вопрос посоветуйте пожалуйста что делать У меня есть…
Узи щитовидной железы у 2-х летнего ребёнка У ребёнка с рождения повышенная температура,…
Изолированное телархе, преждевременное половое развитие У нас сложилась следующая…
Умеренная тиреомегалия? Сделали узи щитовидной железы, диагноз умеренная тиреомегалия,…
ТТГ 7.64 и девочки 4 лет Сдали анализ и результат ТТГ 7.64, все остальное в норме….
Изменение уровня гормона Т3 и прием препарата лимфомиозот Моей дочке 2.4 г. Примерно…
Результат узи щитовидной Для профилактики ребёнку в 6 лет сделали узи щитовидной железы….
Щитовидная железа меньше нормы у ребенка Сделали вчера узи ребенку перед школой, врач…
Изолированное талерхе Дочке поставили диагноз изолированное талерхе? По узи щитовидка…
Целюлит на животе Здравствуйте, ребенку мальчику 9 лет. Рост 154 см., вес 45 кг. Три…
Есть ли у ребенка проблемы с гормонами? Сын постоянно болеет каждый месяц проблемы…
Вес и рост ребенка Сыну 10 лет. Весит 29кг, рост 134см. Сдавали анализы на ттг-1.0759,…
Увеличена щитовидная железа у ребенка Дочке 3.5 года. С рождения у нее на шее как…
Повышен свободный Т3 Сыну 13 лет сдали анализы на содержание гормонов и медиаторов….
Щитовитка? Помогите пожалуйста! Моему ребенку 6 лет. Начал жаловатся на удушения (сдавливание…
Гиперплазия и повышены антитела Моей дочке 12 лет. Недавно резко заболело сердце,…
Боль в оласти щитовидки у ребенка Во время беременности поставили диагноз: не токсичный…
Понижен паратиреоидный гормон У ребенка 8 месяцев паратиреоидный гормон 4.9 пг/мл,…
Разъяснения по результатам анализов и узи Недавно с ребенком (1.2 мес) проходили обследование…
Нарушение пубертатного развития
Нормальное пубертатное развитие начинается между 8 и 14-м годами (± 2,5 стандартных отклонения от средних значений). Если у девочки вторичные половые признаки появляются в 8 лет, или если вторичные половые признаки отсутствуют до 14 лет, или если у девочки с развитыми вторичными половыми признаками отсутствует менструация до 16 лет, такие пациентки подлежат дополнительному обследованию.
У представительниц черной расы пубертатный период в норме может начинаться до 8 лет. Могут иметь место изолированное преждевременное телархе или пубархе без других признаков пубертатного развития, не требует срочного обследования, но свидетельствует о необходимости наблюдения для исключения возможного преждевременного пубертатного развития. Преждевременное телархе обычно возникает в первые 7 лет жизни, а преждевременное пубархе может быть ранним признаком синдрома поликистозных яичников в дальнейшей жизни. Преждевременное пубертатное развитие более частое у девочек (в 5 раз чаще, чем у мальчиков), а задержка пубертатного развития более частая у мальчиков.
Пубертатное развитие может начинаться раньше из-за следующих обстоятельств:
- у пациенток с наличием раннего пубертатного развития в семейном анамнезе;
- у представительниц черной расы; при проживании в экваториальной зоне;
- при проживании низко относительно уровня моря; в урбанизированных городах;
- при ожирении;
- при слепоте.
Позднее начало полового развития может наблюдаться:
1) при сахарном диабете;
2) при значительных степенях ожирения;
3) при недостаточном питании;
4) при чрезмерных стрессовых и физических нагрузках.
Какие самые распространенные гинекологические проблемы у девочек?
Самые частые патологии у девочек – это синехии малых половых губ и воспалительные процессы.
Синехии малых или больших половых губ – это их сращение либо в нижней трети, либо на всем протяжении. Таким образом перекрывается вход во влагалище, а при сращении по всей длине – и отверстие мочеиспускательного канала, что приводит к проблемам с мочеиспусканием.
Любой воспалительный процесс – это всегда повод для срочного обращения к врачу, заниматься самолечением категорически не рекомендуется.
Причины возникновения синехий могут быть разными: следствие воспаления, аллергической реакции, гормонального сбоя, неправильной гигиены половых органов и пр. Постоянное использование одноразовых подгузников нарушает терморегуляцию и при недостаточно правильном осуществлении гигиенических процедур может провоцировать слипчивый процесс.
Мамы зачастую не замечают наличие синехий, и не все педиатры внимательно отслеживают состояние половых органов ребенка. Именно поэтому мы советуем обязательно хотя бы раз в возрасте до года показать девочку детскому гинекологу.
Врач после осмотра сможет предложить варианты лечения, оно далеко не всегда хирургическое, в современной медицине существуют альтернативные варианты консервативного лечения (при помощи лекарственных препаратов).
У девочек старшего возраста нередка проблема болезненных менструаций. Это тоже повод показать ее детскому гинекологу. Боль – это всегда сигнал, ее не надо терпеть! Подробнее о причинах болезненных менструаций читайте на нашем блоге.
Еще нередко подростки страдают от эстетических проблем – высыпаний на коже. Многие не подозревают о том, что эту проблему поможет решить гинеколог. Распространено мнение, что с возрастом это пройдет само, но в XXI веке существуют эффективные средства, которые помогут избавиться от акне быстро и навсегда. Зачем ждать несколько лет, формируя девушке комплексы, если можно с помощью врача подобрать действующий лекарственный препарат?
Собственно, любые болезненные ощущения, дискомфорт в животе, поясничной области, половых органов – это повод для обращения к врачу. Чем раньше мы выявим проблему, тем легче вылечить и предотвратить возможные последствия для репродуктивной системы девушки. Никакого самолечения у детей категорически не должно быть!
Изолированное телархе
Изолированное телархе занесено в МКБ-10 (международную классификацию болезней) и представляет собой нарушение полового созревания, выражается в увеличении молочных желез у девочки до момента полового созревания, причем других признаков наступления пубертата не наблюдается. Чаще это нарушение возникает у детей до трех лет или в период с шести до восьми лет.
Нарушение может как самостоятельно регрессировать и ребенок будет развиваться далее в соответствии со своим биологическим возрастом, так и усугубиться и повлечь ряд серьезных нарушений.

Причины, вызывающие преждевременное изолированное телархе
Причин, которые могут вызвать нарушения, множество, некоторые могут быть единичными и в силу особенностей организма задеть молочные железы, а другие более глубокие и серьезные могут влиять на общее состояние организма. Выделим основные факторы, которые могут повлиять на раннее изолированное телархе у девочки:
- высокая чувствительность молочных желез к изменениям гормонального фона;
- гормональный сбой, вызванный стрессом;
- врожденные аномалии и наследственные заболевания, влияющие на гормональную систему;
- неправильная работа надпочечников;
- редко встречающийся синдром Мак-Кьюна-Олбрайта-Брайцева;
- потребление продуктов или прием медикаментов богатых эстрогенами;
- наличие первичного гипотиреоза;
- изменения в яичниках, например, образование кист или фолликулов, которые стимулируют выработку эстрогенов.
Проявления
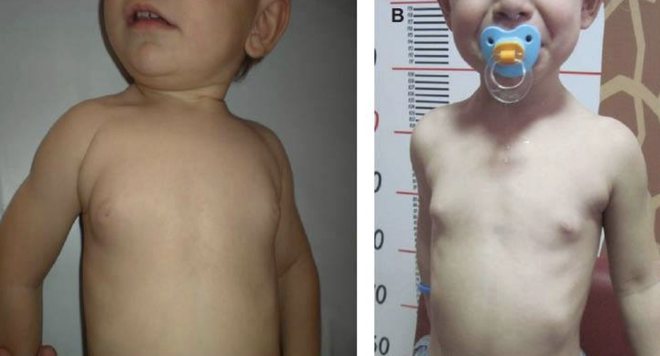
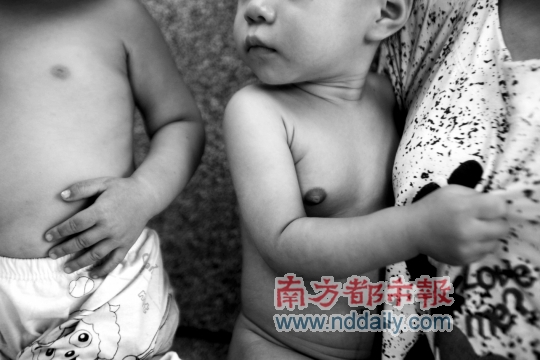
Изолированное телархе у девочки может быть выражено в большей или меньшей степени, основными симптомами, на которые стоит обратить внимание, являются:
- грудь девочки начинает увеличиваться, приобретая форму конуса;
- цвет соска может меняться, становясь, как более светлым, так и более темным;
- при прощупывании груди ближе к соску можно заметить уплотнения, которые при надавливании будут давать болезненные ощущения;
- ребенок может жаловаться на боль в области груди, наполненность в этом месте или другой дискомфорт.
Выделения из сосков при телархе обычно не наблюдаются, но если они есть или имеются какие-либо другие симптомы, не описанные выше, то необходимо обратиться к специалисту для развернутой диагностики. Также при данном отклонении не наблюдается других признаков созревания: не наступают менструации, половые органы также не изменяются.